-
Medical journals
- Career
KOREKCE MYOPIE A MYOPICKÉHO ASTIGMATISMU IMPLANTACÍ FAKICKÉ ZADNĚKOMOROVÉ NITROOČNÍ ČOČKY ICL
: T. Řeháková; V. Veliká; P. Rozsíval; N. Jirásková
: Oční klinika Fakultní nemocnice Hradec Králové, Sokolská 581, Hradec Králové, 500 05 (přednostka: prof. MUDr. Naďa Jirásková Ph. D., FEBO)
: Čes. a slov. Oftal., 74, 2018, No. 4, p. 147-152
: Original Article
prolekare.web.journal.doi_sk: https://doi.org/10.31348/2018/1/4-4-2018Cíl:
Zhodnotit 2leté výsledky u pacientů, kde byla korekce střední a vyšší myopie, resp. myopického astigmatismu řešena implantací fakické zadněkomorové nitrooční čočky ICL (Implantable Collamer Lens).
Metodika:
Do retrospektivní studie jsme zahrnuli celkem 63 očí 32 pacientů (3 mužů, 29 žen), u kterých byla na Oční klinice Fakultní nemocnice Hradec Králové v letech 2007 - 2016 implantována ICL s cílem korekce střední a vysoké myopie či myopického astigmatismu. Hodnocenými parametry byla nekorigovaná (NZO) a nejlépe korigovaná zraková ostrost (NKZO), subjektivní refrakce, nitrooční tlak (NOT), hustota endoteliálních buněk (ECD) a výskyt komplikací v průběhu 2letého sledovacího období.
Výsledky:
Věk pacientů v době implantace byl v průměru 28,14 ± 5,35 let (v rozmezí 21 až 36 let). U 16 očí byl implantován model ICM V4, u 23 očí model VICMO, u 2 očí model TICM V4, u 13 očí model VTICMO a u 9 očí VTICM. Průměrná předoperační hodnota subjektivní refrakce se zlepšila z -7,8 ± 2,7 D sf (v rozmezí -14 až -3,25 D sf) a -0,65 ± 0,8 D cyl (v rozmezí -3,25 až 0 D cyl), na -0,01 ± 0,1 D sf (v rozmezí -0,75 až 0 D) a -0,05 ± 0,16 D cyl (v rozmezí -0,55 až 0 D cyl). Předoperačně průměrná hodnota ECD byla 3270,5 ± 454,7 buněk/mm2 (v rozmezí 2155 až 4201 buněk/mm2), na konci sledovaného období poklesla na 2803,4 ± 441,8 buněk/mm2 (v rozmezí 2079 až 4184 buněk/mm2). Procentuální ztráta ECD 2 roky po operaci činila 13,5%. Nitrooční tlak (NOT) před operací byl v průměru 15,0 ± 2,9 mmHg (v rozmezí 10 až 20 mmHg), 2 roky od operace v průměru 15,2 ± 2,5 mmHg (v rozmezí 10 až 20 mmHg). Zvýšení NOT nad 21 mmHg jsme pozorovali v 1. měsíci od operace celkem u 11 očí. U 9 očí hodnoty nepřesáhly 35 mmHg (27,7 ± 3,74, v rozmezí 22 až 34 mmHg), u jednoho pacienta nastal excesivní nárůst nad 50 mmHg. Z pooperačních komplikací jsme pozorovali elevaci NOT (11 očí), decentraci ICL s výskytem subkapsulární opacity v periferii lens crystallina (1 oko), disperzi pigmentu bez elevace NOT (1 oko) a vedlejší optické fenomény (4 pacienti). Explantace byla provedena u 2 očí jednoho pacienta.
Závěr:
Na základě našich zkušeností je korekce střední a vyšší myopie a myopického astigmatismu implantací ICL metodou efektivní, relativně bezpečnou a s předvídatelným refrakčním výsledkem. V moderní refrakční chirurgii má tak své místo zvláště u pacientů s nemožností korekce refrakční vady laserovým zákrokem na rohovce z jakéhokoli důvodu.
Klíčová slova:
Implantable Collamer Lens, fakická nitrooční čočka, myopie, myopický astigmatismus
Úvod
Refrakční vady jsou celosvětově jedním z nejčastějších očních problémů. Jejich přítomnost ovlivňuje mnohé oblasti lidského života, nejen samotný zdravotní a mentální stav jedince, ale i jeho socioekonomický status a náklady zdravotních pojišťoven na potřebnou péči. Rose a kol. zkoumali kvalitu života u pacientů s různým stupněm myopie a keratokonem. Práce ukazuje, že vysoký stupeň myopie a s ním spojená závislost na korekci představuje pro jedince významný limitující faktor v každodenních aktivitách. Pacienti udávali negativní vliv na psychiku při nošení silné brýlové korekce umocněný kosmetickým efektem, dále vyšší ekonomickou zátěž při pořizování korekčních pomůcek a s nimi spojenou vyšší míru sociální izolace [22].
Chirurgické možnosti korekce myopie u mladých pacientů se zachovalou akomodací v první řadě zahrnují fotorefrakční zákroky na rohovce, ať už povrchovou metodu fotorefrakční keratektomie (PRK) a laser subepitelial keratomileusis (LASEK), či intrastromálními výkony jako je laser in situ keratomileusis (LASIK), LASIK za asistence femtosekundového laseru (FS-LASIK) nebo metodu small-incision lenticule extraction (ReLEx Smile). Pokud je laserová úprava rohovky kontraindikována, nejčastěji z důvodu nedostatečné tloušťky rohovky v kombinaci s vyšším stupněm refrakční vady, lze myopii se současným zachováním akomodace korigovat implantací fakické nitrooční čočky (F IOL) [18].
K nejčastěji implantovaným F IOL v současné době patří Visian® Implantable Collamer® Lens (VICL™, STAAR Surgical AG, Nidau, Švýcarsko). Jedná se o jednokusovou F IOL vyrobenou z kopolymeru (Collamer®, sloučenina kolagenu a hydroxyethylmethakrylátu), který je vysoce biokompatibilní, flexibilní a dobře propustný pro plyny a metabolity. Doplněn je filtrem pro ultrafialové záření (UV), jenž je schopen absorbovat až 90% UV paprsků o vlnové délce menší než 387 nm. Fakická ICL je určena k implantaci do sulku zadní komory. Aby mohla být respektována individuální variabilita anatomických rozměrů oka je k dispozici v několika délkách (pro nejnovější model VICL™ čtyři délky v rozsahu 12,1 až 13,7 mm). Design konvexně-konkávní optické části (pro VICL™ průměr 4,8-5,8 mm) a platehaptik zabraňuje kontaktu s dalšími nitroočními strukturami, zvláště s přední plochou čočky, nad níž vytváří prostor zvaný vault (klenba), a zadní plochou duhovky [9,23,26].
Na trh byla Implantable collamer lens (ICL) poprvé uvedena roku 1993 (model IC2020), na základě zkušeností s její implantací prošel design ICL v čase mnohými změnami (například v tloušťce a velikosti samotné ICL, její konfigurace a výšky vaultu). Nejnovější model VICL™, implantovaný od roku 2011, má v centru optické části otvor o velikosti 0,36 mm, KS AquaPORT® (Visian ICL CentraFLOW® technology). Tato modifikace designu s technologií CentraFLOWTM zlepšuje dynamiku proudění komorové tekutiny. Není tak již nezbytné provádět laserovou iridotomii nebo bazální iridektomii k prevenci pooperačního zvýšení nitroočního tlaku (NOT), metabolismus čočky je narušen v menší míře a usnadnilo se i peroperační odstraňování viskoelastického materiálu [9,23,26].
Pomocí ICL lze korigovat myopii (v rozsahu -0,5 až -20,0 D) a současně myopický asigmatismus až do +6,0 D [26].
Cílem této práce je zhodnotit 2leté výsledky u pacientů, kde byla korekce střední a vysoké myopie, resp. myopického astigmatismu řešena implantací fakické zadněkomorové čočky ICL.
Materiál a metodika
Do retrospektivní studie jsme zahrnuli celkem 63 očí 32 pacientů (3 mužů, 29 žen), u kterých byla na Oční klinice Fakultní nemocnice Hradec Králové v letech 2007-2016 implantována ICL s cílem korekce střední a vysoké myopie či myopického astigmatismu.
Vstupními kritérii pro zařazení pacientů bylo splnění indikačních podmínek daných výrobcem (STAAR Surgical AG, Nidau, Švýcarsko), tj. věk 21-45 let, hloubka přední komory (ACD) alespoň 2,8 mm (měřeno od endotelu k přední ploše čočky), hustota endoteliálních buněk (ECD) nad 2000 buněk/mm2, stabilní refrakční vada alespoň 2 roky.
Ze souboru byli vyřazeni pacienti s jinými očními patologiemi (onemocnění rohovky s nízkou či abnormální ECD, syndrom nitrooční hypertenze, glaukom otevřeného či uzavřeného úhlu, uveitida, katarakta, onemocnění sítnice), se závažným systémovým onemocnění (diabetes mellitus, autoimunitní onemocnění) a pacienti, kteří v minulosti podstoupili jakýkoli refrakční laserový zákrok na rohovce a dále pacienti nedocházející na pravidelné pooperační kontroly.
Všichni pacienti před zákrokem podstoupili komplexní oční vyšetření, které zahrnovalo odebrání anamnézy, stanovení nekorigované (NZO) a nejlépe korigované zrakové ostrosti (NKZO) LCD optotypem (NIDEK CP-90), manifestní a cykloplegické refrakce (autorefraktometr, NIDEK AR 31OA), hodnoty nitroočního tlaku (NOT) bezkontaktní tonometrii (NIDEK NT-530), topografii rohovky (Pentacam, Oculus Inc.), biometrii (IOLMaster, Carl Zeiss Meditec AG), endotelometrii (nekontaktní endotelový mikroskop CEM-530, Nidek Japan), kontrastní citlivosti (CSV-1000, Vectorvision) a zhodnocení očního nálezu na předním i zadním segmentu oka na štěrbinové lampě. Kalkulace dioptrické síly ICL a zvolení torické varianty bylo provedeno pomocí online kalkulátoru firmy STAAR Surgical. Délka ICL byla volena dle naměřených hodnot dvou parametrů, horizontální rozměr white-to-white podle IOL-Masteru a ACD podle Pentacamu.
Operace byla provedena dvěma chirurgy (P.R. a J.U.) v lokální anestesii standardním, výrobcem doporučeným postupem s provedením 3 mm temporálního řezu a dvěma servisními paracentézami. U modelů ICL bez technologie CentraFLOWTM, tj. celkem u 27 očí (16 očí model ICM V4, 2 oči model TICM V4 a 9 očí model VTICM) byla peroperačně provedena jedna bazální iridektomie, obvykle u č.12, jako prevence rozvoje pupilárního bloku či akutního uzavření komorového úhlu. Rotace TICL do správné osy byla do roku 2015 prováděná dle nákresu, od tohoto roku na našem pracovišti již využíváme navigační systém Verion pro maximální přesnost polohy implantované IOL.
U 31 pacientů proběhla implantace ICL oboustranně, druhé oko bylo operováno vždy následující den. V případě jednoho pacienta byla provedena pouze jednostranná implantace. Na druhém oku jsme vzhledem k dostatečné tloušťce rohovky při dané výši refrakční vady volili fotorefrakční zákrok na rohovce, konkrétně metodu FS-LASIK. Pooperačně pacienti aplikovali kombinovaný preparát antibiotika a kortikosteroidu ve formě kapek 5x denně týden, dále 3x denně 14 dní. Pravidelné pooperační kontroly probíhaly 1. den, 1. týden, 1, 3 a 6. měsíc a dále v ročních intervalech. Sledovanými parametry byla subjektivní refrakce, NKO, NKZO, hodnoty NOT, ECD, výskyt komplikací během operace a ve sledovaném období 2 let.
Naměřené hodnoty byly statisticky zpracovány programem SYSTAT 8.0. Ke zjištění významnosti rozdílů mezi jednotlivými měřeními v čase byl použit neparametrický Wilcoxův párový test, většina parametrů neměla normální rozdělení. Výsledky byly hodnoceny na hladině významnosti 0,05.
Výsledky
Věk pacientů v době implantace byl v průměru 28,14 ± 5,35 let (v rozmezí 21 až 36 let).
Při korekci myopie byl u 16 očí implantován model ICM V4, u 23 očí model VICMO a v případě myopického astigmatismu u 2 očí model TICM V4, u 13 očí model VTICMO a u 9 očí VTICM (tabulka 1).
1. Zastoupení implantovaných modelů ICL 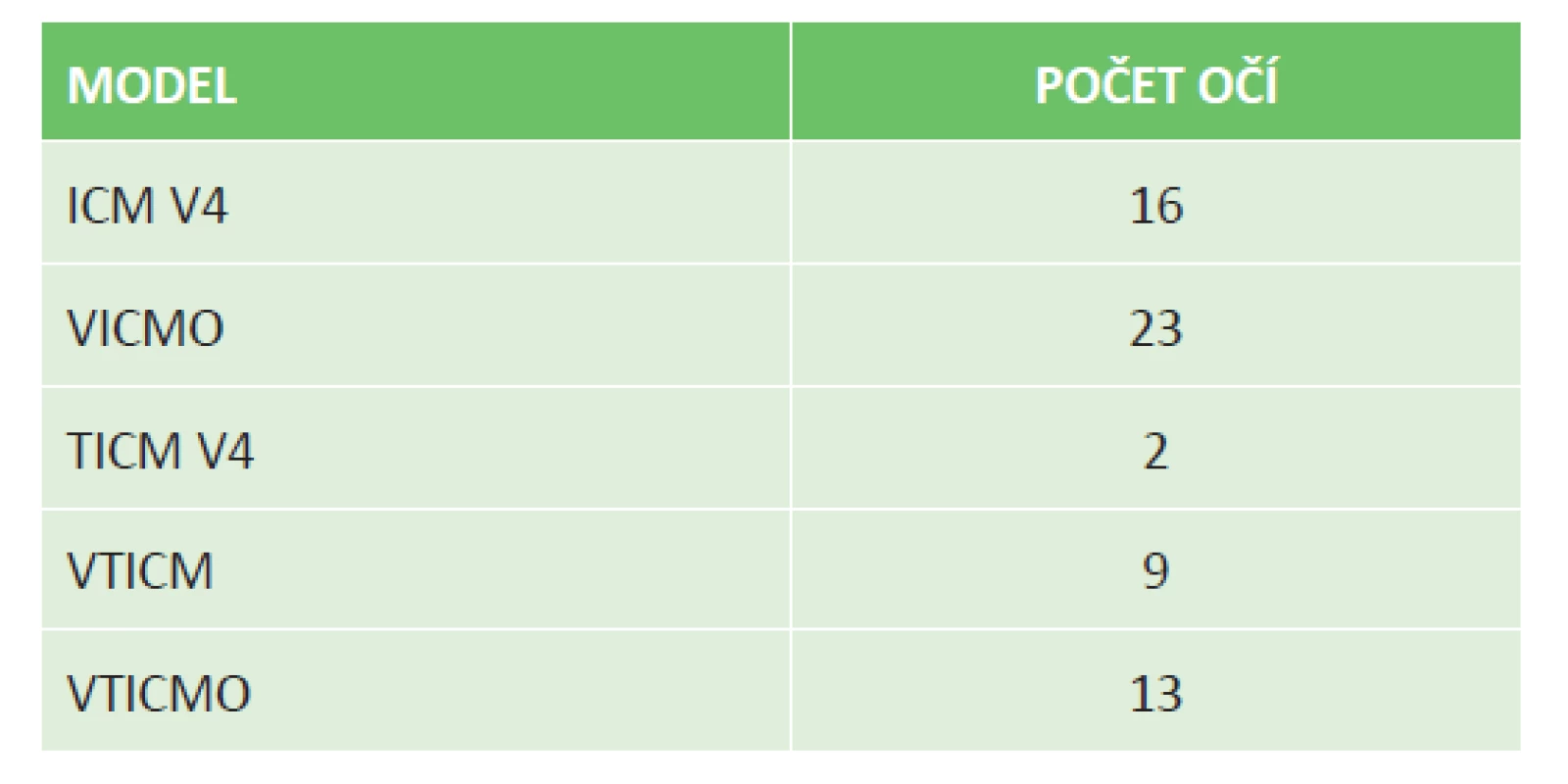
Průměrná předoperační hodnota subjektivní refrakce byla -7,8 ± 2,7 D sf (v rozmezí -14 až -3,25 D sf) a -0,65 ± 0,8 D cyl (v rozmezí -3,25 až 0 D cyl), na konci sledovacího období po 2 letech poklesla na -0,01 ± 0,1 D sf (v rozmezí -0,75 až 0 D sf) a -0,05 ± 0,16 D cyl (v rozmezí -0,55 až 0 D cyl). Hodnoty subjektivní refrakce ze všech pooperačních kontrol jsou znázorněny v grafu 1. Průměrná NZO (decimální hodnoty) se z předoperačních hodnot 0,04 ± 0,07 (v rozmezí 0,004 až 0,6) zlepšila na 1,05 ± 0,2 (v rozmezí 0,7 až 1,5) 2 roky od operace. Rozdíl předoperačních a prvních pooperační hodnot v 1. měsíci u obou sledovaných parametrů byl statisticky signifikantní a zlepšení parametru bylo dále v průběhu sledování stabilní. V případě NKZO nedošlo ke statisticky signifikantnímu rozdílu mezi předoperačními a konečnými hodnotami. Porovnání NZO a NKZO před operací a po 2 letech sledování znázorňuje graf 2.
1. Průměrné hodnoty subjektivní refrakce v průběhu pooperačních kontrol. Statisticky signifikantní zlepšení od první pooperační kontroly v prvním měsíci 
2. Průměrné hodnoty nekorigované a nejlépe korigované zrakové ostrosti v průběhu pooperačních kontrol. Statisticky signifikantní zlepšení NZO od první pooperační kontroly v prvním měsíci. NKZO bez statisticky významného rozdílu v průběhu sledování 
Předoperačně průměrná hodnota ECD byla 3270,5 ± 454,7 buněk/mm2 (v rozmezí 2155 až 4201 buněk/mm2), na konci sledovaného období poklesla na 2803,4 ± 441,8 buněk/mm2 (v rozmezí 2079 až 4184 buněk/mm2). Procentuální ztráta ECD 2 roky po operaci činila 13,5%. Tento parametr nebyl statisticky hodnocen vzhledem k použití dvou přístrojů pro výpočet ECD během sledování (graf 3).
3. Procentuální ztráta hustoty endotelových buněk byla dva roky po operaci 13,5%. Nejvýraznější rozdíl byl při porovnání předoperačních a prvních pooperačních hodnot 
Nitrooční tlak (NOT) před operací byl v průměru 15,0 ± 2,9 mmHg (v rozmezí 10 až 20 mmHg), 2 roky od operace v průměru 15,2 ± 2,5 mmHg (v rozmezí 10 až 20 mmHg). Zvýšení NOT nad 21 mmHg jsme pozorovali v 1. měsíci od operace celkem u 11 očí. U 9 očí hodnoty nepřesáhly 35 mmHg (27,7 ± 3,74, v rozmezí 22 až 34 mmHg). U jednoho pacienta oboustranně došlo k excesivnímu nárůstu NOT nad 50 mmHg (graf 4).
4. Průměrné předoperační a pooperační hodnoty nitroočního tlakuse statisticky významnou elevací v prvním měsíci po operaci 
Peroperačně jsme zaznamenali jedinou komplikaci, kdy se ICM V4 začala v přední komoře rozvíjet v obrácené poloze a bylo nutné rozšířit temporální řez, čočku vyjmout a opětovně implantovat do správné polohy s následnou suturou rány. Další průběh byl nekomplikovaný.
Z pooperačních komplikací jsme pozorovali elevaci NOT u 11 očí, decentraci ICL s výskytem subkapsulární opacity v periferii čočky u 1 oka, disperzi pigmentu na 1 oku bez elevace NOT a u 4 pacientů výskyt vedlejších optických fenoménů (glare, halo) nesnižujících kvalitu vidění. Explantace byla provedena u 2 očí jednoho pacienta pro decentraci ICL a rozvoj akutního glaukomového záchvatu s nedostatečným efektem konzervativního i chirurgického řešení stavu (tabulka 2).
2. Výskyt a typ pooperačních komplikací. 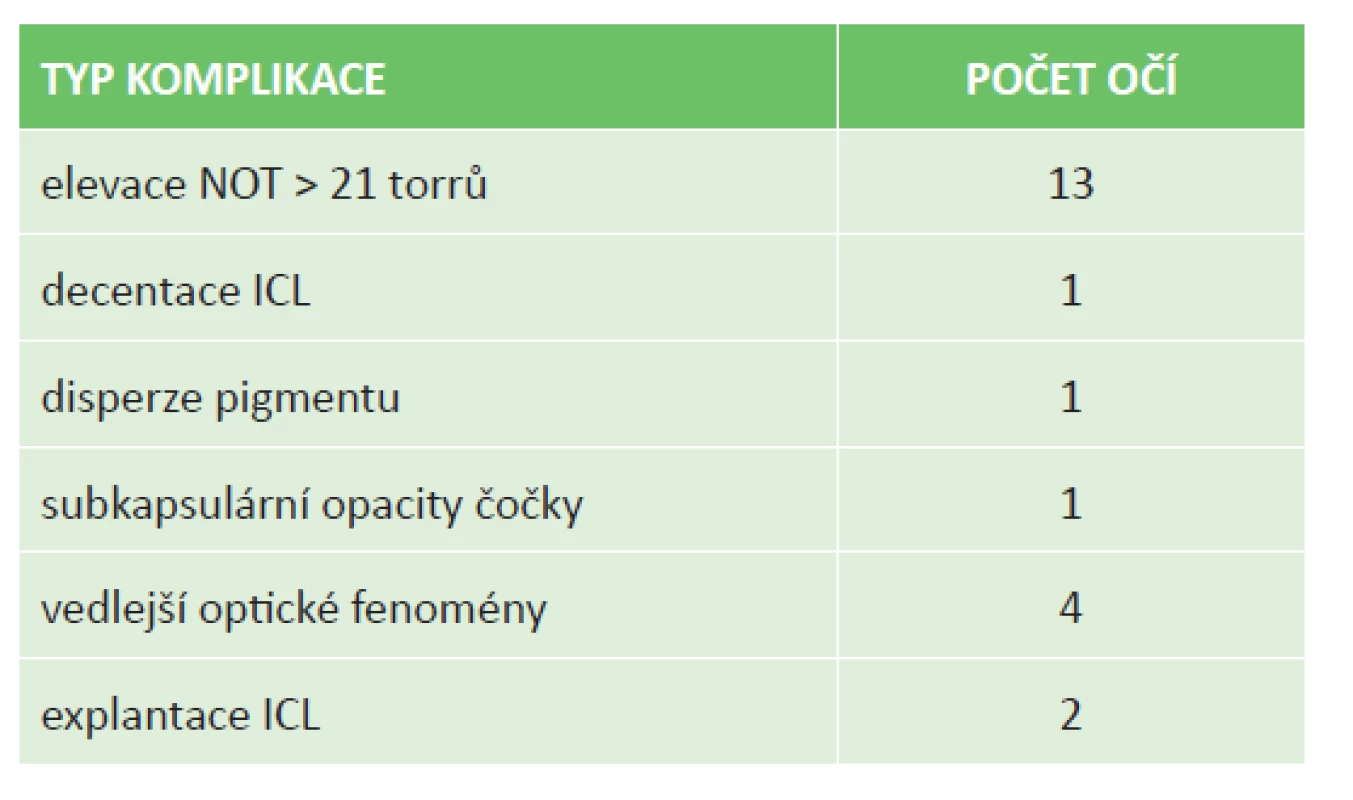
Diskuse
Hlavním cílem moderní refrakční chirurgie je zlepšení kvality života pacientů s refrakční vadou spojenou s vysokou mírou závislosti na brýlové korekci či kontaktních čočkách. S příchodem excimer laseru před více než 25 lety se fotorefrakční zákroky na rohovce staly mnohem přesnějšími stran předvídatelnosti pooperačního refrakčního výsledku a také bezpečnějšími ve srovnání s do té doby používanou technikou radiální keratekotomie a ketatomileusis. Přestože lze modifikací tvaru rohovky řešit velké množství refrakčních vad, u části pacientů zákrok není vhodný. Díky novým kvalitnějším materiálům F IOL, viskoelastickému materiálu, chirurgickým mikrotechnikám a možnostem přístrojového zobrazení se koncem 80. a počátkem 90. let se pro pacienty znovu objevuje myšlenka korekce vyšších refrakčních vad implantací F IOL [5,12].
Na našem pracovišti je v případě korekce myopie první volbou laserový zákrok na rohovce, při splnění indikačních kritérií a dostatečné tloušťky rohovky vzhledem k výši odstraňované refrakční vady s cílem na emetropii. Pokud na základě předoperačního vyšetření nelze provést laserovou korekci, pak při vhodných očních poměrech volíme implantaci F IOL, resp. zadněkomorové ICL. Účinnost, relativní bezpečnost a dobrá prediktabilita refrakčních výsledků byla již hojně publikována jak u modelu V4, tak novějšího V4c s KS AquaPORT® a torické varianty ICL [4,14,15,20].
Předností využití ICL je především řešení vysoké myopie. Jako každý chirurgický zákrok i implantace ICL má svá potenciální rizika. Výskyt nejčastějších komplikací spojených s implantací ICL popisuje v metaanalýze (soubor 2592 očí) Fernandes a kol.: rozvoj předních subkapsulárních opacit až katarakty u 136 očí (5,2%), relativně častý je i časný pooperační vzestup NOT a vznik pupilárního bloku je jednou z nejobávanějších komplikací [3,19,25], který byl již popsán i u V4c s KS AquaPORT® [9], dále syndrom pigmentové disperze s rizikem přechodu do sekundárního pigmentového glaukomu, úbytek ECD (9,9% po 2 letech) a obecná rizika chirurgického nitroočního výkonu jako jsou endoftalmitida, krvácení a vitreoretinální komplikace. Nutnost provedení explantace ICL se uvádí v 1,62%, nejčastěji z důvodu rozvoje katarakty a elevace NOT [11]. AlSabaani a kol. v souboru 787 očí udávají explantaci celkem u 30 očí (3,8%). Jako nejčastější příčina je uváděna volba nesprávné velikosti ICL (22 očí), následuje katarakta (4 oči), vysoký reziduální astigmatismus (2 oči), odchlípení sítnice (1 oko) a netolerovatelný výskyt glare (1 oko) [1].
V našem souboru jsme pozorovali elevaci NOT celkem u 11 očí při pooperační kontrole v 1. měsíci, kdy byl rozdíl statisticky významný (p=0,002). U 9 očí 6 pacientů s elevací NOT do 35 mmHg (model V4c 8 krát, model V4b 1 krát) si zvýšení vysvětlujeme efektem lokálních kortikosteroidů v kombinaci s předoperačními hodnotami při horní hranici normy (do 21 mmHg), průměrné hodnoty u této skupiny pacientů byly vstupně 17,22 ± 3,74 mmHg (v rozmezí 10-20 mmHg). V těchto případech jsme NOT kompenzovali nasazením dočasné celkové (acetazolamidum 250 mg tbl) a lokální antiglaukomové terapie (dorzolamid 20,0 mg a timololum 5,0 mg). Chirurgická intervence ke kompenzaci NOT nebyla nutná, nicméně u 2 pacientů je lokální antiglaukomová terapie nasazena dlouhodobě (u jedné pacientky pozitivní rodinná anamnéza glaukomu). Zvýšení NOT v 1. měsíci do 30 mmHg (model V4c) s dobrou reakcí na konzervativní terapii publikovali i další autoři [6,12,21].
Excesivní nárůst NOT nad 50 mmHg časně po operaci jsme pozorovali u jednoho pacienta oboustranně (V4b). Na oku pravém (OP) byla elevace NOT podmíněna decentrací ICL nahoru se změlčením přední komory v její dolní polovině. Stav byl zpočátku řešen nasazením antiglaukomové terapie, doplněním laserové iridotomie a repozicí čočky. Následně byl již NOT na OP kompenzován, ale došlo k opětovné spontánní decentraci ICL vpravo se vznikem subkapsulárního zkalení čočky v periferii a současně se na oku levém (OL) rozvinul akutní glaukomový záchvat s neadekvátní reakcí na léčbu. U pacienta byla následně provedena explantace ICL oboustranně. Po zklidnění nálezu obou očí byla za 6 měsíců po explantaci na přání pacienta provedena částečná korekce refrakční vady metodou LASIK. Při poslední kontrole (7 let po operaci) byla NZO vpravo 0,4, s korekcí -1,5 sf = -1,0 cyl 1,0 a vlevo 0,4, s korekcí -1,5 sf = -0,75 cyl 1,2 a hodnoty NOT byly v normě (vpravo 13 mmHg, vlevo 11 mmHg). Zmíněný pooperační průběh byl podmíněn implantací nesprávné velikosti ICL. Na základě předoperačních vyšetření jsme zvolili správnou velikost, nicméně na naléhání konzultantky výrobce nitrooční čočky, která byla přítomna prvním operacím na našem pracovišti, byla implantována ICL větších rozměrů. Časně pooperačně vlivem neadekvátní délky ICL došlo k jejímu nadměrnému vyklenutí ventrálně a rozvoji akutního pupilárního bloku refrakterního na léčbu s nutností čočky oboustranně explantovat. Obdobný pooperační průběh při implantaci ICL většího rozměru uvádí ve svém sdělení i McCaughey a kol. [19].
Subkapsulární zákal v periferii čočky jsme zaznamenali u 1 oka, který byl podmíněn decentrací ICL nahoru. Vznik katarakty je obecně v literatuře popisován jako pozdní komplikace po zákroku, který je způsobený snižujícím se vaultem. Sanders a kol. [24] uvádí četnost 6-7% po 7 letech a Kocová a kol. [17] publikovali výskyt katarakty s poklesem zrakové ostrosti u 16,1% při průměrné sledovací době 10,5 let. Disperze pigmentu se objevila u 1 oka a nebyla komplikována nárůstem NOT.
Pokles ECD v našem souboru byl při poslední kontrole 13,5%. Data však nebyla statisticky hodnocena vzhledem ke skutečnosti, že část měření byla provedena na modernějším bezkontaktním endotelovém mikroskopu s odlišným softwarem pro výpočet ECD. Přesto získaná data ukazují na nejvýraznější pokles při porovnání průměrů předoperačních a prvních pooperačních hodnot ve 3. měsíci, tj. o 10,25%. V dalším sledovacím období byl již pokles mírný, při porovnání průměrů ECD ve 3. a 24. měsíci 3,6% a nejnižší naměřená hodnota na konci sledovaného období činila 2079 buněk/mm2. Další práce s dvouletou sledovací dobou udávají nižší míru poklesu 9,9% [7] a 6,57% [11].
Subjektivní spokojenost jsme hodnotili dotazem na výskyt obtíží a kvalitu vidění. Ohledně možného pooperačního výskytu vedlejších optických fenoménů (glare, halo) byli pacienti informování v rámci předoperačního vyšetření. V pooperačním období jsme je aktivně nezjišťovali s cílem minimalizovat vnímání těchto subjektivních a terapeuticky neovlivnitelných stesků. V našem souboru jejich přítomnost spontánně udávali 4 pacienti (ve všech případech V4c), přičemž negovali snížení kvality vidění a celková spokojenost se zákrokem byla vysoká. V literatuře se autoři k výskytu optických fenoménů vyjadřují zvláště formou porovnání četnosti u V4c s KS AquaPORT® a V4b. S příchodem V4c modelu zpočátku panovaly obavy, že centrální otvor bude způsobovat výraznější vnímání optických fenoménů oproti V4b. Bhandaria a kol. popsal optické fenomény u 23% pacientů s V4b a 25% s V4c [2], i další studie srovnávající kvalitu vidění u těchto dvou modelů neuvádí statisticky signifikantní rozdíl [10,13,16].
Závěr
Na základě našich zkušeností je korekce střední a vyšší myopie a myopického astigmatismu implantací ICL metodou efektivní, relativně bezpečnou a s předvídatelným refrakčním výsledkem. Základním předpokladem pro dosažení dobrých pooperačních výsledků je důkladné a komplexní předoperační vyšetření, respektování indikačních kritérií, určení správné velikosti ICL a pravidelné dlouhodobé pooperační sledování. V moderní refrakční chirurgii má tak své místo zvláště u pacientů s nemožností korekce refrakční vady laserovým zákrokem na rohovce z jakéhokoli důvodu. U této skupiny pacientů je korekce pomocí ICL prakticky jedinou možností řešení (za předpokladu zachování akomodace) a poskytuje výrazné zlepšení kvality života.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmů a není podpořeno žádnou farmaceutickou firmou.
Článek byl ve zkrácené formě prezentován na Futurum Ophthalmologicum 2018.
Do redakce doručeno dne: 20. 2. 2018
Do tisku přijato dne: 9. 8. 2018
MUDr. Tereza Řeháková
Oční klinika FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
Sources
1. AlSabaani, NA., Behrens, A., Jastanieah, S. et al.: Causes of Phakic Implantable Collamer Lens Explantation/Exchange at King Khaled Eye Specialist Hospital. Middle east Afr J Ophthalmol, 23 (4); 2016 : 293-295.
2. Bhandari, V., Karandikar, S., Reddy, JK. et al.: Implantable collamer lens V4b and V4c for correction of high myopia. J Curr Ophthalmol, 27 (3-4); 2015 : 76-81.
3. Bylsma, SS., Zalta, AH., Foley, E. et al.: Phakic posterior chamber intraocular lens pupillary block. J Cataract Refract Surg, 28 (12); 2002 : 2222-2228.
4. Cao, X., Wu, W., Wang, Y. et al.: Posterior chamber collagen copolymer phakic intraocular lens with central hole for moderate-to-high myopie: First experience in China. Medicine (Baltimore), 95 (36); 2016: e4641.
5. Chaudhry, IA., El Danasoury, MA.: Phakic intraocular lenses. Saudi J Ophathalmol, 24 (4); 2013 : 231-233.
6. Eissa, SA., Sadek, AH., El-Deeb, MW.: Anterior chamber angle evaluation following phakic posterior chamber collamer lens with CentraFLOW and its correlation with ICL vault and intraocular pressure. J Ophthalmol, 2016 : 1383289.
7. Fernandes, P., González-Méijome, JM., Madrid-Costa, D. et al.: Implantable collamer posterior chamber intraocular lenses: a review of potentional complications. J Refract Surg, 27 (10); 2011 : 765-776.
8. Grover, IG., Senthil, S., Murthy, S. et al.: A rare case of pupillary block glaucoma following CentraFLOW implantable collamer lens surgery. J Glaucoma, 26 (8); 2017 : 694-696.
9. Güell, JL., Morral, M., Kook, D. et al.: Phakic intraocular lenses part 1: historical overview, current models, selection kriteria and surgical techniques. J Cataract Refract Surg, 36 (11); 2010 : 1976-93.
10. Huseynova, T., Ozaki, S., Ishizuka, T. et al.: Comparative study of 2 types of implantable collamer lenses, 1 with and 1 without a central arteficial hole. Am J Ophthalmol, 157 (6); 2014 : 1136-43.
11. Jiménez-Alfaro, I., Gomez-Telleria, G., Bueno, JL. et al: Contrast sensitivity after posterior chamber phakic intraocular lens implantation for high myopia. J Refract Surg, 17 (6); 2001 : 641-5.
12. Ju, Y., Gao, XW., Ren, B. et al.: Posterior chamber phakic intraocular lens implantation for high myopia. Int J of Ophathalmol, 6 (6); 2013: 831-835.
13. Kamiya, K., Shimizu, K., Ando, W. et al.: Comparison of vault after implantation of posterior chamber phakic intraocular lens with and without a central hole. J Cataract Refract Surg, 41 (1); 2015 : 67-72.
14. Kamiya, K., Shimizu, K., Igarashi, A. et al.: Posterior chamber phakic intraocular lens implantation: comparative, multicentre study in 351 eyes with low-to-moderate or high myopia. Br J of Ophthalmol, 102 (2); 2018 : 177-181.
15. Kamiya, K., Shimizu, K., Kobashi, H. et al.: Three-Year Follow-Up of Posterior Chamber Toric Phakic Intraocular Lens Implantation for Moderate to High Myopic Astigmatism. PloS One, 8 (2); 2013: e56453.
16. Karandikar, S., Bhandari, V., Reddy, J.: Outcomes of implantable collamer lens V4 and V4c for correction of high myopia - a case series. Nepal J Ophthalmol, 7 (14); 2015 : 164-72.
17. Kocová, H., Vlková E., Michalcová, L. et al.: Incidence of cataract following implantation of a posterior - chamber phakic lens ICL (Implantable Collamer Lens) – long -term results. Cesk a Slov Oftalmol, 73 (3); 2017 : 87-93.
18. Krohnen, T., Strengen, A., Klaproth, OK. et al.: Basic Knowledge of Refractive Surgery. Dtsch Arzteblt Int, 105 (9); 2008 : 163-172.
19. McCaughey, MV., Mifflin, T., Fenzl, CR. et al.: Pseudophacomorphic glaucoma along with pupillary block after Visian Implantable Collamer Lens Implantation for High Myopia. Open J Ophthalmol, 4 (4); 2014 : 107-111.
20. Pjano, MA., Pidro, A., Biscevic, A. et al.: Refractive Outcomes of Chamber Phakic Intraocular Lens Implantation for Correction of Myopia and Myopic Astigmatism. Medical Archives, 71 (2); 2017 : 93-93.
21. Repplinger, B., Kohnen, T.: Intraocular pressure after implantation of an ICL with aquaport: Development of intraocular pressure after implantation of an ICL (model V4c) with aquaport without iridotomy. Ophthalmologe, 115 (1 ; 2018 : 29-33.
22. Rose, K., Harper, R., Tromans, C. et al.: Quality of life in myopia. Br J Ophathalmol, 84 (9); 2000 : 1031-4.
23. Rozsíval P. a kol.: Trendy soudobé oftalmologie, svazek 5, Galén 2008, str. 105
24. Sanders, DR.: Anterior subcapsular opacities and cataracts 5 years after surgery in the visian implantable collamer lens FDA trial. J Refract Surg, 24 (6); 2008 : 566-70.
25. Smallman, DS., Probst, L., Rafuse, PE. et al.: Pupillary block glaucoma secondary to posterior chamber phakic intraocular lens implantation for high myopia. J Cataract Refract Surg, 30 (4); 2004 : 905-907.
26. STAAR Surgical Company: Visian ICL Patient Information Booklet 2017 [Internet]. Dostupné z: https://staar.com/file/Patient-Information-Booklet-MKT-0125-Rev-2-9.7.17.pdf
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2018 Issue 4-
All articles in this issue
- Diagnosis of Familial Hypercholesterolaemia on First Sight? The Role of the Ophthalmologist in Identifying Patients with Familial Hypercholesterolaemia
- Vertical Strabismus – Indication of Surgical Techniques on the Inferior Rectus Muscle
- Keratopigmentation (Corneal Tattoo) – Our First Experience
- Correction of Myopia and Myopic Astigmatism by Implantation of a Phakic Posterior Chamber Implantable Collamer Lens
- Digital Eye Strain in a Population of Young Subjects
- EFFECT OF MULTIPLE VARIABLES ON THE REFRACTIVE ERROR AFTER CATARACT SURGERY
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Keratopigmentation (Corneal Tattoo) – Our First Experience
- Vertical Strabismus – Indication of Surgical Techniques on the Inferior Rectus Muscle
- Diagnosis of Familial Hypercholesterolaemia on First Sight? The Role of the Ophthalmologist in Identifying Patients with Familial Hypercholesterolaemia
- Correction of Myopia and Myopic Astigmatism by Implantation of a Phakic Posterior Chamber Implantable Collamer Lens
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

