-
Medical journals
- Career
Jednodenní oboustranná operace katarakty.
Vlastní výsledky
: D. Cholevík 1,2,3; J. Timkovič 1,2,3; J. Němčanský 1,3; P. Mašek 1; D. Šalounová 4
: Oční klinika, Fakultní nemocnice Ostrava, přednosta MUDr. Petr Mašek, CSc., FEBO 1; Lékařská fakulta, Masarykova univerzita, Brno 2; Lékařská fakulta, Ostravská univerzita, Ostrava 3; Ekonomická fakulta, Vysoká škola báňská – Technická univerzita Ostrava 4
: Čes. a slov. Oftal., 71, 2015, No. 1, p. 3-14
: Original Article
Cíl:
Zhodnocení efektivity operace katarakty u pacientů operovaných na obou očích v jeden den ve srovnání s operací prováděnou na každém oku zvlášť s časovým odstupem.Soubor a metodika:
Soubor 100 pacientů (200 očí) tvořily dvě skupiny. Ve skupině 1 bylo 50 pacientů (100 očí), kteří byli operováni v jeden den na obou očích (ISBCS). Skupinu 2 tvořilo 50 pacientů (100 očí), kteří byli operováni nejprve na jednom oku, a později na oku druhém. Byl hodnocen operační průběh, peroperační a pooperační komplikace. Pacienti skupiny 1 byli vyšetřováni první pooperační den. V dalším průběhu byli všichni pacienti obou skupin vyšetřováni týden, měsíc a 3 měsíce po operaci. V pooperačním období byla kromě výskytu komplikací sledována výsledná zraková ostrost a refrakce a její odchylky od plánované pooperační refrakce.Výsledky:
Operační průběh, peroperační a pooperační komplikace jsou srovnatelné v obou skupinách. Endoftalmitida ani jiné vážnější pooperační komplikace se nevyskytly v žádné skupině. Nekorigovanou zrakovou ostrost 3 měsíce po operaci ve skupině 1 mělo 0,8 a lepší 75 % pacientů, ve skupině 2 také 75 % pacientů. Nekorigovanou zrakovou ostrost 0,5 a lepší mělo ve skupině 1 95 % pacientů, ve skupině 2 90 % pacientů. Nejlepší korigovanou zrakovou ostrost 0,8 a lepší mělo v obou skupinách 95 % pacientů. Výsledná refrakce po 3 měsících ve skupině 1 byla -0,15 ±0,91 (-0,12); -3,37; 2,00. Ve skupině 2 byla výsledná refrakce po 3 měsících -0,08 ± 0,91 (0,00); -3,25; 2,75.Závěr:
Výsledky ukazují, že obě skupiny v našem souboru jsou srovnatelné. Operace katarakty v jeden den na obou očích je z chirurgického hlediska stejně bezpečná a efektivní jako klasicky prováděná operace šedého zákalu.Klíčová slova:
jednodenní oboustranná operace katarakty (ISBCS), refrakce, zraková ostrost, pooperační komplikace, nitrooční tlakÚVOD
Předložená práce by měla přispět k diskusi, zda je vhodné rutinně provádět operaci katarakty na obou očích současně v rámci jednodenní či ambulantní chirurgie a definovat kritéria pro takovýto způsob operace. Ze současného pohledu na operaci katarakty je zvolené téma práce kontroverzní, dalším vývojem však může nabývat na aktuálnosti a změnit dosavadní zaběhnutou rutinu.
Česká oftalmologická společnost (ČOS) v současné době nedoporučuje operaci katarakty na obou očích v jeden den [25]. Tento způsob provedení však ani nezakazuje a ani není považován za non lege artis postup. V celé odborné oftalmologické obci je uznávána úzce vymezená skupina pacientů, u kterých je oboustranná operace katarakty v jednom dni indikována a prováděna. Jde zejména o pacienty se špatnou mobilitou, pacienty se sociální indikací, případně ty, které je nutno operovat v celkové anestezii, přičemž opakovaná narkóza je v daném případě rizikovější než nebezpečí, které představují případná rizika oboustranných komplikací na operovaných očích.
Cílem předložené práce je zhodnotit efektivitu a bezpečnost jednodenní oboustranné operace katarakty ve srovnání s výsledky operací prováděných s časovým odstupem na každém oku zvlášť.
Vzhledem k tomu, že v české literatuře není obvyklá zkratka pro jednodenní oboustrannou operaci katarakty, je v textu operace na obou očích v jedné době označována zkratkou používanou v současnosti v anglické literatuře – ISBCS (immediate simultaneous bilateral cataract surgery).
METODIKA
Soubor tvořilo 100 pacientů (39 mužů, 61 žen) s průměrným věkem 73 let (SD ± 6,5, interval 53–89 let), kteří byli operováni pro šedý zákal na Oční klinice Fakultní nemocnice v Ostravě v době od 26. 3. 2012 do 4. 7. 2012. Pacienti byli rozděleni do 2 studijních skupin. Skupinu 1 (n = 50) tvořili pacienti operovaní pro kataraktu současně na obou očích v jeden den a skupinu 2 (n = 50) pacienti, kteří byli operovaní pro kataraktu nejprve na jednom oku a později s časovým odstupem na oku druhém. Základní demografickou charakteristiku, předoperační hodnoty nitroočního tlaku, axiální délky očí a počet endoteliálních buněk před operací u pacientů z obou studijních skupin v přehledu zobrazují [tabulka 1, 2, 3 a graf 1]. Ze srovnání základních charakteristik je zřejmé, že se pacienti v obou studijních skupinách významně nelišili.
1. Základní charakteristika pacientů obou studijních skupin. 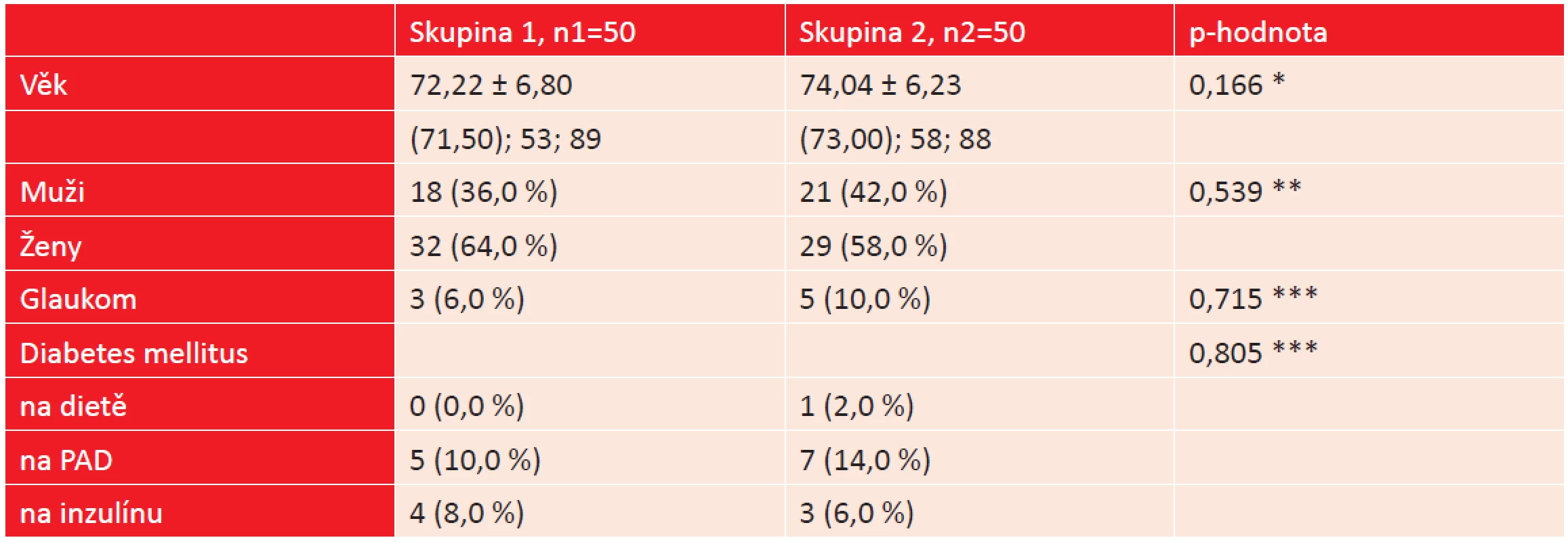
(n1 = po.et pacient. ve skupin. 1, n2 = po.et pacient. ve skupin. 2, * student.v t . test, ** χ2-test, *** Fisher.v exaktni test). 2. Srovnání průměrné předoperační hodnoty nitroočního tlaku u obou studijních skupin. (* Mann-Whitneyův test). 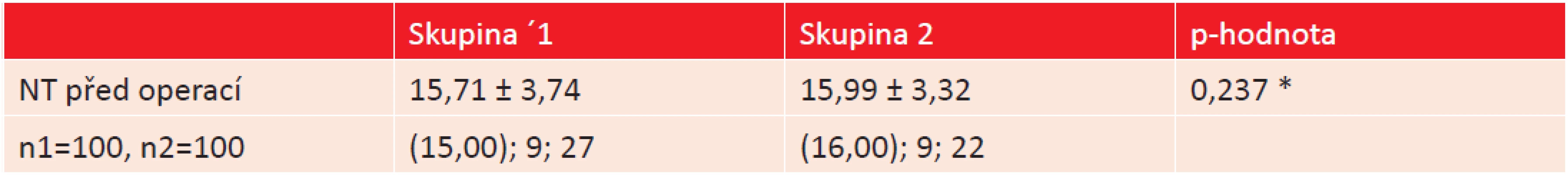
3. Srovnání průměrné velikosti délky oka u obou studijních skupin. (* Mann-Whitneyův test). 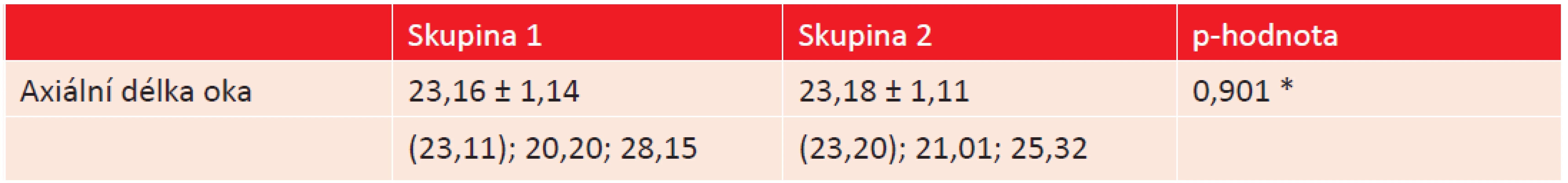
1. Srovnání počtu endoteliálních buněk u obou studijních skupin 
Do souboru obou studijních skupin byli zařazováni všichni pacienti přicházející k operaci v daném období, za splnění hlavních podmínek, tj. byli operováni jedním chirurgem a měli implantován stejný typ nitrooční čočky.
Do skupiny 1 byli zařazeni všichni pacienti splňující následující kritéria:
- preferovali operaci obou očí v jeden den z vlastních pohnutek, ve většině již přicházeli s tímto požadavkem, případně tuto možnost zjistili na našem pracovišti a vyjádřili přání být operováni na obou očích současně,
- měli na obou očích kataraktu a splňovali podmínky indikace k operaci,
- neměli některé z vylučujících faktorů:
- a) imunosupresivní / imunomodulační terapii,
- b) výraznější endoteliální dystrofii (pod 1300 endotelových buněk na mm²),
- c) chronickou uveitidu s recidivujícími atakami,
- d) Posner-Schlossmanův syndrom,
- e) výraznou formu pseudoexfoliačního syndromu.
Do skupiny 1 byli námi zařazeni i pacienti s celkovými onemocněními (diabetes mellitus, obtížně kompenzovatelná arteriální hypertenze, lupénka, chronická artritida, onemocnění štítné žlázy, astma bronchiale, onemocnění plic, atd.), či pacienti užívající Tamsulosin (tamsulosini hydrochloridum) a léky s podobnými účinky (alfa-1 antagonisty) nebo nemocní s jinou oční patologií (stavy po uveitidě se zadními synechiemi ve stadiu remise, nález epiretinální membrány, extrémní axiální délka oka), kteří jsou obvykle jinými autory vylučováni jako nevhodní a rizikoví. Všichni z výše uvedených pacientů zařazených do skupiny 1 splňovali uvedená inkluzní a exkluzní kritéria.
Záměrně nezmiňujeme jako vylučující kritérium stavy uváděné v jiné literatuře, jako je aktivní blefaritida, či jiné zánětlivé onemocnění adnex oka. Domníváme se, že pacient s aktivním zánětlivým onemocněním jednoho oka (chalasion a jiné), nejen že nemůže být operován oboustranně, ale nemůže být operován ani na oku kontralaterálním. Vždy musí být nejdříve přeléčen a pak teprve operován. S dalšími stavy, jako např. pterygium, stavy po předchozích refrakčních či filtrujících antiglaukomových operacích, jsme se v daném období nesetkali a nebylo tak nutné tyto pacienty ze souboru vylučovat.
Z oboustranně operovaných pacientů v jeden den nebyli do skupiny 1 zařazeni a hodnoceni 3 pacienti. Jeden s oboustrannou těžkou formou věkem podmíněné makulární degenerace (VPMD), jedna pacientka s reziduální esotropií a těžkou amblyopií a jedna pacientka s hemoftalmem na jednom z očí, kde byla v plánu pars plana vitrektomie (PPV).
U dvou pacientů s plánovanou oboustrannou operací jsme v průběhu operace prvního oka dospěli k závěru, že bude lepší operaci druhého oka odložit a provést v pozdějším období. U jednoho z nich se v průběhu operace na prvním oku rozvinula velká subkonjunktivální sufuze. Pacient užíval antikoagulační terapii a byla tak velká pravděpodobnost, že stejná komplikace může vzniknout i na druhém oku. U dalšího pacienta byla operace druhého oka odložena pro jeho velmi výraznou nespolupráci. Tito pacienti, původně plánovaní na ISBCS, byli zařazeni automaticky do skupiny 2 a zde i výsledky operací hodnoceny.
Do skupiny 2 byli zařazeni všichni pacienti operovaní v daném sledovaném období postupně, nejprve jedno a pak druhé oko (operovaní jedním chirurgem s implantací stejné nitrooční čočky).
Z pacientů přicházejících k operaci na každém oku v jiném termínu jsme do skupiny 2 nezařadili a následně i nehodnotili pět nemocných. Ve čtyřech případech to bylo pro pacienty dopředu avizovanou neschopnost či neochotu absolvovat na našem pracovišti plánované kontroly. Poslední nezařazený pacient měl oboustranně těžkou formu VPMD s vizem 0,01 před operací a 0,02 po operaci a nebylo by možno posoudit výsledek chirurgického zákroku v požadovaném rozsahu.
Všichni pacienti obou studijních skupin byli operováni jedním chirurgem, ambulantně v lokální anestezii, pouze jedna nemocná ze skupiny 1 byla operována pro nepředvídatelný záchvatovitý kašel v celkové anestezii za jednodenní hospitalizace. V rámci zajištění homogenity souboru byli zařazováni do studijních skupin jenom pacienti se senilní a presenilní kataraktou, jiné typy šedého zákalu (traumatická, kongenitální) nebyly zařazeny. Další podmínkou byla implantace stejného typu nitrooční čočky (NOČ) - jednokusová akrylátová hydrofobní monofokální AcrySof SA60AT (Alcon Laboratories, Inc., Fort Worth, TX, USA) do všech očí. Pacienti s jiným typem NOČ (multifokální, torické, jiné monofokální) nebyli do souboru zařazeni.
U většiny pacientů byla plánována pooperační emetropie. Malá část pacientů však byla na vlastní žádost, po dohodě s vyšetřujícím lékařem a chirurgem, operovaná s cílem zbytkové refrakce tak, aby na čtení nemuseli používat brýlovou korekci, brýle do dálky jim nevadily. Objektivní refrakce pacientů byla měřena na automatickém refraktometru a pro potřeby dalšího statistického hodnocení přepočtena na sférický ekvivalent.
Před operací bylo do operovaného oka všech pacientů aplikováno lokální instilační anestetikum Benoxi 0,4% kapky (oxybuprocaini hydrochloridum). K dosažení požadované mydriázy byly aplikovány kapky Unitropic 1% (tropicamidum 1%) a Neosynephrine-POS 10% (phenylephrini hydrochloridum). Pacienti operovaní na našem pracovišti nekapali před operací preventivně antibiotické kapky. V den operace dostávali v rámci předoperační přípravy Oftaquix kapky (levofloxacin 0,5%) v režimu 1 kapka á 15 minut, celkem čtyřikrát. Fobickým pacientům byla podávána 1 tableta Lexaurinu 1,5 mg (bromazepam). Dezinfekce víček a okolí oka byla prováděna ředěným roztokem Betadine (10% povidonum iodinatum) a výplach spojivkového vaku 5% roztokem Betadine. K zarouškování operačního pole byla použita jednorázová sterilní rouška a víčka fixována rozvěračem.
Chirugický zákrok byl prováděn za použití operačního mikroskopu Lumera 700 (Carl Zeiss Meditec AG, Jena, Germany) a fakoemulzifikačního přístroje Signature (Abbott Medical Optics Inc., Santa Ana, CA, USA), který umožňuje chirurgovi pracovat jak s peristaltickou, tak i Venturiho pumpou. Všichni pacienti v obou skupinách byli operováni v módu peristaltické pumpy bimanuální technikou. Po provedení 2 paracentéz byl aplikován intraokulárně 1% roztok lidokainu (0,1–0,2 ml), následovalo umístění hlavního řezu šíře 2,2–2,4 mm, nejčastěji v meridiánu XII, případně v nejstrmějším meridiánu. Do přední komory byl aplikován viskoelastický materiál, u všech pacientů byla použita firemní 2% metylcelulóza. Kapsulární pinzetou byla provedena kontinuální cirkulární kapsulorhexe (CCC), následovala hydrodisekce a hydrodelaminace k uvolnění jádra až do jeho volné rotace. Technika vlastní fakoemulzifikace byla přizpůsobena typu katarakty s cílem dosažení její co největší efektivity. K fragmentaci jádra byl použit chopper, odstranění zbylých čočkových hmot bylo provedeno bimanuální irrigo/aspirací. Určená nitrooční čočka byla vložena do cartridge s předem aplikovaným malým množstvím viskoelastického materiálu a následně implantována firemním zavaděčem (Alcon). Při implantaci nebyla přední komora vyplněna viskoelastickým materiálem. Natlakování přední komory a udržení jejího tvaru bylo při implantaci NOČ dosaženo tím, že do ní byla levou rukou paracentézou zavedena irigační kanyla a následně spuštěna irigace. Pravou rukou pak následovala implantace nitrooční čočky, současně bylo oko irigační kanylou přidržováno v lehkém protitlaku proti zavaděči. Implantace NOČ je tímto způsobem snadná a bezpečná, navíc není nutné dlouze vyplachovat viskoelastický materiál z přední komory a nedochází k vzestupu nitroočního tlaku po operaci (při metabolizaci zbylé metylcelulózy). Po implantaci nitrooční čočky a jejím umístění do čočkového vaku jsme aplikovali do přední komory 1 mg cefuroximu (Axetine). Operace byla zakončena hydratací paracentéz a operační rány. Po odstranění roušky byla víčka a řasy lehce otírána 5% roztokem Betadine a do spojivkového vaku byly aplikovány Oftaquix kapky a Dexamethasone kapky. Oko bylo kryto sterilním polštářkem a přelepeno náplastí. Pokud bylo operováno jedno oko, operace tímto končila.
V případě oboustranné operace katarakty byl pacient ponechán na operačním sále a všechny další postupy byly prováděny tak, jako by přicházel k operaci nově. Personál se kompletně převlékl, přístroj byl nově kalibrován a byly připraveny nové nástroje. Druhé oko bylo opět dezinfikováno, připraveno a zarouškováno jako oko první. Pacient byl odvezen ze sálu až po ukončení operace druhého oka. Pacienti operovaní na obou očích současně v jeden den neměli oči kryty náplastí, ale měli nasazeny tmavé brýle.
Následné pooperační kontroly byly prováděny u pacientů skupiny 1 první pooperační den. Další kontroly pak absolvovali nemocní obou skupin týden, měsíc a 3 měsíce po operaci.
VÝSLEDKY
U většiny pacientů se jednalo o operaci nekomplikovaného senilního šedého zákalu, u části pacientů byly přítomny další přidružené nálezy, které v přehledu shrnuje [tabulka 4]. Nejčastějším vedlejším nálezem byla dystrofie endotelu, více zastoupena ve skupině 2.
4. Srovnání četností vedlejších nálezů na operovaných očích u obou studijních skupin. (* Jeden nemocný s dystrofií endotelu měl zadní synechie po uvetidách). 
Operační průběh byl v jednom případě komplikován dírou v zadním pouzdře s následným malým prolapsem sklivce a rozšířením defektu do strany. Jednalo se o pacienta se senilní kataraktou (muž, 70 let, skupina 2), kde byla přítomna oboustranně také malá zadní polární katarakta. Díra v zadním pouzdře vznikla odloučením zákalu od pouzdra při hydrodisekci. Během irigoaspirace hmot se defekt rozšířil do stran, byla provedena přední vitrektomie a nitrooční čočka pak byla implantována do pouzdra. Nekorigovaná zraková ostrost (NZO) u tohoto pacienta byla 0,9, nejlepší korigovaná zraková ostrost (NKZO) 1,0. Na druhém oku byl operační průběh bez komplikací. Jiné závažnější peroperační komplikace jsme nezaznamenali.
V několika případech byl operační průběh obtížnější pro přítomnost IFIS (intraoperative floppy iris syndrome – syndrom “vlající” duhovky), dále pro úzkou zornici bez IFIS, velmi mělkou, či naopak velmi hlubokou přední oční komoru, velmi tvrdé jádro čočky, nespolupráci pacienta, vznik velké sufuze během operace, synechií s nutností jejich rozrušení a jiné. Souhrn těchto faktorů a komplikací v přehledu zobrazuje [tabulka 5]. Nejčastějším nálezem, který zhoršoval průběh operace v obou skupinách, byla změna hloubky přední komory a úzká zornice.
5. Faktory zhoršující průběh skupin. (*Senilní katarakta s polárním zákalem, ** jeden pacient s extrémně tvrdým jádrem a hlubokou komorou). 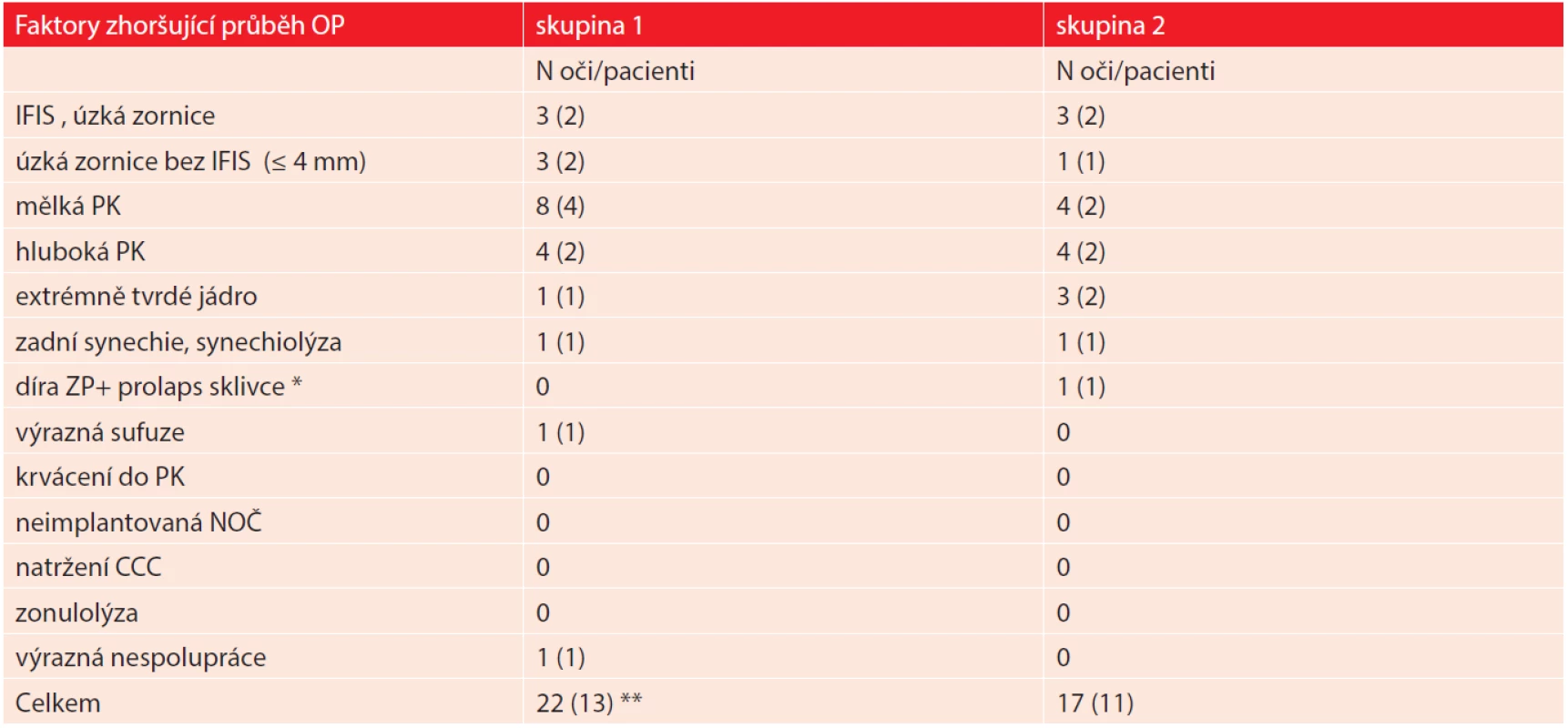
Hodnoty implantovaných nitroočních čoček v obou skupinách se statisticky významně nelišily [tabulka 6].
6. Hodnoty implantovaných nitroočních čoček v dioptriích (dpt). (* Mann-Whitneyův test). 
Předoperační a pooperační refrakci pacientů v obou skupinách v přehledu shrnuje [tabulka 7]. V přehledu nejsou zahrnuti všichni pacienti a to z důvodů neměřitelnosti objektivní refrakce u některých pacientů před operací (výrazná katarakta), ale také po operaci (např. pro úzkou zornici nebo nedostatečnou spolupráci pacienta). Procentuální rozložení konečné refrakce v obou skupinách zobrazuje v přehledu [graf 2]. Z grafu 2 vyplývá, že ve skupině 1 mělo konečnou refrakci 3 měsíce po operaci 61,7 % očí v rozmezí od -0,5 do +0,5 D, ve skupině 2 pak bylo ve stejném rozmezí 62,5 % očí. Refrakci vyšší než -1 D mělo v první skupině 8,5 % očí, ve skupině 2 pak 11 % očí. Refrakci vyšší než +1 D mělo 7,4 % očí, resp. 5,2 % očí.
7. Srovnání objektivní refrakce před a po operaci u obou studijních skupin. (n1 = počet očí ve skupině 1, n2 = počet očí ve skupině 2, * Mann-Whitneyův test). 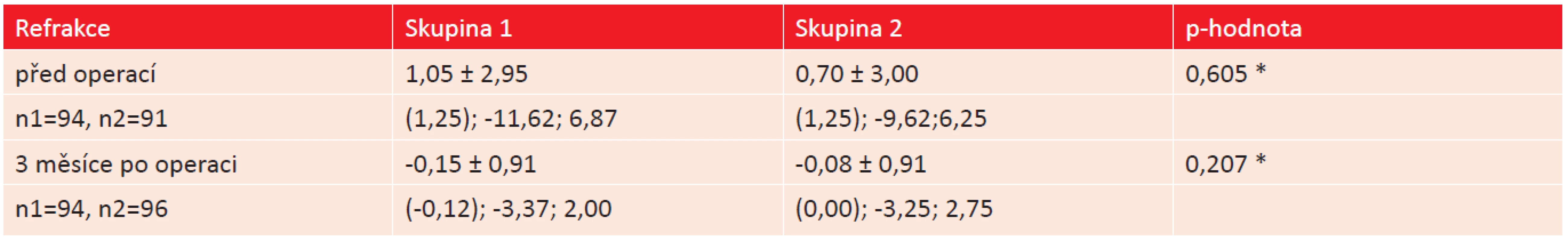
2. Procentuální vyjádření konečné refrakce v obou skupinách operovaných očí 
Subjektivní korekce zbytkové refrakce po operaci se může lišit od objektivně naměřené refrakce. Důvodem jsou preference pacienta nebo je důsledkem chyby měření autorefraktometrem. Porovnávali jsme výslednou korekci mezi skupinami a její odchylky od požadované korekce [tabulka 8]. Korekci jsme, stejně jako refrakci, přepočítali na sférický ekvivalent. Procentuální rozložení výsledné korekce v obou skupinách zobrazuje [graf 3]. Konečnou korekci vyšší než -1,0 D mělo 9,4 % očí ve skupině 1 a 11,2 % očí ve skupině 2. Jednalo se o pacienty, u kterých byla snaha docílit pooperačního vidění do blízka bez brýlové korekce. Korekci od -1 D do -0,51 D mělo 8,3 % očí, resp. 4,5 % očí, korekce od -0,5 do +0,5 D mělo 81,3 %, resp. 83,1 % očí a korekci od +0,51 do +1,0 D mělo 1 %, resp. 1,1 % očí. Korekce vyšší než +1,0 D nebyla u žádného operovaného oka.
8. Srovnání výsledné korekce mezi oběma skupinami a její odchylky od požadované korekce. (* Mann-Whitneyův test). 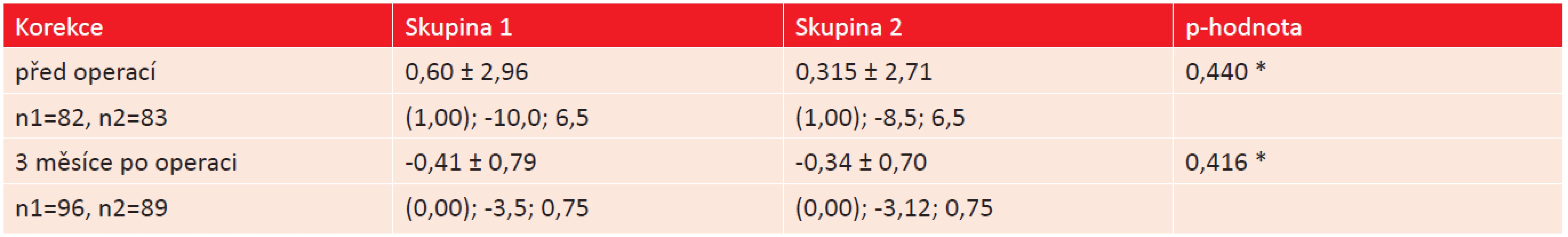
3. Procentuální vyjádření konečné korekce v obou skupinách operovaných očí 
Hodnoty nekorigované zrakové ostrosti (NZO) před operací a 3 měsíce po operaci shrnuje [tabulka 9]. Po operaci katarakty měli pacienti v obou skupinách zlepšenou NZO. Rozdíl mezi výslednými hodnotami NZO u pacientů z obou skupin nebyl statisticky významný - zlepšení bylo na stejné úrovni u obou skupin.
9. Srovnání nekorigované zrakové ostrosti – NZO před operací a 3 měsíce po operaci u obou studijních skupin. (* Mann-Whitneyův test). 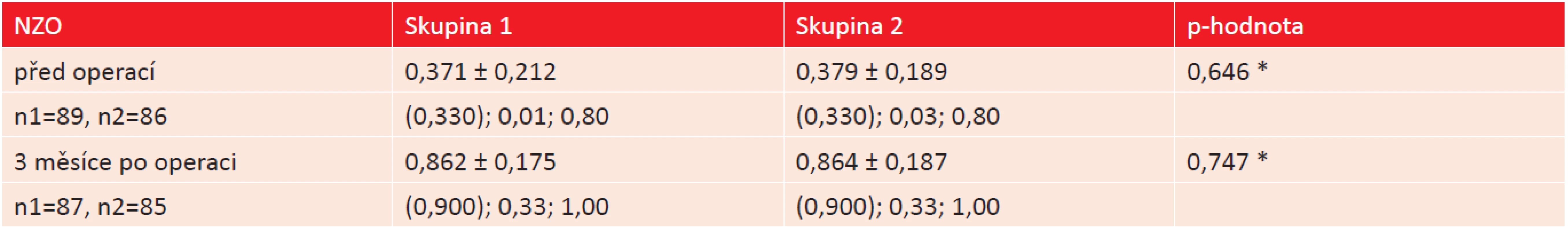
Srovnání nejlepší korigované zrakové ostrosti (NKZO) mezi oběma skupinami před operací a 3 měsíce po operaci shrnuje v přehledu [tabulka 10]. NKZO byla stanovena s nejlepší subjektivní korekcí. NKZO se po operaci zlepšila ve srovnání s předoperační NKZO v obou skupinách. V hodnotách pooperační NKZO není mezi oběma skupinami statisticky významný rozdíl.
10. Srovnání nejlepší korigované zrakové ostrosti – NKZO před operací a 3 měsíce po operaci u obou studijních skupin. (* Mann-Whitneyův test). 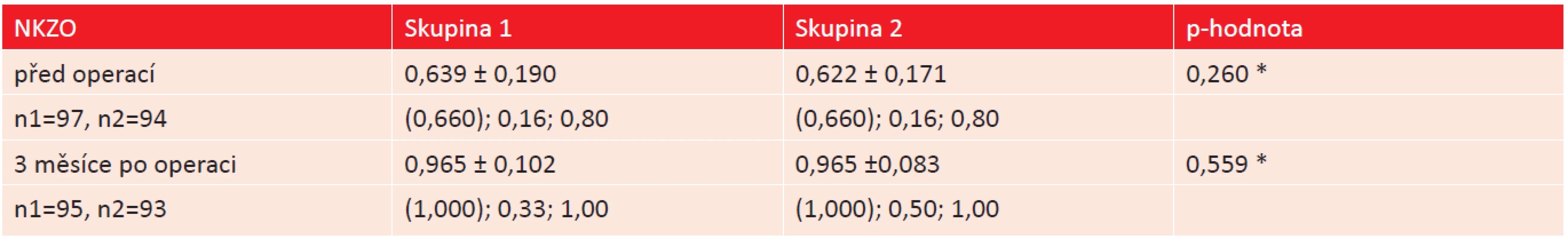
Nejčastější pooperační komplikací u pacientů v obou studijních skupinách byl nález mírné striaty a viskomateriálu na endotelu rohovky. V pěti případech se jednalo o výraznější striatu první den po operaci u pacientů skupiny 1. NZO u těchto pacientů byla první pooperační den od 0,2 do 0,3. Striata odezněla bez následků během několika dnů. Přehled nejčastějších pooperačních komplikací v přehledu shrnuje [tabulka 11].
11. Nejčastější pooperační komplikace. (* Striata zhoršující vidění, ** výsledná nejlepší korigovaná zraková ostrost – NKZO 1,0, *** jednotlivé hodnoty nitroočního tlaku – NT 24, 24, 24, 26 a 27 torrů). 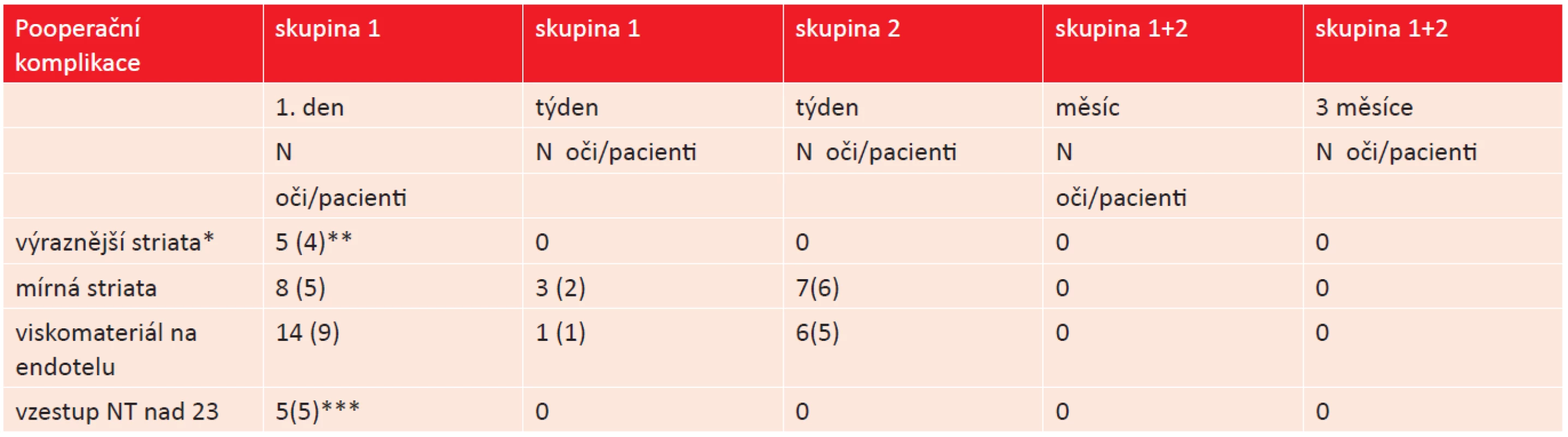
Vzestup nitroočního tlaku (NOT) po operaci nad 23 torrů byl spíše ojedinělý, takto zvýšený NOT jsme zaznamenali pouze u pěti očí první den po operaci ve skupině 1. Vzestup nitroočního tlaku nebyl nijak dramatický a reagoval velmi dobře na krátkodobě podávanou lokální antiglaukomovou terapii. Hodnoty nitroočního tlaku u pacientů v obou skupinách před operací a během pooperačních kontrol uvádí tabulka 12. Mezi oběma skupinami nebyl ve sledovaném období statisticky významný rozdíl v hodnotách NOT. Současně však byl u obou skupin po operaci zaznamenán statisticky významný pokles NOT ve srovnání s předoperačními hodnotami (p < 0,0005, Friedmanův test).
12. Srovnání průměrných pooperačních hodnot nitroočního tlaku u obou studijních skupin. (n1 = počet očí ve skupině 1, n2 = počet očí ve skupině 2, * Mann- -Whitneyův test). 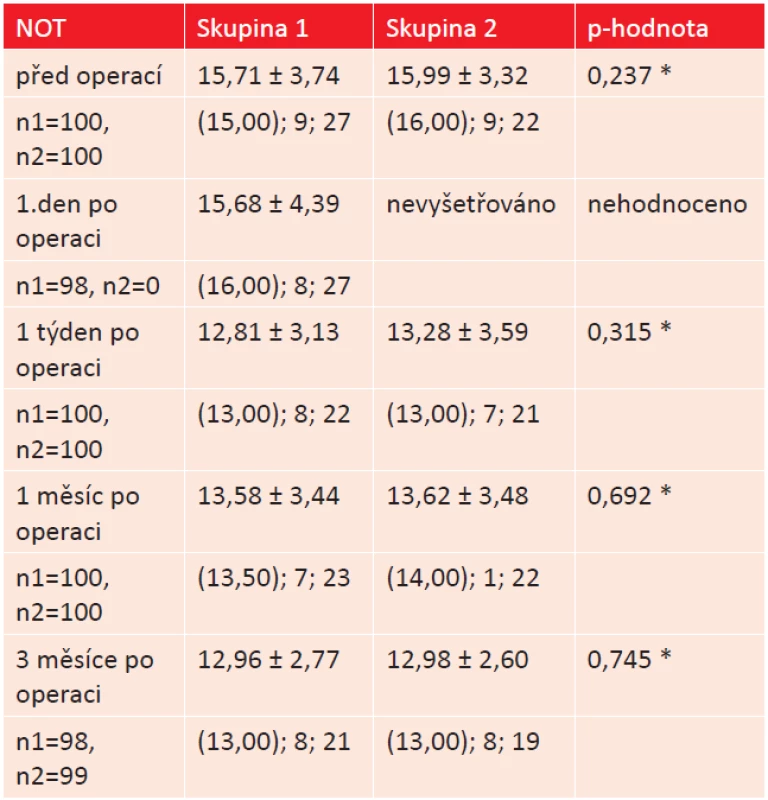
V pooperačním období jsme se zaměřili zejména na sledování výskytu infekčních pooperačních komplikací. U žádného z operovaných pacientů jsme nezaznamenali výskyt endoftalmitidy ani žádné výraznější neinfekční zánětlivé reakce, pouze u jedné nemocné ze skupiny 1 se na kontrole po týdnu objevil nález jemných fibrinových vláken v zornici pravého oka, přičemž první pooperační den byl nález v normě, bez komplikací. Po intenzivnější lokální terapii kortikosteroidy (Dexamethasone kapky co 2 hodiny) nález do dvou dnů vymizel.
U dalšího nemocného ze skupiny 1 jsme na týdenní kontrole zaznamenali drobný zbytek čočkové hmoty v přední komoře levého oka. Oko bylo klidné, bez dráždění, NZO byla 1,0. Nález vymizel do dvou týdnů bez nutnosti chirurgické intervence.
Další komplikace zaznamenané v delším pooperačním průběhu v přehledu shrnuje tabulka 13. U čtyř očí tří různých pacientů se v pooperačním období rozvinul cystoidní makulární edém (CME). U všech pacientů vymizel CME po konzervativní terapii. Také mírná fibrinová reakce v přední komoře a reziduální zbytek čočkové hmoty se vstřebaly po lokální terapii. K závažnějším pooperačním komplikacím nedošlo.
13. Další pooperační komplikace a jejích četnost. 
DISKUSE
Téma jednodenní operace katarakty současně na obou očích je kontroverzní, ale aktuální. V posledním desetiletí se v zahraničních publikacích objevuje řada prací zabývající se touto problematikou [3, 10, 12, 13, 15, 17, 19, 23, 26, 29, 40]. V české odborné literatuře je pouze jedna publikace věnující se jednodenní oboustranné operaci katarakty [30]. Jde o práci autorů Maška a Januly z roku 1982, ve které popisují výsledky oboustranné jednodenní operace katarakty na Oční klinice v Brně, tehdy ještě prováděné intrakapsulární kryoextrakcí.
Naše studie se jako první v České republice věnuje ISBCS v éře fakoemulzifikace. Její výsledky jsou srovnatelné s výsledky prací zahraničních autorů [2, 18, 20, 41, 43].
Závažnější peroperační komplikace se ve skupině 1 nevyskytly. Z méně závažných peroperačních komplikací vznikla u jednoho nemocného, původně plánovaného k oboustranné operaci, výrazná subkonjunktivální sufuze, což mělo za následek odložení operace druhého oka a jeho nezařazení do skupiny 1. Jednalo se o pacienta užívajícího antikoagulační terapii, u kterého byl předpoklad, že by mohlo dojít ke stejné komplikaci i na druhém oku. Užívání antikoagulancií není kontraindikací k operaci katarakty a v současné době se nevyžaduje její předoperační vysazení. Operace je prováděna řezem v čiré rohovce a pokud není další komplikující stav, jako například zadní synechie, běžně pacienty s antikoagulační terapií operujeme bez zvláštní přípravy. Vzhledem k tomu, že sufuze může být živnou půdou pro růst patogenů, volili jsme v tomto případě raději odložení operace druhého oka na dobu po zhojení oka prvního. V odborné literatuře jsme se s touto komplikací, uváděnou jako důvod odložení operace druhého oka, nesetkali. Další příčinou odložení operace katarakty druhého oka a nezařazení pacienta do skupiny 1 byla výrazná nespolupráce při operaci prvního oka. Takovou komplikaci průběhu plánované ISBCS popisuje např. Arshinoff [4].
Ve skupině 2 se u jednoho pacienta vyskytla ruptura zadního pouzdra během operace. Jednalo se o nemocného se senilní kataraktou (muž, 70 let), který měl současně také polární kataraktu. Při hydrodisekci se odloučil polární zákal tak, že vznikl defekt v zadním pouzdře čočky. Fakoemulzifikace jádra čočky proběhla bez komplikací, ve fázi irigoaspirace čočkových hmot se však defekt zadního pouzdra rozšířil do stran s následným drobným únikem sklivce. Byla provedena přední vitrektomie prolabujícího sklivce, defekt nebyl velký a bylo možno provést implantaci nitrooční čočky do pouzdra. Výsledná NZO byla 0,9, NKZO 1,0 s malou dokorekcí. Jiné peroperační chirurgické komplikace jsme nezaznamenali.
Stavy primárně nestandardní, jako IFIS, úzká zornice, tvrdé jádro, zadní synechie, extrémně hluboká či mělká komora, nepokládáme přímo za komplikace, ale spíše za stavy komplikující, tj. obtížněji operovatelné. Výskyt těchto komplikujících faktorů byl srovnatelný v obou skupinách (viz tabulka 5). Pokud má pacient úzkou zornici, máme na našem pracovišti možnost použití Malyuginova prstence. Skutečně jej však používáme jen zcela ojediněle. V souboru pacientů této studie jsme operovali všechny případy úzké zornice bez použití mechanické dilatace zornice.
Důležitou součástí provádění operace katarakty metodou ISBCS je vytvoření vlastního protokolu pro rozhodování, zda operaci druhého oka provést, či ji odložit. Tento protokol je nutno dodržovat. Neznamená to však, že je neměnný. Určitou roli hraje jeho vývoj v čase. Z počátku by měl být co nejstriktnější, po určité době pak může dojít k jeho modifikaci. Ne každá komplikace je natolik závažná, aby nebylo možno provést operaci druhého oka. Na druhou stranu ne vždy je vhodné provádět operaci druhého oka, i když průběh na prvním oku byl bez chirurgických komplikací. Zkušenost operatéra je zásadní a jeho intuice může zabránit komplikaci na druhém oku. Pro konečné rozhodování je důležitá také osobnost pacienta a jeho momentální rozpoložení. Proto pokládáme za důležitou součást celé procedury krátký rozhovor operatéra s pacientem před operací. Pacienta informujeme o průběhu operace a současně zjišťujeme jeho očekávání.
Zvýšení nitroočního tlaku po operaci bývá většinou přechodné první pooperační den. Závislost vzestupu nitroočního tlaku na použitém viskoelastickém materiálu během standardní operace prokázala Skorkovská a kol. [45]. Současně v jejich souboru došlo k největšímu vzestupu NOT první pooperační den bez ohledu na použitý viskomateriál. Nitrooční tlak se normalizoval do týdne po operaci. Beatty a kol. [8] měli ve svém souboru 19 očí (3 %) u 17 pacientů se zvýšeným nitroočním tlakem po ISBCS. Jednalo se však o extrakapsulární extrakce katarakty (EKE). Ramsey a kol. [38] uvádí obdobné procento (2,9 %), v jeho studii byli pacienti jak po EKE, tak po fakoemulzifikaci. Sarikkola a kol. [42] porovnávali dvě skupiny, první operovaná metodou ISBCS, druhá skupina byla kontrolní a byla operována klasickou metodou. V obou skupinách byl výskyt vyššího nitroočního tlaku první pooperační den srovnatelný (6,1 % a 7,3 %). V našem souboru ve skupině 1 jsme vyšší nitrooční tlak první den po operaci zaznamenali u 5 očí pěti pacientů (5 %). Pouze ve 2 případech (2 %) byl NOT vyšší než 25 torrů (26 a 27 torrů). Vzestup nad 30 torrů jsme nezaznamenali. Týden po operaci již byly nitrooční tlaky u všech pacientů v normě. U obou skupin, jak skupiny 1, tak skupiny 2, jsme zaznamenali statisticky významný pokles nitroočního tlaku 3 měsíce po operaci (Friedmanův test, p = 0,0005). Při srovnání hodnot NOT mezi skupinou 1 a skupinou 2 naopak statisticky významný rozdíl prokázán nebyl (Mann-Whitneův test, p = 0,745), výsledky jsou stejné u obou skupin.
V pooperačním období jsme zaznamenali výraznější striatu rohovky u 4 pacientů (5 očí) první pooperační den, která odezněla bez následků do týdne po operaci. Na kontrolách po měsíci a třech měsících jsme nezaznamenali žádnou dekompenzaci endotelu ani rozvoj bulózní keratopatie. Arshinoff [2] uvádí jeden případ těžké endoteliální dekompenzace po ISBCS na jednom oku, která musela být následně řešena provedením perforující keratoplastiky. Oboustrannou dekompenzaci endotelu rohovky po ISCBS popisují Taygi a McDonnell [47].
Výsledná pooperační refrakce a její odchylky od požadované hodnoty jsou důležitou součástí hodnocení výsledků operace katarakty. Sarrikola [41] uvádí po ISBCS 84 % pacientů s nejlépe korigovanou zrakovou ostrostí 0,5 a lepší a 66 % se zrakovou ostrostí 0,8 a lepší. Pooperační refrakce v jejich studii byla v 78 % ± 0,75 dioptrií od požadované hodnoty a v 95 % ± 1,5 dioptrií. Murphy [34] hodnotil výsledky pooperační refrakce na souboru 1676 očí, operovaných standardní metodou. Rozdíl do ± 1 D od požadované refrakce byl u 72,3 % očí a 96,6 % od ± 1 D do ± 2 D. NZO byla u 56,3 % pacientů 0,5 a lepší, NKZO pak byla u 86,9 % očí 0,5 a lepší. Po vyloučení předoperačních komorbidit pak byly výsledky NZO v 65,1 % 0,5 a lepší a NKZO v 95,4 % 0,5 a lepší.
V našem souboru pacientů jsme měli pooperační refrakci do ±1 D ve skupině 1 u 84,1 % očí, ve skupině 2 u 83,8 % očí. Hodnotili jsme také subjektivní korekci, se kterou pacienti dosahovali nejlepší zrakové ostrosti po operaci. Tato subjektivní korekce se může lišit od objektivně naměřené refrakce z důvodu nepřesnosti měření na autorefraktometru a je lepším indikátorem výsledného stavu. Pacienti po operaci dostávají subjektivně zjištěnou korekci, se kterou dosahují nejlepší zrakovou ostrost. Tato subjektivní korekce nejlépe vyhovuje jejich každodenním činnostem v běžném životě. Ve skupině 1 byla výsledná korekce do ± 0,5 D u 81,3 % očí, ve skupině 2 u 83,1 % očí. Korekce do ± 1 D byla u 90,6 %, resp. 88,8 % očí. Mezi skupinami 1 a 2 nebyl v konečné refrakci ani korekci statisticky významný rozdíl (viz tabulka 7 a 8).
Výsledná pooperační NZO ve skupině 1 byla 0,862 ± 0,175 (0,900); 0,33; 1,00. Ve skupině 2 byla NZO 0,864 ± 0,187 (0,900); 0,33; 1,00. NKZO ve skupině 1 byla 0,965 ± 0,102 (1,000); 0,33; 1,00 a ve skupině 2 0,965 ± 0,083 1,000); 0,50; 1,00. Mezi skupinami nebyl statisticky významný rozdíl (Mann-Whitneův test). Výsledky pooperační refrakce, korekce a výsledné zrakové ostrosti jsou v souladu s pracemi ostatních autorů [34, 41].
Cystoidní makulární edém po operaci katarakty může zhoršit výslednou zrakovou ostrost, zejména pokud přejde do chronického stadia. Sarrikola [42] uvádí postižení chronickým CME u jednoho oka v souboru ISBCS a dvou očí jednoho pacienta v kontrolní skupině. Arshinoff [2] ve svém souboru ISBCS operací pozoroval přechodný CME u 6 očí (5 pacientů). CME se resorboval ve všech případech do 6 týdnů po topické aplikaci 1% prednisolone acetátu čtyřikrát denně. Sharma [44] uvádí z celkem 288 operovaných očí (ISBCS) přechodný CME u 2 očí. Následně CME ustoupil a výsledná zraková ostrost byla 0,5 a 0,8. My jsme pozorovali přechodný výskyt CME u 4 očí (3 pacienti). U všech postižených očí nastal rozvoj CME mezi týdenní a měsíční pooperační kontrolou. Týden po operaci měly všechny později postižené oči NKZO 1,0. První postiženou byla pacientka ze skupiny 1, u které se rozvinul CME na obou očích. Měsíc po operaci se zhoršilo vidění na obou očích, na pravém oku byla zraková ostrost 0,5, na levém oku 0,33. Subjektivně vnímala zhoršení vidění, více na oku levém. Ve skupině 2 se přechodný CME vyskytl u dvou mužů. První měl postiženo levé oko, zraková ostrost se zhoršila z 1,0 na 0,5 měsíc po operaci, subjektivně vnímal zhoršení zrakové ostrosti. Druhý pacient ze skupiny 2 měl velmi podobný průběh, zraková ostrost z 1,0 zhoršená na 0,5, jednalo se však o oko pravé. Subjektivně uváděl, že oko pravé není tak dobré jako oko levé. Oba nemocní s CME ve skupině 2 byli prostatici, užívající Tamsulosin, u prvního z nich byl peroperačně IFIS. U všech postižených očí se CME resorboval s úpravou zrakové ostrosti při topické terapii Dexamethasone kapky pětkrát denně. Na kontrole za 3 měsíce po operaci byla u všech postižených očí NKZO 1,0.
Z dalších komplikací po operaci jsme zaznamenali u jednoho nemocného ze skupiny 1 drobný zbytek čočkové hmoty v přední komoře pravého oka na kontrole týden po operaci. Zbytky čočkových hmot mohou být potenciálním rizikem pro vznik endoftalmitidy [27]. U našeho pacienta byla NZO 0,9, oko bylo klidné, bez jakýchkoliv dalších známek dráždění, proto bylo postupováno konzervativně, pouze lokální terapií. Za měsíc po operaci byl zbytek hmoty vstřebán, NZO byla 1,0. Klidné oko bylo i na kontrole za 3 měsíce, zraková ostrost zůstávala na 1,0.
Z nezávažných až středně závažných komplikací po operaci katarakty jsou popisovány flare v přední komoře, pooperační iritidy, uveitidy, fibrin v přední komoře, TASS [2, 11, 28, 38, 42, 44, 48]. V našem souboru jsme zaznamenali pouze jeden případ výskytu jemných fibrinových vláken v zornici týden po operaci. Jednalo se o pacientku ze skupiny 1. První den po operaci byl klidný nález na obou očích. Týden po operaci se na pravém oku vyskytl fibrin v zornici. NZO postiženého oka byla 1,0. Stav byl řešen úpravou lokální terapie, za měsíc po operaci byl nález bez fibrinu v přední komoře, oko klidné, NZO 1,0.
Závažnou komplikaci přestavuje pooperační endoftalmitida. Incidence výskytu pooperační endoftalmitidy před zavedením fakoemulzifikace byla 0,086 % - 0,71 % [1, 16], v některých případech také 3–6 % [36]. Se změnou operační techniky a zavedením intrakamerálně podávaných antibiotik došlo k poklesu incidence pooperační endoftalmitidy na 0,028 % –0,042 % [14, 32, 46].
Možnost výskytu oboustranné pooperační endoftalmitidy po ISBCS je hlavním a neotřesitelným argumentem hovořícím proti provádění operace katarakty současně na obou očích. V literatuře jsme nalezli 4 dosud publikované případy oboustranné endoftalmitidy po ISBCS [9, 22, 35, 37]. BenEzra a Chirambo [9] uvádějí případ z roku 1978. U pacienta došlo 24 hodin po oboustranné operaci katarakty k rozvoji úplavice s celkovou bakteriémií. Intravenózní podávání megadávek penicilinu a perorální podávání chloramfenikolu vedlo ke zlepšení celkového stavu pacienta. Oční nález se sice zklidnil, ale výsledný vizus na obou očích byl pouze pohyb ruky před okem. Özdek a kol. [35] v roce 2005 referují o pacientovi, sedmdesátiletém muži, který podstoupil ISBCS v celkové anestezii na jiném pracovišti. Druhý pooperační den bylo oboustranně vidění pohyb před okem. Pacient byl léčen lokálně, intravitreálně a celkově podávanými antibiotiky, výsledný vizus byl na pravém oku 0,4, na levém oku 0,5. Kashkouli a kol. [22] popisují případ oboustranné endoftalmitidy u sedmašedesátiletého muže. Chirurg neprovedl výměnu nástrojů mezi operací prvního a druhého oka. Druhý pooperační den došlo k rozvoji oboustranné endoftalmitidy, pacient byl léčen na původním pracovišti lokálně, intravitreálně a celkově podávanými antibiotiky. Třetí pooperační den se stav dále zhoršil a teprve pak byl pacient odeslán na pracoviště autorů. Vizus na pravém oku byl bez světlocitu, na levém oku světlocit s vadnou projekcí. Byla neodkladně provedena pars plana vitrektomie (PPV) na obou očích s explantací NOČ. Kultivace prokázala jako vyvolávající patogen Pseudomonas aeruginosa. Pacient byl týden po operaci bez světlocitu oboustranně. Posledním publikovaným případem oboustranné endoftalmitidy je článek Puvanachandry a kol. [37] z roku 2008. Pacientkou byla jednaosmdesátiletá žena. Operace proběhla bez komplikací na obou očích. Čtvrtý pooperační den došlo k náhlému zhoršení vidění na obou očích, vpravo byl vizus pohyb před okem, vlevo 0,25. Byla zahájena intenzivní ATB terapie lokálně, intravitreálně a celkově. Kultivace ze sklivce prokázala Staphylococcus epidermidis citlivý na gentamicin, ciprofloxacin a vankomycin. Výsledná pooperační zraková ostrost byla za 2 měsíce po operaci 0,67 oboustranně.
Z těchto 4 publikovaných případů oboustranné endoftalmitidy po ISBCS byl špatný výsledek u pacienta s celkovou bakteriémií [9] a u pacienta, který byl operován oboustranně stejným instrumentáriem [22]. U dalších dvou pacientů bylo dosaženo relativně dobrého výsledného vidění [35, 37].
Více informací máme o výskytu jednostranné pooperační endoftalmitidy u pacientů operovaných současně na obou očích [5, 8, 18, 21, 24, 38]. Z publikovaných prací vyplývá, že incidence pooperační endoftalmitidy na jednom oku je při ISBSC zcela srovnatelná s incidencí endoftalmitidy u pacientů operovaných standardním postupem.
Podle poslední studie ESCRS (European society of cataract and refractive surgeons) z roku 2013 je incidence endoftalmitidy 0,049 % - 0,34 % [7] v závislosti na použití antibiotik. Nejlepší výsledky byly ve skupině s aplikací cefuroximu intrakamerálně. Také jiní autoři [6, 39] uvádějí příznivý efekt intrakamerálně podávaného cefuroximu, případně jiných antibiotik [31] na incidenci pooperační endoftalmitidy. Cefuroxim působí zejména na gram pozitivní bakterie s výjimkou MRSA (methicilin rezistentní Stafylococcus aureus), MRSE (methicilin rezistentní Stafylococcus epidermidis) a Enterococcus faecalis [7]. Ani samotné podání cefuroximu do přední komory oka na konci operace však není zcela bez rizika. Moisseiev a Levinger [33] popsali anafylaktickou reakci po aplikaci cefuroximu. Jednalo se o 64letou ženu, která podstoupila nekomplikovanou operaci katarakty. V anamnéze měla alergii na penicilin, ale ne na cefuroxim. Také nikdy neměla anafylaktickou reakci na žádný lék. Za 5 minut po operaci začala mít potíže, nejprve alergické projevy, které se stupňovaly a docházelo k anafylaktické reakci. Situaci se podařilo zvládnout podáním léků, včetně bolusu 125 mg methylprednisolonu intravenózně a pacientka skončila na oddělení urgentní medicíny. Propuštěna byla za několik hodin, výsledná zraková ostrost operovaného oka byla 1,0.
V naší studii jsme výskyt endoftalmitidy, ani jiné závažné infekční pooperační komplikace nezaznamenali.
ZÁVĚR
Na základě našich zkušeností s prováděním oboustranné operace katarakty v jeden den indikujeme provedení ISBCS za těchto předpokladů:
- a) na obou očích je přítomna katarakta vhodná k operaci,
- b) pacient sám preferuje ISBCS před klasicky prováděnou operací,
- c) pacient nemá lokální ani celkový nález vylučující provedení ISBCS (imunosupresivní nebo imunomodulační terapie, výrazná endoteliální dystrofie, chronická uveitida s recidivujícími atakami, Posner-Schlossmanův syndrom, výrazná forma PEX) a současně splňuje bod a) i b),
- d) pracoviště má odpovídající zázemí pro provádění takových typů operací.
Jednodenní operace katarakty na obou očích (ISBCS) je z chirurgického hlediska stejně bezpečná a efektivní, jako klasicky prováděna operace šedého zákalu.
Za přednosti jednodenní oboustranné operace katarakty považujeme komfort pacienta, který absolvuje subjektivně stresující zážitek pouze jednou. Pacient má usnadněn systém pooperačních kontrol a může se dříve zapojit do běžného života. Z celospolečenského hlediska tak lze za výhodu pokládat také snížení výdajů na zdravotní péči v segmentu chirurgie katarakty. Nezbytnou podmínkou pro provádění ISBCS je odpovídající technické a personální vybavení pracoviště. Pro zdravotnické zařízení a chirurga je výhodou lepší logistika průběhu celé procedury a lepší využití pracovní síly personálu. Ekonomika provozu je efektivnější.
Nevýhodou ISBCS je nebezpečí oboustranných pooperačních komplikací, zejména oboustranné endoftalmitidy. Z tohoto pohledu zatím v současné době nepovažujeme ISBCS za metodu první volby v chirurgii katarakty. Přesto však má v operativě šedého zákalu své místo a představuje jednu z možností provádění operace. Do budoucna předpokládáme výraznější rozšíření této metody.
Do redakce doručeno dne 27. 10. 2014
Do tisku přijato dne 9. 1. 2015
MUDr. Dalibor Cholevík
Oční klinika, Fakultní nemocnice Ostrava
17. listopadu 1790,
708 52 Ostrava - Poruba,
email: dalibor.cholevik@fno.cz
Sources
1. Allen, H.F., Mangiaracine, A.B.: Bacterial endophthalmitis after cataract extraction II. Incidence in 36,000 Consecutive Operations with Special Reference to Preoperative Topical Antibiotics. Arch Ophthalmol, 91, 1974, 1 : 3–7.
2. Arshinoff, S.A., Strube, Y.N.J., Yagev, R.: Simultaneous bilateral cataract surgery. J Cataract Refract Surg., 29, 2003, 7 : 1281–1291.
3. Arshinoff, S.A.: Controversies in bilateral cataract surgery. Cataract Refract Surg Today Europe, 6, 2011, 8 : 59–64.
4. Arshinoff, S.A.: Simultaneous bilateral cataract surgery. J Cataract Refract Surg, 24, 1998, 8 : 1015–1016.
5. Arshinoff, S.A., Bastianelli, P.A.: Incidence of postoperative endophthalmitis after immediate sequential bilateral cataract surgery. J Cataract Refract Surg, 37, 2011, 12 : 2105–2113.
6. Barry, P.: Adoption of intracameral antibiotic prophylaxis of endophthalmitis following cataract surgery. J Cataract Refract Surg, 40, 2014, 1 : 138–142.
7. Barry, P., Cordovés, L., Gardner, S.: ESCRS Guidelines for Prevention and Treatment of Endophthalmitis Following Cataract Surgery: Data, Dilemmas and Conclusions. ESCRS [online]. 2013 [cit. 2014-05-10]. Dostupné z: http://www.escrs.org/endophthalmitis/ guidelines/ENGLISH.pdf.
8. Beatty, S., Aggarwal, R.K., David D.B. et al.: Simultaneous bilateral cataract extraction in the UK. Br J Ophthalmol, 79, 1995, 12 : 1111–1114.
9. BenEzra, D., Chirambo, M.C.: Bilateral versus unilateral cataract extraction: advantages and complications. Br J Ophthalmol, 62, 1978, 11 : 770–773.
10. Blaylock, J.F., Si, Z.: Simultaneous bilateral refractive lens exchange: madness or brilliance? Cataract Refract Surg Today Europe, 6, 2011, 8 : 87–88, 94.
11. Bodnar, Z., Clouser, S., Mamalis, N.: Toxic anterior segment syndrome: update on the most common causes. J Cataract Refract Surg., 38, 2012, 11 : 1902–1910.
12. Claoué, Ch., Liu, Ch.: Techniques and rationale for immediate sequential bilateral cataract surgery. Cataract Refract Surg Today Europe, 6, 2011, 8 : 80–81.
13. Dave, H., Phoenix, V., Becker, E.R. et al.: Simultaneous vs. Sequential bilateral cataract surgery for infants with congenital cataracts: visual outcomes, adverse events and economic costs. Arch Ophthalmol., 128, 2010, 8 : 1050–1054.
14. Friling, E., Lundström, M., Stenevi, U. et al.: Six-year incidence of endophthalmitis after cataract surgery: Swedish national study. J Cataract Refract Surg., 39, 2013, 1 : 15–21.
15. Huang, T., Kuo, H., Lin, S. et al.: Simultaneous bilateral cataract surgery in general anesthesia patients. Chang Gung Med J., 30, 2007, 2 : 151–159.
16. Chalkley, T.H.F., Shoch, D.: An evaluation of prophylactic subconjunctival antibiotic injection in cataract surgery. AmJ of Ophthalmol., 64, 1967, 6 : 1084–1087.
17. Chang, J.S.M.: Indications for immediate sequential bilateral cataract surgery. Cataract Refract Surg Today Europe, 6, 2011, 8 : 69–73.
18. Johansson, B.: Resulting refraction after same-day bilateral phacoemulsification. J Cataract Refract Surg, 30, 2004, 6 : 1326–1334.
19. Johansson, B.: A checklist for ISBCS. Cataract Refract Surg Today Europe, 6, 2011, 8 : 75–78.
20. Johansson, B.A., Lundh, B.L.: Bilateral same day phacoemulsification: 220 cases retrospectively reviewed. Br J Ophthalmol, 87, 2003, 3 : 285–290.
21. Joseph, N., David, R.: Bilataral cataract extraction in one session: report on five years’experience. Br J Ophthalmol, 61, 1977, 10 : 619–621.
22. Kashkouli, M.B., Salimi, S., Aghaee, H. et al.: Bilateral Pseudomonas aeruginosa endophthalmitis following bilateral simultaneous cataract surgery. Indian J Ophthalmol, 55, 2007; 5 : 374–375.
23. Kaufer, R.: The advantages of immediate sequential bilateral cataract surgery. Cataract Refract Surg Today Europe, 6, 2011, 8 : 66–68.
24. Kontkanen, M., Kaipiainen, S.: Simultaneous bilateral cataract extraction: A positive view. [correspondence] J Cataract Refract Surg, 28, 2002, 11 : 2060–2061.
25. Kuchynka, P., Mazal, Z., Studený, P. et al.: Standard pro diagnostiku a léčbu: Katarakta dospělých. Čes a slov Oftal, 68, 2012, 6 : 228–234.
26. Liu, Ch.: Breaking the taboo: ISBCS is a credible procedure. Cataract Refract Surg Today Europe, 6, 2011, 8 : 82–84.
27. Lou, B., Lin, X., Luo, L. et al.: Residual lens cortex material: potential risk factor for endophthalmitis after phacoemulsification cataract surgery. J Cataract Refract Surg, 39, 2013, 2 : 250–257.
28. Lundström, M., Albrecht, S., Nilson, M. et al: Benefit to patients of bilateral same-day cataract extraction: Randomized clinical study. J Cataract Refract Surg, 32, 2006, 5 : 826 – 830.
29. Magli, A., Fimiani, F., Passaro, V. et al.: Simultaneous surgery in bilateral congenital cataract. Eur J Ophthalmol, 19, 2009, 1 : 24–27.
30. Mašek, P., Janula, J.: Oboustranná extrakce katarakty. Čs Oftal, 38, 1982, 5 : 317–321.
31. Matsuura, K., Miyoshi, T., Suto, Ch. et al.: Efficacy and safety of prophylactic intracameral moxifloxacin injection in Japan. J Cataract Refract Surg, 39, 2013, 11 : 1702–1706.
32. Mayer, E., Cadman, D., Ewings, P. et al.: A 10 year retrospective survey of cataract surgery and endophthalmitis in a single eye unit: injectable lenses lower the incidence of endophthalmitis. Br J Ophthalmol, 87, 2003; 7 : 867–869.
33. Moisseiev, E., Levinger, E.: Anaphylactic reaction following intracameral cefuroxime injection during cataract surgery. J Cataract Refract Surg, 39, 2013, 9 : 1432–1434.
34. Murphy, Ch., Tuft, S.J., Minassian, D.C.: Refractive error and visual outcome after cataract extraction. J Cataract Refract Surg, 28, 2002, 1 : 62–66.
35. Özdek, S.C., Onaran, Z., Gürelik, G. et al.: Bilateral endophthalmitis after simultaneous bilateral cataract surgery. J Cataract Refract Surg, 31, 2005, 6 : 1261–1262.
36. Peyman, G.A., Sathar, M.L., May, D.R.: Intraocular gentamicin as intraoperative prophylaxis in South India eye camps. Br J Ophthalmol, 61, 1977, 4 : 260–262.
37. Puvanachandra, M., Humphry, R.C.: Bilateral endophthalmitis after bilateral sequential phacoemulsification. J Cataract Refract Surg, 34, 2008, 6 : 1036–1037.
38. Ramsay, A.L, Diaper, Ch., Saba, S.N. et al.: Simultaneous bilateral cataract extraction. J Cataract Refract Surg, 25, 1999, 6 : 753–762.
39. Rodriguez-Caravaca, G., Garcia-Sáenz, M.C., Villar-del-Campo, M.C. et al.: Incidence of endophthalmitis and impact of prophylaxis with cefuroxime on cataract surgery. J Cataract Refract Surg, 39, 2013, 9 : 1399–1403.
40. Sarikkola, A.U.: Bilateral cataract surgery: Simultaneous or sequential? Cataract Refract Surg Today Europe, 6, 2011, 8 : 57–58.
41. Sarikkola, A.U., Kontkanen, M., Kivelä, T. et al.: Simultaneous bilateral cataract surgery: A retrospective survey. J Cataract Refract Surg, 30, 2004, 6 : 1335–1341.
42. Sarikkola, A.U., Uusitalo, R.J., Hellstedt, T. et al.: Simultaneous bilateral versus sequential bilateral cataract surgery: Helsinki simultaneous bilateral cataract surgery study report 1. J Cataract Refract Surg, 37, 2011, 6 : 992–1002.
43. Serrano-Aguilar, P., Ramallo-Farina, Y., Cabrera-Hernández, J.M. et al.: Immediately sequential versus delayed sequential bilateral cataract surgery: safety and effectiveness. J Cataract Refract Surg, 38, 2012, 10 : 1734–1742.
44. Sharma, T.K., Worstmann, T.: Simultaneous bilateral cataract extraction. J Cataract Refract Surg, 27, 2001, 5 : 741–744.
45. Skorkovská, Š., Michálek, J., Mašková, Z. et al.: Vliv viskoelastického materiálu na pooperační nitrooční tlak u fakoemulsifikace. Čes a Slov Oftal, 60, 2005, 1 : 13–19.
46. Tan, C.S.H., Wong, H.K., Yang, F.P.: Epidemiology of postoperative endophthalmitis in an Asian population: 11-year incidence and effect of intracameral antibiotic agents. J Cataract Refract Surg, 38, 2012, 3 : 425–430.
47. Tyagi, A.K., McDonnelli, P.J.: Visual impairment due to bilateral corneal endothelial failure following simultaneous bilateral cataract surgery. Br J Ophthalmol, 82, 1998, 11 : 1341-1342.
48. Veselý, P., Novák, P., Kuchynka, P.: TASS - toxic anterior segment syndrome. Oftalmochirurgie, 1, 1999, 3 : 39–40.
Labels
Maxillofacial surgery Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2015 Issue 1-
All articles in this issue
-
Jednodenní oboustranná operace katarakty.
Vlastní výsledky - Trends in Indications of Perforating Keratoplasty at the Department of Ophthalmology, Faculty Hospital, Brno, Czech Republic, E.U., During the Period 2008–2012
- Dynamic Vitreomacular Traction
- Treatment of Pediatric Traumatic Macular Holes
- Anophthalmic Conjunctival Sac Plastic Surgery Using the Modified Cul-de-Sac Method
- Comparison of Visual Acuity and Higher-order Aberrations after Standard and Wavefront-guided Myopic Femtosecond LASIK
-
Jednodenní oboustranná operace katarakty.
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Comparison of Visual Acuity and Higher-order Aberrations after Standard and Wavefront-guided Myopic Femtosecond LASIK
- Dynamic Vitreomacular Traction
-
Jednodenní oboustranná operace katarakty.
Vlastní výsledky - Anophthalmic Conjunctival Sac Plastic Surgery Using the Modified Cul-de-Sac Method
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

