-
Medical journals
- Career
Opakovatelnost a spolehlivost vyšetření zrakové ostrosti na optotypových tabulích logMAR ETDRS a Snellen
Authors: P. Veselý; S. Synek
Authors‘ workplace: Klinika nemocí očních a optometrie LF MU a FN u sv. Anny, Brno, přednosta doc. MUDr. S. Synek, CSc.
Published in: Čes. a slov. Oftal., 68, 2012, No. 2, p. 71-75
Category: Original Article
Overview
Cíl:
Cílem naší studie bylo prokázat statisticky významnou korelaci hodnot při opakovaném měření a statisticky významné rozdíly v opakovatelnosti, resp. spolehlivosti (test-retest variability, TRV) vyjádřenou tzv. intervalem shody (CI) podle metody Bland-Altmana na statisticky významné 95% hladině u různých metod testování zrakové ostrosti. Jedná se o metodu prahovou interpolační na optotypové tabuli ETDRS, celořádkovou metodu a modifikovanou prahovou interpolační metodu na optotypové tabuli Snellen v provedení se Sloanovými optotypovými znaky.Metodika:
K dispozici jsme měli celkem 468 platných hodnot zrakové ostrosti naměřených prahovou interpolační metodou na ETDRS, celořádkovou metodou a prahovou interpolační metodou na optotypové tabuli Snellen. U celořádkové metody na optotypové tabuli Snellen byla průměrná hodnota zrakové ostrosti při prvním měření -0,043 logMAR (min. 1, max. -0,30, SD 0,25), při druhém měření -0,045 logMAR (min. 1, max. -0,30, SD 0,23). U metody prahové interpolační na optotypové tabuli Snellen byla zraková ostrost při prvním měření -0,018 logMAR (min. 0,98, max. -0,30, SD 0,29), při druhém měření -0,024 logMAR (min. 1, max. -0,80, SD 0,29). U metody prahové interpolační na optotypové tabuli ETDRS byla zraková ostrost při prvním měření -0,0612 logMAR (min. 0,72, max. -0,30, SD 0,21), při druhém měření -0,0610 log MAR (min. 0,8, max. -0,28, SD 0,21).Výsledky:
Bylo prokázáno, že hodnoty zrakové ostrosti získané všemi třemi metodami se při opakovaném měření od sebe významně statisticky neliší (Wilcoxonův párový test, celořádková metodika Snellen p = 0,74, interpolační metodika Snellen p = 0,33 a interpolační metodika ETDRS p = 0,95) a na statisticky významné hladině spolu korelují (Spearmanův korelační koeficient, celořádková metodika Snellen r = 0,91, p < 0,0001, interpolační metodika Snellen r = 0,89, p < 0,0001 a interpolační metodika ETDRS r = 0,89, p < 0,0001). TRV vyjádřená dle metody Bland-Altmana tzv. limitem shody (confidence interval CI) na hladině 95% u opakovaných párových měření byla u metody celořádkové na optotypu Snellen ± 0,11 (tj. 5 znaků), u metody prahové interpolační na optotypu Snellen ± 0,20 (tj. 10 znaků) a u metody prahové interpolační na optotypu ETDRS ± 0,08 (tj. 4 znaky).Závěr:
V naší studii jsme prokázali, že na statisticky významné hladině se od sebe neliší opakovaná měření u všech třech metod. Dále byla prokázána statisticky významná korelace mezi opakovaným měřením zrakové ostrosti u jednotlivých osob u všech třech metod. Klinicky nejvýznamnější je stanovení a potvrzení nejlepší opakovatelnosti u metody prahové interpolační na optotypu ETDRS (CI ± 0,08, tj. ± 4 znaky) v porovnání s metodou celořádkovou na optotypu Snellen (CI ± 0,11, tj. ± 5 znaků) a metodou interpolační na optotypu Snellen (CI ± 0,20, tj.± 10 znaků). Z našich měření vyplývá, že není klinicky přínosné převádět hodnoty zrakové ostrosti naměření na optotypu Snellen do logMAR a zohledňovat, dopočítávat (interpolovat) jednotlivé znaky u této metody.Klíčová slova:
zraková ostrost, prahová interpolační metoda, celořádková metoda, optotypová tabule log MAR ETDRS, optotypová tabule Snellen, Sloanovy optotypové znaky, test-retest variabilitaÚvod
Měření zrakové ostrosti je nejčastěji měřenou zrakovou funkcí zejména proto, že je rychlé a efektivní. Zraková ostrost může být definována také jako prostorová rozlišovací schopnost. Při měření zrakové ostrosti zjišťujeme pod jak velkým/malým úhlem je oko v prostoru schopno rozlišit dva body/předměty [1]. Teoreticky výsledek tohoto měření vypovídá o funkci centrální části sítnice. Prakticky ale vypovídá o stavu celého zrakového aparátu včetně zrakové dráhy. Hodnota zraková ostrosti je také důležitým vstupním a výstupním údajem u většiny klinických studií. Proto je důležité, aby hodnoty naměřené zrakové ostrosti byly přesné, opakovatelné a bez vlivu negativních faktorů, jako je například nevhodné osvětlení. Nejčastěji používanými tabulemi pro vyšetřování zrakové ostrosti jsou Snellenova a ETDRS.
Snellenova tabule byla poprvé představena v roce 1862 holandským oftalmologem Hermanem Snellenem a stala se velmi rychle standardem pro vyšetření zrakové ostrosti, zejména díky jednoduchosti a rychlosti provedení vyšetření [2]. Tabule má písmena různé velikosti seřazené od největšího (nahoře) po nejmenší (dole), které jsou čteny jedním okem ze vzdálenosti 5, resp. 6 metrů. Každý znak je tak viděn pod úhlem 5 úhlových minut každý detail znaku pod úhlem 1 úhlové minuty. Vyšetřování na této tabuli probíhá tzv. celořádkovou metodou. Podle české normy ČSN EN ISO 8596 můžeme za přečtený považovat ten řádek, který je identifikován ze 60 % (např. 3 z 5 znaků) [11]. Hodnota zrakové ostrosti podle Snellena se obvykle zapisuje zlomkem, kde čitatel ukazuje vyšetřovací vzdálenost v metrech a jmenovatel hodnotu řádku v metrech, který je čitelný z dané vzdálenosti tzv. standardním okem (úhel minimálního rozlišení je roven 1úhlové minutě). Převrácená hodnota tohoto zlomku ukazuje, jak veliký je úhel minimálního rozlišení v úhlových minutách. V některých zemích, např. ve Velké Británii, se vyšetřovací vzdálenost udává ve stopách (20/20) a v některých evropských zemích a Japonsku se hodnota zrakové ostrosti ze zlomku převádí do decimální podoby, např. 5/10 = 0,5 (viz tabulka 1).
Table 1. Převod mezi různými metodami testování zrakové ostrosti 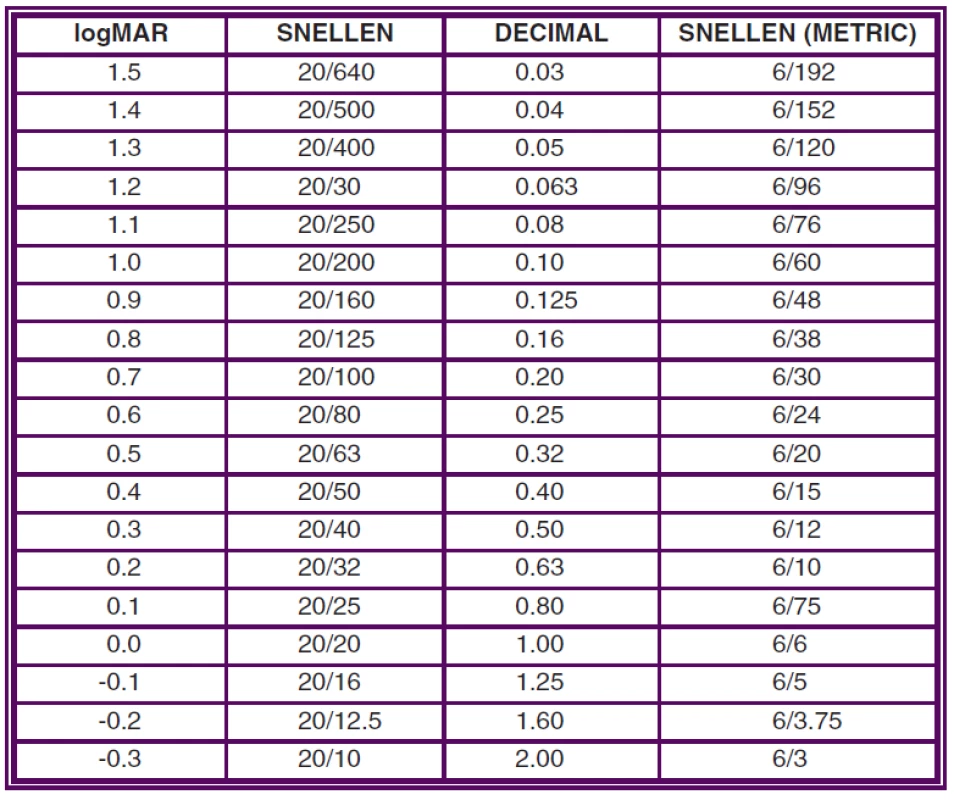
Existuje mnoho nevýhod Snellenových tabulí: variabilní velikost písmen, celořádková metoda testování, nepravidelná progrese mezi řádky a nestejná čitelnost znaků [1]. Hlavní problém však spočívá v tom, že Snellenův optotyp nebyl nikdy standardizován.
Tyto nevýhody byly důvodem pro vývoj přesnější metodiky pro testování zrakové ostrosti. Nový design optotypové tabule představili v roce 1976 Ian Bailey a Ian Lovie [3]. Hlavní výhodou byla přibližně stejná čitelnost znaků, stejný počet znaků na řádek (5 znaků, 14 řádků, tj. 70 znaků), proporcionální změna vzdálenosti mezi řádky (odpovídá velikosti menšího řádku), stejná logaritmická progrese (0,1 logMAR), geometrická progrese obtížnosti při změně vyšetřovací vzdálenosti (změna z 6 na 4,8 m znamená nárůst zrakové ostrosti o 25 %, tzn. pacient by měl přečíst ještě jeden řádek navíc) a v neposlední řadě možnost použít interpolační metodiku testování. Každý znak má svou konkrétní hodnotu, např. 0.02 logMAR, a je tedy možné využít jejich přesné dopočítávání [2, 10].
Optotypová tabule Bailey-Lovie byla modifikována v roce 1982 díky doporučení Committee on Vision of the National Academy of Science, National Research Council a Rick Ferrise, který tuto modifikaci využil pro studii nazvanou Early Treatment Diabetic Retinopathy Study (ETDRS) [4]. Tabule s označením ETDRS se stala zlatým standardem pro testování zrakové ostrosti pro klinické účely zejména díky tomu, že výsledky je možné použít pro parametrické statistické testování. Bylo zjištěno, že ETDRS tabule má, v porovnání s Snellenovou tabulí, daleko větší spolehlivost, resp. opakovatelnost. Teoreticky by totiž opakované testování zrakové ostrosti stejného pacienta stejným přístrojem za stejných podmínek mělo vykazovat nulové rozdíly. V této souvislosti se hovoří a tzv. test-retest varibalitě (TRV) podle autorů Blanda a Altmana [5]. Schopnost detekovat opravdovou změnu ve vidění klesá, pokud TRV stoupá. U Snellenovy optotypové tabule TRV dosahuje hodnot od ± 5 do ± 16,5 znaků u normálních zdravých jedinců a 3,3 řádky u pacientů s kataraktou, pseudofakií, nebo s glaukomem. Bylo zjištěno, že až 13 % pacientů dosahuje rozdílu při opakovaném testování až 2 řádky [2].
Metodika
Zrakovou ostrost jsme testovali opakovaně u 36 subjektů, z nichž bylo 26 žen a 10 mužů celořádkovou metodou na optotypu Snellen, interpolační prahovou metodou na optotypu Snellen a na optotypou ETDRS. Obě tabule byly vybaveny Sloanovými znaky. Jedná se o LCD tabuli firmy Spiritmedical Smartchart Elite CP-600 s vyšetřovací vzdáleností 4 metry.
Image 1. Optotypová tabule SMARTCHART firmy SPIRITMEDICAL 
Vyšetřování probíhalo za standardních světelných podmínek (dle normy ČSN ISO 8596). Všichni probandi byli testováni opakovaně. Byl testován jejich monokulární naturální vizus nebo monokulární vizus s nejlepší korekcí. Získali jsme tedy celkem 78 měření. Žádný ze subjektů nejevil známky oční patologie. Všechny naměřené hodnoty byly převedeny do hodnoty logMAR s přesností na dvě desetinná místa. Data byla zpracována statistickým programem STATISTICA verze 10 a statistickou aplikací ANALYSE IT, který může být součástí programu MS EXCEL. Pro zjištění normality dat jsme používali testy normality (Lilliefors, Shapiro-Wilks). Vzhledem k tomu, že u některých dat byl zjištěn významnější rozdíl od normality (p < 0,01), rozhodli jsme se pro porovnání jednotlivých metod použít neparametrické testy (Spearmanův korelační test, Wilcoxonův párový test) a pro vyjádření TRV Bland-Altmanův test. Statistická hladina významnosti byla stanovena na p = 0,05.
Výsledky
Zraková ostrost byla testována celkem u 36 subjektů, jejichž průměrný věk činil 26 let (max. 29 let, min. 23 let, SD 1,3 roku). Celkově jsme měli k dispozici u každé metody 78 platných měření (při 3 metodách s 1 opakováním celkem platných n = 468). U celořádkové metody na Snellenově optotypové tabuli byla průměrná hodnota zrakové ostrosti při prvním měření -0,043 logMAR (min. 1, max. -0,30, SD 0,25), při druhém měření -0,045 logMAR (min. 1, max. -0,30, SD 0,23). U metody prahové interpolační na optotypové tabuli Snellen byla zraková ostrost při prvním měření -0,018 logMAR (min. 0,98, max. -0,30, SD 0,29), při druhém měření -0,024 logMAR (min. 1, max. -0,80, SD 0,29). U metody prahové interpolační na optotypové tabuli ETDRS byla zraková ostrost při prvním měření -0,0612 logMAR (min. 0,72, max. -0,30, SD 0,21), při druhém měření -0,0610 logMAR (min. 0,8, max. -0,28, SD 0,21).
Rozdíl mezi hodnotami vizu u párových měření u celořádkové metody na optotypu Snellen nebyl statisticky významný (Wilcoxonův párový test, p = 0,74). Rozdíl mezi hodnotami vizu u párových měření u prahové interpolační metody na optotypu Snellen nebyl statisticky významný (Wilcoxonův párový test, p = 0,33). Rozdíl mezi hodnotami vizu u párových měření u prahové interpolační metody na optotypu ETDRS nebyl statisticky významný (Wilcoxonův párový test, p = 0,95). Zároveň jsme také prokázali statisticky významnou korelaci mezi hodnotami vizu u párových měření u celořádkové metody na optotypu Snellen (Spearmanův korelační koeficient r = 0,91, p < 0,0001), u párových měření u prahové interpolační metody na optotypu Snellen (Spearmanův korelační koeficient r = 0,89, p < 0,0001) a u párových měření u prahové interpolační metody na optotypu ETDRS (Spearmanův korelační koeficient r = 0,89, p < 0,0001). TRV vyjádřená dle metody Bland-Altmana tzv. limitem shody (confidence interval CI) na hladině 95% u opakovaných párových měření byla u metody celořádkové na optotypu Snellen ± 0,11 (tj. 5 znaků, viz graf 1), u metody prahové interpolační na optotypu Snellen ± 0,20 (tj. 10 znaků, viz graf 2) a u metody prahové interpolační na optotypu ETDRS ± 0,08 (tj. 4 znaky, viz graf 3).
Graph 1. TRV vyjádřená dle metody Bland-Altmana tzv. limitem shody (confidence interval CI) na 95% hladině u opakovaných párových měření u metody celořádkové na optotypu Snellen 
Graph 2. TRV vyjádřená dle metody Bland-Altmana tzv. limitem shody (confidence interval CI) na 95% hladině u opakovaných párových měření u metody prahové interpolační na optotypu Snellen 
Graph 3. TRV vyjádřená dle metody Bland-Altmana tzv. limitem shody (confidence interval CI) na 95% hladině u opakovaných párových měření u prahové interpolační metody na optotypu ETDRS 
Diskuse
Výsledky naší studie prokázaly, že na statisticky významné hladině se neliší hodnoty zrakové ostrosti naměřené opakovaně pomocí jednotlivých metod – celořádkové na optotypu Snellen (p = 0,74), prahové interpolační na optotypu Snellen (p = 0,33) a prahové interpolační na optotypu ETDRS (p = 0,95). Zároveň bylo prokázáno, že opakovaná měření u jednotlivých metod spolu na statisticky významné hladině korelují (Snellen celořádková metoda r = 0,91, p < 0,0001, Snellen interpolační metoda r = 0,89, p < 0,0001 a interpolační ETDRS metoda r = 0,89, p < 0,0001). Za nejvýznamnější výsledek však považujeme prokázání nejlepší opakovatelnosti a tudíž i spolehlivosti u metody interpolační na optotypu ETDRS, kde byl na hladině 95% naměřen interval spolehlivosti CI ± 0,08 logMAR. Tzn., že maximální rozptyl hodnot měřených opakovaně je na stanovené statistické hladině na úrovni max. ± 4 znaky. U metody celořádkové na optotypu Snellen byla tato hodnota CI ± 0,11 logMAR (více než ± 5 znaků) a nejhorší výsledek jsme naměřili u metody interpolační na optotypu Snellen, CI ± 0,20, tj. ± 10 znaků.
Laidlaw a spol. [6] ve své studii prokázali, ve shodě s našimi výsledky, také nejhorší opakovatelnost u celořádkové a interpolační metody na optotypu Snellen (CI ± 0,30, resp. ± 0,29) v porovnání s interpolační metodou na optotypu ETDRS (CI ± 0,14), resp. CI ± 0,17 při provedení na redukovaném typu ETDRS tabule [15]. V další klinické studii Lim a kol. [7] uvádějí o málo menší rozdíly v TRV. Při použití celořádkové metody uvádějí u optotypu ETDRS na 95% hladině spolehlivosti hodnotu CI ± 0,14 a pro optotyp Snellen CI ± 0,18. Rosser a spol. [8] své studii uvádějí také (ve shodě s naší studií) nižší hodnotu TRV u interpolační metody na optotypu ETDRS (CI ± 0,18) než u optotypu Snellen (CI ± 0,24), ale hodnota TRV u celořádkové metody na optotypu Snellen (CI ± 0,30) je vyšší než u metody interpolační na optotypu Snellen, což je rozporu s naším měřením. To znamená, že k ověření tvrzení o nižší spolehlivosti interpolační metody na optotypu Snellen v porovnání s celořádkovou metodikou na stejném optotypu by bylo třeba ještě další, opakované statisticky významné měření.
Pro klinické použití byly také v průběhu minulých let vyvinuty elektronické metody testování zrakové ostrosti, které mají zrychlit, zefektivnit a hlavně zautomatizovat toto důležité klinické vyšetření. Rosser a spol. ve své studii dokázali, že pokud porovnáváme TRV u interpolační metody při testování zrakové ostrosti u PC varianty ETDRS se standardní variantou ETDRS dostáváme podobné hodnoty (CI ± 0,11, resp. ± 0,18).
Arditi a kol. [9] ve studii zabývající se statistickou spolehlivostí metod pro testování zrakové ostrosti zjistili, že klinicky významný test by, při opakovaném použití, neměl vykazovat hodnoty CI vyšší než ± 0,1 logMAR jednotek (jeden řádek). Dle Arditiho významná změna zrakové ostrosti nastává na statistické hladině 95% při hodnotě CI ± vyšší než 0,14 logMAR jednotek. Z tohoto tvrzení vyplývá, že testy pro vyšetření zrakové ostrosti, při kterých naměříme hodnotu TRV vyšší než 0,14 logMAR jednotek jsou klinicky nespolehlivé. Podobné hodnoty doporučuje Siderov [12], který ve své studii zjistil, že k reálné změně zrakové ostrosti na 95% hladině statistické pravděpodobnosti došlo, až když CI při opakovaném měření dosáhl hodnoty ± 0,15 logMAR jednotek. Testování probíhalo na pacientech ve věku od 18 do 75 let a byla vyšetřována nejprve nekorigovaná a posléze korigovaná zraková ostrost. Stejnou hodnotu reálné změny zrakové ostrosti (CI ± 0,15 logMAR) stanovil i Manny [13], který měřil zrakovou ostrost opakovaně pomocí ETDRS optotypu u dětské populace od 6 do 11 let. Jednalo se o nejlépe korigovanou zrakovou ostrost.
Ve studii Vanden Bosche [13], kde autoři srovnávali celořádkovou a interpolační metodiku byla nalezena hodnota TRV u interpolační metodiky na optotypu ETDRS dokonce pod hodnotou ± 0,04 logMAR jednotek (tj. ± 2 optotypové znaky).
Závěr
V naší studii jsme prokázali, že na statisticky významné hladině se od sebe neliší opakovaná měření u všech třech metod. To znamená, že opakované měření u všech metod byla provedena bez významné chyby měření na straně vyšetřujícího i vyšetřovaného. Dále byla prokázána statisticky významná korelace mezi opakovaným měřením zrakové ostrosti u jednotlivých osob u všech třech metod. Toto potvrzuje předchozí hypotézu. Klinicky nejvýznamnější je stanovení a potvrzení nejlepší opakovatelnosti u metody prahové interpolační na optotypu ETDRS (CI ± 0,08, tj. ± 4 znaky). Další zajímavý poznatek pro klinickou praxi vyplynul z porovnání TRV u celořádkové a interpolační metody na optotypu Snellen. Z našich měření vyplývá, že není přínosné zohledňovat a dopočítávat (interpolovat) jednotlivé znaky u metody Snellen, kde není jasně definována konkrétní hodnota optotypového znaku. Dopočítávání odhadnuté hodnoty tohoto znaku (0,02 log MAR) při převodu na logMAR může mít na negativní vliv na opakovatelnost a spolehlivost tohoto měření (CI ± 5 znaků u celořádkové metody versus ± 10 znaků u interpolační metody).
Na základě naší studie doporučujeme při testování zrakové ostrosti používat interpolační techniku a optotyp ETDRS. Pokud máme k dispozici pouze optotyp Snellen, nedoporučujeme provádět interpolační techniku a převádět tyto hodnoty na logMAR. Zde doporučujeme provádět pouze standardní celořádkovou techniku (tj. 60 % přečtených znaků znamená přečtený řádek) a zaznamenávat hodnotu zrakové ostrosti zlomkem nebo decimálně.
Do redakce doručeno dne: 12. 3. 2012
Do tisku přijato dne: 7. 5. 2012
Mgr. Petr Veselý, DiS.
Za Nemocnicí 1068
264 01 Sedlčany
veselype@seznam.cz
Sources
1. Arditi, A., Cagnerllo, R.: On the statistical reliability of letter-chart visual-acutiy measurements. Investig Ophthalmol and Vis Sci 1993; 34 : 120–129.
2. Bailey, I., Lovie, J.: New design principles for visual acuity letter charts. Am J Optom Physiol Opt, 1976; 53 : 740–745.
3. Bland, J., Altman D., G.: Statistical methods for assessing agreement between two methods of clinical measurement. Lancet, 1986; 1 : 307–10.
4. Ferris, F., Kassoff, A., Bresnick et al.: New visual acuity charts for clinical research. Am J Ophthalmol, 1982; 94 : 91–96.
5. Kaiser, P.K.: Prospective evaluation of visual acuity assessment: A comparison of Snellen versus ETDRS charts in clinical practice (An AOS thesis). Trans Am Opththalmol Soc, 2009; 107 : 311–324.
6. Laidlaw, D., Abbott, A., Rosser, DA.: Development of a clinical feasible logMAR alternative to the Snellen chart: performance of the „compact reduced logMAR“ visual acuity chart in amblyopic children. Brit J Ophthalmol, 2003; 87 : 1232–34.
7. Langrová, H., Hejcmanová, D., Peregrin, J.: How should visual acuity be measured? Čes a Slov Oftalmol, 1996; 52 : 158–163.
8. Lim, L-A., Frost, NA., Powel, RJ., Hewson, P.: Comparison of the ETDRS logMAR, „compact reduced logMAR and Snellen charts in routine clinical practice. Eye 2010; 24 : 673–677.
9. Manny, RE., Hussein, M., Gwiazda, J.: Repeatability of ETDRS visual acuity in children. Incest. Ophthalmol. Vis. Sci., 2003; 44 : 3294–3300.
10. Peregrin, J., Hejcmanová, D., Kalinová, M., Svěrák J.: Czech national standards for visual tests. Čes a Slov Oftalmol., 1999; 65 : 48 : 48.
11. Rosser, D., Laidaw, D., Murdoch, I.: The development of a „reduced logMAR“ visual acuity chart for use in routine clinical practice. British Journal of Ophthalmology, 2001; 85: s. 432–436.
12. Rosser, D., Murdoch, I., Fizke, F.: Improving on ETDRS acuities: design and results for a computerised thresholding device. Nature-Eye, 2003; 17 : 701–706.
13. Siderov, J., Tiu, AL.: Variability of measurement of visual acuity in a large eye clinic. Acta Opththalmol Scand, 77 : 673–676.
14. Vanden Bosch, ME., Wall, M.: Visual acuity scored by the letter-by-letter or probit methods has lower retest variability than line assignment method, Eye, 1997; 11 : 411–417.
18. Veselý, P., Ventruba, J.: Porovnání prahové interpolační a celořádkové metody při testování zrakové ostrosti na optotypových tabulích log MAR ETDRS a Snellen. Čes a Slov Oftalmol, 2009; 65 : 191–194.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2012 Issue 2-
All articles in this issue
- Hodnocení bakteriální kolonizace spojivkového vaku pacientů léčených intravitreálními injekcemi ranibizumabu
- Porovnání účinků ranibizumabu a pegaptanibu sodného na velikost ablace RPE při léčbě vlhké formy věkem podmíněné makulární degenerace
- Diabetický makulární edém – nové možnosti léčby
- Akutní retinální nekróza
- Opakovatelnost a spolehlivost vyšetření zrakové ostrosti na optotypových tabulích logMAR ETDRS a Snellen
- VOT králikov po instalácii zmesi L-Argininu.HCL so zvolenými antiglaukomatikmi pripravenej in vitro
- Koincidence lokalizace defektů vrstvy junkce IS/OS fotoreceptorů na SD OCT s funkčními poruchami v případě Stargardtovy choroby
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Opakovatelnost a spolehlivost vyšetření zrakové ostrosti na optotypových tabulích logMAR ETDRS a Snellen
- Akutní retinální nekróza
- Diabetický makulární edém – nové možnosti léčby
- Hodnocení bakteriální kolonizace spojivkového vaku pacientů léčených intravitreálními injekcemi ranibizumabu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


