-
Medical journals
- Career
Fyzioterapie u Parkinsonovy nemoci v České republice – demografická studie
Authors: M. Srp; O. Gál; R. Konvalinková; M. Hoskovcová; V. Čapek; J. Roth; E. Růžička
Authors‘ workplace: Neurologická klinika a Centrum klinických neurověd 1. LF UK a VFN v Praze
Published in: Cesk Slov Neurol N 2018; 81(2): 194-198
Category: Original Paper
doi: https://doi.org/10.14735/amcsnn2018194Overview
Cíl:
Cílem této demografické studie bylo zjištění kvality a dostupnosti fyzioterapie u pacientů s Parkinsonovou nemocí.Soubor a metodika:
Dotazník inspirovaný dříve publikovanými zahraničními studiemi byl zaslán 368 pacientům s Parkinsonovou nemocí, kteří splnili vstupní kritéria (alespoň jedna návštěva Centra extrapyramidových onemocnění Neurologické kliniky 1. LF UK a VFN v Praze za poslední 2 roky; stadium Parkinsonovy nemoci dle Hoehnové a Yahra < 5; trvalé bydliště v Praze). Dotazník hodnotil limitaci pacientů v šesti klíčových oblastech pro fyzioterapii (chůze, přesuny, manuální zručnost, stabilita/ pády, držení těla, kondice), limitaci v běžných denních činnostech, využívání a spokojenost s absolvovanou fyzioterapií a další vybrané parametry terapie.Výsledky:
Celkově bylo hodnoceno 248 dotazníků. Preskripce fyzioterapie u pacientů s relevantním problémem (limitace v klíčové oblasti a zároveň motivace se v ní zlepšit) v některé z šesti klíčových oblastí se pohybovala od 15 % (manuální zručnost) do 22 % (chůze). Efekt fyzioterapie byl hodnocen jako uspokojivý u 79 % pacientů a vydržel > 3 měsíce u 42/ 64 pacientů, kteří tuto otázku zodpověděli. Celkem 10 % pacientů změnilo fyzioterapeuta pro nespokojenost.Závěry:
Vzhledem k velmi nízké míře preskripce fyzioterapie je zapotřebí reorganizace aktuálního modelu péče o pacienty s Parkinsonovou nemocí v České republice. Nabízí se v zahraničí prověřený a efektivní model péče ParkinsonNet.Klíčová slova:
Parkinsonova nemoc – fyzioterapie – kvalita péče – preskripceÚvod
Parkinsonova nemoc (PN) je druhé nejčastější neurodegenerativní onemocnění po Alzheimerově nemoci. Počet osob s PN starších 50 let se v pěti zemích západní Evropy s nejvyšším počtem obyvatel společně s 10 nejlidnatějšími zeměmi světa odhaduje na 4,1–4,6 milionů. Díky stárnutí populace se toto číslo do roku 2030 zdvojnásobí, a tím se zvýší i finanční náklady na toto onemocnění [1]. Odhadované celoevropské výdaje na PN v roce 2010 činily 13,9 miliard euro [2]. V ČR se celkové roční náklady na péči o pacienta s PN odhadují na 11 tisíc euro [3].
PN je charakterizována širokým spektrem motorických a non-motorických příznaků. Pro takto komplexní onemocnění je proto vhodný interdisciplinární model péče [4]. I přes přibývající důkazy o účinnosti fyzioterapie u pacientů s PN [5 – 10] neexistuje žádná studie, která by hodnotila její kvalitu a dostupnost v ČR. Právě získání poznatků o současném stavu zdravotní péče je popisováno jako první krok k implementaci nizozemského modelu ParkinsonNet, který se ukázal jako ekonomicky výhodný a byl pacienty kladně hodnocen [11].
Cílem této demografické studie bylo získat přehled o kvalitě a dostupnosti fyzioterapeutické péče u pacientů s PN v ČR.
Metody
Podle designu zahraničních studií [12,13] byl vytvořen dotazník. První část dotazníku (otázky 1 – 7) posuzovala limitaci pacientů v šesti klíčových oblastech pro fyzioterapii (chůze, přesuny, manuální zručnost, stabilita a pády, držení těla, kondice). Každá z otázek týkajících se klíčové oblasti se skládala ze tří částí. První část hodnotila limitaci v dané oblasti (od „nemám problém“ až po „mám extrémní potíže“). Druhá část posuzovala, zda mají pacienti zájem se v dané doméně zlepšit (od „nemám zájem“ až po „mám zájem“). A třetí část hodnotila, zda jim byla v souvislosti s hodnocenou oblastí nabídnuta fyzioterapie. Pacienti, kteří označili v první části, že mají problém, a v druhé části, že se chtějí zlepšit, byli výzkumným týmem označeni jako pacienti s relevantním problémem. Pacienti měli také za úkol seřadit jednotlivé klíčové oblasti podle významu, který jim přikládají. Druhá část dotazníku (otázky 8 – 9) sledovala počet pádů za rok a limitaci v běžných denních činnostech (activities of daily living; ADL) pomocí sebehodnotící škály PADLS (Parkinson’s disease activities of daily living scale), která prokázala svou reliabilitu a validitu v hodnocení limitací v ADL u PN [14]. Třetí část dotazníku (otázky 10 – 20) hodnotila spokojenost s fyzioterapií, kterou pacienti absolvovali v souvislosti s PN, a další vybrané parametry terapie. A nakonec čtvrtá část dotazníku (otázka 21) zjišťovala vzdálenost, kterou jsou pacienti ochotni dojíždět za fyzioterapeutem vyškoleným v problematice PN.
Výzkumný vzorek byl vybrán z pacientské databáze Centra extrapyramidových onemocnění Neurologické kliniky VFN v Praze podle následujících kritérií: 1. diagnóza PN byla stanovena podle platných kritérií [15]; 2. dle škály Hoehnové a Yahra < 5 (pacient je schopen samostatného stoje a chůze); 3. jedná se o pacienty, kteří navštívili v období 3/ 2013–3/ 2015 alespoň jednou výše zmíněné centrum; 4. trvalý pobyt pacienta je na území Prahy. Celkem bylo identifikováno 368 pacientů.
Pro získání komplexního pohledu na kvalitu a dostupnost fyzioterapeutické péče u osob s PN byl dále zaslán dotazník i fyzioterapeutům pracujícím v městské části Praha 2. Celkem bylo vyhledáno 211 fyzioterapeutů. Dotazník obsahoval otázky týkající se zkušeností, zájmu o PN a vzdělání v dané problematice. Dále zjišťoval množství pacientů s PN, které ročně léčí fyzioterapeuti, nejčastější důvody předepsání fyzioterapie odesílajícím lékařem a subjektivní pohled terapeuta na největší překážky pro zlepšení fyzioterapeutické péče poskytované pacientům s PN. Vybrané výsledky odpovědí fyzioterapeutů byly již publikovány ve studii Gála et al 2017 [16].
Odpovědi pacientů byly, vzhledem ke své povaze, statisticky analyzovány pomocí neparametrických metod. Ordinální proměnné byly mezi skupinami porovnávány Mann-Whitneyho U-testem (v případě dvou skupin), případně Kruskal-Wallisovým testem (v případě více skupin). Souvislosti mezi kategorickými veličinami byly zkoumány pomocí Fisherova přesného testu v kontingenčních tabulkách. Pro vyjádření vztahu dvou ordinálních veličin byl použit Spearmanův korelační koeficient. Provedena byla také faktorová a klastrová analýza, detaily viz text dále. Hladina statistické významnosti byla zvolena ve výši 0,05. Analýzy byly provedeny ve statistickém balíku R, verze 3.2.3 (The R Foundation, Vienna, Austria).
Výsledky
Z 368 rozeslaných dotazníků se jich vrátilo 248 (celková návratnost 68 %). Téměř pětina pacientů 47/ 248 (19 %) udávala velké až extrémní potíže v ADL, mírné až střední potíže uvedlo 176/ 248 (71 %) a žádné potíže 25/ 248 (10 %) respondentů. Celkem 55 z 247 (22 %) pacientů, kteří odpověděli na tuto otázku, udávalo za poslední rok jeden až dva pády a 98/ 247 (40 %) tři a více. Na dotazy po zájmu o zlepšení stavu pacienti vyjádřili motivaci se zlepšit ve všech klíčových oblastech. Konkrétně v oblasti chůze se chtělo zlepšit 210/ 248 (85 %), v přesunech 202/ 248 (82 %), v manuální zručnosti 206/ 248 (83 %), ve stabilitě a pádech 201/ 248 (81 %), v držení těla 204/ 248 (82 %) a konečně v kondici 215/ 248 (87 %) pacientů.
Fyzioterapii v souvislosti s PN skutečně absolvovalo 70/ 248 (28 %) pacientů. Ve všech klíčových oblastech se ukázal vztah mezi odpověďmi pacientů na otázky, zda se chtějí zlepšit v dané klíčové oblasti a zda jim byla nabídnuta fyzioterapie pro její ovlivnění, jako nezávislý (p = 0,088 – 0,638). Totéž platí u subjektivního aktuálního stavu v případě chůze (p = 0,358), manuální zručnosti (p = 0,068), držení těla (p = 0,116) a kondice (p = 0,128). Oproti tomu v případě schopnosti přesunů a stability a pádů byla fyzioterapie předepisována na základě aktuálního stavu pacienta (p = 0,002, resp. p = 0,008). Nejdůležitější klíčovou oblastí pro pacienty byla chůze, následovaná schopností přesunů, stabilitou a pády, manuální zručností, kondicí a držením těla. Detaily o preskripci fyzioterapie u pacientů s relevantním problémem v některé z klíčových oblastí uvádí tab. 1.
Table 1. Využití fyzioterapie u pacientů s relevantním problémem v šesti klíčových oblastech. 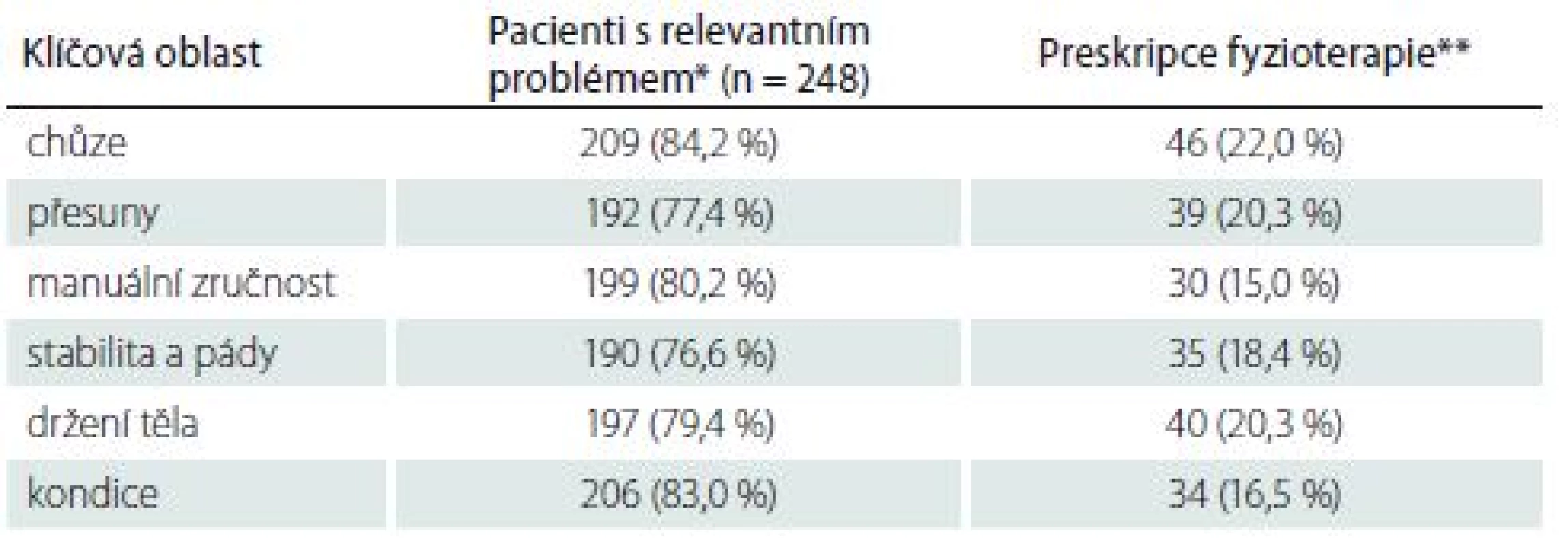
n – počet pacientů * Pacienti s limitací v klíčové oblasti, kteří se v ní chtějí zároveň zlepšit. ** Pacienti s relevantním problémem, kterým byla nabídnuta fyzioterapie zaměřená na intervenci dané oblasti. V téměř dvou třetinách (65 %) doporučil fyzioterapii neurolog, dále rehabilitační lékař (12 %) a geriatr (3 %). Fyzioterapie probíhala nejčastěji ve fyzioterapeutické ambulanci (51 %), v ústavní péči (16 %) a v domácím prostředí (14 %). Pouhých 11 % pacientů uvedlo, že fyzioterapie probíhala ve skupině. Zbylých 89 % ji absolvovalo individuálně. Většina pacientů (79 %) hodnotila efekt proběhlé fyzioterapie jako uspokojivý. Medián zlepšení po absolvované fyzioterapii na škále od 0 (žádné zlepšení) do 10 (nejvyšší zlepšení) byl 5 (IQR 3 – 7). Zlepšení přetrvalo u 16/ 64 (25 %) pacientů méně než 1 měsíc, u 24/ 64 (38 %) 3 měsíce, u 8/ 64 (12 %) 6 měsíců a u 10/ 64 (16 %) více než rok. Celkem 45 % pacientů označilo informace ze strany lékaře o možnostech fyzioterapie (v čem a jak může pomoci) jako dostačující, 41 % jako částečné a 14 % jako nedostatečné. V případě fyzioterapeutů bylo s informacemi zcela spokojeno 59 % pacientů, 28 % uvedlo, že dostali pouze částečné informace a ve 13 % byla komunikace označena jako nedostatečná. Celkem 10 % pacientů změnilo fyzioterapeuta pro nespokojenost. Pacienti udávali, že jsou ochotni dojíždět k fyzioterapeutovi specializovanému na problematiku PN průměrně 36 min. Při hodnocení vzájemného vztahu škály PADLS s limitací v šesti klíčových oblastech se pohyboval Spearmanův korelační koeficient od ρ = 0,596 (kondice) do 0,762 (stabilita a pády).
Pro rozpoznání a pochopení vnitřních faktorů, které mají dopad na chování pacientů, byla provedena faktorová analýza s využitím odpovědí na otázky týkající se limitací v klíčových oblastech, motivace ke zlepšení a počtu pádů za uplynulý rok. Analýza byla provedena metodou OLS (ordinary least squares) s rotací Varimax. Výsledky ukázaly, že odpovědi pacientů jsou určeny dvěma faktory: aktuálními potížemi a potřebou zlepšení. Tyto faktory byly schopny vysvětlit 57 % variability dat. Pomocí testu linear-by-linear association byla studována souvislost těchto faktorů s celkovým stavem pacienta hodnoceným pomocí skóre PADLS. Ukázalo se, že aktuální potíže pacienta s celkovým stavem pacienta statisticky významně souvisí (p < 0,001), zatímco potřeba zlepšení nikoli (p = 0,492). Dále byla hledána souvislost těchto faktorů s ochotou dojíždět. Vyšlo najevo, že ochota dojíždět se snižuje s tíží aktuálních problémů (p < 0,001), ale roste s potřebou zlepšení (p < 0,001).
Dále byla provedena klastrová analýza metodou K-průměrů. Byly identifikovány tři ne zcela výrazné skupiny pacientů (obr. 1). První skupinu tvořili pacienti, kteří mají podprůměrné potíže a podprůměrnou potřebu se zlepšit (na obrázku červeně), druhou pacienti s podprůměrnými potížemi a nadprůměrnou potřebou se zlepšit (na obrázku modře) a třetí skupinu tvořili pacienti s nadprůměrnými potížemi a nadprůměrnou potřebou se zlepšit (na obrázku zeleně).
Image 1. Výsledky klastrové analýzy. Červená – malé postižení i motivace; modrá – malé postižení a velká motivace; zelená – velké postižení i motivace. Fig. 1. Results of the cluster analysis. Red – small impairment and motivation; blue – small impairment and big motivation; green – big impairment and motivation. 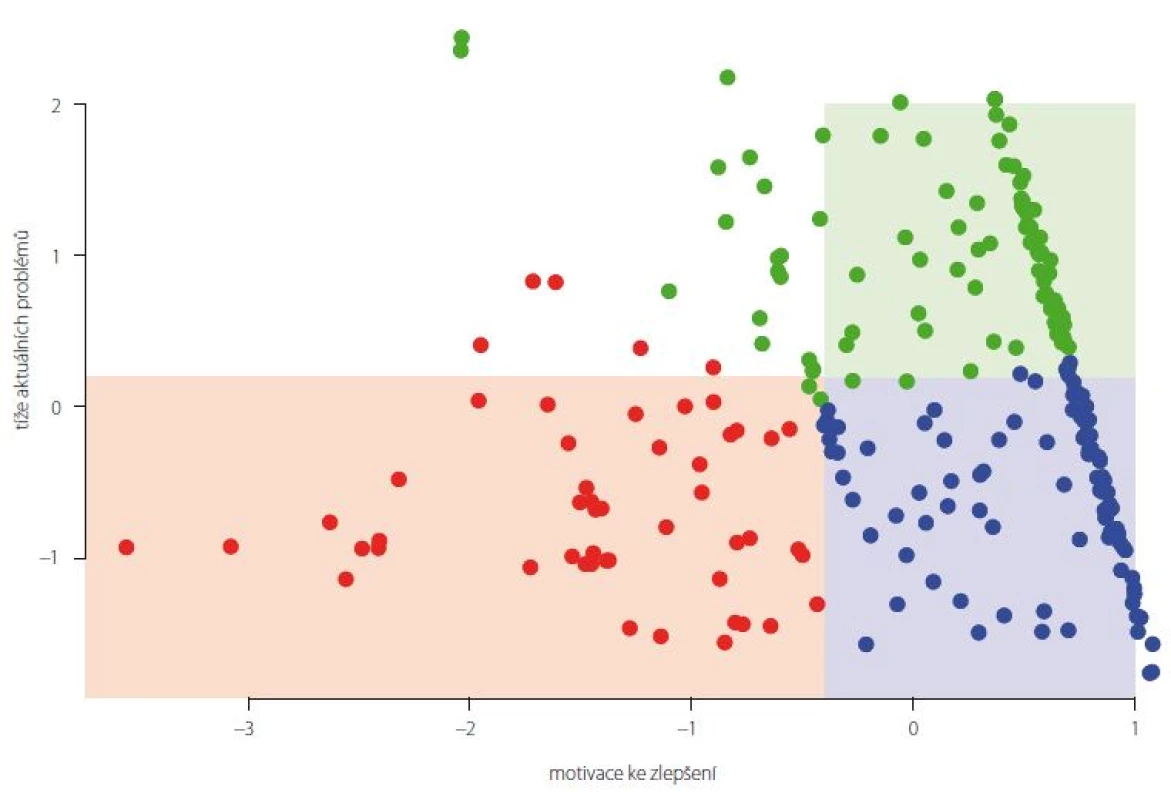
Diskuze
Výsledky této studie poukázaly na velmi nízkou preskripci fyzioterapie u pacientů s PN v ČR. Pouze 15 – 22 % pacientů s relevantním problémem byla předepsána fyzioterapie. Ve srovnání se zahraničními daty je situace horší než v Nizozemí v roce 1999, kdy se míra preskripce fyzioterapie pohybovala okolo 48 % [17]. Pacienti s relevantním problémem mají v ČR oproti Nizozemí 3× menší šanci být odesláni k fyzioterapeutovi [12,13]. Ačkoli 62 % pacientů uvedlo alespoň jeden pád za poslední rok, pouhých 18 % z nich absolvovalo fyzioterapii pro zlepšení stability. Pacienti s PN jsou přitom až 4× více ohroženi frakturou krčku femuru oproti zdravým vrstevníkům [18]. Překvapivé výsledky poskytla korelace mezi nabídkou fyzioterapie a aktuálním stavem pacienta. Nabídka fyzioterapie se u domén chůze, manuální zručnosti, držení těla a kondice ukázala být nezávislá na aktuálním stavu. Podobně byla nabídka fyzioterapie u všech klíčových domén nezávislá na potřebě zlepšení. Lékaři tedy neindikují fyzioterapii s ohledem na aktuální stav pacienta a nepředepisují ji ani těm, kteří se chtějí zlepšit.
Pacienti, kteří absolvovali fyzioterapii v souvislosti s PN, udávali zlepšení svého stavu v průměru o 50 %, a střední doba zlepšení byla 4,9 měsíce. S fyzioterapií bylo celkově spokojeno 79 % pacientů. Fyzioterapeuti dokázali pacientům lépe vysvětlit možnosti terapie než lékaři. To však není překvapivé vzhledem k tomu, že fyzioterapeuti jsou poskytovateli této odborné péče. Spíše se tedy lze podivit nad tím, že pouze 59 % pacientů odchází od fyzioterapeuta plně edukováno. Neinformovanost o možnostech terapie obecně snižuje adherenci k léčbě a spolupráci pacienta [19,20]. Efektivní komunikace je také jedním z klíčových cílů evropských doporučených postupů pro fyzioterapii [4].
Gál et al ve své studii (2017) zjistili, že průměrný počet a délka trvání fyzioterapie, která je pacientům s PN předepisována v ČR, je 8 × 30 min [16]. Jelikož PN je chronické progresivní onemocnění, je na základě Evropských doporučených postupů pro fyzioterapeutickou léčbu PN vhodná kontinuální péče ve smyslu podpory samostatného zvládání problémů a domácího cvičení [4]. Nízký počet a délka předepsané fyzioterapie však nezávisí pouze na rozhodnutí lékaře. I když teoreticky neexistuje limit pro množství předepsané fyzioterapie, disponují lékaři určitým rozpočtem, který se stanovuje na základě předchozí preskripce. Při překročení daných limitů existuje možnost kontroly odůvodněnosti této preskripce ze strany zdravotní pojišťovny a v konečném důsledku hrozí i riziko platby péče z vlastních zdrojů lékaře. Z tohoto pohledu je zdravotní systém péče v ČR pro lékaře demotivující. Dalším vysvětlením může být nedostatečná znalost předepisujícího lékaře o doporučovaném množství a délce fyzioterapeutické intervence. V této souvislosti odkazujeme na příslušnou část Evropských doporučených postupů pro fyzioterapeutickou léčbu PN, která detailně popisuje, jak a komu fyzioterapii předepisovat [4].
Pacienti byli ochotni dojíždět za fyzioterapeutem specializovaným na problematiku PN průměrně 36 min, což je více než 2× déle ve srovnání s Nizozemím [11]. Při dalším statistickém zpracování byla zjištěna korelace mezi ochotou dojíždět a škálou PADLS. Ukázalo se, že ochota dojíždět se mění v závislosti na schopnosti provádět běžné denní aktivity ADL. Pacienti, kteří udávali maximálně střední potíže na škále PADLS, byli ochotni dojíždět až 41 min. Naopak pacienti, kteří uváděli velké a extrémní potíže, pouze 13 min.
V naší studii jsme také ověřili dobrou reprodukovatelnost škály PADLS v hodnocení ADL [21]. Toto zjištění potvrdilo důvěryhodnost odpovědí pacientů na otázky hodnotící aktuální zdravotní stav.
Klastrová analýza ukázala, že neexistuje skupina, která by měla nadprůměrné obtíže a zároveň by se nechtěla zlepšit. To jinými slovy znamená, že se všichni pacienti v pokročilém stadiu PN chtějí zlepšit. Toto zjištění může sloužit jako jedna z možností, jak tyto pacienty motivovat k zahájení cvičení již v časném stadiu, kdy je trénink nejefektivnější [22 – 25]. Skupiny s podprůměrnými obtížemi hodnotily význam domény „stabilita a pády“ jako menší (průměrné pořadí 3,99) v porovnání se skupinou s nadprůměrnými obtížemi (průměrné pořadí 2,77). S progresí onemocnění tedy roste význam poruch stability a pádů p < 0,001. Pacienti s PN by proto měli být odesíláni k časnému, případně preventivnímu tréninku stability, který se ukazuje jako efektivní [26].
Mezi hlavní výsledky studie Gála et al hodnotící výsledky odpovědí fyzioterapeutů pracujících v městské části Praha 2 patří zjištění o nízkém počtu pacientů léčených ročně, dále rozpor mezi prioritami v klíčových oblastech mezi pacienty, fyzioterapeutem a předepisujícím lékařem a nakonec zjištění o častém využívání non-evidence based fyzioterapeutických metod v rehabilitaci pacientů s PN [16]. Jako hlavní bariéry fungování specifické zdravotní péče u PN uváděli fyzioterapeuti malé množství pacientů léčených za rok a nedostatečnou komunikaci mezi zdravotnickými odborníky [16].
Tato demografická studie začala jako první svého druhu mapovat kvalitu a dostupnost fyzioterapie v ČR. Výsledky ukazují na nízkou preskripci fyzioterapie u pacientů s relevantním problémem a potvrzují tak anekdotickou evidenci o tom, že současný model péče o tyto pacienty není optimální a vyžaduje změnu. Současný systém zdravotní péče o osoby s PN v ČR se ukázal jako ještě méně efektivní než systém nizozemský před více než 10 lety, který tamní odborníci nepovažovali za optimální. Proto lze u pacientů s PN v ČR doporučit reorganizaci fyzioterapeutické péče. V zahraničí prověřený a efektivní model péče by mohl být nizozemský ParkinsonNet. Jedná se o síť vyškolených odborníků, která v současnosti v Nizozemí čítá více než 2 700 lékařů a dalších zdravotních specialistů. Umožňuje pacientům najít ve svém okolí specialistu na daný problém vyškoleného v používání fyzioterapeutických postupů založených na vědeckých důkazech. V implementaci ParkinsonNetu lze postupovat podle metodických pokynů, které byly publikovány v práci Keuse et al 2012 a které popisují vznik tohoto modelu v Nizozemsku [11]. Další možností pro zefektivnění zdravotní péče o pacienty s PN je popularizace skupinového cvičení jako plnohodnotné formy fyzioterapie u PN. Tato forma cvičení obecně zlepšuje sociální kontakt a motivaci pacientů, čímž prokazatelně zlepšuje dlouhodobou adherenci v terapii [4].
V budoucnu by bylo vhodné doplnit údaje o kvalitě a dostupnosti fyzioterapeutické péče pro pacienty s PN i v jiných regionech ČR a na jejich základě navrhnout případnou reorganizaci systému péče v dané oblasti.
Práce byla podpořena grantem ministerstva zdravotnictví ČR (MZ ČR 16-28119A).
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 7. 9. 2017
Přijato do tisku: 25. 1. 2018
Mgr. Martin Srp
Neurologická klinika a Centrum klinických neurověd 1. LF UK a VFN
Kateřinská 30
128 21 Praha 2
e-mail: martin.srp@vfn.cz
Sources
1. Dorsey ER, Constantinescu R, Thompson JP et al. Projected number of people with Parkinson disease in the most populous nations, 2005 through 2030. Neurology 2007; 68(5): 384 – 386. doi: 10.1212/ 01.wnl.0000271777.50910.73.
2. Olesen J, Gustavsson A, Svensson M et al. The economic cost of brain disorders in Europe. Eur J Neurol 2012; 19(1): 155 – 162. doi: 10.1111/ j.1468-1331.2011.03590.x.
3. Winter Y, von Campenhausen S, Brozova H et al. Costs of Parkinson‘s disease in Eastern Europe: A Czech cohort study. Parkinsonism Relat Disord 2010; 16(1): 51 – 56. doi: 10.1016/ j.parkreldis.2009.07.005.
4. Keus SHJ, Munneke M, Graziano M et al. European Physiotherapy Guideline for Parkinson’s disease. 2014; KNGF/ ParkinsonNet, the Netherlands. Dostupné z URL: http:/ / fizioterapeitiem.lv/ attachments/ article/ 307/ 4_eu_guideline_parkinson_201412-development.pdf.
5. Mehrholz J, Kugler J, Storch A et al. Treadmill training for patients with Parkinson‘s disease. Cochrane Database Syst Rev 2015; 22(8): CD007830. doi: 10.1002/ 146 51858.
6. Roeder L, Costello JT, Smith SS et al. Effects of resistance training on measures of muscular strength in people with Parkinson’s disease: a systematic review and meta-analysis. PLoS One 2015; 10(7): e0132135. doi: 10.1371/ journal.pone.0132135.
7. Tomlinson CL, Herd CP, Clarke CE et al. Physiotherapy for Parkinson‘s disease: a comparison of techniques. Cochrane Database Syst Rev 2014; 17(6): CD002815. doi: 10.1002/ 14651858.
8. Tomlinson CL, Patel S, Meek C et al. Physiotherapy intervention in Parkinson’s disease: systematic review and meta-analysis. BMJ 2012; 345: e5004. doi: 10.1136/ bmj.e5004.
9. Tomlinson CL, Patel S, Meek C et al. Physiotherapy versus placebo or no intervention in Parkinson‘s disease. Cochrane Database Syst Rev 2013; 10(9): CD002817. doi: 10.1002/ 14651858.CD002817.
10. Uhrbrand A, Stenager E, Pedersen MS et al. Parkinson‘s disease and intensive exercise therapy – a systematic review and meta-analysis of randomized controlled trials. J Neurol Sci 2015; 353(1 – 2): 9 – 19. doi: 10.1016/ j.jns.2015.04.004.
11. Keus SH, Oude Nijhuis LB, Nijkrake MJ et al. Improving community healthcare for patients with Parkinson‘s Disease: the dutch model. Parkinsons Dis 2012; 2012 : 543426. doi: 10.1155/ 2012/ 543426.
12. Keus SH, Bloem BR, Verbaan D et al. Physiotherapy in Parkinson’s disease: utilisation and patient satisfaction. J Neurol 2004; 251(6): 680 – 687. doi: 10.1007/ s00415-004-0402-7.
13. Nijkrake MJ, Keus SH, Oostendorp RA et al. Allied health care in Parkinson‘s disease: Referral, consultation, and professional expertise. Mov Disord 2009; 24(2): 282 – 286. doi: 10.1002/ mds.22377.
14. Hobson JP, Edwards NI, Meara RJ. The Parkinson‘s Disease Activities of Daily Living Scale: a new simple and brief subjective measure of disability in Parkinson‘s disease. Clin Rehabil 2001; 15(3): 241 – 246. doi: 10.1191/ 026921501666767060.
15. Hughes AJ, Daniel SE, Kilford L et al. Accuracy of clinical diagnosis of idiopathic Parkinson‘s disease: a clinico-pathological study of 100 cases. J Neurol Neurosurg Psychiatry 1992; 55(3), 181 – 184.
16. Gal O, Srp M, Konvalinkova R et al. Physiotherapy in Parkinson’s disease: building ParkinsonNet in Czechia. Parkinson Dis 2017; 2017 : 8921932. doi: 10.1155/ 2017/ 8921932.
17. de Boer AG, Sprangers MA, Speelman HC et al. Predictors of health care use in patients with Parkinson‘s disease: A longitudinal study. Mov Disord 1999; 14(5): 772 – 779.
18. Walker RW, Chaplin A, Hancock RL et al. Hip fractures in people with idiopathic Parkinson‘s disease: Incidence and outcomes. Mov Disord 2013; 28(3): 334 – 340. doi: 10.1002/ mds.25297.
19. Jack K, McLean SM, Moffett JK et al. Barriers to treatment adherence in physiotherapy outpatient clinics: A systematic review. Man Ther 2010; 15(3): 220 – 228. doi: 10.1016/ j.math.2009.12.004.
20. Pickering RM, Fitton C, Ballinger C et al. Self reported adherence to a home-based exercise programme among people with Parkinson‘s disease. Parkinsonism Relat Disord 2013; 19(1): 66 – 71. doi: 10.1016/ j.parkreldis.2012.07.006.
21. Marinus J, Visser M, Stiggelbout AM et al. Activity-based diary for Parkinson‘s disease. Clin Neuropharmacol 2002; 25(1): 43 – 50.
22. Nieuwboer A, Rochester L, MÜNCKS L et al. Motor learning in Parkinson‘s disease: limitations and potential for rehabilitation. Parkinsonism Relat Disord 2009; 15 (Suppl 3): S53 – S58. doi: 10.1016/ S1353-8020(09)70781-3.
23. Rochester L, Baker K, Hetherington V et al. Evidence for motor learning in Parkinson‘s disease: Acquisition, automaticity and retention of cued gait performance after training with external rhythmical cues. BrainRes 2010; 1319 : 103 – 111. doi: 10.1016/ j.brainres.2010.01.001.
24. Hirsch MA, Farley BG. Exercise and neuroplasticity in persons living with Parkinson‘s disease. Eur J Phys Re-habil Med 2009; 45(2): 215 – 229.
25. Abbruzzese G, Trompetto C, Marinelli L. The rationale for motor learning in Parkinson‘s disease. Eur J Phys Rehabil Med 2009; 45(2): 209 – 214.
26. Wong-Yu IS, Mak MK. Multi-dimensional balance training programme improves balance and gait performance in people with Parkinson‘s disease: A pragmatic randomized controlled trial with 12-month follow-up. Parkinsonism Relat Disord 2015; 21(6): 615 – 621. doi: 10.1016/ j.parkreldis.2015.03.022.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2018 Issue 2-
All articles in this issue
- Syndrom GLUT-1 deficience – expandující klinické spektrum léčitelného onemocnění
- Syndrom karpálního tunelu v kontextu funkčních poruch pohybového systému
- Identifikace dětských pacientů s farmakorezistentní epilepsií a výběr kandidátů nefarmakologické terapie
- Lehké řetězce neurofilament v séru a mozkomíšním moku a stav hematolikvorové bariéry u vybraných neurologických onemocnění
- Fyzioterapie u Parkinsonovy nemoci v České republice – demografická studie
- Follow-up pacientů s idiopatickou poruchou chování v REM spánku – fenokonverze do parkinsonského syndromu a demence
- Pilotní studie Edinburské kognitivně-behaviorální zkoušky pro amyotrofickou laterální sklerózu na české populaci
- Akutní myelitida u dětí – soubor 20 pacientů
- Nádor z granulárních buněk stopky hypofýzy
- Biopsie mozku v deseti bodech – co může neurolog očekávat od neurochirurga a neuropatologa?
- Ataxie
- Antikoagulačná liečba u pacientov s fibriláciou predsiení a cerebrálnou amyloidovou angiopatiou
- Antikoagulační léčba u pacientů s fibrilací síní a cerebrální amyloidovou angiopatií
- Antikoagulačná liečba u pacientov s fibriláciou predsiení a cerebrálnou amyloidovou angiopatiou
- Fabryho choroba, přehled problematiky a nejčastější neurologické projevy
- Je amyloid podstatný pro senilní demenci?
- Hladiny anti-Mülleriánského hormonu v séru při roztroušené skleróze – multicentrická případová kontrolní studie
- Invazivní primarně intracerebrální infekce u žen způsobené Streptococcus intermedius a manifestující se jako purulentní meningitida a intracerebrální absces
- Maligní melanotický schwannom obratlového těla u pacienta s Carneyho komplexem
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Ataxie
- Biopsie mozku v deseti bodech – co může neurolog očekávat od neurochirurga a neuropatologa?
- Fabryho choroba, přehled problematiky a nejčastější neurologické projevy
- Syndrom GLUT-1 deficience – expandující klinické spektrum léčitelného onemocnění
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

