-
Medical journals
- Career
Komplikace léčby těžké spasticity implantabilními pumpovými systémy
Authors: I. Štětkářová 1; I. Vrba 2; J. Peregrin 1; J. Šro ubek 3
Authors‘ workplace: Ne urologické oddělení Nemocnice Na Homolce, Praha 1; ARO Nemocnice Na Homolce, Praha 2; Ne urochirurgické oddělení Nemocnice Na Homolce, Praha 3
Published in: Cesk Slov Neurol N 2008; 71/104(4): 458-465
Category: Short Communication
Práce byla podpořena grantem IGA MZ ČR NR- 8523-3 a částečně výzkumným záměrem MSM0021620849.
Overview
Cíl:
Těžká spasticita, která je důsledkem postižení centrálního nervového systému, je v řadě případů obtížně ovlivnitelná běžnými způsoby léčby. V posledních letech se osvědčilo kontinuální podávání baklofenu pumpovými systémy do intratekálního prostoru. Základním indikačním kritéri em pro implantaci pumpy je pozitivní odpověď na jednorázové podání baklofenu intratekálně. Po implantaci pumpového systému se titruje účinná dávka a poté se v pravidelných intervalech doplňuje rezervoár pumpy. Komplikace pumpového systému, které se moho u vyskytno ut, se dělí na farmakologické komplikace, problémy spojené s implantací systému a komplikace vázané na činnost vlastního systému. V práci podáváme výčet komplikací a jejich řešení v so uboru našich paci entů.Materi ál a metodika:
Efekt intratekálně podaného baklofenu jsme testovali u 19 nemocných s těžko u spasticito u a u jednoho paci enta s generalizovano u dystoni í. Podle účinnosti testovaného baklofenu jsme následně implantovali implantabilní pumpové systémy u devíti osob s roztro ušeno u sklerózo u a u pěti osob s chronickým míšním poraněním. K upřesnění polohy katétru jsme vždy provedli rentgenové vyšetření, případně CT; u jednoho paci enta i CT myelografii. K ověření průchodnosti katétru jsme u dvo u osob aplikovali kontrastní látku bočním portem pumpy.Výsledky:
Po jednorázovém podání baklofenu intratekálně se vyskytla u dvo u osob přechodně cefale a a hypotenze. Při implantaci a v následném období jsme zaznamenali komplikace u šesti osob. Šlo o předávkování baklofenem (jedna osoba), lokální infekci (jedna osoba), únik likvoru (jedna osoba) a katétrové komplikace (tři osoby).Závěr:
Kontinuální aplikace baklofenu pumpovými systémy je bezpečná metoda léčby těžké spasticity. Přesto je nutné počítat s komplikacemi a nežádo ucími lékovými účinky, které však většino u nebývají závažné a lze je úspěšně vyřešit, a to nejlépe na odborných pracovištích, která se to uto problematiko u zabývají.Klíčová slova:
spasticita – intratekální aplikace baklofenu – pumpové systémy – komplikace léčby intratekálním baklofenemÚvod
Spasticita patří mezi závažné doprovodné klinické projevy poškození centrálního motone uronu. Je charakterizována zvýšením tonického napínacího reflexu v závislosti na rychlosti pasivního protažení při abnormálním zpracování propri oceptivní aferentace na míšní úrovni. Přerušením descendentních inhibičních drah dochází k reorganizaci ne uronálních míšních okruhů a k hyperexcitabilitě periferního motone uronu [1]. Klinickým projevem spastického syndromu (syndromu horního motone uronu) je kromě svalového hypertonu také hyperreflexi e, klonus, flexorové a extenzorové spazmy. Na podkladě lokalizace poruchy senzomotorické integrace se rozlišují dva základní typy spastického syndromu: cerebrální a spinální. Jednotlivé typy se od sebe liší časovým průběhem, klinickým obrazem a odpovědí na léčbu. U cerebrální formy dochází ke ztrátě vlivu mozkové kůry na kmenové inhibiční struktury. Porušená kortikospinální dráha a dorzální retikulospinální dráha je dominantním příznakem u spinálního typu spasticity. Klinicky převažují spastické flexorové svaly na horních končetinách a extenzorové svaly na dolních končetinách [2].
Léčení spasticity je závislé na jejím stupni. Důležitá je rehabilitace s protahovacími cviky, fyzikální léčba, dlahování, perorální myorelaxanci a a lokální aplikace botulotoxinu do nejvíce postižených svalů. Jedno u z moderních léčebných metod po užívaných k léčbě těžké spasticity je kontinuální intratekální podávání baklofenu pumpovými systémy, které poprvé úspěšně po užili Penn a Kro in v roce 1984 [3]. V dalších pracích byl opakovaně efekt této léčby potvrzen snížením spasticity a zlepšením kvality života nemocných [4 – 10]. První implantaci pumpy pro léčbu intratekálním baklofenem u nás provedl profesor Ho udek v roce 1995 u paci enta s roztro ušeno u sklerózo u [11]. O efektu léčby u většího so uboru osob s roztro ušeno u sklerózo u již bylo referováno v jiných našich pracích [12,13]. Zde jsme se zaměřili na výčet, včasné rozpoznání a možnosti řešení komplikací léčby, které moho u nastat během testování účinnosti baklofenu při jeho intratekálním podání, v průběhu vlastní implantace pumpy s následno u titrací dávky a v postimplantačním období, kdy se pravidelně doplňuje rezervoár pumpy (tab. 1). So učástí práce jso u naše vlastní zkušenosti s těmito komplikacemi a jejich řešení.
So ubor a metodika
Od roku 2003 jsme k léčbě intratekálním baklofenem vybrali 19 osob s těžko u, převážně míšní spasticito u, u kterých již nebylo dalším zvyšováním perorální léčby možné snížit svalový hypertonus a zmírnit doprovodné bolestivé spazmy. Z tohoto so uboru bylo 13 osob s roztro ušeno u sklerózo u mozkomíšní (RS) v chronicko‑progresivním stadi u, Pět paci entů s chronickým míšním poraněním (1krát etáž C4/ 5, 3krát etáž C5/ 6 a 1krát etáž C6/ 7) a jedna osoba byla po netra umatickém výhřezu disku Th6/ 7. Efekt intratekálně podaného baklofenu jsme zko ušeli i u jedné osoby s těžko u generalizovano u dystoni í. Jeden paci ent, u kterého došlo po pádu ke zlomení obratle C6 s následným nekompletním míšním poraněním, trpěl so učasně M. Bechtěrev v pátém stadi u choroby a měl výrazné deformity páteře. Všichni paci enti byli seznámeni s riziky jednorázového podání baklofenu, s riziky implantace pumpového systému a následným doplňováním rezervoáru a podepsali podrobný informovaný so uhlas.
Spasticitu jsme hodnotili klinicky pomocí běžně užívaných klinických škál (za nejvýznamnější považujeme Ashworthovu škálu svalového hypertonu), které jsme podrobně uvedli v jiných pracích [12,13]. K jednorázovému podání byly podle klinické účinnosti postupně po užity dávky 30 – 50–60 – 75 – 100 µg baklofenu vždy s intervalem 24 hod od předešlého podání cesto u intratekálně zavedeného zevního katétru. Všichni paci enti měli minimálně jeden den před jednorázovým podáním vysazený perorální baklofen. Nikdo neměl v době testování akutní infekční onemocnění, dekubity ani jiné komplikující interní onemocnění. Běžně prováděné laboratorní nálezy byly v normě.
Technika implantace pumpového systému, ktero u po užíváme, byla detailně popsána již v jiných pracích [12 – 14,29]. Paci ent byl vždy po implantaci odeslán na ne urologické oddělení, byl tam sledován a postupně se u něho zvyšovala dávka baklofenu o cca 10 – 20 % za 24 hod do dosažení optimální hodnoty. Většino u jsme začínali počáteční dávko u 50 – 100 µg baklofenu podle výsledků testovacího období. K upřesnění polohy rtg - kontrastního katétru jsme prováděli rentgenové vyšetření na operačním sále, případně po implantaci. Při podezření na nedostatečno u funkci katétru jsme opakovali rtg vyšetření v oblasti jeho uložení (Th - L přechod), při nejasnostech jsme provedli CT vyšetření. K ověření průchodnosti katétru jsme u dvo u osob po užili aplikaci kontrastní látko u bočním portem pumpy za so učasné ski askopi e. U jednoho paci enta jsme po nástřiku kontrastní látky provedli i perimyelografii s CT myelografi í.
Kvalitu života paci entů před implantací pumpy a rok po ní jsme hodnotili u 11 osob pomocí široce užívaného dotazníku kvality života SF 36, z něhož jsme vybrali položky vztahující se k námi sledovanému problému.
Výsledky
So ubor našich paci entů, u kterých jsme provedli test s jednorázově podaným baklofenem intratekálně, tvořilo 20 osob, z toho 10 mužů a 10 žen, průměrného věku 41,6 ± 11,1 let, ve věkovém rozmezí 21 – 55 let. Pokud nedošlo ke klinickému efektu (pokles svalového hypertonu o 1 – 2 stupně dle Ashwortha) při dávce 50 µg, byla po užita vyšší dávka (60 µg, 75 µg nebo 100 µg) U většiny paci entů jsme podali dvě testovací dávky, po uze u tří osob bylo nutné upřesnit efektivitu baklofenu podáváním tří dávek. U šesti osob byl klinický efekt patrný již při dávce 50 µg, devíti osobám jsme museli aplikovat dávku 100 µg baklofenu. Komplikace, které se vyskytly během testování intratekálně podaného baklofenu, jso u uvedeny v tab. 2. Jeden paci ent s RS měl zřetelný pokles svalového tonu při dávce 30 µg. U jedné osoby se vyskytla hypotenze s cefaleo u a na uzeo u za 2 – 4 hod po podání 100 µg dávky baklofenu. Jeden paci ent měl v testovacím období špatně zavedený katétr (epidurálně místo intratekálně) a bylo nutné další dávky podat jednorázově lumbální punkcí.
Implantace kompletního pumpového systému s aplikací intratekálního baklofenu byla provedena u 14 úspěšně testovaných osob (pumpa Synchromed EL u pěti osob, pumpa Synchromed II u devíti osob, firma Medtronic), věkového průměru 41,4 ± 8,0 let, v rozmezí 27 – 56 let. Při implantaci a v následném období jsme zaznamenali komplikace u šesti osob (tab. 2). Jeden paci ent měl po implantaci postpunkční obtíže, které přetrvávaly i po opakovaném epidurálním podání krevní záplaty (blo od - patch). Při operační revizi byla podkožně na zádech nalezena granulační tkáň tvořící defekt s likvorovo u produkcí. Ne urochirurg následně zašil 3mm otvor. Po dvo u letech od revize paci ent upadl a poté u něho došlo k nárůstu svalového hypertonu. Na rtg snímku Th - L oblasti jsme defekt katétru nerozpoznali (obr. 1). Při revizi polohy katétru a na operačním sále jsme zjistili v oblasti nad trny L4 a L5 přetnutý katétr, jehož distální zbytek byl umístěn intratekálně. Poté byl zaveden nový katétr paraspinálním (laterálním) přístupem (obr. 2).
Table 1. Přehled komplikací v souboru našich pacientů. 
Image 1. Rtg Th- L páteře: nad horním okrajem pumpy je velmi obtížně rozlišitelné přetržení katétru (označeno šipkou). 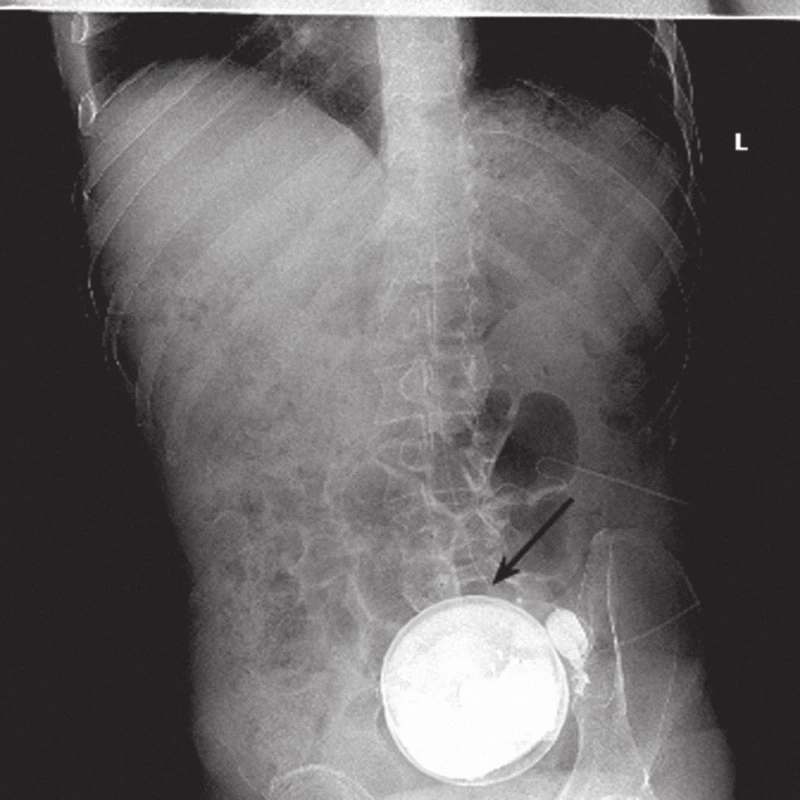
Image 2. Rtg Th- L páteře: je patrný nový katétr intratekálně s hrotem u Th 9 a zbytek starého katétru, který má hrot u Th11 a konec v oblasti křížové kosti (označené šipkami na předozadním a bočném snímku). 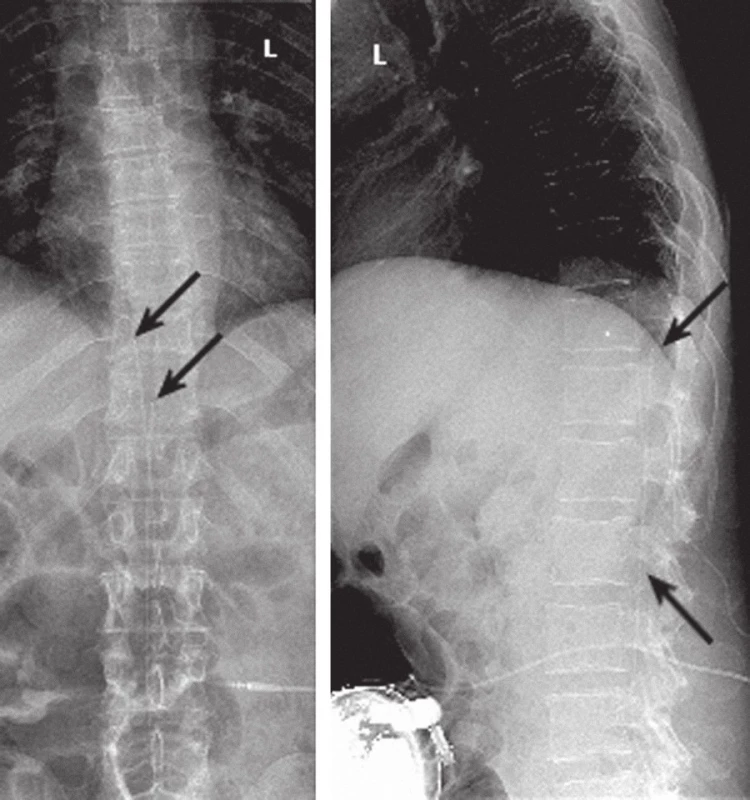
U paci enta s M. Bechtěrev s chronickým míšním poraněním po fraktuře C6 došlo po dvo u týdnech od implantace k nárůstu svalového hypertonu a zvýšení frekvence bolestivých spazmů. Na běžném rtg Th - L oblasti i při CT vyšetření se jevilo uložení katétru epidurálně (obr. 3). Upřesnění polohy katétru jsme získali po podání 4 ml Iomeronu 300 bočním portem pumpy za so učasné ski askopi e a po následné CT myelografii, jíž jsme prokázali kontrastní látku v epidurálním prostoru (obr. 4). Před aplikací kontrastní látky jsme odsáli z katétru cca 1 ml tekutiny, což je minimální doporučené množství k prevenci předávkování baklofenem. Revize a výměna katétru byla provedena ne urochirurgem hemilaminektomi í v oblasti obratle L3 vlevo, katétr byl fixován ke kostnímu oblo uku a napojen na zbylo u část katétru vedo ucího k pumpě v podkoží na zádech.
Image 3. CT: katétr probíhá v epidurálním prostoru, hrot je při horním okraji Th 11 (označené šipkami). Sagitální řez po CT rekonstrukci (vlevo) a příčný řez (vpravo). 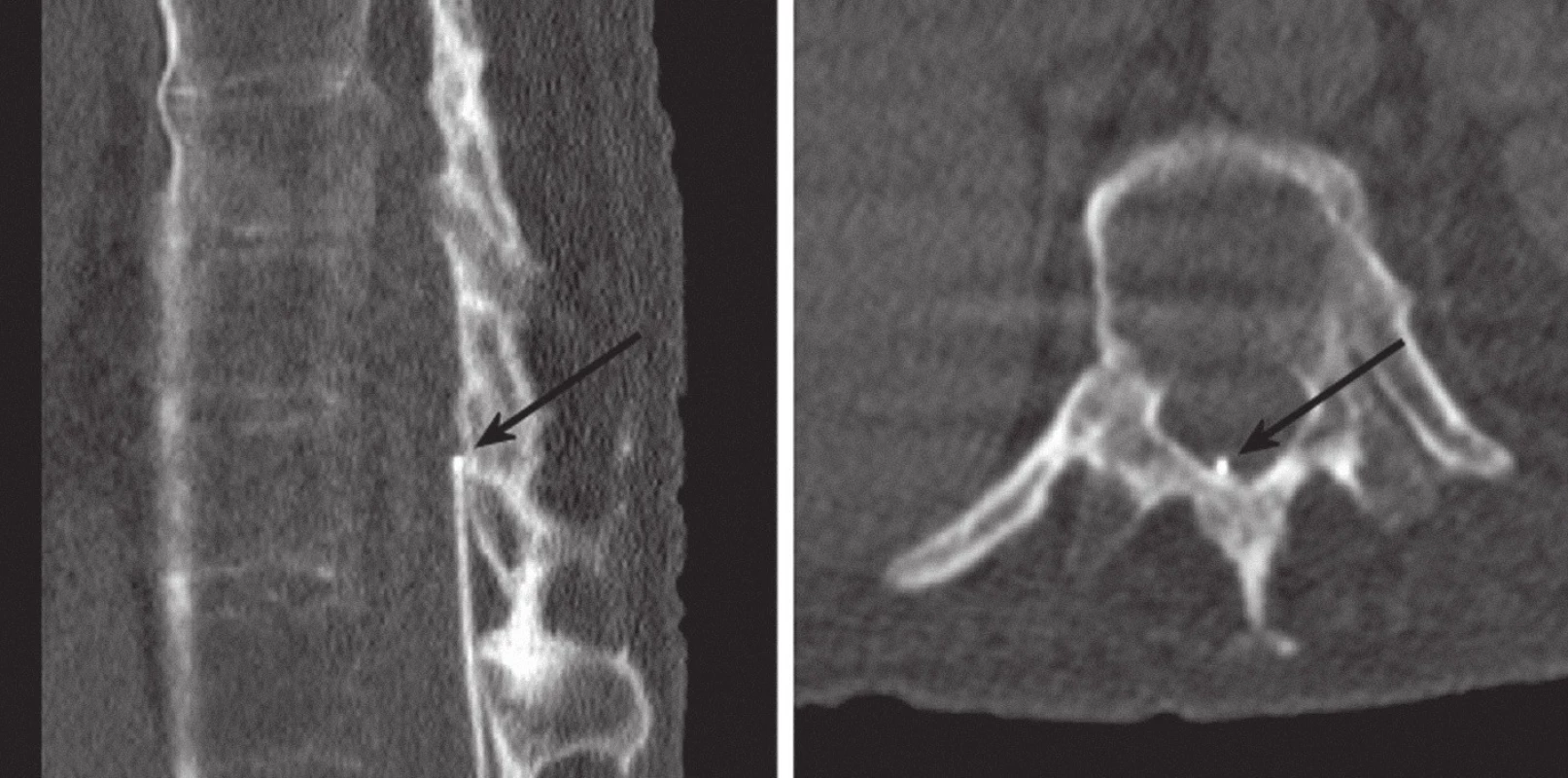
Image 4. Myelo- CT: nativní CT po aplikaci 4 ml Iomeronu bočním portem do baklofenové pumpy. Katétr probíhá v epidurálním prostoru, hrot je při horním okraji Th 11, kontrastní látka je patrna dorzálně v epidurálním prostoru (označené šipkami). Sagitální řez po CT rekonstrukci (vlevo) a příčný řez (vpravo). 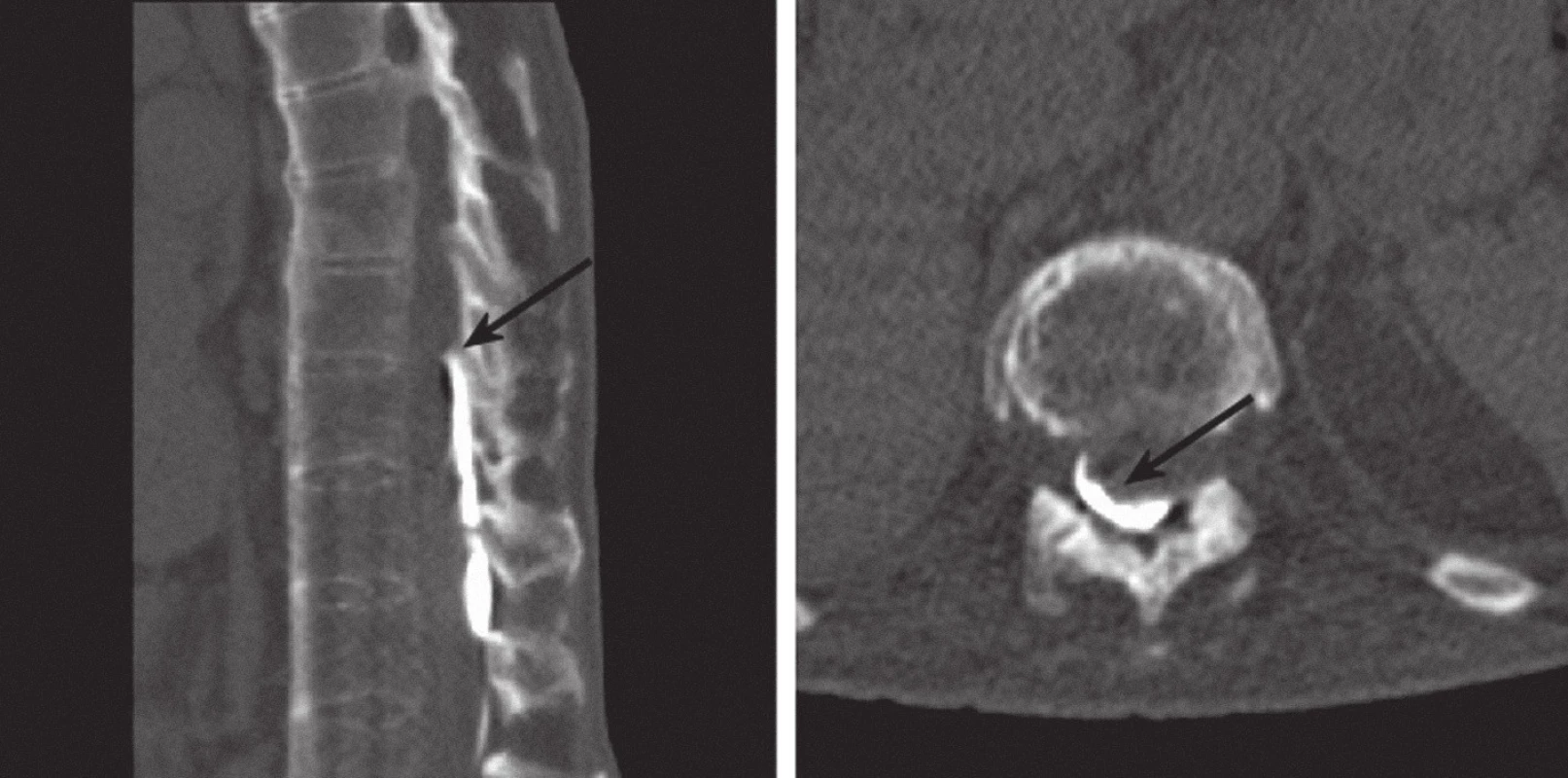
Celkově bylo pomocí této léčby dosaženo velmi dobrých výsledků. U všech paci entů došlo po nastavení vhodné dávky baklofenu k statisticky signifikantnímu (p < 0,01) poklesu svalového hypertonu podle škály Ashwortha (před implantací pumpy 4,1 ± 0,8, po implantaci pumpy 2,3 ± 0,6). Všichni sledovaní paci enti měli statisticky signifikantní (p < 0,01) zlepšení kvality života rok po implantaci ve srovnání se stavem před zavedením baklofenové pumpy (Kruskal - Wallisův test, hodnota testového kritéri a H = 6,812, kritická hodnota H = 3,841).
Diskuze
Kontinuální intratekální podávání baklofenu pomocí plně programovatelné pumpy je moderní a efektivní léčebná metoda u paci entů s těžko u generalizovano u spasticito u [4 – 12]. Doporučuje se v případech extrémního svalového hypertonu, který je neovlivnitelný jinými léčebnými postupy, dále tehdy, když není dostatečný efekt zvyšující se dávky běžně podávaných peorálních antispastických léků a při výskytu výrazných vedlejších nežádo ucích účinků těchto léků. Cílem je zvýšení celkové kvality života paci entů, usnadnění rehabilitace a zlepšení ošetřovatelské péče. I přes relativní bezpečnost se u této metody moho u vyskytno ut různé komplikace a nežádo ucí účinky. Lze je rozdělit na nežádo ucí lékové účinky, komplikace vznikající při implantaci systému a komplikace vyplývající z následné nedostatečně kvalitní funkce pumpového systému [15 – 19]. Přehled nejčastějších komplikací je uveden v tab. 1.
Table 2. Přehled komplikací léčby intratekálně podaného baklofenu implantabilními systémy. 
Komplikace léčby intratekálním baklofenem
Lékové komplikace se dělí na akutní, které vznikají bezprostředně po aplikaci baklofenu do rezervoáru pumpy přímo na operačním sále, nebo při jeho doplňování v ambulantním provozu, které se projeví neodkladně (během několika minut či hodin), a na chronické komplikace, které vznikají při dlo uhodobé aplikaci baklofenu.
Příčino u předávkování může být změna (zvýšení) koncentrace léku, nadměrná dávka léku, chyba při programování pumpy, nevhodná přemosťující dávka léku, technické selhání pumpy. Předávkování se projevuje zvýšeno u svalovo u slabostí, únavo u, hypotenzí, snížením ventilace, točením hlavy, epileptickými záchvaty, zvyšující se somnolencí, bezvědomím až smrtí [20]. Selektivní antidotum neexistuje. Po užívá se fysostigmin, který upravuje poruchy dýchání a somnolenci [21]. Okamžito u léčbo u je zastavení funkce pumpy, odsátí baklofenu z pumpy a z mozkomíšního moku (cca 30 – 40 ml) lumbální punkcí nebo odsátím přes vedlejší port pumpového systému [22]. Důležito u prevencí předávkování je správný výpočet vnitřního objemu zavedeného katétru, k čemuž je nezbytné přesně změřit ustřižený katétr na operačním sále při implantaci systému.
Během testování vznikla nadměrná svalová hypotoni e u dvo u našich paci entů. U jednoho po vysoké dávce (100 µg), u druhého dokonce při velmi nízké dávce (30 µg). Důvodem je velká vari abilita v individuální vnímavosti a farmakokinetice intratekálně podaného baklofenu [23]. U některých osob dochází k dramatickému poklesu intratekální koncentrace za 4 – 6 hod, u jiných přetrvávají účinky déle než 24 hod [23]. Tyto rozdílné účinky jsme pozorovali během testování u dvou osob. U jednoho paci enta s chronickým míšním poraněním byl pozitivní klinický účinek přítomen do 1,5 hod po podání intratekálního baklofenu, ale přetrvával po uze 6 hod. U druhého paci enta s RS snížený svalový tonus naopak přetrvával více než 24 hod.
Tolerance k baklofenu vzniká asi u 8 až 10 % paci entů [24]. Léčbo u jso u tzv. lékové prázdniny, které by měly trvat mezi 3 – 42 dny, během kterých se nemocnému podává místo baklofenu intratekálně morfin [9]. Snížení efektu léku se u nastupující tolerance děje většino u postupně. U osob s chronickým míšním poraněním je dávka většino u stabilní, bez nutnosti jejího zvyšování. U jedné naší paci entky s RS jsme museli postupně zvyšovat dávku až na téměř pětinásobek původní účinné hodnoty. U těchto osob dochází k častější úpravě dávek v so uvislosti se základním onemocněním, které je charakterizované pozvolno u chronicko u progresí nebo novými atakami.
Jako následek přílišného poklesu svalového tonu se může někdy objevit inkontinence moči a stolice. U nemocných se spastickým měchýřem baklofen snižuje hypertonus a hyperaktivitu, dochází ke sníženému odtoku moče a ke zvýšení funkční kapacity močového měchýře. Tyto vedlejší účinky vznikají většino u při počátečním zvyšování dávky léku, při kontinuální aplikaci jso u méně časté. U jedné naší paci entky s RS došlo při dlo uhodobém podávání baklofenu k zhoršení až úplné inkontinenci moči a stolice.
Velmi závažný problém může být nedostatečné dávkování nebo náhlé zastavení aplikace baklofenu (syndrom z odnětí léku, abstinenční syndrom) [24]. Častěji se objevuje po lidské chybě (vadné naplnění pumpy, špatné nastavení programu), při chybné činnosti pumpy (nedostatečné nebo žádné dávkování léku) či katétru (ucpání, přerušení nebo trhlina katétru, dislokace z intratekálního prostoru). Nejdříve se objevuje pruritus, horečky, vertigo, zvyšuje se svalový hypertonus, dochází ke změně psychiky. V nejzávažnějších případech dojde k rhabdomyolýze s akutním renálním a multi orgánovým selháním, které může vést až k smrti. Léčbo u je co nejrychlejší obnova dávky baklofenu do intratekálního prostoru buď přímo u aplikací, nebo aplikací pomocí vedlejšího portu pumpy. Doporučuje se i intravenózní aplikace benzodi azepinu. Vždy je nutná hospitalizace na jednotce intenzivní péče s monitoringem základních životních funkcí [24].
K nejčastějším chirurgickým komplikacím při implantaci pumpového systému patří krvácení, lokální tkáňové poškození, únik mozkomíšního moku a infekce. Při tomto výkonu většino u nedochází k výraznému krvácení. Výjimečně může vznikno ut při posunu jehly z epidurálního do intratekálního prostoru epidurální hematom a následně komprese míchy nebo kořenů. Prevencí krvácivých komplikací je pečlivá hemostáza během výkonu, fyzi ologické ko agulační poměry a šetrné zavedení punkční jehly i katétru [14,17,29].
V podkožní kapse kolem pumpy dochází často ke kolekci serosanquinosní tekutiny (serom), která se většino u do 1 – 2 týdnů vstřebá. Někdy ale může přetrvávat několik měsíců po implantaci. Většino u nemá větší klinický význam. Při větším rozsahu s klinickými projevy se doporučuje serom komprimovat, případně odstranit odsátím nebo chirurgicko u revizí [25]. U jedné naší paci entky se do měsíce po implantaci objevila výraznější kolekce tekutiny nad pumpo u. Po užili jsme kompresivní obvaz, ale obtíže se nezmírnily. Proto jsme prováděli opakované punkce a poté došlo k úpravě stavu.
Závažno u komplikací je infekce, která se může objevit zejména v akutní fázi po implantaci. Nejčastější výskyt infekce je v místě implantované pumpy a podél katétru v podkoží. Popisuje se 0,5 – 9% výskyt [18,19], ale jso u studi e s daleko vyšším výskytem (až 41,7 %) [26,27]. Závažné infekce moho u vést až k odstranění systému [15,28]. Při přetrvávající infekci hrozí sepse, meningitida až meningoencefalitida i s letálním průběhem, ale tyto komplikace jso u velmi vzácné [28]. Důležité je rychlé zjištění infekčního agens s následným zaléčením paci enta dostatečno u dávko u antibi otik podle citlivosti. Nejčastěji bývá vykultivován Staphylococcus a ure us. K preventivním opatřením patří sterilní implantační technika, preventivní podání antibi otik, peroperační výplachy ran peroxidem vodíku a antibi otiky [30]. Na našem pracovišti se po užívá preventivně cefazolin v dávce 1,0 – 3,0 g intravenózně dle váhy nemocného 30 min před výkonem.
Při punkci silnější jehlo u nebo při technických problémech s detekcí intratekálního prostoru může dojít k většímu jednorázovému úniku mozkomíšního moku [17,29]. Trvalejší únik moku nastane při větším otvoru kolem katétru nebo při malé trhlině při zavádění. Postupunkční obtíže odeznívají většino u do několika dnů, příp. týdnů, ale moho u výjimečně přetrvávat i několik měsíců. U jednoho našeho paci enta docházelo k úniku mozkomíšního moku podél katétru se vznikem likvorové píštěle v podkoží. Krevní záplata do epidurálního prostoru (15 – 20 ml a utologní krve k místu durální perforace) u našeho paci enta nepomohla. Byla nutná chirurgická revize s reimplantací katétru, odstraněním likvorové pse udocysty na zádech a se zašitím drobné perforace v oblasti dury, která byla příčino u této komplikace. Prevencí úniku mozkomíšního moku je šetrný přístup při punkci a zavádění katétru a sutura kolem katétru při jeho fixaci.
Technické komplikace způsobené funkcí systému se dělí na komplikace spojené s katétrem a komplikace spojené s pumpo u. Nastávají při nekvalitní implantační technice nebo při selhání funkce systému. Pokud jso u přítomné závažné páteřní deformity či stavy po operacích páteře, může být složité správně detekovat intratekální prostor. V těchto případech se doporučuje zavést katétr pod rtg (CT) kontrolo u nebo po užít chirurgický přístup. U našeho paci enta s ankylozující spondylitido u a chronickým míšním poraněním po tra umatické fraktuře C6 bylo potřeba zavést katétr cesto u hemilaminektomi e a fixovat stehem ke kostěným strukturám páteře.
Komplikace spojené s katétrem jso u dosti časté. Udává se výskyt až 7 – 34,6 % [18]. Nejčastěji jde o dislokaci, zalomení a přetržení, trhlinu v katétru, ucpání, rozpojení a vycestování katétru ze subarachno ide álního prostoru [19,30–32]. Prvním klinickým projevem bývá návrat svalového hypertonu k původnímu stavu před implantací. Důležité je zjistit příčinu, tedy ověřit funkci katétru, což se provádí aplikací kontrastní látky vedlejším vstupem pumpy. Předtím je naprosto nutné obsah katétru odsát (doporučuje se cca 1 – 2 ml tekutiny včetně likvoru). Počet chirurgických revizí katétrových komplikací je od 3 do 35 % [17,31], četnost odstranění katétru se pohybuje od 0 do 21 % [26]. U dvo u našich paci entů došlo k dislokaci katétru ze subarachno ide álního prostoru, u dalšího došlo k jeho přetětí. Vždy byla nutná revize s následno u výměno u katétru. Nejdůležitější prevencí správné polohy katétru je jeho pevná fixace, zavedení paraspinálním přístupem, přiměřená délka katétru v intratekálním prostoru (kolem 10 cm) a preference punkce v méně mobilních částech bederní páteře [29].
Nejčastějšími pumpovými komplikacemi je přeplnění pumpy lékem se zablokováním plnící chlopně, její přetočení, mechanické poškození a vybití bateri e. Přeplnění pumpy může vést k poškození zásobníku. Při delším po užití léku, než je doporučeno (u Synchromed EL nad 90 dní, u Synchromed II nad 180 dní), se může objevit koroze pumpy se selháním funkce celého systému a může dojít i ke změně stability baklofenu. Při nedokonalé fixaci pumpy může nastat přetočení nebo převrácení pumpy a může se zvýšit tlak na katétr připojený k pumpě s možností jeho poškození. Životnost bateri e v pumpě je v průměru asi 6 – 7 let, dle velikosti nastavené dávky léku. Před úplným vybitím pumpy je třeba ji zavčas vyměnit, aby se předešlo syndromu z odnětí, který by mohl při ukončení aplikace baklofenu vznikno ut. Je vhodné sterilní doplňování rezervoáru pumpy originálními sety s antibakteri álním filtrem, aby se zamezilo zavlečení infekce do intratekálního prostoru [30]. Při podezření na nedostatečno u funkci pumpy je možné provést i rtg snímek před plněním pumpy a po něm k průkazu otočení rotoru pumpy (tzv. rotorový test) [22].
V našem so uboru se vyskytovalo celkově 40 % komplikací a nežádo ucích lékových účinků, které bylo možné vyřešit úpravo u dávkování baklofenu nebo chirurgicky (tab. 2). Podobné výsledky jso u v práci Plassata et al [32], kteří hodnotili výskyt nežádo ucích účinků a komplikací u 40 osob s těžko u spasticito u léčených intratekálním baklofenem. Komplikace technického rázu se vyskytly u 37 % osob, z toho 58 % z problémů s katétrem a 42 % s pumpovými systémy. 12 % osob bylo nutné umístit na JIP pro nežádo ucí lékové účinky, které byly většino u způsobené chybami při plnění pumpy.
Závěr
Výsledky našeho so uboru rovněž potvrzují účinnost léčby intratekálně podávavaným baklofenem u osob s těžko u míšní spasticito u. Po titraci účinné hladiny baklofenu měli všichni naši paci enti signifikantní snížení svalového hypertonu a významně se zlepšila kvalita jejich života ve srovnání se stavem před zavedením pumpového systému.
Jde o bezpečno u metodu léčby, i když je třeba počítat s komplikacemi, které naštěstí nebývají závažné a lze je úspěšně vyřešit. K jejich prevenci přispívá profesi onální přístup lékařů, kteří ne uromodulační metody provádějí ve vybraných ne uromodulačních centrech, dostatečné po učení a informovanost paci enta o možných rizicích a nežádo ucích účincích léku, zavádění moderních technologi í, po užívání antimikrobi álních látek v systémech pumpy a v katétru, vhodnější dispozice operačního sálu a kontroly sterilního operačního prostředí k prevenci vzniku infekce. Důležité je rovněž správné provedení testovacícho období, kdy se sleduje efekt intratekálně podaného baklofenu, neboť na základě pozitivního testu je paci ent indikován k implantaci pumpového systému. Kromě klinického účinku se doporučuje objektivizace pomocí ne urofyzi ologických metod [33,34].
doc. MUDr. Ivana Štětkářová, CSc.
Ne urologické oddělení Nemocnice Na Homolce
151 19 Praha 5
e‑mail: ivana.stetkarova@homolka.cz
Přijato k recenzi: 15. 11. 2007
Přijato do tisku: 13. 5. 2008
Sources
1. Shee an G. The pathophysi ology of spasticity. Eur J Ne urol 2002; 9(Suppl 1): 3 – 9.
2. Kaňovský P. Patofyzi ologi e spasticity v dospělosti. In: Kaňovský P, Bareš M, Dufek J et al (eds). Spasticita, mechanismy, di agnostika a léčba. Praha: Maxdorf 2004 : 83 – 88.
3. Penn RD, Kro in JS. Intrathecal baclofen allevi ates spinal cord spasticity. Lancet 1984; 1(8385): 1078.
4. Avellino AM, Loeser JD. Intrathecal baclofen for tre atment of intractable spasticity of spine or brain eti ology. Ne uromodulati on 2000; 2 : 75 – 81.
5. Bovi atsis EJ, Ko uyi alis AT, Korfi as S, Sakas DE. Functi onal o utcome of intrathecal baclofen administrati on for severe spasticity. Clin Ne urol Ne urosurg 2005; 107(4): 289 – 295.
6. Campbell WM, Ferrel A, McLa ughlin JF, Grant GA, Loeser JD, Gra ubert C et al. Long‑term safety and efficacy of contino us intrathecal baclofen. Dev Med Child Ne urol 2002; 44(10): 660 – 665.
7. Ko ulo usakis A, Kuchta J. Intrathecal antispastic drug applicati on with implantable pumps: results of a 10 ye ars followup study. Acta Ne urochir Suppl 2007; 97(1): 181 – 184.
8. Ochs G, Na umann C, Dimitrijevic M, Sindo u M. Intrathecal baclofen therapy for spinal origin spasticity: Spinal cord injury, spinal cord dise ase, and multiple sclerosis. Ne uromodulati on 1999; 2 : 108 – 119.
9. Ordi a JI, Fischer E, Adamski E, Chagnon KG, Spatz EL. Continuo us intrathecal baclofen infusi on by a programmable pump in 131 consecutive pati ents with severe spasticity of spinal origin. Ne uromodulati on 2002; 1 : 16 – 24.
10. Zahavi A, Geertzen JH, Middel B, Staal M, Ri etman JS. Long term effect (more than five ye ars) of intrathecal baclofen on impairment, disability and qu ality of life in pati ents with severe spasicity of spinal origin. J Ne urol Ne urosurg Psychi atry 2004; 75(11): 1553 – 1557.
11. Ho udek M, Kala M, Pavlíček V. Míšní spasticita – nové léčebné možnosti. Praktický lékař 1996; 76 : 110 – 112.
12. Štětkářová I, Šro ubek J, Vrba I, Peregrin J, Havrdová E. Jednorázové intratékální podání baklofenu a následné zavedení pumpového systému v léčbě těžké spasticity u osob s roztro ušeno u sklerózo u. Cesk Slov Ne urol N 2007; 70/ 103 (2): 190 – 195.
13. Štětkářová I, Vrba I. Intratekální podávání baklofenu v léčbě těžké spasticity. Bolest 2006; 9 : 76 – 82.
14. Ho udek M, Gabryš M. Implantace pumpy – technický popis (pumpa, programátor, katetry) a operační technika. In: Ho udek M et al (eds). Ne uromodulace. Praha: Grada Publishing 2007 : 254 – 260.
15. Follet KA, Burchi el K, Deer T, DuPen S, Prager J, Turner MS et al. Preventi on of intrathecal drug delivery catheterrelated complicati ons. Ne uromodulati on 2003; 6 : 32 – 41.
16. Follet KA, Bo ortz-Marx RL, Drake JM, DuPen S, Schneider SJ, Turner MS et al. Preventi on and Management of Intrathecal Drug Delivery and Spinal Cord Stimulati on System Infecti ons. Anesthesi ology 2004; 100(6): 1582 – 1594.
17. Kamran S, Wright BD. Complicati ons of intrathecal drug delivery system. Ne uromodulati on 2001; 4(3): 111 – 115.
18. Winkelmuller M, Winkelmuller W. Long term effect of continuo us opi o id tre atment in chronic pain of nonmalignant eti ology. J Ne urosurg 1996; 85(3): 458 – 467.
19. Flückiger B, Knecht H, Grossmann S, Felleiter P. Device-related complicati ons of long‑term intrathecal drug therapy vi a implanted pumps. Spinal Cord 2008.
20. Saltu ari L, Kofler M, Schmutzhard E. Clinical symptomatology and management of a severe intrathecal baclofen intoxicati on. In: Lakke JPWF, Delhaas EM, Rutgers AWF (eds). Parenteral Drug Therapy in Spasticity and Parkinson’s Dise ase. Lancs: Parthenon Publishing 1992 : 125 – 129.
21. MullerSchwefe G, Penn RD. Physostigmine in the tre atment of intrathecal baclofen overdose. Report of three cases. J Ne urosurg 1989; 71(2): 273 – 275.
22. Medtronic Inc. Indikace, stabilita léku a postupy v případě mimořádných událostí – Synchromed, Isomed. Informace pro lékaře a referenční příručka 2005.
23. Sallerin-Ca ute B, Lazorthes Y, Monsarrat B, Cros J, Bastide R. CSF baclofen levels after intrathecal administrati on in severe spasticity. Eur J Clin Pharmacol 1991; 40(4): 363 – 365.24. Coffey RJ, Edgar TS, Francisco GE, Grazi ani V, Meythaler J, Ridgely PM et al. Abrupt withdrawal from intrathecal baclofen: recogniti on and management of a potenti ally life - thre atening syndrome. Arch Phys Med Rehabil; 2002; 83(6): 735 – 741.
25. Čumlivski R, Redl G, Strobl W, Girsch W, Krebs A, Machowetz P. Farmakologická ne uromodulace spasticity intratekálně podávaným baklofenem u dětí. Bolest 2006; 9(2): 88 – 98.
26. Erdine S, De Andrés J. Drug delivery systems. Pain Practise 2006; 6(1): 51 – 57.
27. Dari o A, Scamoni C, Picano M, Fortini G, Cuffari S, Tomei G. The infecti on risk of intrathecal drug infusi on pumps after multiple refill procedures. Ne uromodulati on 2005; 8(1): 36 – 39.
28. Wunderlich C., Krach LE. Gramnegative meningitis and infecti ons in individu als tre ated with intrathecal baclofen for spasticity: a retrospective study. Dev Med Child Ne urol 2006; 48(6): 450 – 455.
29. Ho udek M, Gabryš M. Implantace pumpy technický popis (pumpa, programátor, katétry) a operační technika. In: Ho udek M et al (eds). Ne uromodulace. Praha: Grada Publishing 2007 : 252 – 260.
30. Ho udek M, Kala M. Komplikace implantabilních programovatelných infuzních pump, jejich prevence a možnosti řešení. In: Ho udek M et al (eds). Ne uromodulace. Praha: Grada Publishing 2007 : 272 – 277.
31. Krames ES, Chapple I. Reli ability a clinical utility of an implanted intraspinal catheter used in the tre atment of spasticity and pain. Ne uromodulati on 2000; 3 : 7 – 14.
32. Plassat R, Perro uin Verbe B, Menei P,Menegalli D, Mathé JF, Richard I. Tre atment of spasticity with intrathecal baclofen administrati on: long‑term follow‑up, revi ew of 40 pati ents. Spinal Cord 2004; 42(12): 686 – 693.
33. Stokic DS, Yablon SA, Hayes A. Comparison of clinical and ne urophysi ologic responses to Intrathecal baclofen bolus administrati on in moderate - to - severe spasticity after acquired brain injury. Arch Physi ol Med Rehab 2005; 86(9): 1801 – 1806.
34. Stokic DS, Yablon SA, Hayes A, Vesovic-Potic V, Olivi er J. Dose-response relati onship between the H-reflex and continuo us intrathecal baclofen administrati on for management of spasticity. Clin Ne urophysi ol 2006; 117(6): 1283 – 1289.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2008 Issue 4-
All articles in this issue
- Výsledky operační léčby ne uromuskulárních deformit páteře
- Tuberózní skleróza: optimalizace postupu její DNA di agnostiky
- Cerebelární mutizmus po resekci meduloblastomu u dítěte – kazuistika
- Léky navozený systémový lupus erythematodes při terapii interferonem beta‑1b – kazuistika
- Doporučené postupy pro di agnostiku Alzheimerovy nemoci a dalších onemocnění spojených s demencí
- Stenóza vnitřní krkavice – endarterektomie nebo stent?
- Srovnání karotické endarterektomie a stentingu – výsledky jednoho pracoviště
- Patofyziologie kompresivní radikulopatie
- Timing karotické endarterektomie
- Přínos statické počítačové posturografie ke skríningovému vyšetření kvantifikace posturální rovnováhy
- Botulotoxin v léčbě detruzorové hyperaktivity u pacientek s roztroušenou sklerózou
- Výskyt epileptických záchvatů a/ nebo epileptiformní EEG abnormity u dětí s dětským a atypickým a utizmem
- Sedace kombinací dexmedetomidin-ketamin- midazolam pro endovaskulární léčbu mozkových arteri ovenózních malformací a stenóz karotických tepen
- Vývoj adaptace rovnovážného systému po operacích vestibulárního schwannomu
- Komplikace léčby těžké spasticity implantabilními pumpovými systémy
- Analýza souboru pacientů s kraniocerebrálním poraněním léčených na Pracovišti dětské medicíny FN Brno v období let 2000–2007
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Stenóza vnitřní krkavice – endarterektomie nebo stent?
- Výskyt epileptických záchvatů a/ nebo epileptiformní EEG abnormity u dětí s dětským a atypickým a utizmem
- Léky navozený systémový lupus erythematodes při terapii interferonem beta‑1b – kazuistika
- Timing karotické endarterektomie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

