-
Medical journals
- Career
Stav a vývoj informační základny pro hodnocení onkologických screeningových programů v České republice
Authors: L. Dušek 1,2; O. Májek 1,2; D. Klimeš 1; M. Bláha 1,2; P. Brabec 1; J. Gregor 1
Authors‘ workplace: Institut biostatistiky a analýz, LF a PřF MU, Brno 1; Ústav zdravotnických informací a statistiky ČR, Praha 2
Published in: Klin Onkol 2014; 27(Supplementum 2): 49-58
doi: https://doi.org/10.14735/amko20142S49Overview
České programy screeningu zhoubných nádorů disponují komplexním multimodálním informačním systémem, který pokrývá všechny potřebné úrovně hodnocení – populační monitoring (Národní onkologický registr ČR), monitoring výsledků v diagnostických databázích center a kvantifikaci pokrytí a výstupů primární péče v administrativních datech plátců péče. V roce 2014 bylo v ČR zahájeno adresné zvaní občanů do screeningu nádorů, a to na základě samostatné komponenty informačního systému, která umožňuje identifikaci vhodných klientů v databázích plátců péče. Systém byl plně standardizován a jednotně implementován ve všech zdravotních pojišťovnách; jeho funkčnost rovněž zahrnuje průběžné i retrospektivní hodnocení výsledků adresného zvaní. V budoucnosti je nezbytné využít a aplikovat platný legislativní rámec pro komplexnější a integrovanější využití všech zapojených zdrojů dat, tedy onkologických registrů, screeningových registrů a administrativních dat. Systém musí dosáhnout na analýzu anonymizovaných individuálních záznamů o účasti klientů ve screeningu a zajistit tak plnohodnotnou analýzu indikátorů kvality dle mezinárodních doporučení.
Klíčová slova:
screening – informační zázemí – monitoring – zhoubné nádory – registr – sběr datÚvod – význam informačních systémů u screeningu zhoubných nádorů
Screeningy představují rozsáhlou populační zdravotnickou intervenci, kterou samozřejmě nelze optimalizovat a řídit bez relevantních dat. Systém informační podpory je nezbytnou součástí organizovaného screeningového programu. Doporučení Rady EU z roku 2003 [1] uvádí, že je třeba „pravidelně monitorovat screeningový proces a jeho výsledky a s těmito informacemi v krátké době seznamovat širokou veřejnost i instituce zapojené do screeningu“. Informační systém by tedy měl být schopný „sbírat, zpracovávat a hodnotit data o všech screeningových vyšetřeních, doplňujících diagnostických vyšetřeních a finálních diagnózách“. Zdůvodnění potřeby dat lze shrnout v následujících třech bodech:
Kvantifikace výkonnosti a analýzy dostupnosti screeningu
Populační screening míří na početné cílové skupiny obyvatel a kvantifikace jeho výkonnosti měřené především dosaženým pokrytím je velmi významným měřítkem úspěchu. Rovněž je třeba sledovat základní parametry ekvity péče, ať již z geografického hlediska, nebo stratifikovaně přes různé sociální či demografické skupiny.
Kontrola bezpečnosti screeningu
Podle aktuálních doporučení by měly být screeningové programy hodnoceny především podle toho, zda přínosy pro pacienta i zdravotnický systém převažují nad případnými riziky [2,3]. Je nezbytné upozornit na to, že kromě zjevných přínosů mohou mít screeningové programy na některé osoby z cílové populace také negativní dopady. Konkrétně uveďme příklad možných falešně pozitivních výsledků testů a tím vyvolané obavy pacienta či zbytečně indikovaná vyšetření. Četnost takových případů je dána specificitou screeningového testu a prevalencí hledaného onemocnění. Dalšími možnými problémy jsou jevy nazývané „overdiagnosis“ a „overtreatment“, kdy je zachyceno nádorové onemocnění, které by se při absenci screeningu v průběhu života pacienta vůbec neprojevilo a nebylo by tedy ani léčeno [4]. V takovém případě je pak indikována diagnostika a léčba, která nevede k prodloužení života pacienta, avšak vyvolává další fyzickou i psychickou zátěž [3].
Hodnocení nákladové efektivity
Jelikož prostředky na zdravotní péči jsou omezené, je vždy třeba se ptát, zda jsou peníze vhodně investovány do určité zdravotnické technologie a zda je nelze účelněji investovat ve zdravotnickém systému někde jinde. Jinými slovy, zda jsou screeningové programy nákladově efektivní. U screeningových programů je tato otázka nepochybně na místě, neboť se jedná o poměrně nákladné projekty, které ze své podstaty znamenají pro zdravé lidi zátěž v podobě vyšetření. Na druhé straně účinný screening zhoubných nádorů má potenciál ušetřit mnoho prostředků, které by jinak bylo nutné vynaložit na nákladnou léčbu pokročilého nádorového onemocnění. Proto se při hodnocení přínosu různých strategií zdravotní péče často používá analýza nákladové efektivity, která umožňuje transparentně vyhodnotit potenciální přínosy, náklady a úspory spojené s aplikovanou zdravotnickou technologií [5,6].
Sběr dat v rámci informační podpory screeningů zhoubných nádorů v ČR
Stávající český systém informační podpory screeningových programů zhoubných nádorů zahrnuje monitoring zátěže populace zhoubnými nádory, monitoring screeningového procesu prostřednictvím klinických dat a monitoring screeningového procesu prostřednictvím administrativních dat plátců zdravotní péče (obr. 1). Takto budovaný multimodální systém odpovídá relevantním mezinárodním doporučením a standardům [7,8].
Image 1. Sběr dat v rámci informační podpory screeningu zhoubných nádorů v ČR. 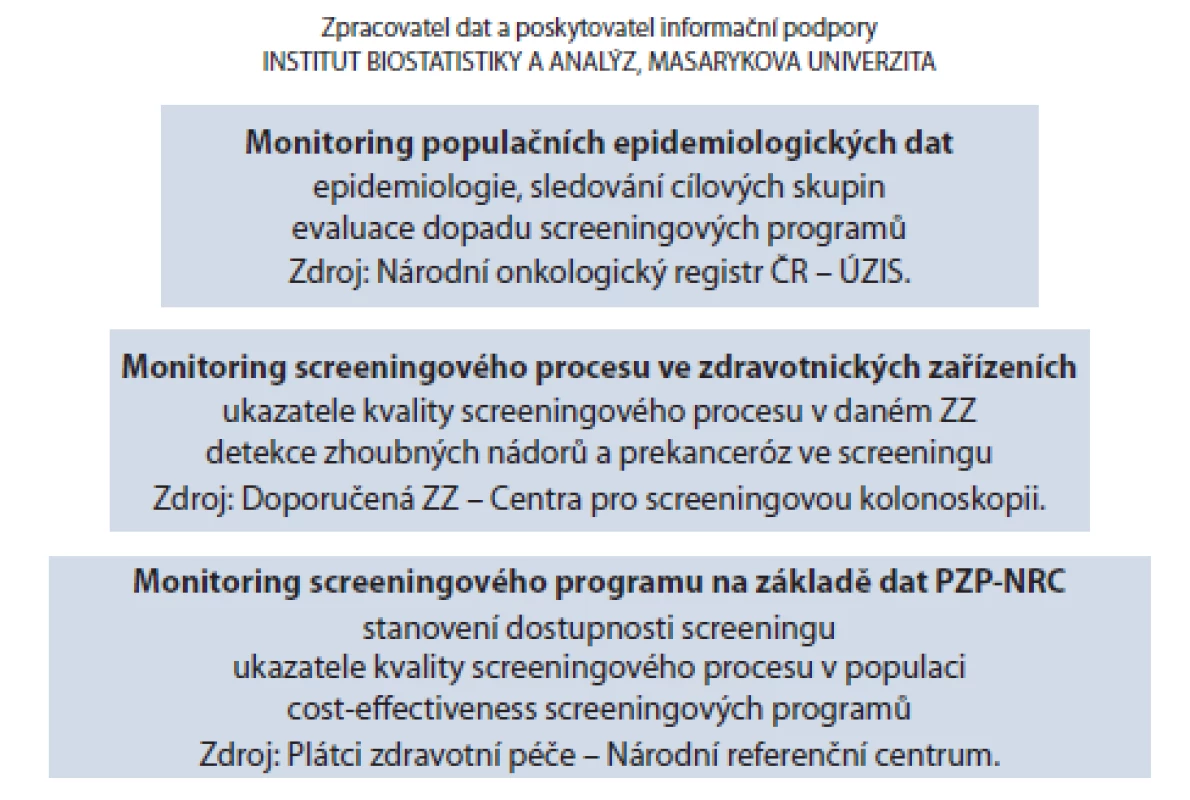
Odborné lékařské společnosti zodpovědné za jednotlivé screeningové programy zhoubných nádorů se dohodly s Ministerstvem zdravotnictví ČR na určení jedné akademické instituce, která bude zodpovědná za koordinaci informační podpory, zejm. za provoz databází screeningových vyšetření a monitoring programů s využitím všech tří uvedených typů dat. Tato role připadla Institutu biostatistiky a analýz Masarykovy univerzity (IBA MU) v Brně. IBA MU provádí pravidelné hodnocení dat Národního onkologického registru ČR (NOR), které je volně k dispozici na internetu v podobě portálu SVOD (Software pro vizualizaci onkologických dat, www.svod.cz) [9]. V souladu s doporučením Rady EU o screeningu zhoubných nádorů jsou data o screeningových a následných diagnostických vyšetřeních pravidelně sbírána ve všech zdravotnických zařízeních zapojených do screeningových programů. Informační systém rovněž umožňuje analýzu sbíraných dat, detailní kontrolu kvality procesů a zveřejnění výsledků o výkonnosti programů na jejich webových stránkách (www.mamo.cz, www.kolorektum.cz, www.cervix.cz).
Budovaný informační systém má samozřejmě pro každý ze tří screeningových programů specifickou strukturu a je optimalizován pro jinou logistiku sběru dat:
Screening karcinomu prsu
Český národní program screeningu karcinomu prsu je založen na síti akreditovaných mamografických center. Každé centrum disponuje vlastním databázovým systémem pro sběr dat o screeningu, která jsou pravidelně přenášena do Registru screeningu karcinomu prsu. Ten byl jakožto původní součást informační podpory zprovozněn již v roce 2002 [10]. Tato databáze obsahuje informace o screeningové mamografii, doplňujících zobrazovacích nebo invazivních diagnostických vyšetřeních a o konečné diagnóze (obr. 2). Pravidelné hlášení dat v rámci screeningového programu se děje ve dvou fázích. V té první jsou záznamy s primárními daty z předešlého roku centrálně sbírány a uloženy v zabezpečené databázi. V dalším kroku se provádí validace dat, tvorba validačních reportů a jejich rozeslání na screeningová centra. Na základě těchto validací jsou následně sbírány opravené datové záznamy.
Image 2. Datová struktura Registru screeningu karcinomu prsu. 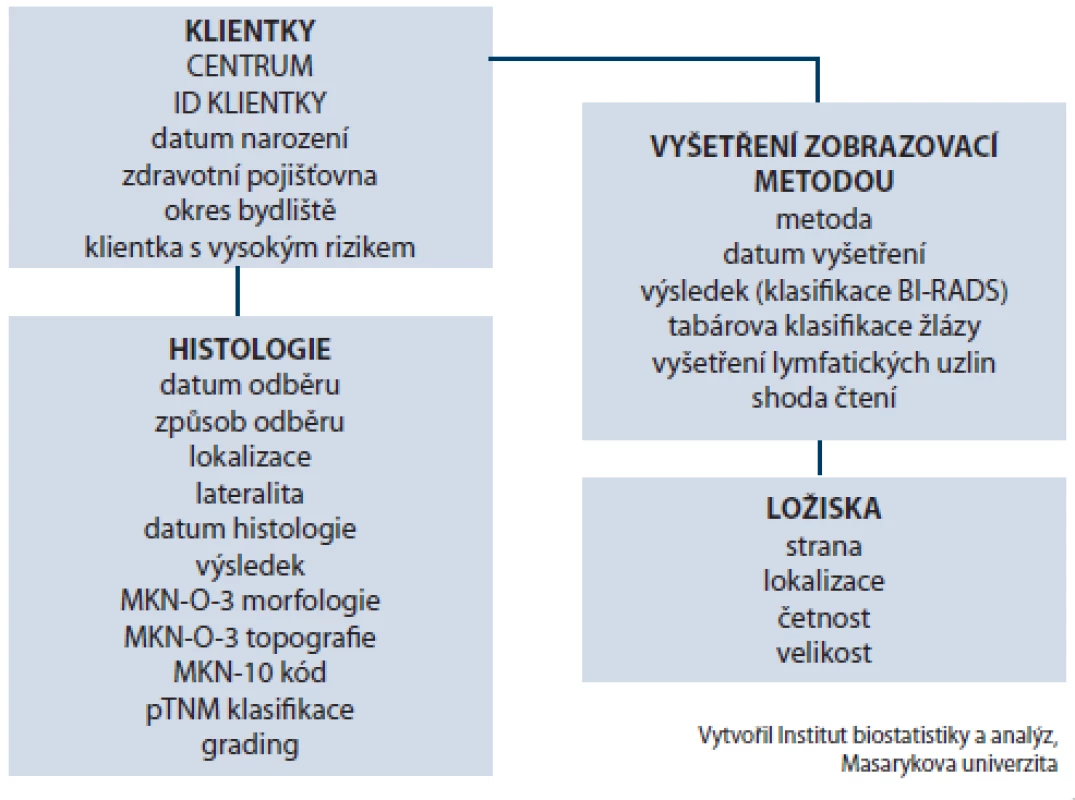
Screening karcinomu tlustého střeva a konečníku
Záznamy o preventivních kolonoskopiích prováděných v centrech pro screeningovou kolonoskopii jsou hlášeny prostřednictvím standardizovaných elektronických formulářů do Registru screeningu kolorektálního karcinomu. Sběr dat byl zahájen v roce 2007 [11], data z předchozího období byla sesbírána retrospektivně. Systém je navržen v souladu se standardy pro sběr dat o kolonoskopiích [12 – 15]. Samotný proces sběru dat probíhá přes on‑line aplikaci snadno dostupnou se standardním internetovým prohlížečem; přístup do systému je autorizovaný. Klíčovými složkami aplikace jsou webový server a centrální databázový server. Záznam o kolonoskopii obsahuje demografické informace o klientovi, indikaci ke kolonoskopii (primární, nebo následující po pozitivním testu na okultní krvácení ve stolici – TOKS) a základní data o vyšetření samotném včetně mikroskopických a makroskopických nálezů (obr. 3).
Image 3. Datová struktura Registru screeningu kolorektálního karcinomu. 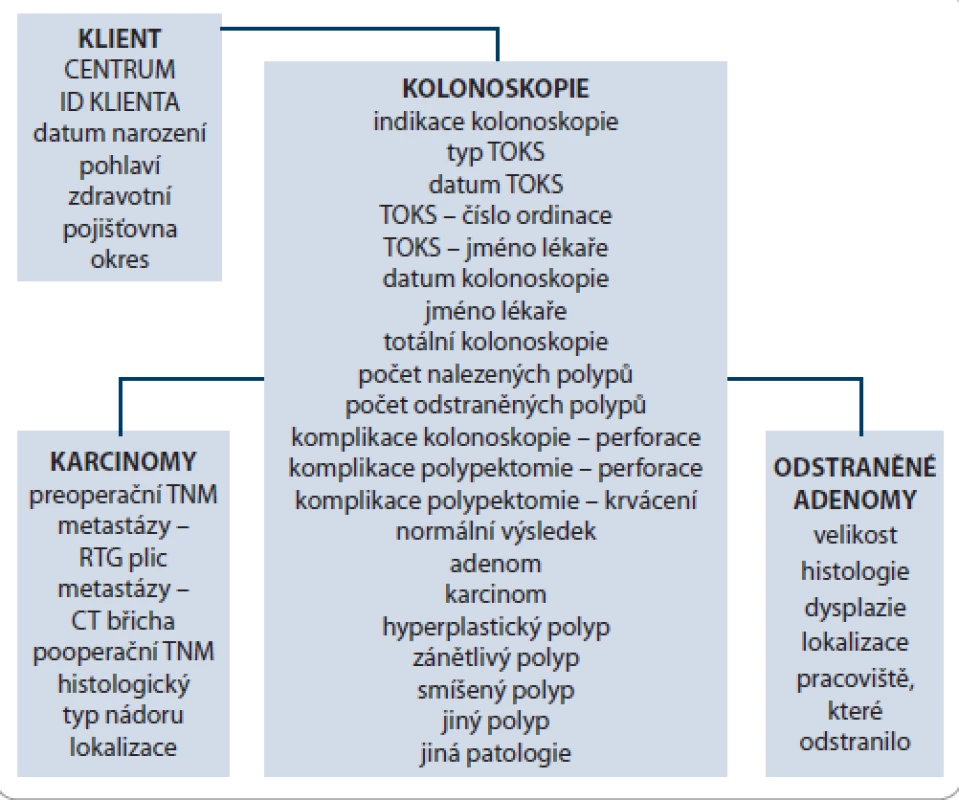
Screening karcinomu hrdla děložního
V roce 2008 byl schválen návrh projektové dokumentace, která definovala procesy nezbytné k transformaci oportunního cervikálního screeningu na organizovaný program a která zahrnovala především popis screeningového procesu a sběru dat. Pilotní projekt sběru dat byl zahájen v roce 2009 současně s vybudováním centrální databáze na IBA MU [16]. Klíčovou součástí screeningového procesu jsou cytologické laboratoře doporučené pro cervikální screening, které provádějí vyšetření stěrů z děložního čípku. Tyto laboratoře provozují své vlastní databáze, do nichž zaznamenávají výsledky cytologických a histologických vyšetření. Zdrojem dat jsou standardní žádanky k cytologickému vyšetření (poskytnuté laboratoři odesílajícím gynekologem), výsledky cytologie samotné a návratka s výsledkem histopatologického vyšetření (kterou laboratoř obdrží od gynekologa nebo je výsledek k dispozici přímo v laboratoři). Data o vyšetřeních jsou ze všech doporučených laboratoří pravidelně exportována do centrální databáze, ve které má každé cytologické vyšetření svůj vlastní záznam (obr. 4).
Image 4. Datová struktura Registru screeningu karcinomu děložního hrdla. 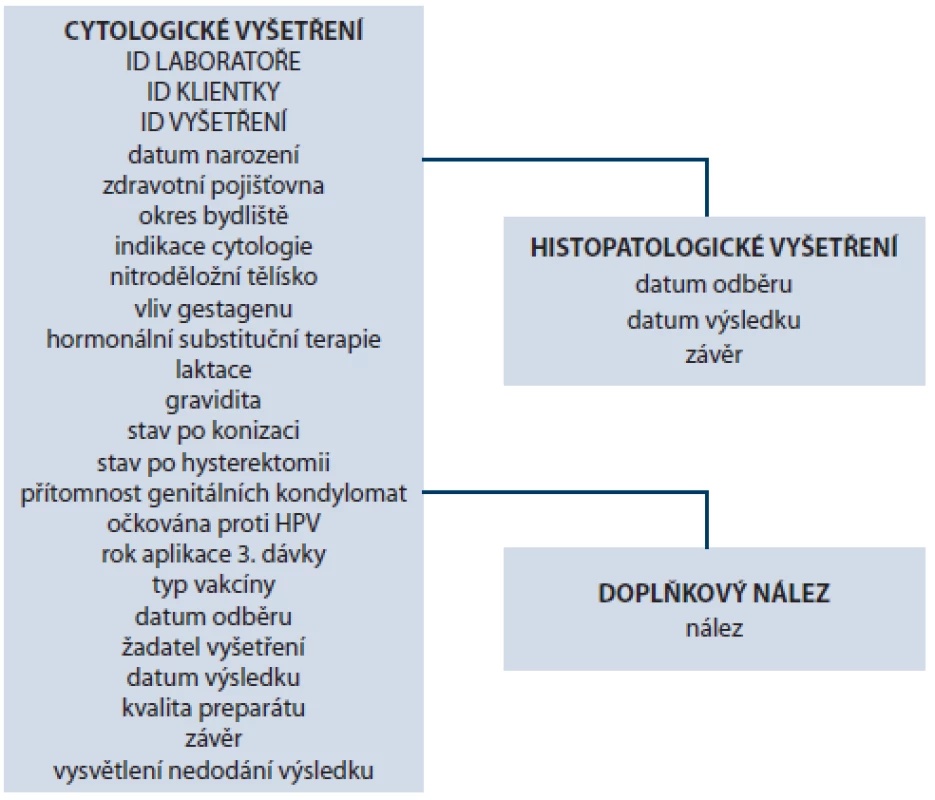
Populační data Národního onkologického registru
Hlášení zhoubných nádorů je v ČR dané zákonem a je povinné. NOR je spravován Ústavem zdravotnických informací a statistiky ČR (ÚZIS). NOR je dnes neoddělitelnou součástí komplexní onkologické péče a jakožto populační registr pokrývající celou českou populaci obsahuje více než 1,9 mil. případů zhoubných nádorů z období 1976 – 2011. Informace o epidemiologické zátěži české populace nádorovými onemocnění jsou k dispozici široké veřejnosti na webovém portálu www.svod.cz [9]. Portál SVOD nabízí interaktivní analýzy, které uživateli umožňují hodnocení epidemiologických trendů pro vybranou onkologickou diagnózu. Vedle popisných analýz data NOR ale také umožňují analýzu populačního přežití [17] nebo predikci onkologické zátěže v budoucích letech [18].
Monitoring dopadu screeningových programů na nemocnost a úmrtnost v cílové populaci je součástí evropských doporučení [7,8,14,19]. Funkčnost a vysoká kvalita dat NOR nám tak umožňují kvantifikovat populační dopad screeningových programů. Bez zázemí v populačních datech by informační základna screeningu nemohla být nikdy úplná, neboť snížení mortality je hlavním smyslem sekundární prevence [20,21]. Nicméně populační monitoring je dlouhodobý proces, neboť okamžitý účinek na úmrtnost nelze očekávat. V cílové populaci totiž dochází k mnoha úmrtím u pacientů, kteří se existujícího screeningu nezúčastnili nebo byli diagnostikováni před jeho zahájením. Odhadnout účinek samotného screeningu na úmrtnost je obtížné, neboť tato je ovlivňována mnoha dalšími faktory, např. účinností léčby nebo změnami v incidenci [22,23]. Příklad sledování epidemiologického vlivu českých screeningů nádorů a výsledky dle recentních dat NOR přináší tab. 1.
Table 1. Příklad sledování vývoje epidemiologických charakteristik nádorových onemocnění cílených organizovanými screeningovými programy. 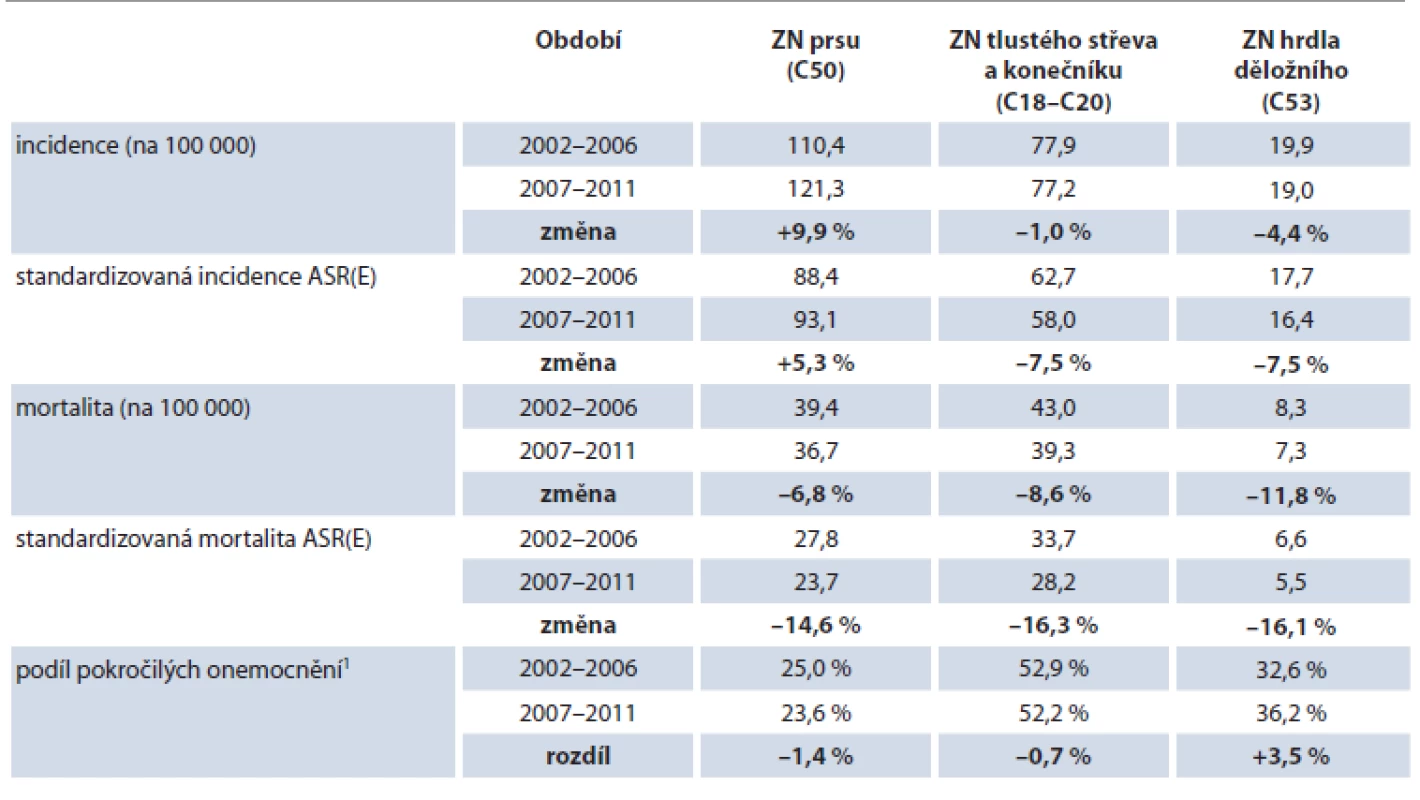
1 podíl stadií III, IV a neurčených z objektivních důvodů (chybně neúplné záznamy nejsou uvažovány) Zdroj: Národní onkologický registr ČR. Zapojení administrativních dat plátců zdravotní péče
Většina výkonů souvisejících se sekundární prevencí nádorů je v českém zdravotnickém systému hrazena z veřejného zdravotního pojištění. Mnoho dat potenciálně využitelných pro audity národních screeningových programů je tedy k dispozici v samostatných databázích jednotlivých plátců zdravotní péče. Agregovaná administrativní data ze všech zdravotních pojišťoven je možné prostřednictvím cílených exportů získat prostřednictvím Národního referenčního centra (NRC). Tato administrativní data lze velmi efektivně využít k monitoringu všech tří screeningových programů. Spolupráce s NRC v monitoringu výkonnosti, kvality a bezpečnosti screeningu je dlouhodobá a přináší každoročně cenná a plně reprezentativní celorepubliková data, která jsou nezbytná i pro monitoring nově probíhajícího adresného zvaní do screeningových programů. Data plátců zdravotní péče jsou rovněž objektivní kontrolou úplnosti a správnosti hlášení o diagnostických výkonech ze screeningových center.
U mamografického screeningu lze takto verifikovat data sbíraná vlastním registrem. Kromě toho lze také provádět realistický odhad počtu oportunních vyšetření, tzv. šedého screeningu.
U kolorektálního screeningu jsou administrativní data nezbytná pro určení pokrytí české populace TOKS a jeho pozitivity, neboť screeningový registr sbírá pouze data o kolonoskopiích. Oba systémy se tak velmi dobře doplňují pří získávání kompletního přehledu o screeningu kolorektálního karcinomu (colorectal cancer – CRC) v ČR.
V případě cervikálního screeningu pak mají administrativní data nejdůležitější roli ve verifikaci populačního pokrytí v centrální databázi.
Informační systém zajišťující proces adresného zvaní do screeningových programů v ČR
V roce 2014 bylo v ČR zahájeno adresné zvaní občanů do screeningu zhoubných nádorů a design programů se tak definitivně posunul k mezinárodně doporučené formě populačních screeningů. Systém je nastaven tak, že zdravotní pojišťovny zvou své pojištěnce, u kterých ověří, že se dlouhodobě neúčastní této formy prevence. Realizace, průběžná kontrola a vyhodnocení úspěšnosti tohoto procesu jsou ovšem nemyslitelné bez funkčního informačního systému. Český systém byl vyvinut, standardizován a implementován v jednotné formě u všech zdravotních pojišťoven ČR.Získáváme tak ve shodě s mezinárodními doporučeními další velmi cennou komponentu národního informačního systému pro monitoring prevence nádorů [24].
Klíčovým vstupním procesem informačního systému kontrolujícího adresné zvaní pojištěnců v ČR je identifikace skupiny pacientů, která má být do konkrétního screeningového programu zařazena a která ne. Vymezení cílových skupin definovaných screeningových programů a jejich kombinace vede k vhodné variantě zvacího dopisu (celkem osm typů), kterou daný pojištěnec obdrží. Údaje těchto pojištěnců jsou shromážděny v databázi, nad kterou je formou sady SQL rutin implementován mechanizmus rozhodující o zařazení pojištěnce do screeningových programů. Schéma této části systému dokumentuje obr. 5. Pro proces zvaní byl použit datový model znázorněný na ER diagramu na obr. 6; popis jednotlivých entit, atributů a vazeb je součástí obrázku.
Image 5. Algoritmus vyhledávající v datovém skladu zdravotních pojišťoven pojištěnce k pozvání do konkrétního screeningového programu. 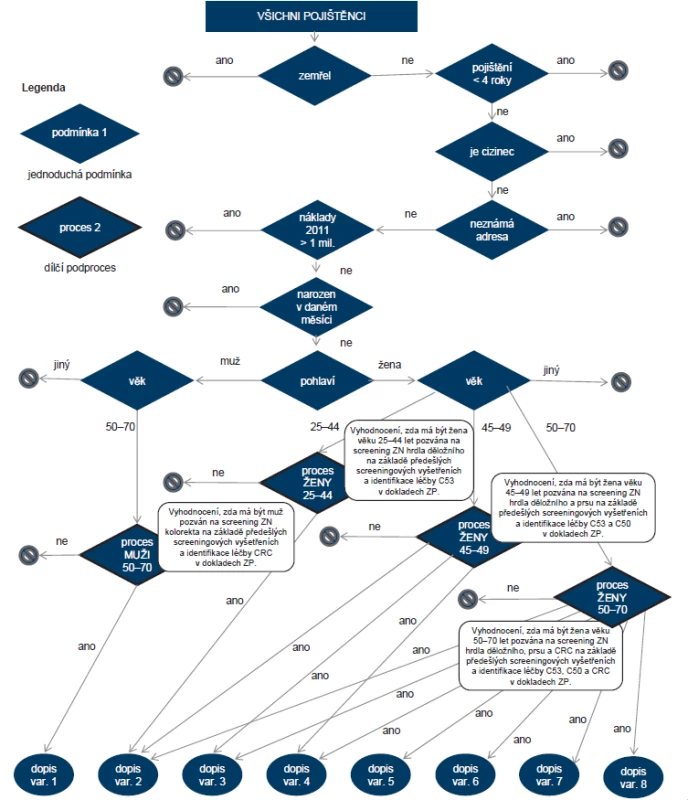
Image 6. Zjednodušený datový model databáze pro výběr pojištěnců – ER diagram 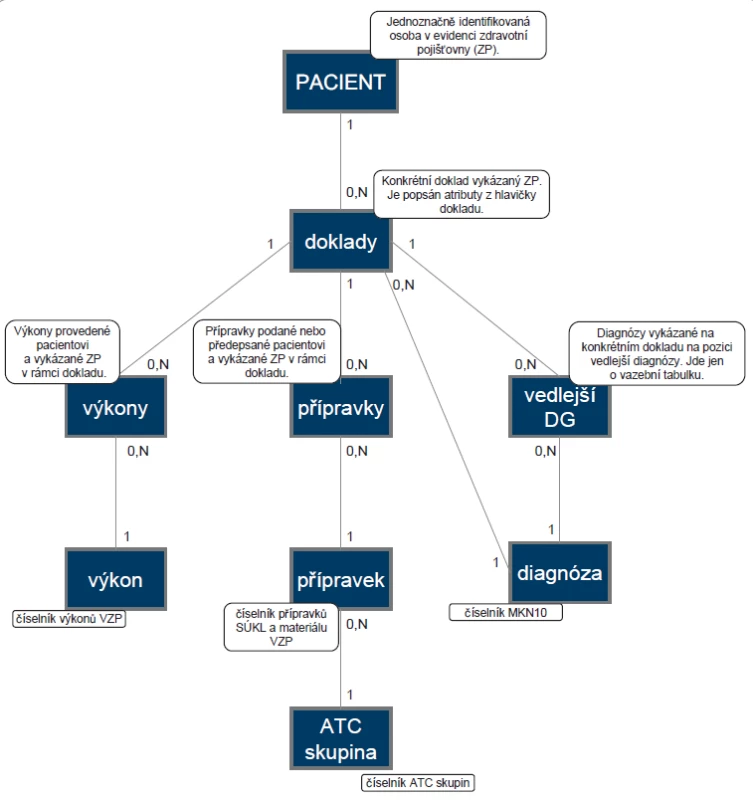
Informační zázemí systému adresného zvaní ovšem nezahrnuje jen výběr klientů určených k pozvání. Neméně významná je průběžná kontrola jejich skutečného zapojení do screeningu a také retrospektivní analýza odlišností této skupiny od ostatních, dosud rezistentních jedinců. Český systém vybudovaný nad datovými sklady jednotlivých zdravotních pojišťoven je schopen toto zajistit v podstatě s využitím stejných algoritmů a nástrojů, které již byly dokumentovány na obr. 5 a 6. Stejným postupem, kterým byl identifikován jedinec neúčastnící se screeningu (tj. nemá vykázány signální kódy screeningových diagnostických vyšetření), lze identifikovat i jeho zapojení či nezapojení po odeslání pozvánky. Implementovaný informační systém tedy slouží jak k prospektivnímu řízení procesu adresného zvaní, tak i k retrospektivní kontrole dosažených výsledků (obr. 7).
Image 7. Schéma dokumentující komplexní využití informačního systému kontrolujícího adresné zvaní občanů do screeningu zhoubných nádorů v ČR. 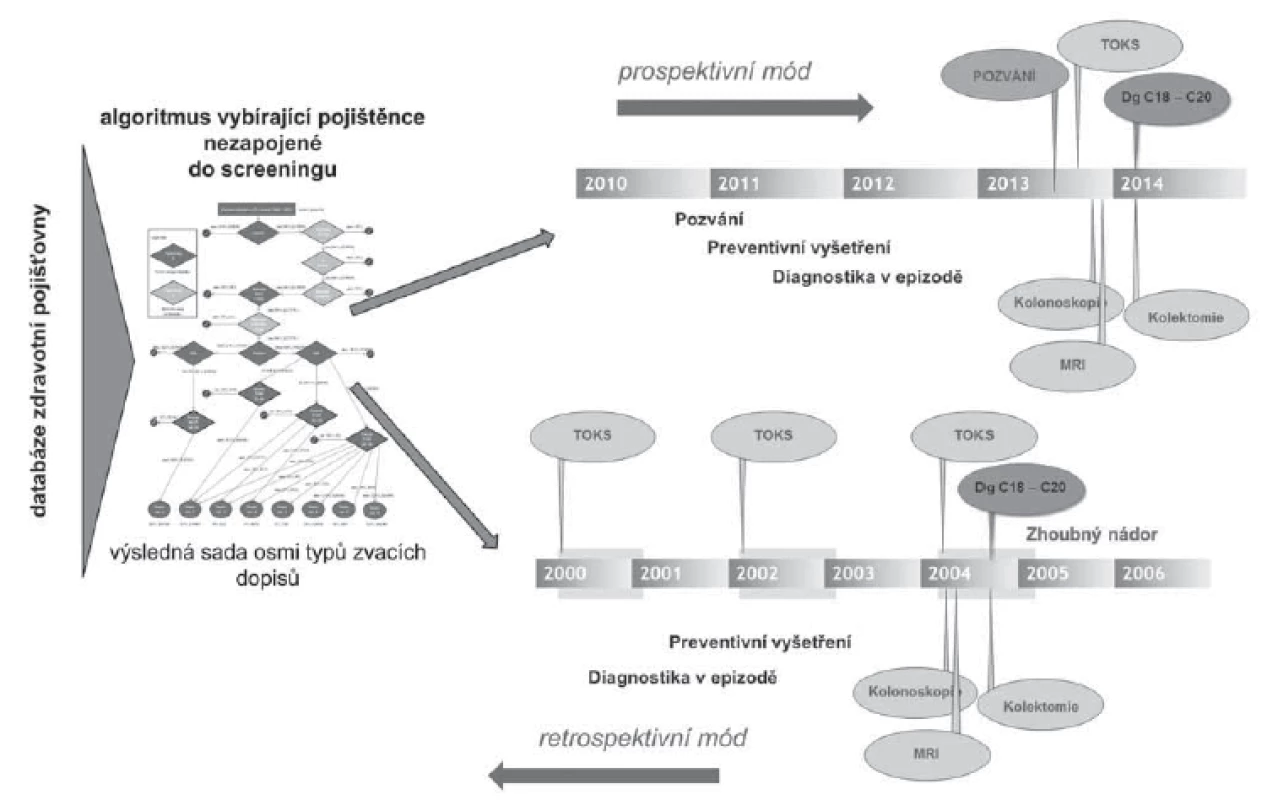
Komplexní monitoring screeningových programů v ČR
Výše popsaný český informační systém je budován jako multimodální a v implementované podobě pokrývá všechny potřebné úrovně hodnocení (obr. 8). Pomocí takto sbíraných dat je možné již v současnosti zajistit potřebnou kvalitu screeningového programu dle mezinárodních standardů [19,25]. Připomeňme, že základním cílem screeningu nádorových onemocnění je snížení mortality. Ve srovnání s randomizovanými klinickými studiemi je nicméně mnohem obtížnější tento indikátor sledovat v reálné klinické praxi a také může trvat mnoho let, než nastane kýžený efekt. Ten se totiž dostavuje později než ve studiích vzhledem k tomu, že v populaci dochází k úmrtím u pacientů diagnostikovaných před začátkem screeningového programu, je také třeba určitý čas k dosažení dostatečného populačního pokrytí a určitou dobu trvá i proškolení zapojeného personálu. Navíc ani poté není snadné odlišit efekt screeningového programu od kohortových efektů (souvisejících s generačně specifickými trendy ve výskytu rizikových faktorů), důsledků modernější léčby či zvýšené uvědomělosti a informovanosti populace o raných příznacích nádorových onemocnění [20].
Je proto nezbytné pečlivě monitorovat celý screeningový proces od jeho úplného počátku, aby bylo možné zajistit jeho kvalitu ve všech screeningových centrech a případně přijmout nápravná opatření tak rychle, jak je to jen možné. Pro efektivní monitoring tohoto procesu byla proto vyvinuta sada číselných indexů, tzv. indikátorů kvality. Ty jsou zaměřeny např. na to, jestli je účast osob z cílové populace dostatečná a pravidelná, na detekci zhoubného onemocnění či prekanceróz u vyšetřených osob, nebo na minimalizaci negativních jevů (zejm. falešně pozitivních a falešně negativních výsledků). Tyto indikátory také umožňují predikci budoucího poklesu mortality [26].
V EU byla vydána doporučení týkající se monitoringu kvality pro všechny tři zmiňované screeningové programy [7,8,14]. Tyto dokumenty se tedy logicky staly i zdrojem indikátorů kvality pro screeningové programy implementované v ČR a budovaný informační systém je koncipován pro jejich naplnění (obr. 8).
Image 8. Komplexní multimodální informační systém screeningových programů ČR pokrývá všechny potřebné úrovně hodnocení. 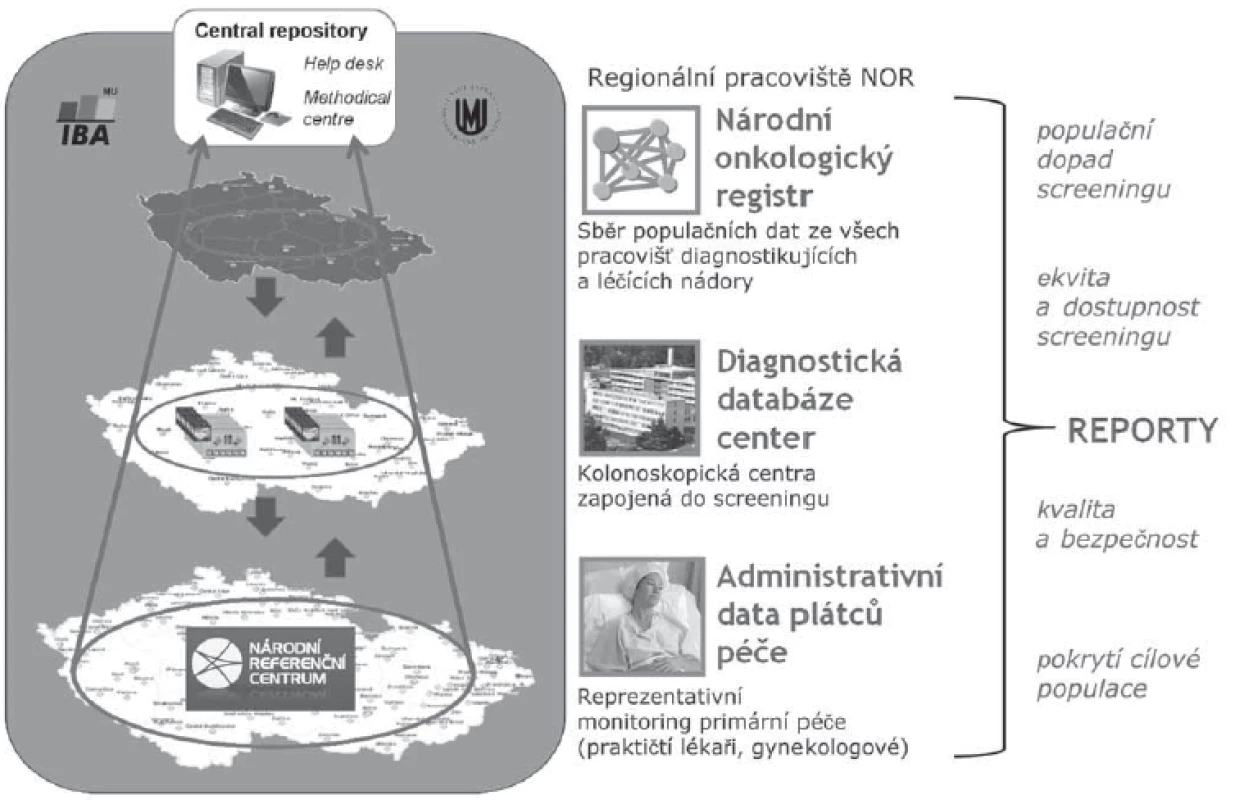
Budoucí vývoj informačního systému – individualizovaná data a eHealth
Abychom dosáhli obdobného přínosu screeningu jako v klinických a epidemiologických studiích, je naprosto nezbytné, aby monitoring kvality sledoval každý krok screeningového procesu – od identifikace a adresného pozvání konkrétního člověka přes provedení screeningového testu a diagnostiku u pozitivních výsledků až po léčbu, sledování a následnou péči [19,27,28]. To jinými slovy znamená, že musíme zavést systém měřitelných standardů pro pozitivní (včasné zachycení nádoru) i negativní (zátěž pro klienty, náklady na vyšetření, pozdní diagnostika) dopady screeningu a zajistit jejich spolehlivý monitoring a analýzu [25]. Takové analýzy nezbytně vyžadují dostupnost dlouhodobých a reprezentativních individuálních dat jednotlivých účastníků screeningu v podobě, kterou naznačuje schéma na obr. 7. Význam těchto analýz ještě narostl se zahájením adresného zvaní klientů screeningu v roce 2014. Administrativní data plátců péče mají potenciál takovou základnu vytvořit; nejde přitom ovšem o analýzu osobních dat jednotlivých osob, individuální záznamy musí být plně anonymizovány. Dosud však takový export individuálních záznamů nebyl v ČR proveden.
V současnosti není tudíž možné vyhodnotit změny indikátorů kvality přímo spojené s adresným zvaním. Absence propojení záznamů o jedné osobě z více registrů znamená, že ani u jednoho programu nelze hodnotit tzv. intervalové karcinomy (zhoubné nádory vznikající v průběhu screeningového intervalu po negativním výsledku screeningu). Ty jsou velmi důležitým indikátorem senzitivity programu [26] a jsou tedy úzce spojené s celkovou efektivitou screeningu. Ostatně i epidemiologické studie zaměřené na sledování jedinců (kohortové studie nebo studie případů a kontrol), které se používají pro preciznější hodnocení dopadu screeningu na epidemiologickou zátěž, vyžadují u daných jedinců propojení informací o detekci nádoru a předchozích screeningových vyšetřeních [28].
Je tedy více než nutné využít a aplikovat platný legislativní rámec pro komplexnější a integrovanější využití všech zapojených zdrojů dat, tedy onkologických registrů, screeningových registrů a administrativních dat. Jde především o klíčová ustanovení zákona č. 372/ 2011 Sb., o zdravotních službách a podmínkách jejich poskytování, v části týkající Národního zdravotního informačního systému (Hlava III, NZIS). Zmíněná stať zákona v § 72 výslovně konstatuje: „V Národním zdravotnickém informačním systému zdravotnické registry vytvářejí vzájemně propojenou soustavu a pro účely uvedené v § 73 je možné sdružovat údaje v nich vedené. Pro vedení těchto zdravotnických registrů lze využívat údaje získané z informačních systémů veřejné správy a zdravotních pojišťoven“. NZIS je tedy ideální platformou pro realizaci výše uvedených cílů a analýz.
Kromě zajištění dostupnosti individualizovaných záznamů screeningových procesů je dalším nezbytným vývojovým krokem konsolidace zdravotnických dat a umožnění jejich sdílení mezi zařízeními různého typu. Žádný jednotlivý zdroj dat uvedený na obr. 8 nemůže zcela nahradit ostatní. Například zdravotní pojišťovny nemohou svými záznamy nahradit populační data NOR, neboť nesbírají údaje o pokročilosti onemocnění ani detailní diagnostickou typologii. Dočasné řešení pro screeningy nádorů představují klinické registry vedené odbornými lékařskými společnostmi; jejich kapacita je ale omezená a představují velkou zátěž pro odborný personál center. Bohužel právě dostupnost a kvalita dat z reálné klinické praxe je velkým problémem, a to nejen v ČR [29]. Pro komplexní hodnocení screeningových programů potřebujeme propojit především následující datové zdroje:
- Diagnostická data a markery (obec-ně laboratorní data, molekulárně genetická data, výsledky diagnostických výkonů a zobrazovacích metod)
Tyto záznamy jsou v běžném provozu zdravotnických zařízení většinou dostupné v plně parametrické a standardizované podobě. - Záznamy o diagnostice a léčbě
Tato data jsou v zdravotnických zařízeních parametricky dostupná prostřednictvím výkaznictví plátcům zdravotní péče. Získáváme jasně danou posloupnost výkonů a medikace, včetně záznamů o hospitalizaci. - Klinické záznamy o stavu pacienta a záznamy o vývoji nemoci
Do této skupiny patří různá klinická skóre, rizikové kategorie nemoci, popis průběhu nemoci a dosahované léčebné odpovědi a také záznamy o nežádoucích účincích souvisejících s léčbou. Z hlediska dostupnosti jde o problematická data, neboť řada klinických záznamů je zaznamenávána v modulech nemocničních informačních systémů bez dostatečné standardizace. Tyto záznamy nelze bohužel nahradit jinými primárními daty ani je odvodit z laboratorních dat nebo z hlášení plátcům zdravotní péče.
V podmínkách provozu zdravotnických zařízení lze provádět řadu operací s daty, nicméně hlavním problémem zůstává parametrizace longitudinálních klinických záznamů. Dalším nedostatkem je provázanost parametrů mezi systémy. Problémem dnešních nemocnic i diagnostických center není nedostatek informací, ale jejich využitelnost, nákladovost pořizování a možnost integrace. Systémovým řešením zmíněných problémů by bylo zavedení sjednocené a standardizované elektronické dokumentace pacienta, obsahující záznamy v plně parametrické podobě. Velmi pozitivní roli může v dalším vývoji sehrát plošné zavedení principů a nástrojů eHealth. Zajištění plynulé a dlouhodobé dostupnosti dat z klinické praxe vyžaduje podporu rutinně plněných databází v nemocničních informačních systémech [30,31]. Funkční systém staví lékaře do odpovídající pozice odborných kontrolorů dat. Mnoho mezinárodních studií a analýz dokládá přínosy plynoucí ze zavedení elektronické dokumentace v klinickém provozu [32].
Elektronizace zdravotnické dokumentace má samozřejmě i své problémy, které se projeví hlavně ve fázi implementace. Zavádění nových systémů se musí maximálně přizpůsobit podmínkám provozu a léčby, především pokud je přímé elektronické zadávání dat požadováno po lékařích. Současné systémy mohou i v této oblasti nabídnout řadu významných inovací, jako je možnost on‑line kontroly anebo design systému umožňující kontrolované zadávání dat podpůrným personálem [33,34]. Základní principy lze shrnout jednoduše takto:
- 1. Nekomplikovat strukturu databází požadavky, které nesouvisejí s jejich provozním účelem ve zdravotnickém zařízení a které mají vztah spíše k vizualizaci nebo interpretaci dat.
- 2. Maximálně přizpůsobit strukturu elektronické dokumentace a hierarchii zadávaných parametrů logice diagnostických a terapeutických procesů.
- 3. Minimalizovat počet zadávaných klinických parametrů, především s ohledem na data, která lze získat z jiných systémů (laboratorní data, administrativní data).
- 4. Specifikovat datová pole, u spojitých parametrů s možností výběru používaných jednotek.
- 5. Umožnit zadávajícímu personálu textové komentáře k zadávaným položkám.
Efektivní a funkční systém konsolidující nemocniční data a data specializovaných registrů se jistě prosadí i v podmínkách českého zdravotnictví. Je zřejmé, že čím později se tak stane, tím větší budou náklady na jeho zavedení a také ztráty za období bez funkční informační infrastruktury. Stávající separátní hodnocení dílčích dat různými institucemi je ve věku personalizované medicíny neudržitelné, což potvrzují zkušenost z mnoha vyspělých států světa [35,36]. Toto tvrzení platí ve zvýšené míře pro prevenci zhoubných nádorů a screeningové onkologické programy, které se nabízejí, vzhledem ke své komplexnosti, jako ideální modelový systém pro komplexní elektronizaci sběru dat.
Práce byla podpořena v rámci projektu 36/14//NAP „Vývoj a implementace metodiky hodnocení účinnosti adresného zvaní občanů do onkologických screeningových programů ČR“ v rámci programu „Národní akční plány a koncepce“ Ministerstva zdravotnictví ČR na rok 2014.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
doc. RNDr. Ladislav Dušek, Ph.D.
Institut biostatistiky a analýz
LF a PřF MU
Kamenice 126/3
625 00 Brno
e-mail: dusek@iba.muni.cz
Obdrženo: 16. 9. 2014
Přijato: 22. 10. 2014
Sources
1. The Council of the European Union. Council Recommendation of 2 December 2003 on cancer screening (2003/ 878/ EC). Off J Eur Union 2003; L 327 : 34 – 38.
2. de Koning HJ (ed.). The mysterious mass(es). Rotterdam: Erasmus MC 2009.
3. Harris R, Sawaya GF, Moyer VA et al. Reconsidering the criteria for evaluating proposed screening programs: reflections from 4 current and former members of the U.S. Preventive services task force. Epidemiol Rev 2011; 33(1): 20 – 35. doi: 10.1093/ epirev/ mxr005.
4. Prorok PC, Kramer BS, Gohagan JK. Screening theory and study design: the Basics. In: Kramer BS, Gohagan JK, Prorok PC (eds). Cancer screening – theory and practice. New York: Marcel Dekker 1999 : 29 – 53.
5. Frič P, Zavoral M, Dvořáková H et al. An adapted program of colorectal cancer screening – 7 years experience and cost‑benefit analysis. Hepatogastroenterology 1994; 41(5): 413 – 416.
6. Lansdorp ‑ Vogelaar I, Knudsen AB, Brenner H. Cost‑effectiveness of colorectal cancer screening – an overview. Best Pract Res Clin Gastroenterol 2010; 24(4): 439 – 449.
7. Perry N, Broeders M, de Wolf C et al (eds). European guidelines for quality assurance in breast cancer screening and diagnosis. 4th ed. Luxembourg: Office for Official Publications of the EC 2006.
8. Arbyn M, Anttila A, Jordan J et al (eds). European guidelines for quality assurance in cervical cancer screening. 2nd ed. Luxembourg: European Communities 2008.
9. Dušek L, Mužík J, Kubásek M et al (eds). Epidemiologie zhoubných nádorů v České republice [monograph on the Internet]. Brno: Masarykova univerzita; 2005 [citováno 30. srpna 2014]. Dostupný z: http:/ / www.svod.cz.
10. Majek O, Danes J, Skovajsova M et al. Breast cancer screening in the Czech Republic: time trends in performance indicators during the first seven years of the organised programme. BMC Public Health 2011; 11 : 288. doi: 10.1186/ 1471 ‑ 2458 ‑ 11 ‑ 288.
11. Zavoral M, Suchánek Š, Májek O et al. Populační screening kolorektálního karcinomu v České republice. Rozhl Chir 2009; 88(6): 292 – 294.
12. Lieberman D, Nadel M, Smith RA et al. Standardized colonoscopy reporting and data system: report of the Quality Assurance Task Group of the National Colorectal Cancer Roundtable. Gastrointest Endosc 2007; 65(6): 757 – 766.
13. Frič P, Zavoral M, Čekal J et al. Screening kolorektálního karcinomu v současném systému zdravotní péče. (Pražský projekt). Endoskopie 1999; 8(3): 39 – 45.
14. Segnan N, Patnick J, von Karsa L (eds). European guidelines for quality assurance in colorectal cancer screening and diagnosis. 1st ed. Luxembourg: Office for Official Publications of the EC 2010.
15. Zavoral M, Suchanek S, Zavada F et al. Colorectal cancer screening in Europe. World J Gastroenterol 2009; 15(47): 5907 – 5915.
16. Majek O, Danes J, Zavoral M et al. Czech national cancer screening programmes in 2010. Klin Onkol 2010; 23(5): 343 – 353.
17. Pavlík T, Dušek L, Májek O et al. Five‑year survival rates of cancer patients in the Czech Republic. In: Dušek L et al (eds). Czech cancer care in numbers 2008 – 2009. 1st ed. Praha: Grada Publishing 2009 : 120 – 157.
18. Pavlík T, Májek O, Mužík J et al. Estimating the number of colorectal cancer patients treated with anti‑tumour therapy in 2015: the analysis of the Czech National Cancer Registry. BMC Public Health 2012; 12 : 117. doi: 10.1186/ 1471 ‑ 2458 ‑ 12 ‑ 117.
19. von Karsa L, Antilla A, Ronco G et al. Cancer screening in the European Union: report on the implementation of the council recommendation on cancer screening (first report). 1st ed. Luxembourg: Office for Official Publications of the EC 2008.
20. Vainio H, Bianchini F (eds). IARC Handbooks of Cancer Prevention. 7th ed. Breast Cancer Screening. 1st ed. Lyon: IARC Press 2002.
21. Mandel JS, Church TR, Bond JH et al. The effect of fecal occult‑blood screening on the incidence of colorectal cancer. N Engl J Med 2000; 343(22): 1603 – 1607.
22. Brenner H, Hoffmeister M, Brenner G et al. Expected reduction of colorectal cancer incidence within 8 years after introduction of the German screening colonoscopy programme: estimates based on 1,875,708 screening colonoscopies. Eur J Cancer 2009; 45(11): 2027 – 2033. doi: 10.1016/ j.ejca.2009.02.017.
23. Zauber AG, Winawer SJ, O‘Brien MJ et al. Colonoscopic polypectomy and long‑term prevention of colorectal ‑ cancer deaths. N Engl J Med 2012; 366(8): 687 – 696. doi: 10.1056/ NEJMoa1100370.
24. Anttila A, Ponti A, Ronco G et al (eds). Interface of cancer registries with cancer screening programmes. Project Eurocourse 2010. Available from: http:/ / www.eurocourse.org.
25. Valori R, Sint Nicolaas J, de Jonge V. Quality assurance of endoscopy in colorectal cancer screening. Best Pract Res Clin Gastroenterol 2010; 24(4): 451 – 464. doi: 10.1016/ j.bpg.2010.06.006.
26. Day NE, Williams DR, Khaw KT. Breast cancer screening programmes: the development of a monitoring and evaluation system. Br J Cancer 1989; 59(6): 954 – 958.
27. Karsa LV, Lignini TA, Patnick J et al. The dimensions of the CRC problem. Best Pract Res Clin Gastroenterol 2010; 24(4): 381 – 396. doi: 10.1016/ j.bpg.2010.06.004.
28. Moss S, Ancelle ‑ Park R, Brenner H. Evaluation and interpretation of screening outcomes. In: Segnan N, Patnick J, von Karsa L (eds). European guidelines for quality assurance in colorectal cancer screening and diagnosis. 1st ed. Luxembourg: Office for Official Publications of the EC 2010 : 71 – 102.
29. Hasman A. Care for records for care. Int J Biomed Comput 1996; 42(1 – 2): 1 – 7.
30. Cole L, Houston S. Integrating information technology with an outcomes management program. Crit Care Nurs Q 1997; 19(4): 71 – 79.
31. Dick RS, Sheen RB (eds). The computer‑based patient record: an essential technology for health care. 1st ed. Washington, DC: National Academy Press 1991.
32. George SE, Warren JR. Statistical modelling of general practice medicine for computer assisted data entry in electronic medical record systems. Int J Med Inform 2000; 57(2 – 3): 77 – 89.
33. Whitman GR. Outcomes research: getting started, defining outcomes, a framework, and data sources. Crit Care Nurs Clin North Am 2002; 14(3): 261 – 268.
34. Ginsburg GS, McCarthy JJ. Personalized medicine: revolutionizing drug discovery and patient care. Trends Biotechnol 2001; 19(12): 491 – 496.
35. Wilson IB, Cleary PD. Linking clinical variables with health‑related quality of life. A conceptual model of patient outcomes. JAMA 1995; 273(1): 59 – 65.
36. Allison M. Is personalized medicine finally arriving? Nat Biotechnol 2008; 26(5): 509 – 517. doi: 10.1038/ nbt0508 ‑ 509.
Labels
Paediatric clinical oncology Surgery Clinical oncology
Article was published inClinical Oncology

2014 Issue Supplementum 2-
All articles in this issue
- Výsledky Národního programu screeningu kolorektálního karcinomu v České republice – testy na okultní krvácení do stolice
- Výsledky Národního programu screeningu kolorektálního karcinomu v České republice – kolonoskopická vyšetření
- Indikátory kvality screeningových programů
- Implementace indikátorů kvality v českém programu screeningu karcinomu prsu – výsledky pravidelného monitoringu
- Národní portály jako oficiální komunikační platforma screeningových programů
- Role a význam občanských aktivit v podpoře screeningu zhoubných nádorů
- Nová evropská konferenční a informační platforma usilující o zlepšení péče o pacienty s kolorektálním karcinomem – www.crcprevention.eu
- Objektivní potřeba a stav nádorové prevence v České republice a v Evropě
- Epidemiologie zhoubných nádorů cílených screeningem dle nových dat Národního onkologického registru České republiky
- Epidemiologie zhoubných nádorů se zavedeným screeningem v mezinárodním srovnání
- Stav a vývoj informační základny pro hodnocení onkologických screeningových programů v České republice
- Koncepce populačního screeningu v České republice, metodika a první výsledky adresného zvaní občanů do preventivních onkologických programů
- Výsledky Národního programu screeningu karcinomu prsu v České republice
- Výsledky Národního programu screeningu karcinomu děložního hrdla v České republice
- Clinical Oncology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Indikátory kvality screeningových programů
- Výsledky Národního programu screeningu karcinomu děložního hrdla v České republice
- Výsledky Národního programu screeningu karcinomu prsu v České republice
- Výsledky Národního programu screeningu kolorektálního karcinomu v České republice – kolonoskopická vyšetření
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

