-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Hypogonadismus obézních mužů
Hypogonadismus obézních mužů
Male hypogonadism associated with obesity by yet not fully understood mechanisms promote fat depositions and on contrary obesity induces decrease of androgen production. It is necessary to diagnose hypogonadism correctly and to treat it. The definition of hypogonadism is based on subnormal levels of circulating testosterone and on the occurrence of symptoms, which, however, are not much specific. As obesity decreases substantially the concentrations of sex hormone binding globulin SHBG it is recommended in these men to check not only the level of total testosterone but also the concentration of free testosterone or the value of the index of free androgens. Proven hypogonadism in obese men should be treated as well as by testosterone substitution as the body mass reduction. The most effective treatment in this respect is considered bariatric surgery.
Keywords:
male hypogonadism – obesity – SHBG – testosterone.
Autoři: Luboslav Stárka; Michaela Dušková; Martin Hill
Působiště autorů: Endokrinologický ústav Praha
Vyšlo v časopise: Vnitř Lék 2020; 66(8): 24-27
Kategorie: Přehledové články
Souhrn
Mužský hypogonadismus spojený s obezitou pomáhá různými mechanismy k dalšímu ukládání tuku a naopak obezita přispívá k redukci tvorby androgenů. Proto je vhodné hypogonadismus diagnostikovat a léčit. Definice hypogonadismu je založena na subnormálních hladinách testosteronu a současném výskytu příznaků hypogonadismu, které jsou však značně nespecifické. Protože obezita značně snižuje koncentraci globulinu vázajícího pohlavní hormony SHBG, je třeba u této skupiny ověřit snížení volného testosteronu nebo indexu volných androgenů a neposuzovat deficit testosteronu jen na základě analýzy celkového testosteronu. Prokázaný hypogonadismus při obezitě má být léčen jak substitucí testosteronem, tak redukcí hmotnosti. Za nejúspěšnější v léčbě se v tomto směru považuje zatím bariatrická chirurgie.
Klíčová slova:
mužský hypogonadismus – obezita – SHBG – testosteron.
Úvod
Jako mužský hypogonadismus je označována porucha funkce varlat vedoucí k nedostatečné produkci testosteronu. Stav je provázen některými poměrně nespecifickými příznaky, zejména v oblasti reprodukčních funkcí.
Etiologie hypogonadismu je velice pestrá, příčin mužského hypogonadismu je dlouhá řada (9, 20), z nichž většina má poměrně nízkou prevalenci s výjimkou hypogonadismu provázejícího často stárnutí (hypogonadismus s pozdním nástupem) a některá civilizační onemocnění.
Prevalence mužského hypogonadismu ve 3. dekádě se podle různých zdrojů pohybuje kolem 2 %, v době nástupu do důchodu kolem 20 % a ve věku přes 80 let postihuje každého druhého muže. Hypogonadismus, převážně typu hypogonadotropního hypogonadismu, se zjišťuje u téměř celé třetiny mužů s obezitou a je častější u některých civilizačních onemocnění, jako jsou metabolický syndrom, diabetes 2. typu nebo kardiovaskulární onemocnění, zvláště tehdy, jsou‑li provázena obezitou.
Vztah mezi obezitou a hypogonadismem
Působení snížených hladin testosteronu a obezity je obousměrné. Zřetelné zhoršení metabolických ukazatelů se ukazuje na modelu léčby karcinomu prostaty androgenní deprivací s použitím antagonistů gonadoliberinu, kdy dochází ke zvýšenému ukládání viscerálního tuku a zvýšení inzulinové rezistence. Protože na druhé straně při obezitě vstupuje do hry série mechanismů, které snižují produkci testosteronu, uzavírá se začarovaný kruh vzájemného zhoršování stavu. Mezi předpokládané patogenetické mechanismy tohoto dialogu patří pokles SHBG vyvolaný inzulinovou rezistencí a prozánětlivými cytokiny. Za jednu z příčin byla považována vyšší hladina volného testosteronu, která by měla umožňovat v tukové tkáni zvýšenou aromatizaci testosteronu za vzniku estrogenů. Tato hypotéza je sice zpochybňována na základě některých klinických nálezů nízkých hladin estrogenů u obézních mužů (3), ale její platnost vyvrácena zcela nebyla. Bližší pravdě je představa mechanismu přímé inhibiční účinnosti leptinu na Leydigovy buňky nebo snížení sekrece gonadotropinů v důsledku působení některých faktorů provázejících obezitu, jako je rezistence na leptin nebo na inzulin nebo zvýšení mediátorů zánětu (16). Ke zhoršení spermatogeneze u obézních mužů přispívá i zvýšená teplota v šourku v důsledku tělesného habitu a nedostatku pohybu. Stupeň vlivu obezity na hladinu hormonů, na parametry spermiogramu a integritu DNA spermií jsou velmi variabilní vzhledem k multifaktoriálním příčinám a přidruženým komorbiditám (11).
Klinický obraz hypogonadismu u obézních
Klinický obraz stavu, kterým je hypogonadismus asociovaný s obezitou, je téměř shodný s jiným formami sekundárního hypogonadismu. K poměrně specifickým symptomům nedostatku testosteronu u dospělého muže patří oslabení až ztráta tělesného ochlupení, snížení libida a spontánních erekcí až na hranici erektilní dysfunkce. Málo specifickými symptomy mohou být gynekomastie, zvýšené pocení a návaly, snížená kvalita spermiogramu a snížení kostní denzity nebo dokonce osteoporóza. Četné jsou nespecifické příznaky asociované s hypogonadismem, jako je snížená výkonnost, motivace a sebevědomí, depresivní ladění, snížená schopnost koncentrace a zapamatování, poruchy spánku, denní únava, redukce svalové hmoty a síly a anémie, zpravidla normochromní normocytární (15).
Diagnostika hypogonadismu u obézních
O diagnostice i léčbě hypogonadismu existuje v literatuře řada doporučení andrologických společností (1, 4) a návodů z poslední doby i v české literatuře (2, 6, 9, 12, 17, 21–24). Diagnostika hypogonadismu u obézních mužů se řídí týmiž doporučeními jako u jiných forem hypogonadismu. Podstatou je opakované zjištění testosteronového deficitu za určených podmínek (odběr ráno a nejlépe nalačno) a nález změn v hladinách LH. Tyto laboratorní nálezy by se měly odrazit v přítomnosti některého z příznaků nedostatečného androgenního zásobení, zpravidla v oblasti pohlavních funkcí. K diagnóze patří i výskyt dalších příznaků hypogonadismu, které jsou však nepříliš specifické. Ke zjištění těchto příznaků se někdy používají dotazníky, jejich výsledky však málokdy korelují se zjištěným hormonálním stavem (10).
Hypogonadismus je definován jako souhra subnormálních hladin celkového testosteronu a některého z příznaků, při čemž za deficitní se považují hladiny celkového testosteronu pod 7 nmol/l a za postačující nad 11 nmol/ l. Mezi těmito hodnotami leží šedá zóna, kdy je na rozhodnutí lékaře a souhlasu pacienta, zda přikročit k terapii. Při zjištění subnormálních hladin celkového testosteronu, které je nutno potvrdit opakovaně, a při nízké specifičnosti příznaků je hodnocení testosteronového deficitu u obézních často nesprávně diagnostikováno. Obezita je totiž zpravidla spojena se snížením hladin globulinu vázajícího sexuální hormony (SHBG) a důsledkem toho je zvýšení volné, aktivně působící frakce testosteronu. I při evidentně sníženém celkovém testosteronu je často volný testosteron nebo index volných androgenů (FAI) u obézních v normě a nejde o deficit androgenního působení. Proto se u obézních doporučuje vedle celkového testosteronu změřit i jeho volnou frakci.
Tuto skutečnost jsme si mohli sami ověřit na skupině mužů s indexem tělesné hmotnosti BMI < 25 (n = 109), 25–30 (n = 78) a 30–39 (n = 37) (18). Z Obr. 1 plyne, že pokles mezi skupinami je u testosteronu signifikantní, u indexu volného testosteronu zůstává nezměněn a není nijak asociován s BMI. Skutečnost, že pokles celkového testosteronu v závislosti na BMI je kompenzován poklesem SHBG a že se tedy nejedná o skutečný pokles androgenní aktivity, byla později komentována i jinými autory (1, 8, 19). Zdá se však, že s BMI nad 40 kg/m2 jde pak zpravidla o pokles celkového i volného testosteronu (8) a že u monstrózní obezity zasahují do vzájemného působení obezity a hypogonadismu další faktory dosud nejasným mechanismem.
Obr. 1. Závislost hladin testosteronu, SHBG a hodnoty indexu volných androgenů (100 × testosteron/SHBG) na hodnotě indexu tělesné hmotnosti B 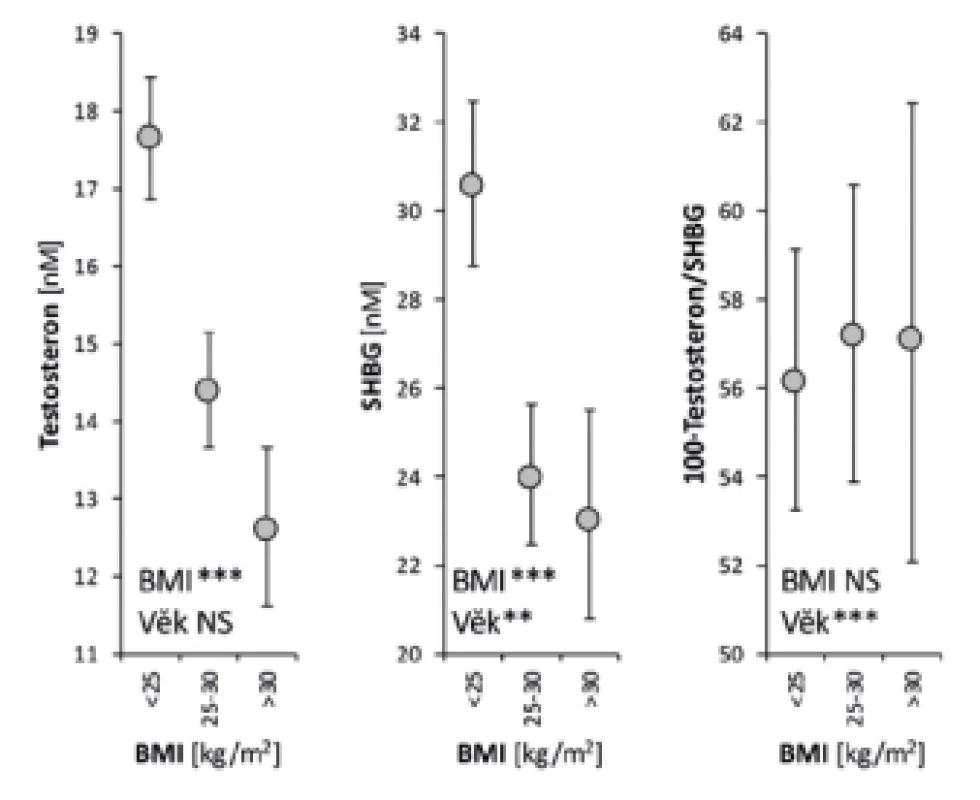
Legenda k obrázku: Vztahy mezi hladinami testosteronu, SHBG, indexem volného testosteronu (100 × testosteron/SHBG) a BMI hodnocené modelem ANCOVA s faktorem BMI a kovariátem Věk. Kroužky s chybovými úsečkami představují skupinové průměry s jejich 95% intervaly spolehlivosti počítané metodou nejmenšího významného rozdílu na hladině p < 0,05. Nepřekrývající se intervaly spolehlivosti znamenají statisticky významné rozdíly mezi skupinami. Statistická významnost: NS = nevýznamný rozdíl, *p < 0,05, **p < 0,01, ***p < 0,001. Pro diagnostiku hypogonadismu u obézních mužů je tedy hladina celkového testosteronu nedostatečnou informací o zásobení organismu testosteronem a je třeba požadavek na laboratoř doplnit o stanovení SHBG a výpočet hladin volného testosteronu nebo indexu volných androgenů FAI.
Terapie
Účinek obezity na koncentrace testosteronu je mnohem podstatnější než účinek testosteronu na obezitu. U výrazné adipozity může bariatrický zákrok vést nejen k poklesu hmotnosti, ale i k reaktivaci osy hypotalamus‑hypofýza‑testes a zvýšení sekrece testosteronu (5). Ve srovnání s bariatrickým zásahem redukční dieta a změna životního stylu má menší vliv na snížení hmotnosti a je spojena jen s mírným vzestupem testosteronemie (8). Pokusy o zhubnutí mají velmi inkonzistentní výsledky. K oživení osy hypotalamus‑hypofýza‑testes projevujícím se zvýšením hladiny LH dochází až při poklesu hmotnosti o nejméně 15 % (7).
U dospělých obézních mužů s prokázanou hypotestosteronemií je možná běžná substituce testosteronem, ať již perorálním, injekčním nebo transdermálním (Tab. 1). Asi nejvhodnější pro kombinaci obezity a hypogonadismu by bylo při léčbě užít androgen, který není v tukové tkáni aromatizován na estrogeny. Tím by mohl být steroid typu dihydrotestosteronu, ale ten již léta není u nás k dispozici.
Tab. 1. Testosteronové přípravky u nás v současnosti dostupné 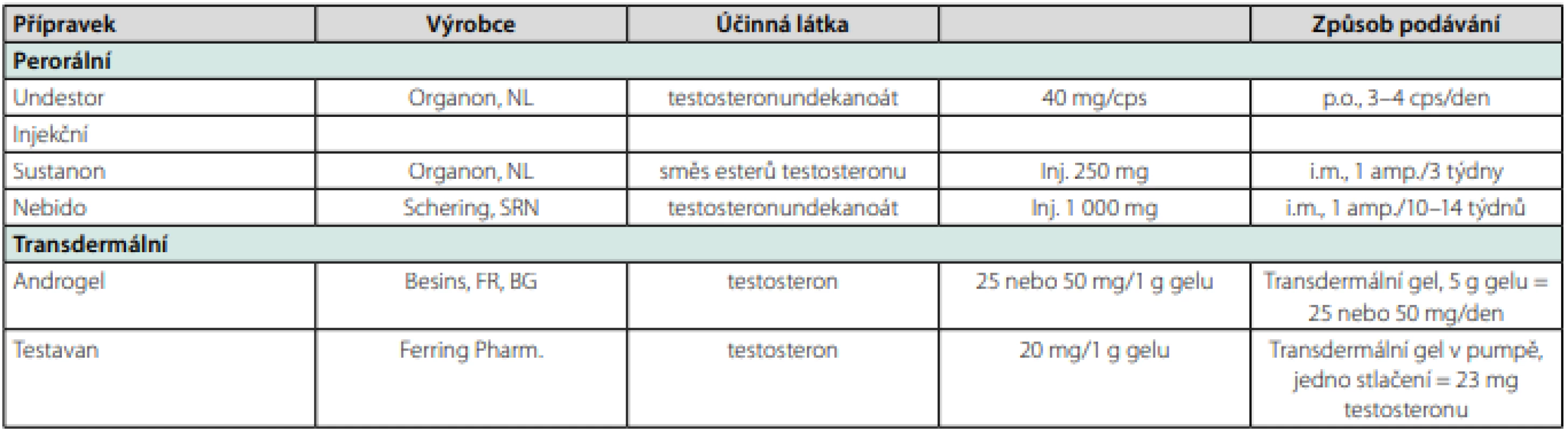
Cílem léčby je dosažení koncentrace testosteronu v dolní polovině referenčního rozmezí. Během léčby je třeba monitorovat hladinu testosteronu, hematokrit a PSA. Androgenní terapie upravuje virilizaci habitu, zlepšení stavu svalstva a kostí, úpravu psychiky (kognitivní funkce, náladu), zlepšuje sexuální život, ale nikoli fertilitu. I když některé benefity nejsou jednoznačně prokazovány, většina studií na toto téma se shoduje v tom, že se testosteronovou substitucí zlepšuje pocit životní pohody.
Výsledkem testosteronové léčby bývá také mírná ztráta tukové tkáně, přírůstek netukové tkáně (takže BMI se příliš nezmění), vzestup inzulinové senzitivity a snížení prozánětlivých mediátorů zasahujících do inzulinové signalizace. Při tom dochází ke zlepšení sexuálních symptomů, anémie a lipidogramu (LDL‑cholesterol, lipoprotein A). U diabetiků se zpravidla nezjišťuje zlepšení HbA1c (3, 13, 16).
Hypogonadismus obézních adolescentů
Hypogonadismus je u obézních chlapců častý a významně ovlivňuje nástup, trvání a progresi puberty. V tomto vývojovém období je ještě důležitější než v dospělosti vyloučit jiné formy hypogonadismu. Právě přesné a také rychlé stanovení diagnózy je v adolescenci klíčové. Definitivní rozhodnutí by mělo patřit dětským endokrinologům, neboť je ve hře fyziologický průběh puberty a rozvoj sekundárních pohlavních znaků, což může pacienta nezvratně ovlivnit na celý život. Léčbou je především redukce hmotnosti, testosteronová substituce nebývá v této věkové skupině zaváděna příliš často. Je potřeba připomenout, že pro rozvoj sekundárních pohlavních znaků (růst varlat do dospělé velikosti) je nutné podávat hCG, neboť pouhá substituce testosteronem k růstu varlat nevede (14).
Závěr
Obezita a nízká úroveň zásobení organismu androgeny se vzájemně potencují, obezita zhoršuje hypogonadismus a nízké hladiny testosteronu zvyšují obezitu. Nadváha a obezita do BMI pod 40kg/m2 jsou často provázeny nízkou hladinou celkového testosteronu, a protože příznaky hypogonadismu jsou nepříliš specifické, je u těchto mužů někdy nesprávně diagnostikován hypogonadismus. Je tomu tak proto, že obezita má mimo jiné ve svých důsledcích snížení hladiny SHBG, a proto u obézních mužů bývá i přes snížení celkového testosteronu zachována dostatečná koncentrace biologicky aktivního testosteronu. Proto by u obézních pacientů měla být ověřována nedostatečnost mužských hormonů nejen celkovým testosteronem, ale i stanovením nebo výpočtem volného, biologicky účinného hormonu nebo výpočtem indexu volných androgenů (FAI) za pomocí údaje o koncentraci SHBG. Měření by mělo být opakováno s časovým odstupem alespoň 2× (pro správnou diagnózu však 3×) a odběr krve by měl být proveden v ranních hodinách, nejlépe nalačno. Ke stanovení diagnózy hypogonadismu patří i výskyt některého z příznaků tohoto stavu, i když jsou to příznaky značně nespecifické. Léčba může být založena na substituci testosteronem a na redukci hmotnosti. Redukce adipozity však má být důrazná a dlouhodobá, dobré výsledky má bariatrická chirurgie. Testosteron sice příznivě mění poměr tukové a netukové tkáně, celkovou tělesnou hmotnost však příliš nemění.
Vypracováno za podpory projektu MZ ČR RVO (Endokrinologický ústav – EÚ 00023761).
KORESPONDENČNÍ ADRESA AUTORA:
prof. MUDr. RNDr. Luboslav Stárka, DrSc.
Endokrinologický ústav,
Národní 8,
116 94 Praha 1
Cit. zkr: Vnitř Lék 2020; 66(8): e24–e27
Článek přijat redakcí: 10. 9. 2019
Článek přijat po recenzích k publikaci: 13. 11. 2019
Zdroje
1. Bhasin S, Brito JP, Cunningham GR, et al. Testosterone therapy in men with hypogonadism: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2018; 103 : 1715–1744.
2. Čáp J. Androgenní deficit a diabetes. Vnitř Lék 2012; 58 : 228–231.
3. Dhindsa S, Ghanim H, Batra M, et al. Hypogonadotropic hypogonadism in men with diabesity. Diabetes Care 2018; 41 : 1516–1525.
4. Dohle GR, Arvec S, Bettocchi C, Jones TH, et al. Male hypogonadism. Guidelines EAU 2017. http//uroweb.org/guideline/m ale‑hypogonadism/.
5. Escobar‑Morreale HF, Santacruz E, Luque‑Ramírez M, et al. Prevalence of ‘obesity‑associated gonadal dysfunction’ in severely obese men and women and its resoluti ‑ on after bariatric surgery: a systematic review and meta‑analysis. Hum Reprod Upda ‑ te 2017; 23 : 390–408.
6. Fryšák Z, Karásek D, Halenka M. Hypogonadismus mužů – příčiny, diagnostika, léčba. Urol pro praxi 2010; 11 : 75–77.
7. Fui MNT, Dupuis P, Grossmann M. Lowered testosterone in male obesity: mechanism, morbidity and management. Asiian Jj Adrology 2014; 16 : 223–231.
8. Grossmann M. Hypogonadism and male obesity. Focus on unresolved questions. Clin Endocrinol (Oxf) 2018; 89 : 11–21.
9. Hána V, Kosák M, Hána jr. V. Hypogonadismus u mužů a jeho léčba. Čas Lék Čes 2017; 156 : 258–265.
10. Hanuš M., Matoušková M, Hill M, et al. Hormonal homeostasis in a group of 216 ageing Czech males and correlation with responses to a questionnaire of the University of St. Louis. Aging Male 2006; 9 : 103–110.
11. Kahn BE, Brannigan RE. Obesity and male infertility. Curr Opin Urol 2017; 27 : 441–445.
12. Kubíček V. Racionální substituční terapie androgeny pro muže. Andrologie 2000, 1 : 1–9.
13. Molina‑Vega M, Muñoz‑Garach A, Damas‑Fuentes M, et al. Secondary male hypogonadism: a prevalent but overlooked comorbidity of obesity. Asian J Androl 2018; 20 : 531–538.
14. Mushannen T, Cortez P, Stanford FC, et al. Obesity and hypogonadism – A narrative review highlighting the need for high‑quality data in adolescents. Children (Basel) 2019; 6: E63.
15. Noe S. Adipositas‑assoziirter Hypogonadism. Endocrinol Info 2019; Sonderheft: 24–27.
16. Pivonello R, Menafra D, Riccio E, et al. Metabolic disorders and male hypogonadotropic Hypogonadism. Front. Endocrinol 2019; https://doi.org/10.3389/fendo.2019.00345.
17. Poršová‑Dutoit I. Mužský hypogonadism. Nedostatečná funkce mužských pohlavních žláz. Praha: Maxdorf 2005, 183 s.
18. Pospisilova H, Duskova M, Hill M, et al. Changes of steroidogenesis subject to weight growth. ECE 2013 Copenhagen, http://www.endocrine‑abstracts.org/ea/0032/ea0032p976.htm
19. Ring J, Welliver C, Parenteau M, et al. The utility of sex hormone‑binding globulin in hypogonadism and infertile males. J Urol 2017; 197 : 1326–1331.
20. Stárka L, Jirásek JE. Hypogonadismus mužský. In: Stárka L Endokrinologie. Lékařské repetitorium. Praha: Triton 2010, 98–124.
21. Stárka L. Hormonální substituční terapie u stárnoucích mužů. Urologie pro praxi | 2009; 10(5)
22. Stárka L. Substituční léčba testosteronem u mužů v andropauze. Prakt Lék 2007; 87 : 184–188.
23. Stárka L. Mužský hypogonadismus a civilizační onemocnění. Čas Lék Čes 2012; 151 : 69–72.
24. Šrámková T. Bez testosteronu to nepůjde. In: Kvapil M. Diabetologie 2018. Praha: Triton 2018; 321–333.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2020 Číslo 8- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Magnosolv a jeho využití v neurologii
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Role metabolického syndrome v indukci chronické pankreatitidy po první atace akutní pankreatitidy – multicentrická studie
- Akutní infekce, žilní trombóza a doporučená tromboprofylaxe
- Hypogonadismus obézních mužů
- Péče o hospitalizovaného dialyzovaného pacienta z pohledu internisty
- K 100. výročí narození prof. MUDr. Jiřího Šonky, DrSc.
- Monitorování farmakokinetiky infliximabu u idiopatických střevních zánětů
- Heparínom indukovaná trombocytopénia a aktuálne možnosti liečby – prehľad literatúry
- Prof. Jiří Šonka a obezitologie
- Změny farmakokinetiky léčiv u obézních pacientů
- Neobvyklá manifestace CMV infekce – cirkulární stenóza žaludku
- Chirurgická léčba těžké obezity – bariatrie
- Současnost a perspektivy farmakoterapie obezity
- Fyzická aktivita v léčbě obezity v praxi
- Jak léčit obézního hypertonika?
- Suplementácia vitamínu D ako dôležitý faktor v prevencii a liečbe ochorenia COVID-19: aké máme dôkazy?
- Vplyv ageizmu na správnosť indikácie antikoagulancií u seniorov s fibriláciou predsiení v práci kardiologickej ambulancie medzi rokmi 2012 a 2017
- Protidestičková léčba v sekundární prevenci nekardioembolických ischemických mozkových cévních příhod
- Věkem podmíněná remodelace myokardu: mýtus nebo realita?
- Nebezpečí číhající v mořích – komplikace setkání s jedovatou rybou ropušnicí obecnou (Scorpion fish)
- Fixní kombinace rosuvastatinu s ezetimibem
- Molekula erdostein společnosti Recipharm byla s pozitivním výsledkem testována jako součást léčby pacientů s COVID-19
- Antioxidační a bronchoprotektivní účinek erdosteinu
- Zkrácená informace o přípravku ERDOMED
- Disekcia ascendentnej aorty, diagnóza na ktorú treba myslieť
- 2020: rok, kdy ambulantní internisté vzali budoucnost do svých rukou. Konečně!
- Programy kvality Q‑OSTEOPORÓZA a Q‑DYSLIPIDEMIE – cesta k dlouhodobé stabilitě v oboru
- 110. výročí narození primáře Kadeřábka
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Péče o hospitalizovaného dialyzovaného pacienta z pohledu internisty
- Změny farmakokinetiky léčiv u obézních pacientů
- Heparínom indukovaná trombocytopénia a aktuálne možnosti liečby – prehľad literatúry
- Nebezpečí číhající v mořích – komplikace setkání s jedovatou rybou ropušnicí obecnou (Scorpion fish)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



