-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Chronická exsudativní benigní perikarditida - popis familiárního výskytu: kazuistiky
Chronic benign exsudative pericarditis – a case of familiar incidence
Pericarditis is a common disease caused by a number of factors. Chronic pericarditis is defined as the presence of pericardial effusion for more than 3 or 6 months. The case study reports a case of familiar incidence of chronic exsudative pericarditis in a young woman, her sister and her mother, with an analysis of diagnostic and therapeutic options. According to available literature, this is the second case described of such form of familiar incidence.
Keywords:
chronic pericarditis – familiar incidence – treatment of familiar pericarditis
Autoři: E. Sovová 1; D. Marek 1; A. Bulava 1; A. Šantavá 2; J. Klein 3; J. Lukl 1
Působiště autorů: I. interní klinika Lékařské fakulty UP a FN Olomouc, přednosta prof. MUDr. Jan Lukl, CSc. 1; Ústav lékařské genetiky a fetální medicíny Lékařské fakulty UP a FN Olomouc, přednosta prof. MUDr. Jiří Šantavý, CSc. 2; I. chirurgická klinika Lékařské fakulty UP a FN Olomouc, přednosta doc. MUDr. Čestmír Neoral, CSc. 3
Vyšlo v časopise: Vnitř Lék 2007; 53(10): 1119-1122
Kategorie: Kazuistiky
Souhrn
Perikarditida je běžné onemocnění, které je způsobeno nejrůznějšími příčinami. Chronická perikarditida je definována jako přítomnost perikardiálního výpotku déle než 3 nebo 6 měsíců. V kazuistice je uveden případ familiárního výskytu chronické exsudativní perikarditidy u mladé ženy, její matky a její sestry spolu s rozborem diagnostických a léčebných možností. Podle dostupné literatury se jedná o druhý popis této formy familiárního výskytu.
Klíčová slova:
chronická perikarditida - familiární výskyt - léčba familiární perikarditidyÚvod
Perikarditida je celkem běžné onemocnění, které může mít řadu příčin. Chronický perikardiální výpotek je definován jako přítomnost perikardiálního výpotku 3 až 6 měsíců [9,19]. Etiologie je různorodá (infekční, autoimunitní, idiopatická a jiná). V kazuistice popisujeme případ familiárního výskytu idiopatické benigní exsudativní perikarditidy.
Kazuistika
34letá pacientka (pacientka 1) od roku 1988 byla sledována mimo Českou republiku pro exsudativní perikarditidu nejasné etiologie, léčba nesteroidními antirevmatiky a prednisonem byla neefektivní, proto byla v roce1997 provedena operace fenestrace perikardu.
Na naši kliniku přichází poprvé k vyšetření v červnu roku 2003. Důvodem vyšetření je plánované těhotenství. Na cílený dotaz uvádí malou dušnost při námaze, fyzikální vyšetření neprokazuje žádnou patologii. Nález na EKG je fyziologický.
Bylo provedeno echokardiografické vyšetření (jednorozměrné, dvourozměrné a dopplerovské vyšetření) s nálezem perikardiálního výpotku, za zadní stěnou levé komory byla kapsa 40 mm, před pravou komorou 23 mm exsudátu (měřeno v diastole srdeční), funkce srdeční a nález na chlopních byl normální, bez známek tamponády.
Vzhledem k nejasné etiologii výpotku byla při hospitalizaci bez komplikací provedena perikardiální punkce 1 200 ml výpotku. Dostupnými metodami byly vyloučeny všechny známé příčiny exsudativní perikarditidy (včetně bakteriální, virové, plísňové, zánětlivé a autoimunitní, uremie, myxedému, hemochromatózy, lymfomu atd) [11,20]. V laboratorních vyšetřeních byl normální nález: FW, moč, krevní obraz včetně diferenciálního počtu, vazebná kapacita Fe, vitamin B12, folát, ALT, AST, GMT, bilirubin, AF, LDH, ELFO bílkovin, IgA, IgM, IgG, cholesterol, triglyceridy, HDL, LDL, feritin, Quick, PTT, fibrinogen, T3, T4, TSH, ASL-O, CIK, A1A, ANA, anti-ds-DNA, anti-ENA, ANCA protilátky, fluorescence granulocytu, anti-Ro, anti-La, anti-SM, anti-Scl, anti-Jo, proteináza, myeloperoxidáza, Rf pod 9,5, hemokultura anaerobní, aerobní, kultivace výtěru z krku, okultní krvácení ve stolici, paraziti ve stolici.
Protilátky: Mycoplasma - anamnestická hladina protilátek; Helicobacter pylori - pozitivní IgA, IgG negativní; negativní hepatitis HbsAg, hepatitis A, anti-HAV, anti-HAV IgM, anti-HCV, anti-HIV, infekční mononukleóza - séropozitivní bez známek akutní infekce; toxoplazmóza, chlamydie, brucela negativní; borelie IgM hraniční hodnota, kontrola negativní. Tularemie, tyfus, paratyfus, salmonela, yersinie, coxsackie, cytomegalovirus, herpes virus, virologie negativní; TBC PCR z výpotku negativní, Mantoux 5.
Patologický nález: Fe v séru 6,4 µmol/l.
Výpotek: Rivalt pozitivní. Cytologie z punktátu prokazuje benigní mezotelie, malé lymfocyty a monocyty.
Diagnóza byla uzavřena jako benigní idiopatická exsudativní perikarditida. Od září roku 2003 do března roku 2004 byly pro recidivu výpotku pacientce provedeny opakovaně punkce výpotku, jednou s aplikací kortikoidu do perikardiální dutiny (20 mg solumedrolu), podruhé s drenáží perikardu katétrem (13 dní). Současně byla na doporučení revmatologa nasazena terapie antimalariky a antiflogistiky (chloroquine, ibuprofen). I přes tuto terapii dochází k opakované recidivě perikardiálního výpotku potvrzené echokardiograficky a na CT (obr. 1). Pacientka se po konzultacích rozhodla k opakované fenestraci perikardu, která byla provedena v dubnu roku 2004. Histologicky byla potvrzena fibróza perikardu. Po této operaci pacientka otěhotněla a v roce 2005 se jí narodil zdravý chlapec. Od doby provedení fenestrace perikardu se neobjevila recidiva (obr. 2) a pacientka nemá ani žádné známky konstrikce.
Obr. 1. Echokardiografický nález u pacientky 1 před fenestrací perikardu, výpotek za zadní stěnou levé komory a před pravou komorou. Paresternální dlouhá osa, 1- a 2rozměrné zobrazení. 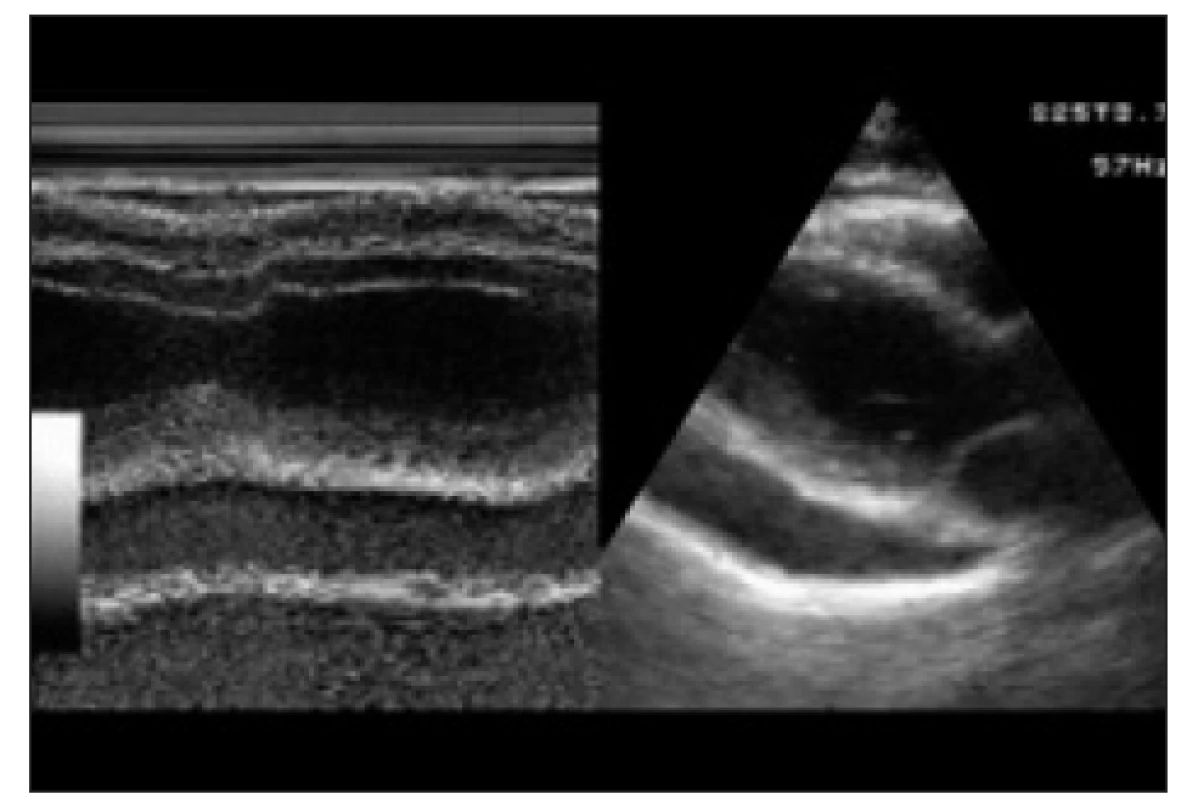
Obr. 2. Echokardiografický nález u pacientky 1 po fenestraci perikardu bez nálezu výpotku. Parasternální dlouhá osa, 2rozměrné zobrazení. 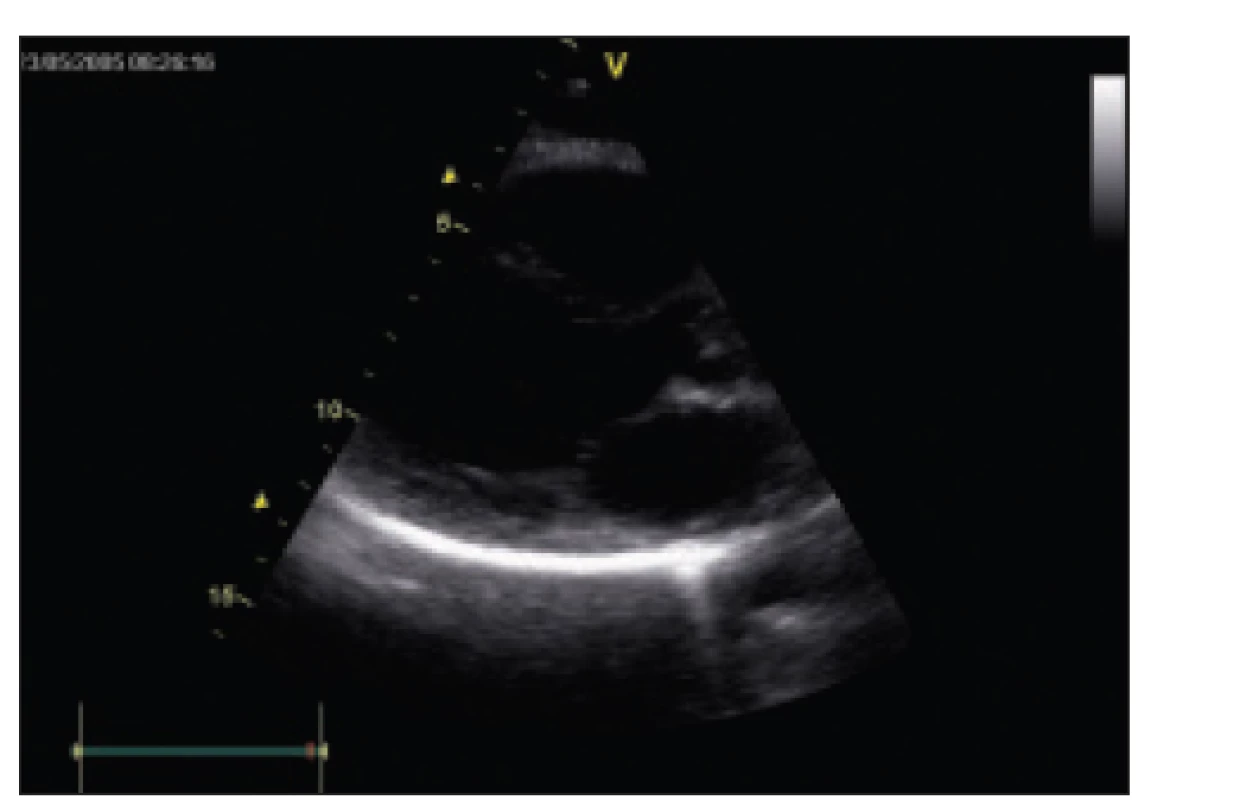
48letá pacienta (pacientka 2), matka pacientky 1, je sledována mimo naši republiku pro exsudativní perikarditidu. Při návštěvě u dcery v červnu roku 2003 bylo u nás provedeno echokardiografické vyšetření s nálezem významného perikardiálního výpotku bez známek tamponády. Pacientce byla doporučena kontrola u svého lékaře v místě bydliště. Zde byla provedena punkce perikardu koncem roku 2003. Dostupnými metodami byly vyloučeny všechny známé příčiny exsudativní perikarditidy. Poslední echokardiografické vyšetření prokazuje recidivu výpotku bez známek tamponády (obr. 3) a pacientka má plánovanou další kontrolu.
Obr. 3. Echokardiografický nález u pacientky 2, perikardiální výpotek za zadní stěnou levé komory. Parasternální krátká osa, 2rozměrné zobrazení. 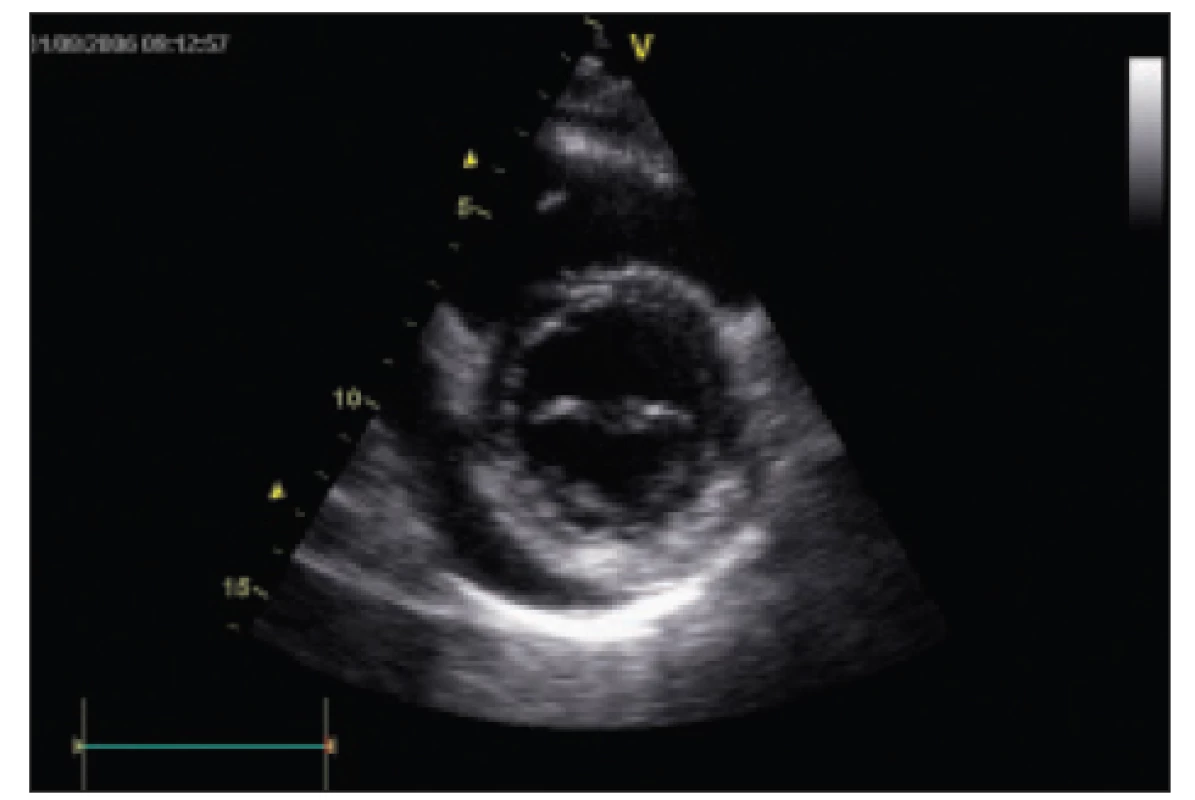
32letá pacienta (pacientka 3), sestra pacientky 1, je sledována mimo naši republiku pro exsudativní perikarditidu. V roce 2004 bylo u nás provedeno echokardiografické vyšetření, jehož výsledkem byl nález separace perikardu před pravou komorou 30 mm a za zadní stěnou levé komory 11 mm (měřeno v diastole srdeční). Dostupnými metodami byly vyloučeny všechny známé příčiny exsudativní perikarditidy. Pacientka je sledována mimo naši republiku. Opakované vyšetření v roce 2006 neprokazuje progresi výpotku (obr. 4), pacientka je asymptomatická a pravidelně sledovaná.
Obr. 4. Echokardiografický nález u pacientky 3, nevýznamné množství periakrdiálního výpotku za zadní stěnou levé komory. Parasternální dlouhá osa, 2rozměrné zobrazení. 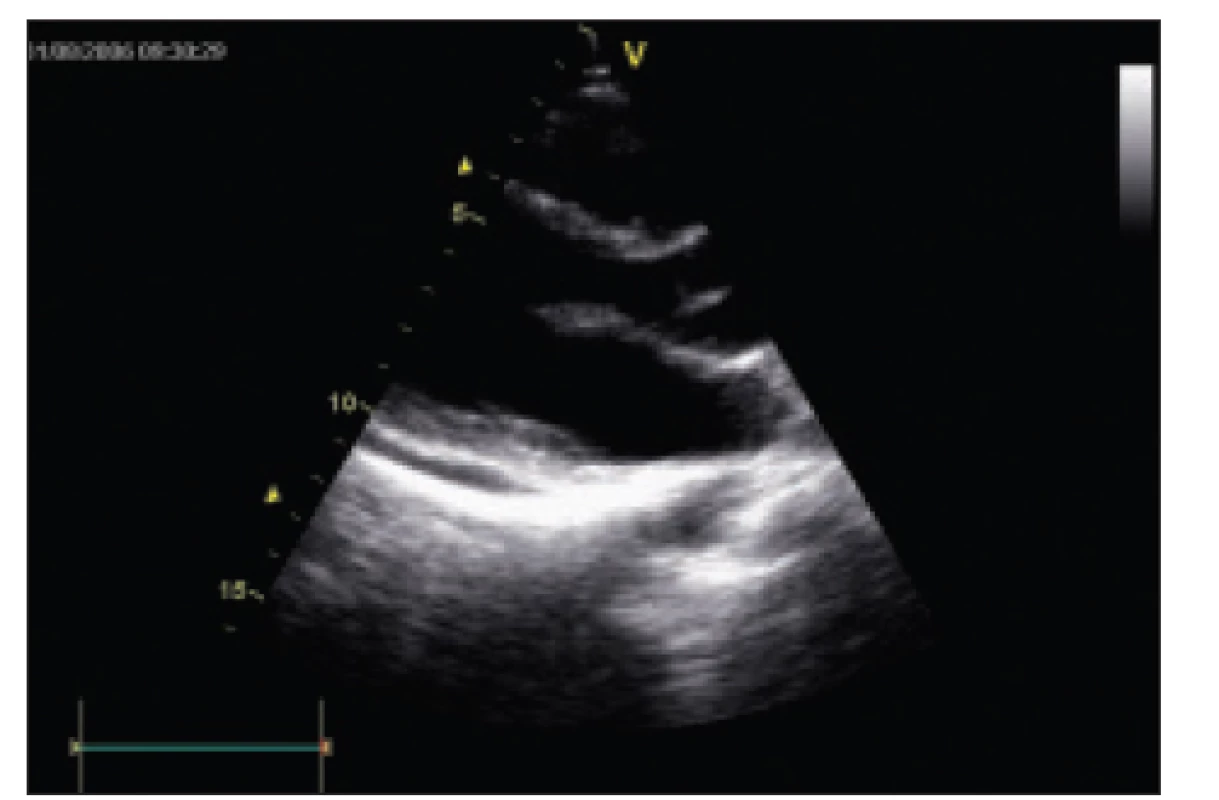
Všechny 3 ženy jsou europoidního typu a pocházejí ze Slovenska.
Vzhledem k nálezu perikardiálního výpotku u 3 členů rodiny jsme zvažovali možnost vystavení stejné etiologické noxy, ale při objevení onemocnění nežily ženy ve stejné domácnosti, a navíc jsme dostupnými metodami neprokázali žádnou společnou možnou známou příčinu. Proto bylo provedeno genetické vyšetření u pacientky 1 se závěrem velmi suspektní autozomálně dominantně dědičné perikarditidy. Specifické stanovení genové poruchy není v současné době nikde dostupné.
Diskuse
V naší kazuistice popisujeme výskyt chronické exsudativní perikarditidy u matky a dvou dcer. Převážná většina případů perikarditidy je idiopatická. V klinické praxi je nejčastější příčinou infekční etiologie (virová, bakteriální, plísňová, TBC), dále výskyt u akutního infarktu myokardu, uremie a po radiaci. Perikarditida se může objevit jako komplikace revmatoidní artritidy a systémového lupus erythematodes nebo sklerodermie. Familiární perikarditida je většinou popisována společně s výskytem dalších vývojových vad nebo dědičných onemocnění [13]. Je možno uvést výskyt familiární perikarditidy s artropatií a kampylodaktylií [7], s coxa vara [2], u syndromu mulibrey nanizmu [17], u Gaucherovy choroby [14], s poruchou metabolizmu cholesterolu [6], u familiární středozemní horečky [5], maligní atrofické papulózy [10], familiární fibrózní serozitidy [21] a idiopatické hemochromatózy [16]. Perikardiální výpotek může být součástí i jiných syndromů, jako je např. syndrom žlutých nehtů [3]. Tyto choroby lze u našich pacientek vyloučit.
V roce 2002 byla popsána výskyt exsudativní perikarditidy a konstriktivní perikarditidy u 5 členů rodiny z Wisconsinu, jejich předkové pochází z Německa a Dánska (3 muži a 2 ženy). Autoři uvádí, že se může jednat o první popis familiární idiopatické perikarditidy [4]. U našich pacientek se zatím neobjevily známky konstrikce. Je možné, že popis našeho případu je druhý ve světové literatuře.
Mezi nejčastější komplikace exsudativní perikarditidy patří tamponáda a vznik konstriktivní perikarditidy [8]. Tyto komplikace se u našich pacientek neobjevily.
V léčbě je velmi důležitá prevence recidivy a komplikací. V literatuře se doporučuje užití nesteroidních antiflogistik (NSA), kortikosteroidů, metotrexátu, azatioprinu, cyklosporinu, kolchicinu a u některých pacientů i provedení perikardektomie [11]. Naše pacientka byla léčena NSA, steroidy, chloroquinem bez efektu. Zvažovali jsme i podání kolchicinu, ale předchozí steroidní terapie je nezávislý rizikový faktor pro recidivu [1]. Navíc kolchicin je v České republice registrován pouze pro terapii dny. V literatuře je popsán dobrý efekt intraperikardiální aplikace steroidů [12], bohužel tato terapie neměla u naší pacientky žádný efekt.
Resekce perikardu je jednou z terapeutických možností. Oh [15] publikoval studii 344 pacientů s chirurgickou resekcí perikardu, etiologie perikarditidy byla ve 33 % neoplastická, v 30 % idiopatická, ve 23 % iatrogenní. 41 % pacientů mělo známky konstrikce a u 11 % pacientů byl nalezen perikardiální výpotek. U naší pacientky jsme zvolili fenestraci perikardu jako prevenci konstrikce a vzhledem k plánovanému těhotenství [18].
doc. MUDr. Eliška Sovová, Ph.D., MBA
www.fnol.cz
e-mail: eliska.sovova@fnol.cz
Doručeno do redakce: 12. 3. 2007
Přijato po recenzi: 23. 4. 2007
Zdroje
1. Artom G, Koren-Mogan N, Spodick D et al. Pretreatment with corticosteroids attenuates the efficacy of colchicine in preventing reccurent pericarditis: a multi-centre all-case analysis. Eur Heart J 2005; 26 : 723-727.
2. Bulutlar G, Yazici H, Ozdogan H et al. A familial syndrome of pericarditis, artritis, campylodactyly and coxa vara. Artritis Rheum 1986; 29 : 436-438.
3. DeCoste SD, Imber MJ, Baden HP. Yellow nail syndrome. J Am Acad Dermatol 1990; 22 : 608-611.
4. DeLine JM, Cable DC. Clustering of reccurent pericarditis with effusion and constriction in a family. Mayo Clin Proc 2002; 77 : 39-43.
5. Erol C, Sonel A, Candan I et al. Pericardial involvement in familial Mediterranean fever. Postgrad Med J 1988; 64 : 453-454.
6. Genecin A. Chronic pericardial effusion in brothers, with a note on cholesterol pericarditis. Am J Med 1959; 26 : 496-502.
7. Goldman H, Perlina HA. Familial pericarditis, arthritis and campylodactyly. N Engl J Med 1984; 310 : 127-128.
8. Granel B, Serratrice J, Rey J et al. Is chronic or recurrent idiopathic pericarditis an autonomous inflammatory disease? Rev Med Interne 2001; 22 : 1204-1212.
9. Kabbani SS, LeWinter M. Pericardial disease. In: Crawford MH, DiMarco JP (eds). Cardiology. London-New York-Toronto: Mosby 2001, 5 : 15.1-5 : 15.14.
10. Katz SK, Mudd LJ, Roenigk HH. Malignant atrophic papulosis (Degos’disease) involving three generations of a family. J Am Acad Dermatol 1997; 37 : 480-484.
11. Maisch B, Seferovic PM, Ristic AD (and the Task Force on the Diagnosis and Management of Pericardial Diseases of the European Society of Cardiology). Guidelines on the diagnosis and management of pericardial diseases. Eur Heart J 2004; 25 : 587-610.
12. Maisch B, Pankuweit S, Brilla C et al. Intrapericardial treatment of inflammatory and neoplastic pericarditis quides by pericardioscopy and epicardial biopsy - results from a pilot study. Clin Cardiol 1999; 22(Suppl 1): 17-22.
13. McKusick VA. Mendelian Inheritance in Man. A catalog of human genes and genetic disorders. Baltimore London: John Hopkins University Press 1998.
14. Mester SW, Eston MW. Cardiac tamponade in patient with Gaucher’s disease. Clin Cardiol 1992; 15 : 766-767.
15. Oh KY, Shimizu M, Edwards WD et al. Surgical pathology of the parietal pericardium: a study of 344 cases (1993 - 1999). Cardiovasc Pathol 2001; 10 : 157-168.
16. Passa P, Gorgon R, Azor JL et al. Cardiac hemochromatosis: anatomic, clinical and hemodynamic data. Nov Presse Med 1975; 4 : 1017-1022.
17. Perheentupa J, Autio S, Leisti S et al. Mulibrey nanism v. hereditary congenital dwarfism with pericardial constriction (letter). Lancet 1973; 2 : 1095.
18. Ristic AD, Seferovic PM, Ljubic A et al. Pericardial disease in pregnancy. Herz 2003; 28 : 209-215.
19. Spodick DH Pericardial diseases. In: Braunwald, Zipes, Libby Heart Disease. A textbook of cardiovascular medicine. 6th ed. WB Saunders. Harcourt International Edition, 2002, 1870.
20. Vambera M, Jabali Y, Pešl L et al. Poškození srdce u mladé ženy s Hodgkinovou chorobou dlouhodobě přežívající po kombinované léčbě a transplantaci kostní dřeně. Vnitř Lék 2003; 49 : 77-81.
21. Verma UN, Misra R, Radhakrisnan S et al. A syndrome of fibrosis pleuritis, pericarditis, and synovitis with infantile contractures of fingers and toes in 2 sisters: familial fibrosing serositis. J Rheumatol 1995; 22 : 2349-2355.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2007 Číslo 10- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Endoskopické změny sliznice žaludku a dvanáctníku při léčbě minidávkou acetylsalicylové kyseliny a jejich prevence - editorial
- Rituximab (antiCD20 monoklonální protilátka) a molekulárně biologická negativita po léčbě nemocných s folikulárním lymfomem - cesta k vyléčení? - editorial
- Plicní alveolární proteinóza – minulost a přítomnost – editorial
- Lékové stenty - pro všechny, pro někoho, či pro nikoho? - editorial
- Změny metabolizmu lipidů u pacientů v aktivní fázi Crohnovy choroby
- Hladina kortizolu souvisí s depresivitou a jinými psychopatologiemi více než hladiny katecholaminů
- Naše zkušenosti s kontinuálním podáváním inzulinu pomocí infuzního dávkovače na jednotce intenzivní metabolické péče (JIMP)
- Endoskopické změny sliznice žaludku a dvanáctníku při léčbě minidávkou acetylsalicylové kyseliny a jejich prevence
- Dosažení Bcl-2/IgH negativity v periferní krvi/kostní dřeni po léčbě je u nemocných s folikulárním lymfomem spojeno s lepší prognózou onemocnění
- Vliv terapie statiny na změny kostní denzity postmenopauzálních žen
- Analýza vlivu cirkadiánního rytmu na turbulenci srdeční frekvence u pacientů bez průkazu organického onemocnění srdce
- Plicní alveolární proteinóza
- Pozdní trombóza koronárního stentu a klopidogrel
- Syndróm MIAC (malnutrition, inflammation, atherosclerosis, calcification)
- Pseudomembranózní kolitida
- Inkretinová strategie léčby diabetes mellitus 2. typu - inhibitor DPP-IV sitagliptin
- Přínos ibandronátu pro léčbu postmenopauzální osteoporózy
- Chronická exsudativní benigní perikarditida - popis familiárního výskytu: kazuistiky
- Efekt transplantace ledvin na oxidační stres u pacientů s chronickým selháním ledvin
- Výsledky studie ADVANCE
- Kutnohorská J. Etika ve zdravotnictví.
- Škubla P. Veľký atlas húb
- Grofová Z. Nutriční podpora. Praktický rádce pro sestry.
- Krajíček M, Peregrin JH, Roček M, Šebesta P et al. Chirurgická a intervenční léčba cévních onemocnění.
- Prof. MUDr. Petr Broulík, DrSc., sedmdesátníkem
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Hladina kortizolu souvisí s depresivitou a jinými psychopatologiemi více než hladiny katecholaminů
- Pseudomembranózní kolitida
- Plicní alveolární proteinóza
- Naše zkušenosti s kontinuálním podáváním inzulinu pomocí infuzního dávkovače na jednotce intenzivní metabolické péče (JIMP)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



