-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Suprasyndesmální šroub u luxačních zlomenin hlezna
Autoři: J. Bartoníček; A. Chochola; MUDr. Václav Vaněček
Působiště autorů: Oddělení ortopedie a traumatologie ÚVN-FVN Praha ; Klinika traumatologie pohybového aparátu 1. LF UK a ÚVN-FVN Praha
Vyšlo v časopise: Rozhl. Chir., 2012, roč. 91, č. 9, s. 513-520.
Kategorie: Postgraduální vzdělávání
Suprasyndesmální šroub je jedno z nejdiskutovanějších témat chirurgie hlezenního kloubu a počty článků zabývajících se touto problematikou jdou do desítek. V nekonečných diskuzích o tom, zda je lepší tri-, tetrakortikální šroub nebo drátěná klička, zda jeden či dva šrouby, kdy šroub odstranit nebo zda je ho možno ponechat, se ztrácí mnohem důležitější problém. Tím je obtížnost anatomické repozice distální fibuly do incisury tibie. Tento donedávna nedoceněný fakt má řadu příčin.
Historie
Suprasyndesmální šroub zavedl do klinické praxe Albin Lambotte v roce 1902 [19]. Následně začali fibulo-tibiální šroub zavedený jak v suprasyndesmálně, tak transsyndesmoticky používat další autoři [20, 21]. V kombinaci s dlažkou na fibule ho použil Lane [20 ] a po něm Leveuf [21].
V roce 1947 doporučil Lewin [22] pro stabilizaci tibiofibulární syndesmózy drátěnou kličku (Obr. 1). Podobnou techniku u nás o 30 let později propagoval Mlčoch [26], (Obr. 2). Danis [5] používal ke stabilizaci tibiofibulární vidlice spongiózní, transyndesmálně zavedený šroub. Techniku suprasyndesmálního šroubu pak propracovala společnost AO, především Weber [39] a po něm detailně Urs Heim [13]. V současné době jsou k dispozici vstřebatelné šroubky, speciální syndesmální háčky nebo cerkláže [6 , 8, 9, 15, 18, 33, 37, 38].
Obr. 1. Lewinova klička (Převzato [22]). ![Lewinova klička (Převzato [22]).](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/b0ef35a7c9d2c02e87a93c0f9b5ebac5.jpg)
Obr. 2. Mlčochova klička (Převzato [26]) ![Mlčochova klička (Převzato [26])](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/4cb64cf584ad26b4be441493e0c9b0cc.jpg)
Funkce a indikace suprasyndesmálního šroubu
Suprasyndesmální šroub má u luxačních zlomenin hlezna dvě základní indikace:
- stabilizaci tibiofibulární syndesmózy,
- zpevnění fixace zlomeniny fibuly technikou „fibula pro tibia“.
Stabilizace tibiofibulární syndesmózy: U zlomenin hlezna s porušením stability tibiofibulární vidlice je úkolem suprasyndesmálního šroubu stabilizovat anatomicky zreponovanou distální fibulu v incisura fibularis tibiae do doby zhojení tibiofibulárních vazů a obnovy přirozené stability tibiofibulární vidlice.
Zpevnění fixace zlomeniny fibuly technikou „fibula pro tibia“: U osteoporotických zlomenin lze pro zvýšení pevnosti dlahové osteosyntézy využít několika suprasyndesmálních šroubů [29]. Ty jsou zavedeny v počtu jeden až dva přes každý z hlavních fragmentů fibuly do tibie (Obr. 3).
Obr. 3. Použití suprasyndesmálních šroubů ke zpevnění osteosyntézy fibuly u osteoporotické zlomeniny a – úrazový snímek, b – stav po operaci 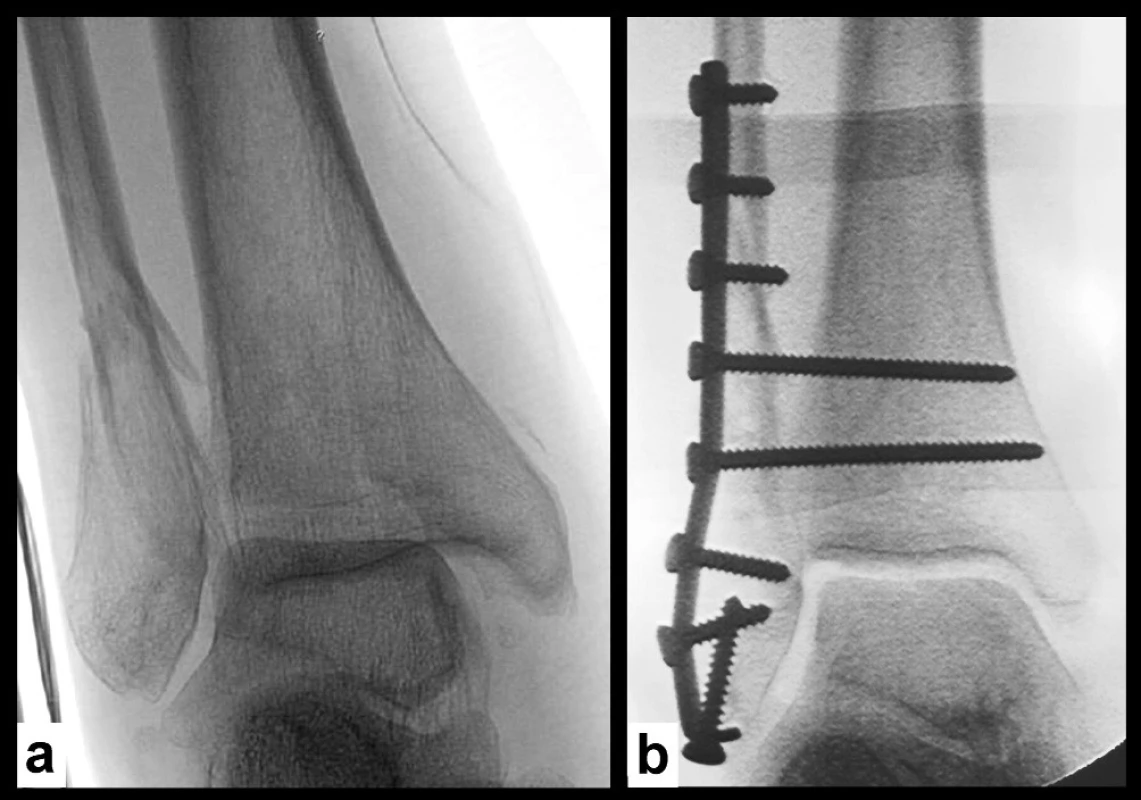
Anatomické poznámky
Incisura fibularis tibiae je ventrálně ohraničena tuberculum ant. tibiae (Chaputův hrbolek), dorzálně tuberculum post. tibiae. Hloubka a tvar incisury jsou značně variabilní [7]. O tom se lze snadno přesvědčit na CT transverzálních řezech provedených těsně nad kloubní štěrbinou. Studie rozlišují dva typy incisury, první konkávní, druhý plochý [7, 32]. V případě ploché mělké incisury může snadněji dojít k dislokaci distální fibuly a naopak anatomická repozice je obtížnější. Fibula je v incisuře fixována třemi vazy syndesmózy, a to lig. tibiofibulare ant., lig. tibiofbulare post. a lig. tibiofibulare interosseum [1]. Význam posledně jmenovaného vazu byl doceněn až nedávno, Weber [39] i AO klasifikace ho ignorují.
Zevní kotník je prostřednictvím lig. tibiofibulare ant. et post. fixován k talu a ten deltovým vazem k vnitřnímu kotníku. Takže pokud je talus vzhledem k vnitřnímu kotníku v anatomickém postavení, napomáhá ke správné centraci a stabilizaci distální fibuly v incisuře. Přes distální konec fibuly se jako přes kladku přetáčejí silné šlachy obou fibulárních svalů. V případě porušené stability vidlice přispívá dorzální tlak těchto šlach k ventrální dislokaci fibuly z incisury.
Stabilizace tibiofibulární syndesmózy
Suprasyndesmální šroub může stabilizovat tibiofibulární vidlici ve třech směrech, v závislosti na typu instability:
- v medio-laterálním, kdy šroub udržuje šířku vidlice ve frontální rovině,
- v antero-posteriorním směru,
- v proximo-distálním směru, tj. u vysokých zlomenin typu C.
O jaký typ instability se jedná, závisí na typu zlomeniny fibuly a způsobu jejího ošetření. V praxi jde především o zlomeniny typu Weber C a dále o některé zlomeniny typu Weber B [12, 36]. Přitom je zcela zásadní, zda byla či nebyla provedena osteosyntéza fibuly. U zlomenin typu B a nízkých zlomenin typu C, kde byla provedena osteosyntéza fibuly a obnovena její anatomická délka, stabilizuje suprasyndesmální šroub vidlici v medio-laterálním a antero-posteriorním směru. U vysokých zlomenin typu C, kde se osteosyntéza fibuly neprovádí, je nutná stabilizace i v proximo-distálním směru.
Výhodné je předoperační CT vyšetření u zlomenin typu C, zejména pokud je odlomena zadní hrana tibie. CT řezy, zejména transverzální a částečně i frontální, umožňují vytvořit si představu o stavu tibiofibulární syndesmózy. Sami jsme zjistili, že většinou bývá fibula v incisuře subluxována ventrálně (Obr. 4).
Obr. 4. Nedostatečná repozice a fixace fibuly do incisury tibie u Maisenneuveho zlomeniny a – rtg snímek před operaci, b – rtg snímek po operaci, c – CT před operací, d – kontrolní CT po operaci s odlomením zadní hrany typu 1. Ze snímků je patrné, že na rtg přetrvává zkrácení a malrotace fibuly, suprasyndesmální šrouby byly zavedeny příliš vysoko a na pooperačním CT přetrvává subluxace fibuly ventrálně 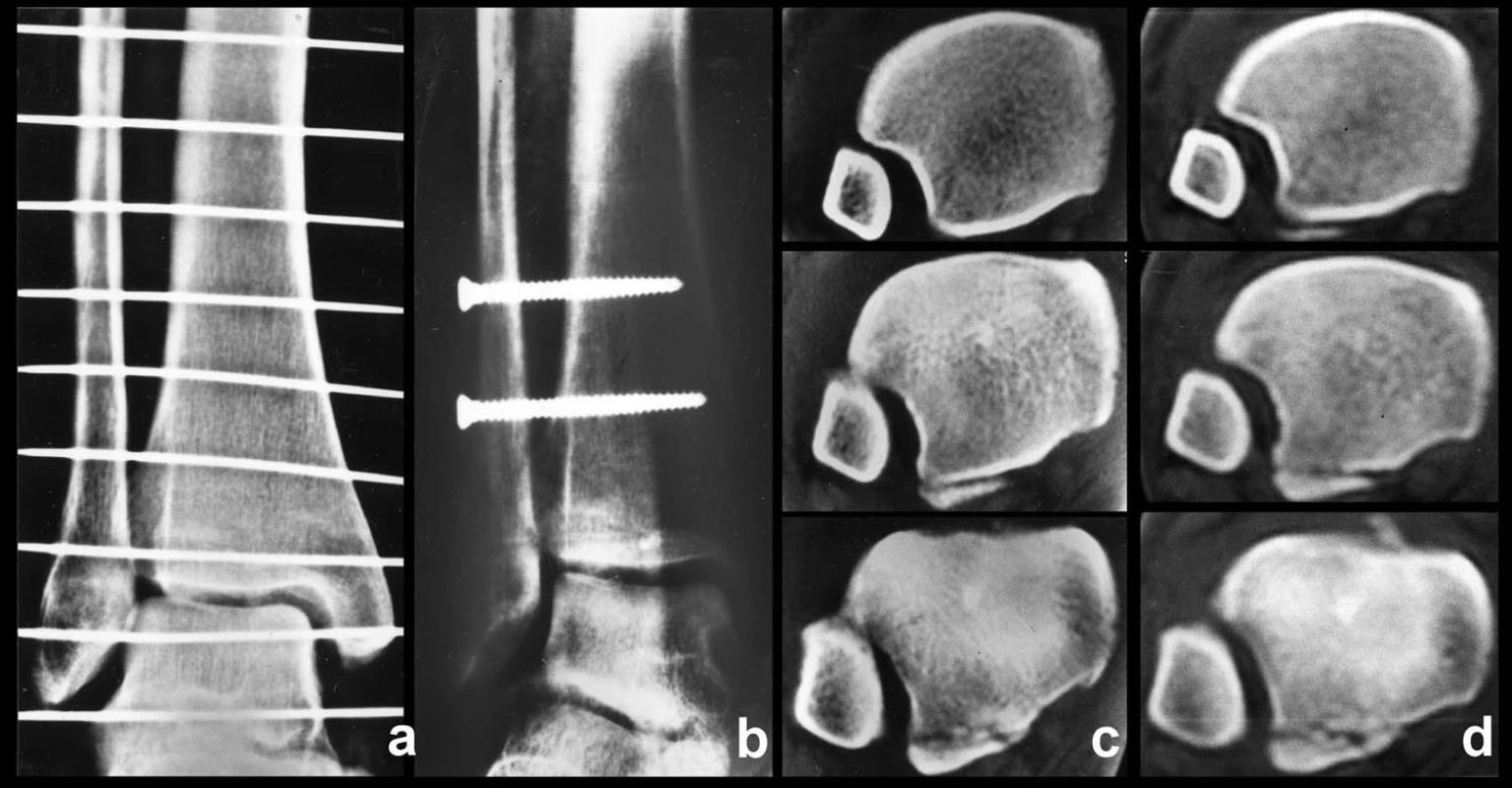
Peroperační zhodnocení stability vidlice
U všech zlomenin fibuly typu B a C by měla být vždy peroperačně zhodnocena stabilita vidlice! Zhodnocení lze samozřejmě provést ještě před zahájením rekonstrukce, ale zásadní je zhodnocení po kompletním dokončení osteosyntézy všech poraněných kostí, tzn. osteosyntézy fibuly, vnitřního kotníku, Chaputova hrbolu a zadní hrany tibie. Teprve pak je možno objektivně posoudit reziduální instabilitu tibiofibulární syndesmózy, a to jak zrakem, tak za pomoci rtg zesilovače.
Nejdříve je nutno vyzkoušet stabilitu v medio-laterálním směru, a to tahem za fibulu laterálně pomocí kostního háku nebo rozevřením laminárních kleští vložených mezi distální tibii a fibulu [13, 30, 31]. Rozevření Chaputovy „ligne claire“ neboli „tibiofibular clear space“ více než 5 mm při rtg kontrole nebo posun distální fibuly 2 mm laterálně při kontrole zrakem je považováno za známky nestability vidlice. Obdobný význam má posouzení „medial clear space“ mezi mediálním kotníkem a talem. Hodnota o 2 mm větší než šířka kloubní štěrbiny mezi distální tibií a horní plochou kladky talu je považována za patologickou [31].
Antero-posteriorní stabilitu lze nejlépe zhodnotit tlakem palce ve stejném směru. Pohyb nad 2 mm znamená nestabilitu.
Repozice fibuly do incisury
Je kruciálním a donedávna nedoceněným krokem při rekonstrukci a stabilizaci tibiofibulární vidlice. Ukazuje se, že ve 20 % až 38 % případů není dosaženo anatomického postavení fibuly v incisuře tibie [31]. U nízkých zlomenin typu C a zlomenin typu B tomu musejí předcházet anatomické rekonstrukce fibuly. Je třeba obnovit délku, osu a rotaci fibuly. Tzn. že po dokončení její osteosyntézy musí být odstraněn jakýkoli zkrat, angulace a malrotace. To může být u vícefragmentových, tříštivých zlomenin distální fibuly problém. V případě neanatomické rekonstrukce fibuly je její úspěšná repozice do incisury problematická (Obr. 5). Pokud je osteosyntézou obnovena anatomie fibuly, dochází obvykle i k její recentraci do incisury.
Obr. 5. Neanatomická rekonstrukce fibuly jako příčina její malrepozice do incisury fibuly a, b – rtg snímky ukazující nízkou zlomeninu fibuly typu C, rupturu deltového vazu, subluxaci talu a odlomení malého fragmentu zadní hrany tibie, c, d – pooperační rtg s jasně patrnou angulací distální fibuly a rozšířením Chaputovy linie, e, f – srovnávací CT řezy poraněného a intaktního hlezna s dorzálně subluxovanou fibulou 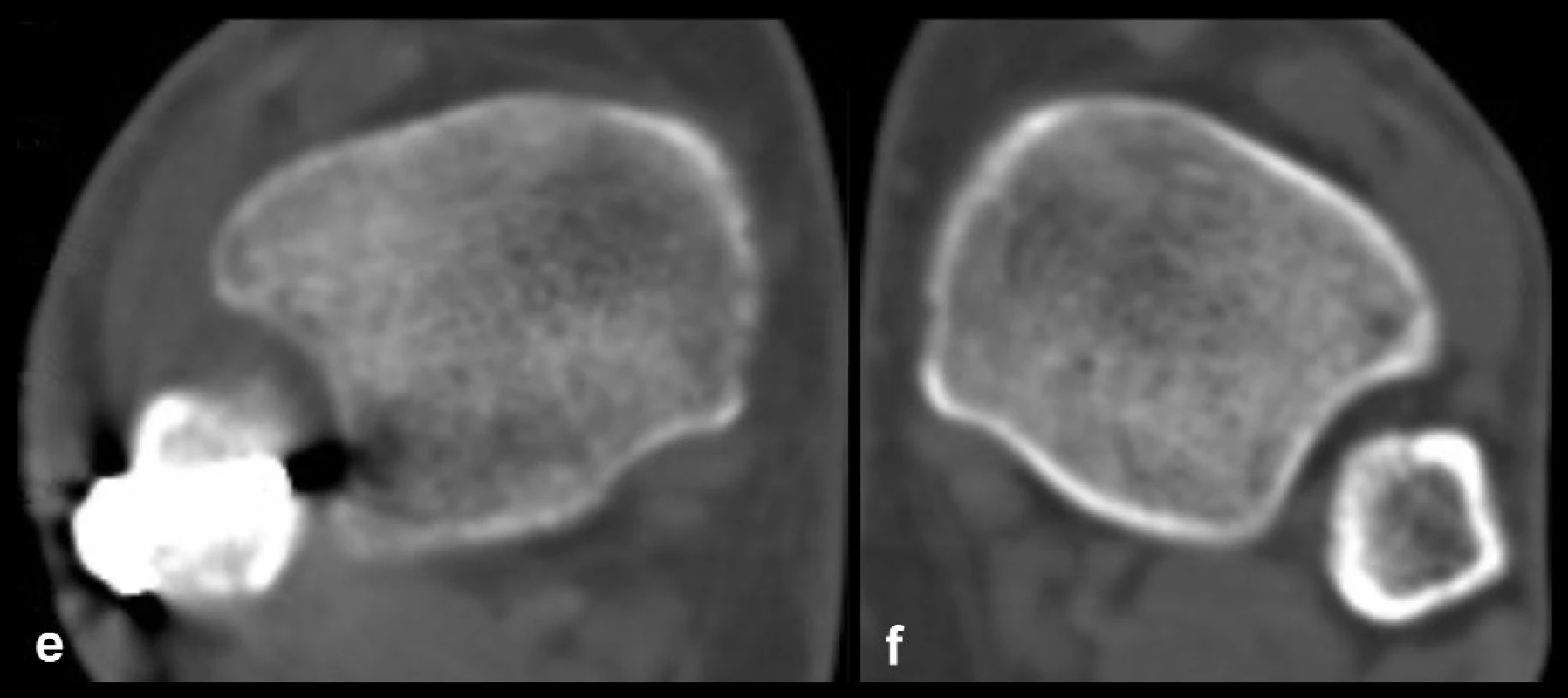
Zwipp [30] popsal repozici pomocí velkých repozičních kleští. Po dokončení osteosyntézy naloží jednu špičku kleští na hrot zevního a druhou na hrot vnitřního kotníku. Opatrným sevřením kleští pak dochází k centraci distální fibuly do incisury (Obr. 6).
Obr. 6. Zwippova metoda repozice distální fibuly do incisury tibie pomocí kostních kleští 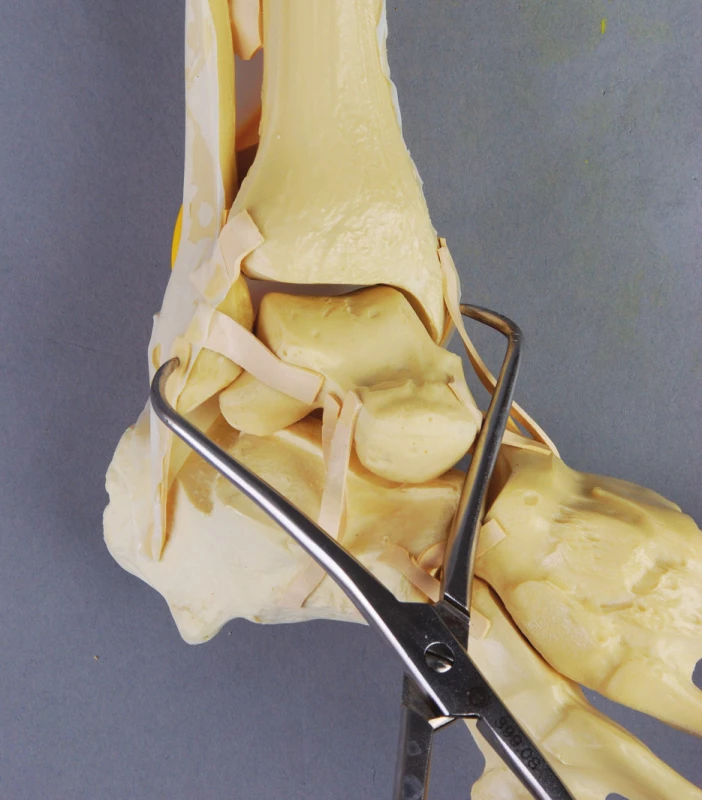
Mnohem obtížnější je repozice u vysokých zlomenin typu C (Maisonneuveho zlomenina), kde se osteosyntéza fibuly neprovádí. V tomto případě je nutné kostním hákem stáhnout fibulu distálně a současně korigovat její malrotaci, což je velmi obtížné.
K dosažení anatomické repozice může přispět i předchozí osteosyntéza zlomeniny vnitřního kotníku, kdy intaktní hluboká porce lig. deltoideum přitáhne talus do normálního postavení vzhledem k distální tibii. Dále je to repozice a osteosynéza odlomeného Chaputova či Wagstaffova hrbolku nebo odlomené zadní hrany tibie. Tyto fragmenty nesou úpon lig. tibiofibulare ant. nebo post. a rekonstruovaný vaz přitáhne svým napětím fibulu zpět do incisury. Navíc anatomická repozice předního či zadního hrbolku distální tibie obnovuje anatomický tvar fibulární incisury tibie.
Pokud se domníváme, že výše uvedenými metodami jsme dosáhli anatomické repozice, fixujeme distální fibulu k tibii K-drátem zavedeným těsně nad kloubní linií a zkontrolujeme přesnost repozice.
Zrakem kontrolujeme vzájemný vztah Chaputova a Wagstaffova hrbolku a laterální hrany kladky talu. Kloubní plochy distální tibie, fibuly a laterální hrany kladky talu by se měly stýkat v jednom bodě (Obr. 7). Následuje kontrola rtg zesilovačem. Zde v předozadní projekci hodnotíme symetrii šířky kloubní štěrbiny, šířku projasněného prostoru mezi fibulou a tibii v oblasti syndesmózy (clear space), vztah tzv. Weberova nosu (příčné hranky tvořící horní okraj kloubní plochy zevního kotníku) ke korespondujícímu zevnímu okraji kloubní plochy distální tibie a tzv. Weberův kruh opsaný při hrotu zevního kotníku a zevní plochy talu (Obr. 8). V případě vysoké zlomeniny fibuly je výhodné rtg zesilovačem zkontrolovat i místo zlomeniny. Pokud jsou fragmenty v anatomickém postavení v obou projekcích, svědčí to o úspěšné repozici fibuly do incisury.
Obr. 7. Peroperační foto pravého hlezna ukazující vzájemný vztah distální tibie, distální fibuly a zevní hrany kladky talu u správně zreponované Maisonneuveho zlomeniny 1 – Chaputův hrbol, 2 – Wagstaffeho hrbolek, 3 – laterální hrana klady talu, 4 – lig. fibulotalare ant. Přetržené lig. tibiofibulare ant. umožňuje pohled na anatomický kontakt kloubních chrupavek všech tří artikulujících kostí. 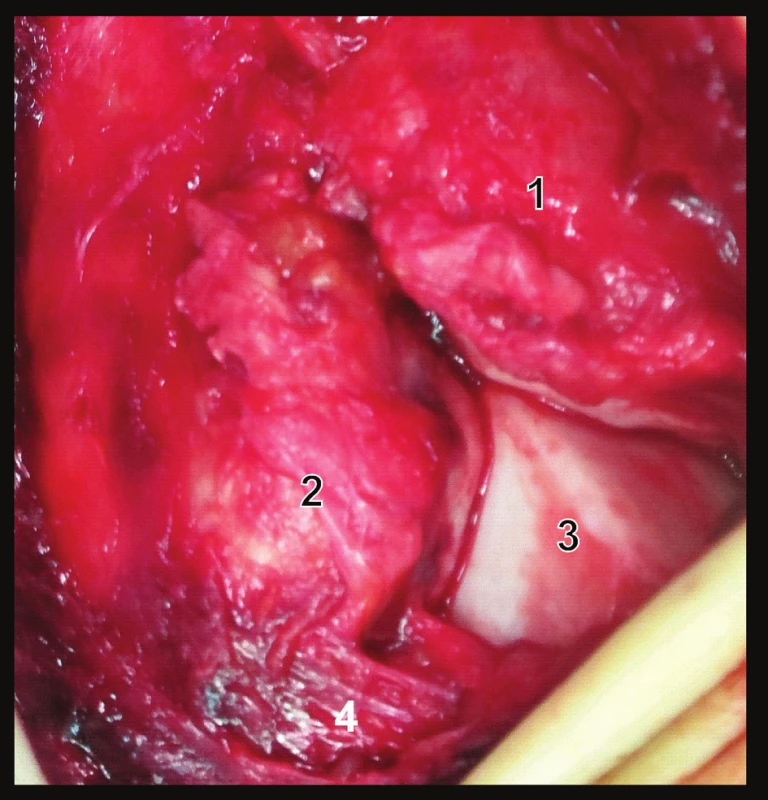
Obr. 8. Hodnocení postavení distální fibuly pomocí Weberova nosu aWeberova kruhu (Volně podle [39]) 1 – Weberův nos, 2 – Weberův kruh, 3 – mediální kloubní štěrbina. V tomto případě je fibula dislokována proximálně, Weberův nos nekoresponduje s okrajem kloubní plochy distální tibie, je porušen Weberův kruh a rozšířena mediální kloubní štěrbina. ![Hodnocení postavení distální fibuly pomocí Weberova nosu aWeberova kruhu (Volně podle [39]) 1 – Weberův nos, 2 – Weberův kruh, 3 – mediální kloubní štěrbina. V tomto případě je fibula dislokována proximálně, Weberův nos nekoresponduje s okrajem kloubní plochy distální tibie, je porušen Weberův kruh a rozšířena mediální kloubní štěrbina.](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/f10e6d574f0e31e4194bcec5adb46745.jpg)
Další perspektivní možností se ukazuje kontrola pomocí 3D rtg zesilovače, který však zatím není dostupný pro většinu pracovišť.
Jednou z nejčastějších chyb u zlomenin fibuly C, zvláště zlomenin Maisonneuveho typu, je indirektní nebo perkutánní repozice a stabilizace fibuly. Tento způsob je bohužel velmi často používán i u nás. Miller et al. [24] zjistili u 24 pacientů s otevřenou repozicí malpozici fibuly na CT v 16 %, ale u 25 pacientů s indirektní repozicí v 52 %! Rammelt et al. [31] nalezli výrazný rozdíl u případů reponovaných zavřeně nebo otevřeně, a jednoznačně proto doporučují vždy repozici fibuly za kontroly zraku! Stejně vyznívá studie Sagiho et al. [32] na souboru 68 pacientů. U otevřené repozice zaznamenali malrepozici v 15 %, u zavřené repozice ve 44 %. Navíc pacienti s malrepozicí měli po 2 letech sledování značné klinické problémy. Tyto argumenty jednoznačně hovoří pro otevřenou repozici a perkutánní repozici je nutno jako metodu odmítnout (Obr. 9).
Obr. 9. Špatný výsledek perkutánní repozice a stabilizace fibuly u Maisonneuveho zlomeniny a – rtg snímek před operací, b – rtg snímek po operaci, c, d – 3D CT rekonstrukce ukazují zavedení distálního suprasyndesmálního šroubu mimo fibulu, při pohledu ze zevní strany je patrná hranka na distální fibule, která může dělat problémy při zavádění šroubů e, f – transverzální řezy, na kterých je patrná dorzální subluxace fibuly způsobená špatně zavedeným distálním šroubem 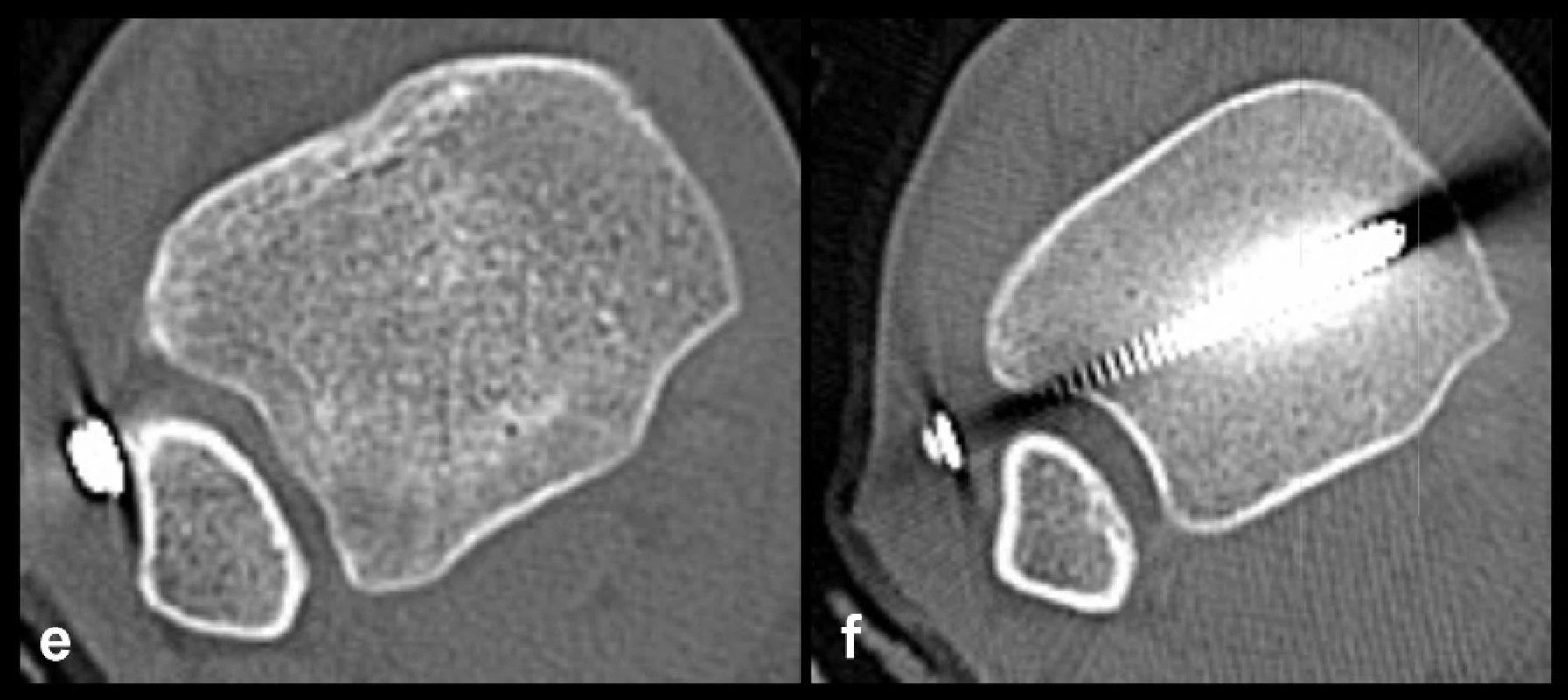
Technika zavedení suprasyndesmálního šroubu
Mnohé bylo napsáno o počtu a průměrů šroubů, počtu perforovaných kortikalis [3, 4, 11, 12, 14, 27, 28, 35, 41], ale vlastní technice zavedení byla a je věnována mnohem menší pozornost. Zcela pregnantně popsali techniku zavedení Heim a Pfeifer [13]. Po dosažení anatomické repozice do incisury je vždy nutné temporerně fixovat fibulu v tomto postavení K-drátem a ten odstranit až po zavedení suprasyndesmálního šroubu (Obr. 10). Tím je zabráněno ztrátě repozice fibuly během zavádění šroubu. V případě osteosyntézy fibuly stačí ke stabilizaci fibuly jeden 3,5mm kortikální šroub. Zda je zaveden přes tři nebo čtyři kortikalis, není za normálních okolností až tak důležité, v případě osteoporózy je výhodnější tetrakortikální fixace. U vysokých zlomenin typu C, kde osteosyntéza fibuly provedena nebyla, jsou indikovány dva suprasyndesmální šrouby.
Obr. 10. Správná technika zavedení suprasyndesmálního šroubu a – repozice distální fibuly do incisury pomocí kostních svorky, b – temporerní fixace K-drátem, c – zavedení suprasyndesmálního šroubu 1,5 cm nad kloubní štěrbinou, d – odstranění K-drátu 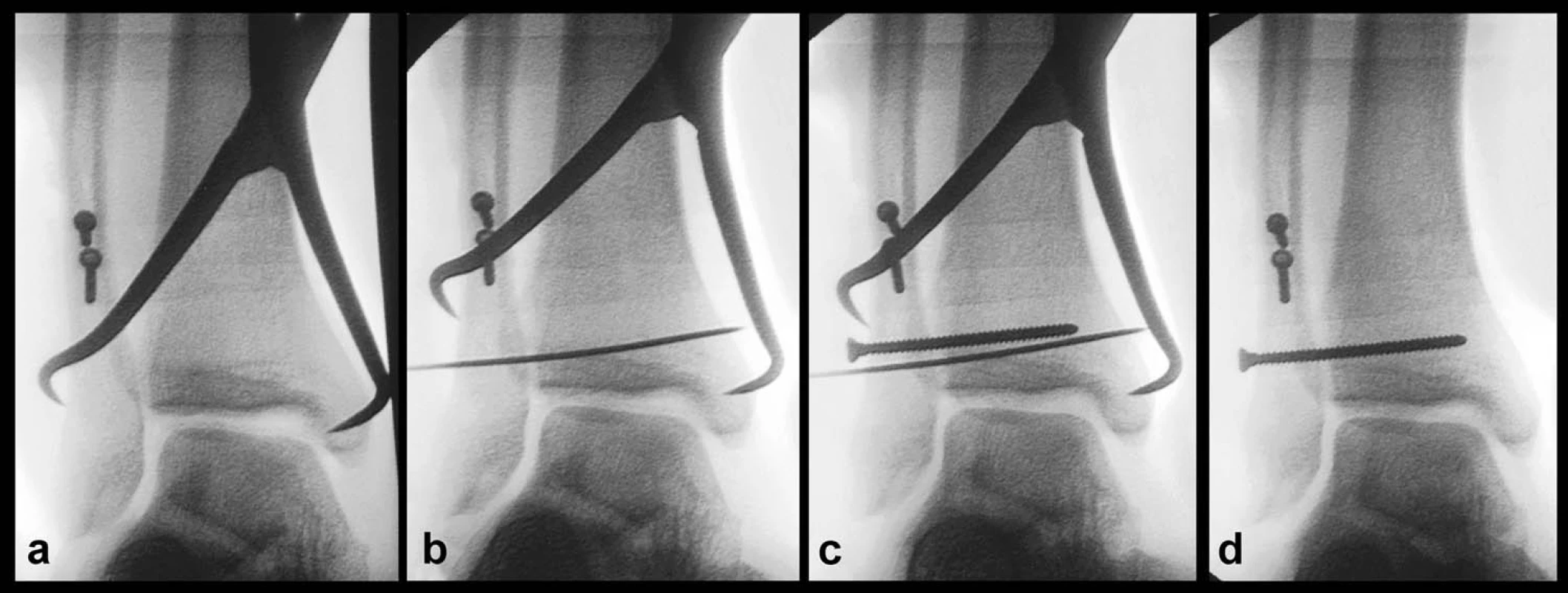
Důležitá je výška zavedení. Konkávní incisura tibie přechází zhruba 5 cm nad kloubní štěrbinou hlezna v konvexní mezikostní hranu (Obr. 11). Pokud je šroub zaveden výše, může vrták na ostré mezikostní hraně sklouznout ventrálně či dorzálně, což v konečném důsledku vede k dislokaci původně zreponované fibuly, zvláště pokud není fixována K-drátem (Obr. 12). Navíc lehce oblá zevní plocha distální fibuly přechází proximálně v jemnou hranku ztěžující ideální centraci vrtáku na střed fibuly. Ideální výška pro zavedení je proto zhruba 2 až 3 cm nad úrovní kloubní štěrbiny hlezna.
Obr. 11. Správná výše zavedení suprasyndesmálního šroubu a – rtg ukazující zlomeninu fibuly Weber C a odlomení vnitřního kotníku, na snímku je dobře patrná i trojúhelníkovitá konkavita incisury tibie, b – anatomický preparát pravé distální tibie ukazující trojúhelníkovitý tvar incisura fibularis tibiae a její přechod proximálně do ostré mezikostní hrany, c – rtg po operaci, je patrná anatomická repozice fibuly do incisury a zavedení suprasyndesmálního šroubu v horní části konkavity incisury tibie 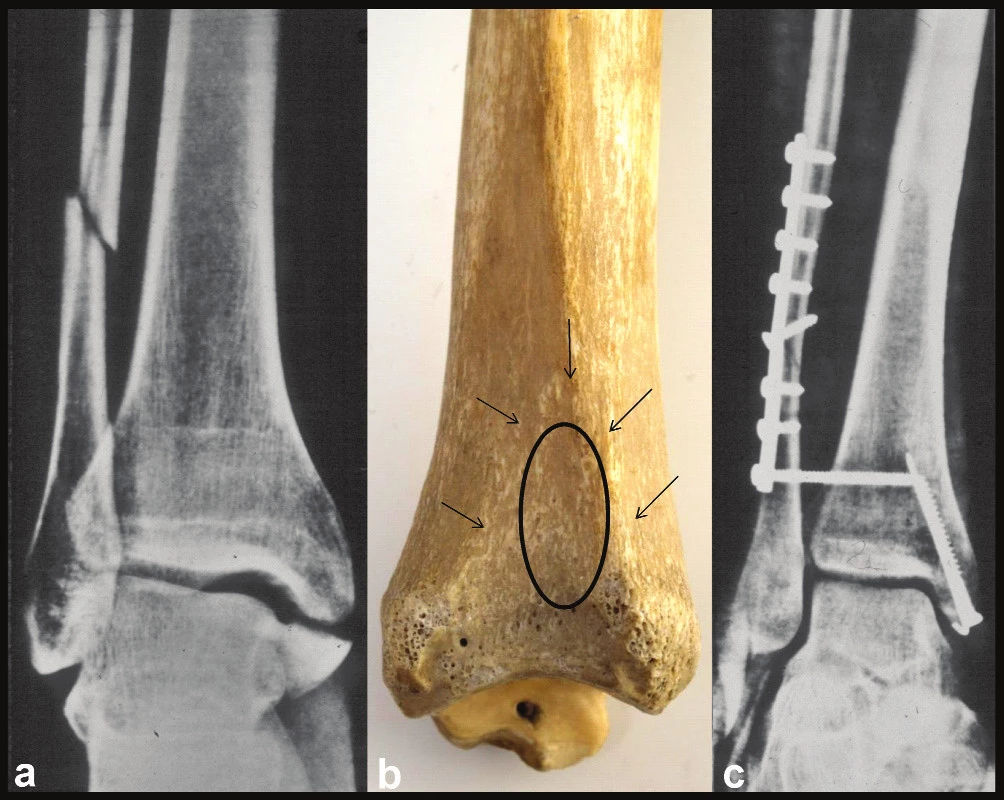
Obr. 12. Malrepozice fibuly u vysokého typu C, nesprávná výška zavedení suprasyndesmálních šroubů, subluxace fibuly v incisuře tibie a – pooperační snímek, na kterém je patrná špatná repozice zlomeniny fibuly, zkrácení a malrotace fibuly v oblasti hlezna, rozšíření mediální kloubní štěrbiny, b – CT řezy ukazují, že oba suprasyndesmální šrouby sklouzly po ostré mezikostní hraně tibie a došlo k přední subluxaci distální fibuly v incisuře tibie 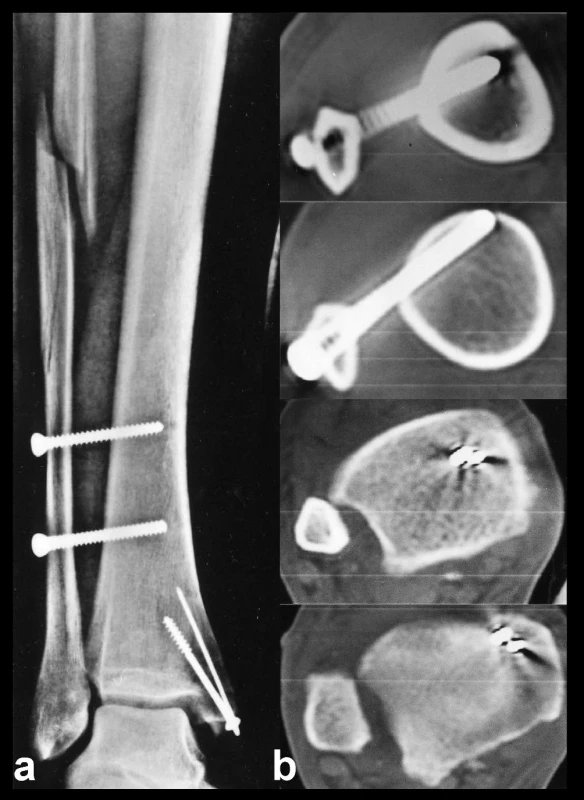
Vzhledem k tomu, že fibula je v boční projekci vzhledem k tibii situována dorzálně, je při zavádění výhodné provést 30° vnitřní rotaci bérce. Tím jsou obě kosti paralelní s deskou operačního stolu a při pohledu ze zevní strany v zákrytu. Při vrtání pak stačí směřovat vrták paralelně s deskou stolu a současně paralelně s kloubní plochou distální tibie. Hlezno má být v neutrálním postavení nebo mírné dorziflexi vzhledem k větší šířce kladky talu ventrálně než dorzálně. Při plantární flexi se vidlice díky vnitřní rotaci distální fibuly zužuje a zavedení suprasyndesmálního šroubu v tomto postavení by vedlo k omezení dorziflexe.
Suprasyndesmální šroub je šroub vymezovací, tj. musí mít závit v každé z kortikalis, kterou prochází. Nesmí být zaváděn jako šroub tahový, to by negativně ovlivnilo vzájemný vztah distální tibie a fibuly. Teprve když je šroub(y) zaveden a opatrně dotažen, lze odstranit K-drát a přezkoušet pohyb v hleznu.
Pooperační kontrola
Kromě standardní pooperační péče se doporučuje provést CT vyšetření a zkontrolovat postavení fibuly v incisuře. V mnoha případech je operatér nálezem překvapen (viz Obr. 4). Malpozice fibuly v incisuře jsou zejména u zlomenin typu C velmi častým nálezem, jak ukázala řada CT studií [1, 10, 31]. To se ukazuje být závažným problémem, který výrazně ovlivňuje výsledky operační léčby. Vzhledem k variabilitě incisury je někdy obtížné přesně zhodnotit postavení fibuly v ní. Proto je lépe provádět současně transverzální CT řezy i hlezna neporaněné končetiny (viz Obr. 5). Výhodné je i srovnání s předoperačními CT řezy, pokud byly provedeny.
Jestliže fibula v incisuře nesedí přesně, je třeba zjistit, zda je to způsobeno pouze špatnou repozicí anatomicky zrekonstruované fibuly, nebo je příčinou malrepozice neanatomické rekonstrukce fibuly (typ B a nízké C). Podle toho je nutno jednat, u hrubších malpozic se nevyhneme reoperaci.
Odstranění suprasyndesmálního šroubu
Odstranění suprasyndesmálního šroubu je neustále předmětem diskuzí [34]. V německé literatuře je doporučováno odstranění po 6 až 8 týdnech [13, 16, 30, 31, 39]. Řada článků v americké literatuře tvrdí, že šroub, zejména když je zaveden trikortikálně, lze odstranit po 3 až 4 měsících nebo ho není nutno odstraňovat vůbec [34]. Biomechanické studie ukázaly, že suprasyndesmální šroub blokuje fyziologický třídimenzionální pohyb fibuly. V závislosti na délce sledování se láme 7 % až 29 % ponechaných šroubů, v 68 % až 91 % případů jsou přítomny radiologické známky uvolnění (osteolýza). Klinicky signifikantní je omezení pohybu v hleznu a bolesti při chůzi [16, 23, 25]. V podstatě lze doporučit odstranění šroubu 6 až 8 týdnů po operaci. K načasování extrakce šroubu by však nemělo být přistupováno dogmaticky. Při kontrole za 6 týdnů po operaci je třeba zvážit všechny okolnosti a podle toho indikovat odstranění. Neměli bychom zapomínat, že potíže nemusí vyvolávat šroub sám o sobě, ale že příčinou bolestí nebo omezení pohybu může být špatná rekonstrukce vidlice [40]. Zlomené suprasyndesmální šrouby, pokud nepůsobí potíže, není nutné odstraňovat [31, 32].
Alternativní techniky
Nutnost odstranění suprasyndesmálního šroubu měl vyřešit šroub vstřebatelný [18, 37]. Jeho použití se příliš nerozšířilo, stejně jako Engelbrechtův syndesmální háček [6, 8]. U nás byla velmi populární Mlčochova klička [26]. Jí předcházela podobná starší metoda Lewinova [22]. Špatná indikace a špatné technické provedení kličky, často spojené s insuficientní osteosyntézou fibuly, vedly v řadě případů k závažným komplikacím [17] (Obr. 13). Zastánci této metody nedocenili limitovaný stabilizační potenciál kličky a především nutnost anatomické repozice fibuly do incisury.
Obr. 13. Inadekvátní osteosyntéza fibuly a provedení Mlčochovy kličky a, b – rtg snímky ukazující nízkou zlomeninu fibuly typu C, rupturu deltového vazu se subluxací talu laterálně a odlomením zadní hrany tibie, c, d – snímky po operaci, nedostatečná osteosyntéza fibuly hemicerkláží, přetrvávající rozšíření mediální kloubní štěrbiny, e, f – rtg snímky 3 měsíce po operaci, rozšíření mediální kloubní štěrbiny progreduje, g, h – rtg snímky 10 měsíců po operaci a odstranění kovů, fibula zhojena ve zkratu, přetrvávající rozšíření mediální kloubní štěrbiny, valgozita hlezna a tibiofibulární synostóza 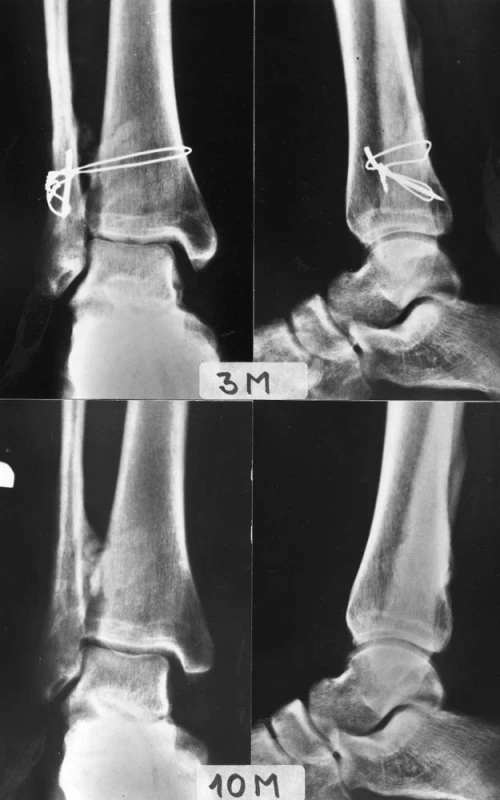
V současnosti byla technika tibiofibulární cerkláže znovuobjevena v sofistikovanější podobě flexibilních implantátů typu „suture button“ nebo „tight rope“ [9, 33, 38]. Základem je myšlenka stabilizovat tibiofibulární vidlici a současně umožnit fyziologickou rotaci fibuly. Tibiofibulární cerkláž je schopna stabilizovat vidlici v medio-laterálním směru. Problematické je to v antero-posteriorním směru, zvláště tam, kde je plochá incisura fibularis tibiae. Zcela nemožná je stabilizace v proximo-distálním směru, tedy v případech, kdy nebyla provedena osteosyntéza fibuly. U osteoporotické kosti hrozí navíc proříznutí mediální kortikalis [31].
Závěr
Bez ohledu na nekončící diskuze o suprasyndesmálním šroubu je třeba věnovat pozornost především anatomické repozici fibuly do incisura fibularis tibiae. To znamená:
- U vysokých zlomenin typu C a u všech zlomenin typu B a C s odlomením zadní hrany tibie je lépe provést předoperační CT.
- Vždy po dokončení osteosyntézy zlomenin typu B a C je nutno peroperačně vyzkoušet stabilitu vidlice v medio-laterálním a antero-posteriorním směru.
- Je třeba dodržovat správnou operační techniku zavedení suprasyndesmálního šroubu, tj. anatomickou repozici fibuly do incisury, temporerní fixaci K-drátem, zavedení vymezovacího šroubu 2 až 3 cm proximálně nad kloubní štěrbinou a teprve poté odstranit K-drát.
- U případů ošetřených suprasyndesmálním šroubem se doporučuje vždy provést pooperační CT.
- Zavřenou repozici fibuly do incisury tibie je nutno na základě řady CT studií odmítnout a vždy je třeba provádět repozici za kontroly zraku.
Prof. MUDr. Jan Bartoníček, DrSc.
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: bartonicek.jan@seznam.cz
Zdroje
1. Barthel S, Grass R, Zwipp H. Stellenwert der Computertomographie bei der Evaluierung operativ versorgter Sprunggelenksfrakturen. H Unfallchir 2002;284 : 235–236.
2. Bartoníček J. Anatomy of the tibiofibular syndesmosis and its clinical relevance. Surg Radiol Anat 2003;25 : 379–386.
3. Beumer A, Campo MM, Niesing R et al. Screw fixation of the syndesmosis: a cadaver model comparing stainless steel and titanium screws and three and four cortical fixation. Injury 2005; 36 : 60–64.
4. Boden SD, Labropoulos PA, McCowin P et al. Mechanical considerations for the syndesmosis screw. A cadaver study. J Bone Joint Surg 1989;71-A:1548–55.
5. Danis R. Theorie et Pratique de LęOsteosynthese. Paris, Masson 1949.
6. Dittmer H, Dettmann E. Die Behandlung der Ruptur der distalen tibiofibularen Syndesmose mit dem „Syndesmosenhaken“ nach Engelbrecht. Unfallchirurg, 1999;102 : 770–775.
7. Ebraheim NA, Lu J, Yang H et al. The fibular incisure of the tibia on CT scan: a cadaver study. Foot Ankle Int 1998;19 : 318–321.
8. Engelbrecht E. Die Versorgung tibiofibularer Syndesmosensprengung mit dem Syndesmosehaken. Chirurg 1971;42 : 1193–1195.
9. Forsythe K, Freedman KB, Stover MD et al. Comparison of a novel fiber-wire-button construct versus metallic screw fixation in a syndesmotic injury model. Foot Ankle Int 2008;29 : 49–54.
10. Gardner MJ, Demetrakopoulos D, Briggs SM et al. Malreduction of the tibiofibular syndesmosis in ankle fractures. Foot Ankle Inter 2006;27 : 788–792.
11. Heim D, Schmidlin V, Ziviello. Do type B malleolar fractures need a positioning screw? Injury 2002;33 : 729–734.
12. Hansen M, Le L, Wertheimer S et al. Syndesmosis fixation: analysis of shear stress via axial load on 3.5-mm and 4.5-mm quadricortical syndesmotic screws. J Foot Ankle Surg 2006;45 : 65–69.
13. Heim U, Pfeifer KM. Periphere Osteosynthesen. 4. Aufl. Berlin, Springer 1991 : 302–356.
14. Hoiness P, Stromsoe K. Tricortical versus quadricortical syndesmosis fixation in ankle fractures: a prospective, randomized study comparing two methods of syndesmosis fixation. J Orthop Trauma 2004;18 : 331–337.
15. Hovis WD, Kaiser BW,Watson JT et al. Treatment of syndesmotic disruptions of the ankle with bioabsorbable screw fixation. J Bone Joint Surg 2002;84-A:26–31.
16. Hsu Y-T, Wu C-C, Lee W-C et al. Surgical treatment of syndesmotic diastasis: emphasis on effect of syndesmotic screw on ankle function. Inter Orthop (SICOT) 2011;35 : 359–64.
17. Jehlička D, Bartoníček J. Problémy a omyly při operační léčbě luxačních zlomenin hlezna. Úraz Chir 2001;9 : 10–20.
18. Kaukonen JP, Lamberg T, Korkala O et al. Fixation of syndesmotic ruptures in 38 patients with a malleolar fracture: a randomized study comparing a metallic and a bioabsorbable screw. J Orthop Trauma 2005;19 : 392–395.
19. Lambotte A. Lęintervention opératoire dans les fractures récentes et anciennes envisagées particuliérement du point de vue de l’ostéosynthŹse. Brussels, Lambertin 1907.
20. Lane WA. The operative treatment of fractures. Second edition. London, Medical Publishing Co 1914.
21. Leveuf J. Traitment des fractures et luxations des membres. Paris, Masson 1925.
22. Lewin P. Foot and ankle. 3rd ed. London, Kimpton 1947.
23. Manjoo A, Sanders DW, Tieszer C et al. Functional and radiographic results of patients with syndesmotic screw fixation: Implications for screw removal. J Orthop Trauma 2010;24 : 2–6.
24. Miller AN, Carroll EA, Parker RJ. Direct visualisation for syndesmotic stabilization of ankle fractures 2009;30 : 419–426.
25. Miller AN, Paul O, Boraiah S et al. Functional outcomes after syndesmotic screw fixation and removal. J Orthop Trauma 2010;24 : 12–16.
26. Mlčoch R. Léčení tibiofibulární diastázy transtibiální drátěnou cerkláží. Rozhl Chir 1978;57 : 234–237.
27. Moore JA Jr, Shank JR, Morgan SJ et al. Syndesmosis fixation: a comparison of three and four cortices of screw fixation without hardware removal. Foot Ankle Int 2006;27 : 567–572.
28. Olerud C. The effect of the syndesmotic screw on the extension capacity of the ankle joint. Arch Orthop Trauma Surg 1985;104 : 299–302.
29. Panchbhavi VK, Mody MG, Mason WT. Combination of hook plate and tibial pro-fibular screw fixation of osteoporotic fractures: a clinical evaluation of operative strategy. Foot Ankle Int 2005;26 : 510–515.
30. Rammelt S, Zwipp H, Grass R. Sprunggelenkfrakturen: operative Technik. Unfallchirurg 2008;111 : 439–447.
31. Rammelt S, Heim D, Hofbauer LC et al. Probleme und Kontroversen in der Behandlung von Sprunggelenkfrakturen. Unfallchirurg 2011;114 : 847–860.
32. Sagi HC, Shah AR, Sanders RW. The functional consequence of syndesmotic joint malreduction at a minimum 2-year follow-up. J Orthop Trauma 2012;26 : 439–443.
33. Seitz WH Jr, Bachner EJ, Abram LJ et al. Repair of the tibiofibular syndesmosis with a flexible implant. J Orthop Trauma 1991;5 : 78–82.
34. Schepers T. To retain or remove the syndesmotic screw: a review of literature. Arch Orthop Trauma Surg 2011;131 : 879–883.
35. Thompson MC, Gesink DS. Biomechanical comparison of syndesmosis fixation with 3.5 - and 4.5-millimeter stainless steel screws. Foot Ankle Int 2000;21 : 736–741.
36. Tornetta P 3rd, Spoo JE, Reynolds FA et al. Overtightening of the ankle syndesmosis: is it really possible? J Bone Joint Surg Am 2001;83-A:489–492.
37. Thordarson DB, Samuelson M, Shepherd LE et al. Bioabsorbable versus stainless steel screw fixation of the syndesmosis in pronation-lateral rotation ankle fractures: a prospective randomized trial. Foot Ankle Int 2001;22 : 335–338.
38. Thornes B, Shannon F, Guiney AM et al. Suture-button syndesmosis fixation: accelerated rehabilitation and improved outcomes. Clin Orthop Relat Res 2005;431 : 207–212.
39. Weber BG. Die Verletzungen des oberen Sprunggelenkes. Bern, Huber 1966.
40. Weening B, Bhandari M. Predictors of functional outcome following transsyndesmotic screw fixation of ankle fractures. J Orthop Trauma 2005;19 : 102–108.
41. WikerŅy AKB, HŅiness PR, Andreassen GS, et al. No difference in functional and radiographic results 8.4 years after quadricortical compared with Tricortical syndesmosis fixation in ankle fractures. J Orthop Trauma 2010;24 : 17–23.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Významné anatomické dieloČlánek Luxační zlomeniny hlezna
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2012 Číslo 9- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Ultrasonografická palpace i peroperační a endoluminální metody – chirurgické pojetí zobrazovací technologie
- Abdominální komplikace u pacientů po implantaci mechanické srdeční podpory
- Vývoj operativy onemocnění jater a žlučových cest
- SILS apendektómia pre akútnu apendicitídu – dvojročné skúsenosti
- Farmakologické ovlivnění modelového aneuryzmatu břišní aorty – experiment na zvířeti, prvotní výsledky
- Významné anatomické dielo
- Divertikul veľkej kurvatúry žalúdka ako príčina anemizácie
- Zemřel profesor Bohumil Potrusil
- Obrovský gastrointestinální stromální tumor – kazuistika
- Luxační zlomeniny hlezna
- Luxační zlomeniny hlezna – nové pohledy na staré problémy
- Klasifikace luxačních zlomenin hlezna
- Poranění mediálních struktur hlezna
- Zlomeniny zadní hrany tibie u zlomenin hlezna
- Suprasyndesmální šroub u luxačních zlomenin hlezna
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Suprasyndesmální šroub u luxačních zlomenin hlezna
- Klasifikace luxačních zlomenin hlezna
- Poranění mediálních struktur hlezna
- Zlomeniny zadní hrany tibie u zlomenin hlezna
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání







