-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Metody chirurgické léčby stresové inkontinence po radikální prostatektomii
Surgical treatment of post prostatectomy incontinence
For several decades standard surgical treatment for patients with moderate to severe degree of incontinence has been an implantation of artificial urinary sphincters. Complication rate and possibility of surgical revision in patients with artificial urinary sphincter is relatively high and manual dexterity of patients for operating the system is demanded. That is why minimally invasive methods (sling procedures) are being used more often at present. Sling procedures seem to be suitable alternative for patients with mild to moderate degree of incontinence. They can also be used for severe degree of incontinence in patients preferring minimally invasive surgery although they have slightly inferior results. Implantation of periurethral bulking agents is suitable only for selected groups of patients as the long term results are not satisfying. High complication rate has been reported after adjustable balloon system implantation and therefore more data is needed to acquire. Implantation by means of transrectal ultrasound probe decreases the number of these complications. Stem cell therapy is not recommended at present.
Keywords:
incontinence – radical prostatectomy – artificial urinary sphincter – sling
Autoři: R. Zachoval; M. Záleský; V. Borovička; P. Holý
Působiště autorů: Primář: Doc. MUDr. Roman Zachoval, Ph. D. ; Urologické oddělení Thomayerovy nemocnice, Praha
Vyšlo v časopise: Prakt. Lék. 2014; 94(3): 120-125
Kategorie: Z různých oborů
Souhrn
Chirurgickou léčbu je doporučeno provádět v případě selhání konzervativní terapie, avšak minimálně s odstupem 6–12 měsíců od radikální prostatektomie. Standardním operačním řešením byla pro pacienty se středním a těžkým stupněm inkontinence po několik dekád implantace umělého svěrače uretry. Riziko komplikací a operačních revizí je však u umělého svěrače v dlouhodobém sledování významné a od pacientů je k jeho obsluze vyžadována určitá manuální zručnost. Proto je v současné době pozorován trend směřující k výběru minimálně invazivních metod, které představují především slingové operace. Slingové operace se zdají být vhodnou alternativou u pacientů s mírným a středním stupněm inkontinence. Slingy mohou být rovněž použity u pacientů s těžkým stupněm inkontinence, kteří preferují minimálně invazivní přístup, ovšem za cenu nižší úspěšnosti léčby. Aplikace periuretrálních implantátů je vhodná pouze pro vybranou skupinu pacientů, tato léčba má v dlouhodobém sledování nízkou úspěšnost. Po implantaci adjustabilních balónkových systémů byl zjištěn vyšší výskyt komplikací, a proto k doporučení léčby touto metodou je třeba získat více dat. Implantace systému pomocí transrektální ultrazvukové sondy výskyt těchto komplikací snižuje. Terapie kmenovými buňkami není v současné době doporučena.
Klíčová slova:
inkontinence – radikální prostatektomie – umělý svěrač uretry – slingÚvod
Prevalence močové inkontinence u mužů dosahuje až 39 % a stoupá s věkem (20). Nejčastější příčinou stresové inkontinence u dospělých mužů je radikální prostatektomie, která je v současné době standardní léčbou lokalizovaného karcinomu prostaty (28). Inkontinence moči po radikální prostatektomii je nejobávanější komplikací tohoto výkonu s významným vlivem na kvalitu života pacientů. Vzhledem ke stále narůstajícímu počtu prováděných radikálních prostatektomií, narůstá i počet pacientů trpících pooperační stresovou inkontinencí. Nehledě na zlepšování operačních technik, je stresová inkontinence udávána u 5–48 % pacientů (20). Velké rozdíly v prevalenci inkontinence po radikální prostatektomii mohou být přičítány jak vlivu bias u hodnotícího lékaře, tak nedostatečnou standardizací pooperační inkontinence či kontinence (20, 30). Hodnocení kontinence po radikální prostatektomii může záviset na metodice hodnocení (např. zcela bez úniku, malý únik, ale bez použití absorpčních pomůcek, jedna absorpční pomůcka za den pro jistotu, použití dotazníků k hodnocení kontinence apod.), na charakteristice souboru pacientů (věk, BMI, délka uretry, velikost prostaty, předoperační stav kontinence, předoperační insuficience svěrače, předoperačně dysfunkce detruzoru) a na chirurgické technice (zkušenost operatéra, chirurgický přístup, technika operace) (19). Základní metodou léčby závažné stresové inkontinence moči po radikální prostatektomii je chirurgické řešení.
METODY CHIRURGICKÉ TERAPIE
Při neúspěchu konzervativní terapie (fyzioterapie svalstva pánevního dna) je u pacientů po radikální prostatektomii doporučeno provést léčbu chirurgickou (20), neexistuje však přesné doporučení ohledně jejího načasování. Kontinence se po radikální prostatektomii signifikantně zlepšuje po dobu 1 roku (7), podle některých studií dokonce až po dobu 2 let (18). Obecně lze říci, že chirurgická terapie má být indikována pouze v případě, že je stav inkontinence stabilní a žádné další konzervativní postupy nevedou ke zlepšení. Kandidáty chirurgické léčby je až 10 % pacientů po radikální prostatektomii.
Umělý svěrač uretry (obr. 1 a 2)
Obr. 1. Schéma složení a umístění umělého svěrače uretry (manžeta na bulbární uretře, pumpový systém ve skrotu a rezervoár tekutiny svěračového systému v podbřišku) 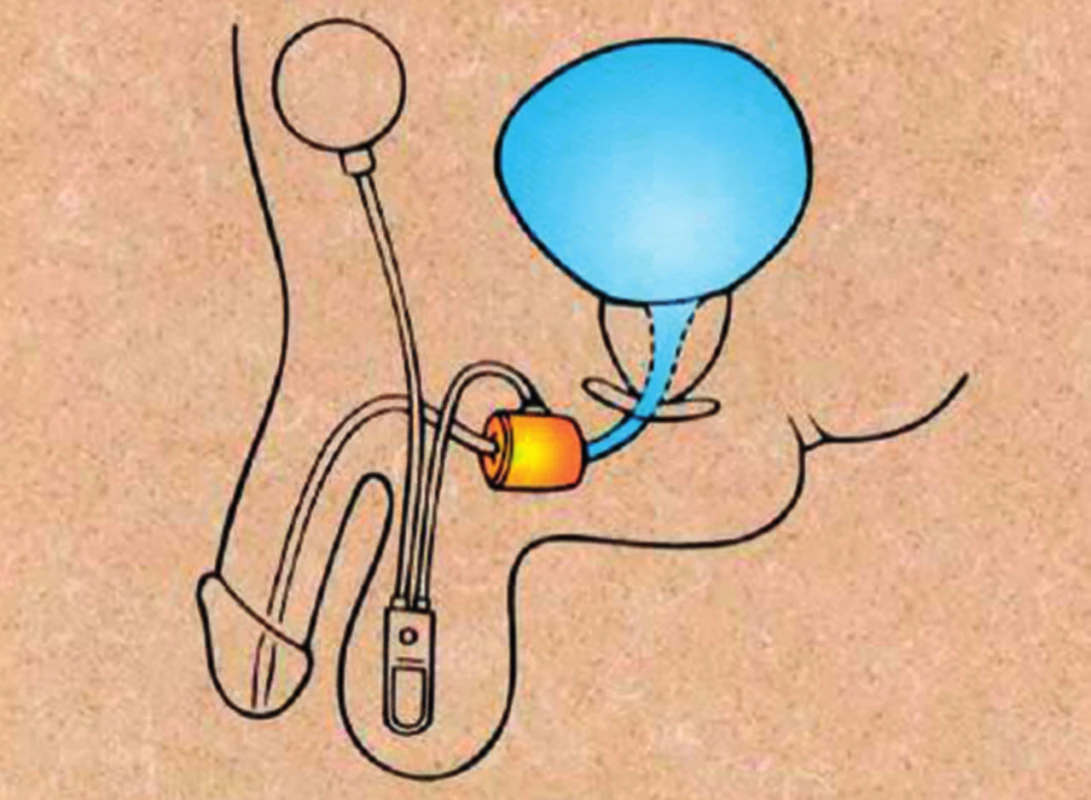
Obr. 2. Peroperační fotografie: umístění manžety umělého svěrače uretry na bulbární uretře 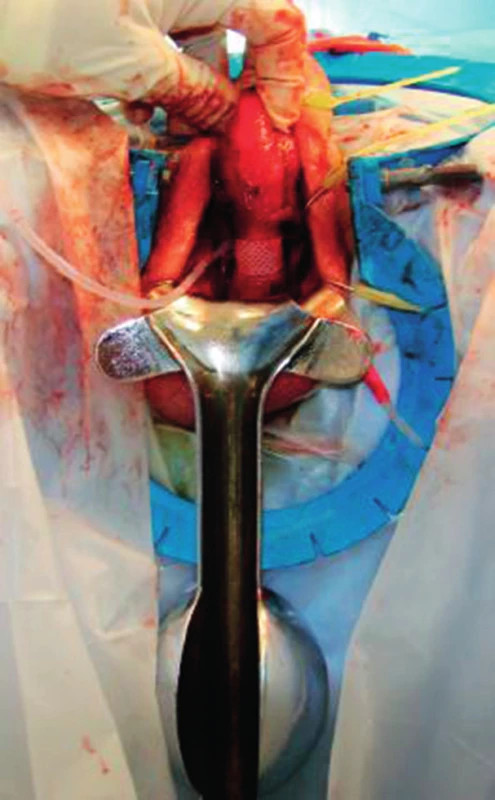
Podle doporučení Evropské urologické společnost (EAU) je umělý svěrač uretry (arteficial urinary sphincter – AUS) metodou volby u pacientů se středním a těžkým stupněm inkontinence po radikální prostatektomii (20). Úspěšnost této metody je ve srovnání s ostatními operačními metodami vyšší, včetně dlouhodobých výsledků, a dosahuje až 90 % (stupeň doporučení B, úroveň evidence 2) (20).
Do roku 2003 se k implantaci umělého svěrače používal pouze transskrotální přístup (31), od roku 2003 je využíván také perineální přístup. Nedávno provedená multicentrická studie prokázala, že kompletní vyléčení inkontinence je vyšší u perineálního přístupu (44 %) oproti transskrotálnímu přístupu (27 %) (14).
Implantace AUS u pacientů po radioterapii malé pánve, která u některých pacientů po radikální prostatektomii následuje, má nižší úspěšnost a vyšší výskyt komplikací spojených s operační revizí z důvodu infekce systému či jeho eroze do močové trubice (stupeň doporučení C, úroveň evidence 3) (12). Někteří autoři u pacientů po radioterapii doporučují ponechání delšího pooperačního období deaktivace systému umělého svěrače nebo ponechání nižšího tlaku v systému, avšak pro tato doporučení neexistují Evidence Based Medicine (EBM) data. Věk by neměl být vylučovacím kritériem pro implantaci umělého svěrače (22).
Nehledě na dobrou úspěšnost je však tato metoda značně finančně náročná a nese s sebou významné riziko pooperačních komplikací ve smyslu eroze uretry, mechanického selhání systému a jeho infekce. Frekvence operačních revizí pro mechanické selhání systému se pohybuje mezi 8–45 % a frekvence operačních revizí pro eroze uretry a infekce systému se pohybuje mezi 7–17 % (24). Pacienti k obsluze systému potřebují dobrou manuální zručnost. Přestože je úspěšnost AUS vysoká, vedly výše uvedené komplikace k vývoji dalších operačních metod léčby.
Slingy (smyčkové nebo páskové metody)
První implantace slingů pro léčbu mužské stresové inkontinence byly popsány již v šedesátých letech 20. století (2). Tyto slingy však nezískaly popularitu pro svoji nízkou úspěšnost a vysoký výskyt komplikací. V nedávné době bylo vytvořeno několik nových slingových systémů, které se jeví jako vhodná alternativa pro muže s mírným a středním stupněm inkontinence, kteří neprodělali radioterapii malé pánve (stupeň doporučení C, úroveň evidence 3) (20). V současné době neexistují EBM doporučení pro individuální použití různých slingových systémů.
Slingy kotvené ke skeletu
Jedná se o sling InVance (American Medical Systems, Minnesota, USA), což je neadjustabilní (jeho polohu nelze dodatečně upravovat) slingový systém, který tvoří široká polyesterová páska potažená silikonem, která je z perineálního přístupu umístěna na bulbární uretru, s cílem dosáhnout kompresi močové trubice. Páska je bilaterálně fixována třemi titanovými šrouby do ischiopubické oblasti pánevního skeletu (obr. 3).
Obr. 3. Schéma umístění pásky InVance na oblast bulbární uretry a její fixace ke stydkým kostem 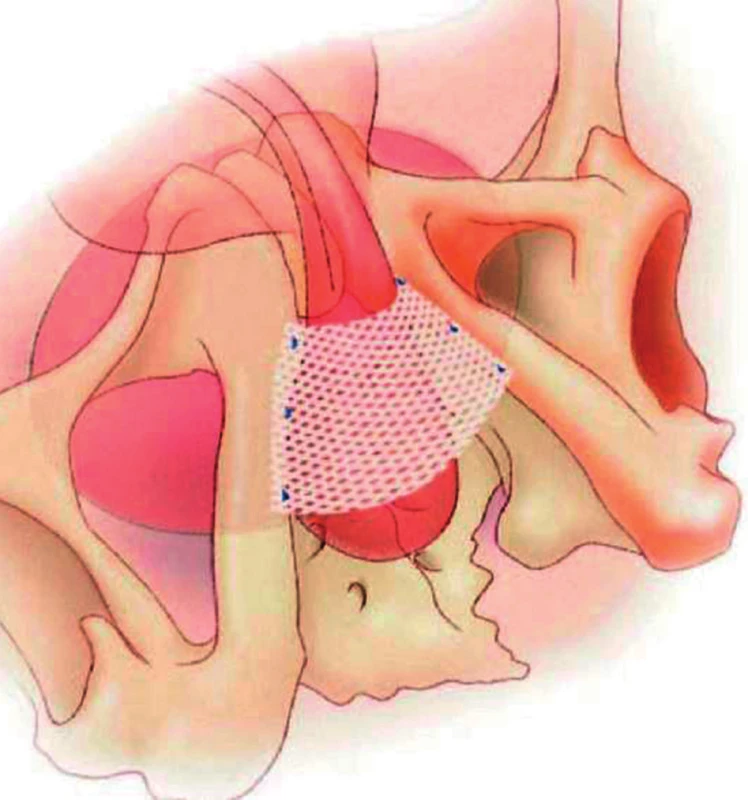
Tato metoda je ze současně používaných slingových metod nejstarší, a proto je k dispozici relativní dostatek dat s dobou sledování až 4 roky. Úspěšnost ve smyslu vyjádření počtu pacientů s mírným a středním stupněm inkontinence, kteří pooperačně nemusejí použít žádné inkontinentní pomůcky, se pohybuje mezi 36–65 % (5, 8). Pooperační bolesti se vyskytují až u 76 % pacientů, ale většině případů spontánně odezní během 3 měsíců po operaci. Mezi ostatní komplikace patří vzestup postmikčního rezidua (u 12 % pacientů), nutnost explantace pro infekci (u 15 % pacientů) a dislokace ukotvení slingu do skeletu (u 5 % pacientů). U pacientů po radioterapii malé pánve bylo pozorováno selhání až v 85 % případů (9), ale následná léčba pomocí umělého svěrače uretry vykazovala dobré výsledky (6).
Adjustabilní slingy
V současné době jsou využívání tři adjustabilní slingové systémy: Argus (Promedon, Córdoba, Argentina), Remeex (Neomedic, Barcelona, Španělsko) a ATOMS (A.M.I., Feldkirsch, Rakousko). Centrální část pásky se umisťuje na bulbární uretru a pásky jsou jehlovou metodou zaváděny do suprapubické nebo obturátorové oblasti. Pomocí tahu pásky lze centrální části pásek v pooperačním průběhu adjustovat podle perzistence inkontinence nebo výskytu vyprazdňovacích mikčních obtíží.
Argus sling je tvořen páskou, která má v centrální části skiaskopicky kontrastní polštářek ze silikonové pěny, který vytváří měkkou kompresi bulbární uretry (obr. 4 a 5). Silikonové pásky systému jsou tvořeny konusovitými elementy, které umožňují adjustaci pásky pomocí jejich provlékání do tenkých kroužků umístěných suprapubicky na fascii přímých svalů břišních nebo do obturátorové oblasti na fascii obturátorových svalů. Zdá se, že obturátorový přístup může být výhodou u obézních pacientů. Úspěšnost metody je u pacientů s mírným a středním stupněm inkontinence až 79 % a adjustaci je nutné použít u 39 % pacientů (16). Z komplikací se může vyskytovat bolest v oblasti perinea u 15 % pacientů a nutnost explantace pro infekci systému nebo jeho erozi do močové trubice či močového měchýře je u 8–12 %. Implantace umělého svěrače po selhání Argus slingu vykazuje dobré výsledky (16).
Obr. 4. Adjustabilní páska Argus 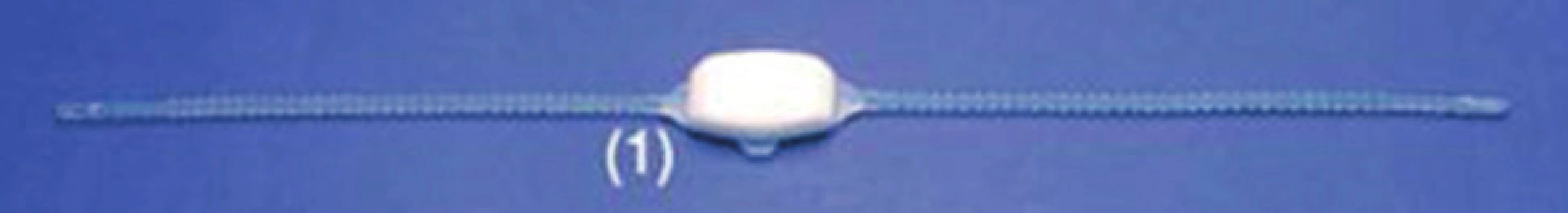
Obr. 5. Peroperační fotografie: umístění pásky Argus na oblast bulbární uretry 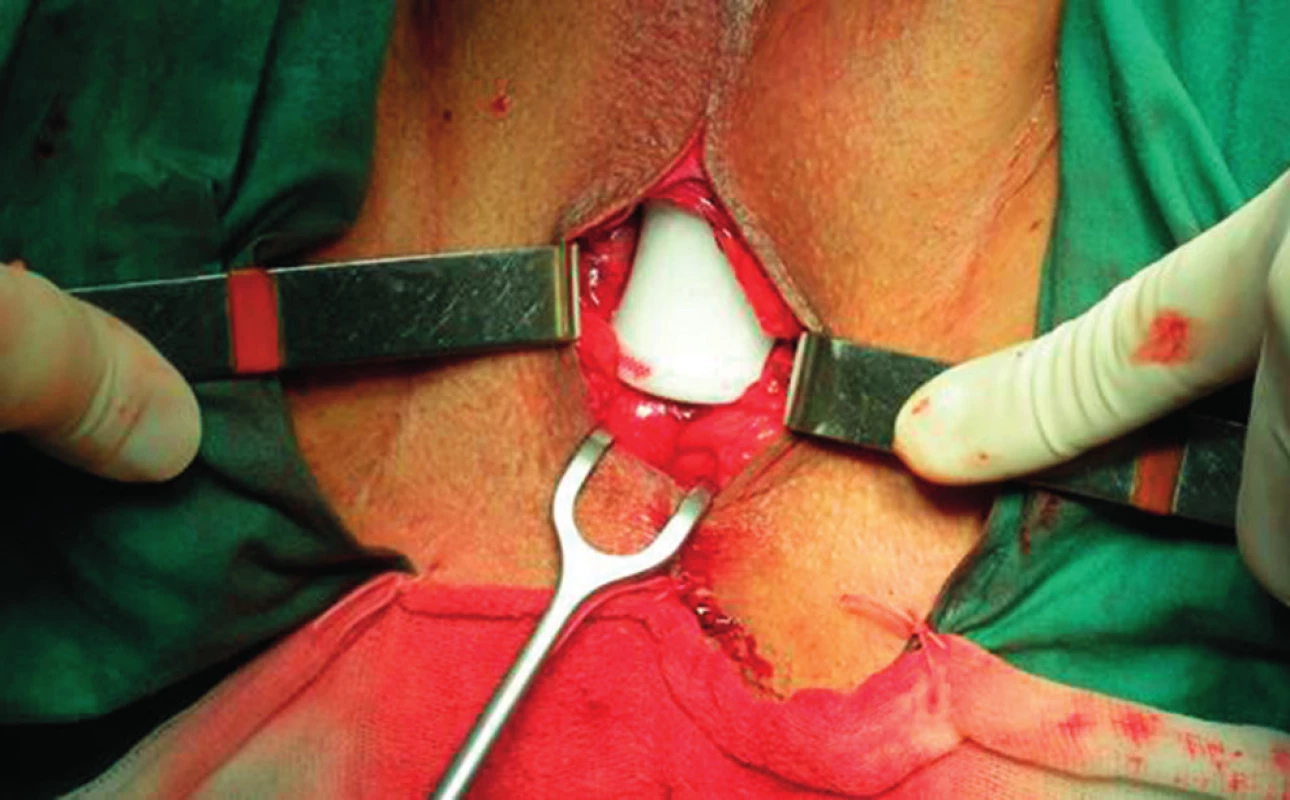
Reemex systém tvoří síťovitá páska umístěná na bulbární uretru, která je na obou stranách spojena s monofilamentními vlákny, která jsou vyvedena do suprapubického prostoru a fixovány ke speciálnímu mechanickému regulátoru. Šroubovacím instrumentem lze v mechanickém regulátoru pomocí utahování vláken pooperačně adjustovat kompresi bulbární uretry (obr. 6). Výsledky této metody jsou srovnatelné s Argus slingem, avšak většina pacientů potřebuje alespoň jednu adjustaci systému (3, 16). Peroperačně může dojít k traumatizaci močového měchýře až u 11 % pacientů. K explantaci systému z důvodu infekce nebo uretrální eroze dochází až u 12 % pacientů a výskyt pooperační bolesti v perineální oblasti je vysoký. V současné době neexistují data týkající se implantace umělého svěrače v případě selhání léčby Reemex systémem.
Obr. 6. Schéma složení a umístění adjustabilní pásky Reemex (páska uložená na bulbární uretře, od které jdou vlákna k šroubovacímu systému v podbříšku) 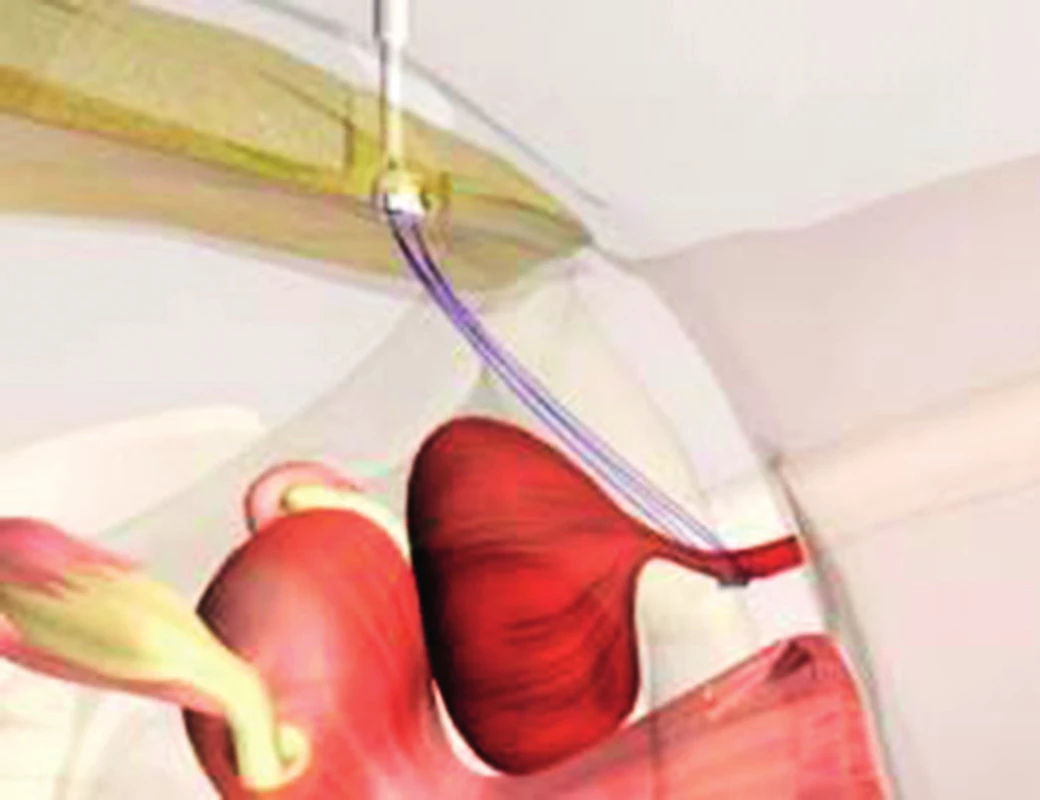
Systém ATOMS (Adjustable TransObturator Male Sling) se skládá ze silikonového adjustabilního polštářku, který je hadičkou spojen s portem v inguinální oblasti. Tímto portem je možné náplň polštářku, který je z perineálního přístupu uložen na bulbární uretru, adjustovat. Polštářek je po stranách spojen s polypropylenovými páskami, které se transobturátově zavádějí a obtáčejí kolem spodního raménka kosti stydké, což brání dislokaci systému (obr. 7 a 8). Nedávno publikovaná evropská multicentrická studie prokázala úspěšnost metody u 92 % pacientů (63 % pacientů zcela kontinentních, 29 % pacientů zlepšeno), z toho 34 % pacientů prodělalo radioterapii malé pánve, při sledování 18 měsíců. Explantaci systému pro infekci bylo nutné provést u 4 % pacientů, přechodné bolesti v oblasti perinea a skrota udávalo 68 % pacientů, jiné závažné komplikace se nevyskytly (15).
Obr. 7. Adjustabilní páska ATOMS a instrumentárium k jejímu zavedení 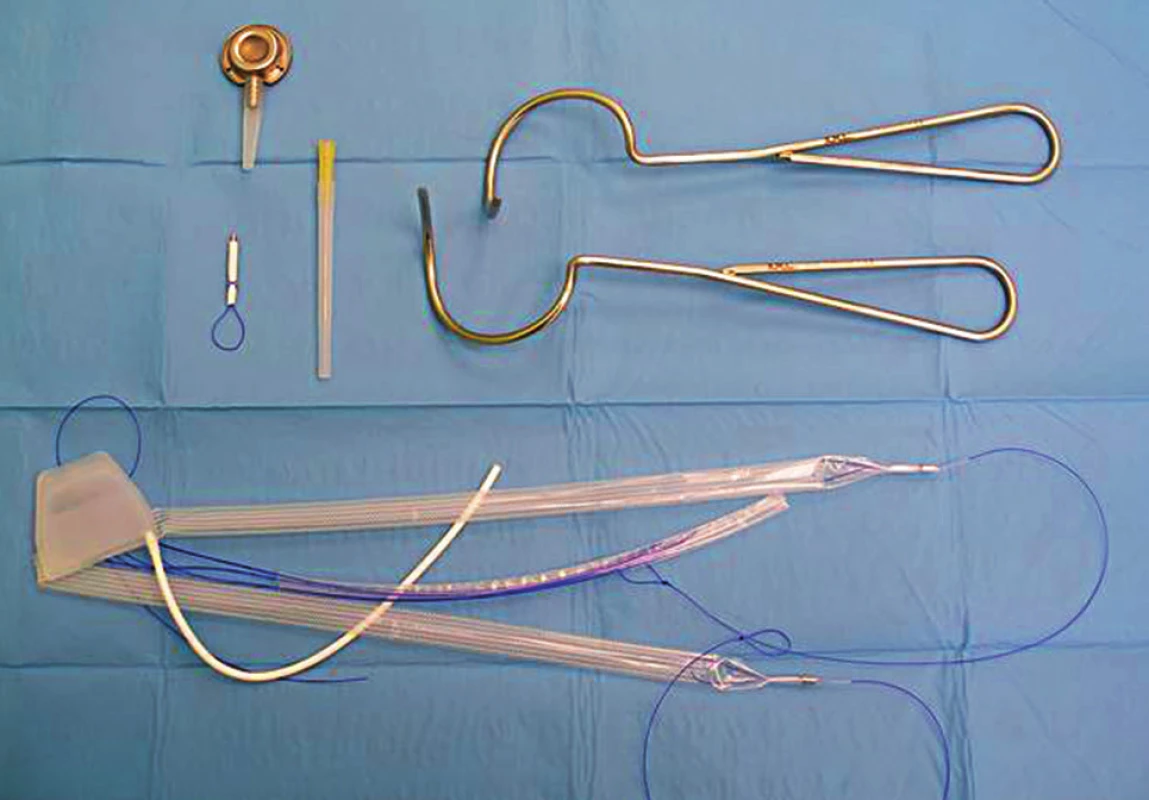
Obr. 8. Peroperační fotografie: umístění adjustabilní pásky ATOMS na bulbární uretru 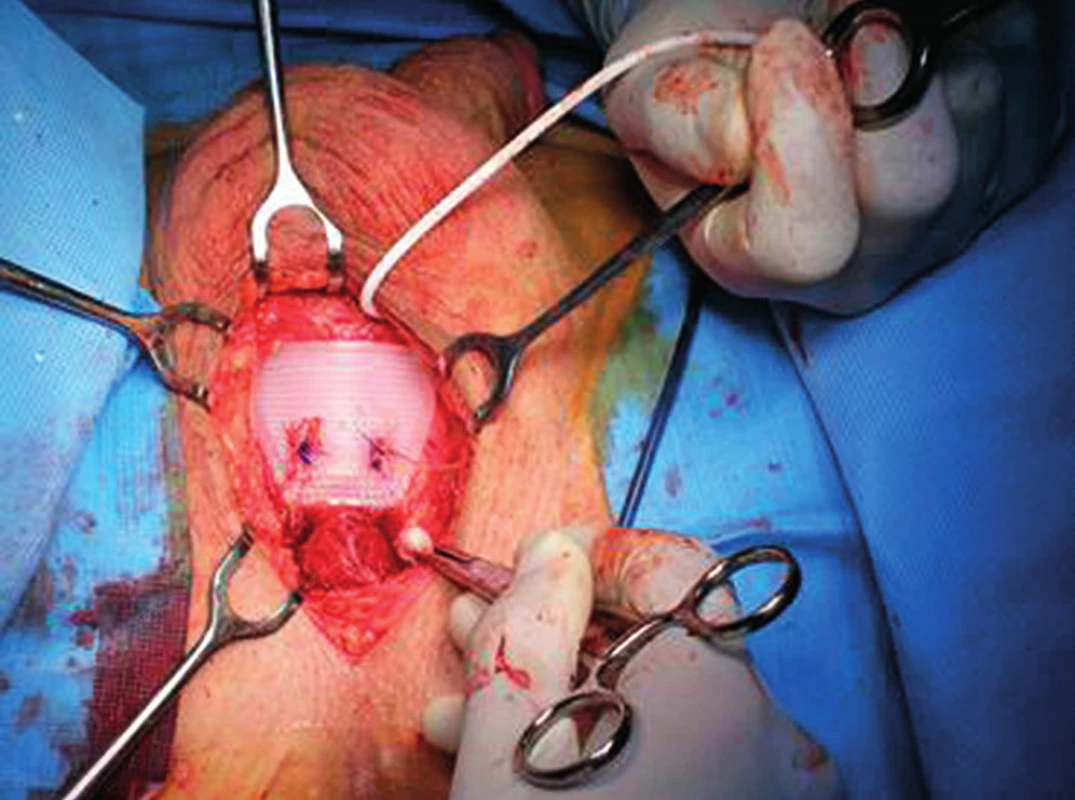
Retrouretrální slingy
Jedná se o AdVance sling (American Medical System, Minnesota, USA), jehož mechanismus účinku je podle autorů založen na znovuzískání správné anatomické polohy oblasti svěrače a zadní uretry poté, co po radikální prostatektomii dochází k poklesu těchto struktur a rozvolnění jejich závěsného aparátu (25) (obr. 9). Prediktory úspěšnosti výkonu jsou tedy zvýšená mobilita pánevního dna a příznivá funkce sfinkteru (26). Úspěšnost terapie (pacient bez nutnosti používání inkontinenčních pomůcek) při době sledování alespoň 1 rok dosahuje 70 % (27), u pacientů po radioterapii klesá na 25–53 % (4). Mezi nejčastější komplikace patří pooperační retence moči vyžadující katetrizaci (až u 21 % pacientů), infekce a trvalá bolest v oblasti perinea (1).
Obr. 9. Schéma složení a umístění retrouretrální pásky AdVance (páska uložená na bulbární uretře, která je vyvedená transobturátorově na vnitřní stranu stehen) 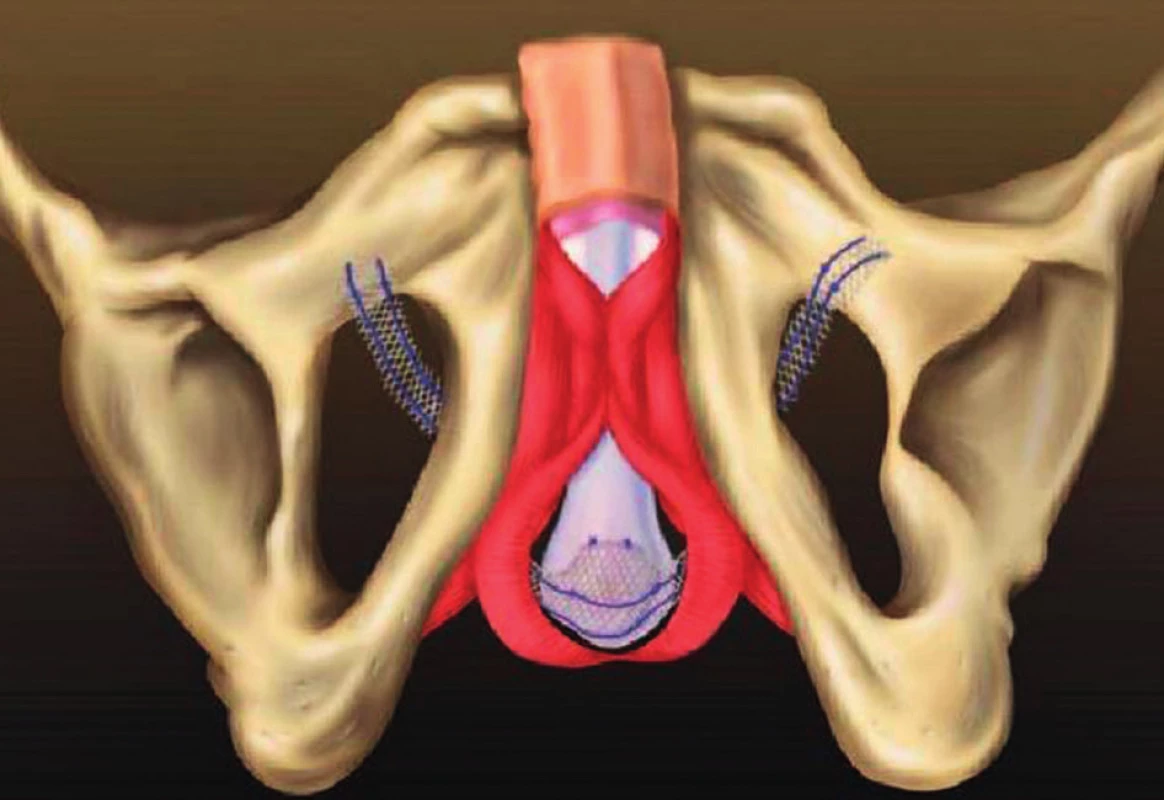
Systém ProACT
Systém ProACT (Uromedica, Plymouth, USA) byl do klinické praxe zaveden v roce 2001. Skládá se ze dvou adjustabilních balónků, které se jehlovou metodou zavedou oboustranně do oblasti hrdla močového měchýře. Balónky jsou hadičkami spojeny s titanovými porty ve skrotu, kterými lze upravovat náplň v balóncích, a měnit tak i míru komprese uretry (obr. 10 a 11). Úspěšnost metody (pacient bez nutnosti používat inkontinentní pomůcky) je až 67% (10), ale většinou je třeba provést několik adjustací systému. Výskyt komplikací je poměrně vysoký (10–30 %), většinou jde o erozi uretry, deflaci systému, migraci balónků a infekci. Implantace se většinou provádí za ultrazvukové kontroly transrektální sondou (13). U pacientů po radioterapii úspěšnost metody klesá a množství komplikací stoupá. V současné době není k dispozici dostatek EBM dat k vytvoření validního doporučení pro aplikaci systému ProACT (stupeň doporučení D, úroveň evidence 4) (20).
Obr. 10. Systém ProACT (adjustabilní balónkový systém implantovaný jehlovou metodou bilaterálně do oblasti bulbární uretry) 
Obr. 11. Rentgenový snímek malé pánve: oboustranně je v oblasti bulbární uretry patrný kontrastní látkou naplněný systém ProACT 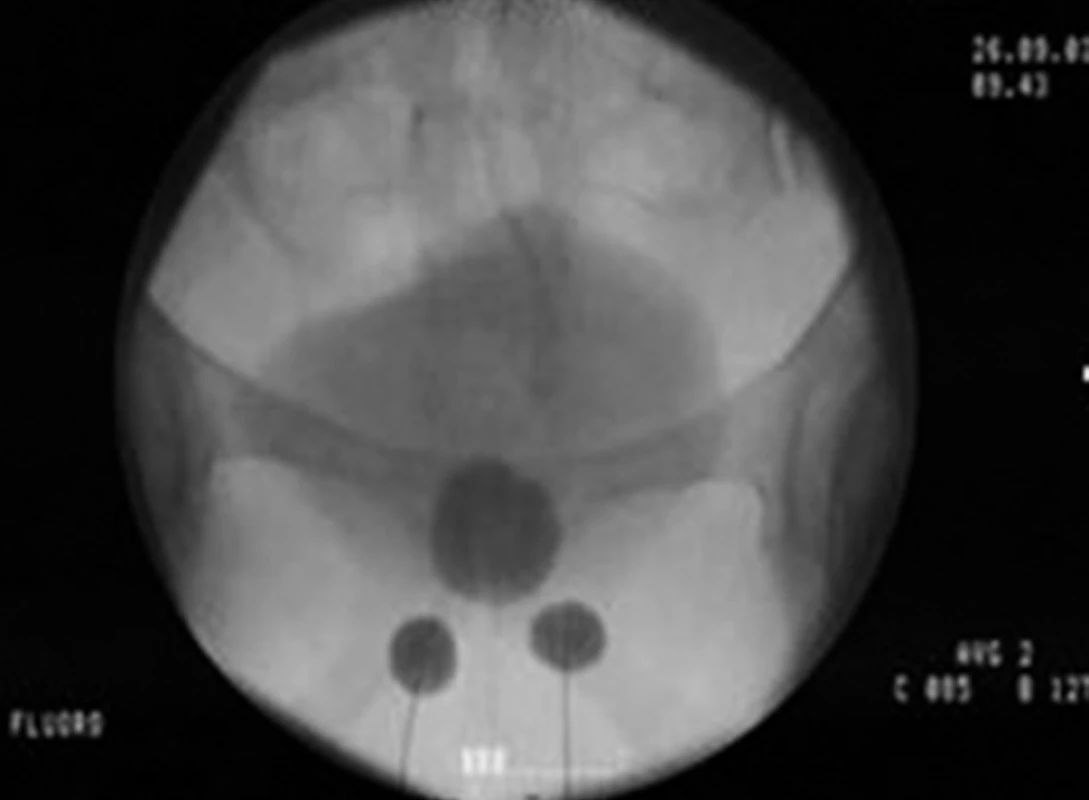
Periuretrální implantáty
Jako periuretrální implantáty neboli „bulking agents“ (látky, které v lumen močové trubice v oblasti uretrálního sfinkteru vytvoří vyboulení) byla vyzkoušena celá řada látek: kolagen, teflon, silikon, autologní tuk, autologní chondrocyty, dextranomer kyseliny hyaluronové, pyrolytické karbonové mikrosféry a polydimethylsiloxan (obr. 12). V současné době se nejvíce užívají dextranomer kyseliny hyaluronové a polydimethylsiloxan, protože vykazují nejmenší míru migrace z místa aplikace do jiných orgánů (29). Selhání při léčbě mužské stresové inkontinence po radikální prostatektomii se pohybuje kolem 50 % a účinnost významně klesá s časem. Srovnávací studie jednoznačně prokázaly vyšší účinnost léčby při implantaci AUS (75 % proti 20 %) nebo systému InVance (70 % oproti 20%) ve srovnání s periuretrálními implantáty (23). Pro zlepšení úspěšnosti terapie je často nutná opakovaná aplikace (17), avšak tímto způsobem indukované zánětlivé změny mohou negativně ovlivnit elasticitu tkání a způsobit syndrom tzv. zmrzlé uretry. Výsledky terapie pomocí AUS při selhání terapie periuretrálními implantáty však nejsou horší než při primárním řešení (11). O léčbě mužské stresové inkontinence po radikální prostatektomii periuretrálními implantáty neexistuje dostatečné množství EBM dat a ze stávajících informací vyplývá, že počáteční úspěšnost rychle klesá s časem. Periuretrální implantáty by měly být užívány pouze u vybraných pacientů s lehkou inkontinencí (stupeň doporučení C, úroveň evidence 3) (20).
Obr. 12. Peroperační endoskopické fotografie oblasti proximální uretry a hrdla močového měchýře, na nichž je patrný mechanismus účinku periuretrálních implantátů – obturace močové trubice 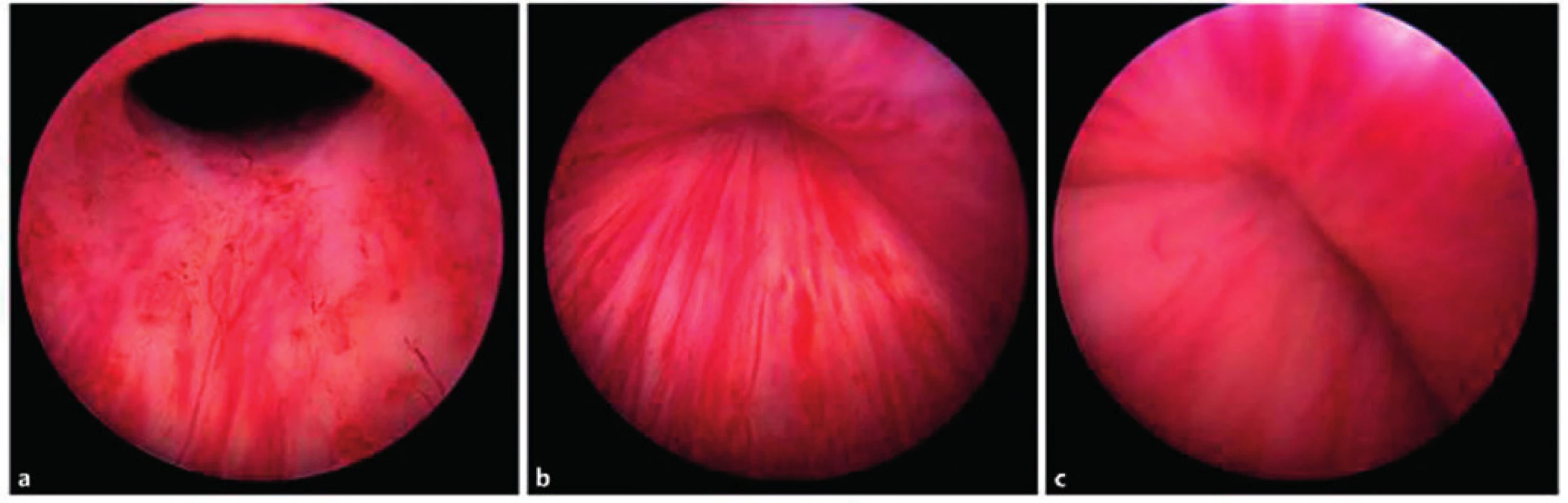
Terapie kmenovými buňkami
Ačkoliv byly výsledky počátečních studií používajících injekce autologních myoblastů a fibroblastů do oblasti uretrálního svěrače slibné (21), pozdější studie tyto výsledky nepotvrdily. V současné době není terapie mužské stresové inkontinence kmenovými buňkami doporučena.
ZÁVĚR
Doporučené postupy k léčbě stresové inkontinence po radikální prostatektomii podávají pouze obecné informace bez vztahu ke stupni a závažnosti inkontinence.
Chirurgickou léčbu je doporučeno provádět v případě selhání konzervativní terapie, avšak minimálně s odstupem 6–12 měsíců od radikální prostatektomie. Standardním operačním řešením byla pro pacienty se středním a těžkým stupněm inkontinence po několik dekád implantace umělého svěrače uretry. Riziko komplikací a operačních revizí je však u umělého svěrače v dlouhodobém sledování významné a od pacientů je k jeho obsluze vyžadována určitá manuální zručnost. Proto je v současné době pozorován trend směřující k výběru minimálně invazivních metod, které představují především slingové operace. V budoucnosti by se z nich měly uplatnit pouze ty metody, které přinášejí alespoň stejnou úspěšnost léčby jako umělý svěrač. Slingové operace se zdají být vhodnou alternativou u pacientů s mírným a středním stupněm inkontinence. Slingy mohou být rovněž použity u pacientů s těžkým stupněm inkontinence, kteří preferují minimálně invazivní přístup, ovšem za cenu nižší úspěšnosti léčby. Všechny v současné době používané slingové metody, kromě retrouretrálního slingu, jsou implantovány do oblasti přední bulbární uretry a jejich mechanismem účinku je komprese uretry. Výhodou adjustabilních slingů je možnost snížení komprese uretry na nejnižší možnou úroveň, což redukuje výskyt komplikací a umožňuje normální mikci bez postmikčního rezidua. Retrouretrální sling restauruje normální anatomické poměry v malé pánvi do stavu před radikální prostatektomií a umožňuje tak adekvátní funkci jinak suficientního svěrače močové trubice.
Aplikace periuretrálních implantátů je vhodná pouze pro vybranou skupinu pacientů, tato léčba má v dlouhodobém sledování nízkou úspěšnost.
Po implantaci adjustabilních balónkových systémů byl zjištěn vyšší výskyt komplikací, a proto k doporučení léčby touto metodou je třeba získat více dat. Implantace systému pomocí transrektální ultrazvukové sondy výskyt těchto komplikací snižuje.
Terapie kmenovými buňkami není v současné době doporučena.
Pro získání dalších doporučení ohledně léčby stresové inkontinence po radikální prostatektomii bude nutné provést více prospektivních randomizovaných studií, jasně definovat tento typ inkontinence a lépe porozumět patofyziologickým mechanismům vedoucím ke vzniku inkontinence.
ADRESA PRO KORESPONDENCI:
doc. MUDr. Roman Zachoval, Ph.D.
Urologické oddělení Thomayerovy nemocnice
Vídeňská 800, 140 59 Praha 4
e-mail: roman.zachoval@ftn.cz
Zdroje
1. Bauer RM, Mayer ME, May F, et al. Complication of the AdVance transobturator male sling in the treatment of male stress urinary incontinence. Urology 2010; 75 : 1494–1498.
2. Berry J. New procedure for correction of urinary incontinence: a preliminary report. J Urol 1961; 85 : 771–775.
3. Campos-Fernandes JL, Timsit MO, Parapel P, et al. REMEEX: A possible treatment option in selected cases of sphincter incompetence. Prog Urol 2006; 16 : 184–191.
4. Cornu J-N, Sebe P, Ciofu C, et al. The AdVance transobturator male sling for postprostatectomy incontinence: clinical results of a prospective evaluation after a minimum follow-up of 6 months. Eur Urol 2009; 56 : 923–927.
5. Fassi-Fehri H, Badet I, Cherass A, et al. Efficacy of the InVance male sling in men with stress urinary incontinence. Eur Urol 2007; 51 : 498–503.
6. Fisher MB, Aggarwal N, Vuruskan H, Singla AK. Efficacy of artificial urinary sphincter implantation after failed bone-anchored male sling for postprostatectomy incontinence. Urology 2007; 70 : 942–944.
7. Galli, S, Simonato, A, Bozzola A, et al. Oncologic outcome and continence recovery after laparoscopic radical prostatectomy: 3 years’ follow-up in a „second generation center“. Eur Urol, 2006; 49 : 859–865.
8. Giberti C, Gallo F, Schenone M, Cortese P. The bone-anchor suburethral synthetic sling the treatment of iatrogenic male incontinence: subjective and objective assessment after 41 months of mean follow-up. World J Urol 2008; 26 : 173–178.
9. Giberti C, Gallo F, Schenone M, et al. The bone anchor suburethral synthetic sling for iatrogenic male incontinence: critical evaluation at a mean 3-year followup. J Urol 2009; 181 : 2204–2208.
10. Gilling PJ, Bell DF, Wilson LC, et al. An adjustable continence therapy device for treating incontinence after prostatectomy: a minimum – year follow-up. BJU Int 2008; 102 : 1426–1430.
11. Gomes CM, Broderick GA, Sanchez-Ortiz RF, et al. Artificial urinary sphincter for post-prostatectomy incontinence: impact of prior collagen injection on cost and clinical outcome. J Urol 2000; 163 : 87–90.
12. Gomha MA, Boone TB. Artificial urinary sphincter for post-prostatectomy incontinence in men who had prior radiotherapy: a risk and outcome analysis. J Urol 2002; 167 : 591–596.
13. Gregori A, Simonato A, Lissiani A, et al. Transrectal ultrasound guided implantation of the ProACT adjustable continence therapy system in patients with post-radical prostatectomy stress urinary incontinence: a pilot study. J Urol 2006; 176 : 2109–2113.
14. Henry GD, Graham SM, Cornall RJ, et al. A multicenter study on the perineal versus penoscrotal approach for implantation of an artificial urinary sphincter: cuff size and control of male stress urinary incontinence. J Urol 2009; 182 : 1404–1409.
15. Hoda MR, Primus G, Fischereder K, et al. Early results of a European multicentre experience with a new self-anchoring adjustable transobturator system for treatment of stress urinary incontinence in men. BJU Int 2013; 111 : 296–303.
16. Hubner WA, Gallistl H, Rutkowski M, Huber ER. Adjustable bulbourethral male sling: experience after 101 cases of moderate-to-severe male stress urinary incontinence. BJU Int 2011; 107 : 777–782.
17. Imamoglu MA, Tuygun C, Bakirtas H, et al. The comparison of artificial urinary sphincter implantation and endourethral macroplastique injection for the treatment of post-prostatectomy incontinence. Eur Urol 2005; 47 : 209–213.
18. Lepor H, Kaci L. The impact of open radical prostatectomy on continence and lower urinary tract symptoms: a prospective assessment using validated self-administered outcome instruments. J Urol 2004; 171 : 1216–1219.
19. Loughlin KR, Prasad MM. Post-prostatectomy urinary incontinence: a confluence of 3 factors. J Urol 2010; 183 : 871–877.
20. Lucas MG, Bedretdinova D, Bosch JLHR, et al. Guidelines on urinary incontinence. European Association of Urology 2013 [online]. Dostupné na: http://www.uroweb.org/gls/pdf/16052013Urinary_Incontinence_LR.pdf. [cit. 22-7-2013]
21. Mitterberger M, Marksteiner R, Margreiter E, et al. Myoblast and fibroblast therapy for post-prostatectomy urinary incontinence: 1-year followup of 63 patients. J Urol 2008; 179 : 226–231.
22. O’Connor RC, Nanigian DK, Patel BN, et al. Artificial urinary sphincter placement in elderly men. Urology 2007; 69 : 126–128.
23. Onur R, Singla A. Comparison of bone-anchored male sling and collagen implant for the treatment of male incontinence. Int J Urol 2006; 13 : 1207–1211.
24. Raj GV, Peterson AC, Toh KL. Webster GD. Outcomes following revisions and secondary implantation of the artificial urinary sphincter. J Urol 2005; 173 : 1242–1245.
25. Rehder P, Gozzi C. Transobturator sling suspension for male urinary incontinence including post-radical prostatectomy. Eur Urol 2007; 52 : 860–867.
26. Rehder P, Freiin von Gleissenthall G, Pichler R, Glodny B. The treatment of postprostatectomy incontinence with the retroluminal transobturator repositioning sling (Advance): lessons learnt from accumulative experience. Arch Esp Urol 2009; 62 : 860–870.
27. Rehder P, Metterberger MJ, Pichler R, et al. The 1 year outcome of the transobturator retroluminar repositioning sling in the treatment of male stress urinary incontinence. BJU Int 2010; 106 : 1668–1672.
28. Shamliyan TA, Wyman JF, Ping R, et al. Male urinary incontinence: prevalence, risk factors, and preventive interventions. Rev Urol 2009; 11 : 145–165.
29. Stenberg A, Larsson E, Lindholm A, et al. Injectable dextranomer-based implant: histopathology, volume changes and DNA-analysis. Scand J Urol Nephrol 1999; 33 : 355–361.
30. Wei JT, Montie JE. Comparison of patients’ and physicians’ rating of urinary incontinence following radical prostatectomy. Semin Urol Oncol 2000; 18 : 76–80.
31. Wilson SK, Delk J, Henry GD, Siegel AL. New surgical technique for sphincter urinary control system using upper transverse scrotal incision. J Urol 2003; 169 : 261–264.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek CYKLUS ODBORNÝCH SEMINÁŘŮČlánek Psychiatrické minimumČlánek MUDr. Karel HanfČlánek Jubilanti
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2014 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Bolest v obličeji: rinosinusitida nebo jiná příčina?
- Metody chirurgické léčby stresové inkontinence po radikální prostatektomii
- „Vakcína na alergii“ v ordinaci praktického lékaře
- Dětské otravy – zkušenosti Toxikologického informačního střediska v Praze
- Počty HIV/AIDS prudce rostou – problémy přibývají
- Výsledky Adamsova testu skoliotického zakřivení páteře u žáků základních škol
- XXI. BRNĚNSKÉ DNY PRAKTICKÉHO LÉKAŘSTVÍ
- Ošetřování hemoroidů na III. chirurgické klinice – patnáctileté zkušenosti
- CYKLUS ODBORNÝCH SEMINÁŘŮ
- Kolorektální karcinom a obezita
- Povinnosti ošetřujícího lékaře v nemocenském pojištění
- Psychiatrické minimum
- Bronchiektázie nesouvisející s cystickou fibrózou
- MUDr. Karel Hanf
- BANTAO – 11. kongres Spoločnosti balkánskych miest pre nefrológiu, dialýzu, transplantáciu a umelé orgány
- 197. zasedání výboru World Medical Association (WMA)
- Za doc. MUDr. Otakarem Kellerem, CSc.
- Jubilanti
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- „Vakcína na alergii“ v ordinaci praktického lékaře
- Dětské otravy – zkušenosti Toxikologického informačního střediska v Praze
- Bolest v obličeji: rinosinusitida nebo jiná příčina?
- Výsledky Adamsova testu skoliotického zakřivení páteře u žáků základních škol
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



