-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaDlouhodobé zkušenosti z monitorování jódového zásobení novorozenecké populace v České republice
Long-term experience from iodine intake monitoring in neonatal population in the Czech Republic
Neonatal population is in significantly higher risk of iodine deficiency (ID). Iodine saturation in newborns has been followed in the Czech Republic (CR) since 1991. In a pilot study in Prague 10 which included 50 neonates and their mothers, the median urinary iodine concentration observed on the 5th day after birth, revealed mild ID, according the WHO, UNICEF and the International Council for Control of Iodine Deficiency Disorders (ICCIDD). Grant supported study followed in 3 regions of CR (1993–95), ie. in Prague, Pribram and Ustí n. L. In each region ioduria, thyroid stimulating hormone (TSH), thyroxine (T4) measurements and thyroid ultrasound were performed in 50 neonates and their mothers. Median ioduria results were not consistent in three regions, varying from mild to middle ID. After extension of preventive measures, including recommendation of 100 μg of iodine/day in pregnant mothers, median ioduria values were close to normal in a study from 1997. Iodine saturation monitoring of neonatal population in CR has been initiated in 1996, using neoTSH method from neonatal screening for congenital hypothyroidism (SCH), according to WHO, ICCIDD and UNICEF. The adequate iodine saturation was evident if in less then 3% of newborns neoTSH was elevated in range 5,0–20,0 mIU/L. Blood samples were taken at 72–96 hours post partum (pp.). Since the year 2006 normal iodine intake, less than 3% of elevated neoTSH, was observed in newborns of CR until the end of September in 2009. Since October 1st 2009, new measures were introduced in neonatal screening in CR. Blood samples are taken earlier, ie. 48–72 hours pp. The percentage of newborns with neoTSH 5,0–20,0 mIU/L has doubled with earlier blood sampling and remained stable within this range during next years 2010–2013. The likely reason of this postpartum increase in neoTSH is associated with earlier sampling and intervention with after birth TSH elevation.
In conclusion:
neoTSH method for monitoring of iodine saturation in newborn population, using neoTSH 5,0–20,0 mIU/L from SCH, has been proven as an ideal method, reliable, cheap with easy organization in a long-term follow up. Earlier blood sampling (48–72 hours pp.) increased the upper range of normal iodine intake to 6% instead to 3% neoTSH (5,0–20,0 mIU/L) in newborn population of CR. Ongoing education, emphasizing iodine importance and its correct supply is crutial for pregnant and lactating mothers.Key words:
iodine deficiency in newborn population, disorders of mental development, preventive measures, monitoring, change in neoTSH monitoring with earlier sampling H.
Autoři: O. Hníková 1; H. Vinohradská 2; P. Dejmek 1; Al Taji E.klinika Dětí 1; Dorostu; Uk . Lf 3; Fn Královské Vinohrady; doc. MUDr. Prahapřednosta F. Votava, Ph.D.
Působiště autorů: Klinika dětí a dorostu, UK 3. LF a FN Královské Vinohrady, Prahapřednosta doc. MUDr. F. Votava, Ph. D. 1; Oddělení klinické biochemie, pracoviště Dětská nemocnice, MU LF a FN, Brnoprimář doc. MUDr. M. Dastych, CSc 2
Vyšlo v časopise: Čes-slov Pediat 2014; 69 (4): 228-233.
Kategorie: Původní práce
Souhrn
Sledování jódového zásobení novorozenecké populace, jedné z nejrizikovějších a nejvnímavějších věkových skupin k následkům jódového deficitu, bylo v České republice (ČR) zahájeno v roce 1991 pilotní studií v Praze 10. Mediány jodurií u 50 novorozenců a jejich matek byly 5. den po porodu v pásmu mírného jódového deficitu (ID). V grantové studii z let 1993–1995 ze tří oblastí ČR, tj. Prahy, Příbrami a Ústí nad Labem, bylo vyšetřováno vždy 50 novorozenců a jejich matek (jodurie, tyreoideu stimulující hormon (TSH), tyroxin (T4) a ultrazvuk štítné žlázy). Výsledky mediánů jodurií ukázaly ID nestejnoměrný, od mírného do středního stupně dle WHO, UNICEF a International Council for Control of Iodine Deficiency Disorders (ICCIDD). Rozšíření preventivních opatření v roce 1995 vedlo k významnému zvýšení mediánu jodurií (79,0 μg/L), blížícího se k normě pro novorozeneckou populaci (90,0 μg/L). Od roku 1996 je pro monitorování jódové dodávky v novorozenecké populaci ČR užíváno sledování neonatálního TSH (neoTSH) ze screeningu kongenitální hypotyreózy (SKH) dle doporučení WHO, ICCIDD a UNICEF. Při normální jódové dodávce by zvýšení neoTSH do pásma 5,0–20,0 mIU/L mělo být přítomno u méně než 3 % novorozenecké populace. Od roku 2006 jsme v ČR zaznamenávali normální jódovou dodávku a neoTSH 5,0–20,0 mIU/L u méně než 3 % novorozenecké populace, a to až do konce září 2009. Od 1. října 2009 byl zahájen časnější odběr krve pro novorozenecký screening; odběr byl posunut z původních 72–96 hodin na 48–72 hodin po porodu. Procento novorozenců s hodnotou neoTSH 5,0–20,0 mIU/L se zdvojnásobilo a v dalších letech (2010, 2011, 2012, 2013) je opět stabilní v tomto vyšším pásmu. Souvislost je zřejmě s poporodním zvýšením TSH, které ještě doznívá při časnějším odběru krve.
Hranici pro normální jódové zásobení novorozenecké populace je třeba posunout ze 3 % na 6 % novorozenců s koncentrací neoTSH v pásmu 5,0–20,0 mIU/L pro odběr suché kapky krve v době mezi 48. až 72. hodinou života. Permanentní edukace o jódové problematice a nutnosti navýšení jódové dodávky u těhotných a kojících matek je nezbytná.
Klíčová slova:
jódový deficit novorozenecké populace, poruchy mentálního vývoje, preventivní opatření, monitorování, změny hodnocení neoTSH při časnějším odběru screeningové suché kapky krveÚVOD
Jódový deficit (ID) patří mezi nejčastější příčiny mentální retardace celých populací. Provází lidstvo od nepaměti, ale řešit se začal až od druhé poloviny minulého století. Po epidemiologických studiích jódové situace u školních dětí a dospělých v různých místech naší planety i u nás se jód začal preventivně přidávat do kuchyňské soli v množství, které bylo potřebné pro dané oblasti. U nás to byl jodid draselný od r. 1947, s prováděcím nařízením od roku 1966 v množství 25 ± 10 mg/kg soli. Situace se významně zlepšila, ale ne zcela normalizovala, jak ukázaly revize výsledků epidemiologických studií koncem 20. století jinde i u nás [1]. Současně byla publikována pozorování nevratných poruch kognitivních funkcí u školních dětí, jejichž matky žily v době těhotenství v oblastech se středním nebo mírným jódovým nedostatkem, tzv. kognitivní endemická porucha školních dětí [2, 3]. Nemusí jít o ovlivnění všeobecného kognitivního projevu, ale jen určitých schopností při zpracování informací. Souvislost je s tzv. „kritickým obdobím“, kdy hormony štítné žlázy (ŠŽ) jsou nezbytné pro normální vývoj a růst centrálního nervového systému (CNS), tj. do 7 měsíců po porodu, s prodloužením do 3 let.
Jódové zásobení novorozenecké populace v ČR
Pilotní studie z Prahy 10, 1991–1992
Situaci jódového zásobení u novorozenců, jedné z nejrizikovějších populačních skupin vzhledem k následkům jódového deficitu, jsme u nás po prvé mapovali v tzv. „Pražské studii“ z obvodu Prahy 10, kdy jsme vyšetřovali rizikové skupiny dětí, včetně novorozenců ve věku 5 dnů z porodnického oddělení FNKV v r. 1991–1992 [4]. Medián jodurií (43,5 µg/L) u 50 novorozenců i jejich matek odpovídal pásmu mírného jódového deficitu dle hodnocení WHO, ICCIDD. Ve spolupráci s „Centrem podpory zdraví“ byl vydán první osvětový leták, určený těhotným a kojícím matkám.
Grantová epidemiologická studie ze tří oblastí ČR, 1993–1997
Následovala grantová epidemiologická studie ze tří oblastí ČR: Prahy, Příbrami a Ústí nad Labem [5]. Vždy u padesáti 5denních novorozenců a jejich matek bylo vyšetřováno několik parametrů: jodurie, TSH, T4, palpačně volum a ultrazvuk štítné žlázy (ŠŽ). Výsledky mediánů jodurií ukázaly nestejnoměrné zásobení mírného až středního stupně jódového deficitu u dětí i jejich matek. Nejnižší medián jodurií byl zaznamenán na Příbramsku (28,0 µg/L), bývalé oblasti endemické strumy. Po rozšíření preventivních opatření od roku 1995, včetně doporučení České pediatrické a Endokrinologické společnosti k podávání Jodidu 100, 1 tabl. denně, se při kontrole v roce 1997 situace významně zlepšila [6], ale ještě ne zcela normalizovala (tab. 1).
Tab. 1. Změny v mediánech jodurií (μgI/L) u novorozenců 5. den po porodu (1993–1997), ČR. 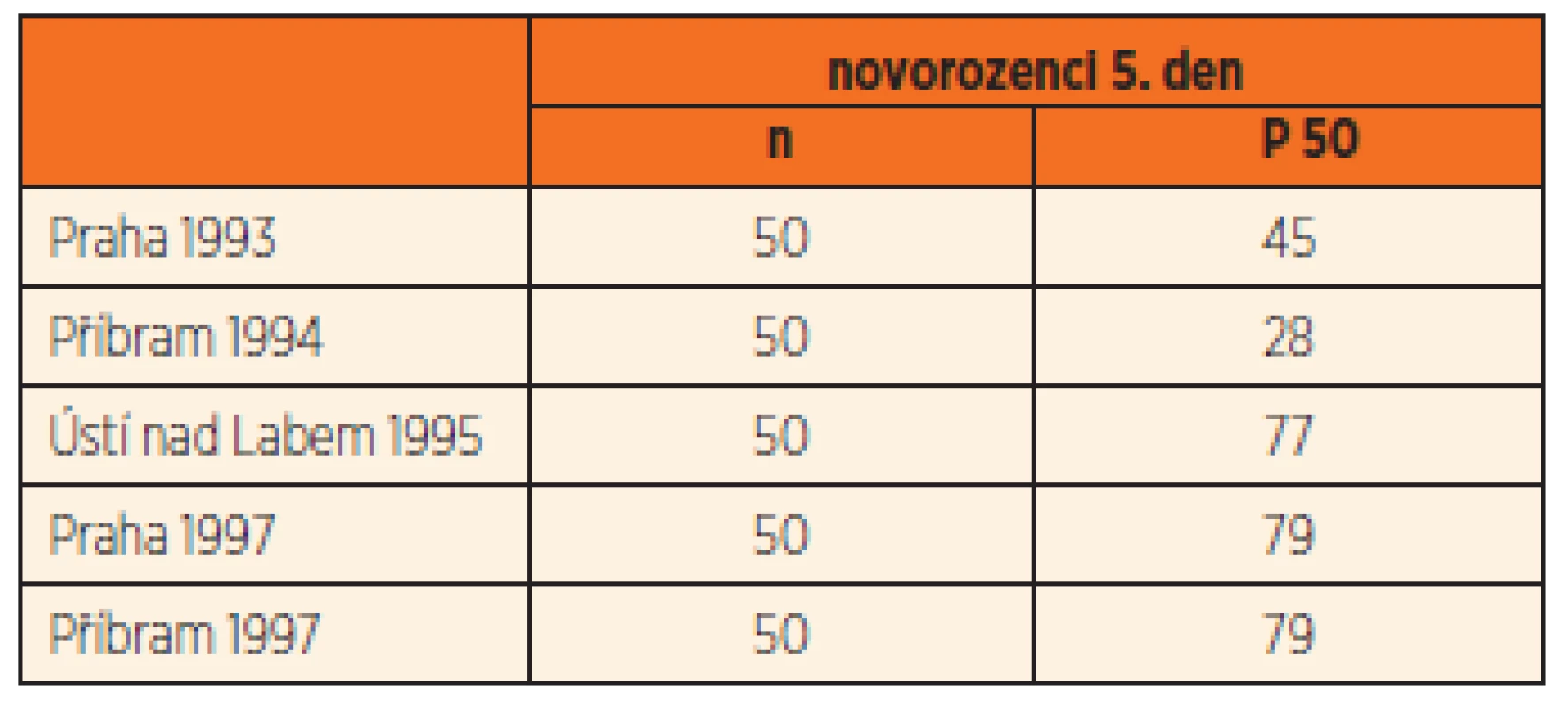
Změna metody novorozeneckého screeningu SKH v ČR, 1996–2009
Od roku 1996, kdy byla v ČR změněna metoda novorozeneckého screeningu kongenitální hypotyreózy (SKH) a místo radioimunologického stanovení celkového T4 bylo zavedeno fluoroimunometrické stanovení TSH, bylo možno monitorovat jódové zásobení novorozenecké populace metodou, využívající neonatálního TSH (neoTSH) dle doporučení WHO,UNICEF a ICCIDD z roku 1993. Při správné jódové dodávce by zvýšené neoTSH do pásma 5,0–20,0 mIU/L nemělo být přítomno u více než 3 % novorozenecké populace;20,0 mIU/L byla cut-off hodnota pro záchyt kongenitální hypotyreózy. Odběry byly prováděny 72–96 hodin po porodu [7]. Zvýšení procent pak určovala pásma jódového deficitu (tab. 2). Mírný jódový nedostatek u novorozenecké populace jsme v ČR zaznamenávali do roku 2005 včetně, s možnými následky poruchy kognitivních funkcí.
Tab. 2. Hodnoty neonatálníhoTSH podle stupně jódového deficitu (dle: Indicators for Assesing Iodine Deficiency Disorders. WHO, ICCIDD, UNICEF, 1994: 1–53). 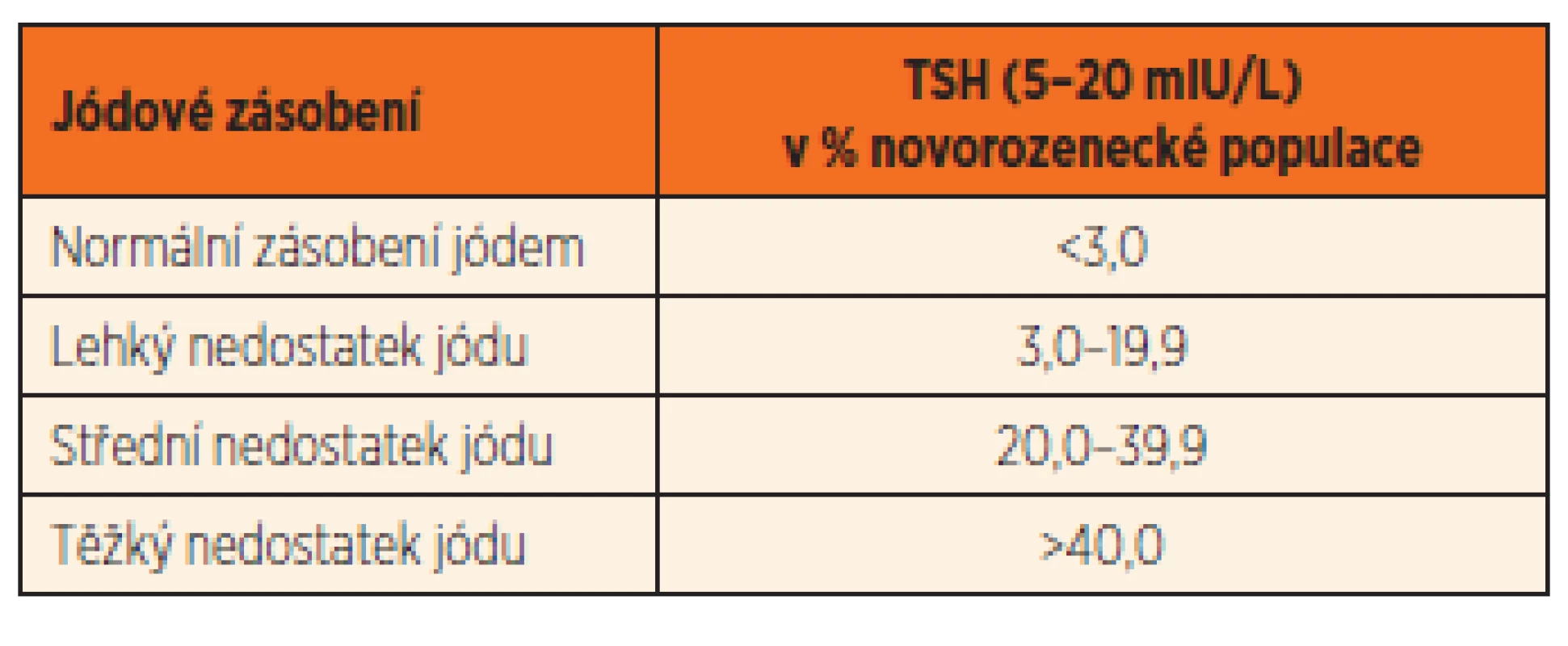
Od roku 2006 do konce září 2009 potvrzovaly výsledky z obou screeningových center stabilní stav, odpovídající normálnímu jódovému zásobení (graf 1). Nezastupitelnou roli přitom hrála permanentní osvětová činnost, vysvětlující nutnost navýšení jódové dodávky matkám v těhotenství, kterou si zajišťují samy. Dávka je skoro dvojnásobná (200–300 µg//den), než je požadavek u ostatní populace.
Graf 1. NeoTSH 5,0–20,0 mIU/L v letech 1996–2009 ze screeningových center v Praze a Brně. <em>Poznámka: rok 2009 zahrnuje výsledky pouze od 1. ledna do 30. září.</em> 
Změna doby odběru u novorozeneckých screeningů v ČRod 1. října 2009
Od 1. října 2009 byla provedena změna doby odběru u novorozeneckých screeningů, které byly rozšířeny o další choroby dle doporučení MZ ČR z 12. srpna 2009. Odběr je časnější, a sice už za 48–72 hodin po porodu. Ihned se ukázalo, že časnější odběry budou vyžadovat změnu v hodnocení normální jódové dodávky, vzhledem k ještě doznívajícímu zvýšení hladin TSH. Vlna TSH dosahuje záhy po porodu výšky až 100 mIU/L a vrací se k normě během řady hodin, stejně jako i hormony štítné žlázy. Může tedy ovlivnit hodnoty neoTSH, které jsou pak ve vyšším pásmu. Při srovnání výsledků neoTSH během roku 2009 v období od 1. ledna až do 30. září s odběry 72–96 hodin po porodu, kdy byly hodnoty pod 3 %, a výsledků od 1. října do 31. prosince 2009 s odběry 48–72 hodin po porodu je jasné, že došlo k téměř dvojnásobnému zvýšení procent neoTSH (tab. 3). V dalších letech, tj. 2010–2013, je situace opět stabilní, ale ve vyšším pásmu (graf 2), než tomu bylo před změnou odběrové doby.
Tab. 3. Změny procent hodnoty neoTSH 5,0–20,0 mIU/L v roce 2009. 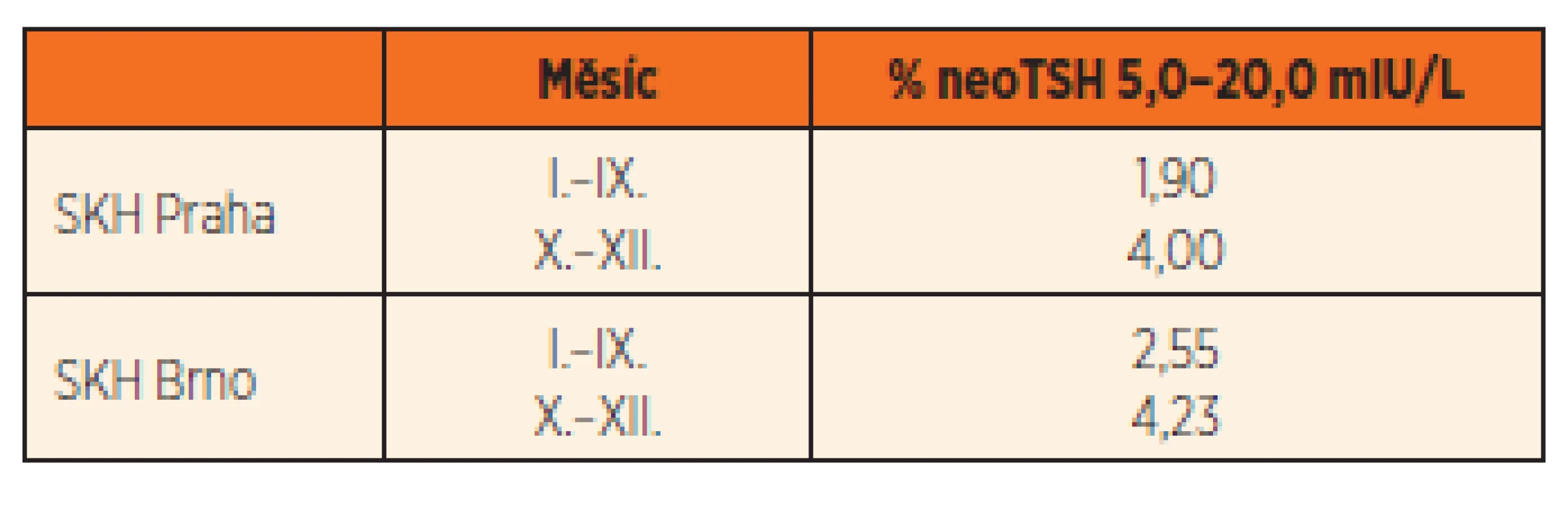
Graf 2. NeoTSH 5,0–20,0 mIU/L ze screeningových center v Praze a Brně v letech 2009–2013. <em>Poznámka: rok 2009 zahrnuje výsledky pouze od 1. října do 31. prosince.</em> 
Diskuse a závěr
Historický problém jódového deficitu v ČR je už v posledním desetiletí podle mezinárodních kritérií (WHO, ICCIDD, UNICEF) kompenzován, a to díky celé řadě preventivních opatření, která koordinuje Meziresortní komise pro řešení jódového deficitu v ČR při Státním zdravotním ústavu v Praze. Navždy ale zůstává skutečnost nedostatku přirozeného jódu v geologickém podloží naší republiky. Jediným řešením je snaha o trvalou kompenzaci, za přispění preventivních programů. Kromě suplementace jedlé soli tč. stabilnějším jodičnanem draselným 27 ± 7 mg/kg soli jde o spotřebu celé řady jódem obohacených potravin a potravinových doplňků, včetně těch, které jsou určeny těhotným a kojícím matkám. Platí i doporučení k podávání 100 µg jódu (Jodid 100) denně, kde dodávka potravou není dostatečně zaručená. Dominantním zdrojem jódu u nás je mléko a mléčné výrobky, a to v každém věku. Využití jódu z konzumace mořských produktů stále není v ČR významné. Stav jódové dodávky obyvatel je třeba permanentně monitorovat a reagovat na možnost nedostatečného, ale i nadměrného zásobení jódem [8]. Od roku 2000 je jodurie na populační úrovni, podle výsledků monitorování u obyvatel ve věku 6–65 let, v ČR v normě.
Sledování jódového zásobení novorozenecké populace vzhledem k následkům, zejména nevratným mentálním poruchám při jódovém deficitu, patří k požadavkům WHO, ICCIDD, UNICEF s cílem eradikace jódového deficitu na celé naší planetě.
Závěrem lze konstatovat, že pro způsob monitoringu jódové dodávky u novorozenecké populace je podle dlouhodobých zkušeností jiných i našich [9, 10, 11, 12] ideální metoda, využívající neoTSH 5,0–20,0 mIU/L z novorozeneckého SKH, která je spolehlivá a organizačně i ekonomicky nenáročná. V případě časnějších odběrů, tj. např. u nás t. č. 48–72 hodin po porodu, je však třeba posunout hodnocení jódové dostatečnosti do vyššího pásma. Místo cut-off point 3 % novorozenců s neoTSH 5,0–20,0 mIU/L by tomu odpovídala hodnota 6 %, jak bylo možno posoudit z výsledků během roku 2009 a která pak pokračovala v dalších letech. Při časnějším odběru ovlivňuje výsledky neoTSH kromě jiného i ještě doznívající vlna poporodního zvýšení TSH. V literatuře nebyla dosud podobná situace publikována.
K udržení současného stavu jódové situace naší populace, s výhledem zvýšení průměrného IQ do budoucna, bude třeba soustředěného úsilí pediatrů, gynekologů, praktických lékařů i pracovníků hygienické služby, spočívajícím zejména v permanentní osvětové činnosti s péčí a pozorností nejrizikovějším skupinám obyvatel, zejména těhotným a kojícím matkám a malým dětem [13].
Došlo: 19. 3. 2014
Přijato: 12. 4. 2014
prof. MUDr. Olga Hníková, CSc.
Klinika dětí a dorostu UK 3. LF
a FN Královské Vinohrady
Šrobárova 50
100 34 Praha 10
e-mail: olga.hnikova@fnkv.cz
Zdroje
1. Zamrazil V, Pohunková Z, Bednář J, et al. Současný stav jódového deficitu v ČR. Čas Lék čes 1992; 131 : 24–25.
2. Glinoer D, Labourer D, Delange F, et al. Maternal and neonatal thyroid functions in condition of marginally low iodine intake. In: Progress in Thyroid Research (Eds Gordon, Gross and Hennemann). Rotterdam: Baltzena, 1991 : 165–168.
3. Pharoah POD, Connoly KJ. Effects of maternal iodine supplementation during pregnancy. Arch Dis Child 1991; 66 : 145–147.
4. Hníková O, Zikmund J, Kračmar P, et al. Pilotní studie jódového zásobení u rizikových skupin obyvatelstva v Praze 10. Čes-slov Pediat 1994; 49 (9): 323–327.
5. Hníková O, Zikmund J, Janečková M, et al. Epidemiologická studie jódového zásobení u novorozeneců a jejich matek ze tří oblastí České republiky v letech 1993–1995. Čes-slov Pediat 1996; 51 (3): 131–141.
6. Hníková O, Hromádková M, Wiererová O, Bílek R. Kontrolní studie jódového zásobení novorozenců a jejich matek ze dvou oblastí ČR po třech letech nápravných opatření. Čas Lék čes 1999; 138 (9): 272–275.
7. Constante G, Grosso L, Ludovico O, et al. The statistical analysis of neonatal TSH results from congenital hypothyroidism screening programmes provide a useful tool for the characterization of moderate iodine deficiency regions. J Endocrinol Invest 1997; 20 (5): 251–256.
8. Hníková O. Význam trvalého správného jódového zásobení pro mladou generaci. Vox Pediat 2001; 1 (7): 30–32.
9. Hníková O. Význam neonatálního TSH. Čes-slov Pediat 2003; 58 (5): 252–254.
10. Hníková O, Delange F, Kračmar P, et al. Experience in the monitoring of maternal and neonatal iodine supply in the Czech Republic. Čes-slov Pediat 2005; 60 (1): 3–6.
11. Dluholucký S, Knapková M, Cibirová M, Hrubá F. Hodnotenie zvýšených hladin neonatálneho skríningového TSH na Slovensku. Čes-slov Pediat 2006; 61 (9): 524–529.
12. Freize C, Ramos R, Amaya E, et al. Newborn TSH concentration and its association with cognitive development in healthy boys. Eur J Endocrinol 2010; 163 : 901–909.
13. Krylová K, Neumann D, Al Taji E, et al. Vliv jódového stavu a mateřských tyreopatií na vývoj štítné žlázy a jeho poruchy u plodu a novorozence. Čes-slov Pediat 2013; 68 (4): 260–265.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2014 Číslo 4- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Syndrom Noonanové: etiologie, diagnostika a terapie
-
Všechny články tohoto čísla
- Klinická a laboratorní charakteristika 22 dětí s Kawasakiho nemocí
- Akutní a pozdní nežádoucí účinky léčby septických nedonošených novorozenců gentamicinem v prvním týdnu života - otevřená prospektivní studie (část II)
- Dlouhodobé zkušenosti z monitorování jódového zásobení novorozenecké populace v České republice
- Léková aseptická meningitida a Lyellův syndrom: vzácné příčiny bolestí hlavy a exantému v dospívání
- Alagilleův syndrom
- Expozice dětí v zakouřeném prostředí je ještě nebezpečnější, než jsme předpokládali
- Opožděné dospívání u dívky
- Primární amenorea
- Sekundární amenorea nebo oligomenorea
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Alagilleův syndrom
- Sekundární amenorea nebo oligomenorea
- Primární amenorea
- Klinická a laboratorní charakteristika 22 dětí s Kawasakiho nemocí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



