-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Psychologická problematika pacientů přeživších mimonemocniční srdeční zástavu
Psychological problems of patients who survived cardiac arrest out of hospital
Out-of-hospital circulatory arrest is a major challenge of current medicine. Circulatory arrest survivors bear increased risk of developing anxiety disorders and depressions both during hospitalization and after discharging to the home care. Circulatory arrest survivors are not provided routinely with psychological care.
Patients included in our pilot research were identified in the register of surviving circulatory arrest. The survey was carried out using a non-standardized questionnaire. A total of 28 patients surviving the circulatory arrest were included in the pilot research. The average age of respondents was 54 years. There were 20 men and 8 women. The project showed that 18 (64.3 %) people, since they went through the critical status, have suffered from negative and bothering symptoms, such as: fear of a repeated cardiac arrest, sleeping disorders, persistent tiredness etc.
Despite the fact that our group of patients was relatively small and larger studies addressing the issue are needed, our finding is alarming – the patients after the cardiac arrest suffer from many anxious and depressive symptoms as well as from cognitive deficit. In the situation when the common psychological intervention by a specialist is not provided, it seems that an early psychological invention is highly desirable and may have a beneficial effect on return of the patients to their everyday life.Keywords:
hospitalization, quality of life, professional intervention, mental health, cardiac arrest
Autoři: Tereza Frýbová 1; prof. MUDr. Jan Bělohlávek, Ph.D. 1; Martina Zvěřová 2
Působiště autorů: 2. interní klinika – klinika kardiologie a angiologie 1. LF UK a VFN v Praze 1; Psychiatrická klinika 1. LF UK a VFN v Praz 2
Vyšlo v časopise: Čas. Lék. čes. 2017; 156: 379-383
Kategorie: Původní práce
Souhrn
Mimonemocniční zástava oběhu je jedním ze zásadních problémů současné medicíny. S přežitou srdeční zástavou stoupá u postiženého riziko vzniku úzkostných a depresivních stavů jak během hospitalizace, tak i po propuštění do domácích podmínek. Psychologická péče není pacientům po přežité oběhové zástavě rutinně poskytována.
Pacienti zařazení do tohoto pilotního výzkumu byli identifikováni v registru nemocných po oběhové zástavě. K realizaci bylo využito standardizovaného Montrealského kognitivního testu (MoCA) a nestandardizovaného dotazníkového šetření. Celkově bylo do studie zahrnuto 28 pacientů, kteří přežili oběhovou zástavu. Průměrný věk respondentů činil 54 let. V souboru bylo 20 mužů a 8 žen. Bylo zjištěno, že 18 (64,3 %) dotazovaných trpí od doby, kdy prodělali kritický stav v podobě oběhové zástavy, negativně vnímanými a obtěžujícími symptomy, především strachem z další srdeční příhody, poruchami spánku, přetrvávající únavou atd. Jen 12 z 28 pacientů dosáhlo skóre v testu MoCA > 26 bodů, což je pokládáno za normální výsledek.
Ačkoli byl náš výzkumný vzorek pacientů relativně malý a jistě je potřeba rozsáhlejších studií věnujících se dané problematice, došli jsme k alarmujícímu zjištění vysokého výskytu úzkostných a depresivních symptomů u nemocných po oběhové zástavě, stejně tak kognitivních deficitů u převážné většiny pacientů. V situaci, kdy těmto postiženým není poskytována rutinní psychologická péče, se jeví časný psychologický zásah jako vysoce účelný, s potenciálem příznivého ovlivnění návratu pacientů do běžného života.Klíčová slova:
hospitalizace, kvalita života, odborná intervence, psychický stav, srdeční zástavaÚVOD
Pobyt v nemocnici je z psychologického hlediska mimořádně emočně a vztahově náročný. Nezřídka se setkáváme s tím, že pacienti, kteří přežili kritický stav, při němž byly ohroženy vitální funkce, prožívají stavy bezmoci a beznaděje. Zoufalství v některých případech přechází do rezignace a „vzdávání se“ (1).
Mimonemocniční zástava
Mimonemocniční zástava oběhu (OHCA – out-of-hospital cardiac arrest) postihuje cca 50–70 osob na 100 000 obyvatel ročně a je jedním ze zásadních problémů současné kardiologie. Mortalita v případě náhle vzniklé oběhové zástavy je vysoká, propuštění domů s dobrou kvalitou následného života se dožije pouze 5–15 % postižených a bohužel další významné procento jich utrpí mozkové poškození různých stupňů. Péče o pacienty s oběhovou zástavou tak má dalekosáhlé socioekonomické důsledky. Jakékoli zlepšení prognózy nemocných s OHCA má proto klíčový význam nejen pro konkrétní nemocné a jejich rodiny, ale i pro společnost (2).
Při náhlé srdeční zástavě dojde k přerušení cirkulace krve v systémovém oběhu. Bezprostřední příčinou zástavy bývá nejčastěji maligní arytmie (typicky komorová fibrilace), vznikající následkem srdeční choroby (akutního infarktu myokardu, ischemické choroby srdeční, srdečního selhání nebo některé kardiální vrozené vývojové vady). V roce 2015 bylo v Praze resuscitováno celkem 586 postižených osob. U 45 % postižených došlo k obnově oběhu a 93 (16,5 %) pacientů bylo propuštěno domů v dobrém zdravotním stavu (3, 4).
Psychický stav pacientů po oběhové zástavě
Pacienti hospitalizovaní po oběhové zástavě mají podobné prožitky jako obecní pacienti JIP. Je prokázáno, že na jednotkách intenzivní péče dochází u léčených osob k nadměrnému distresu. Nemocný může určitou situaci (rutinní činnost v rámci ošetřovatelské péče, běžné vyšetření apod.) chápat jako něco negativního a prožívá ji nepřiměřeně. Zvyšuje se hladina kortisolu, dochází k potlačení katecholaminů a snížené imunitní reakci (1, 5).
Dalším pozorovaným aspektem je fáze vyčerpání. Ta se u nemocného nejčastěji projeví zpomalením psychického tempa, narušením psychomotorických funkcí, změnou kognitivní a exekutivní aktivity. Nezřídka jsme na oddělení kardiologické intenzivní péče svědky toho, že se u našich pacientů v život ohrožujících situacích rozvinou poplachové reakce ve smyslu psychoemočních procesů (6). Stresová reakce může přejít v tzv. ICU (intensive care unit) psychosis (7).
Negativními dopady na psychiku nemocného během fáze hospitalizace na jednotce intenzivní péče tato problematika bohužel nekončí. Vlivem tkáňové hypoxie může dojít k reziduálnímu poškození mozku (8, 9), po propuštění pacienta do domácí péče se nezřídka rozvinou posttraumatická stresová porucha, depresivní či úzkostné stavy, poruchy kognitivních funkcí a další (10, 11).
Posttraumatická stresová porucha (PTSD)
Diagnostický a statistický manuál MKN-10 (12) definuje posttraumatickou stresovou poruchu jako opožděnou a protrahovanou odpověď na mimořádně nebezpečnou nebo katastrofickou stresovou událost či situaci. Typické jsou nechtěné, vtíravé, opakující se živé vzpomínky na traumatizující událost, znovuprožívání stresující události v představách, myšlenkách či snech. Nezřídka se dotyčný vyhýbá místům a situacím, ve kterých k události došlo (13). Podle DSM-V mají jedinci s PTSD o 80 % větší pravděpodobnost, že se u nich rozvine další duševní porucha.
V současnosti se k léčbě používá psychoterapie a farmakoterapie, podávají se hlavně antidepresiva typu SSRI, v akutních případech lze krátkodobě podat anxiolytika (14). Vzhledem k tomu, že pacienti po oběhové zástavě spadají do skupiny osob ohrožených PTSD, jsou významná i zjištění týkající se např. vztahu takto postižených k místu srdeční příhody.
S přežitou mimonemocniční zástavou stoupá u postiženého riziko vzniku úzkostných a depresivních stavů jak během hospitalizace, tak i po propuštění do domácího prostředí. V roce 2013 byl proveden rozbor čítající více než 2200 článků věnujících se dané problematice, tj. psychickým obtížím u pacientů po oběhové zástavě. Dle dostupné literatury se incidence deprese pohybuje u těchto pacientů v rozmezí od 14 do 45 %, míra úzkosti v rozmezí od 13 do 61 % a PTSD údajně od 19 do 27 % (15).
Cílem naší pilotní studie bylo zjistit, jak se daří po psychické stránce pacientům, kteří přežili oběhovou zástavu a byli hospitalizováni na koronární jednotce. Předpokládáme, že míra obtíží našeho vzorku pacientů bude vysoká a srovnatelná s obdobnými studiemi ve světě. Tímto článkem bychom zároveň chtěli upozornit na vhodnost psychologické intervence během hospitalizace i po hospitalizaci u pacientů, kteří přežili oběhovou zástavu v terénu, což s sebou nese možnost zlepšení kvality jejich života.
METODIKA VÝZKUMU
Pacienti zařazeni v pilotním výzkumu byli identifikováni v registru nemocných po oběhové zástavě na našem pracovišti (2. interní klinika 1. LF UK a VFN). Výzkumné šetření probíhalo od ledna 2016 do března 2017. Využili jsme nestandardizovaného dotazníkového šetření. Respondentům byl předložen dotazník s 18 otázkami sledující dvě různé oblasti.
První část dotazníku byla zaměřena na obecné údaje pacienta, tzn. věk, pohlaví, vzdělání, časový údaj a místo, kde k oběhové zástavě došlo. Druhá část byla cílena na změny psychického stavu vlivem prožité příhody. Sledovány byly negativní prožitky a pocity (např. poruchy nálady, úzkosti, pocity vnitřního neklidu). V otázkách jsme se ptali i na to, zda pacienti v minulosti po prodělané oběhové zástavě navštívili odborníka (psychiatra, psychologa, psychoterapeuta) nebo zda by možnost takové návštěvy uvítali. Všichni pacienti byli během návštěvy vyšetřeni pomocí Montrealského kognitivního testu (MoCA).
V anamnéze jsme se podrobněji zaměřili na premorbidní charakteristiky, délku trvání bezvědomí, psychiatrické diagnózy před hospitalizací i nově vzniklé obtíže po propuštění z nemocnice.
VÝSLEDKY
Do pilotní studie bylo zahrnuto 28 pacientů (8 žen a 20 mužů), kteří prodělali oběhovou zástavu mimo nemocnici a následně byli hospitalizovaní v našem kardiocentru. Nejmladšímu respondentovi bylo 33 let, nejstaršímu 71 let. Průměrný věk respondentů činil 54 let. Srdeční zástava se u všech udála během let 2010–2016. U 26 dotazovaných byla v době resuscitace vstupním rytmem fibrilace komor. U 2 zbylých se jednalo o oběhovou zástavu z důvodu bradykardie a hypotenze. Celková doba srdeční zástavy (od počátku ztráty vědomí do obnovení oběhu) se pohybovala v rozmezí 5–74 minut (tab. 1).
3 pacienti museli v souvislosti s obtížemi po prodělané srdeční zástavě vyhledat odbornou pomoc (psychoterapeut, psycholog, psychiatr). 2 pacienti se léčí s depresivním syndromem, 1 pacientka s neurologickým kognitivním syndromem. Chronická medikace ordinovaná na úzkostné stavy a nespavost v souvislosti s prodělanou oběhovou zástavou byla lékařem předepsána ve 3 případech (citalopram, sertralin, hypnogen). Přechodné amentní stavy a výrazné poruchy paměti během hospitalizace, které se týkají téměř všech pacientů, nebudou podrobněji rozebrány.
U 2 pacientů byl zaznamenán abúzus alkoholu před příhodou. Žádné další psychiatrické diagnózy či obtíže nebyly v době před kardiálním onemocněním zachyceny.
Tab. 1. Přehled pacientů vyšetřených po srdeční zástavě. U jednotlivých pacientů je uveden rok narození, vstupní rytmus při oběhové zástavě, délka srdeční zástavy, výsledek testu MoCA a přítomnost neurologických či psychických obtíží. 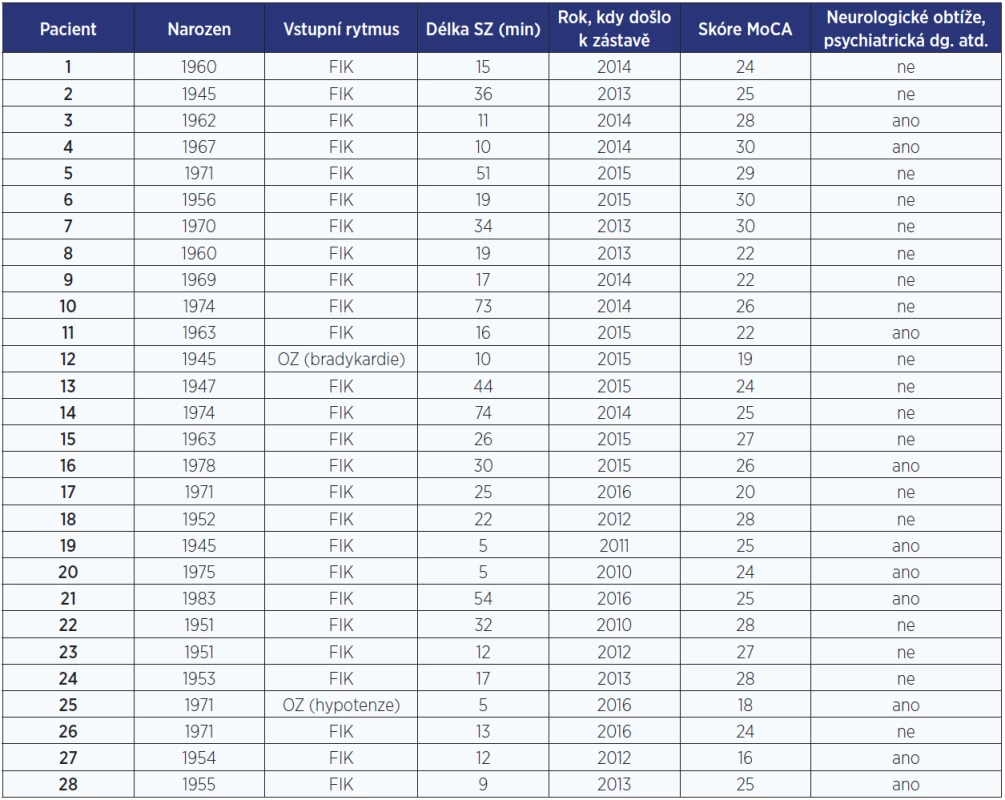
Pozn.: FIK = fibrilace komor; OZ = oběhová zástava; SZ = srdeční zástava. Výskyt specifických symptomů
Ve skupině 28 pacientů uvedlo 18 (64,3 %) dotazovaných, že od doby, kdy k příhodě došlo, trpí jedním či více stavy, které ho obtěžují. Mezi tyto stavy patří přetrvávající únava, trávicí potíže, podrážděnost, poruchy nálady a spánku, bolesti hlavy, pocity vnitřního neklidu a napětí, strach z možného opakování se již prodělaného závažného stavu a palpitace. 10 pacientů udávalo jeden negativně vnímaný stav, 3 respondenti udávali 2 negativně vnímané stavy a 5 pacientů přiznalo 3 a více negativně vnímaných stavů. Zjištěné výsledky jsou uvedeny v tab. 2.
Během ambulantní kontroly byli pacienti vyšetřeni pomocí Montrealského kognitivního testu (16). Z 28 testovaných mělo 12 (42,9 %) skóre mezi 26 a 30 body, což je pokládané z hlediska kognitivních funkcí za normu. Dalších 12 (42,9 %) respondentů dosáhlo v testu 22–25 bodů a zbylí 4 (14,3 %) měli v testu < 21 bodů. Nebyla prokázána souvislost mezi věkem pacientů, délkou bezvědomí a dobou uplynuvší od srdeční zástavy (tab. 1).
Tab. 2. Četnost negativně vnímaných stavů u pacientů, kteří prodělali srdeční zástavu (SZ). 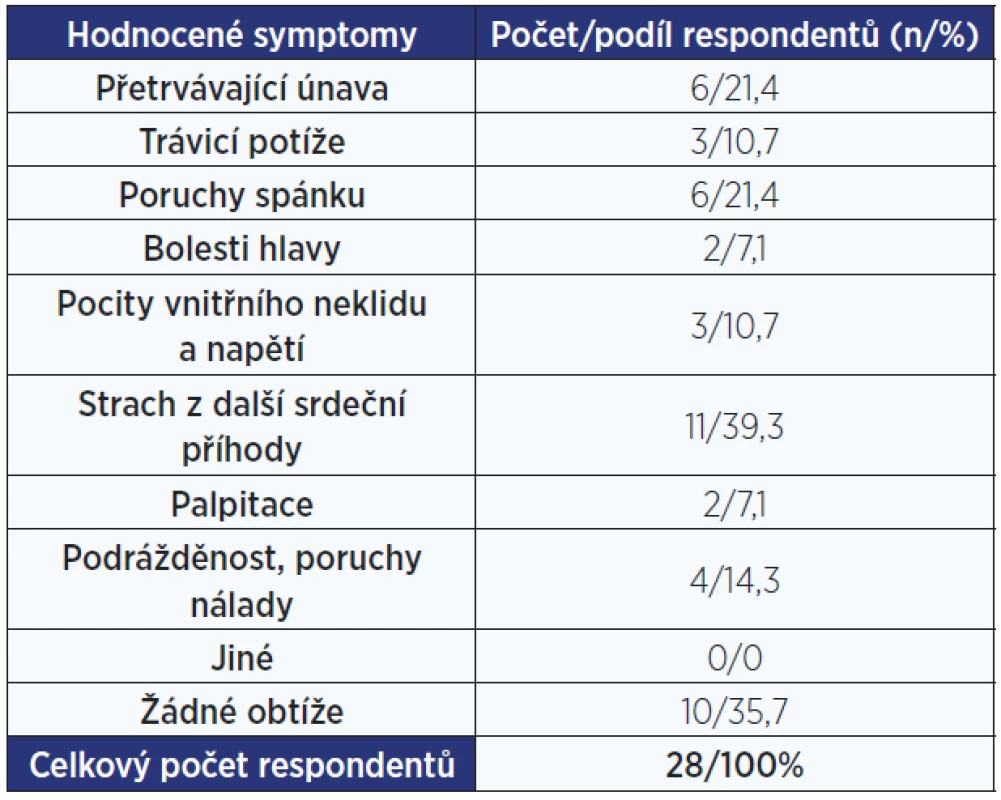
DISKUSE
Naše pilotní studie potvrdila, že s přežitou mimonemocniční zástavou je výskyt úzkostných a depresivních stavů vysoký. Dále bylo zjištěno, že 64,3 % (18) postižených v dotazníkovém šetření uvedlo zásadní fakt, že od doby, kdy u nich došlo k srdeční příhodě, trpí obtížemi, které je v běžném životě omezují. Mezi tyto symptomy nejčastěji patří přetrvávající únava, trávicí potíže, podrážděnost, poruchy nálady a spánku, bolesti hlavy, pocity vnitřního neklidu, napětí, strachu a palpitace. Naše výsledky jsou v souladu se starší studií, kterou publikovali Kamphuis et al. a kde uvádějí, že téměř u dvou třetin (61 %) hospitalizovaných pacientů po oběhové zástavě byly hlášeny klinicky významné úzkosti (17). Jedna z novějších studií popisuje u čtvrtiny pacientů s OHCA příznaky úzkostí či depresí po 6 měsících přežití. Subjektivní kognitivní problémy byly spojeny se zvýšeným rizikem psychologických úzkostí (18).
Rozsáhlý výzkum pomocí systematického přehledu provedli Wilder Schaaf et al. (15). Analýzou více než 2200 článků se pokusili zhodnotit míru výskytu psychických obtíží po srdeční zástavě. Kromě několika zjištěných logistických nedostatků a odlišných použitých metod ve studiích upozorňuje též na velké rozdíly v jednotlivých zkoumaných vzorcích. Incidence deprese se pohybovala v rozmezí od 14 do 45 %, míra úzkosti v rozmezí od 13 do 61 % a PTSD od 19 do 27 %. Nepochybným výstupem z uvedeného review je zjištění, že psychický stres je mezi přeživšími OHCA běžný a stojí za další pozornost odborné veřejnosti.
Ørbo et al. ve vzorku 33 přeživších pacientů s OHCA došli k zjištění, že delší trvání bezvědomí bylo spojeno s horšími kognitivními výsledky u postižených. Poruchy paměti byly nejčastějším příznakem (19). Zmíněná studie je jedinečná zejména průběžným sledováním osob, díky kterému mohlo být posuzováno zlepšení kognitivních funkcí v období 3–12 měsíců po resuscitaci. Naši pacienti byli sledováni podobně dlouhou dobu. Obdobně publikovali Lilja et al. ve své studii na 278 pacientech s OHCA zjištění, že deficit kognitivních funkcí koreluje s vyšším výskytem úzkostných a depresivních stavů u těchto pacientů (18). S ohledem na zjištěné výsledky této studie by se dalo předpokládat, že testy zaměřené na kognitivní deficity by mohly u pacientů po srdeční zástavě anticipovat úzkostné a depresivní stavy. V našem vzorku 28 pacientů, kteří přežili mimonemocniční srdeční zástavu, je 18 (64,3 %) vystaveno v důsledku prodělaného kritického stavu nepříjemným pocitům, které vnímají ve svém životě negativně. Kognitivní deficit byl zaznamenán u 16 pacientů (57,1 %).
Tato zjištění upozorňují na skutečnost, že poté, co urgentně, intenzivně a mnohdy velmi invazivně léčíme kriticky nemocné pacienty, má smysl se kromě fyzických funkcí zaměřit i na ty psychické. Stále větší počet osob díky pokrokům současné medicíny přežívá kritický stav spojený s oběhovou zástavou. V souvislosti s tímto faktem vyvstávají další otázky. S narůstajícím počtem přeživších je zapotřebí i více komplexnějších výzkumů k charakterizaci potenciálního reziduálního postižení, kterým postižení čelí. Do budoucna by bylo jistě přínosné, aby psychologické výsledky nezaostávaly za ryze somatickými.
Limitace studie
Hlavní limitaci studie spatřujeme v prozatím malém souboru respondentů, nicméně jedna z výše uvedených klíčových prací také zařadila jen malý počet probandů, konkrétně 33.
Délka časového rozmezí, která uplynula mezi srdeční příhodou a datem dotazníkového šetření, nebyla u všech pacientů stejná, dotazování a testování však neproběhlo dříve než za 2 měsíce po propuštění. U všech dotazovaných došlo k srdeční zástavě po roce 2010. Myslíme si, že by bylo vhodné pacienty vyšetřovat opakovaně, vždy se stejným časovým odstupem. Např. 1 měsíc po příhodě, po 6 měsících atd. Opětovné dotazování by přineslo lepší orientaci v problematice a informovanosti o vývoji psychického stavu pacientů v čase.
ZÁVĚR
Pilotní studie psychologické problematiky pacientů s přežitou mimonemocniční zástavou prokázala vysoký výskyt úzkostných a depresivních stavů, stejně tak poukázala na možné kognitivní deficity. Sledováním našich pacientů po kardiopulmonální resuscitaci jsme dospěli k závěru, že včasná intervence psychologem, ve vážnějších případech psychiatrem, je žádoucí. Tato odborná pomoc má své místo v léčbě pacienta jak během hospitalizace, tak po propuštění do domácích podmínek, kdy jsou pacienti často vystaveni nepřiměřené psychické zátěži. Časným zásahem odborníka by tak bylo pravděpodobně možné pozitivně ovlivnit návrat pacienta do běžného života.
Prohlašuji, že v souvislosti s tématem, vznikem a publikací tohoto článku nejsem ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Seznam zkratek
DSM Diagnostický a statistický manuál duševních poruch
FIK fibrilace komor
MKN Mezinárodní klasifikace nemocí
MoCA Montreal Cognitive Assessment
OHCA mimonemocniční zástava oběhu
OZ oběhová zástava
PTSD posttraumatická stresová porucha
SSRI selektivní inhibitory zpětného vychytávání serotoninu
SZ srdeční zástava
Adresa pro korespondenci:
Mgr. Tereza Frýbová
2. interní klinika – klinika kardiologie a angiologie 1. LF UK a VFN
U nemocnice 2
128 08 Praha 2
Tel.: 604 314 282
e-mail: tereza.frybova@vfn.cz, tereza.frybova@seznam.cz
Zdroje
1. Raudenská J, Javůrková A. Lékařská psychologie ve zdravotnictví. Grada Publishing, Praha, 2011 : 41–68.
2. Bělohlávek J, Kučera K, Jarkovský J et al. Hyperinvasive approach to out-of hospital cardiac arrest using mechanical chest compression device, prehospital intraarrest cooling, extracorporeal life support and early invasive assessment compared to standard of care. A randomized parallel groups comparative study proposal. "Prague OHCA study". J Transl Med 2012; 10 : 163.
3. Franěk O. Mimonemocniční náhlá zástava oběhu a neodkladná resuscitace dospělých v terénu. Dostupné na: www.zachrannasluzba.cz
4. Franěk O, Pokorna M, Sukupova P. Pre-hospital cardiac arrest in Prague, Czech Republic – The Utstein-style report. Resuscitation 2010; 81(7): 831–835.
5. Orel M. Psychopatologie. Grada, Praha, 2012 : 264.
6. Gawlytta R, Wintermann GB, Böttche M et al. [Posttraumatische belastungsstörung nach intensivtherapie. Häufigkeit, risikofaktoren und behandlungsansätze]. Med Klin Intensivmed Notfallmed 2017; 21 : 227.
7. Assad S, Ghani U, Sulehria T et al. Intensive care unit psychosis-sundowning: a challenging phenomenon. Indian J Crit Care Med 2017; 21(2): 112–113.
8. Bouwes A, van Poppelen D, Koelman JH et al. Acute posthypoxic myoclonus after cardiopulmonary resuscitation. BMC Neurol 2012; 12 : 63.
9. Freund B, Sutter R, Kaplan P. Lance-Adams syndrome in the pretargeted temperature management era – a case report and systematic review. Clin EEG Neurosci 2016; 48(2): 130–138.
10. Davydow DS, Gifford JM, Desai SV et al. Depression in general intensive care unit survivors: a systematic review. Int Care Med 2009; 35(5): 796–809.
11. Jaszke-Psonka M, Piegza M, Ścisło P et al. Cognitive impairment after sudden cardiac arrest. Kardiochirurgia i Torakochirurgia Polska 2016; 13(4): 393–398.
12. MKN-10. Dostupné na: www.uzis.cz/cz/mkn/seznam.html, http://apps.who.int/classifications/icd10/browse/2016/en
13. Grendas LN. Posttraumatic stress disorder: conceptualization and psychopharmacological treatment update. Vertex 2016; 27(126): 142–152.
14. DSM-5. Diagnostický a statistický manuál duševních poruch. První české vydání. Portál, Praha, 2015.
15. Wilder Schaaf KP, Artman LK, Peberdy MA et al. Anxiety, depression, and PTSD following cardiac arrest: a systematic review of the literature. Resuscitation 2013; 84(7): 873–877.
16. MoCA – Montreal Cognitive Assessment. Dostupné na: www.mocatest.org
17. Kamphuis HC, De Leeuw JR, Derksen R et al. A 12-month quality of life assessment of cardiac arrest survivors treated with or without cardioverter defibrillator. Europace 2002; 4(4): 417–425.
18. Lilja G, Nilsson G, Nielsen N et al. Anxiety and depression among out-of-hospital cardiac arrest survivors. Resuscitation 2015; 97 : 68–75.
19. Ørbo M, Aslaksen PM, Larsby K et al. Alterations in cognitive outcome between 3 and 12 months in survivors of out-of-hospital cardiac arrest. Resuscitation 2016; 105 : 92–99.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Psilocybin je v Česku od 1. ledna 2026 schválený. Co to znamená v praxi?
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Úvodem
- Editorial
- Transplantace tenkého střeva v České republice
- Indikace k transplantaci jater – kdy odeslat nemocného
- Klady a rizika duální transplantace ledvin
- Orgánové transplantace od dárců se selháním oběhu
- Psychologické hodnocení účastníků studie transplantace dělohy
- Psychologická problematika pacientů přeživších mimonemocniční srdeční zástavu
- Makrodiagnostické trendy současné soudnělékařské praxe v České republice
- Metodický pokyn Ministerstva zdravotnictví ČR o duchovní péči
-
Mezinárodní kongres Global Biobank Week 2017
K harmonii v biobankách - John Vane (1927–2004)
- 65 let brigádního generála v. v. doc. MUDr. Leo Kleina, CSc.
- Vzpomínka na prof. MUDr. Jaromíra Koláře, DrSc.
- 100 let od narození profesora Adolfa Žáčka
- Zemřel profesor Ivo Hána
- PŘEDNÁŠKOVÉ VEČERY SPOLKU ČESKÝCH LÉKAŘŮ V PRAZE (LEDEN – ÚNOR 2018)
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Indikace k transplantaci jater – kdy odeslat nemocného
- Transplantace tenkého střeva v České republice
- Orgánové transplantace od dárců se selháním oběhu
- Psychologická problematika pacientů přeživších mimonemocniční srdeční zástavu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



