-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Klady a rizika duální transplantace ledvin
Pros and cons of dual kidney transplantation
Dual kidney transplantation is one of the options to utilize so called marginal grafts, kidneys that would be insufficient for normal single transplantation. This time consuming and burdensome surgical procedure can be beneficial in precisely selected patients. This method requires correct algorithm of donors and recipients selections, than we can expect the best results.
Key words:
dual kidney transplantation, marginal donor, chronic renal failure, expanded criteria donor
Autoři: Jiří Moláček 1; Vladislav Třeška 1; Bohuslav Čertík 1; Miloslav Čechura 1; Richard Šulc 1; Václav Opatrný 1; Tomáš Reischig 2
Působiště autorů: Chirurgická klinika LF UK a FN Plzeň 1; 1. interní klinika LF UK a FN Plzeň 2
Vyšlo v časopise: Čas. Lék. čes. 2017; 156: 361-363
Kategorie: Přehledové články
Souhrn
Transplantace dvou ledvinných štěpů jednomu příjemci umožňuje lépe využít tzv. marginální štěpy, tedy ledviny, které by při obvyklé transplantaci jednoho štěpu nemusely přinést dostatečnou masu funkčního parenchymu. I když jde o časově náročný a pro nemocného zatěžující výkon, u správně vybraného příjemce přináší jasný prospěch. Zavedení metody však vyžaduje vypracování pravidel a systému hodnocení dárců i příjemců, jež zajistí co nejlepší výsledky přežití a fungování štěpů.
Klíčová slova:
duální transplantace ledvin, marginální dárce, chronické renální selhání, dárce s rozšířenými kritériiÚVOD
Duální transplantace, tedy transplantace dvou štěpů jednomu příjemci, je jednou z cest, byť ne zcela běžnou, jak zmírnit nepoměr mezi velkým počtem možných příjemců a nedostatkem vhodných orgánů k transplantaci. Duální transplantace je možností, nikoli jedinou, akceptování tzv. marginálních dárců, tedy dárců orgánů s horšími, resp. hraničními funkcemi, kteří by dříve akceptováni nebyli. Jinou z možností jak využít marginální štěp je transplantace tohoto štěpu staršímu příjemci s kratší životní prognózou.
Hovoříme-li o transplantaci ledvin, jedná se o dárce s redukovaným počtem nefronů (na základě histopatologického vyšetření) nebo s horší funkcí způsobenou mechanismem smrti či způsobem odběru. Často se může jednat o dárce se selháním oběhu (DCD – donation after cardiac death). Využití pouze jedné ledviny k transplantaci by u těchto hraničních štěpů nemuselo přinést dostatečnou masu funkčního ledvinného parenchymu, a nevedlo by tak k plné náhradě funkce ledvin. Transplantace obou štěpů tento problém vyřeší.
Duální transplantace ledvin (DKT – dual kidney transplantation) má jistě své výhody, ale bohužel i řadu omezení. Proto rozhodování o této alternativě patří do rukou zkušeného transplantačního týmu (nefrolog, transplantační chirurg, specializovaný patolog).
DÁRCI S ROZŠÍŘENÝMI KRITÉRII
Rozvoj nejen vlastních transplantačních technik, ale celé komplexní potransplantační léčby umožnil, aby se přenos orgánů stal v řadě indikací standardním léčebným postupem, alespoň v zemích s moderní, rozvinutou medicínou. Současně však vystupňoval poptávku po orgánech, kterých je a pravděpodobně vždy bude nedostatek. Částečným řešením se stalo „změkčení“ kritérií kladených na dárce orgánů, tj. status dárce s rozšířenými kritérii (ECD – expanded criteria donor).
Týká se dárců starších 60 let nebo i mladších, ale s přítomností závažných onemocnění, ať již oběhových (aterosklerotických) nebo metabolických (diabetes), s arteriální hypertenzí či renální insuficiencí (1). Akceptace těchto orgánů znamená vysokou pravděpodobnost kratší doby přežívání transplantovaných štěpů, resp. vyšší riziko jejich selhání (2), ale proti tomu stojí literární data potvrzující snížení mortality pacientů s transplantovaným ledvinným štěpem v rámci ECD ve srovnání s pacienty ponechanými na dialýze (3). Marginální štěpy je možné použít pro starší příjemce (koncept alokace old-to-old) (4), jinou možností je duální transplantace.
ROZVOJ DKT VE SVĚTĚ I U NÁS
Transplantace dvou ledvinných štěpů jednomu příjemci není novinkou, již v 70. letech 20. století byly publikovány případy transplantace dvou ledvin, tehdy však infantilních (častěji en bloc) jednomu dospělému příjemci (5). Důvodem bylo získání dostatečného počtu funkčních nefronů pro dospělého příjemce. Od dospělého dárce byly poprvé použity ledviny k DKT v roce 1996 ve Spojených státech amerických (6), ale ani potom nezískala DKT výraznější oblibu, zejména pro násobení možných rizik, dlouhý operační čas a dosti výraznou zátěž pro nemocného. V České republice tento program nastartoval Institut klinické a experimentální medicíny v Praze v roce 2006 (7), v roce 2008 byla DKT provedena poprvé ve Fakultní nemocnici Plzeň.
VHODNÝ DÁRCE A PŘÍJEMCE PRO DKT
Přenos dvou marginálních ledvinných štěpů jednomu příjemci zcela jistě zvyšuje počet transplantací tím, že jsou využity i štěpy, které by s největší pravděpodobností byly kontraindikované k transplantaci jedné ledviny. Předpokladem je však vytvoření algoritmu (či skórovacího systému), který by co nejpřesněji určil, které ledvinné štěpy je vhodné indikovat k DKT a nikoli k běžné transplantaci jednoho orgánu. Musí zahrnovat nejen vlastnosti štěpu, ale i charakteristiku příjemce (věk a s ním související očekávané doživotí, komorbidity, konstituce, případně hostile abdomen a další). Klíčovou otázkou tedy je, kdo je vhodný dárce a kdo vhodný příjemce pro DKT. Pokud bychom k DKT použili štěp vhodný k samostatné transplantaci, vedla by DKT k pravému opaku, tj. ke snížení počtu transplantací.
Problematiku dárce by měl vždy rozhodnout nefrolog na základě veškerých dostupných údajů (anamnéza, věk, komorbidity, laboratorní parametry, histologické parametry). Histologické hodnocení štěpu dle Remuzziho skóre na základě odebrané biopsie je základem pro hodnocení jeho kvality, resp. míry jeho poškození (8). V literatuře jsou za kritéria dárců vhodných pro DKT nejčastěji považována věk > 70 let a Remuzziho skóre 4–6. Někdy je věková hranice i nižší při potvrzené dlouholeté anamnéze arteriální hypertenze. Někteří autoři používají rozsáhlejší charakteristiku štěpu, tzv. Kidney Donor Risk Index (KDRI), která by měla precizněji vyjádřit riziko selhání štěpu (9).
Neexistuje však univerzálně přijímané doporučení a jednotlivá transplantační centra mají často své vlastní doporučené postupy. Transplantační chirurg se k otázce využití štěpu vyjadřuje (stejně jako při běžné transplantaci) na základě makroskopických změn, jako je např. významně sklerotická renální tepna. Při posouzení vhodného příjemce by měl mít vedle nefrologa rozhodující slovo i chirurg. Opět hraje svoji roli věk a komorbidity, nicméně důležitá je i konstituce a individuální posouzení chirurgem. DKT je sama o sobě zatěžující a časově náročný výkon. U obézního nebo z jiného důvodu chirurgicky nepříhodného nemocného je DKT velmi obtížná a počty chirurgických komplikací se v takovém případě významně zvyšují. Naopak u vhodně zvolených příjemců je i přes delší čas operace tento výkon pro příjemce bezpečný a pooperační průběh je nekomplikovaný.
Stále musíme mít na paměti, že u příjemců ledvinných štěpů nezachraňujeme život nemocného (jako je tomu u transplantace srdce či jater), ale pouze vylepšujeme jeho kvalitu; proto bychom nikdy neměli podstupovat neúměrné riziko. Na našem pracovišti se transplantační chirurg vždy vyjadřuje k příjemci před zařazením na čekací listinu (waiting list) i s ohledem k potenciálnímu využití DKT. Nefrolog tak již ve chvíli nabídky pro konkrétního příjemce zná názor chirurga ohledně případné indikace DKT.
TECHNIKY DKT
Podle techniky DKT rozlišujeme dvě základní možnosti – buď oba štěpy implantovat do jedné jámy kyčelní (obr. 1), nebo každý štěp implantovat na jednu stranu (obr. 2). Obě varianty mají své výhody i nevýhody, na našem pracovišti jsme dosud vždy využili oboustranný přístup. Jeho hlavní nevýhodou je vyčerpání místa pro další transplantaci, dalším mínusem je větší časová náročnost. Jednostranný přístup může být nevhodný, nebo dokonce prakticky neproveditelný při velkých štěpech. V literatuře je rovněž zmiňován oboustranný extraperitoneální přístup střední čarou (midline extraperitoneal approach) (10). Výhody i nevýhody jednotlivých technik porovnali Rigotti et al. na relativně velkém souboru 200 pacientů podstoupivších DKT (11).
Obr. 1. Jednostranná technika DKT (kresba: MUDr. Táňa Matoušková) 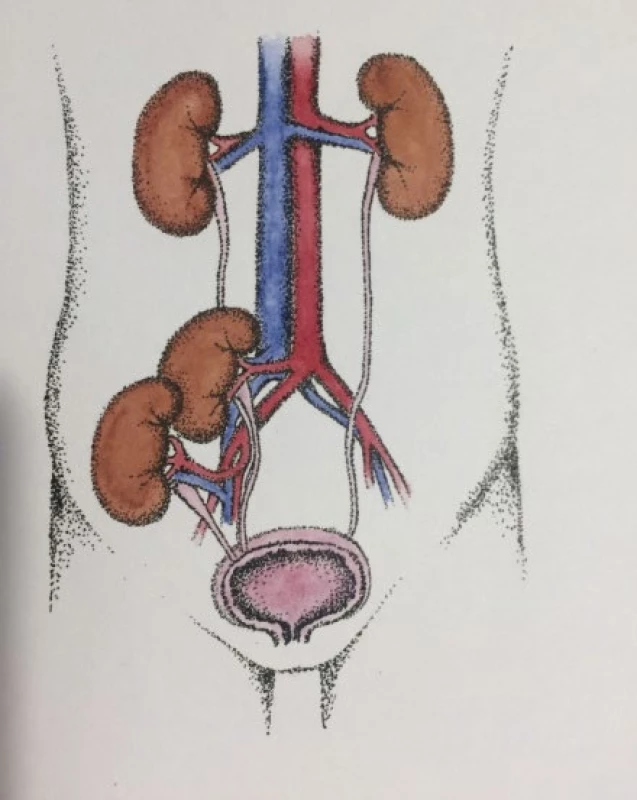
Obr. 2. Oboustranná technika DKT (kresba: MUDr. Táňa Matoušková) 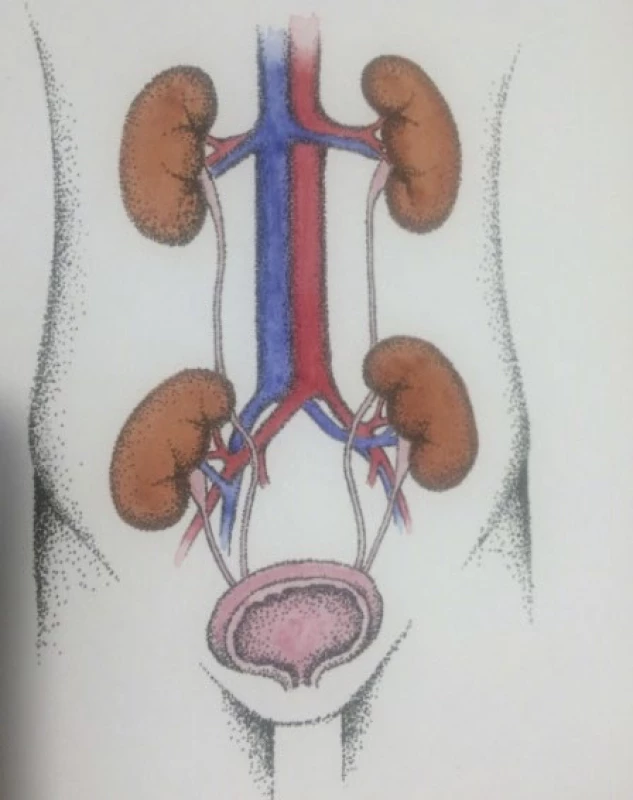
ZÁVĚR
Hlavní výhodou DKT je širší možnost využití tzv. marginálních štěpů a tím vyšší počet transplantací. Příjemce dostane větší masu funkční tkáně a u jednostranné techniky se vlastní operační rána ani příliš neliší od běžné transplantace. Na druhou stranu se bezpochyby jedná o rozsáhlý a pro nemocného více zatěžující výkon, u kterého se i zcela běžné chirurgické komplikace – ve srovnání se single transplantací – násobí. Jedná se o vyšší riziko infekce, větší krevní ztrátu i vyšší riziko pooperačního krvácení. Nezanedbatelnou roli dále hraje větší pooperační bolestivost. Významnou nevýhodou u bilaterální techniky je z našeho pohledu rovněž vyčerpání místa pro další transplantaci v případě selhání štěpů. Z tohoto důvodu považujeme DKT za málo vhodnou pro mladé příjemce.
Provádění DKT má své opodstatnění, rozhodující pro kvalitní výsledky je pečlivý výběr dárců i příjemců. Publikace, které porovnávají výsledky přežívání štěpů i příjemců u single transplantací a u DKT, ukazují mírně kratší dobu přežití štěpů po DKT (12), jedná se však o výrazně heterogenní skupiny pacientů. Budeme-li výsledky hodnotit u věkově podobných dárců, prakticky se neliší (13). Některé práce prezentují srovnatelné výsledky i u věkově rozdílných skupin pacientů.
DKT by podle našeho názoru měla být zařazena do portfolia výkonů v transplantačních centrech, protože při pečlivé indikaci představuje nepochybný přínos pro příjemce.
Práce byla podpořena výzkumným záměrem UK Progres Q 39.
Seznam použitých zkratek:
DCD donation after cardiac death
DKT dual kidney transplantation
ECD expanded criteria donor
KDRI Kidney Donor Risk Index
Adresa pro korespondenci:
doc. MUDr. Jiří Moláček, Ph.D.
Chirurgická klinika LF UK a FN Plzeň
Alej Svobody 80
304 60 Plzeň
Tel.: 377 104 275
e-mail: molacek@fnplzen.cz
Zdroje
1. Snanoudj R, Timsit O, Rabant M et al. Dual kidney transplantation: Is it worth it? Transplantation 2017; 101 : 488–497.
2. Port F, Bragg-Gresham JL, Metzger RA et al. Donor characteristics associated with reduced graft survival: an approach to expanding the pool of kidney donors. Transplantation 2002; 74 : 1281–1286.
3. Savoye E, Tamarelle D, Chalem Y et al. Survival benefits of kidney transplantation with expanded criteria deceased donors in patients aged 60 years and over. Transplantation 2007; 84 : 1618–1624.
4. Frei U, Noeldeke J, Machold-Fabrizii V et al. Prospective age-matching in elderly kidney transplant recipients – a 5-year analysis of the Eurotransplant Senior Program. Am J Transplant 2008; 8 : 50–57.
5. Lindström BL, Ahonen J. The use of both kidneys obtained from pediatric donors as en bloc transplants into adult recipients. Scand J Urol Nephrol 1975; 6–7(29 Suppl.): 71–72.
6. Johnson L, Kno PC, Dafoe DC. Double adult renal allografts: a technique for expansion of the cadaveric kidney donor pool. Surgery 1996; 120 : 580–583.
7. Baláž P, Rokošný S, Adamec M et al. Duální transplantace ledvin. Rozhledy v chirurgii 2008; 87 : 50–54.
8. Remuzzi G, Cravedi P, Perna A et al. Long-term outcome of renal transplantation from older donors. N Engl J Med 2006; 354 : 343–352.
9. Rao P, Schaubel DE, Guidinger MK et al. A comprehensive risk quantification score for deceased donor kidneys: the kidney donor risk index. Transplantation 2009; 88 : 231–236.
10. Haider H, Illanes H, Ciancio G et al. Dual kidney transplantation using midline extraperitoneal approach: description of a technique. Transplant Proc 2007; 39 : 1118–1119.
11. Rigotti P, Capovilla G, Di Bella C et al. A single-center experience with 200 dual kidney transplantations. Clin Transplant 2014; 28 : 1433–1440.
12. Bunnapradist S, Gritsch H, Peng A et al. Dual kidneys from marginal adult donors as a source for cadaveric renal transplantation in the United States. J Am Soc Nephrol 2003; 14 : 1031–1036.
13. Gill J, Cho YW, Danovitch GM et al. Outcomes of dual adult kidney transplants in the United States: an analysis of the OPTN/UNOS database. Transplantation 2008; 85 : 62–68.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Psilocybin je v Česku od 1. ledna 2026 schválený. Co to znamená v praxi?
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Ukažte mi, jak kašlete, a já vám řeknu, co vám je
-
Všechny články tohoto čísla
- Úvodem
- Editorial
- Transplantace tenkého střeva v České republice
- Indikace k transplantaci jater – kdy odeslat nemocného
- Klady a rizika duální transplantace ledvin
- Orgánové transplantace od dárců se selháním oběhu
- Psychologické hodnocení účastníků studie transplantace dělohy
- Psychologická problematika pacientů přeživších mimonemocniční srdeční zástavu
- Makrodiagnostické trendy současné soudnělékařské praxe v České republice
- Metodický pokyn Ministerstva zdravotnictví ČR o duchovní péči
-
Mezinárodní kongres Global Biobank Week 2017
K harmonii v biobankách - John Vane (1927–2004)
- 65 let brigádního generála v. v. doc. MUDr. Leo Kleina, CSc.
- Vzpomínka na prof. MUDr. Jaromíra Koláře, DrSc.
- 100 let od narození profesora Adolfa Žáčka
- Zemřel profesor Ivo Hána
- PŘEDNÁŠKOVÉ VEČERY SPOLKU ČESKÝCH LÉKAŘŮ V PRAZE (LEDEN – ÚNOR 2018)
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Indikace k transplantaci jater – kdy odeslat nemocného
- Transplantace tenkého střeva v České republice
- Orgánové transplantace od dárců se selháním oběhu
- Psychologická problematika pacientů přeživších mimonemocniční srdeční zástavu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



