-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaAnalgezie u vaginálního porodu
Autoři: J. Bláha, (ČSARIM, ČSIM, ČSTH) 1; V. Černý 2,3,4,5; Petr Janků 6
; M. Kameníková 7; Z. Kokrdová 8; M. Korbeľ 9; P. Nosková 1; A. Pařízek 8; P. Pařízková 10; D. Seidlová 11; P. Štourač 12; Š. Trenkler 13
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, 1. lékařská fakulta, Univerzita Karlova a Všeobecná fakultní nemocnice v Praze 1; Klinika anesteziologie, perioperační a intenzivní medicíny, Fakulta zdravotnických studií, Univerzita J. E. Purkyně v Ústí nad Labem a Masarykova nemocnice v Ústí nad Labem 2; Centrum pro výzkum a vývoj, Fakultní nemocnice Hradec Králové 3; Klinika anesteziologie, resuscitace a intenzivní medicíny, Lékařská fakulta v Hradci Králové, Univerzita Karlova 4; Department of Anesthesia, Pain Management and Perioperative Medicine, Dalhousie University, Halifax, Kanada 5; Gynekologicko-porodnická klinika, Lékařská fakulta, Masarykova univerzita a Fakultní nemocnice Brno 6; Gynekologicko-porodnická klinika, Fakultní nemocnice Brno 7; Gynekologicko-porodnická klinika, 1. lékařská fakulta, Univerzita Karlova a Všeobecná fakultní nemocnice v Praze 8; I. gynekologicko-pôrodnícka klinika, Lekárska fakulta v Bratislave, Univerzita Komenského v Bratislave a Univerzitná nemocnica Bratislava, Slovenská republika 9; Česká společnost porodních asistentek 10; II. ARO, Klinika anesteziologie, resuscitace a intenzivní medicíny, Lékařská fakulta, Masarykova univerzita a Fakultní nemocnice Brno 11; Klinika dětské anesteziologie a resuscitace, Lékařská fakulta, Masarykova univerzita a Fakultní nemocnice Brno 12; I. klinika anestéziológie a intenzívnej medicíny, Lekárska fakulta, Univerzita Pavla Jozefa Šafárika v Košiciach, Slovenská republika 13
Vyšlo v časopise: Anest. intenziv. Med., 29, 2018, č. 4, s. 230-234
Kategorie: Dokumenty ČSARIM ČLS JEP - mezioborový doporučený postup
ÚVOD
V předloženém dokumentu jsou formulována doporučení pro volbu analgezie v průběhu vaginálního porodu. Dokument je určen primárně porodním asistentkám a lékařům porodníkům. Jednotlivá doporučení vycházejí z dostupných publikovaných odborných zdrojů k dané problematice a názorů členů pracovní skupiny, včetně externích oponentů. Implementace v textu formulovaných doporučení musí být vždy zvažována v aktuálním klinickém kontextu a z pohledu poměru přínosu a rizika jednotlivých konkrétních postupů. Doporučený postup nenahrazuje základní vzdělávací/odborné zdroje dané problematiky a neuvádí povinnosti zdravotnických pracovníků určené jinými zákonnými, podzákonnými nebo jinými profesními normami.
1 DEFINICE A TERMINOLOGIE
Bolest je podle International Association for the Study of Pain (IASP) definována jako nepříjemná senzorická a emocionální zkušenost spojená se skutečným nebo potenciálním poškozením tkání a je vždy subjektivní.
Analgezie (z řečtiny: αν - + álgos = bolest → bez bolesti) je ztráta schopnosti cítit bolest bez ztráty vědomí.
Anestezie (z řečtiny: αν - + αἲσθησις = vnímání → bez vnímání) je vyřazení veškerého vnímání jak smyslového, tak vnímání bolesti (celková anestezie), nebo znecitlivění určité části těla (regionální, lokální anestezie).
2 METODOLOGIE A PRINCIPY FORMULOVÁNÍ JEDNOTLIVÝCH DOPORUČENÍ
Z důvodu nedostupnosti dostatečných národních zdrojů pro vznik doporučení de novo metodami, kterými vznikají mezinárodní doporučení (např. GRADE), byly k formulování jednotlivých doporučení/stanovisek využity: a) publikovaná doporučení se vztahem k tématu, b) systematická/kritická analýza vybrané odborné literatury vztahující se k problematice jednotlivých doporučení, c) jiné citovatelné zdroje, d) názory členů autorského kolektivu v době vzniku dokumentu.
Jednotlivá doporučení/stanoviska nemají uvedenu sílu/naléhavost doporučení a přesvědčivost důkazů. Pracovní skupina dokumentu se shoduje v názoru, že uvedená doporučení by měla být vnímána jako ekvivalent pojmů „správná léčebná praxe“ či „popis správného postupu“ a že odrážejí stav odborného poznání týkající se dané problematiky a názor autorského kolektivu v čase vzniku dokumentu.
V dokumentu jsou proto používány následující pojmy:
- doporučujeme (ekvivalent „silného“ doporučení),
- nedoporučujeme.
Pro formulaci každého doporučení/stanoviska muselo být dosaženo konsenzu minimálně 80 % všech členů pracovní skupiny, tj. vždy nejméně šest členů pracovní skupiny muselo hlasovat „pro“, aby bylo doporučení přijato. Pro případ nedosažení dostatečného počtu souhlasného vyjádření pro dané doporučení byl přijat princip „hledat formulaci doporučení tak dlouho, než bude dosaženo konsenzu“.
3 ZÁKLADNÍ VÝCHODISKA
3.1 BOLEST V SOUVISLOSTI S VAGINÁLNÍM PORODEM
- Porodní bolest je způsobena fyziologickým podnětem a provází téměř každý spontánní porod. Bývá různé intenzity, pro některé ženy může být až nesnesitelná. Jedná se o akutní bolest, do které se prolínají kombinované patofyziologické mechanismy (viscerální, nociceptivní a neuropatické).
- Neposkytnutí adekvátní léčby porodní bolesti může způsobit:
- duševní a fyzické vyčerpání rodičky,
- riziko poškození zdraví matky a/nebo dítěte.
- Důsledky nezvládnuté porodní bolesti způsobují:
- poruchu funkce děložního svalstva,
- poruchu acidobazické rovnováhy a stres plodu/novorozence,
- negativní zkušenosti z porodu, které mohou navodit i dlouhodobé duševní trauma ženy.
- Každá těhotná žena má právo na poskytování zdravotních služeb na náležité odborné úrovni a léčba porodní bolesti je součástí neodkladné péče.
- Výběr metody/způsobu úlevy od porodní bolesti by měl být založen na preferenci rodící ženy, dostupnosti jednotlivých metod a podle indikací a zejména kontraindikací každé z nich.
3.2 METODY PORODNÍ ANALGEZIE
- Metody porodní analgezie zahrnují nefarmakologické a farmakologické postupy (tab. 1), účinnost jednotlivých metod porodní analgezie ukazuje graf 1.
- Volba analgetické metody záleží na:
- individuálním rozhodnutí rodičky (obr. 1),
- aktuálním klinickém průběhu porodu,
- personálním a materiálně technickém vybavení daného pracoviště.
- Epidurální analgezie (v kontextu porodní analgezie vždy jako katétrová technika) je považována za nejúčinnější metodu porodní analgezie a podle současného stavu odborného poznání, ve srovnání s metodami systémové analgezie z hlediska matky anebo plodu/novorozence, přináší méně vedlejších účinků.
Tab. 1. Metody analgezie u porodu 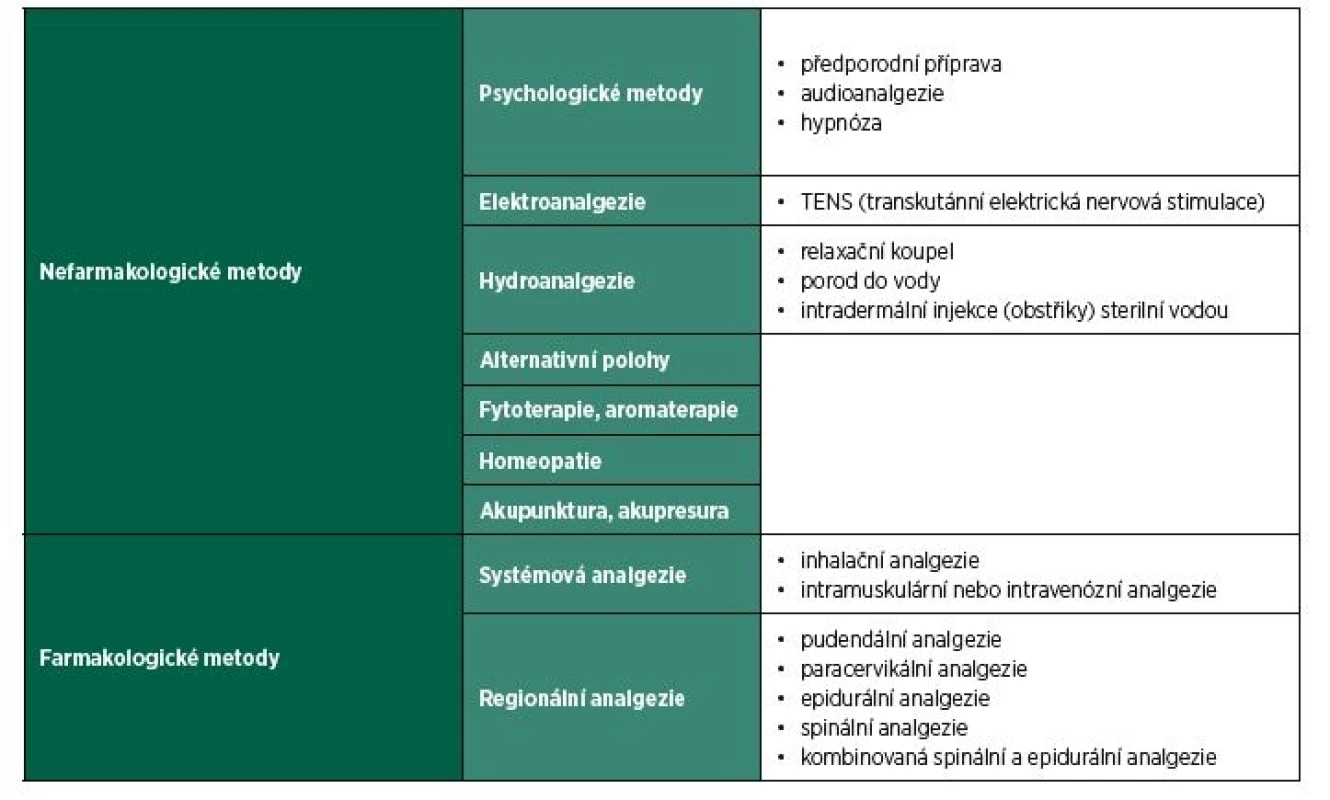
Obr. 1. Volba analgezie u porodu 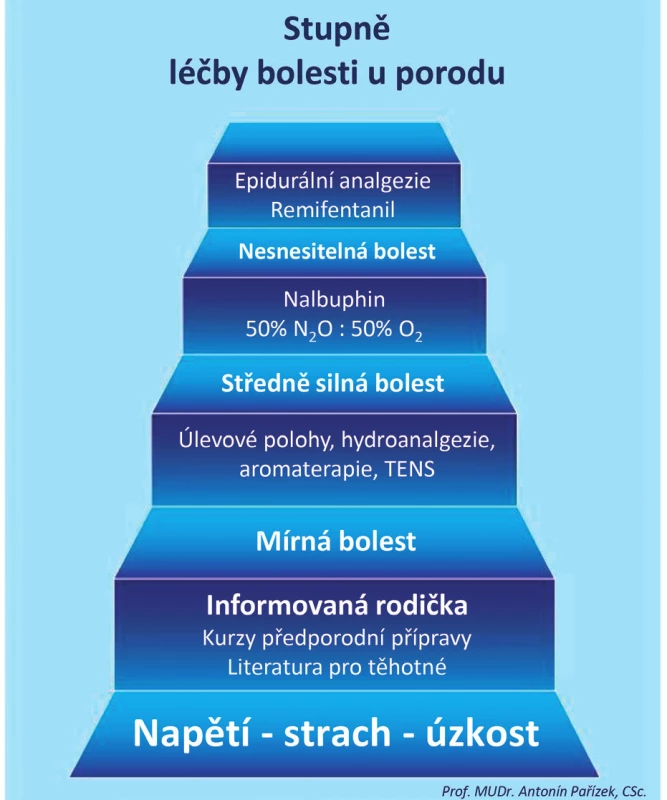
Graf 1. Porovnání účinnosti analgetických metod u porodu 
4 DOPORUČENÍ
Doporučení 1
Doporučujeme, aby každé porodnické zařízení mělo vypracovaný edukační program o možnostech porodní analgezie pro lektory předporodní přípravy těhotných žen.
Doporučení 2
Doporučujeme, aby každé porodnické zařízení mělo vypracovanou vlastní organizační normu pro porodní analgezii v průběhu vaginálního porodu zohledňující personální a materiální možnosti pracoviště.
Doporučení 3
Doporučujeme organizační zajištění dostupnosti anesteziologa pro metody porodní analgezie v nepřetržitém režimu.
Doporučení 4
Doporučujeme použití nefarmakologických postupů ke snížení vnímání bolesti, strachu, napětí a/nebo úzkosti u všech rodících žen.
Doporučení 5
Doporučujeme použití farmakologických postupů při nedostatečném účinku nefarmakologických metod.
Doporučení 6
Při jakékoliv farmakologické metodě porodní analgezie doporučujeme sledování základních fyziologických funkcí rodičky a intermitentní kardiotokografické monitorování plodu.
Doporučení 7
V případě žádosti rodičky o farmakologoické tlumení porodních bolestí doporučujeme epidurální analgezii jako metodu první volby, zejména při předpokladu prolongovaného vaginálního porodu nebo předpokladu konverze vaginálního porodu na císařský řez.
Doporučení 8
Epidurální analgezii je možno zahájit u rodičky bez ohledu na vaginální nález.
Doporučení 9
Rutinní koagulační vyšetření a vyšetření krevního obrazu před zavedením epidurální analgezie (za předpokladu absence krvácivého stavu v anamnéze a adekvátního počtu trombocytů v posledních dvou měsících) nedoporučujeme.
Doporučení 10
V případě epidurální analgezie doporučujeme přidat k lokálnímu anestetiku přídavnou látku sufentanil, s cílem dosažení maximální analgezie při co nejnižší koncentraci použitého lokálního anestetika, a minimalizovat tak riziko motorické blokády rodičky.
Doporučení 11
Nelze-li z jakéhokoliv důvodu použít metodu epidurální analgezie, doporučujeme pro tlumení porodních bolestí farmakologické postupy systémové analgezie (směs 50 % N2O: 50 % O2, nalbufin nebo remifentanil) podle možností a vybavenosti pracoviště.
Doporučení 12
Použití petidinu pro systémovou analgezii u porodu nedoporučujeme.
Jména autorů jsou uváděna v abecedním pořadí, podíl jednotlivých autorů je uveden na konci práce.
Česká gynekologická a porodnická společnost (ČGPS) ČLS JEP
Sekce perinatologie a fetomaternální medicíny ČGPS ČLS JEP
Sekce analgezie a intenzivní medicíny při ČGPS ČLS JEP
Doporučený postup byl schválen na jednání výboru ČGPS dne 1. 3. 2018
Česká společnost anesteziologie, resuscitace a intenzivní medicíny (ČSARIM) ČLS JEP
Sekce porodnické anestezie a analgezie ČSARIM ČLS JEP
Doporučený postup byl schválen na jednání výboru ČSARIM ČLS JEP dne 30. 1. 2018
Česká společnost porodních asistentek (ČSPA)
Doporučený postup byl schválen na jednání výboru ČSPA dne 28. 2. 2018
Seznam autorů
Pracovní skupina
doc. MUDr. Bláha Jan, Ph.D., MHA
prof. MUDr. Černý Vladimír, Ph.D., FCCM (editor)
MUDr. Kokrdová Zuzana, Ph.D.
MUDr. Nosková Pavlína, Ph.D.
prof. MUDr. Pařízek Antonín, CSc. (editor)
MUDr. Seidlová Dagmar, Ph.D.
doc. MUDr. Štourač Petr, Ph.D.
Oponentní skupina
MUDr. Janků Petr, Ph.D.
doc. MUDr. Korbeľ Miroslav, CSc.
PhDr. Kameníková Miloslava
Pařízková Petra
MUDr. Trenkler Štefan, Ph.D.
Autoři prohlašují, že nemají střet zájmů v souvislosti s tématem doporučeného postupu.
Podíl autorů: členové pracovní skupiny se podíleli na přípravě, průběžném připomínkování a na finální verzi doporučeného postupu. Členové oponentní skupiny připomínkovali verzi připravenou pracovní skupinou. Koordinátorem přípravy doporučeného postupu byl prof. MUDr. Pařízek Antonín, CSc.
Finálními editory textu byli prof. MUDr. Pařízek Antonín, CSc. a prof. MUDr. Černý Vladimír, Ph.D., FCCM
Financování: Vznik dokumentu nebyl spojen s žádným zdrojem financování.
Doporučený postup byl převzat k otištění v časopisu Anesteziologie a intenzivní medicína se souhlasem vedoucího redaktora časopisu Česká gynekologie.
Odkaz na primární publikaci:
Bláha J, Černý V, Janků P, Kameníková M, Kokrdová Z, Korbeľ M, Nosková P, Pařízek A, Pařízková P, Seidlová D, Štourač P, Trenkler Š. Analgezie u vaginálního porodu. Doporučený postup České gynekologické a porodnické společnosti (CGPS) České lékařské společnosti Jana Evangelisty Purkyně (ČLS JEP). Čes Gynek. 2018;83 : 140–144.
Adresa pro korespondenci:
prof. MUDr. Antonín Pařízek, CSc.
Zdroje
1. https://www.iasp-pain.org.
2. Zákon č. 372/2011 Sb., o zdravotních službách a podmínkách jejich poskytování.
3. Amin-Somuah M, Smyth R, Jones L. Epidural versus non-epidural or no analgesia in labour. Cochrane Database Syst Rev. 2011;12:CD000331.
4. Reynolds F. The effects of maternal labour analgesia on the fetus. Best Pract Res Clin Obstet Gynaecol. 2010;24 : 289–302.
5. Reynolds F. Labour analgesia and the baby: good news is no news. Int J Obstet Anesth. 2011;20 : 38–50.
6. Pařízek A., et al. Analgezie a anestezie u porodu, Praha: Galén, MCC Publishing, 2012 : 113–119.
7. American College of Obstetricians and Gynecologists. ACOG Committee Opinion No. 295: Pain Relief during Labor. Washington, DC: ACOG, 2004 (Reaffirmed 2015).
8. Ullman R, Smith LA, Burns E, et al. Parenteral opioids for maternal pain management in labour. Cochrane Database of Systematic Reviews. 2010;9:CD007396. DOI: 10.1002/14651858. CD007396.pub2.
9. Jones L, Othman M, Dowsell T, et al. Pain management for women in labour: An overview of systemic reviews. Cochrane Database Syst Rev. 2012;3:CD009234.
10. American College of Obstetricians and Gynecologists. ACOG Committee Opinion No. 295: Pain Relief during Labor. Washington, DC: ACOG, 2004 (Reaffirmed 2015). [Review]
11. American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 36: Obstetric Analgesia and Anesthesia. Washington, DC: American College of Obstetricians and Gynecologists, 2002.
12. Ohel G, Gonen R, Vaida S, et al. Early versus late initiation of epidural analgesia in labor: Does it increase the risk of cesarean section? A randomized trial. Am J Obstet Gynecol. 2006;194 : 600–605.
13. Wassen MMLH, Zuijlen J, Roumen LJM, et al. Early versus late epidural analgesia and risk on instrumental delivery in nulliparous women: A systematic review. Br J Obstet Gynecol. 2011;118 : 655–661.
14. Practice Bulletin No. 177: Obstetric Analgesia and Anesthesia.Obstet Gynecol. 2017;129:e73–e89. doi: 10.1097/AOG.0000000000002018.
15. Wassen MMMLH, Smits LJM, Scheepers HCJ, et al. Routine labour epidural analgesia versus labour analgesia on request: A randomized non-inferiority trail. BJOG. 2015;122 : 344–350.
16. Segal S. Labor epidural analgesia and maternal fever. Anesth Analg. 2010;111 : 1467–1475. [Review]
17. Koughnan F, Crli M, Romney M, et al. Epidural analgesia and backache: A randomized controlled comparison with intramuscular meperidine for analgesia during labor. Br J Anaesth. 2002;89 : 466–472.
18. Zákon č. 372/2011 Sb., o zdravotních službách.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek Sepse a novinky 2018Článek EKG v klinické praxiČlánek EKG lekce 1Článek Zajímavosti, tipy a triky
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2018 Číslo 4- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
- Aceklofenak v léčbě muskuloskeletálních onemocnění – srovnání s dalšími NSAIDs z hlediska účinnosti a bezpečnosti
- Metamizol a jeho pozice v léčbě bolesti
- Prokalcitonin: marker vhodný pro diagnostiku sepse i hodnocení antimikrobiální léčby
- Léčba akutní pooperační bolesti z pohledu ortopeda
-
Všechny články tohoto čísla
- Porovnanie katétrovej vysokofrekvenčnej dýzovej ventilácie pľúc a konvenčnej ventilácie počas intervenčnej bronchoskopie u pacientov s obštrukciou dýchacích ciest
- Akutní koronární syndrom po nekardiochirurgických operačních výkonech
- Calprotectin a calgranulin C v krvi u polytraumatizovaných pacientů
- Horečka po spinálních traumatech
- Spontánní návrat antikoagulačního účinku kumulovaného dabigatranu po odeznění účinku antagonisty: Kazuistika pacienta s život ohrožujícím krvácením
- Nová definice status epilepticus a možnosti jeho farmakologické léčby
- Restriktivní versus liberální tekutinová terapie
- Využití ultrazvuku v intervenční léčbě bolesti
- Sepse a novinky 2018
- Překlady pacientů mezi pracovišti a „spádová“ zdravotnická zařízení
- Analgezie u vaginálního porodu
- Péče o zemřelého dárce orgánů s diagnózou smrti mozku
- Smrt mozku, péče o dárce orgánů
- Evoluční adaptační mechanismy (nejenom na hypoxii) a jejich význam pro klinickou medicínu
- EKG v klinické praxi
- EKG lekce 1
- Zajímavosti, tipy a triky
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nová definice status epilepticus a možnosti jeho farmakologické léčby
- EKG lekce 1
- Překlady pacientů mezi pracovišti a „spádová“ zdravotnická zařízení
- Využití ultrazvuku v intervenční léčbě bolesti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



