-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Význam rotačnej tromboelastometrie (ROTEM) v manažmente perioperačného krvácania
Rotational thromboelastometry (ROTEM) in the management of perioperative haemorrhage
Rotational thromboelastometry (ROTEM) is currently increasingly used in the management of perioperative bleeding. As a bed-side test it replaces conventional coagulation tests in this situation and allows to provide targeted treatment of the coagulopathy, leading to reduced bleeding and reduced administration of transfusion products.
This article describes in a simple way the principle of the method, the investigated parameters, specific tests, the issue of the temperature setting and the limitations of the method. It provides an overview of the normal ranges of parameters for different age groups and for pregnant women, and explains the steps and scheme of the management of acute bleeding. In conclusion, we describe a case of traumatic bleeding managed by ROTEM, where we point out that the administration of fresh frozen plasma for the treatment of severe traumatic coagulopathy did not lead to satisfactory correction of coagulopathy and had to be accompanied by administration of other clotting factors such as fibrinogen and prothrombin complex factors.KEYWORDS:
management – bleeding – ROTEM – thromboelastometry
Autoři: M. Durila
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, 2. LF UK a FN Motol, Praha
Vyšlo v časopise: Anest. intenziv. Med., 27, 2016, č. 4, s. 259-266
Kategorie: Postgraduální vzdělávání - Přehledový článek
Souhrn
Metóda rotačnej tromboelastometrie (ROTEM) je v súčasnosti čoraz viac a s obľubou používaná v manažmente perioperačného krvácania. Ako ,,bed-side“ test v určitom zmysle nahrádza bežné koagulačné testy v tejto situácii a tým, že umožňuje poskytovať cielenú liečbu koagulopatie, vedie k zníženiu podávania transfúznych prípravkov a zníženiu krvácania.
V tomto článku popisujeme jednoduchým spôsobom princíp metódy, vyšetrované parametre, používane špecifické testy, problematiku nastavenia teploty prístroja, limity metódy a poskytujeme prehľad rozmedzí normálnych hodnôt parametrov pre jednotlivé vekové skupiny a tehotné ženy a vysvetľujeme postup a schému manažmentu krvácania.
V závere popisujeme prípad traumatického krvácania manažovaného pomocou ROTEM, kde poukazujeme, že podávanie čerstvej mrazenej plazmy k terapii ťažkej traumatickej koagulopatie nevedie k dostatočnej korekcii tejto koagulopatie a je nutné terapiu zintenzívniť podávaním ďalších zrážacích faktorov, ako je fibrinogen či faktory protrombinového komplexu.KĽÚČOVÉ SLOVÁ:
manažment – krvácanie – ROTEM – tromboelastometriaÚVOD
Metóda rotačnej tromboelastometrie (ROTEM) je v súčasnosti čoraz viac používaná v manažmente perioperačného krvácania – v diagnostike i terapii. Je to metóda, ktorá na rozdiel od bežných testov koagulácie, ako je protrombínový čas (PT) a aktivovaný parciálny tromboplastínový čas (APTT), používa plnú krv, a tým poskytuje informácie o zrážaní krvi komplexne. Ako „bed-side“ metóda nám poskytuje informácie o jednotlivých fázach koagulácie (iniciácia, propagácia, sila koagula a fibrinolýza) za niekoľko minút od štartu testu. Už za 80 sekúnd vieme diagnostikovať poruchu iniciačnej fázy a reagovať podaním zrážacích faktorov. Z tohto dôvodu nahrádza bežné testy v monitoringu zrážania krvi na operačnej sále.
Metoda ROTEM bola v roku 2010 schválená pre klinické používanie americkou FDA (Food and Drug Administration, www.fda.gov) a je v rámci viskoelastických metód zahrnutá aj v súčasných európskych doporučených postupoch ako pre manažment traumatického krvácania [1], tak i pre manažment perioperačného krvácania [2]. Tým, že umožňuje cielenú liečbu koagulopatie, predchádza nadmernému podávaniu čerstvej mrazenej plazmy (ČMP), vedie k celkovému zníženému podávaniu transfúznych prípravkov, k zníženiu krvnej straty a ušetreniu finančných prostriedkov v rôznych chirurgických oboroch či už v pôrodníctve, hepatochirurgii, kardiochirurgii, traumatológii, detskej chirurgii a ďalších [3–11]. Zníženie podávania transfúznych prípravkov znamená pre pacienta zníženie rizík súvisiacich s ich podávaním [12–15].
PRINCÍP A POPIS METÓDY, INTERPRETÁCIA PARAMETROV
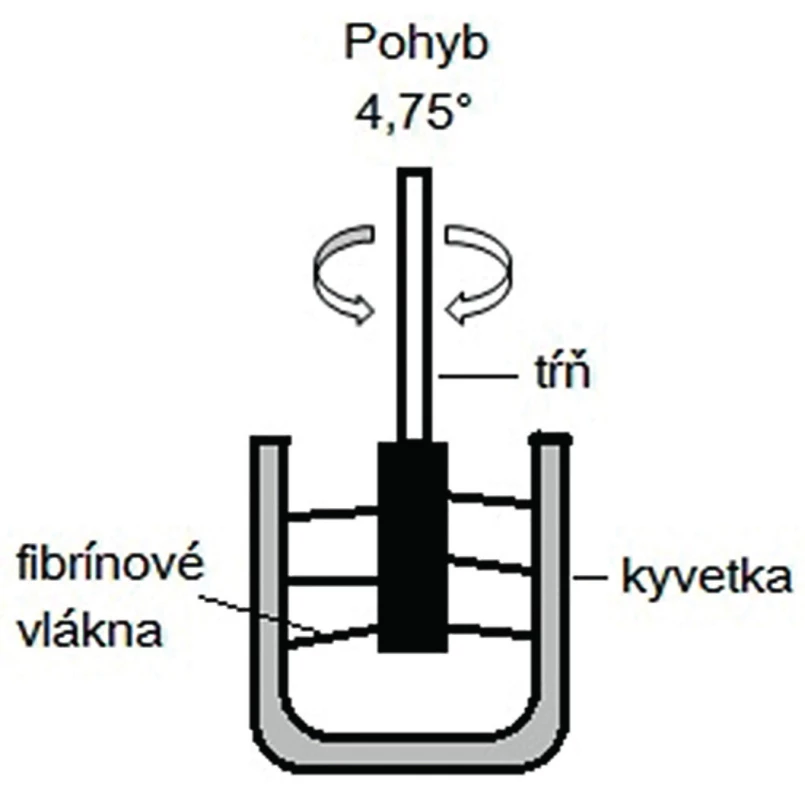
Základným prvkom ROTEM prístroja (obr. 1) je kyvetka obsahujúca malé množstvo plnej krvi, do ktorej je ponorený tŕň. Pohonná jednotka vykonáva rotačný pohyb tŕňa a kyvetka pohyb nevykonáva (obr. 2). Len čo sa začnú vytvárať fibrínové vlákna medzi kyvetkou a tŕňom, začne prístroj detegovať na tŕni odpor, ktorý rastie so silou koagula. Naopak, v momente fibrinolýzy odpor klesá. Tieto zmeny odporu sú potom počítačovo spracované a výsledkom je ROTEM krivka (obr. 3). K vyšetreniu sa používa citrátová krv, čo umožňuje aj neskoršiu analýzu vzorky (najneskôr do 2 hodín) či analýzu opakovať.
Obr. 1. Prístroj ROTEM 
Publikované so súhlasom výrobcu – Tem International GmbH. Obr. 3. ROTEM krivka 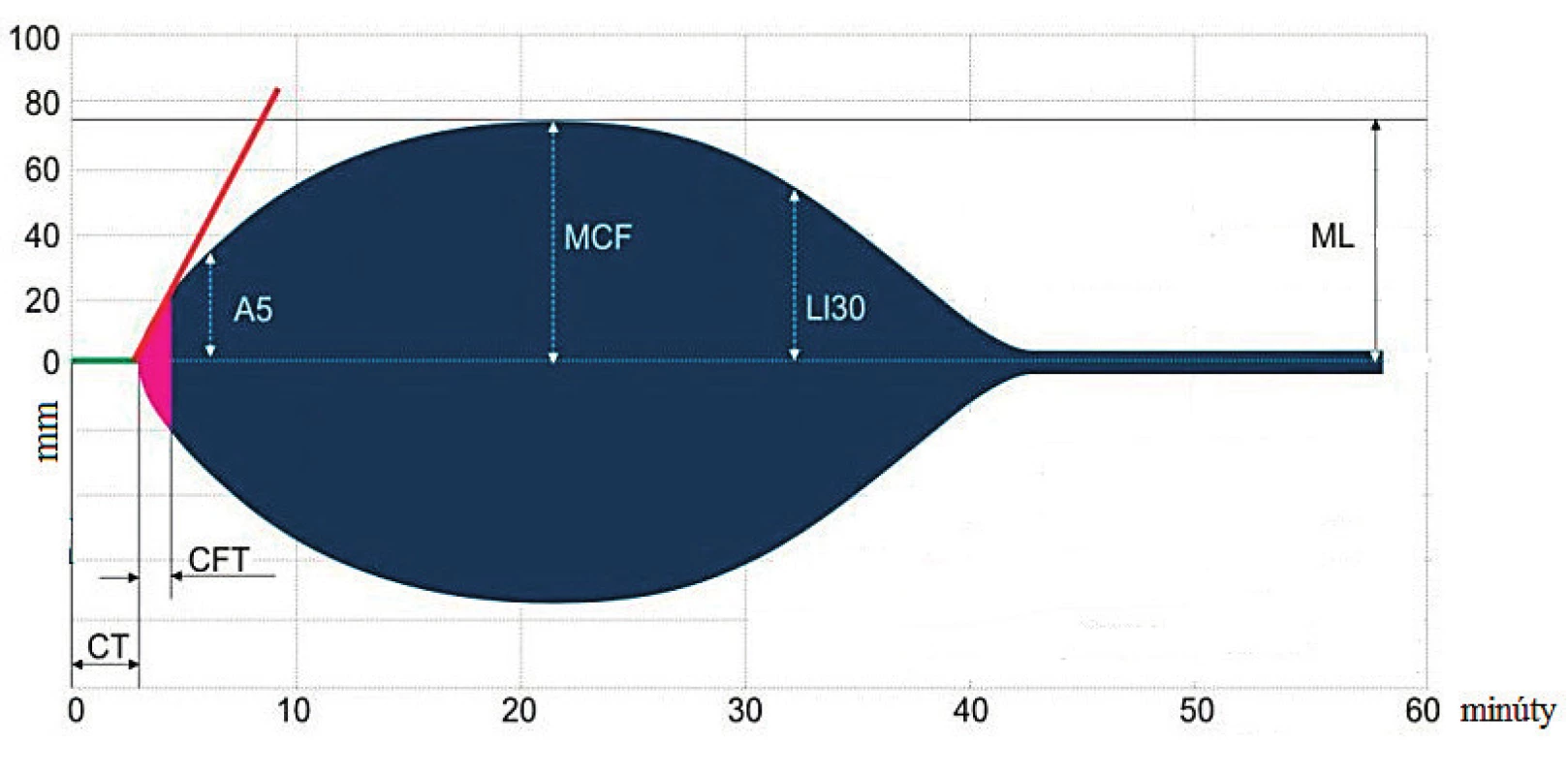
CT(clotting time) – čas počiatočného zrážania, je odrazom iniciačnej fázy; CFT (clot formation time) – čas od CT do amplitúdy 20 mm a predstavuje spolu s uhlom α propagačnú fázu koagulácie; MCF (maximum clot firmness) – predstavuje maximálnu silu koagula; A5 (amplitúda 5 minút od CT) – predstavuje silu koagula 5 minút od CT; LI 30 a ML(lysis index 30 minút od CT a maximum lysis) – predstavujú parametre fibrinolýzy Publikované so súhlasom výrobcu – Tem International GmbH. Rotačná tromboelastometria je vyšetrenie viskoelastických vlastností krvi v čase, teda od vzniku koagula až po jeho rozpustenie. Získavame informácie o iniciačnej fáze tvorby koagula, o propagačnej fáze, o jeho maximálnej pevnosti a o stabilite koagula, ktorá závisí od stupňa fibrinolýzy. Popisujeme a hodnotíme nasledujúce parametre: CT (clotting time) – čas počiatočného zrážania, ktorý predstavuje čas od iniciácie vyšetrenia do detekcie prvých fibrínových vlákien a je odrazom iniciačnej fázy zrážania (je detegovaný pri amplitúde 2 mm). Jeho predĺžená hodnota svedčí predovšetkým o deficite zrážacích faktorov alebo o inhibícii zrážania heparínovými substanciami v závislosti na použitom teste (EXTEM, INTEM, NATEM – pozri nižšie); CFT (clot formation time) je čas od CT do amplitúdy 20 mm a predstavuje spolu s uhlom α (uhol dotyčnice medzi CT a krivkou) propagačnú fázu koagulácie. Tieto parametre sú patologicky hypokoagulačné (malý uhol α a dlhý CFT) pri poruche trombocytov alebo fibrinogénu a k diferenciálnej diagnostike je nutné urobiť vyšetrenie funkčného fibrinogénu (FIBTEM, pozri nižšie). V prípade, že bude hladina fibrinogénu v norme, problém bude na strane trombocytov (máme však odpozorované, že samotná patologická hodnota CFT poukazuje na trombocytopatiu/peniu a pri hypofibrinogenémii je častejší nález patologických hodnôt obidvoch parametrov CFT aj uhla α – poznámka autora); MCF (maximum clot firmness) predstavuje maximálnu silu koagula a je výsledkom interakcie fibrinogénu, trombocytov a FXIII. Aj v prípade nízkej hodnoty MCF je k diagnostike nutné dovyšetriť hladinu funkčného fibrinogénu (ak bude fibrinogén v norme, problém bude na strane trombocytov alebo FXIII (deficit FXIII je však extrémne raritný, pokiaľ sa neuplatňuje „plazma free“ koncept transfúznej filozofie); A5, A10 (amplitúda 5 a 10 minút od CT) predstavuje silu koagula 5 a 10 minút od CT, keďže koreluje s MCF je možné sa ňou riadiť ešte pred dosiahnutím MCF (v urgentných prípadoch tak nahrádza MCF), a tak včaššie terapeuticky zasiahnuť; LI 30 a LI 60 (lysis index 30 a 60 minút od CT) predstavujú parametre fibrinolýzy, t.j. percento lýzy koagula z hodnoty MCF, a hovorí o stabilite koagula.
TYPY TESTOV ROTEM A NORMÁLNE ROZMEDZIA PARAMETROV
ROTEM umožňuje analýzu sekundárnej hemostázy pomocou špecifických reagencií nasledujúcim spôsobom:
- EXTEM (reagencia obsahuje aktivátor vonkajšej cesty – tromboplastin) umožňuje vyšetriť vonkajšiu cestu zrážania, test obsahuje inhibítor heparínu, a preto nie je citlivý na heparíny;
- INTEM (reagencia obsahuje aktivátor vnútornej cesty – ellagová kyselina) umožňuje vyšetriť vnútornú cestu zrážania, test je citlivý na vysoké dávky heparínu a spolu s testom HEPTEM (obsahuje heparinázu) sa používa hlavne v kardiochirurgii k monitoringu účinku heparínu;
- FIBTEM (reagencia obsahuje inhibítor trombocytov – cytochalasin D) umožňuje vyšetriť funkčný fibrinogén (rozdiel MCF EXTEM a MCF FIBTEM nepriamo dáva informáciu o trombocytoch);
- APTEM/T-APTEM (reagencia obsahuje antifibrinolytikum – aprotinin/tranexamovú kyselinu) slúži k potvrdeniu fibrinolýzy prítomnej na EXTEM – krivka APTEM/T-APTEM sa oproti EXTEM upraví do normy (tento test však rutinne nepoužívame, keďže v prípade prítomnej fibrinolýzy na EXTEM u krvácajúceho pacienta podáme antifibrinolytiká, a teda nie je nutné potvrdiť fibrinolýzu ďalšími testami);
- NATEM (non-activated test – neobsahuje žiadny pridávaný aktivátor a zrážanie sa aktivuje stykom krvi so stenou kyvetky) je najcitlivejší test na rôzne koagulopatie, ale zatiaľ nie je štandardizovaný.
V prípade, že pacient krváca napriek normálnym hodnotám EXTEM, INTEM, odporúčame urobiť NATEM (vzorka ale potrebuje pre stabilizáciu cca 30 minút a potom môže byť analyzovaná). V týchto prípadoch nám NATEM ukázal koagulopatiu (fibrinolýzu, endogénne heparinoidy) [16, 17].
Nastavenie teploty prístroja, alebo pri akej teplote merať?
Výhodou ROTEM je možnosť nastaviť si teplotu merania na štandardných 37 ˚C, alebo si ju nastaviť na teplotu pacienta. To nám umožňuje oddiferencovať hypotermickú koagulopatiu od inej, eventuálne vysloviť podozrenie na chirurgický zdroj krvácania u hypotermického pacienta. Ak má pacient napr. 32 ˚C, urobíme vyšetrenie pri pacientovej teplote a potom zopakujeme vyšetrenie po prenastavení teploty na 37 ˚C, pričom môžu nastať nasledujúce situácie:
- a) ak sa krivka upraví do normy, potvrdí to hypotermickú koagulopatiu a musíme zvýšiť pacientovu teplotu;
- b) ak sa krivka neupraví, znamená to, že koagulopatia sa neupraví ani po zvýšení pacientovej teploty a je treba korigovať koagulopatiu substitúciou zrážacích faktorov (popri zahrievaní pacienta);
- c) ak je krivka pri 32 ˚C v norme a je zhodná s krivkou pri 37 ˚C, je vysoké podozrenie na možnú chirurgickú príčinu krvácania. V prípade, že nie je možné z rôznych dôvodov opakovať vyšetrenie pri obidvoch teplotách, odporúčame robiť vyšetrenie pri 37 ˚C (bežná prax na väčšine pracovísk). Dôvody sú nasledujúce: je zbytočné substituovať zrážacie faktory do hypotermického prostredia, pretože faktory (enzymatické procesy) nebudú v hypotermii fungovať a naviac, ak pacienta zahrejeme do normotermie, môžeme ho ohroziť hyperkoagulačným stavom. V našej práci (in vitro) sme zistili, že fibrinogén je funkčný aj pri 30 ˚C, čo ale neplatí pre faktory protrombínového komplexu [18]. Ich funkčnosť je popisovaná až od 33˚C [19]. Preto môžeme uvažovať o podávaní fibrinogénu ako prvého faktoru u hypotermického a krvácajúceho pacienta. Po zahriatí krvnej vzorky na 37 ˚C síce bol zaznamenaný hyperkoagulačný trend, ale podávané doporučené dávky fibrinogénu neviedli k štatisticky významnej hyperkoagulácii. Práce in vivo podobného charakteru chýbajú.
Limity ROTEM
Na rozdiel od situácie in vivo, kyvetka neobsahuje endotel a chýbajú aj strižné sily vznikajúce prúdom krvi pri povrchu endotelu. Tento test preto nie je citlivý na poruchy primárnej hemostázy, ktorej výsledkom je vznik doštičkového trombu, napr. von Willenbrandova nemoc, Bernard--Soulierov syndróm, Glanzmannova trombasténia, Heřmanského-Pudlákov syndróm, a ani na účinok antiagregancií v primárnej hemostáze (procesy adhézie a agregácie). V súčasnosti je však k dispozícii ROTEM platelet – analyzátor funkcie krvných doštičiek na princípe impedančnej agregometrie. K vyšetreniu sa používajú špeciálne kyvety, ktoré slúžia k meraniu agregácie krvných doštičiek, po aktivácii bežnými induktormi doštičiek (kyselina arachidonová, ADP, TRAP). Použitie rôznych aktivátorov agregácie umožňuje nielen detekovať celkový stav primárnej hemostázy, ale taktiež rozlíšiť, ktorý mechanizmus aktivácie doštičiek je prípadne zablokovaný, a selektívne tak vyhodnotiť účinok jednotlivých typov antiagregancií. Prístroj ROTEM platelet sa implementuje ako prídavný modul k tromboelastometru Rotem delta. Vzniká tak systém dvoch prístrojov v jednom.
Normálne rozmedzia parametrov ROTEM pre dospelých pacientov (tab. 1), tehotné ženy (tab. 2) a pre deti rôznej vekovej kategórie (tab. 3).
Tab. 1. Normálne rozmedzie hodnôt jednotlivých parametrov všeobecne (hodnoty Pentapharm GmbH) 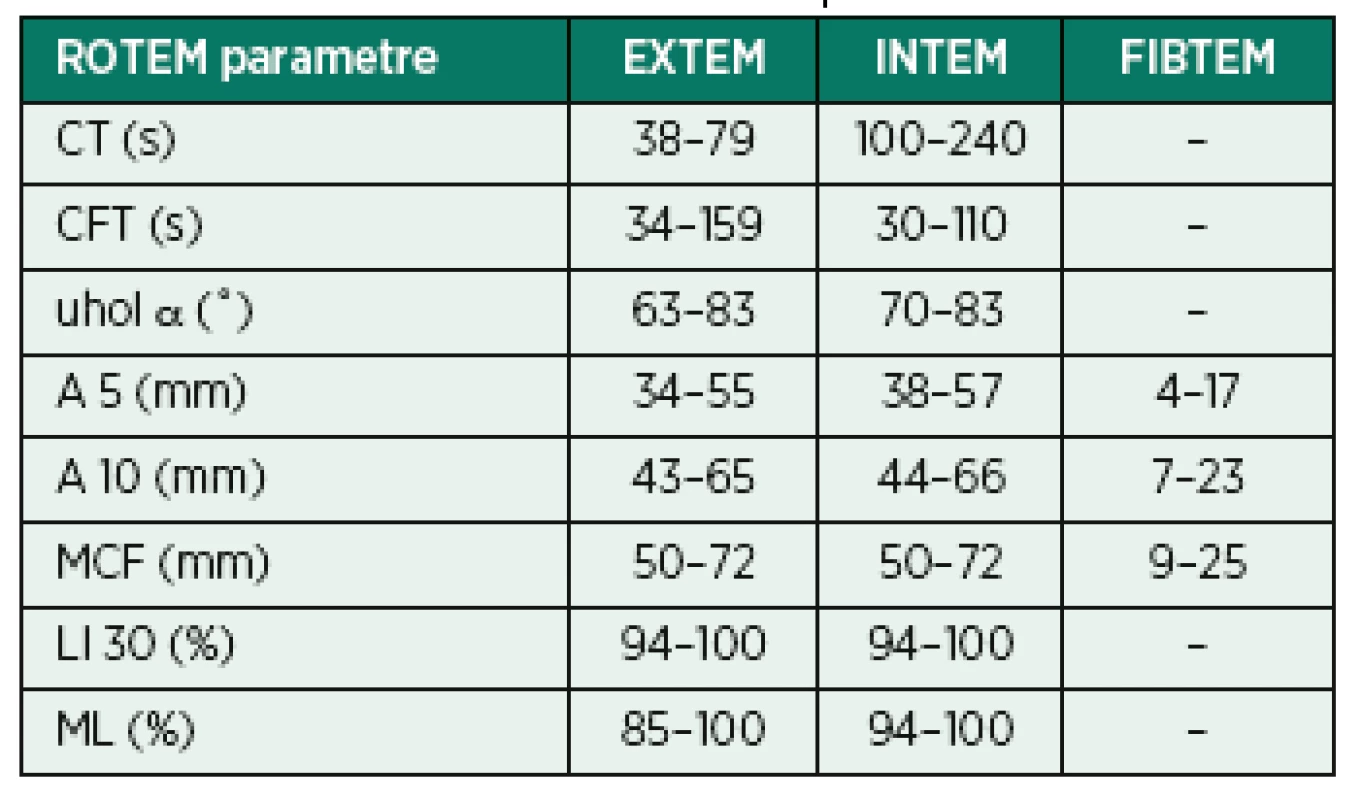
Tab. 2. Rozmedzie hodnôt u tehotných žien v treťom trimestri [20] ![Rozmedzie hodnôt u tehotných žien v treťom trimestri [20]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/3740b2b688ae82ad55f1a8454951738a.png)
Tab. 3. Rozmedzie hodnôt u detí od 0 mesiacov do 16 rokov [21] ![Rozmedzie hodnôt u detí od 0 mesiacov do 16 rokov [21]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/57b504b33fede34fc25b443626a595b2.png)
MANAŽMENT ŽIVOT OHROZUJÚCEHO KRVÁCANIA POMOCOU ROTEM schéma (obr. 4)
Obr. 4. Schéma terapie koagulopatie pomocou ROTEM 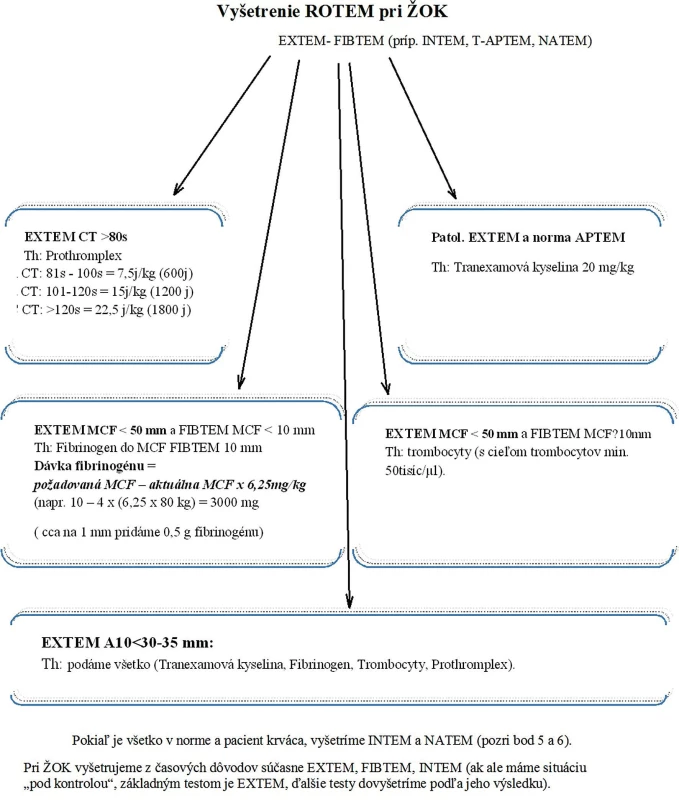
(upravená z pôvodného článku [23] na základe nových skúseností [16, 17]) - Optimalizácia vnútorného prostredia: TT > 34 ˚C, pH > 7,2, kalcium > 1 mmol/l, hematokrit > 25 % [22].
- Vylúčiť alebo potvrdiť a následne liečiť fibrinolýzu (patologické hodnoty LI 30 a ML, ktoré sa upravia na APTEM/T-APTEM) [22].
- Zistiť silu koagula (MCF EXTEM) a pri nízkej hodnote odlíšiť nedostatok fibrinogénu (nízke MCF FIBTEM) od poruchy trombocytov (MCF FIBTEM v norme) a následne chýbajúcu zložku substituovať [22].
- Zistiť čas zrážania (CT EXTEM) a pri predĺžení korigovať podaním zrážacích faktorov (uprednostňujú sa faktory protrombinového komplexu – PCC) [22].
- Ak je EXTEM v norme, vyšetriť INTEM, kde posudzujeme hlavne čas zrážania (CT). Pri predĺženej hodnote CT vyšetriť HEPTEM (k vylúčeniu prítomnosti heparínov). Ak sa CT HEPTEM upraví do normy, je podozrenie na prítomný efekt heparinu – podáme protamín 1000–2000 j [22]. Ak sa CT neupraví do normy, chýbajú faktory vnútornej cesty (VIII, IX, XI) – substituujeme faktory (čerstvá mrazená plazma).
- V prípade normalizovania vyššie uvedených podmienok a testov pri pokračujúcom krvácaní a neprítomnosti chirurgického zdroja krvácania vyšetriť NATEM (vyšetriť 30 minút po odbere vzorku) [16].
KAZUISTIKA
V tejto kazuistike prezentujeme prípad manažmentu traumatického krvácania, kde sme za pomoci tromboelastometrického a tromboelastografického vyšetrenia diagnostikovali koagulopatiu, ktorú nebolo možné zvládnuť len podávaním ČMP (t. j. bez fibrinogénu a PCC) a kde normokoagulačný tromboelastografický výsledok pri hypotermii vzbudil podozrenie na chirurgický zdroj krvácania. Táto práca už bola publikovaná v americkom časopise [23], ale pre aktuálnosť témy ju prezentujeme v skrátenej verzii aj v tomto článku.
Tridsaťtri ročná pacientka, účastníčka dopravnej nehody, utrpela ťažké polytraumatické poranenie (ISS 59) a bola privezená na naše oddelenie. Bola orotracheálne intubovaná, na umelej pľúcnej ventilácii s podporou obehu noradrenalínom a TK 70/40 torr. Krvácala z otvorenej rany na záhlaví, mala ľavostrannú mydriázu bez fotoreakcie a otvorenú fraktúru ľavého femuru. Keďže bolo zjavné poranenie hlavy, v snahe o MAP 80–90 mm Hg bola dávka noradrenalinu 0,75 µg/kg/min, laktát bol 7,8 mmol/l, pH 7,0, BE -18,5 mmol/l. Teplota pacientky bola 35,9 ˚C. Ultrazvukové FAST vyšetrenie preukázalo voľnú tekutinu v dutine brušnej a pacientka bola indikovaná k laparotómii. Pred transportom na operačný sál bola pacientke odobraná krv na vyšetrenie ROTEM, bežné koagulačné testy a pacientke boli podané 4 g fibrinogenu, 2 g exacylu a kontinuálne dostávala ČMP a erytrocytárnu masu v pomere 1 : 1. Okrem toho sme podali 200 ml bikarbonátu a 2000 ml kryštaloidov a 500 ml koloidov. Po tejto terapii dávka noradrenalínu klesla na 0,12 µg/kg/min.
Na EXTEM vyšetrení sme zistili len predĺžené CT 112 s (obr. 5A). Keďže pacientka dostávala kontinuálne ČMP, očakávali sme, že dôjde k úprave tejto koagulopatie. Avšak cca za hodinu od príjmu (prebiehala laparotómia), krvácanie z oblasti hlavy neustávalo a obehová nestabilita pokračovala. Urobili sme kontrolný ROTEM a zistili sme, že koagulopatia progredovala (napriek podávanej ČMP a EBR a po podaní exacylu a fibrinogenu iniciálne). Bolo ešte viac predĺžené CT na 114 s a došlo aj k zhoršeniu CFT na 482 s, A 10 na 22 mm a MCF na 35 mm, FIBTEM MCF bol 5 mm (obr. 5 B,C). Následne sme podali 4 g fibrinogénu (s cieľom MCF 13 mm), 1200 j PCC a 4 trombocytárne náplavy. Medzitým sme mali k dispozícii vstupné laboratórne hodnoty: INR 2,5, aPTT 103 s, fibrinogén 1,27 g/l a trombocyty 189 x 109/l. V tomto prípade tieto bežné testy sú absolútne nepraktické!
Kontrolný ROTEM bol v norme a pacientka prestala krvácať (obr. 5 D).
Obr. 5. ROTEM vyšetrenie opisovaného prípadu 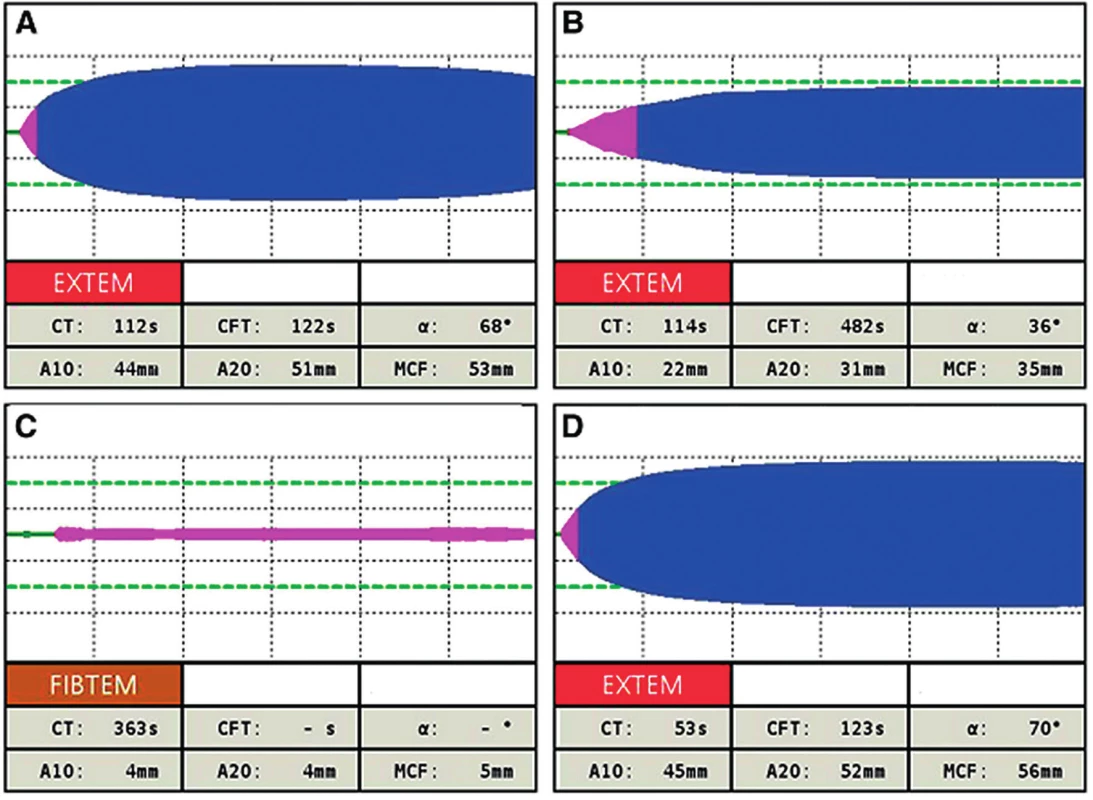
EXTEM (A) pred chirurgickým výkonom – následne podávaná ČMP; EXTEM (B) a FIBTEM (C) 1 hodinu po kontinuálnom podávaní ČMP a EBR v pomere 1 : 1 – následne cielená liečba podľa schémy; EXTEM (D) po cielenej terapii. Referenčné hodnoty pre EXTEM: CT = 38–79 sekúnd; CFT = 34–159 sekúnd; α uhol = 63–83 °; aMCF = 50–72 mm. Referenčná hodnota pre FIBTEM: MCF = 9–25 mm. Operatér vykonal splenektómiu, omentektómiu, sutúru hepatis a ošetril otvorenú ranu na hlave a stehne. Po čase ale znovu začala obehová nestabilita v zmysle zvyšujúcej sa potreby dávky noradrenalínu a teplota pacientky klesla na 33 ˚C. Kontrolný ROTEM bol bez zjavnej patológie a k vylúčeniu hypotermickej koagulopatie sme urobili vyšetrenie trombolestografie pri teplote 33 6 ˚C a pri 37 ˚C. Takmer identické krivky vylúčili hypotermickú koagulopatiu (obr. 6) a tento nález vzbudil podozrenie na chirurgický zdroj krvácania. Kontrastné CT vyšetrenie ukázalo krvácanie v oblasti splenektómie a pri chirurgickom ošetrení sa našla zosunutá spojka z artérie. Z iných nálezov na CT bola prítomná zlomenina okcipitálnej kosti, kontúzia mozočka, kontúzia pľúc a hepatis a ďalšie poranenia.
Obr. 6. TEG (thromboelastografické) vyšetrenie opisovaného prípadu 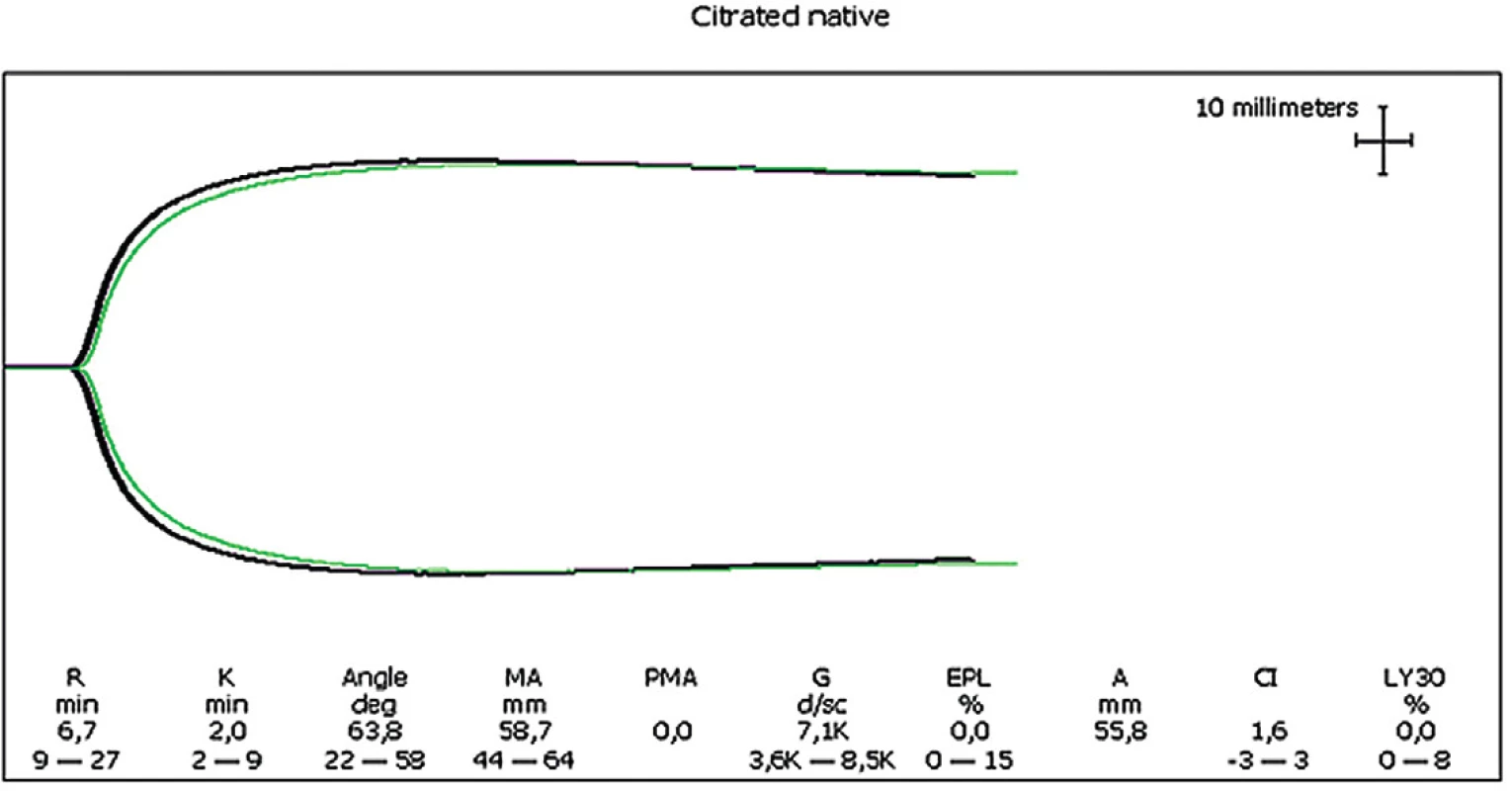
Čierna krivka získaná po meraní pri 37 °C a zelená krivka získaná po meraní pri 33 °C. Takmer identické krivky vylučujú hypotermickú koagulopatiu a je podozrenie na chirurgický zdroj krvácania. Pacientka bola 6. deň extubovaná bez zjavného neurologického deficitu.
ZÁVER
Vyšetrenie ROTEM je v súčasnosti veľkou pomocou v manažmente krvácania a koagulopatie či už na operačnom sále, urgentnom príjme alebo na jednotke intenzívnej starostlivosti. Ako bed-side metóda v určitom zmysle nahrádza bežné koagulačné testy v tejto indikácii a tým, že umožňuje poskytovať cielenú liečbu koagulopatie, vedie k zníženiu podávania transfúznych prípravkov a zníženiu krvácania.
Poďakovanie
Podporené projektom (Ministerstva zdravotníctva) koncepčného rozvoja výskumnej organizácie 00064203 (FN MOTOL).
Autor čestne prehlasuje, že táto práca nebola publikovaná v nijakom inom časopise a že vylučuje akýkoľvek konflikt záujmov.
Do redakce došlo dne 28. 4. 2016.
Do tisku přijato dne 10. 5. 2016.
Adresa pro korespondenci:
MUDr. Miroslav Durila, Ph.D.
KARIM 2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: miroslav.durila@fnmotol.cz
Zdroje
1. Spahn, D. R., Bouillon, B., Cerny, V. et al. Management of bleeding and coagulopathy following major trauma: an updated European guideline. Crit. Care,2013, 17, R76.
2. Kozek-Langenecker, S. A., Afshari, A., Albaladejo, P. et al. Management of severe perioperative bleeding: guidelines from the European Society of Anaesthesiology. Eur. J. Anaesthesiol., 2013, 30, p. 270–382.
3. Naik, B. I., Pajewski, T. N., Bogdonoff, D. I. et al. Rotational thromboelastometry-guided blood product management in major spine surgery. J. Neurosurg. Spine, 2015, p. 239–249.
4. Haas, T., Spielmann, N., Restin, T. et al. Higher fibrinogen concentrations for reduction of transfusion requirements during major paediatric surgery: A prospective randomised controlled trial. Br. J. Anaesth., 2015, 115, p. 234–243.
5. Nakayama, Y., Nakajima, Y., Tanaka, K. A. et al. Thromboelastometry-guided intraoperative haemostatic management reduces bleeding and red cell transfusion after paediatric cardiac surgery. Br. J. Anaesth., 2015, 114, p. 91–102.
6. Haas, T., Goobie, S., Spielmann, N., Weiss, M., Schmugge, M. Improvements in patient blood management for pediatric craniosynostosis surgery using a ROTEM((R))-assisted strategy – feasibility and costs. Paediatr. Anaesth., 2014, 24, p. 774–780.
7. Yeung, M. C., Tong, S. Y., Tong, P. Y., Cheung, B. H., Ng, J. Y., Leung, G. K. Use of viscoelastic haemostatic assay in emergency and elective surgery. Hong Kong Med. J., 2015, 21, p. 45–51.
8. Gorlinger, K., Fries, D., Dirkmann, D., Weber, C. F., Hanke, A. A., Schochl, H. Reduction of Fresh Frozen Plasma Requirements by Perioperative Point-of-Care Coagulation Management with Early Calculated Goal-Directed Therapy. Transfus. Med. Hemother., 2012, 39, p. 104–113.
9. Gorlinger, K., Dirkmann, D., Hanke, A. A. et al. First-line therapy with coagulation factor concentrates combined with point-of-care coagulation testing is associated with decreased allogeneic blood transfusion in cardiovascular surgery: a retrospective, single-center cohort study. Anesthesiology, 2011, 115, p. 1179–1191.
10. Arnold, D. M., Lauzier, F., Whittingham, H. et al. A multifaceted strategy to reduce inappropriate use of frozen plasma transfusions in the intensive care unit. J. Crit. Care, 2011, 26, p. 636 e7–e13.
11. Haas, T., Spielmann, N., Mauch, J. et al. Comparison of thromboelastometry (ROTEM(R)) with standard plasmatic coagulation testing in paediatric surgery. Br. J. Anaesth., 2012, 108, p. 36–41.
12. Nienaber, U., Innerhofer, P., Westermann, I. et al. The impact of fresh frozen plasma vs coagulation factor concentrates on morbidity and mortality in trauma-associated haemorrhage and massive transfusion. Injury, 2011, 42, p. 697–701.
13. Bjursten, H., Dardashti, A., Ederoth, P., Bronden, B., Algotsson, L. Increased long-term mortality with plasma transfusion after coronary artery bypass surgery. Intensive Care Med., 2013, 39, p. 437–444.
14. Clifford, L., Jia, Q., Yadav, H. et al. Characterizing the epidemiology of perioperative transfusion-associated circulatory overload. Anesthesiology, 2015, 122, p. 21–28.
15. Vymazal, T., Filaun, M., Horacek, M. Impact of retransfusion of blood processed in cell-saver on coagulation versus cardiopulmonary bypass: a prospective observational study using thromboelastography. Biomed. Pap. Med. Fac. Univ. Palacky Olomouc Czech Repub, 2015, 159, p. 131–134.
16. Durila, M. Nonactivated thromboelastometry able to detect fibrinolysis in contrast to activated methods (EXTEM, INTEM) in a bleeding patient. Blood Coagul. Fibrinolysis, 2015 (in press).
17. Durila, M., Pavlicek, P., Hadacova, I., Nahlovsky, J., Janeckova, D. Endogenous Heparinoids May Cause Bleeding in Mucor Infection and can be Detected by Nonactivated Thromboelastometry and Treated by Recombinant Activated Factor VII: A Case Report. Medicine (Baltimore), 2016, 95, p. e2933.
18. Durila, M., Lukas, P., Astraverkhava, M., Vymazal, T. Evaluation of fibrinogen concentrates and prothrombin complex concentrates on coagulation changes in a hypothermic in vitro model using thromboelastometry and thromboelastography. Scand. J. Clin. Lab. Invest., 2015, 75, p. 407–414.
19. Honickel, M., Rieg, A., Rossaint, R. et al. Prothrombin complex concentrate reduces blood loss and enhances thrombin generation in a pig model with blunt liver injury under severe hypothermia. Thromb Haemost., 2011, 106, p. 724–733.
20. Armstrong, S., Fernando, R., Ashpole K, Simons R, Columb M. Assessment of coagulation in the obstetric population using ROTEM (R) thromboelastometry. Int. J. Obstet. Anesth., 2011, 20, p. 293–298.
21. Oswald, E., Stalzer, B., Heitz, E. et al. Thromboelastometry (ROTEM) in children: age-related reference ranges and correlations with standard coagulation tests. Br. J. Anaesth., 2010, 105, p. 827–835.
22. Schochl, H., Maegele, M., Solomon, C., Gorlinger, K., Voelckel, W. Early and individualized goal-directed therapy for trauma-induced coagulopathy. Scand. J. Trauma Resusc. Emerg. Med., 2012, 20, p. 15.
23. Durila, M., Malosek, M. Rotational thromboelastometry along with thromboelastography plays a critical role in the management of traumatic bleeding. Am. J. Emerg. Med., 2014, 32, p. 288 e1–3.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek Slovo vedoucího redaktoraČlánek Zajímavosti, tipy a triky
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2016 Číslo 4- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Jak souvisí postcovidový syndrom s poškozením mozku?
- Léčba akutní pooperační bolesti z pohledu ortopeda
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
-
Všechny články tohoto čísla
- Slovo vedoucího redaktora
- Specifika intervenční bronchologie z pohledu anesteziologa
- Pooperační nauzea a zvracení u dětí
- Novinky v kardiopulmonální resuscitaci v porodnictví
- Biomarkery akutního poškození ledvin – pohled za oponu
- Několik poznámek klinických biochemiků k akutnímu poškození ledvin
- Je morfin stále indikován v léčbě kardiogenního plicního edému?
- Laktátová acidóza asociovaná s metforminem – minireview na podkladě kazuistik
- Neopioidní analgetika v léčbě akutní pooperační bolesti
- Význam rotačnej tromboelastometrie (ROTEM) v manažmente perioperačného krvácania
- Koncept stressed and unstressed volume a jeho klinický význam
- Doporučení pro léčbu akutního selhání pravé komory
- Zajímavosti, tipy a triky
- Perioperační management u pacientů s kardiostimulátorem
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Perioperační management u pacientů s kardiostimulátorem
- Význam rotačnej tromboelastometrie (ROTEM) v manažmente perioperačného krvácania
- Laktátová acidóza asociovaná s metforminem – minireview na podkladě kazuistik
- Pooperační nauzea a zvracení u dětí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání