-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Ultrazvuk a jeho současná role v rozhodovacích procesech a při intervencích v oblasti dýchacích cest
The role of ultrasound in clinical decision-making and interventions in airway management
The role of ultrasound in clinical decision-making and interventions in airway management has expanded during the last decade. The ultrasound modality might be used in the emergency setting thanks to better knowledge of sonoanatomy of the upper and lower airways along with the growing skills in the usage of ultrasound as well as the technological advance. As examples, ultrasound might be used to localise the cricothyroid membrane during urgent coniotomy and even during real-time navigation of intubation when laryngoscopy has failed. It can be used for the assessment of the size of the endotracheal tube, the fasting status before intubation or induction of anaesthesia, it might be applied to predict difficul laryngoscopy in obese patients and to confirm endotracheal intubation. There are many other applications like, for example, ultrasound assistence during percutaneous tracheostomy or the performance of the superior laryngeal nerve block to facilitace awake intubation. Further investigations and more evidence-based data are, however, needed to establish a consensual role of ultrasound in this area.
Keywords:
ultrasound – airways – management – perioperative care – intensive care
Autoři: D. Doležal; T. Novotný
Působiště autorů: Klinika anesteziologie, resuscitace a intenzivní medicíny, Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Fakultní nemocnice Hradec Králové
Vyšlo v časopise: Anest. intenziv. Med., 26, 2015, č. 3, s. 161-167
Kategorie: Postgraduální vzdělávání - Echodidaktika
Souhrn
Ultrazvuk získává v posledních letech ve spojení s diagnostikou a intervencemi v oblasti managementu dýchacích cest stále větší uplatnění. Rozšiřující se a prohlubující se dovednosti lékařů využívajících ultrazvuk v perioperační a intenzivní péči a pochopení zvláštností sonoanatomie dýchacích cest a spolu s pokrokem v oblasti technologií umožňují bedside použití ultrazvuku v reálném čase i v akutních situacích. Díky tomu je možné dnes použít ultrazvuk k lokalizaci správného místa pro provedení urgentní koniotomie, či dokonce navigovat endotracheální intubaci při neúspěšné laryngoskopii. Odhad velikosti ET rourky měřením průměru trachey, stanovení náplně žaludku před intubací či anestezií, predikce obtížné laryngoskopie u obézních pacientů, konfirmace endotracheální intubace, asistence při perkutánní tracheostomii či nervová blokáda pro facilitaci „awake“ intubace pak v žádném případě není úplným výčtem možných použití ultrazvuku ve spojení s respiračním traktem. K definitivnímu konsenzuálnímu stanovení role ultrazvuku v této oblasti je však ještě třeba více kvalitních evidence-based informací.
Klíčová slova:
ultrazvuk – dýchací cesty – management – perioperační péče – intenzivní péčeÚVOD
Schopnost zajištění dýchacích cest, posouzení různých patologických stavů v oblasti horních i dolních dýchacích cest a včasná detekce či řešení různých komplikací patří k důležitým činnostem a dovednostem nejen anesteziologů a intenzivistů. Vzhledem k tomu, že je tato oblast současně významným zdrojem mortality a morbidity pacientů v perioperační a intenzivní péči, je pochopitelná snaha o neustálý rozvoj technik a technologií umožňujících zvýšit bezpečnost a úspěšnost diagnosticko-terapeutických postupů.
Ultrazvuk má díky své schopnosti zobrazení v reálném čase, opakovatelnosti, možnosti „bedside“ použití, praktické absenci nežádoucích účinků a své neinvazivitě všechny předpoklady pro to, aby byl užitečným rozšířením našeho portfolia právě v situacích uvedených v úvodu.
Zdánlivě nepříznivým momentem je ovšem skutečnost, že vzduch (podobně jako kost) je vnímán jako médium spíše komplikující využití ultrazvuku. Významný rozdíl v akustické impedanci struktur naplněných vzduchem a ostatními tkáněmi a to, že vzduch má jako médium pro šíření ultrazvuku velmi vysoký koeficient útlumu, je důvodem, proč v oblasti dýchacích cest byly dlouho zobrazovány ultrazvukem pouze pretracheální struktury a výpotky v pohrudničních dutinách.
Další využití bylo s odkazem na špatné rozlišení a četnost artefaktů pomíjeno. A právě porozumění vlivu různých fyziologických a patofyziologických stavů na četnost a druh těchto artefaktů vedlo k rozvoji ultrazvukových metod v diagnostice onemocnění plicního parenchymu. Se zvyšujícím se stupněm porozumění a narůstajícími dovednostmi se otevíraly další možnosti ve využití ultrazvuku ve spojení s respiračním traktem i mimo plíce samotné.
VOLBA VHODNÉ SONDY A NASTAVENÍ ULTRAZVUKOVÉHO PŘÍSTROJE.
Pro zobrazení povrchových struktur horních cest dýchacích bývá velmi dobře využitelná lineární sonda i s vyššími pracovními frekvencemi (5–14 MHz), stejně jako při zobrazení povrchových struktur na hrudníku (žebra, pleura). V některých situacích při sagitálním a parasagitálním zobrazení jazyka a submandibulárních či supraglotických struktur může být konvexní sonda výhodnější pro možnost zobrazení širšího pole. Tato sonda s nižší pracovní frekvencí (3–6MHz) je využívána i během ultrazvukového vyšetření plic. Pro toto vyšetření je velmi dobře využitelná i mikrokonvexní sonda (5–8 MHz), která přináší výhodu relativně kvalitního zobrazení jak povrchových, tak hlubších struktur a ergonomicky příznivější tvar, speciálně v situacích, kdy je třeba vyšetřit dorzální části hrudníku u pacienta v supinní poloze.
Ve většině situací lze využít defaultní nastavení přístroje a pouze optimalizovat obraz podle hloubky zobrazovaných struktur. V momentě, kdy využíváme přítomnost artefaktů, je vhodné vypnout případná softwarová vylepšení obrazu, jako je např. harmonické zobrazení.
POLOHA PACIENTA A ZPŮSOB UZ ZOBRAZENÍ VE VZTAHU K DÝCHACÍM CESTÁM
Kromě vyšetření dorzálních partií plic je možné komfortním způsobem provést UZ zhodnocení vyšetřované oblasti s pacientem v supinní poloze, přičemž u horních cest dýchacích je pacient polohován do tzv. „čichací polohy“.
Sonda je pak při vyšetření struktur na krku orientována sagitálně (longitudinální zobrazení ve střední čáře), parasagitálně nebo transverzálně.
Při vyšetření plic je pak sonda umístěna kolmo na vyšetřované mezižebří ve zvolených segmentech s drobnými inklinacemi. Vyšetření plic nebude v tomto textu dále podrobně probíráno a pozornost bude věnována hlavně strukturám dýchacích cest v oblasti krku.
SONOANATOMIE HORNÍCH CEST DÝCHACÍCH
Jak již bylo řečeno, vzduch a kostěné struktury jsou zdrojem artefaktů. Vzduch, který se nachází intraluminárně, produkuje artefakty typu reverberace či „comet tail“ artefakty, kost se zobrazuje pouze jako hyperechogenní linie na povrchu kosti s akustickým stínem. Důležité jsou chrupavčité struktury, které se jeví jako homogenně hypoechogenní. Typické pro vyšetření horních cest dýchacích je i zobrazení hyperechogenní linie přechodu sliznice dýchacích cest a vzduchu (A-M artefakt, air-mucosa).
Tento A-M artefakt je patrný i při zobrazení epiglottis, kterou je možno zachytit skrze thyrohyoideální membránu, nejlépe při transverzálním zobrazení, možné je i zobrazení parasagitální [1] – obrázek 1.
Obr. 1. Transverzální zobrazení epiglottis (E) skrze thyrohyoideální membránu vlevo, zobrazení při longitudinálním parasagitálním zobrazení 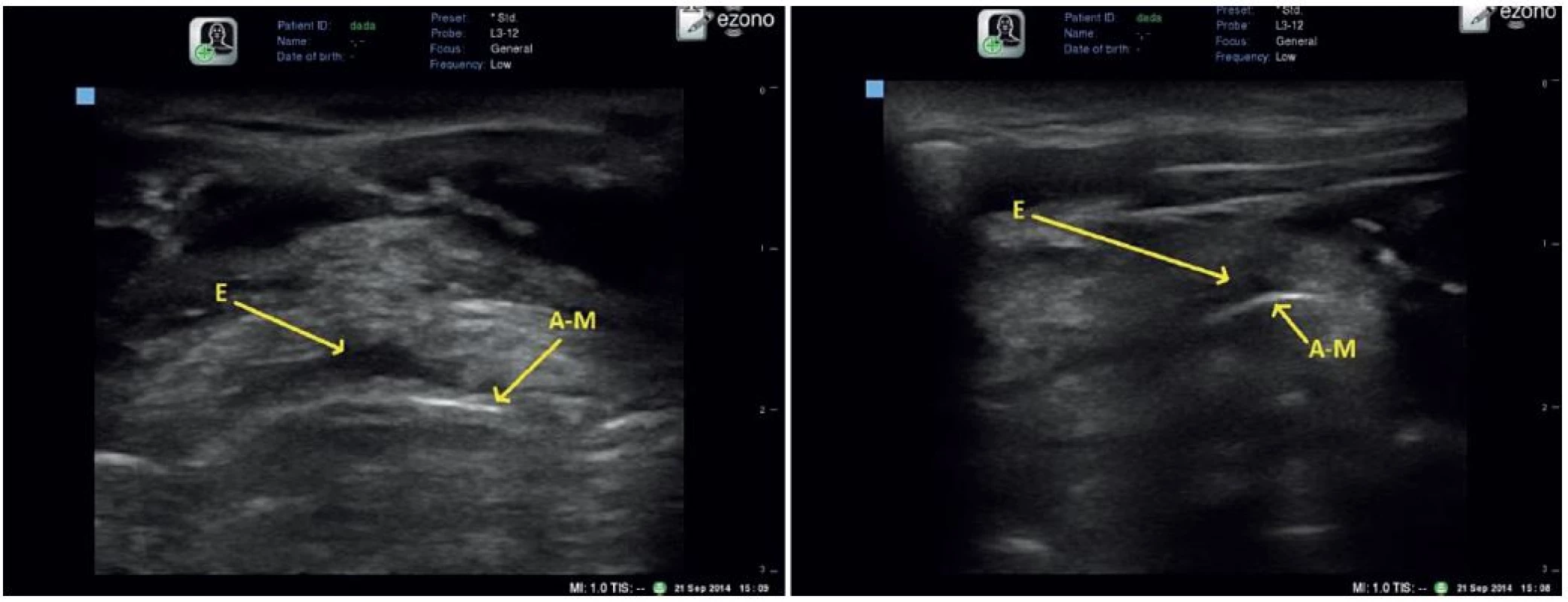
Air-mucosa artefakt (A-M) Pro praxi je významné i zobrazení hlasivek, které zachytíme nejsnáze skrze akustické okno thyroidní chrupavky, kdy se hlasivky jeví jako mediálně hyperechogenní struktury ve tvaru písmene „A“. Je třeba je odlišit od tzv. „falešných hlasivek. Ty je možno zachytit při naklonění sondy více kraniálně. Od pravých hlasových vazů se liší více homogenně hyperechogenním zobrazením a minimální pohyblivostí během fonace [1] – obrázek 2.
Obr. 2. „Pravé“ hlasivky (patrné i arytenoidní chrupavky – AC) vlevo 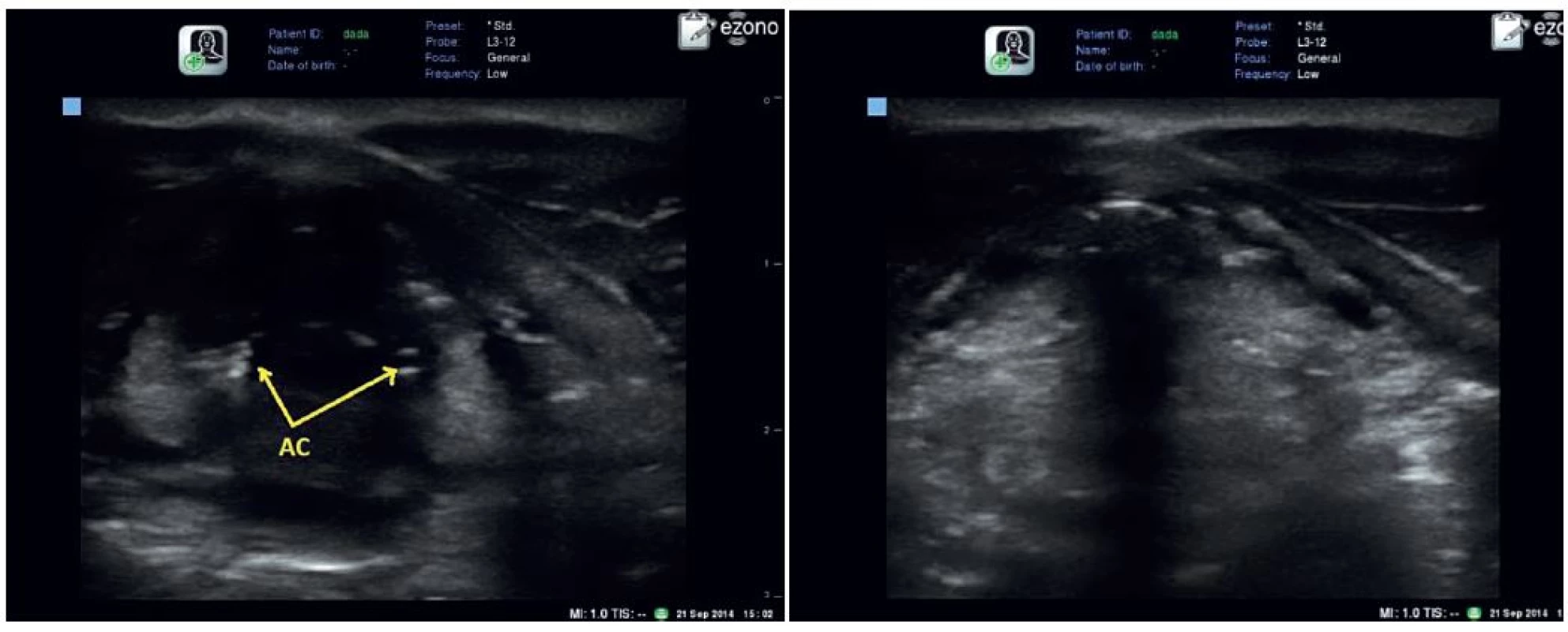
Na obrázku vpravo „nepravé“ hlasivky (více echogenní, kraniálněji zachytitelné). Zobrazení prstenčité chrupavky a krikothyroidní membrány je další velmi zajímavou možností využití UZ. Prstenčitá chrupavka je nejlépe zachycena při parasagitálním zobrazení jako homogenně hypoechogenní oválná struktura, která navazuje na distálně uložené menší hypoechogenní obrazy tracheálních prstenců. Kraniálně pak prstenčitou chrupavku od homogenně hypoechogenního stínu chrupavky štítné odděluje hyperechogenní stín cricothyroidní membrány. Na spodní části chrupavčitých struktur je jasně patrný A-M artefakt (obr. 3). Tracheální prstence samozřejmě zachytíme i při transverzálním zobrazení (1).
Obr. 3. Longitudinální zobrazení v úrovni krikothyreoidní membrány (CTM), thyroidní chrupavka (TC), krikoidní chrupavka (CC), tracheální prstence (TP), Air-mucosa artefakt (A-M) 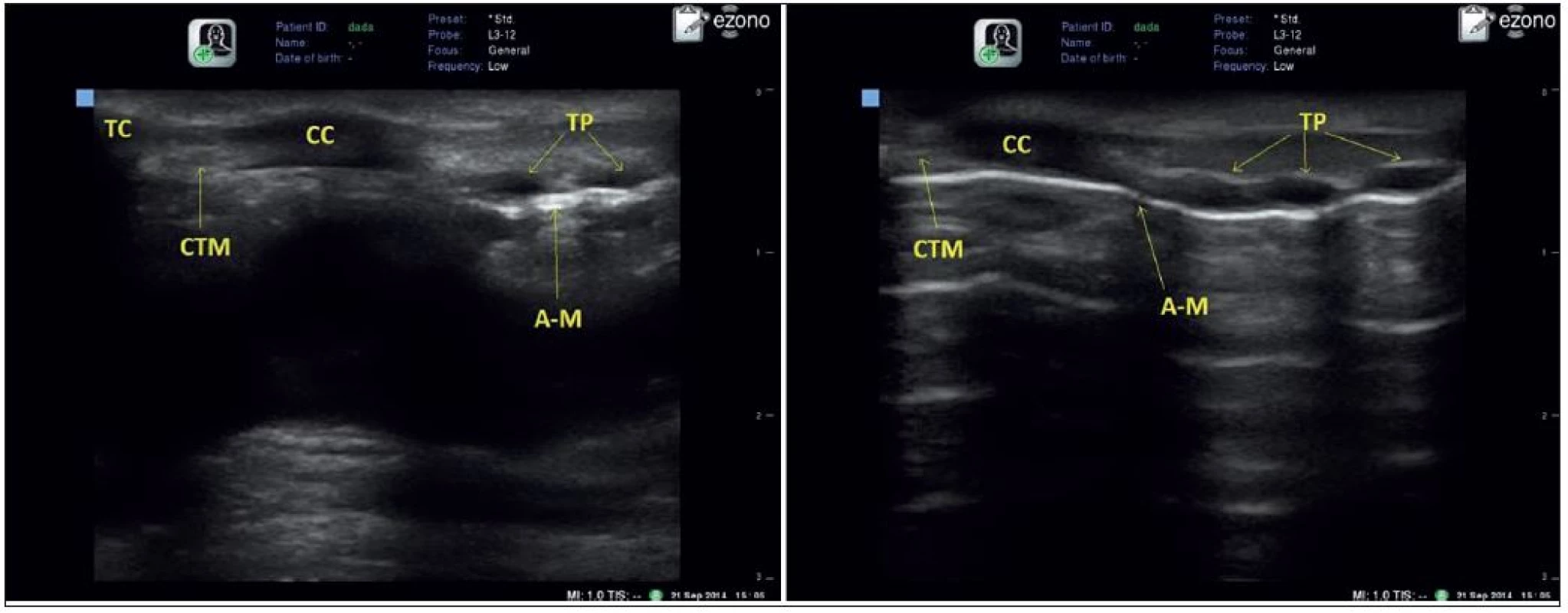
Svůj význam má i zobrazení štítné žlázy, kdy při transverzálním zobrazení zachytíme oba laloky i istmus žlázy. Zobrazení je u normální žlázy homogenní, mírně hyperechogenní ve srovnání s okolními svaly.
Při transverzálním zobrazení v úrovni těsně nad jugulární jamkou posterolaterálně od trachey zachytíme jícen (obr. 4) jako hyperechogenní strukturu, jejíž identifikaci usnadní případně polknutí pacienta, kdy je patrný peristaltický pohyb [1].
Obr. 4. Ultrazvukové zobrazení jícnu 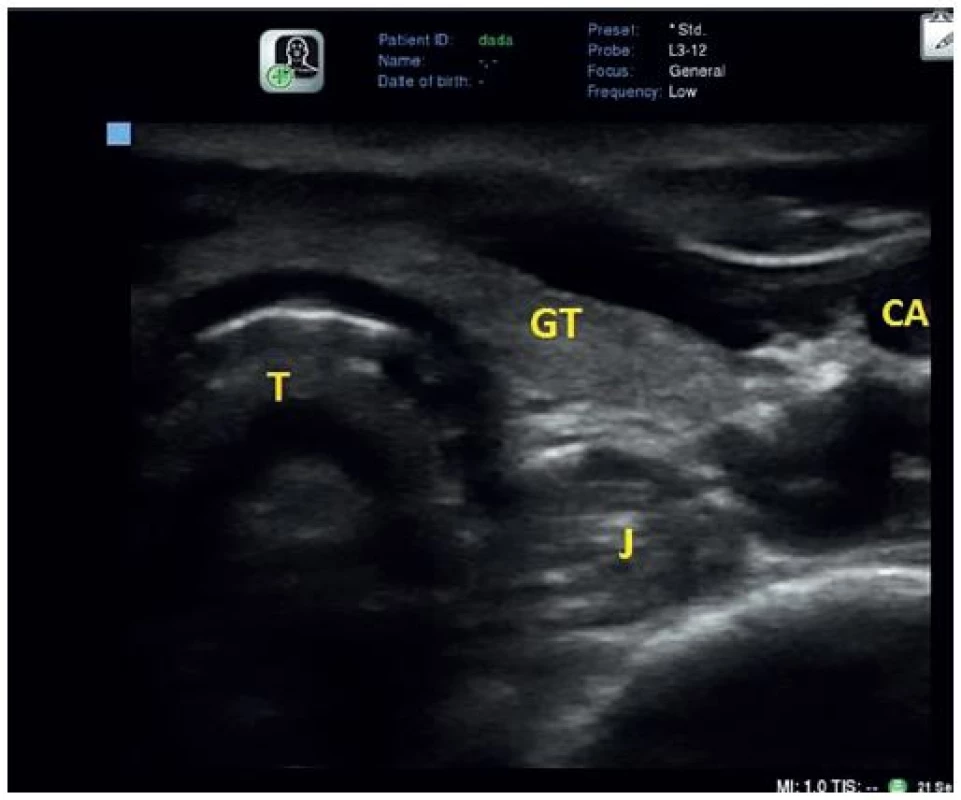
Transverzální sken v úrovni nad jugulární jamkou. Trachea s A-M artefaktem (T), Jícen (J), štítná žláza (GT), a. carotis interna (CA). PRAKTICKÉ VYUŽITÍ ULTRAZVUKU V MANAGEMENTU DÝCHACÍCH CEST
Ultrazvuk zaznamenal při posouzení dýchacích cest a s nimi spojených intervencích po počáteční zdrženlivosti velký rozmach. Nadšení pro využití ultrazvuku vzhledem k jeho výhodám je i nadále motorem pro rozšiřování spektra situací, kdy je možné ho s úspěchem použít.
Predikce velikosti endotracheální rourky a tracheostomické kanyly
Určení správné velikosti endotracheální rourky je důležitým momentem především v populaci dětských pacientů, kde nejužším průměrem disponuje subglotický prostor. Jeho změření je snadné vzhledem k tomu, že kalcifikace v chrupavkách se v oblasti trachey objevují až ve třetí dekádě života. Publikované práce prokázaly dobrou korelaci i s vyšetřením NMR [2].
Predikce obtížné laryngoskopie u obézních pacientů
V této oblasti je dosud publikováno několik prací, jejichž výsledky jsou příslibem kvalifikovanější rozvahy při stanovení našeho plánu zajištění dýchacích cest.
Při predikci obtížné laryngoskopie je využíváno měření pretracheální masy ve výši hlasových vazů při transverzálním zobrazení. Měření se provádí v sagitální rovině a 15 mm laterálně na obě strany, a to od kůže k přední hraně trachey. Průměr těchto tří hodnot nad 28 mm v kombinaci se změřeným obvodem krku nad 50 cm (měřeno také ve výši hlasivek) je prediktorem obtížné laryngoskopie přes snahu o optimalizaci manipulací hrtanem [3]. Výsledky této práce však nebyly následně zcela potvrzeny prací, ve které bylo cílem posoudit laryngoskopii bez manipulace [4].
Jako slibný se jeví postup využívající měření hyomentální vzdálenosti během sagitálního zobrazení, a to u pacienta s hlavou v neutrální poloze a v maximální extenzi (obr. 5). Získané hodnoty jsou podkladem pro získání „hyomentálního poměru“, tj. indexu obou výše uvedených rozměrů (viz obr. 5). Obézní pacienti s hodnotou poměru nad 1,1 měli všichni Cormac-Lehane skóre 1 a 2. Oproti tomu poměr pod 1,1 byl prediktorem obtížné laryngoskopie (Cormack-Lehane 3 a 4) [5].
Obr. 5. Měření hyomentální vzdálenosti, vlevo hlava v neutrální poloze, vpravo v extenzi 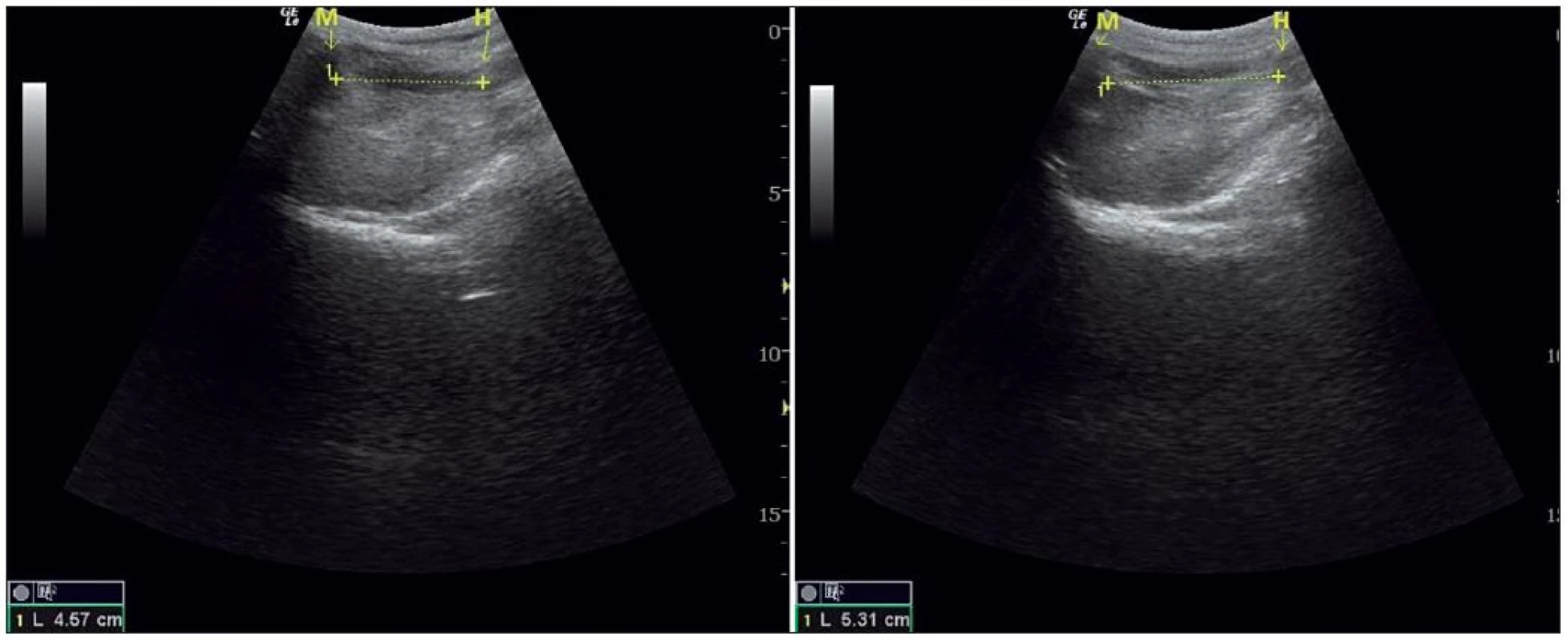
Mentum (M), os hyoideum (H). Index je zde přibližně 5,3/4,6 = 1,15 Pokud se například posouzení pretracheální masy kombinuje s vyšetřením jazyka a spodiny dutiny ústní, zvyšuje se podle dalších prací úspěšnost predikce obtížné laryngoskopie [6]. Je jasné, že již nyní mohou popsané techniky pozitivně pomoci při stanovení plánu pro zajištění dýchacích cest obézních pacientů. Ke stanovení konsenzuálně přijímaného postupu je však třeba dalších dat.
Urgentní koniotomie, transtracheální kanylace, perkutánní tracheostomie
Při zajištění dýchacích cest je urgentní koniotomie velmi náročnou situací, ve které je správná lokalizace krikothyroidní membrány kruciálním momentem. Identifikace konvenčním způsobem – pomocí palpace a povrchových orientačních bodů – anesteziology za neurgentní situace je však možná až překvapivě málo úspěšná – 30 % [7]. Ultrazvuk naproti tomu umožňuje identifikovat krikothyroidní membránu snadno a rychle. Je tak využitelný nejen při urgentní koniotomii, ale i při transtracheální kanylaci v rámci intratracheální aplikace lokálního anestetika při awake intubaci nebo retrográdní intubaci pomocí zavedeného vodiče [8]. Krikothyroidní membránu lze lokalizovat velmi snadno při longitudinálním uložení sondy na krku, skenováním laterálně na obě strany lokalizujeme okraje trachey a membrány, výšku pak snadno určíme za pomoci flexily přiložené napříč pod sondou na kůži krku s využitím jejího akustického stínu (obr. 6).
Obr. 6. Lokalizace krikothyroidní membrány s využitím akustického stínu na kůži přiložené flexily 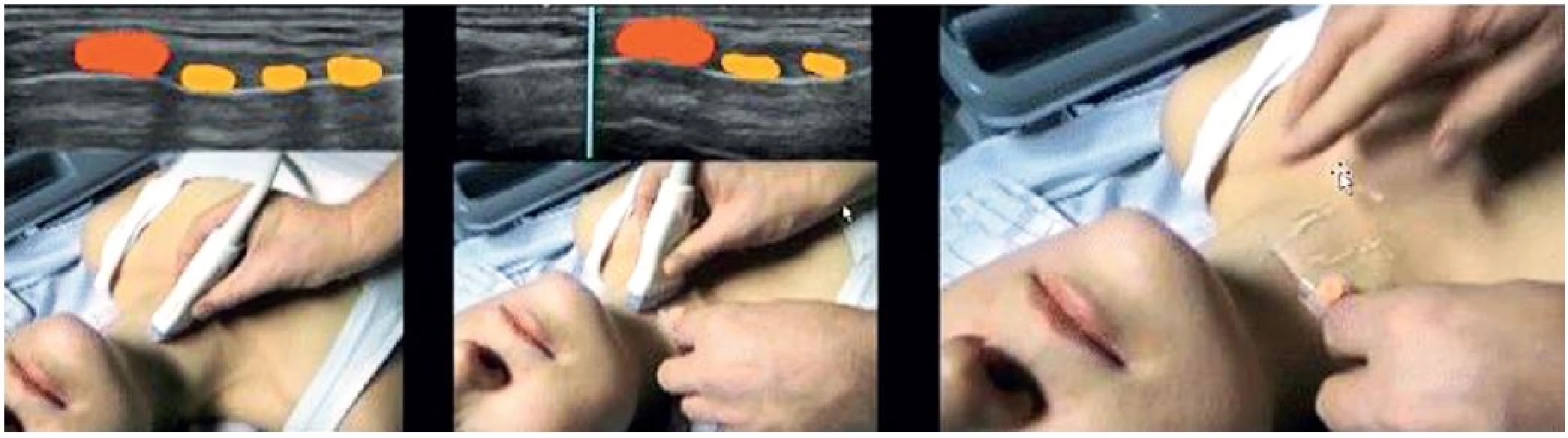
[Kristensen MS, Insights Imaging 2014, s. 262] Ozřejmění situace u složitých anatomických poměrů je jistě výhodou i před perkutánní dilatační tracheostomií. Můžeme nejen identifikovat správnou polohu trachey, správně zvolit prostor mezi tracheálními prstenci, ale i identifikovat polohu istmu štítné žlázy, případně cévy či cévní malformace. Sonografie nám umožňuje zvolit supra nebo infraisthmický přístup a zvolit i správný typ kanyly podle hloubky kanálu TS.
Ověření úspěšné endotracheální intubace
K ověření správného uložení endotracheální rourky se standardně využívají poslechové fenomeny a kapnografická křivka. Ultrazvuk může pomoci přímou vizualizací endotracheálního zavedení rourky v reálném čase, kdy technika longitudinálního zobrazení krikothyroideální membrány a zachycení průchodu rourky do trachey je velmi snadná [9]. V úrovni nad jugulární jamkou lze případnou ezofageální intubaci identifikovat při transverzálním zobrazení – rourka v jícnu je patrná jako hyperechogenní linie s akustickým stínem. Nepřímo pak lze intubaci ověřit vizualizací pohybu bránice či přítomnosti „slidingu“ pleury na obou stranách hrudníku. Oproti klasické kontrole může být tento způsob výhodnější v situacích, kdy hluk či patologie způsobí špatnou jedno - i oboustrannou slyšitelnost poslechových fenoménů, dále v situacích s extrémně nízkým srdečním výdejem, kdy může být problematické ověření pomocí kapnografické křivky.
Stanovení náplně žaludku
Ověření náplně žaludku před intubací může být výhodné u pacientů v intenzivní péči, nespolupracujících pacientů na urgentním příjmu nebo před úvodem do anestezie u nespolehlivých pacientů, či dětí s nespolehlivými rodiči. Ultrazvuk je relativně citlivou metodou při identifikaci plného žaludku, zobrazení prázdného antra bývá obtížnější [10]. Kvantifikace rezidua je zvláště při uložení pacienta na pravý bok spolehlivá až do objemu 300 ml [11]. Antrum žaludku je patrné při sagitálním zobrazení pod levým jaterním lalokem (viz obr. 6). Odlišení tekutého a pevného obsahu je možné [12].
Další možnosti využití ultrazvuku ve vztahu k dýchacím cestám
Jak již bylo řečeno, vyšetření plic, detekce pneumotoraxu a detekce a kvantifikace pleurálních výpotků je samostatnou rozsáhlou oblastí, která překračuje rámec tohoto sdělení.
Další možnosti využití ultrazvuku v oblasti dýchacích cest pak zahrnují diagnostiku maxilární sinusitidy před plánovanou nazotracheální intubací [13], posouzení rizika přítomnosti a odhad závažnosti spánkové apnoe [14, 15], blokádu n. laryngeus superior při „awake“ intubaci [16] a v neposlední řadě potenciální možnost ultrazvukem navigované „real-time“ intubace při neúspěšné laryngoskopii [17].
ZÁVĚR
Stejně jako v jiných oblastech je ultrazvuk při managementu dýchacích cest subjektivní metodou, jejíž výtěžnost je závislá na schopnostech toho, kdo ji provádí. Je nepochybné, že nemůže nahradit takové techniky, jako je např. „awake“ intubace pod fibroskopickou kontrolou. Nicméně je stejně tak naprosto zřejmé, že ultrazvuk může být dalším účinným nástrojem, jak zvýšit bezpečnost pacientů, snížit četnost komplikací při intervencích v oblasti dýchacích cest a diagnostice mnoha patologií a v neposlední řadě, jak zlepšit náš osobní komfort a jistotu při poskytování léčebné péče.
Práce byla přednesena na kongresu ČSARIM v Olomouci 3. 10. 2014.
Adresa pro korespondenci:
MUDr. David Doležal
Hoděšovice 86
534 01 Býšť
e-mail: david.dolezal@fnhk.cz
Zdroje
1. Singh, M., Chin, K. J., Chan, V. W. et al. Use of sonography for airway assessment: An observational study. J. Ultrasound Med., 2010, 29, p. 79–85.
2. Lakhal, K., Delplace, X., Cottier, J. P., Tranquart, F., Sauvagnac, X., Mercier, C. et al. The feasibility of ultrasound to assess subglottic diameter. Anaesth. Analg., 2007, 104, 611–614.
3. Ezri, T., Gewürtz, G., Sessler, D. I. et al. Prediction of difficult laryngoscopy in obese patients by ultrasound quantification of anterior neck soft tissue. Anaesthesia, 2003, 58, p. 1111–1114.
4. Komatsu, R., Sengupta, P., Wadhwa, A. et al. Ultrasound quantification of anterior soft tissue thickness fails to predict dif-ficult laryngoscopy in obese patients. Anaesth. Intensive Care, 2007, 35, p. 32–37.
5. Wojtczak, J. A. Submandibular sonography: assessment of hyomental distances and ratio, tongue size, and floor of the mouth musculature using portable sonography. J. Ultrasound Med., 2012, 31, p. 523–528.
6. Adhikari, S., Zeger, W., Schmier, C. et al. Pilot study to determine the utility of point-of-care ultrasound in the assessment of difficult laryngoscopy. Acad. Emerg. Med., 2011, 18, p. 754–758.
7. Elliott, D. S., Baker, P. A., Scott, M. R. et al. Accuracy of surface landmark identification for cannula cricothyroidotomy. Anaesthesia, 2010, 65, p. 889–894.
8. Nicholls, S. E., Sweeney, T. W., Ferre, R. M., Strout, T. D. Bedside sonography by emergency physicians for the rapid identification of landmarks relevant to cricothyrotomy. Am. J. Emerg. Med., 2008, 26, p. 852–856.
9. Ma, G., Davis, D. P., Schmitt, J. et al. The sensitivity and specificity of transcricothyroid ultrasonography to confirm endotracheal tube placement in a cadaver model. J. Emerg. Med., 2007, 32, p. 405–407.
10. Jacoby, J., Smith, G., Eberhardt, M., Heller, M. Bedside ultrasound to determine prandial status. Am. J. Emerg. Med., 2003, 21, p. 216–219.
11. Perlas, A., Chan, V. W., Lupu, C. M. et al. Ultrasound assessment of gastric content and volume. Anesthesiology, 2009, 111, p. 82–89.
12. Cubillos, J., Tse, C., Chan, V. W., Perlas, A. Bedside ultrasound assessment of gastric content: an observational study. Can. J. Anaesth., 2012, 59, p. 416–423.
13. Lichtenstein, D., Biderman, P., Meziere, G., Gepner, A. Sinusogram, a real time ultrasound sign of maxillary sinusitis. Intensive Care Med., 1998, 24, p. 1057–1061.
14. Liu, K. H., Chu, W. C., To, K. W. et al. Sonographic measurement of lateral parapharyngeal wall thickness in patients with obstructive sleep apnea. Sleep, 2007, 30, p. 1503–1508.
15. Lahav, Y., Rosenzweig, E., Heyman, Z. et al. Tongue base ultrasound: a diagnostic tool for predicting obstructive sleep apnea. Ann. Otol. Rhinol. Laryngol., 2009, 118, p. 179–184.
16. Barberet, G., Henry, Y., Tatu, L. et al. Ultrasound description of a superior laryngeal nerve space as an anatomical basis for echoguided regional anaesthesia. Br. J. Anaesth., 2012, 109, p. 126–128.
17. Marciniak, B., Fayoux, P., Hébrard, A. et al. Airway management in children: ultrasonography assessment of tracheal intubation in real time? Anesth. Analg., 2009, 108, p. 461–465.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek Fyziologie mozkomíšního mokuČlánek Klinická anesteziologie
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2015 Číslo 3- Jak souvisí postcovidový syndrom s poškozením mozku?
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
- Léčba akutní pooperační bolesti z pohledu ortopeda
-
Všechny články tohoto čísla
- Programové prohlášení výboru ČSARIM 2015–2018
- Nové molekuly v rukou anesteziologa na porodním sále
- Předoperační vyšetření autonomního nervového systému měřením variability srdeční frekvence jako metoda predikce perioperačního průběhu
- Děložní hypotonie a přístup anesteziologa
- Biologická léčba a riziko komplikací v perioperačním období
- PRES (Posterior reversible encefalopathy syndrome) doprovázející preeklampsii u ženy s dvojčetným těhotenstvím– kazuistika
- Ultrazvuk a jeho současná role v rozhodovacích procesech a při intervencích v oblasti dýchacích cest
- Výzkum v oboru AIM, typy studií, randomizace, etické problémy, témata
- Fyziologie mozkomíšního moku
-
Postoperative Delirium in Older Adults: Best Practice Statement from the American Geriatrics Society
The American Geriatrics Society Expert Panel on Postoperative Delirium in Older Adults - Hodnocení neurologické prognózy dospělých pacientů po srdeční zástavě*
- The 50th anniversary of Prague’s Na Františku Hospital
- Vzpomínky na Nemocnici Na Františku
- Klinická anesteziologie
- Ohlednutí za slavnostním otevřením rekonstruovaného lůžkového resuscitačního oddělení Nemocnice Na Františku v roce 1999
-
Svědkové Jehovovi
Část druhá – eticko-právní problematika - Zápis ze schůze výboru Sekce porodnické anestezie a analgezie ČSARIM
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Děložní hypotonie a přístup anesteziologa
- PRES (Posterior reversible encefalopathy syndrome) doprovázející preeklampsii u ženy s dvojčetným těhotenstvím– kazuistika
- Biologická léčba a riziko komplikací v perioperačním období
- Předoperační vyšetření autonomního nervového systému měřením variability srdeční frekvence jako metoda predikce perioperačního průběhu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



