-
Medical journals
- Career
Profylaxe žilní tromboembolické nemoci v traumatologii
: Petr Kessler 1; Leopold Pleva 2; Jindřich Dvořák 3; MUDr. Jaromír Gumulec 4
: Odd. hematologie a transfuziologie Nemocnice Pelhřimov ; Department of hematology and transfusion medicine, Hospital Pelhrimov 1; Trauma center, University hospital Ostrava, Department of disaster, Medical faculty University of Ostrava 2; Traumatologické centrum FN Ostrava, Ústav medicíny katastrof LF OU 2; Department of traumatology, Hospital Jihlava 3; Traumatologické oddělení Nemocnice Jihlava 3; Hemato-oncological clinic, University hospital Ostrava 4; Klinika hematoonkologie FN Ostrava 4
: Úraz chir. 22., 2014, č.2
Východisko:
Tromboembolická nemoc je významnou komplikací u pacientů s traumatem. Profylaktická opatření jsou na základě výsledků randomizovaných kontrolovaných studií dobře zavedena u pacientů s frakturou proximálního femuru. U většiny ostatních traumat zabraňuje vysoká heterogenita případů zorganizování velkých randomizovaných kontrolovaných studií a tak je síla dostupných důkazů menší, což vede ke skeptickému přístupu k formulaci klinických doporučení založených na důkazech. Nedostatek silných doporučení často vede k zanedbání tromboprofylaxe i u pacientů s kumulací rizikových faktorů trombózy. Je tedy zapotřebí manuál aplikovatelný v klinické praxi.Cíle práce:
Shrnout současné znalosti o tromboprofylaxi u pacientů s traumatem a formulovat vhodné postupy pro klinickou praxi.Metody:
Relevantní publikace byly vyhledány pomocí databáze Medline, byla zhodnocena úroveň důkazů a následně formulovány výroky na dvou úrovních. Výroky vycházející z randomizovaných kontrolovaných studií, z metaanalýz a z velkých sofistikovaných registrů byly formulovány jako doporučení, výroky založené na nižší úrovni důkazů nebo na konsenzu názorů expertů byly formulovány jako návrhy.Výsledky:
Byly formulovány postupy tromboprofylaxe u 4 skupin traumat: Fraktura proximálního femuru, poranění dolní končetiny, spinální trauma a velké trauma. Byla definována role mechanických a farmakologických opatření s přihlédnutím k riziku trombotických i krvácivých komplikací u jednotlivých typů úrazů.Závěr:
Zásady uvedené v články by neměly být používány automaticky; u pacientů s kumulací rizikových faktorů trombózy nebo se zjevně zvýšeným rizikem krvácení by měl být preferován individuální přístup.Klíčová slova:
Tromboprofylaxe, trauma, nízkomolekulární heparin, fondaparinux, doporučené postupy.ÚVOD
Závažná traumata jsou charakterizována velmi vysokým rizikem tromboembolické nemoci (TEN). Na rozdíl od antitrombotik, která jsou u nás dostupná a široce používaná, účinné mechanické prostředky (intermitentní pneumatická komprese - IPC a nožní pumpa) nejsou u nás téměř vůbec používány, ačkoli jsou přínosné zejména u pacientů s vysokým rizikem krvácení. Běžně dostupné jsou kompresní punčochy s graduovaným tlakem, pro prevenci TEN jsou vhodné punčochy I. kompresní třídy.
Při tvorbě nových ACCP (American College of Chest Physicians) guidelines [12] byla použita jiná metodika než při tvorbě předchozích [15], což vedlo ke změně některých doporučení a k menší přehlednosti textu. Nadto evropské zvyklosti se v některých případech liší od zvyklostí severoamerických, existují významné odlišnosti mezi jednotlivými guidelines a dokonce u některých léků platí jiná doporučení [24]. Proto autoři přistoupili ke zpracování doporučených postupů aplikovatelných v podmínkách České republiky. Existuje dostatek kvalitních studií zabývajících se tromboprofylaxí u pacientů s frakturou proximálního femuru, umožňující formulovat silná doporučení opírající se o silné důkazy. Údaje o účinnosti a bezpečnosti tromboprofylaxe u ostatních traumat jsou chudší a řada doporučení jsou spíše návrhy terapie, neboť síla důkazů vyplývajících ze studií je často nízká a poměr očekávaného zisku z profylaxe k riziku krvácivých komplikací je nižší. Proto je u těchto pacientů nutno více individuálně zvažovat přítomnost dalších rizikových faktorů pro vznik trombózy a krvácivých komplikací.
Výskyt TEN u pacientů s traumatem:
Fraktura proximálního femuru je provázena 40–60 % rizikem hluboké žilní trombózy a 3–11 % rizikem plicní embolie [17]. Úrazy dolních končetin (DK) distálně od kolena jsou rovněž provázeny v nezanedbatelném procentu hlubokou žilní trombózou [1, 30, 39], provázenou malým počtem plicních embolizací, které však nebývají fatální [1, 17, 30]. Riziko TEN klesá od fraktur zahrnujících koleno, přes fraktury tibie k frakturám kotníku. Traumata zahrnující frakturu kosti nebo rupturu Achillovy šlachy jsou rizikovější než ostatní izolovaná traumata měkkých tkání. Dalšími nejčastěji uváděnými rizikovými faktory TEN u těchto pacientů jsou vyšší věk a obezita [15], kompletní přehled rizikových faktorů trombózy odvozených od charakteristik pacienta je v tabulce č. 1
1. Rizikové faktory pro vznik TEN 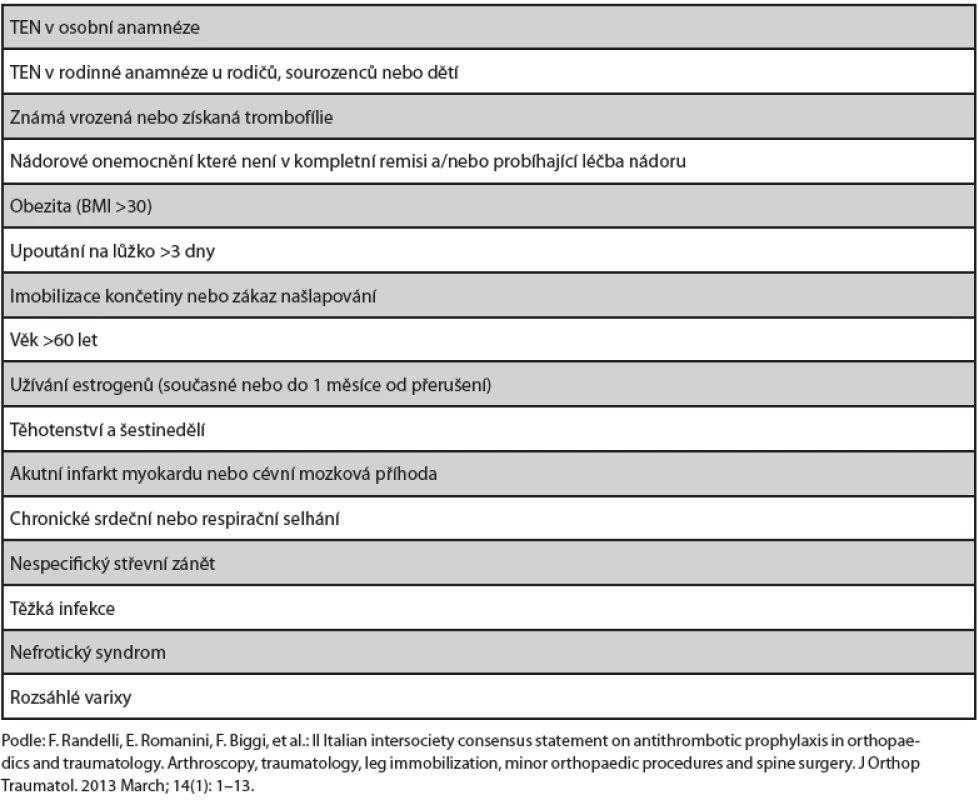
Léky používané v profylaxi TEN u pacientů s traumatem
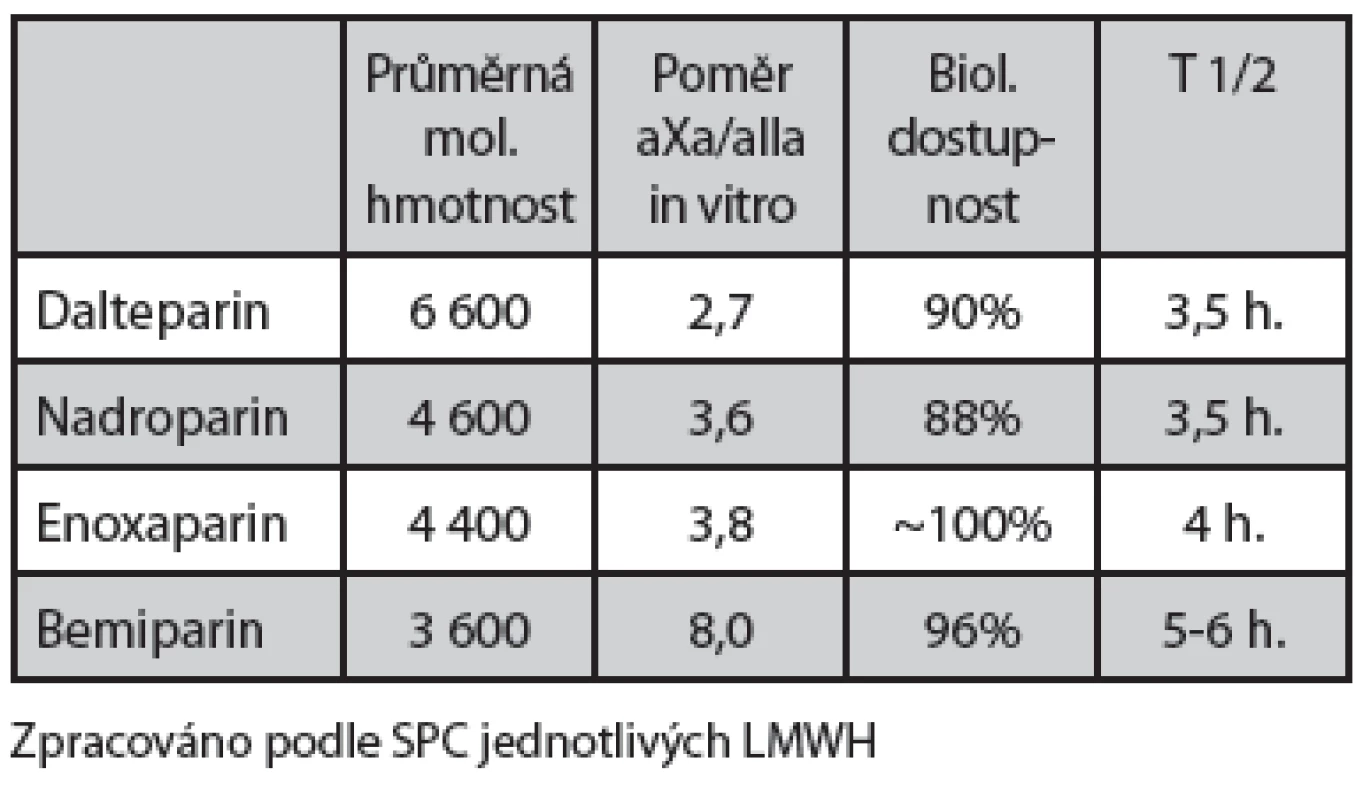
V profylaxi TEN jsou používány dominantně nízkomolekulární hepariny (LMWH), případně fondaparinux. Jejich hlavním účinkem je aktivace endogenního antitrombinu; v případě jeho nedostatku je tedy jejich účinnost snížená. Na rozdíl od nefrakcionovaného heparinu (UFH) jsou LMWH vylučovány především ledvinami a při snížení renálních funkcí může docházet k jejich kumulaci, při podávání profylaktické dávky je však toto riziko malé. Fondaparinux je vylučován prakticky výhradně ledvinami a je tedy při poklesu glomerulární filtrace (GF) pod 0,5 ml/s kontraindikován.
Na rozdíl od UFH inhibují LMWH především faktor Xa, neprodlužují tedy významně APTT a jejich účinnost je možno stanovit měřením aktivity aXa. Odběr krve na aXa je prováděn 3-4 hodiny od aplikace LMWH, profylaktické rozmezí je 0,2-0,4 aXa IU/ml. Laboratorní monitorace účinku není obecně doporučována, je navrhováno ji použít u pacientů obézních (s hmotností nad 120 kg), u pacientů s renální insufi-ciencí (pokles GF pod 0,5 ml/s), u těhotných žen během 2. a 3. trimestru, u dětí a u kriticky nemocných pacientů léčených vasopresory.
Základní vlastnosti jednotlivých LMWH dostupných na našem trhu jsou shrnuty v tabulce č. 2. Pro klinickou praxi je významný především rozdíl v rychlosti vylučování. Nejpomaleji je vylučován bemiparin, jehož hladina je tudíž nejstabilnější, u pacientů s renální insuficiencí však má nejvýraznější tendenci ke kumulaci.
Heparinem indukovaná trombocytopenie (HIT) je vzácná, ale život ohrožující komplikace léčby UFH a v menší míře i LMWH. Proto je navrhováno sledování počtu krevních destiček u rizikových pacientů a v případě zjištěné trombocytopenie je doporučeno konzultovat s hematologem.
Profylaxe TEN u operací fraktury proximálního femuru
Podle limitovaných údajů z první randomizované studie je IPC účinným opatřením v profylaxi TEN u pacientů s frakturou proximálního femuru [14] a shrnutí výsledků studií hodnotících efektivitu IPC a nožní pumpy u pacientů podstupujících velké ortopedické operace přináší informaci o snížení rizika nefatální plicní embolie (PE) (RR 0,40) a symptomatické žilní trombózy (RR 0,46) [12]. Naproti tomu nebyly nalezeny žádné údaje v literatuře, podporující použití kompresních punčoch u pacientů s frakturou proximálního femuru [3, 12]. Jistý efekt byl prokázán i u acetylsalicylové kyseliny (ASA) [34], nicméně tento efekt již nebyl patrný při současné léčbě LMWH. Údaje ze studií je možno shrnout do tabulky č. 3, vycházející z [17] se zařazením údajů ze studie Hip-Fracture Surgery Study [8].
3. Profylaxe TEN u fraktury proximálního femuru 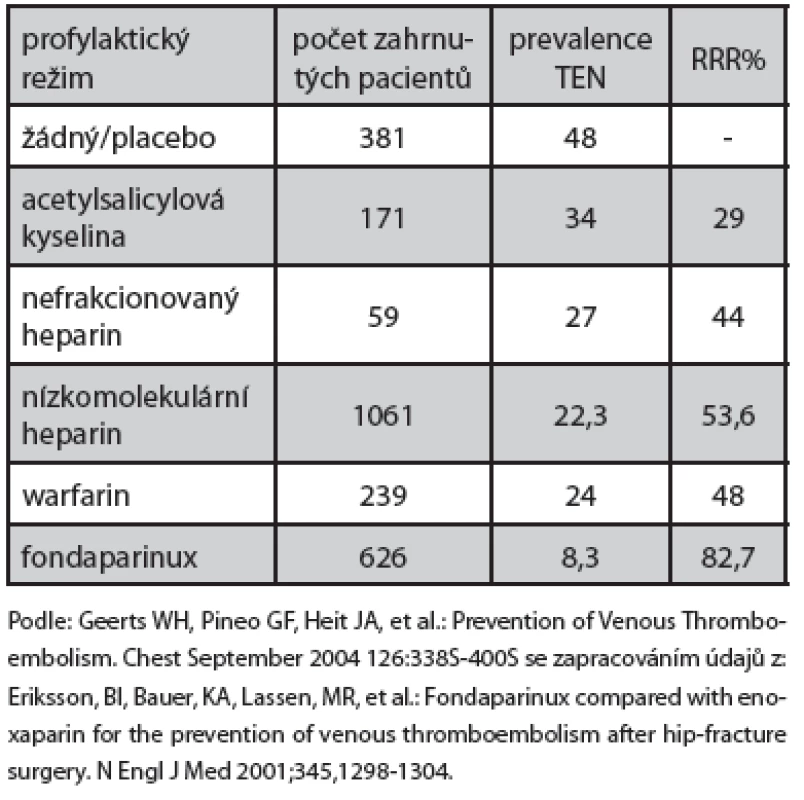
Z této tabulky vyplývá malý, byť prokazatelný efekt ASA, ověřený jen na malém počtu pacientů, výraznější efekt warfarinu a UFH, který však je rovněž ověřen jen na relativně malém počtu pacientů. Efekt LMWH a fondaparinuxu je ověřen v této indikaci na dostatečně velkém počtu pa-cientů, přičemž v přímém porovnání těchto dvou alternativ se fondaparinux jeví jako účinnější, aniž by byl patrný rozdíl ve výskytu krvácení a úmrtí [8]. Velmi výrazný je zejména efekt prodloužené profylaxe fondaparinuxem [9] a semuloparinem [13].
Doporučení profylaxe TEN u nemocných s frakturou proximálního femuru
- Je doporučeno provádět profylaxi TEN podáváním LMWH nebo fondaparinuxu po dobu 28-35 dní od operace, fondaparinux je navrženo preferovat u osob bez významnější renální insuficience, tedy s glomerulární filtrací (GF)>30 ml/hod.
- Možnou alternativou je po úvodní léčbě LMWH nebo fondaparinuxem převedení na warfarin a jeho další podávání po dobu nejméně 6 týdnů po operaci s cílovým INR 2,0-3,0, pokud jsou zajištěny podmínky pro řádné vedení antikoagulační léčby. Tato alternativa je vhodná zejména u pacientů s renální insuficiencí a u pacientů již dříve léčených dlouhodobě warfarinem.
- Dávka LMWH by měla odpovídat dávce pro ortopedické operace podle SPC jednotlivých přípravků. Profylaxe by měla by být zahájena buď nejméně 12 hodin před operací nebo nejméně 12 hodin po ukončení operace a dále podávána á 24 hodin, při použití bemiparinu je doporučeno podání 1. dávky 6 hodin po ukončení operace a dále á 24 hodin. Dávka fondaparinuxu je 2,5mg 1x denně, léčba by měla být zahájena 6 hodin po ukončení operace.
- V případě odkladu operace je doporučeno léčbu zahájit podáním LMWH hned po přijetí, optimální odstup operace od poslední dávky LMWH v tomto případě je cca 12 hodin.
- Podání antitrombotika po operaci je doporučeno odložit v případě, že krevní ztráty jsou větší než obvyklé. Při odkladu podání farmakologické tromboprofylaxe je doporučeno použít mechanické prostředky.
- Použití ASA, dextranu a UFH jako tromboprofylaxe po operaci fraktury proximálního femuru nemá v rámci ČR opodstatnění.
- Mechanické prostředky (kompresní punčochy s graduovaným tlakem, nožní pumpa nebo IPC) je možno použít jako doplněk doporučené farmakologické léčby, neměly by být používány samostatně. U pacientů s aktuálním krvácením nebo velmi vysokým rizikem krvácení je doporučeno přechodné samostatné použití nožní pumpy nebo IPC a převedení na farmakologickou profylaxi až po odeznění krvácivého stavu.
- U pacientů s renální insuficiencí (GF< 30 ml/min) se jeví jako nejbezpečnější postup a je tedy navrženo pooperační zahájení LMWH za monitorace aXa a převod na warfarin v prvních dnech po operaci.
Profylaxe TEN u poranění dolní končetiny distálně od proximálního femuru
V celkem třech randomizovaných klinických studiích byl prokázán pozitivní efekt LMWH na snížení TEN u pacientů s poraněním DK [26, 27, 30]. V první studii bylo 440 pacientů s frakturou bérce nebo rupturou Achillovy šlachy léčeno sádrovou fixací nebo ortézou po dobu nejméně 5 týdnů, po tuto dobu bylo podáváno placebo nebo reviparin. Podávání reviparinu vedlo k poklesu žilní trombózy z 19 % na 9 %, proximální trombózy z 5 % na 2 %, PE z 1 % na 0 [30]. V další studii došlo ke snížení výskytu TEN při léčbě nadroparinem u pacientů s frakturou bérce z 29 % na 10,3 % a u pacientů s izolovaným poraněním měkkých tkání z 11,3 % na 2,4 % [27]. Ve třetí studii vedlo podání certoparinu ke snížení TEN ze 4% na 0, z toho u pacientů s frakturou ze 6% na 0 [26]. V další studii došlo ke snížení TEN při podání tinzaparinu z 17 % na 10 %, nebylo však dosaženo statistické významnosti [23]. Analýza poolovaných dat ze dvou venograficky kontrolovaných studií [23, 30] prokázala významné snížení výskytu TEN při léčbě LMWH z 18 % na 9,6 % [17], nicméně, autoři IX. edice ACCP guidelines konstatují nesignifikantní snížení výskytu symptomatické TEN a navrhují spíše nepodávat u těchto pacientů farmakologickou profylaxi [12]. Ve dvou metaanalýzách bylo zjištěno významné snížení výskytu TEN napříč podskupinami (fraktury i poranění měkkých tkání, operovaní i konzervativně léčení, pacienti s distální fixací) [10, 38]. Evropští autoři tedy doporučují zvážit u těchto pacientů LMWH [5] a ve francouzských a německých doporučených postupech je při fixaci DK pro trauma doporučován LMWH paušálně [24], v jiných guidelines je doporučována farmakologická profylaxe u pacientů s přítomností rizikových faktorů pro vznik trombózy [6]. V italských guidelines je doporučena profylaxe LMWH po dobu fixace nebo zákazu došlapování [35].
Doporučení profylaxe TEN u poranění dolní končetiny distálně od proximálního femuru
- U pacientů s poraněním dolní končetiny je doporučena co nejčasnější mobilizace a cvičení v maximálním možném rozsahu, daném charakterem traumatu a fixace, pokud je tato použita.
- U pacientů s frakturou dolní končetiny léčenou osteosyntézou je doporučeno podání LMWH po dobu 7-10 dní, v případě pokračující imobilizace končetiny nebo upoutání na lůžko je navrženo po tuto dobu pokračovat v podávání LMWH.
- U pacientů s konzervativně léčeným poraněním DK, vyžadujícím sádrovou nebo jinou fixaci zasahující nad koleno nebo upoutání na lůžko, je podání LMWH po celou dobu fixace nebo upoutání na lůžko doporučeno, pokud jsou přítomny další rizikové faktory TEN a navrženo i v případě, že další rizikové faktory TEN nejsou přítomny.
- U pacientů s konzervativně léčeným poraněním DK, vyžadujícím sádrovou nebo jinou fixaci zasahující pod koleno, je doporučeno podání LMWH po dobu fixace u osob s kumulací rizikových faktorů TEN a u osob s anamnézou prodělané TEN a navrženo je i u ostatních osob, pokud nemají zvýšené riziko krvácení.
- U pacientů s poraněním DK vyžadujícím chůzi o berlích bez došlapu je v případě přítomnosti rizikových faktorů TEN navržena profylaxe LMWH po dobu zákazu došlapu.
Profylaxe TEN u spinálního traumatu
TEN je významnou komplikací spinálního poranění, je příčinou 9,7 % úmrtí během prvního roku po úrazu míchy [7]. Výs-kyt symptomatické TEN během prvních třech měsíců od úrazu míchy byl u 16 240 kalifornských pacientů 5,4 % [22]. V jiném souboru 18 302 pacientů byl výskyt symptomatické TEN 4,3 %, přičemž nejvyšší výskyt byl zjištěn u traumat horní hrudní páteře [31]. Dalšími nezávislými rizikovými faktory jsou věk, mužské pohlaví, současný úraz mozku nebo hrudníku a celková závažnost traumatu. Riziko TEN přetrvává po poranění míchy dlouhodobě, nejvyšší je během prvních třech měsíců, a to i při adekvátní tromboprofylaxi [18]. Selhání tromboprofylaxe bylo pozorováno častěji u pacientů s pozitivní rodinnou anamnézou TEN, s mutací protrombinu G20210A, elevací f. VIII a hyperhomocysteinémií [36]. Existuje málo přesvědčivých dat o účinnosti farmakologické profylaxe u pacientů s poraněním míchy. Podle metaanalýzy u pacientů s poraněním míchy nefrakcionovaný heparin jen nesignifikantně snižuje riziko TEN oproti placebu, LMWH nejsou statisticky významně účinnější než UFH, ale jsou bezpečnější z hlediska výskytu velkého krvácení [20]. Podle jiné metaanalýzy u pacientů s poraněním páteře je poranění míchy významným rizikovým faktorem tromboembolické nemoci. Zahájení tromboprofylaxe během prvních 14 dnů po traumatu vede ke snížení výskytu žilní trombózy oproti pozdějšímu zahájení a v dlouhodobé profylaxi po úrazu míchy jsou účinnější antagonisté vitaminu K oproti placebu nebo LMWH [33]. Ve studii zkoumající optimální načasování bylo zjištěno, že zahájení komplexní tromboprofylaxe zahrnující nadroparin a mechanickou profylaxi do 72 hodin od úrazu vede ke snížení výskytu hluboké žilní trombózy oproti pozdnímu zahájení této tromboprofylaxe z 26 % na 2 % [2]. Za optimální načasování podávání LMWH tedy autoři přehledu považují zahájení do 72 hodin od traumatu, přerušení v den operace a zahájení za 24 hodin po operaci [21].
Doporučení profylaxe TEN u spinálního traumatu
- U pacientů s úrazem páteře včetně pacientů s míšní lézí je doporučeno po přijetí do nemocnice zahájit mechanickou profylaxi, preferenčně s použitím IPC nebo nožní pumpy, pokud není kontraindikována pro současné poranění dolních končetin.
- U pacientů s ireverzibilní kompletní míšní lézí je doporučeno zahájení podávání LMWH v profylaktické dávce po přijetí k hospitalizaci, pokud není přítomno významné krvácení. Současně je doporučeno používání mechanických prostředků.
- U poranění páteře bez míšní léze a u poranění s neúplnou míšní lézí je doporučeno provést vyšetření computerovou tomografií (CT) nebo nukleární magnetickou rezonancí (NMR) k vyloučení perispinálního hematomu. V případě nálezu hematomu by měly být použity samotné mechanické prostředky (preferenčně IPC nebo nožní pumpa) a po několika dnech provedeno kontrolní vyšetření CT nebo NMR; farmakologickou profylaxi LMWH je doporučeno zahájit až při ověřené stabilizaci hematomu. Pokud není přítomen perispinální hematom, je doporučeno zahájit podávání LMWH do 72 hodin od úrazu.
- Při přetrvávání imobility je doporučeno pokračovat v dlouhodobé farmakologické profylaxi v kombinaci s kompresními punčochami. Po celkové stabilizaci pacienta je navrženo jeho převedení z LMWH na dlouhodobou léčbu warfarinem.
Profylaxe TEN u velkého traumatu
Pacienti s velkým traumatem bez adekvátní profylaxe mají riziko TEN přesahující 50 % [16]. Zároveň jsou však v počáteční fázi ohroženi velkým nebo dokonce fatálním krvácením, což vede k odkladu farmakologické profylaxe. Zejména při traumatu hlavy s intrakraniálním krvácením hrozí při podávání LMWH progrese krvácení [29]. Relativní kontraindikace farmakologické tromboprofylaxe, které je potřeba opakovaně přehodnocovat, představují těžká poranění hlavy, konzervativně léčené poranění jater nebo sleziny, renální selhání, poranění páteře s epidurálním hematomem a těžká trombocytopenie anebo koagulopatie [11]. Odložené zahájení profylaxe je však spojeno s vyšším rizikem TEN [32]. Nezaned-batelnou roli zde tedy hrají mechanické prostředky. Časné zahájení profylaxe nožní pumpou v době do zahájení farmakologické profylaxe vedlo ke snížení rizika okluzivní žilní trombózy [37]. IPC se zdá být u pacientů s poraněním hlavy nebo míchy podobně účinná jako LMWH [28]. V profylaxi TEN se ukázaly LMWH účinnější, než UFH [16]. U osob s kumulací rizikových faktorů TEN, jako věk nad 40 let, poranění hlavy, velké výkony, zlomeniny dolních končetin, poranění žilního řečiště a déle než tři dny trvající umělá plicní ventilace [25], je kombinace farmakologických a mechanických metod tromboprotekce zvláště významná [19]. V metaanalýze randomizovaných kontrolovaných studií byla zjištěna redukce rizika hluboké žilní trombózy při použití mechanické profylaxe oproti žádné profylaxi (RR=0,43), vyšší účinnost farmakologické profylaxe oproti mechanické profylaxi (RR=0,48), vyšší účinnost LMWH oproti UFH (RR=0,68) a vyšší účinnost kombinace farmakologické a mechanické profylaxe oproti použití jen jedné z těchto metod (RR=0,34) [4].
Doporučení profylaxe TEN u velkého traumatu
- U pacientů s velkým traumatem, kteří krvácejí nebo mají vysoké riziko velkého krvácení, je doporučeno použít mechanické prostředky (IPC, nožní pumpa nebo při jejich nedostupnosti aspoň elastické kompresní punčochy). Jakmile odezní riziko velkého krvácení, je doporučeno zahájení podávání profylaktické dávky LMWH v kombinaci s mechanickými prostředky.
- Při přetrvávající imobilitě je doporučeno pokračovat v profylaxi LMWH nebo warfarinem.
Závěr
TEN patří k významným komplikacím zvyšujícím morbiditu a mortalitu pacientů s traumatem. V článku jsou formulována doporučení (opřená o silné důkazy) a návrhy (opřené o méně silné důkazy nebo o konsenzus). U pacientů s frakturou proximálního femuru je důležité prodloužení farmakologické profylaxe na 28–35 dní. U pacientů s poraněním DK je doporučeno cvičení v maximálním možném rozsahu. Farmakologická profylaxe po dobu imobilizace končetiny je nutná u všech osob se zvýšeným rizikem trombózy a přínosná i u ostatních pacientů. U pacientů s úrazem páteře hraje významnou roli mechanická profylaxe. Podávání LMWH by mělo být zahájeno u pacientů bez perispinálního hematomu do 72 hodin od přijetí a u pacientů s perispinálním hematomem až po jeho stabilizaci ověřené kontrolním zobrazovacím vyšetřením. U pacientů s velkým traumatem s vysokým rizikem krvácení je doporučeno použít mechanické prostředky a po odeznění tohoto rizika je doporučená farmakologická profylaxe. Postupy uvedené v článku by neměly být v klinické praxi aplikovány automaticky; v případě kumulace rizikových faktorů trombózy nebo klinicky zjevného vysokého rizika krvácení je nutno postup individualizovat a situaci konkrétního pacienta opakovaně posuzovat podle dynamiky vývoje jeho stavu.
Seznam použitých zkratek:
- TEN tromboembolická nemoc
- IPC intermitentní pneumatická komprese
- ACCP American College of Chest Physicians
- DK dolní končetina
- BMI Body Mass Index
- LMWH Low Molecular Weight Heparin (nízkomolekulární heparin)
- UFH Unfractionated Heparin (nefrakcionovaný heparin)
- GF Glomerulární filtrace
- APTT Activated Partial Thromboplastin Time
- aXa anti Xa (aktivita inhibující aktivovaný faktor X)
- IU International Units (mezinárodní jednotky)
- T1/2 Biologický poločas
- SPC Summary of Product Characteristics (souhrn vlastností výrobku)
- HIT heparinem indukovaná trombocytopenie
- PE Plicní embolie
- RR Relativní riziko
- ASA Acetylsalicylic Acid (acetylsalicylová kyselina)
- RRR Relative Risk Reduction
- INR International Normalized Ratio
- ČR Česká Republika
- f. VIII Faktor VIII
- CT Computerová tomografie
- NMR Nukleární magnetická rezonance
MUDr. Petr Kessler
pkessler@hospital-pe.cz
Sources
1. ABELSETH, G., BUSKLEY, RE., PINEO, G.E. et al. Incidence of deep-vein thrombosis in patients with fractures of the lower extremity distal to the hip. J Orthop Trauma. 1996, 10, 230–235.
2. AITO, S., PIERI, A., D’ANDREA, M. et al. Primary prevention of deep venous thrombosis and pulmonary embolism in acute spinal cord injured patients. Spinal Cord. 2002, 40, 300–303.
3. ALSAWADI, A., LOEFFLER, M. Graduated compression stockings in hip fractures. Ann R Coll Surg Engl. 2012, 94, 463–471.
4. BARRERA, LM., PEREL, P., KER, K. et al. Thromboprophylaxis for trauma patients. Cochrane Database Syst Rev. 2013, 28, CD008303.
5. BERGQVIST, D., LOWE, G. Venous thromboembolism in patients undergoing laparoscopic and arthroscopic surgery and in leg casts. Arch Intern Med. 2002, 162, 2173–2176.
6. Cardiovascular Disease Educational and Research Trust; Cyprus Cardiovascular Disease Educational and Research Trust; European Venous Forum; International Surgical Thrombosis Forum; International Union of Angiology; Union Internationale de Phlébologie. Prevention and treatment of venous thromboembolism. International Consensus Statement (guidelines according to scientific evidence). Int Angiol. 2006, 25, 101–161.
7. DEVIVO, MJ., KRAUSE, JS., LAMMERTSE, DP. Recent trends in mortality and causes of death among persons with spinal cord injury. Arch Phys Med Rehabil. 1999, 80, 1411–1419.
8. ERIKSSON, BI., BAUER, KA., LASSEN, MR. et al. Fondaparinux compared with enoxaparin for the prevention of venous thromboembolism after hip-fracture surgery. N Engl J Med. 2001, 345, 1298-1304.
9. ERIKSSON, BI., LASSEN, MR. PENTasaccharide in HIp-FRActure Surgery Plus (PENTHIFRA Plus) Invetigators. Duration of prophylaxis against venous thromboembolism with fondaparinux after hip fracture surgery: a multicenter, randomized, placebo-controlled, double-blind study. Arch Intern Med. 2003, 163,1337–1342.
10. ETTEMA, HB., KOLLEN, BJ., VERHEYEN, CC. et al.: Prevention of venous thromboembolism in patients with immobilization of the lower extremities: a meta-analysis of randomized controlled trials. J Thromb Haemost. 2008, 7, 1093–1098.
11. EVANS, HL., CUSCHIERI, J., MOORE, EE. et al. Inflammation and the host response to injury, a Large-Scale Collaborative Project: patient-orien-ted research core standard operating procedures for clinical care IX. Definitions for complications of clinical care of critically injured patients. J Trauma. 2009, 67, 384–388.
12. FALCK-YTTER,Y., FRANCIS, CHV., JOHANSON, NA. et al. Prevention of VTE in Orthopedic Surgery Patients: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012, 141, e278S–e325S.
13. FISHER,WD., AGNELLI., G., GEORGE, DJ. et al.: Extended venous thromboembolism prophylaxis in patients undergoing hip fracture surgery - the SAVE-HIP3 study. Bone Joint J. 2013, 95-B, 459–466.
14. FISHER, CG., BLAUCHT, PA., SALVIAN, AJ., et al. Effectiveness of leg compression devices for the prevention of thromboembolic disease in orthopaedic trauma patients: a prospective, randomized study of compression alone versus no prophylaxis. J Orthop Trauma. 1995, 9, 1–7.
15. GEERTS, WH., BERGQVIST, D., PINEO, GF. et al. Prevention of venous thromboembolism: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). American College of Chest Physicians. Chest. 2008, 133, 381S–453S.
16. GEERTS,WH., CODE, KI., JAY, RM. et al. A prospective study of venous thromboembolism after major trauma. N Engl J Med. 1994, 15, 1601–1606.
17. GEERTS,WH., PINEO, GF., HEIT, JA. et al. Prevention of Venous Thromboembolism. Chest. 2004, 126, 338S–400S.
18. GIORGI PM., DONADINI, MP., DENTALI, F. et al. The short - and long-term risk of venous thromboembolism in patients with acute spinal cord injury: a prospective cohort study. Thromb Haemost. 2013, 109, 34–38.
19. GOULD, MK., GARCIA, DA., WREN, SM. et al. Prevention of VTE in nonorthopedic surgical patients: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest. 2012, 141, e227S–e277S.
20. CHEN, HL., WANG, XD. Heparin for venous thromboembolism prophylaxis in patients with acute spinal cord injury: a systematic review and meta-analysis. Spinal Cord. 2013, 51, 596–602.
21. CHRISTIE, S., THIBAULT-HALMAN, G., CASHA, S. Acute pharmacological DVT prophylaxis after spinal cord injury. J Neurotrauma. 2011, 28, 1509–1514.
22. JONES,T., UGALDE,V., FRANKS, P., et al. Venous thromboembolism after spinal cord injury: incidence, time course, and associated risk factors in 16,240 adults and children. Arch Phys Med Rehabil. 2005, 86, 2240–2247.
23. JORGENSEN, PS., WARMING,T., HANSEN, K. et al. Low molecular weight heparin (Innohep) as thromboprophylaxis in outpatients with a plaster cast: a venografic controlled study. Thromb Res. 2002, 15, 477–480.
24. STRUILK-MULDER, MC., ETTEMA, HB., VERHEYEN, CC. et al. Comparing consensus guidelines on thromboprophylaxis in orthopedic surgery. J Thromb Haemost. 2010, 8, 678–683.
25. KNUDSON, MM., IKOSSI, DG., KHAW, L. et al. Thromboembolism after trauma: an analysis of 1602 episodes from the American College of Surgeons National Trauma Data Bank. Ann Surg. 2004, 240, 490–496.
26. KOCK, HJ., SCHMIT-NEUERBURG, KP., HANKE, J. et al. Thromboprophylaxis with low-molecular-weight heparin in outpatients with plaster-cast immobilisation of the leg. Lancet. 1995, 346, 459–461.
27. KUJATH, P., SPANAGEL, U., HABSCHEID, W. Incidence and prophylaxis of deep venous thrombosis in outpatients with injury of the lower limb. Haemostasis. 1993, 23, 20–26.
28. KURTOGLU, M., YANAR, H., BILSEL,Y. et al. Venous thromboembolism prophylaxis after head and spinal trauma: intermittent pneumatic compression devices versus low molecular weight heparin. World J Surg. 2004,28, 807–811.
29. KWIATT, ME., PATEL, MS., ROSS, SE. et al. Is low-molecular-weight heparin safe for venous thromboembolism prophylaxis in patients with traumatic brain injury? A Western Trauma Association multicenter study. J Trauma Acute Care Surg. 2012, 73, 625–628.
30. LASSEN, MR., BORRIS, LC., NAKOV, RL. Use of the low-molecular-weight heparin reviparin to prevent deep-vein thrombosis after leg injury requiring immobilization. N Engl J Med. 2002, 347, 726–730.
31. MAUNG, AA., SCHUSTER, KM., KAPLAN, LJ. et al. Risk of venous thromboembolism after spinal cord injury: not all levels are the same. J Trauma. 2011, 71, 1241–1245.
32. NATHENS, AB., MCMURRAY, MK., CUSCHIERI, J. et al. The practice of venous thromboembolism prophylaxis in the major trauma patient. J Trauma. 2007, 62, 557–562.
33. PLOUMIS, A., PONNAPPAN, RK., MALTENFORT, MG. et al. Thromboprophylaxis in patients with acute spinal injuries: an evidence-based analysis. J Bone Joint Surg Am. 2009, 91, 2568–2576.
34. Pulmonary Embolism Prevention (PEP) Trial Collaborative Group. Prevention of pulmonary embolism and deep vein thrombosis with low dose aspirin: Pulmonary Embolism Prevention (PEP) Trial. Lancet. 2000, 355, 1295–1302.
35. RANDELLI, FE., ROMANINI, FB et al.: II Italian intersociety consensus statement on antithrombotic prophylaxis in orthopaedics and traumatology. Arthroscopy, traumatology, leg immobilization, minor orthopaedic procedures and spine surgery. J Orthop Traumatol. 2013, 14, 1–13.
36. RUBIN-ASHER, D., ZEILIG, G., RATHER, A. et al. Risk factors for failure of heparin thromboprophylaxis in patients with acute traumatic spinal cord injury. Thromb Res. 2010, 125, 501–504.
37. STANNARD, JP., LOPEZ, RR., VOLGAS, DA. et al. Prophylaxis against deep-vein thrombosis following trauma: a prospective, randomized comparison of mechanical and pharmacologic prophylaxis. J Bone Joint Surg Am. 2006, 88, 261–266.
38. TESTROOTE, M., STIGTER, W., DE VISSER, DC. et al. Low molecular weight heparin for prevention of venous thromboembolism in patients with lower-leg immobilization. Cochrane Database Syst Rev. 2008, 8, CD006681.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2014 Issue 2
Most read in this issue- Prevention of venous thromboembolism in traumatology
- TRAUMATIC PULMONARY PSEUDOCYST (TPP)
- High-pressure spray gun injury of a hand - case report
- PC.C.P. (percutaneous compression plate) in the treatment of proximal femur fractures
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career