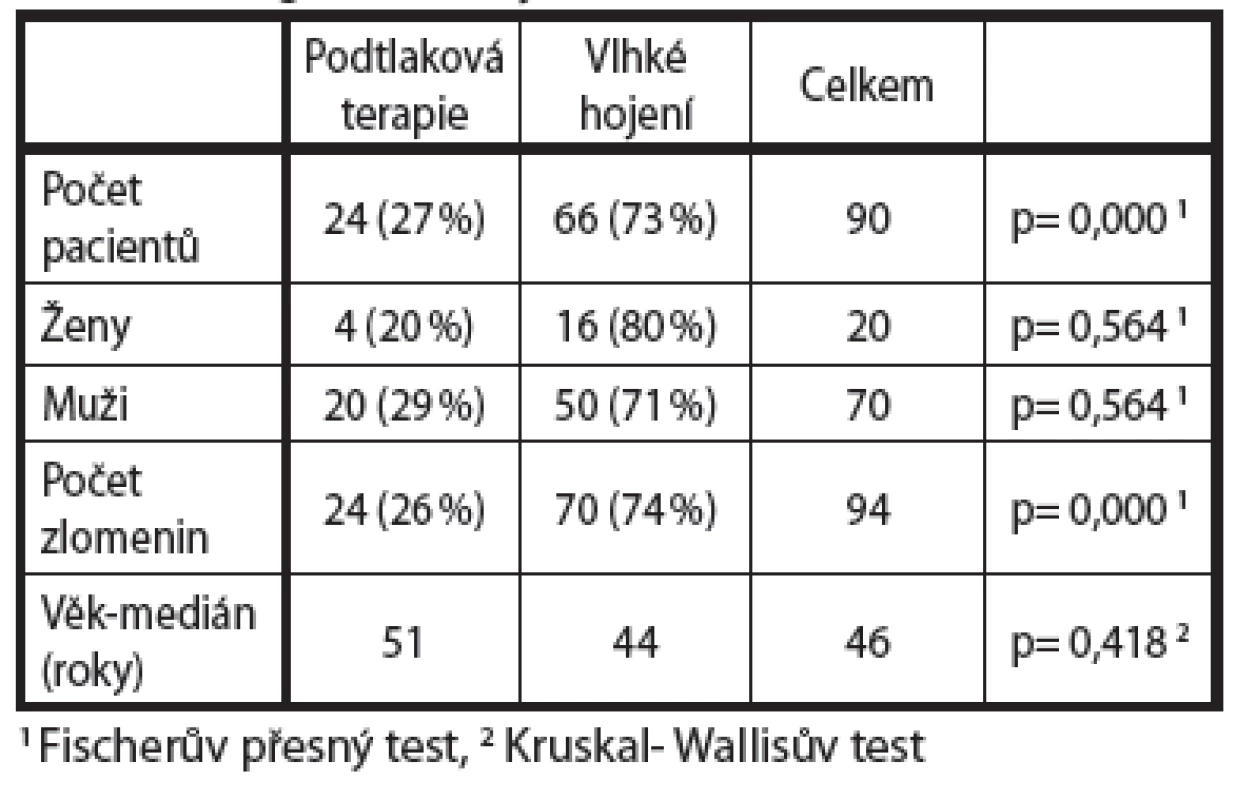
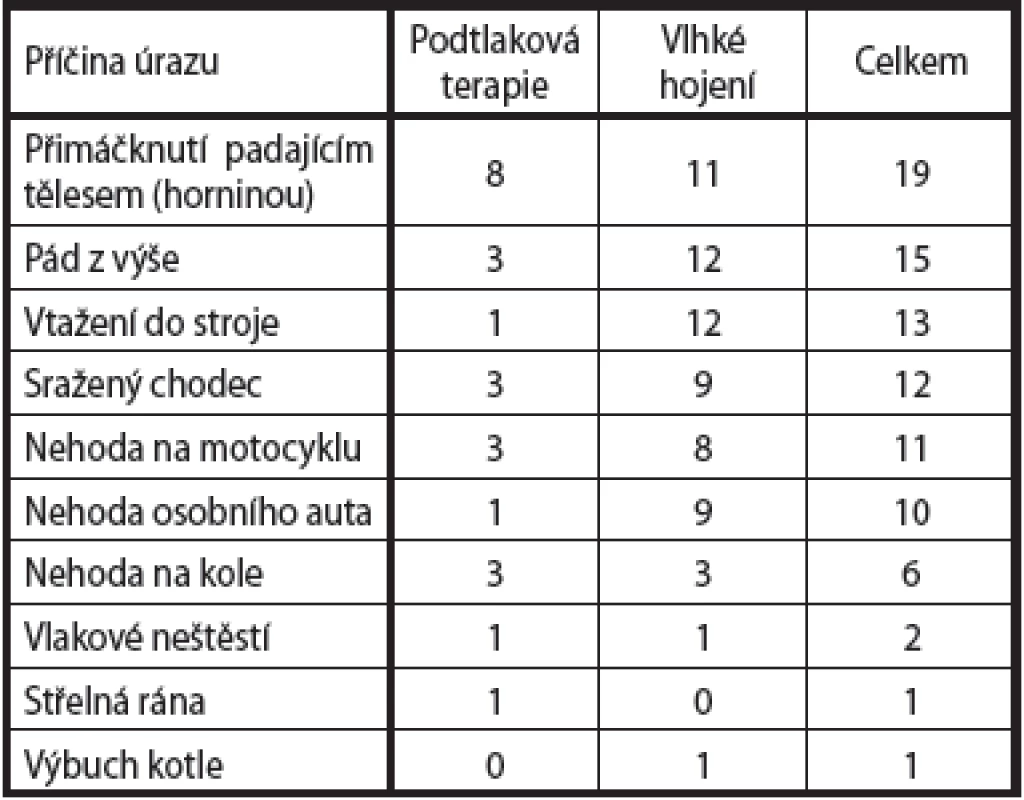
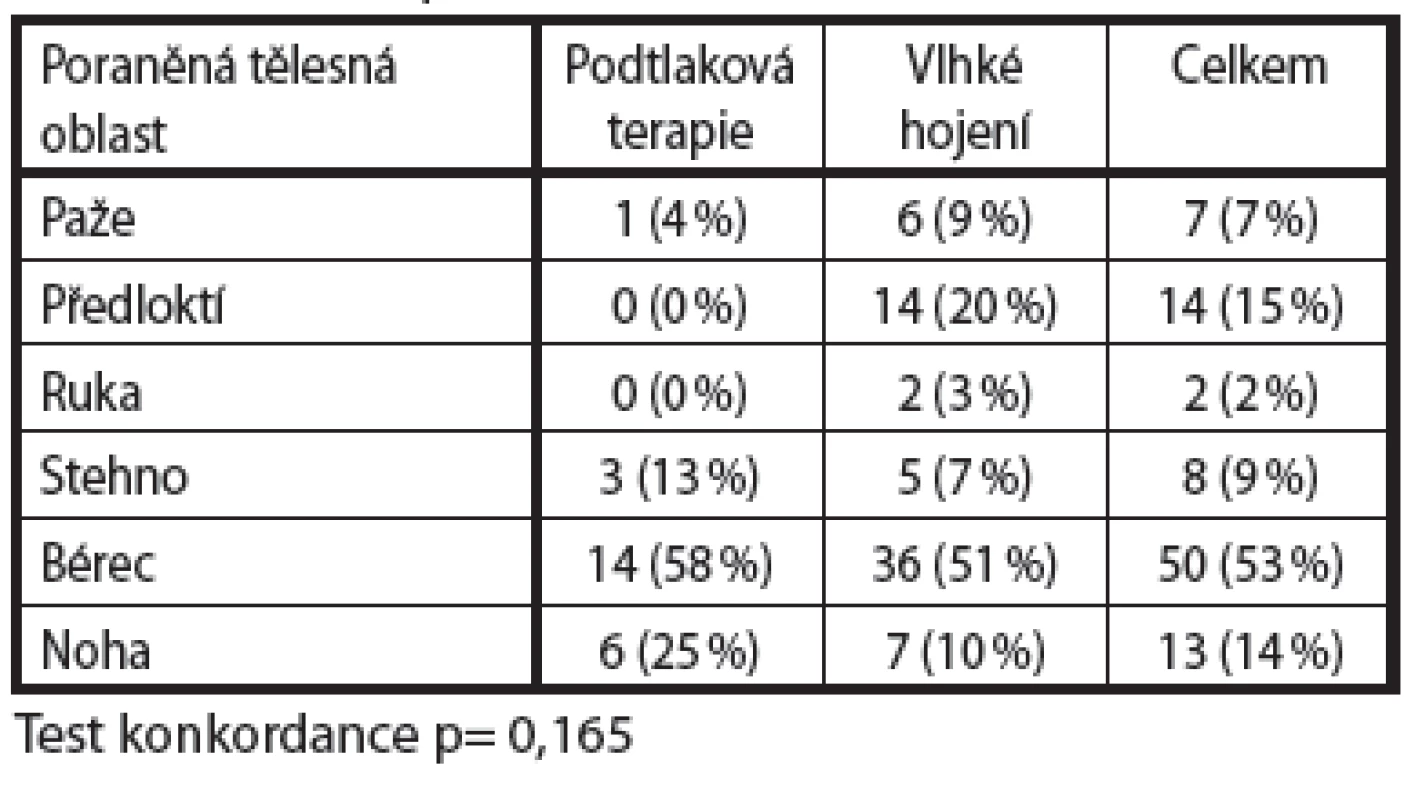
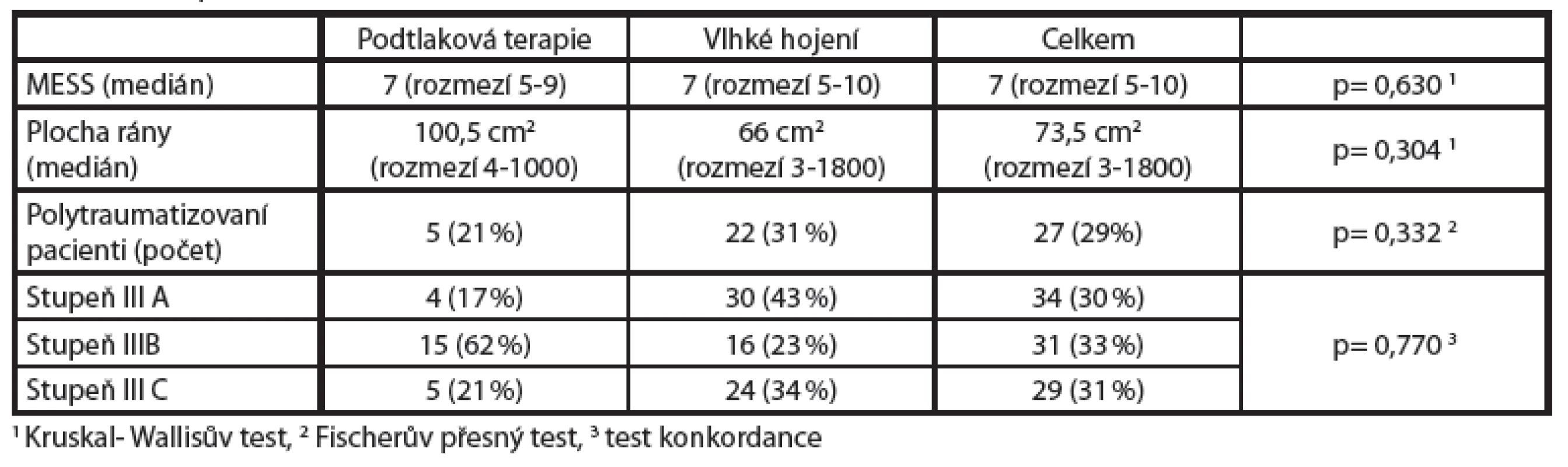
-
Medical journals
- Career
Využití podtlakové terapie rány při léčbě otevřených zlomenin III. stupně na Traumatologickém centru FN Ostrava
Authors: Jana Pometlová 1,2; Leopold Pleva 1,2; Jiří Szeliga 1; Milan Šírtraumatologické Centrum Fn Ostrava 1
Authors‘ workplace: Trauma centre University Hospital Ostrava, 2Department od disaster, medical faculty University of Ostrava 1; Traumatologické centrum FN Ostrava, 2Ústav medicíny katastrof LF Ostravské univerzity 1
Published in: Úraz chir. 22., 2014, č.1
Overview
Úvod:
Otevřené zlomeniny nadále představují závažné úrazy. Jejich léčba vyžaduje komplexní mezioborovou péči ke snížení rizika infekčních komplikací, které mohou vést k sekundární amputaci. Podle literárních údajů se výskyt hlubokých infekcí pohybuje v rozmezí 3 % - 66 %. I přes zlepšující se léčebné možnosti výskyt těchto komplikací zůstává vysoký. Nadále nejsou vyjasněny otázky vhodného dočasného krytí defektů.Materiál a metodika:
Retrospektivní studie pacientů operovaných pro otevřené zlomeniny III. stupně na traumatologickém centru FN Ostrava od 1. 1. 2008 do 31. 6. 2013. Hodnotili jsme počet sekundárních amputací pro ranné infekční komplikace. Za tuto dobu bylo ošetřeno 126 pacientů, devět z nich mělo poranění dvou končetin. Záchovnou operaci bylo možno provést u 90 pacientů.Výsledky:
Z celkového počtu 94 otevřených zlomenin III. stupně jsme využili podtlakovou terapii ve 24 případech. U ostatních 70 případů jsme využili hojení pomocí vlhké terapie. Obě skupiny byly srovnatelné z demografického hlediska a z hlediska tíže poranění končetiny (hodnocené pomocí Mangled extremity severity score) a zastoupení jednotlivých stupňů otevřených zlomenin. Při použití podtlakové terapie jsme nezaznamenali žádnou infekční komplikaci vedoucí k sekundární amputaci (0 %). U pacientů léčených vlhkým hojením si infekční komplikace vyžádaly sekundární amputaci v šesti případech (9 %). Tento rozdíl však nebyl statisticky významný. (p=0,332, přesný Fischerův test)Závěr:
Využití podtlakové terapie při ošetření poranění měkkých tkání u otevřených zlomenin III. stupně představuje jednu z možností dočasného krytí ran. V našem souboru jsme při použití podtlakové terapie, jako dočasného krytí defektů měkkých tkání, nezaznamenali infekční komplikace vedoucí k sekundární amputaci.Klíčová slova:
Podtlaková terapie ran (NPWT), otevřené zlomeniny, amputace, MESS.ÚVOD
Otevřené zlomeniny představují závažná zranění s vysokým počtem komplikací. Nejčastěji udávaný počet infekčních komplikací otevřených zlomeniny III. stupně je přibližně 30 %. Pro ošetření otevřených zlomenin je vypracováno mnoho léčebných postupů. Podle zvyklostí pracoviště se využívají antiseptická krytí, krytí polymetakrylátovou pěnou napuštěnou antibiotiky, anebo časné krytí lalokovými přenosy [7]. Časné krytí traumatických defektů je významným faktorem prevence infekce, protože většina ranných infekcí u otevřených zlomenin je způsobena nozokomiálně nemocničními kmeny. Pouze 18 % ranných infekcí je způsobeno bakteriální flórou kontaminující ránu při úrazu [24]. Celkový stav pacienta a technická náročnost výkonu často nedovolí využití časného lalokového přenosu. Vzhledem k širší dostupnosti a jednoduchosti aplikace je proto doporučována podtlaková terapie ran jako dočasné kryt traumatického defektu měkkých tkání. Při použití podtlakové terapie je na defekt měkkých tkání aplikována polyuretanová pěna, následně je fixována neprodyšnou fólií a napojena na sběrný kanystr. Tato jednotka představuje uzavřený systém, který tak snižuje riziko vzniku nozokomiálních infekcí. Mezi další výhody podtlakové terapie patří snížení otoku měkkých tkání poraněné končetiny, zlepšení tkáňové perfúze v okolí rány, podpora nárůstu granulační tkáně a stabilizace drobných kostěných úlomků v blízkosti defektů. Podle literárních údajů vede využití podtlakové terapie ke snížení počtu volných tkáňových přenosů při stejném počtu hlubokých infekcí a osteomyelitid [7]. V naší studii jsme se zaměřili na zhodnocení nutnosti sekundárních časných amputací pro infekční komplikace traumatické rány.
Materiál a metodika
Retrospektivně jsme zhodnotili skupinu pacientů s otevřenými zlomeninami III. stupně ošetřených na Traumatologickém centru FN Ostrava od 1. 1. 2008 d o 30. 6. 2013. Ze studie jsme vyloučili pacienty, kteří zemřeli do 24 hodin po poranění, a pacienty, u kterých nebyla možná primární záchovná operace a byla provedena primární amputace. U pacientů zařazených do souboru byla retrospektivně vypočítána hodnota MESS (mangled extremity severity score). Plocha rány byla vypočítána z údajů a popisu rány v operačním protokolu. U pacientů jsme hodnotili počet časných amputací pro infekční komplikace v ráně. Jako další parametry jsme hodnotili počet převazů v celkové anestezii, délku hospitalizace a dobu do definitivního ošetření defektů měkkých tkání.
Výsledky
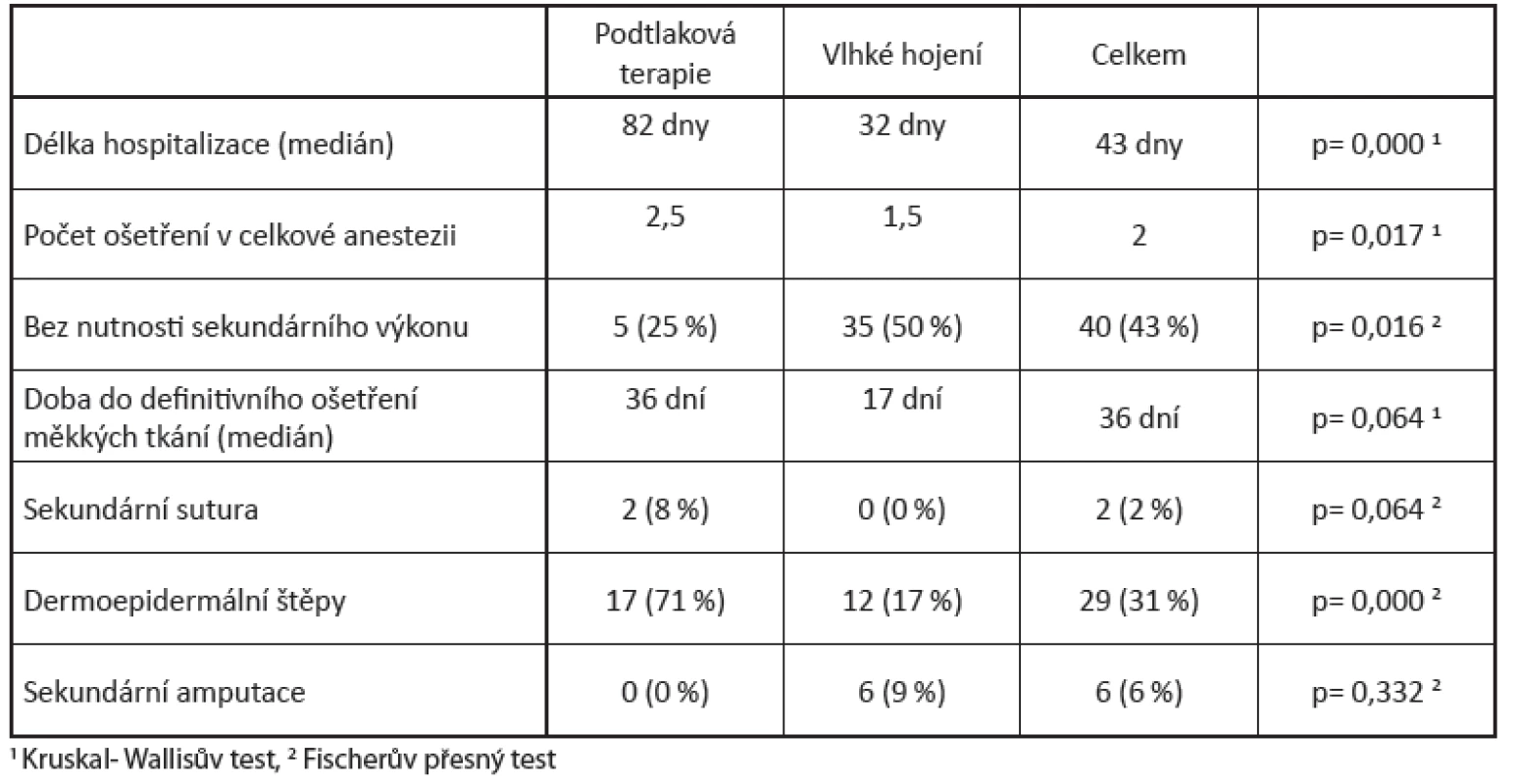
V rozmezí od 1. 1. 2008 až 30. 6. 2013 jsme na Traumatologickém centru FN Ostrava ošetřili 126 pacientů s 135 otevřenými zlomeninami III. stupně. U 33 pacientů byla pro rozsáhlé poranění a šokový stav provedena primární amputace. Tito pacienti nebyli zařazeni do studie. Ze studie jsme vyřadili také tři pacienty, kteří zemřeli do 24 hod. po úrazu. Do studie jsme zařadili 90 pacientů s 94 otevřenými zlomeninami III. stupně. Ve studii bylo zahrnuto 22 žen a 58 mužů. Dvacet čtyři pacienti byli léčeni pomocí podtlakové terapie a 66 pacientů se 70 otevřenými zlomeninami metodami vlhkého hojení. Základní demografické údaje pacientů ve skupinách shrnuje tabulka číslo 1. Příčiny úrazů jsou uvedeny v tabulce číslo 2. Anatomická lokalizace zlomeniny je uvedena v tabulce číslo 3. Ve sledovaných parametrech byly oba soubory ze statistického hlediska srovnatelné. Nejčastějším poraněním bylo drtivé poranění bérce.
Medián MESS skóre ve skupině s podtlakovou terapií bylo sedm shodně se skupinou léčenou vlhkým hojením (p=0,630). Ve skupině léčené podtlakovou terapií bylo zahrnuto pět pacientů s polytraumatem (21 %) a ve skupině léčené vlhkým hojením pak 22 polytraumatizovaných pacientů (31 %). Tento rozdíl nebyl statisticky významný (p=0,435). Ve skupině léčené podtlakovou terapií byly čtyři zlomeniny (17 %) klasifikovány jako IIIA stupeň, 15 zlomenin (62 %) jako IIIB stupeň a 5 zlomenin (21 %). Ve skupině léčené vlhkou terapií bylo 30 zlomenin (43 %) klasifikováno jako stupeň IIIA, 16 zlomenin (23 %) jako stupeň IIIB a 24 zlomenin (34 %) jako stupeň IIIC. Rozdíly v zastoupení jednotlivých stupňů otevřených zlomenin nebyly statisticky významné. Plocha rány byla vypočítána z údajů a popisu rány v operačním protokolu. Medián plochy rány ve skupině s podtlakovou terapií byl 100,5 cm2 a ve skupině léčené vlhkým hojením byl medián plochy rány 66 cm2. Tento rozdíl nebyl statisticky významný (p=0,304) (tab. 4).
U pacientů léčených pomocí podtlakové terapie bylo nutné provést 2,5 převazů v celkové anestezii. Ve skupině pacientů léčených vlhkým hojením bylo indikováno 1,5 převazů v celkové anestezii. Vyšší počet převazů v celkové anestezii byl dán nutností analgetizace pacientů při výměně polyuretanové pěny na větší ploše rány. Příprava spodiny ranné plochy k definitivnímu uzávěru byla při využití podtlakové terapie 36 dní (obr. 1, 2, 3, 4), ve skupině léčené vlhkou terapií byla 17 dní.
Image 1. Defekt měkkých tkání před aplikací podtlakové terapie 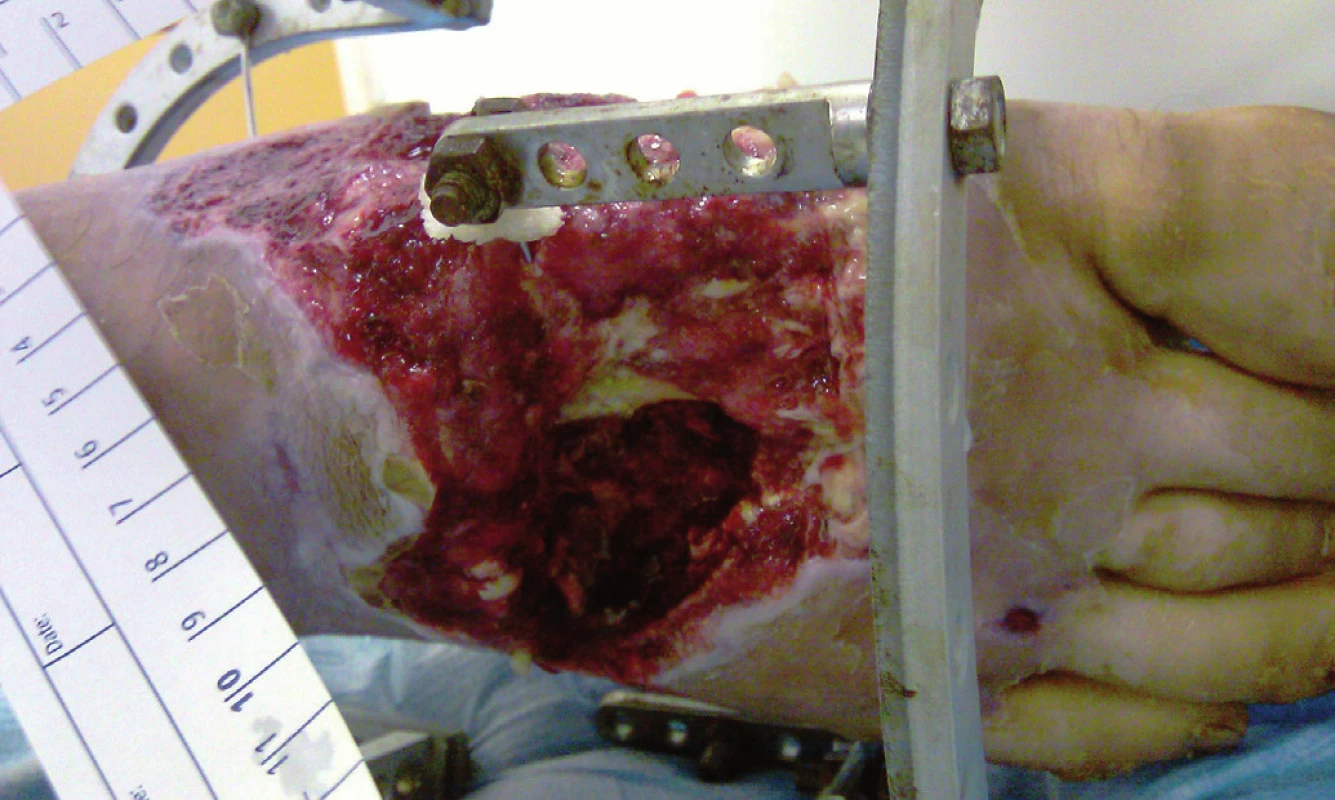
Image 2. Defekt s aplikovanou podtlakovou terapií 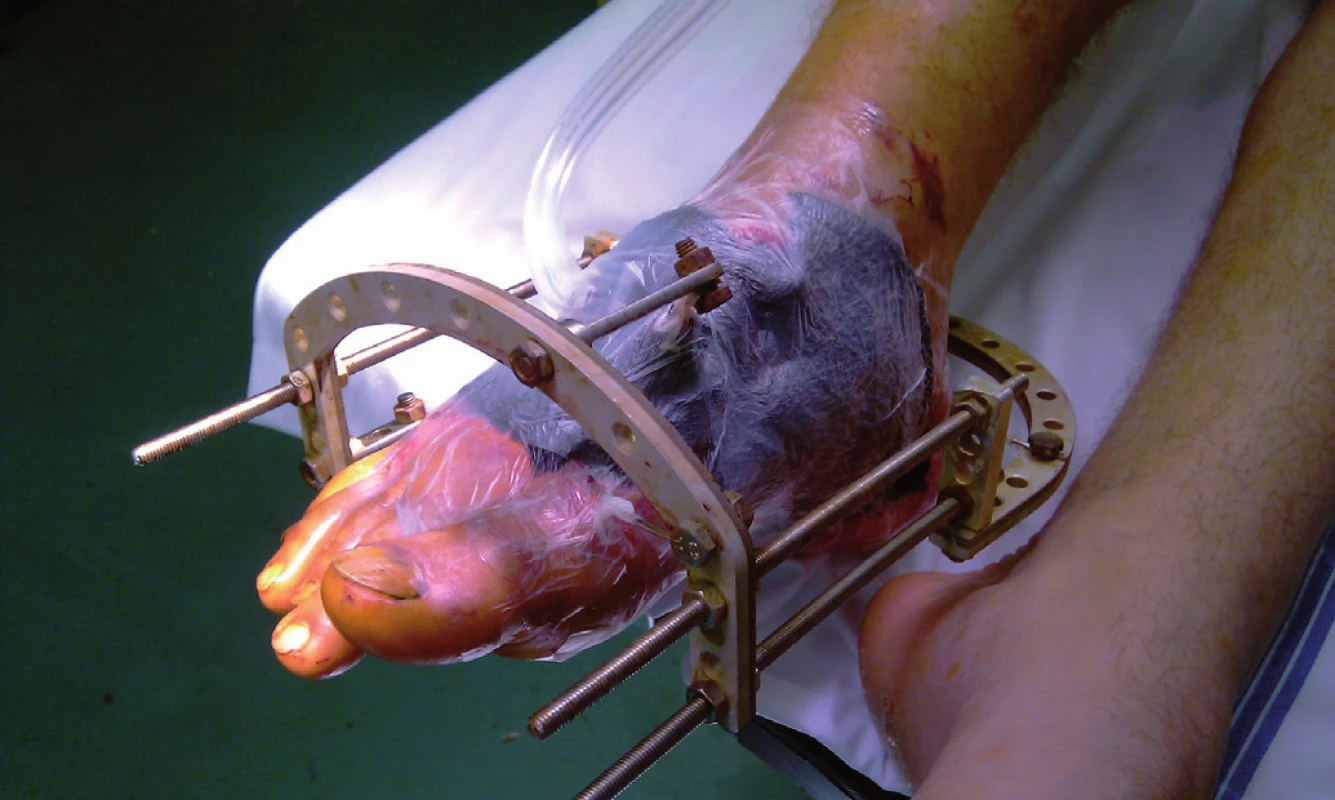
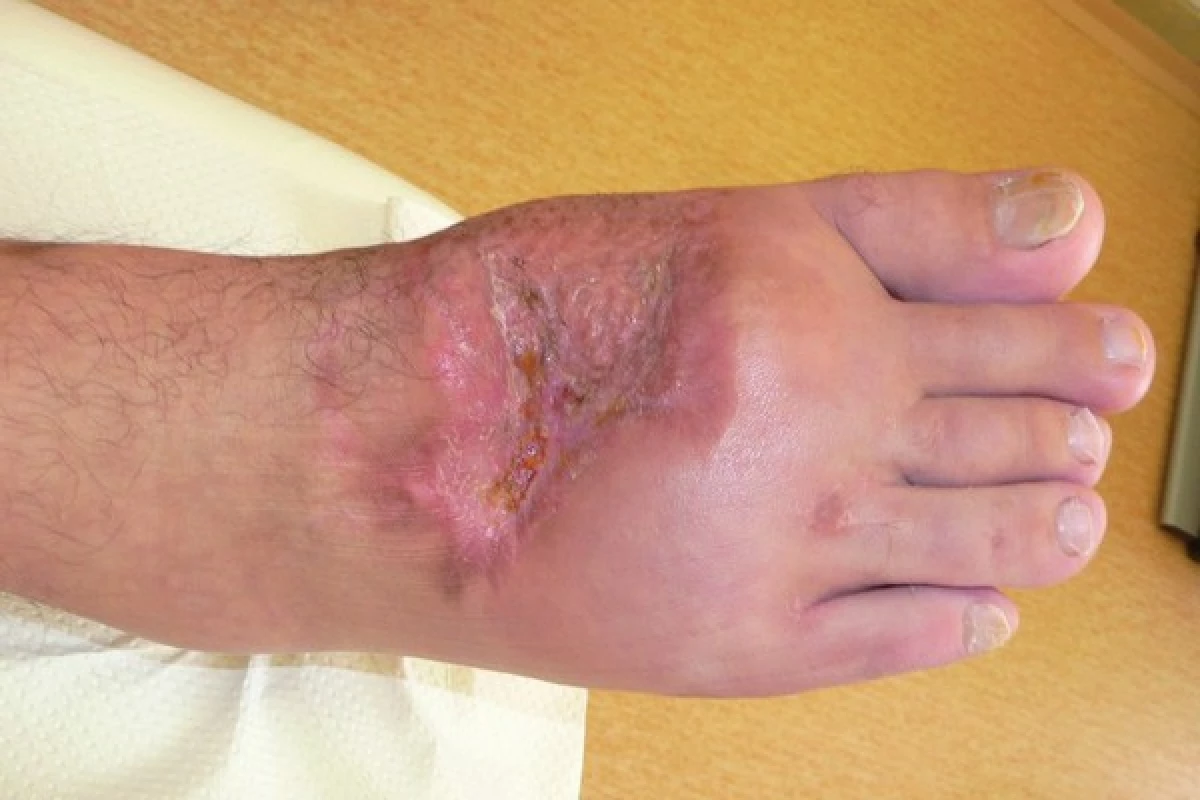
Image 3. Po ukončení podtlakové terapie, před přenosem dermoepidermální plastiky 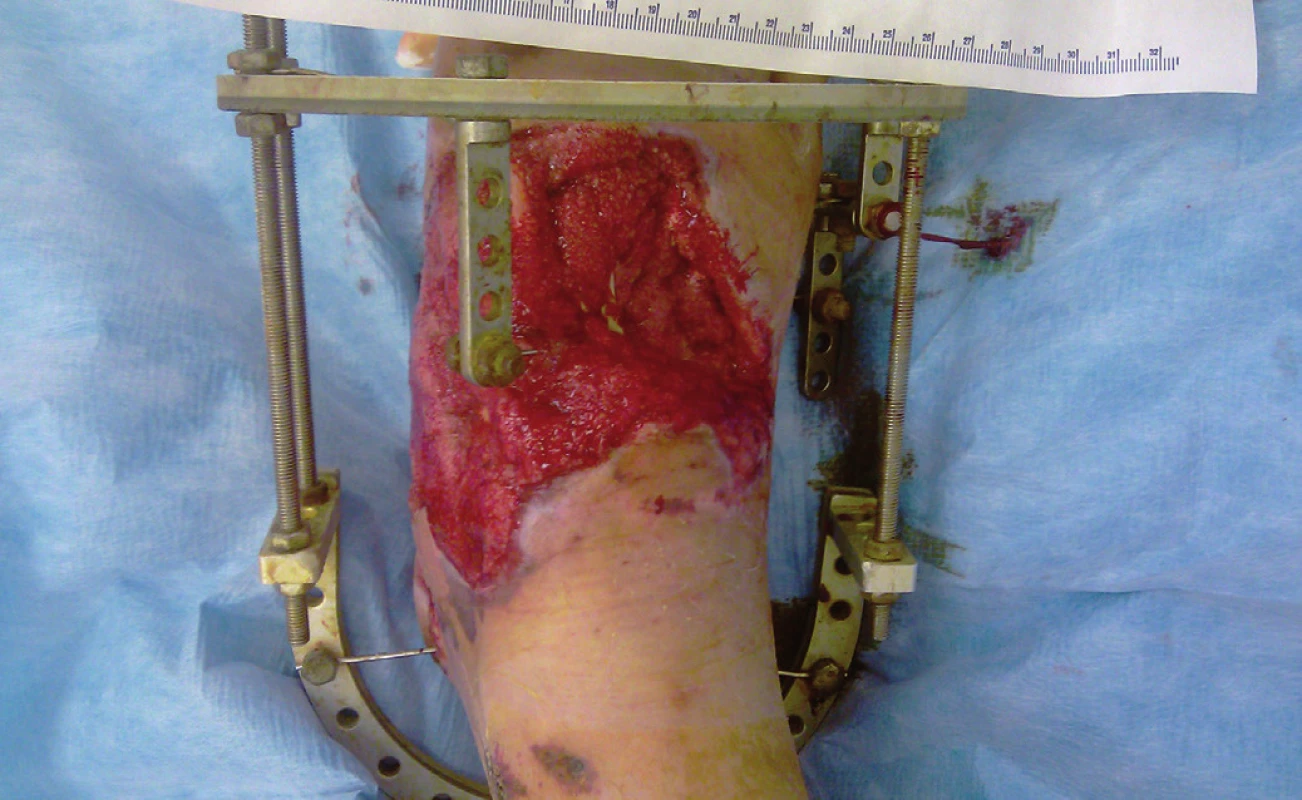
Image 4. Graf nárůstu granulací při podtlakové terapii 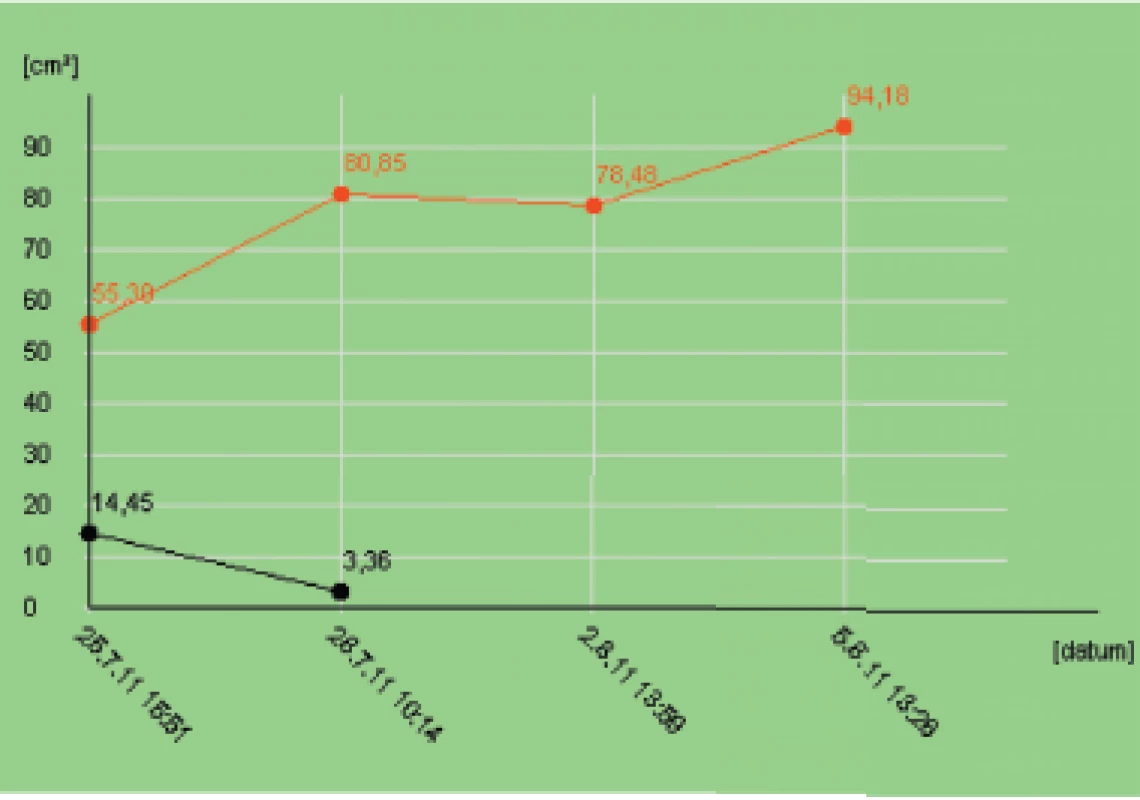
Na prodloužení doby do definitivního ošetření rány u pacientů léčených podtlakovou terapií se může podílet větší plocha defektu měkkých tkání při prvotním úrazu, u kterých jsme postupně zmenšovali plochu defektu parciální sekundární suturou nebo dermoepidermální plastikou podle lokálního nálezu. (obr. 5, 6). Pacienti léčení podtlakovou terapií byli hospitalizováni 82 dny, pacienti léčení vlhkým hojením 32 dny. Delší doba hospitalizace je dána delší dobou potřebnou k přípravě rány k definitivnímu ošetření defektu měkkých tkání a nemožností využití podtlakové terapie v ambulantní péči. Infekce měkkých tkání vyžadující amputaci nebyla ve skupině pacientů léčených podtlakovou zaznamenána (0 %). Ve skupině pacientů léčených vlhkou terapií byla nutná amputace pro infekční komplikace měkkých tkání v 6 případech (9 %). Tento rozdíl nebyl statisticky významný. (Fischerův přesný test, p=0,332) (tab. 5). Nejčastějším typem amputace byla amputace ve stehně pro infekci měkkých tkání u otevřených zlomenin bérce.
Image 5. Po aplikaci dermoepidermální plastiky 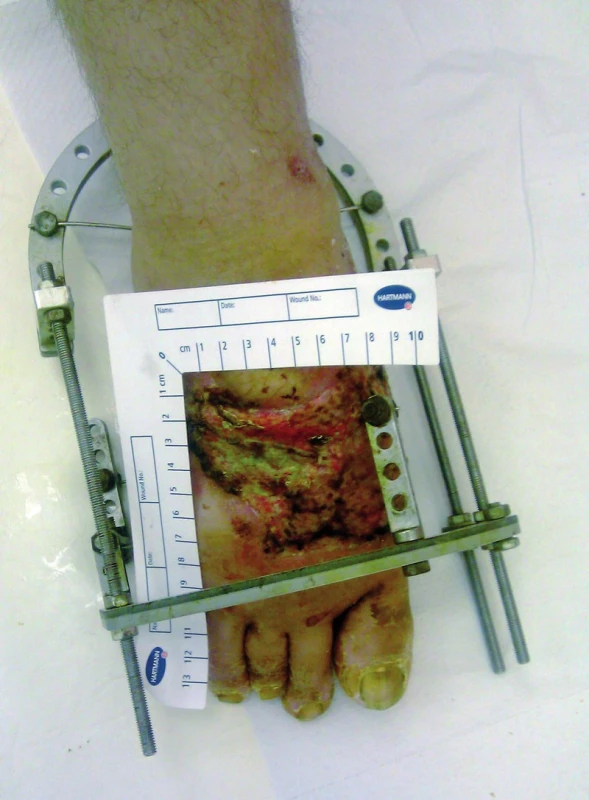
Table 6. Lokalizace sekundární amputace 
Diskuze
Otevřené zlomeniny III. stupně představují komplikovaná poranění spojená s vysokým počtem infekčních komplikací. Počet těchto komplikací narůstá se stoupajícím stupněm otevřené zlomeniny. V prevenci infekčních komplikací se používá kombinace systémové léčby antibiotiky spolu s lokálně působícím antiseptickým nebo antimikrobiálním krytím. I přes pokroky v léčebných možnostech počet infekčních komplikací u otevřených zlomenin III. stupně zůstává vysoký a je udáván v rozmezí 16-66 % [5, 11, 14, 16, 22, 26]. Na vznik infekce u otevřených zlomenin III. stupně mají vliv různé faktory zahrnující tíži poranění skeletu a měkkých tkání, typ stabilizace, čas od zranění do ošetření poraněných tkání a doba do definitivního uzávěru rány.
V prvotní studii sledující antimikrobiální působení podtlakové terapie na prasečím modelu bylo pozorováno snížení bakteriální kontaminace rány po pěti dnech aplikace podtlakové terapie [19] a tentýž výsledek byl popsán i při použití podtlakové terapie u prvních 300 pacientů [1]. V dalších studiích se tyto výsledky nepotvrdily a bakteriální kontaminace zůstala stejná při porovnání podtlakové a konvenční terapie vlhkým hojením [21]. Studie zabývající se cíleně infekčními komplikacemi defektů měkkých tkání u otevřených zlomenin prokázaly snížení počtu infekčních komplikací po využití podtlakové terapie. Toto snížení však nebylo statisticky významné [13, 25]. Někteří autoři dokonce popisují zvýšení počtu bakterií po podtlakové terapii [28]. Naproti tomu jiné studie popisují signifikantně nižší výskyt hlubokých infekcí při použití podtlakové terapie [2, 26].
Nebylo prokázáno, že by podtlaková terapie zaručovala prevenci vzestupu počtu chirurgických komplikací, pokud je tkáňový přenos oddálen více než sedm dní. Autoři některých studií udávají, že kontaminovaná rána se stává kolonizovanou potencionálně patogenními organizmy po sedmi dnech [3]. Poukazují na to, že u 60 % pacientů, u kterých se projevila infekce měkkých tkání, byla prokázána jiná bakteriální flóra, než byla přítomna při vstupním vyšetření. Tato časová závislost vzniku infekce poukazuje na zvýšenou virulenci kmenů vyvolávajících nozokomiální nákazy [9, 18]. O tyto nálezy se opírají doporučené postupy časného uzávěru defektů měkkých tkání, ideálně současně při primární stabilizaci zlomeniny.
Při kvalitativním porovnání bakteriálního spektra kultivačních nálezů z defektů bylo při použití podtlakové terapie pozorováno snížení počtu gram negativních bakterií, počet gram pozitivních bakterií ovlivněn nebyl [17, 21]. Tyto výsledky lze vysvětlit poklesem kontaminace nozokomiálních kmenů při použití uzavřeného systému při podtlakové terapii ran.
V publikovaných studiích byl pozorován 4,7-13,9 % výskyt sekundárních amputací po těžkých poraněních končetin. Amputace byla indikována pro usnadnění rehabilitace a zlepšení funkčních výsledků při selhání rekonstrukce zlomeniny, nebo pro infekční komplikace měkkých tkání. [3, 4, 9, 18, 30]. V našem souboru byl výskyt sekundárních amputací 6 % shodně s rozmezím udávaným v literatuře. Data o sekundárních amputacích mohou být zkreslená nedostatkem údajů o následných amputacích pro chronické obtížně léčitelné infekční komplikace (osteomyelitida, infikované paklouby). Nejčastěji je to dáno vlivem nedostatečně dlouhé doby sledování, anebo léčbou pacienta v jiném zdravotnickém zařízení.
Podtlaková terapie představuje další možnost v ošetřování komplexních ran [27]. Studie na zvířecích modelech a následné klinické studie prokázaly, že použití podtlakové terapie vede také ke snížení otoku, zvýšení tkáňové perfuze a nárůstu granulační tkáně v ráně [1, 8, 10, 15, 19, 20, 29]. Snížení otoku měkkých tkání poraněné končetiny a nárůst granulací dovoluje ošetření defektů sekundární suturou nebo přenosem dermoepidermálních štěpů. Někteří autoři popisují snížení počtu ošetření defektů použitím tkáňových přenosů po aplikaci podtlakové terapie a toto snížení považují za hlavní přínos podtlakové terapie v léčbě otevřených zlomenin [6, 7, 12, 23]. V našem souboru pacientů jsme nevyužili tkáňových přesunů ani v jedné skupině.
Limitací retrospektivních studií bývá jejich inkoherence. Vzhledem k absenci doporučených postupů použití podtlakové terapie hojení ran u otevřených zlomenin je její použití závislé na rozhodnutí ošetřujícího traumatologa. Jejich rozhodnutí ovlivňuje mnoho faktorů, jako je lokalizace rány, rozsah ztráty kostí, velikost a hloubka poranění měkkých tkání a preference operatéra a pacienta. Také doba do definitivního uzávěru rány není u všech autorů stejná. Tím mohou být ovlivněny různé výsledky, protože s prodlužující se dobou do definitivního uzávěru rány stoupá riziko bakteriální kontaminace rány a následné infekce [26]. Tyto faktory je obtížné zpětně hodnotit vzhledem k limitacím dokumentace. V retrospektivních studiích je patrná tendence k aplikaci podtlakové terapie častěji u otevřených zlomenin vyššího stupně a u pacientů s větší tíží zranění [2, 18]. Také tím je možné vysvětlit vyšší výskyt infekcí u skupiny s použitím podtlakové terapie. V našem souboru jsme pozorovali vyšší zastoupení IIIB zlomenin ve skupině s podtlakovou terapií a vyšší zastoupení IIIA zlomenin ve skupině konvenční vlhké terapie.
Závěr
Infekce měkkých tkání představují závažné komplikace otevřených zlomenin, které výrazně zvyšují morbiditu takto zraněných. Podtlaková terapie představuje jednu z efektivních metod v péči o poranění měkkých tkání u otevřených zlomenin. Její využití jako dočasného krytí defektů měkkých tkání u otevřených zlomenin III. stupně nemá větší počet závažných komplikací proti standardně používanému krytí ran. Její využití může snížit počet sekundárních amputací pro infekční komplikace. Je třeba dalších studií ke stanovení doporučení k použití podtlakové terapie při ošetřování otevřených zlomenin.
MUDr. Jana Pometlová
jana.pometlova@fno.cz
Sources
1. Argenta, L. C., Morykwas, M.J. Vacuum-assisted closure: a new method for wound control and treatment: clinical experience. Ann Plast Surg. 1997, 38, 563–576.
2. Blume, P. A., Key, J.J., Thakor, P. et al. „Retrospective evaluation of clinical outcomes in subjects with split-thickness skin graft: comparing V.A.C.(R) therapy and conventional therapy in foot and ankle reconstructive surgeries.“ Int Wound J. (2010). 7(6): 480–487.
3. Byrd, H. S., Spicer, T.E., Cierney, G. Management of open tibial fractures. Plast Reconstr Surg. 1985, 76, 719–730.
4. Cierny, G., Byrd, H.S., Jones, R.E. Primary versus delayed soft tissue coverage for severe open tibial fractures. A comparison of results. Clin Orthop Relat Res. 1983, 178, 54–63.
5. Court-Brown, C. M., Keating, J. F., McQueen, M. M. Infection after intramedullary nailing of the tibia. Incidence and protocol for management. J Bone Joint Surg Br. 1992, 74, 770–774.
6. Dedmond, B. T., Kortesis, B., Punger, K. et al. Subatmospheric pressure dressings in the temporary treatment of soft tissue injuries associated with type III open tibial shaft fractures in children. J Pediatr Orthop. 2006, 26, 728–732.
7. Dedmond, B. T., Kortesis, B., Punger, K. et al. The use of negative-pressure wound therapy (NPWT) in the temporary treatment of soft-tissue injuries associated with high-energy open tibial shaft fractures. J Orthop Trauma. 2007, 21, 11–17.
8. Fabian, T. S., Kaufman, H. J. , Lett, E. D. et al. The evaluation of subatmospheric pressure and hyperbaric oxygen in ischemic full-thickness wound healing. Am Surg. 2000, 66, 1136–1143.
9. Fischer, M. D., Gustilo, R. B. Varecka, T. F. The timing of flap coverage, bone-grafting, and intramedullary nailing in patients who have a fracture of the tibial shaft with extensive soft-tissue injury. J Bone Joint Surg Am. 1991, 73, 1316–1322.
10. Genecov, D. G., Schneider, A. M., Morykwas, M. J. et al. A controlled subatmospheric pressure dressing increases the rate of skin graft donor site reepithelialization. Ann Plast Surg. 1998, 40, 219–225.
11. Gustilo, R. B., Anderson, J. T. Prevention of infection in the treatment of one thousand and twenty-five open fractures of long bones: retrospective and prospective analyses. J Bone Joint Surg Am. 1976, 58, 453–458.
12. Herscovici, D., Jr., Sanders, R. W., Scaduto, J. M. et al. Vacuum-assisted wound closure (VAC therapy) for the management of patients with high-energy soft tissue injuries. J Orthop Trauma. 2003, 17, 683–688.
13. Huang, J., Yao Y. Z., Huang, X. K. Treatment of open fracture by vacuum sealing technique and internal fixation. Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi. 2003, 17, 456–458.
14. Charalambous, C. P., Siddique, I. , Zenios, M. et al. Early versus delayed surgical treatment of open tibial fractures: effect on the rates of infection and need of secondary surgical procedures to promote bone union. Injury. 2005, 36, 656–661.
15. Chen, S. Z., Li, J., Li, X. Y. et al. Effects of vacuum-assisted closure on wound microcirculation: an experimental study. Asian J Surg. 2005, 28, 211–217.
16. Keating, J. F., O‘Brien, P. J., Blachut, P. A. et al. Locking intramedullary nailing with and without reaming for open fractures of the tibial shaft. A prospective, randomized study. J Bone Joint Surg Am. 1997, 79, 334–341.
17. Lalliss, S. J., Stinner, D. J., Waterman, S. M. et al. Negative pressure wound therapy reduces pseudomonas wound contamination more than Staphylococcus aureus. J Orthop Trauma. 2010, 24, 598–602.
18. Liu, D. S., Sofiadellis, F., Ashton, M.K. et al. Early soft tissue coverage and negative pressure wo, und therapy optimises patient outcomes in lower limb trauma. Injury. 2012, 43, 772–778.
19. Morykwas, M. J., Argenta, L. C., Shelton-Brown, E. I. et al. Vacuum-assisted closure: a new method for wound control and treatment: animal studies and basic foundation. Ann Plast Surg. 1997, 38, 553–562.
20. Morykwas, M. J., Faler, B. J., Pearce D. J. et al. Effects of varying levels of subatmospheric pressure on the rate of granulation tissue formation in experimental wounds in swine. Ann Plast Surg. 2001, 47, 547–551.
21. Moues, C. M., Vos, M. C. , van den Bemd, G. J. et al. Bacterial load in relation to vacuum-assisted closure wound therapy: a prospective randomized trial. Wound Repair Regen. 2004, 12, 11–17.
22. Ostermann, P. A., Henry, S. L. Seligson, D. Timing of wound closure in severe compound fractures. Orthopedics. 1994, 17, 397–399.
23. Parrett, B. M., Matros, E., Pribaz J. J. et al. Lower extremity trauma: trends in the management of soft-tissue reconstruction of open tibia-fibula fractures. Plast Reconstr Surg. 2006, 117, 1315-1322.
24. Patzakis, M. J., Bains, R. S., Lee, J. et al. Prospective, randomized, double-blind study comparing single-agent antibiotic therapy, ciprofloxacin, to combination antibiotic therapy in open fracture wounds. J Orthop Trauma. 2000, 14, 529–533.
25. Rinker, B., Amspacher, J. C., Wilson, P. et al. Subatmospheric pressure dressing as a bridge to free tissue transfer in the treatment of open tibia fractures.“ Plast Reconstr Surg. 2008, 121, 1664-1673.
26. Stannard, J. P., Volgas, D. A., Stewart, R. et al. Negative pressure wound therapy after severe open fractures: a prospective randomized study. J Orthop Trauma. 2009, 23, 552–557.
27. Šimek, M., Bém, R. Podtlaková léčba ran. Praha: Maxdorf. 1 vyd. 2013. 240 s. ISBN: 978-80-7345-352-7.
28. Webb, L. X. New techniques in wound management: vacuum-assisted wound closure. J Am Acad Orthop Surg. 2002, 10, 303–311.
29. Weed, T., C. Ratliff D., Drake, B. Quantifying bacterial bioburden during negative pressure wound therapy: does the wound VAC enhance bacterial clearance? Ann Plast Surg. 2004, 52, 276-279.
30. Yaremchuk, M. J., Gan, B. S.Soft tissue management of open tibia fractures. Acta Orthop Belg. 1996, 62 , Suppl 1, 188–192.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2014 Issue 1-
All articles in this issue
- Možnosti prevence komplikací dlahových osteosyntéz nitrokloubních zlomenin distálního radia
- Využití podtlakové terapie rány při léčbě otevřených zlomenin III. stupně na Traumatologickém centru FN Ostrava
- LÉČBA CHRONICKÉ OSTEOMYELITIDY TIBIE S POUŽITÍM DOČASNÉHO ANTIBIOTICKÉHO SPACERU, ROTAČNÍHO SVALOVÉHO LALOKU, TERAPIE LARVAMI A SPONGIOPLASTIKY S PEROSSALEM – KAZUISTIKA
- JE TLAK V OSE DOLNÍ KONČETINY DOSTAČUJÍCÍ PRO IMITACI ZÁTĚŽE PŘI IMPLANTACI TEP KOLENA?
- Trauma Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Možnosti prevence komplikací dlahových osteosyntéz nitrokloubních zlomenin distálního radia
- LÉČBA CHRONICKÉ OSTEOMYELITIDY TIBIE S POUŽITÍM DOČASNÉHO ANTIBIOTICKÉHO SPACERU, ROTAČNÍHO SVALOVÉHO LALOKU, TERAPIE LARVAMI A SPONGIOPLASTIKY S PEROSSALEM – KAZUISTIKA
- JE TLAK V OSE DOLNÍ KONČETINY DOSTAČUJÍCÍ PRO IMITACI ZÁTĚŽE PŘI IMPLANTACI TEP KOLENA?
- Využití podtlakové terapie rány při léčbě otevřených zlomenin III. stupně na Traumatologickém centru FN Ostrava
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career