-
Medical journals
- Career
Zlomeniny proximálního femuru, komplikace při řešení krátkým proximálním femorálním hřebem Synthes
: František Rybář; Jan Spudich
: Department of Surgery, Most Hospital ; Chirurgické oddělení Nemocnice Most
: Úraz chir. 16., 2008, č.1
Nestabilní trochanterické zlomeniny představovaly, stejně jako zlomeniny proximálního humeru, dlouhá desetiletí terapeutický problém.
Zavedením gama hřebu, ale především jeho následných modifikací, se zdál být tento problém definitivně vyřešen. Ale jako každá metoda, má i tato svá úskalí a své komplikace.
Autoři analyzují soubor 328 pacientů se zlomeninou proximálního femuru, ošetřených krátkým proximálním femorálním hřebem firmy Synthes. Rozborem jednotlivých komplikací pak poukazují na jejich společné příčiny a navrhují kauzální třídění komplikací. Cílem práce je zdůraznit možné chyby v operační technice jako převažující příčinu jednotlivých komplikací.Klíčová slova:
zlomeniny, proximální femur, komplikace.Úvod
Na chirurgickém oddělení v Mostě jsme poprvé použili krátký PFN Synthes v říjnu 1997. Od března 1998 pak máme vlastní instrumentárium a do konce roku 2006 jsme použili krátký hřeb celkem u 329 zlomenin (jeden pacient ošetřen pro oboustrannou zlomeninu).
Komplikacím při hřebování proximálního femuru se v zahraničí věnuje například Boldin [5], Heinz [8], Simmermacher [10] či Vajanto [12]. V naší literatuře podal podrobný rozbor komplikací i jejich příčin při použití gama hřebu Bartoníček [1, 3], při použití PFN nejnověji Pavelka [9]. Většinou jsou tyto komplikace děleny na peroperační a pooperační, časné a pozdní. Při zavádění nové metody je však nutné ke snížení komplikací, ke zkrácení učební křivky, nejen sledovat své komplikace, ale především je důležité uvědomit si jejich příčiny. Proto jsme odmítli klasické rozdělení komplikací na peroperační a pooperační, které je dostačující z hlediska chronologického, ale naprosto nevyhovující z hlediska kauzálního.
Metodika
Náš soubor tvoří 136 mužů a 192 žen, průměrného věku 75 let. Nejmladšímu pacientovi bylo 19 let a nejstarší pacientce 104 let. Nejčastější příčinou byl pád. V postižení stran nebyl významný rozdíl.
Indikací k použití krátkého PFN jsou zlomeniny trochanterického masivu a vysoké subtrochanterické zlomeniny. Z pertrochanterických zlomenin jsme podle AO klasifikace léčili 13 % pacientů se zlomeninou typu A1, 70 % pacientů se zlomeninou typu A2 a 4 % se zlomeninou typu A3. Per až subtrochanterických zlomenin bylo 8 % a čistě subtrochanterických vysokých zlomenin 5 % (graf 1).
1. Rozložení operovaných podle typu zlomeniny 
Většinu operací provádíme do 24 hodin. Vlastní operační technika je dostatečně známá. Operujeme na extenčním stole s končetinou v lehké flexi a addukci v kyčelním kloubu pro snažší zavedení hřebu.
Použitím vertikální roušky došlo k podstatnému zkrácení vlastní předoperační přípravy. Standardně používáme frakcionovaný heparin, ultrakrátkou profylaxi cefazolinem a pravidelně ránu drénujeme.
S rehabilitací na motorové dlaze začínáme první pooperační den. Vertikalizace a reedukace chůze je však velmi variabilní a závisí na stáří i celkové kondici pacienta.
Kontrolní rtg provádíme první pooperační den a poté za 6 týdnů, ve 3. a 6. měsíci a po jednom roce.
Výsledky
Při průběžném hodnocení našeho souboru jsme komplikace rozdělili podle příčiny do tří základních skupin:
- komplikace, vyplývající z celkového stavu nemocného,
- komplikace, související s indikací, operační technikou, pooperační péčí,
- komplikace technického charakteru.
Tyto skupiny jsme pro lepší přehlednost nazvali:
- selhání pacienta
- selhání operatéra
- selhání materiálu
ad I) Do první skupiny jsme zařadili komplikace celkové. Nejčastější příčinou úmrtí bylo srdeční selhání. Krátce po operaci, ještě za hospitalizace, nám zemřelo 16 pacientů, což představuje 4,9 %. Bližší rozbor těchto komplikací včetně časné úmrtnosti v nemocnicích následné péče však není předmětem této práce.
ad II) Druhou a nejčastější příčinou komplikací je větší či menší chyba na straně operatéra.
Příčinou je buď
- a) chybná indikace,
- b) chybná operační technika nebo
- c) chybná pooperační péče.
ad IIa) Indikace k osteosyntéze PFN jsou všeobecně známé. Na našem pracovišti jsme v jednom případě použili krátký PFN pro nízkou subtrochanterickou zlomeninu. Šlo o jednoho z prvních pacientů, bezdomovce, který upadl v lese a byl nalezen druhý den od úrazu. Pro omrzliny dolních končetin byl dlouhodobě upoután na lůžko, zlomenina se zhojila bez komplikací (obr. 1).
1. Pacient, 43 let, s nízkou subtrochanterickou zlomeninou vlevo (a), chybně indikovaný krátký hřeb, použit krátký nosný šroub (b), kontrolní snímek za 12 týdnů (c). 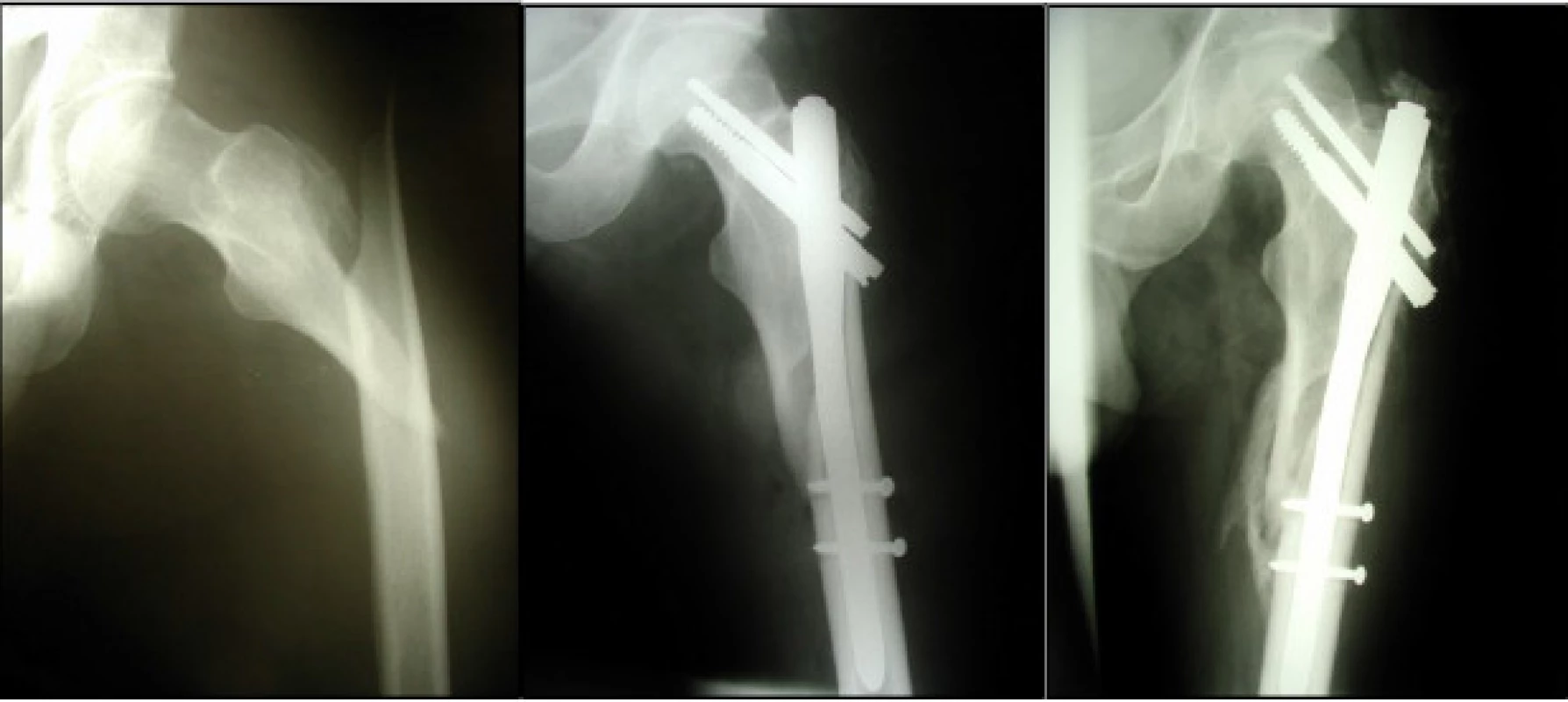
ad IIb) Nejčastější příčinou komplikací byla chyba v operační technice.
- Nedostatečná repozice zlomeniny s ponecháním lehké varozity nebo distrakce:
- a) zhojení v lehké varozitě 120 st. je příčinou zkrácením končetiny o 1 až 2 cm. Pouze v jednom případě v roce 1999, kdy došlo během operace k selhání repozice a zlomenina byla stabilizována ve výrazné varozitě. Šlo o 90letou pacientku, u které jsme vzhledem k celkově závažnému stavu korekci neprovedli. Chůzi bez došlapu nezvládala a již při kontrole za 6 týdnů jsme zjistili postupné proříznutí antirotačního šroubu proximálně. Po jeho extrakci došlo ke zhojení zlomeniny se zkrácením končetiny o 7 cm (obr. 2a, b), v 95st. varózním postavení (b), po 6 týdnech dochází k pro říznutí antirotačního šroubu proximálně (c), stav po jeho extrakci za 3 měsíce (d)
- b) druhým typem nedostatečné repozice je ponechaná distrakce. U pertrochanterických zlomenin dochází po zátěži ke kompresi v místě zlomeniny a k laterální protruzi šroubů. Nejčastěji o 5–10 mm, kdy jsou klinické příznaky minimální a stav nevyžaduje řešení (obr. 3). Pouze u jednoho pacienta jsme situaci řešili časnou výměnou šroubů s dodatečnou kompresí. U trvale staticky zajištěných subtrochanterických zlomenin může být distrakce příčinou pakloubu nebo zlomení šroubu,
- c) nedokonalá repozice s ponecháním lehké antekurvace. Potíže s repozicí jsme měli především u per – subtrochanterických či vysokých subtrochanterických zlomenin, komplikace v hojení jsme však nepozorovali.
- Další chybou je špatná volba implantátu:
- a) z literatury je známo, že použití silnějšího hřebu může vést k rozlomení femuru nebo ke zlomenině při dolním konci hřebu. Sami jsme tuto komplikaci nezaznamenali. Hřeb zavádíme bez násilí; opře-li se distální konec hřebu o ventrální kortikalis a zavádění nepostupuje, měníme hřeb za slabší,
- b) do této skupiny patří i nesprávná délka šroubů. Potíže nebo poruchy hojení při použití krátkých šroubů jsme nepozorovali. Použití delšího nosného šroubu působilo problémy pouze astenickým pacientům drážděním měkkých tkání, především vleže na operované straně. Komplikace při použití delšího antirotačního šroubu je prezentována později.
- Třetí příčinou komplikací je chybné zavedení hřebu či šroubů:
- a) nedostatečné zavedení hřebu s proříznutím závitu při zavádění antirotačního šroubu proximálně v oblasti krčku. U jednoho pacienta jsme museli v prů-běhu léčení pro bolesti kyčelního kloubu odstranit antirotační šroub. Ostatní pacienti z této skupiny se zhojili bez komplikací, ale s odstupem jsme na rtg pozorovali výraznější paraartikulární kalcifikace (obr. 4),
- b) zavedení šroubů mimo osu krčku a hlavice femuru. Poněkud dorsálnější zavedení nosného a antirotačního šroubu je tolerováno, jejich ventrální či příliš dorsální zavedení však bylo příčinou selhání osteosyntézy. 80letý pacient při pádu v restauraci utrpěl per-až subtrochanterickou zlomeninu vpravo. Vedlejším nálezem byl stav po amputaci prstů pravé ruky a z tohoto důvodu byl z počátku pouze vertikalizován u lůžka. 17. den po operaci došlo k selhání osteosyntézy, na rtg zjištěna laterální migrace obou šroubů s redislokací. Po reoperaci se zhojil bez komplikací. Příčinou v tomto případě bylo dorsální zavedení obou šroubů (obr. 5),
- c) chybně zvolený entry point je příčinou potíží při zavádění hřebu a může vést k rozlomení trochanterického masivu (obr. 6).
- Jen pro úplnost uvádíme potíže při zlomení vrtáku či vodícího drátu, které však nemělo vliv na hojení zlomenin. Jeho příčinou byl posun cíliče v předozadním směru při zavádění vodících drátů.
- Komplikace v hojení:
- a) mezi lehčí komplikace lze zařadit serom, hematom nebo infekt v oblasti operační rány,
- b) k nejzávažnější komplikaci, k rozvoji osteomyelitidy, došlo u jednoho pacienta. 56letý muž s diabetem a nezhojeným pahýlem po amputaci v Chopartově kloubu utrpěl při pádu stabilní pertrochanterickou zlomeninu. Pro minimálně invazivní přístup a předpoklad včasné zátěže jsme indikovali pod clonou ATB stabilizaci PFN. Již po 6 týdnech je patrna na rtg osteolýza s varizací, při kontrole po 12 týdnech se objevuje píštěl s hnisavou sekrecí. Na kontrolním rtg snímku proximální proříznutí šroubů. Po extrakci hřebu a proplachové laváži trvá hnisavá produkce a ke zhojení dochází až po extirpaci hlavice femuru. Je otázkou, zda vzhledem k tomuto průběhu nepatří tato komplikace spíše do kategorie chybných indikací (obr. 7),
- c) aseptickou nekrózu hlavice femuru jsme u pacientů, kontrolovaných po 6 či 12 měsících, nepozorovali, pouze u jednoho pacienta současně s tvorbou pakloubu. Muž, 61 let, utrpěl při autohavárii sériovou zlomeninu žeber s kontuzí plic a respirační insuficiencí, suprakondylickou zlomeninu pravé kosti pažní, persubtrochanterickou zlomeninu levé kosti stehenní a vpravo intertrochanterickou zlomeninu s tříštivou zlomeninou krčku. Po stabilizaci stavu provedena oboustranně osteosyntéza krátkým PFN. Na rtg snímku za 12 týdnů již patrné zkrácení v oblasti krčku s laterální migrací obou šroubů. Po extrakci antirotačního a výměně nosného šroubu dochází k postupné varizaci a proximálnímu proříznutí nosného šroubu při pakloubu v oblasti krčku femuru s aseptickou nekrózou hlavice. Stav vyřešen totální endoprotézou (obr. 8).
2. Pacientka, 90 let, s per –subtrochanterickou zlomeninou (a), stav po osteosyntéze v 95st. varózním postavení (b), po 6 týdnech dochází k pro říznutí antirotačního šroubu proximálně (c), stav po jeho extrakci za 3 měsíce (d) 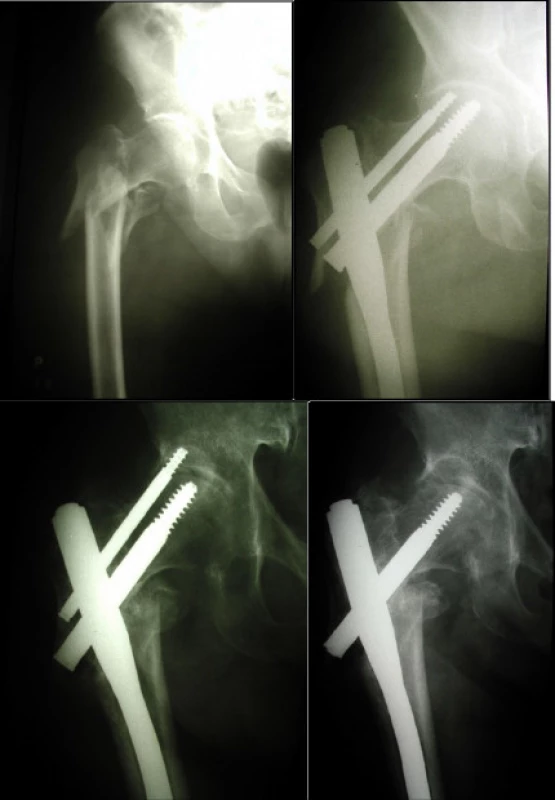
3. Pacientka, 95 let s nestabilní pertrochanterickou zlomeninou (a), stabilizovanou PFN – snímek po operaci (b), za 12 týdnů došlo ke kompresi v místě zlomeniny a k lehké laterální prominenci obou šroubů (c) 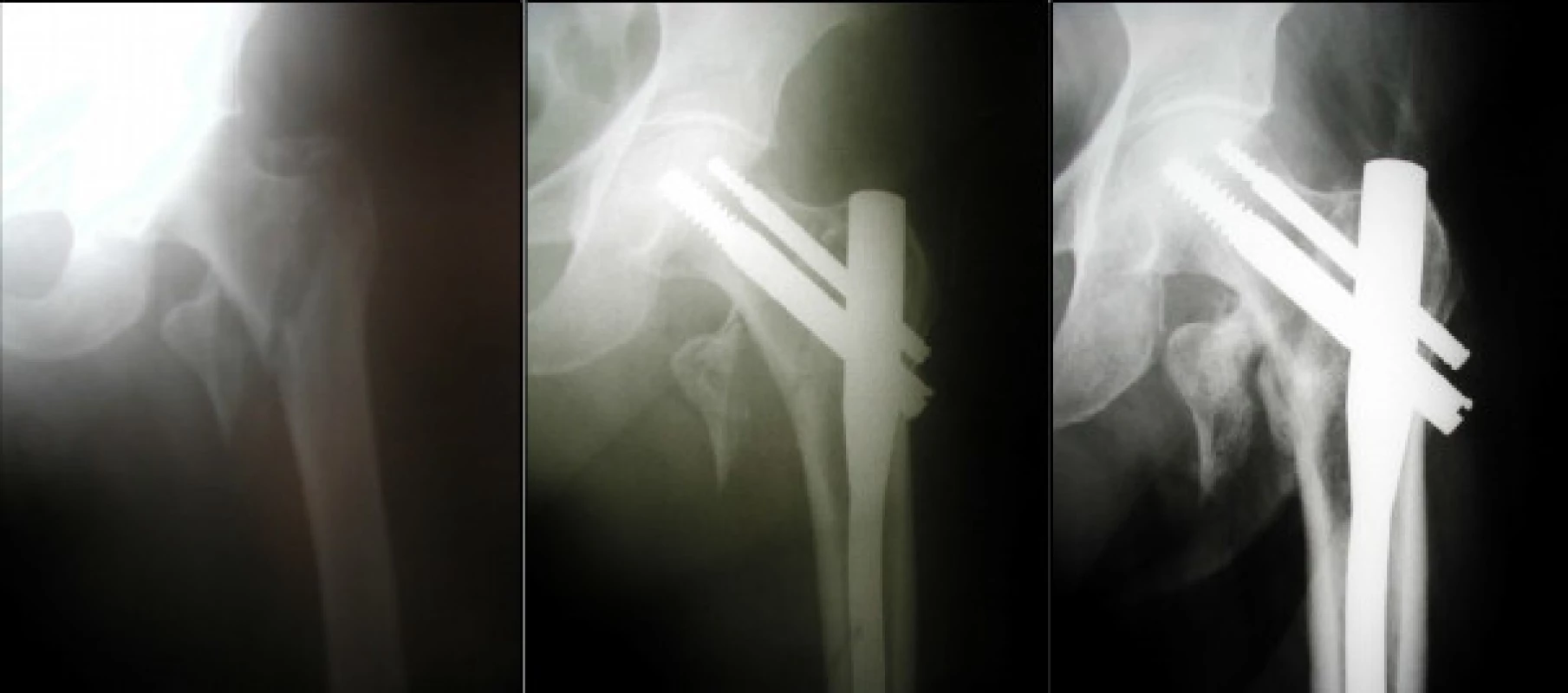
4. Pacientka, 65 let, s nestabilní pertrochanterickou zlomeninou, 12 týdnů po osteosyntéze. Nedostatečně zavedený hřeb s proříznutím závitu antirotačního šroubu při jeho zavedení 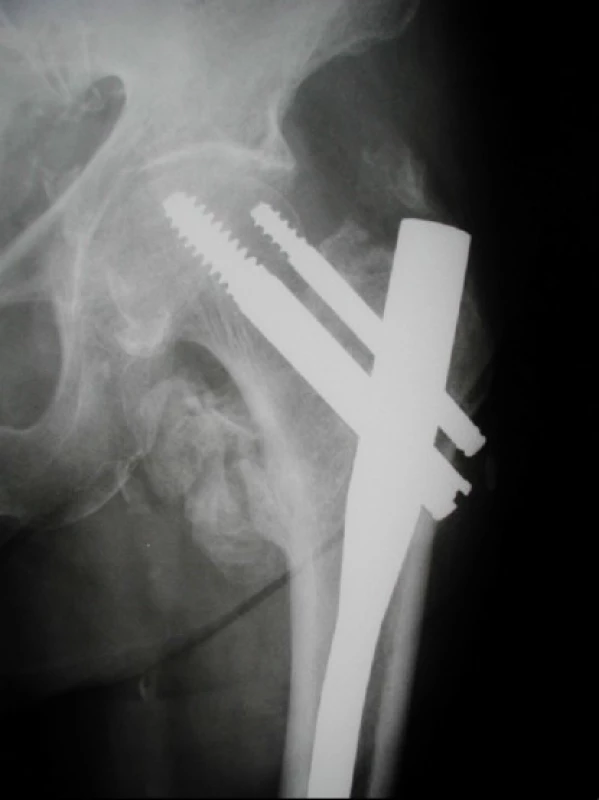
Obr. 5a,b: Pacient, 80 let, s per – subtrochanterickou zlomeninou (a), peroperační snímek s dorsálním zavedením šroubů (b), 
Obr. 5c,d: snímek po operaci (c), selhání osteosyntézy 17. den (d) 
5. žena, 89 let s nestabilní pertrochanterickou zlomeninou (a), na pooperačním snímku patrné rozlomení trochanterického masivu (b) při dorsálně uloženém vstupním bodě (c) 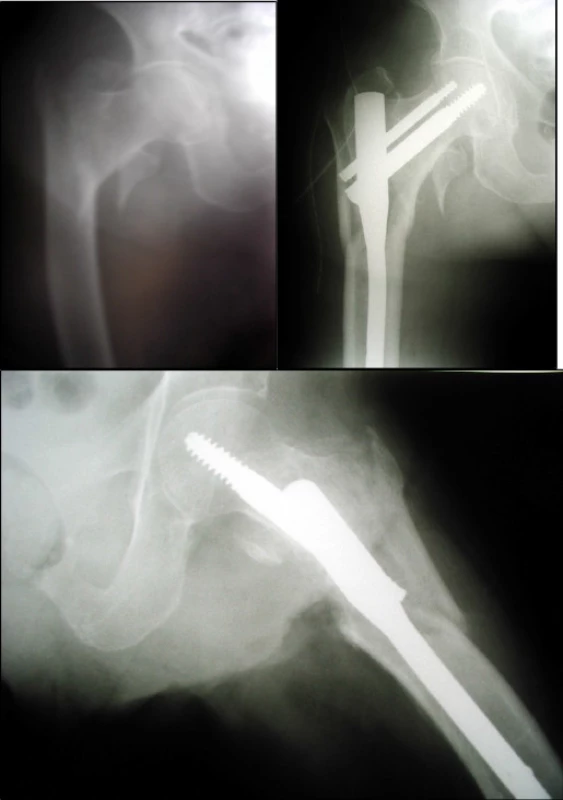
6. muž, 56 let se stabilní pertrochanterickou zlomeninou (a), stabilizace krátkým PFN b), na rtg snímku po 12 týdnech proximální proříznutí při osteomyelitidě (c), stav vyřešen až extirpací hlavice (d) 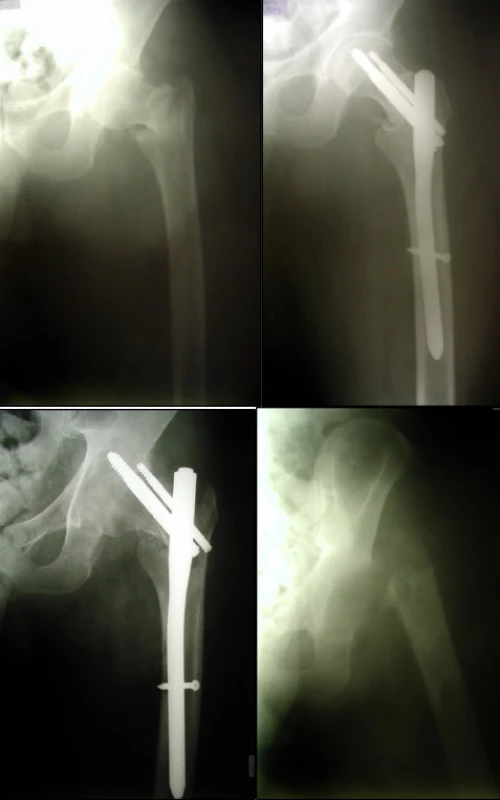
Obr. 8a,b: muž, 61 let, s polytraumatem, vpravo s intertrochanterickou zlomeninou a kominucí krčku (a), řešenou krátkým PFN (b), 
Obr. 8c,d: po 12 týdnech patrný kolaps v tříštivé zóně krčku, laterální migrace šroubů (c), pro proříznutí extrakce antirotačního šroubu (d), 
Obr. 8e,f: vznik pakloubu krčku s aseptickou nekrózou hlavice (e), stav vyřešen totální endoprotézou (f). 
ad IIc) Kromě chyb v indikaci a v operační technice může být příčinou komplikací i chybná pooperační péče. Do této skupiny bychom zařadili chybně načasovanou či neprovedenou dynamizaci u některých subtrochanterických zlomenin, která může vést ke zlomení zajišťovacích šroubů či hřebu nebo ke vzniku pakloubu. Tyto komplikace jsme však v našem souboru nepozorovali.
III) Poslední skupinu pak představuje selhání materiálu:
Jedinou komplikací, kterou lze do této skupiny zařadit, byla již v minulosti prezentovaná centrální migrace antirotačního šroubu.
62letý pacient s mnohočetným myelomem a jaterní cirhózou utrpěl po pádu nestabilní pertrochanterickou zlomeninu. Po stabilizaci vertikalizován s plnou zátěží končetiny. Při kontrole za 6 týdnů po operaci je rentgenový nález normální, subjektivně je bez potíží. Na kontrolu ve 3. měsíci se pro nemoc nedostavil, přichází až za další 4 týdny pro bolesti kyčelního kloubu s propagací do kolene a s omezenou hybností kloubu. Na rtg zjištěno centrální proříznutí antirotačního šroubu s migrací do malé pánve a drobná perforace hlavice nosným šroubem. Antirotační šroub jsme odstranili z extraperitoneálního přístupu; svým závitem naléhal z jedné strany na dorzální stěnu povrchní ilické žíly, ze strany druhé pak na přední stěnu hluboké ilické tepny (obr. 9). Otázkou zůstává, jaký vliv na centrální migraci mělo základní onemocnění a jaký použití dlouhého antirotačního šroubu.
7. muž, 62 let, s mnohočetným myelomem, utrpěl při pádu nestabilní pertrochanterickou zlomeninu levého femuru (a), provedena osteosyntéza krátkým PFN (b), po 16 týdnech prokázána centrální migrace antirotačního šroubu a perforace hlavice nosným šroubem (c) 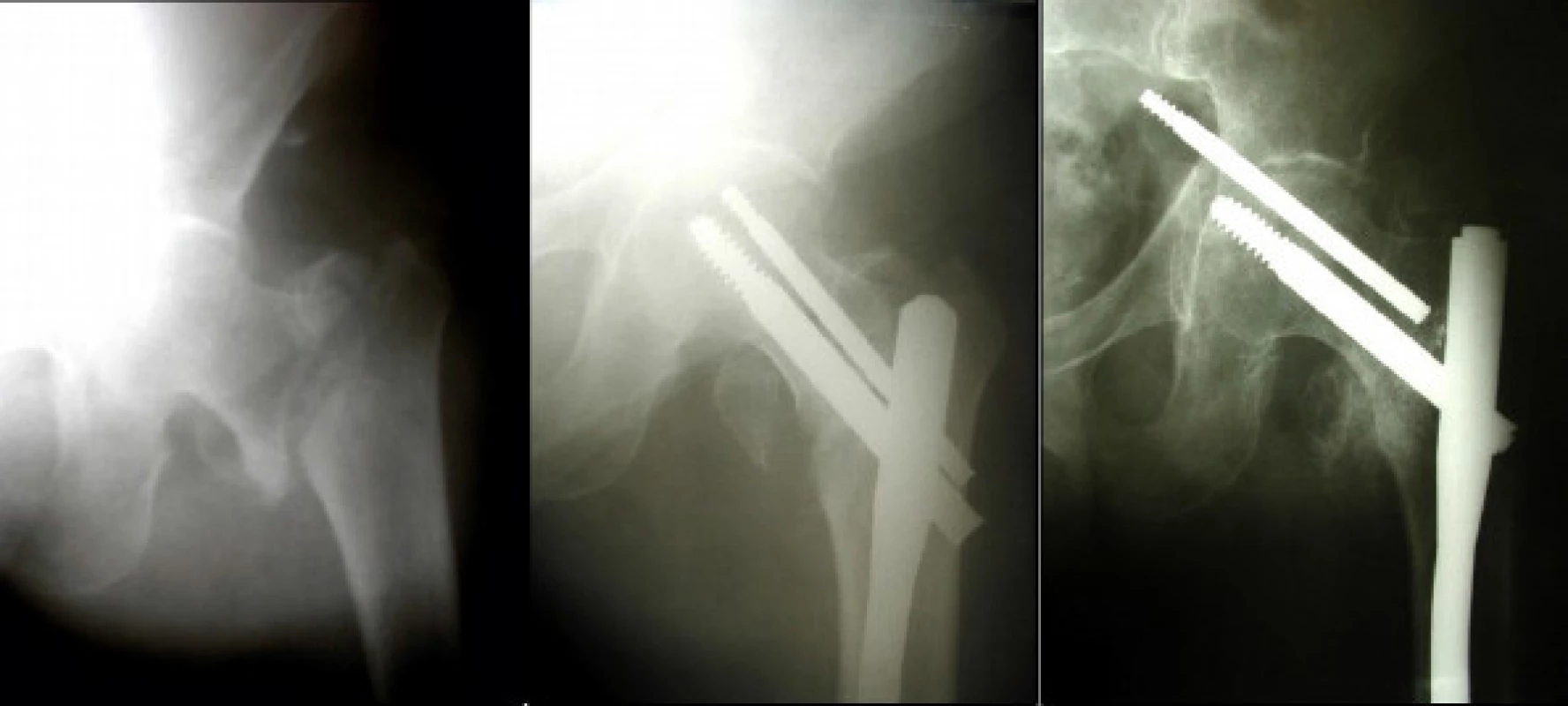
Retrospektivně jsme zpracovali soubor 94 pacientů, operovaných v letech 2005–2006. V tomto souboru bylo 33 mužů a 61 žen. Průměrný věk operovaných byl 76 let. Počet komplikací ukazuje tabulka, reoperovali jsme pouze jednoho pacienta s distrakcí a následnou laterální migrací šroubů (tab. 1).
1. Přehled komplikací u zlomenin proximálního femuru, řešených krátkým PFN Synthes v letech 2005–2006 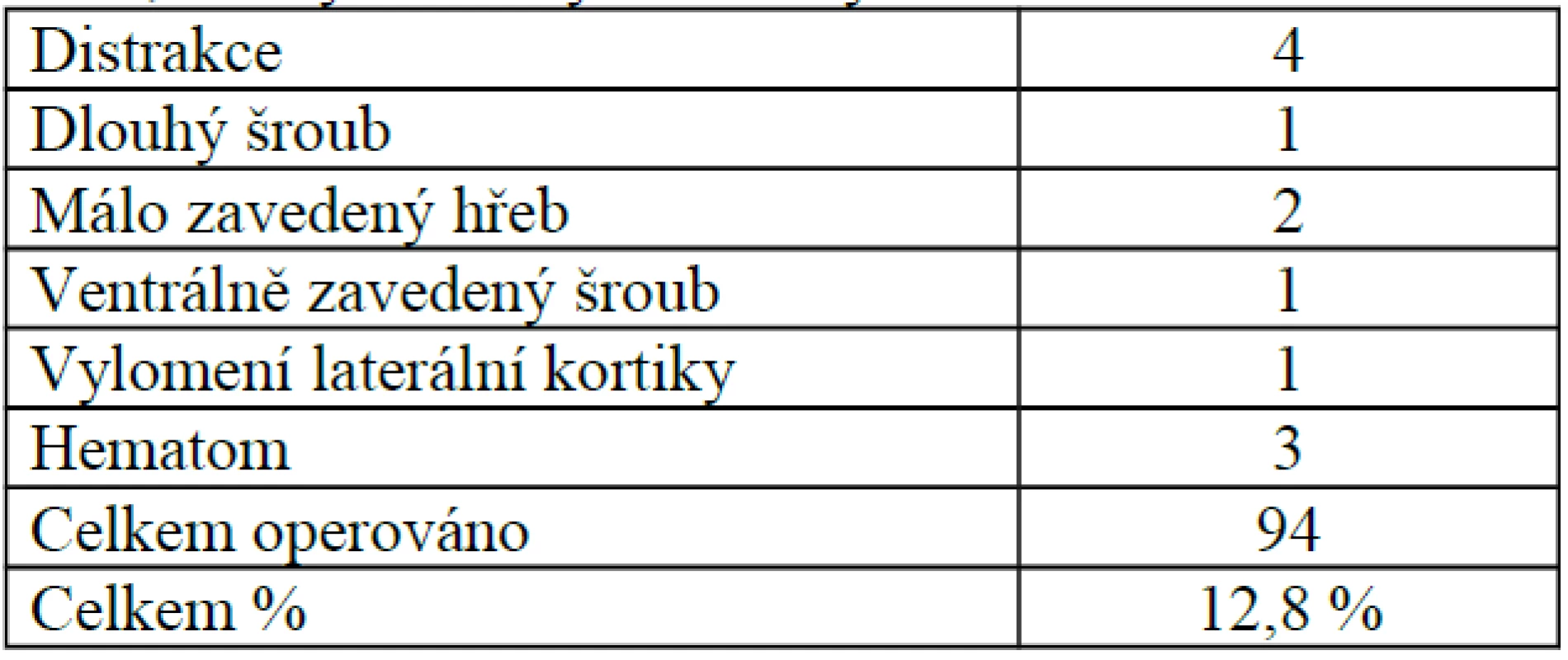
DISKUZE
Metoda nitrodřeňové stabilizace u zlomenin proximálního femuru je již dostatečně dlouhou dobu propracována a známa. Komplikace metody, v závislosti na učební křivce, dosahují v udávané literatuře rozpětí 8–25 %.
Rozdělením komplikací metody se již v minulosti věnovali mnozí autoři, většina však při jejich dělení užívá nejčastěji schéma per - a pooperační. Cílem této práce bylo přinést detailnější pohled na jednotlivé příčiny komplikací. V našem pojetí předkládáme dělení komplikací do tří základních skupin, které jsme pro lepší přehlednost nazvali selhání pacienta, selhání operatéra a selhání materiálu. Celkový stav pacienta a jeho přidružená onemocnění do značné míry určují možné pooperační komplikace a jsou ovlivnitelné jen do určité míry. Jedinou podstatnou prevencí jejich vzniku je včasná operace zlomeniny proximálního femuru. Detailní rozbor těchto komplikací nebyl cílem této práce. V literatuře bohatě popisované klasické selhání materiálu, například zlomení hřebu či šroubů, jsme v našem souboru nepozorovali. Centrální migraci antirotačního šroubu, kterou jsme pozorovali u jednoho našeho pacienta, lze při podrobnějším rozboru zařadit spíše do sestavy komplikací daných operační taktikou. Úpravou hlavice antirotačního šroubu je tento problém vyřešen.
Závěr
Nejčastější příčinou komplikací v našem souboru byla větší či menší chyba na straně operatéra. Tou nejčastější pak byla nedostatečná repozice zlomeniny. Ke snížení počtu komplikací u metody PFN je nutné především dokonalé zvládnutí operační techniky. Základními předpoklady úspěšné operace jsou dle našeho rozboru především dokonalá primární repozice zlomeniny, volba správného implantátu a jeho přesné zavedení.
V současné době se na trhu objevila řada nových implantátů s principem skluzného šroubu, který má předcházet laterální migraci. Domníváme se, že krátký proximální femorální hřeb firmy Synthes je vysoce promyšlený implantát, který při dodržení všech zásad použití prakticky vylučuje mechanické selhání.
MUDr. František Rybář
Nemocnice Most
frantisek.rybar@seznam.cz
Sources
1. Bartoníček, J. Osteosyntéza zlomenin – vývoj, komplikace a jejich řešení. Acta Chir Ortop Traum Čech. 1997, 64, 366–370.
2. Bartoníček, J., Douša, P., Krbec, M. Osteosyntéza zlomenin proximálního femuru krátkým gama-hřebem. Acta Chir Ortop Traum Čech. 1998, 65, 74–83.
3. Bartoníček, J., Douša, P., Krbec, M. Komplikace osteosyntézy gama-hřebem u zlomenin horního konce femuru. Acta Chir Ortop Traum Čech. 1998, 65, 84–99.
4. Bartoníček, J., Douša, P., Skála-Ro-senbaum, J., Košťál, R. Trochanterické zlomeniny. Úraz chir. 2002, 10, 13–23.
5. Boldin, C., Seibert, F.J., Fankhauser, F. et al. The proximal femoral nail (PFN) – a minimal invasive treatment of unstable proximal femoral fractures: A prospective study of 55 patients with a follow-up of 15 months. Acta ortop scand. 2003, 74, 53–58.
6. Douša, P., Bartoníček, J., Jedlička, D., Skála-Rosenbaum, J. Osteosyntéza trochanterických zlomenin proximálním femorálním hřebem (PFN Synthes). Acta Chir Ortop Traum Čech. 2002, 69, 22–30.
7. Džupa, V., Bartoníček, J., Skála–Rosenbaum, J., Príkazský, V. Úmrtí pacientů se zlomeninou proximálního femuru v průběhu prvního roku po úrazu. Acta Chir Ortop Traum Čech. 2002, 69, 39–44.
8. 8. Heinz, T., Vecsei, V., Komplikationen und Fehler bei der Anwendung des Gammanagels. Chirurg. 1994, 65, 943–952.
9. Pavelka, T., Matějka, J., Červenková, H. Komplikace osteosyntézy krátkým proximálním femorálním hřebem. Acta Chir Ortop Traum Čech. 2005, 72, 344–354.
10. Simmermacher, R.K., Bosch, A.M., Van der Aerkem, C. The AO/ASIF-proximal femoral nail (PFN): A new device for the treatment of unstable proximal femoral fractures. Injury. 1999, 30, 327–332.
11. Staša, M., Malkus, T., Trnovský, M. Naše zkušenosti s řešením zlomenin proximálního femuru pomocí gama hřebu. Acta Chir Ortop Traum Čech. 1997, 64, 354–358.
12. Vajanto, I., Kuokkanen, H., Niskanen, R., et al. Complications after treatment of proximal femoral fractures. Ann Chir Gynaecol. 1998, 87, 49–52.
13. Werner-Tutschku, W., Lajtai, G., Schmiedhuber, et al. Intra-und perioperative Komplikationen bei der Stabilisierung von per-und subtrochanteren Femurfrakturen mittels PFN. Unfallchirurg, 2001, 72, 881–885.
14. Windolf, J., Hollander D.A., Hakimi, M., et al. Pitfalls and complications in the use of the proximal femoral nail. Langenbecks Arch Surg. 2005, 390, 59–65.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2008 Issue 1-
All articles in this issue
- A Prospective Comparison of clinical examination RTG, US and CT artrography and Arthroscopy to Detect Rotator Cuff Tears
- Comparison of Reliability of AO/ASIF and Evan’s Classifications
- Functional results after treatment of radial head fractures
- FRACTURES OF PROXIMAL FEMUR, COMPLICATIONS OF TREATMENT WITH SHORT PROXIMAL NAIL SYNTHES
- Trauma Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Functional results after treatment of radial head fractures
- FRACTURES OF PROXIMAL FEMUR, COMPLICATIONS OF TREATMENT WITH SHORT PROXIMAL NAIL SYNTHES
- A Prospective Comparison of clinical examination RTG, US and CT artrography and Arthroscopy to Detect Rotator Cuff Tears
- Comparison of Reliability of AO/ASIF and Evan’s Classifications
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

