-
Medical journals
- Career
Řešení kožních defektů nad Achillovou šlachou mikrochirurgickými metodami
: Tomáš Kempný 1,2; Bronislav Vřeský 2; Marcela Hándlová 2; Martin Rozprým 2
: Regional Hospital T. Bati, Zlín 1; Oddělení plastické chirurgie KNTB a. s. Zlín 1; Plastic and Hand Surgery Centre University Hospital Ostrava 2; Centrum plastické chirurgie a chirurgie ruky FNsP Ostrava 2
: Úraz chir. 15., 2007, č.2
Úvod:
Defekty měkkých tkání byly, jsou a budou polem spolupráce mezi úrazovou a plastickou chirurgií. V případě defektů s obnaženou šlachou je tato spolupráce nutností, neboť šlachy jako bradytropní tkáně nejsou schopny vytvořit kvalitní granulační tkáň, na kterou by bylo možno přenést dermoepidermální štěp. V těch málo případech, kdy dojde k vytvoření granulací z okolí s následným krytím dermoepidermálním štěpem nad Achillovou šlachou, dochází z dlouhodobého hlediska k traumatizaci této nekvalitní tkáně nad Achillovou šlachou botou, a takto dochází k trvalému dráždění a otevírání rány.Metodika:
Řešením je odstranění nekvalitní tkáně nad Achillovou šlachou a aplikace dobře prokrvené tkáně nad Achillovu šlachu. Vzhledem k lokalizaci je možno využívat laloků stopkovaných nebo volných. V naší práci se budeme zabývat řešením defektů nad Achillovou šlachou pomocí volných lalokových přenosů.Výsledky:
V souboru třinácti pacientů během čtyř let jsme se pokusili tyto postuláty dokázat. Všichni pacienti se postupně zhojili při minimu komplikací a z dlouhodobého hlediska u nich nedošlo k obnovení defektu nad šlachou.Závěr:
Včasně indikovaný lalokový přenos u defektů nad Achillovou šlachou je nejlepší prevencí dlouhodobé nemocnosti, otevření rány a invalidizace pacienta.Klíčová slova:
Achillova šlacha, defekt, volný lalok, mikrochirurgie.Úvod
Ruptury Achillovy šlachy jsou častým poraněním příležitostných sportovců. V rámci řešení je na chirurgii nebo ortopedii prováděna sutura šlachy, která zaručuje nejvyšší pevnost šlachy. V případě nepříznivých místních poměrů a vzniku zánětu dochází k rozpadu rány a při anatomickém nedostatku měkkých tkání ke vzniku defektu nad obnaženou Achillovou šlachou. Tato je jako každá jiná šlacha tkání bradytropní se špatnou hojivou schopností. Řešením takto vzniklých defektů je přenos dobře prokrvené tkáně. Možnosti krytí defektů jsou dvě, a to za použití jednak stopkovaných laloků, kdy rotací dobře prokrvené tkáně dochází k překrytí defektu a jednak použití mikrochirurgických laloků, u kterých je výživa zajištěna průchodnou mikrochirurgickou cévní anastomózou.
V našem souboru se budeme zabývat laloky mikrochirurgickými. Ve výběru kožních laloků jsme v našem materiálu použili předloketní lalok, laterální pažní lalok a anterolaterální stehenní lalok.
Jednou byl použit svalový lalok m. latissimus dorsi + m. serratus anterior u zvláště velkého potraumatického defektu bérce obnažujícího mimo jiné i Achillovu šlachu.
Operační postup
Všichni pacienti se podrobili v předoperační přípravě stěru z rány. V KHES Ostrava bylo provedeno bakteriologické vyšetření. Dopplerometrickým vyšetřením příjmových cév bérce tužkovou sondou byly současně vyšetřeny tlakové poměry cév dolních končetin, tzv. kotníkově-pažní index.
Angiografie byla prováděna pouze u pacientů s ischemickou chorobou dolních končetin.
Pacienti se podrobili operaci v epidurální anestezii (při odběru laloku z místa funkčnosti svodné anestezie) nebo anestezii celkové.
Byla provedena nejprve preparace příjmových cév (většinou a. + v. tibialis posterior, v. saphena magna nebo a. popliteae), následoval současný odběr laloku a odstranění zánětlivě změněné tkáně [11]. Jeden tým poté uzavíral místo odběru laloku a druhý anastomózoval cévy laloku a upravoval lalok příjmovému místu. Odběrové i příjmové místo bylo drénováno pomocí Redonova drénu nebo pomocí kapilárních drénů. Svalový lalok byl následně kryt dermoepidermálním štěpem.
Výběr vhodného laloku
Metodou volby byl u všech pacientů volný lalokový přenos [1, 4, 9, 10]. Při tomto se přenáší tkáňové celky z jednoho místa těla na jiné. Je používáno mikrochirurgické techniky anastomózy cév menších než 2 mm, které jsou spolu s lalokem vypreparovány na odběrovém místě a napojeny na příjmové cévy a místo tak, aby lalok kryl defektní část příjmového místa.
Z fasciokutánních laloků byl použit předloketní lalok a. radialis (čínský lalok), kdy při průchodnosti hlubokého palmárního oblouku na ruce zjištěného pomocí Allenova testu je odebrán kožní úsek na předloktí s cévním svazkem a.+ v. radialis. Vzniklý defekt odběrového místa je poté kryt dermoepidermálním štěpem odebraným ze zevní strany stehna. Maximální velikost laloku je až 18x10 cm. Výhodou laloku je snadná a rychlá preparace cév s dostatečně silným průměrem a. radialis a délkou cévní stopky. Nevýhodou je však viditelná plošná jizva po odběru laloku na předloktí. U 18 % pacientů poté dochází k signifikantnímu zhoršení prokrvení předloktí.
Druhým použitým typem fasciokutánního laloku byl laterální pažní lalok. Jedná se o lalok, který se nachází na zevní straně paže. Cévy, které jsou využity k výživě, jsou a. + v. collateralis radialis posterior. Velikost odebraného laloku je až 15x10 cm. Výhodou je, že odběrové místo na zevní distální straně paže je možno primárně suturovat až do šíře laloku 6 cm. Nevýhodou laloku je gracilnější cévní svazek odběrových cév laloku, jizva po odběru laloku na zevní straně paže bývá lépe tolerována než použití dermoepidermálního štěpu při odběru předloketního laloku, avšak může taktéž vzbuzovat nechtěnou pozornost.
Třetím typem fasciokutánního perforátorového laloku, který jsme využili, byl anterolaterální stehenní lalok [3, 5, 6]. Tento lalok se nachází na zevní distální třetině stehna a tepnou, které je využito při odběru laloku, je r. descendens a. circumflexae femoris lateralis. Velikost odebraného laloku je až 15x30 cm. Výhodou je dostatečně kvalitní a dlouhá cévní stopka a možná přímá sutura odběrového místa až do šíře 9 cm laloku. Nevýhodou je obtížnější preparace cévní stopky, která ve většině případů (statisticky cca 80 %) prochází přes m. vastus lateralis. V posledním roce tento lalok využíváme nejčastěji a nutnou redukci nadbytku podkožního tuku se snažíme eliminovat peroperačním ztenčením laloku.
Jestliže chceme srovnat jednotlivé laloky, je lalok předloketní na a. radialis lalokem s nejjednodušší a nejrychlejší preparací, avšak zachovává na předloktí viditelnou plochou jizvou, která je především u žen špatně přijatelná. Laterální pažní lalok má jizvu po odběru na zevní straně paže kosmeticky přijatelnější, ale má krátkou cévní stopku a cévy jsou gragilní. Limitující je velikost laloku. Lalokem s nejobtížnější preparací cévní stopky je anterolaterální stehenní lalok, který má však přijatelnou jizvu na stehně a velikost laloku je větší než u obou předchozích laloků.
Ze svalových laloků jsme použili jednou u komplexního poranění distálního bérce, nohy a Achillovy šlachy m. latissimus dorsi a m. serratus anterior, které lze odebrat na společné cévní stopce a. + v. thoracodorsalis. Jedná se o lalok, který je u defektů pouze Achillovy šlachy využíván výjimečně pro svou nadměrnou velikost. Výhodou je dobrá a dlouhá cévní stopka, jak u m. latissimus dorsi, tak u m. serratus anterior. Vlastní sval je kryt dermoepidermáním štěpem.
Pooperační průběh
U pacientů po mikrochirurgické volném lalokovém přenosu je na sále provedena velmi opatrná bandáž krytím bez komprese a polohování končetiny tak, aby nebyla komprimována cévní stopka. Na oddělení je provedena elevace končetiny. Pacienti pooperačně dostávají denně 2xl00 mg kys. acetylosalicylové, 3x75 mg dipyridamolu a je pečlivě sledováno prokrvení laloku. Pacient je preventivně zajištěn antitrombotickou terapií miniheparinizací v terapeutické dávce. Nejvíce komplikací v prokrvení laloku, a to jak v oblasti provedené anastomózy, tak v oblasti možné zevní komprese cév laloku, bývá zaznamenáno do 24 hodin od operace. Vlastní rehabilitace následuje až za 2 týdny po provedeném přenosu, a to jednak řízenou rehabilitací kolenního a hlezeného kloubu, jednak postupným svěšováním končetiny. Začíná se svěšováním končetiny po 5 minutách během každé hodiny a denně se přidávají 2 minuty. Za 6 týdnů je možno mít končetinu trvale svěšenou a započíná se s elastickou bandáží a postupnou rehabilitací talokrurálního kloubu.
Komplikace
U volných laloků je typicky popisovanou komplikací přežití „all-or-none“ neboli „vše nebo nic“, avšak i zde, v důsledku rozdílných angiozomů, může docházet k částečným nekrózám periferních částí laloku.
Komplikace můžeme rozdělit u obou typů přenosů do dvou velkých skupin:
- Na komplikace okamžité, které jsou způsobeny nedostatečným prokrvením laloku. U volného laloku v rámci špatné mikroanastomózy cév nebo v důsledku zevní komprese je nutno tento stav ihned po vzniku řešit operační revizí uvolněním komprese nebo reanastomózou cév.
- Pozdní komplikací je perzistence defektu, jenž je dána nedostatečnou excizí měkkých tkání a Achillovy šlachy. Tato může nastat v důsledku zánětu v místě přenesení volného laloku.
Výsledky
Od ledna roku 2000 do prosince roku 2003 bylo v Centru plastické chirurgie a chirurgie ruky FN Ostrava ošetřeno celkem třináct pacientů s defekty nad Achillovou šlachou. U devíti pacientů vznikly tyto defekty po rozpadu rány po sutuře Achillovy šlachy otevřenou metodou. Nezaznamenali jsme žádného pacienta s defektem Achillovy šlachy řešeným perkutánní suturou.
U dvou pacientů byl posttraumatický defekt, který byl řešen komplexně včetně traumatu oblasti distálního bérce z dorsální strany. U jedné pacientky vznikl defekt po provedené peritendinektomii na ortopedii. Pacienti byli řešeni od doby jednoho týdne po 29 let od vlastního traumatu.
Vlastní soubor pacientů
Průměrná velikost defektu byla 7,1 x 7,3 cm s rozsahem od 2x2 cm do 20x30 cm. Ve vlastním souboru třinácti pacientů bylo provedeno celkem třináct volných laloků. Jednalo se o pět laloků a. radialis, pět anterolaterálních laloků, dvakrát byl využit laterální pažní lalok a jednou kombinovaný lalok m. latissimus dorsi a m. serratus anterior [2] u defektu, který kromě obnažení Achillovy šlachy zahrnoval i defekt mediální i laterální strany distálního bérce.
V našem souboru třinácti pacientů jsme zaznamenali dvě časné komplikace způsobené poruchami prokrvení laloku. U těchto pacientů byly provedeny reanastomózy cév. Z dalších pozdních komplikací jsme v našem souboru zaznamenali dvě sekundární sutury kůže, jednou odstranění hematomu pod lalokem a dvakrát sekundární hojení zbytkové části laloku. Všechny laloky přežily a vhojily se do míst defektů a vedly ke zhojení defektů měkkých tkání. Z pozdních operací byla u šesti pacientů provedena za šest měsíců po zhojení sekundární redukce abundantní části laloku. Hybnost hlezna byla omezena pouze u pacienta č. 13, způsobená nejen defektem nad Achillovou šlachou, ale i současnou zlomeninou pylonu tibie.
Kazuistika 1
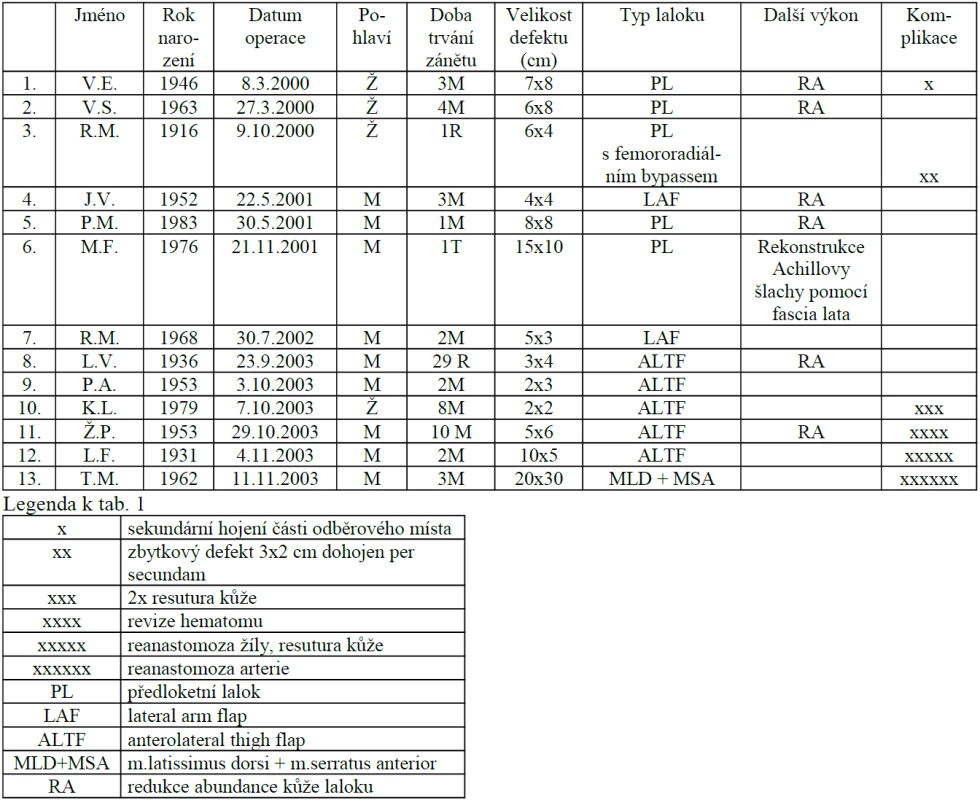
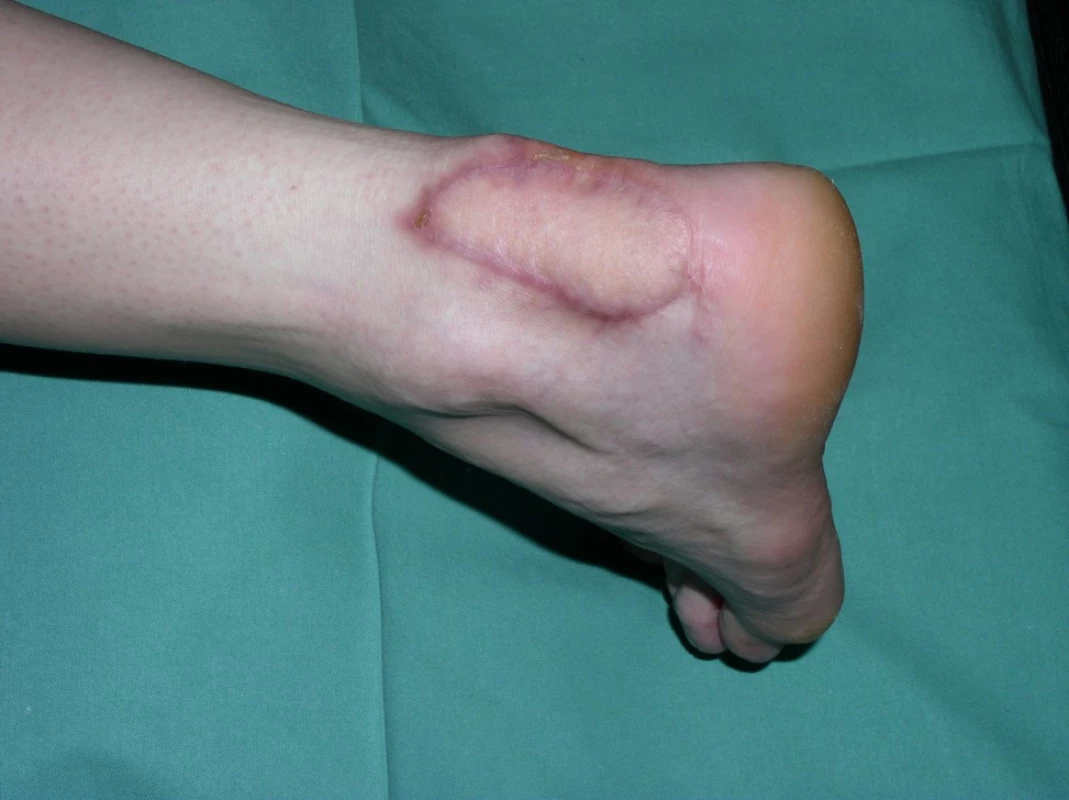
U 28letého pacienta došlo při práci v dole na pásu ke ztrátovému poranění zadní strany distálního bérce se ztrátou kožního krytu včetně ztráty Achillovy šlachy (obr. 1, 2). Současně byl přerušen n. tibialis a došlo k jeho ztrátě v délce 10 centimetrů a současně k stejně velkému defektu a.+ v. tibialis posterioris. Kostně došlo k mírnému „vybroušení“ zadní strany tibie, avšak bez zlomeniny a porušení kostní kontinuity. Po prvotním debridementu byl za pět dní proveden lalokový přenos průtokového čínského laloku (arteriální defekt a. tibialis posterior byl přemostěn arterií radialis laloku s provedenými anastomózami laloku proximálně i distálně tak, že došlo k obnovení kontinuity toku krve v a. tibialis posterior). Kožní část předloketního laloku kryla kožní defekt po ztrátovém poranění zadní strany bérce. V první době byla provedena současně rekonstrukce n. tibialis pomocí nervových štěpů n. suralis ze stejné strany (obr. 3, 4). Po zhojení laloku a plné hybnosti hlezenního kloubu byla za 10 měsíců provedena rekonstrukce Achillovy šlachy štěpem z fascia lata (obr. 5, 6). Vzniklý defekt fascie po odběru fascia lata byl kryt prolenovou síťkou, aby nevznikla v místě odběru svalová kýla. Na posledních fotografiích je vidět výsledný stav 15 měsíců od úrazu s plnou aktivní hybností hlezenního kloubu a 10 mm diskriminační citlivostí dvou bodů v oblasti inervované n. tibialis (obr. 7, 8).
1. Úrazové foto – pohled zezadu 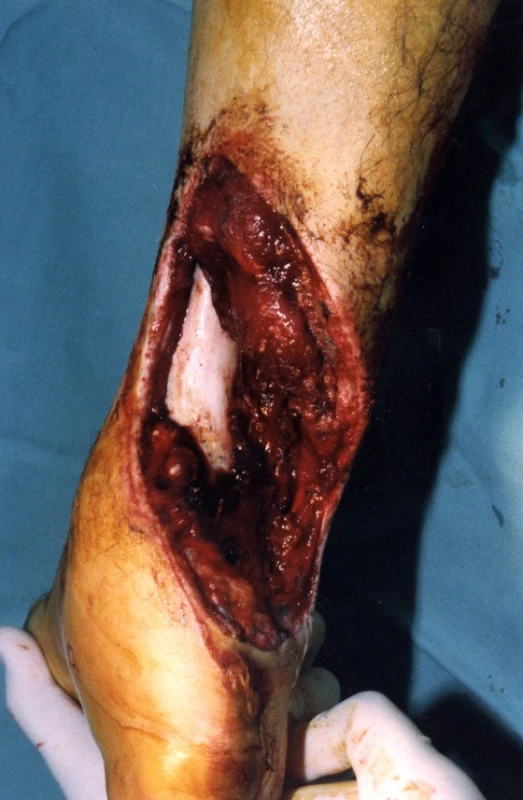
2. Úrazové foto – boční pohled 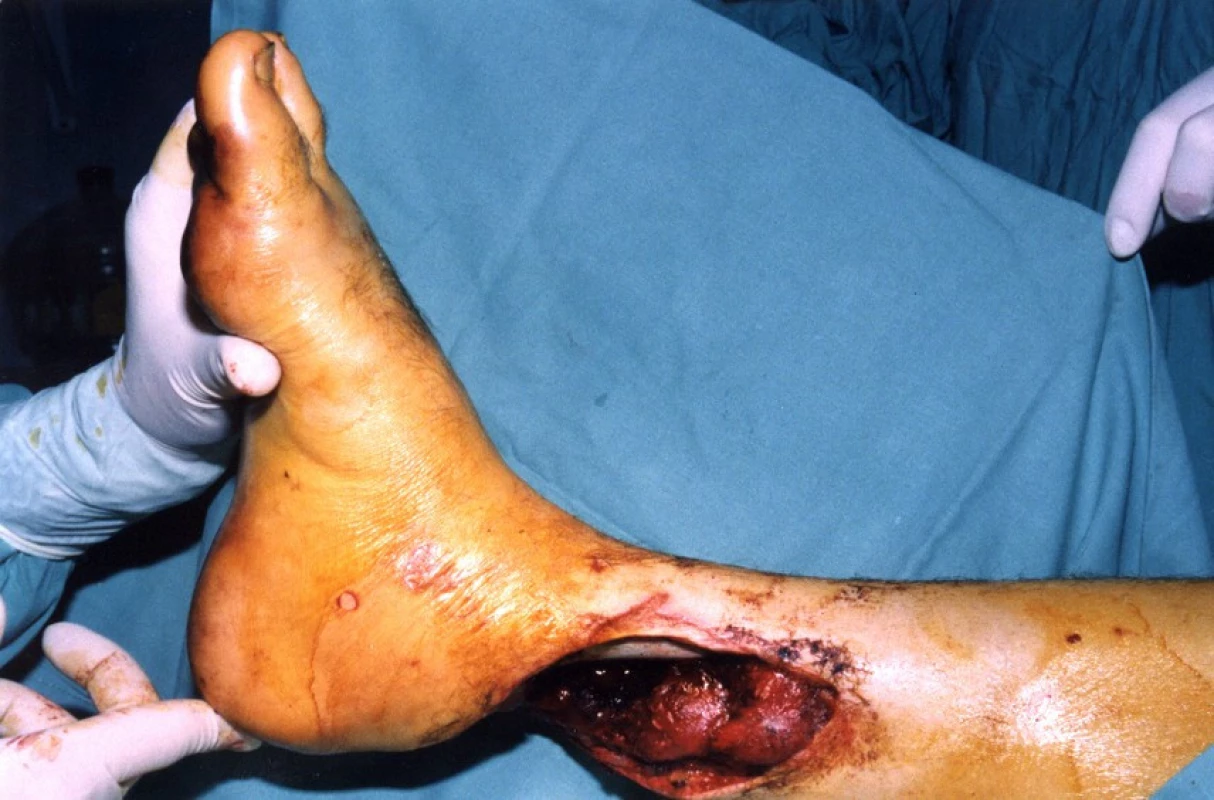
3. Peroperačně přemostění defektu n. tibialis nervovým štěpem n. suralis 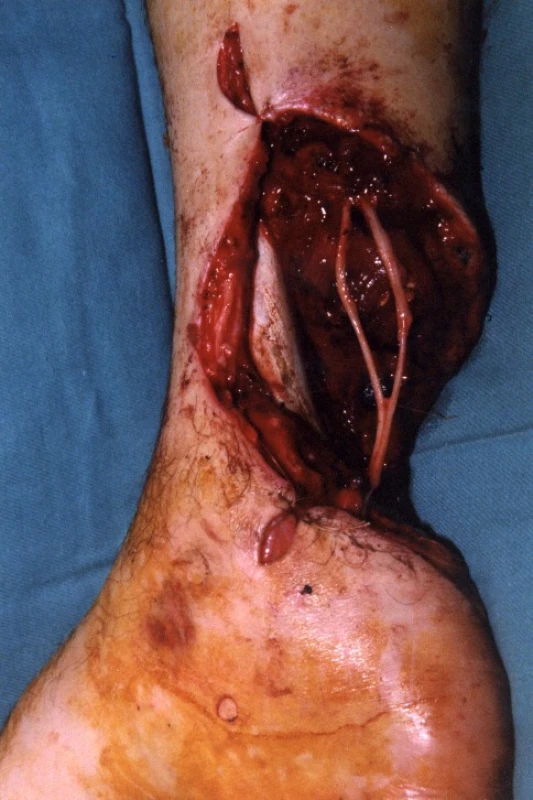
4. Peroperačně předloketní lalok před odpojením cév 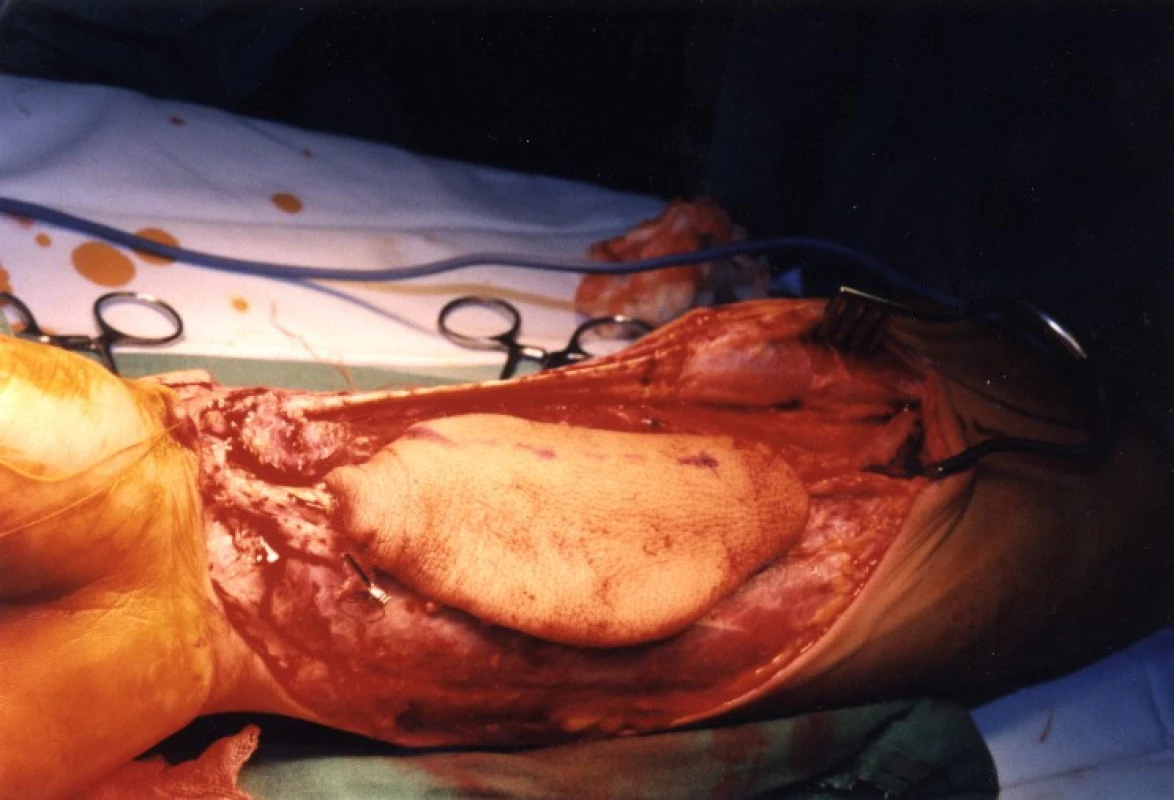
5. Stav za 10 měsíců při rekonstrukci Achillovy šlachy z facia lata 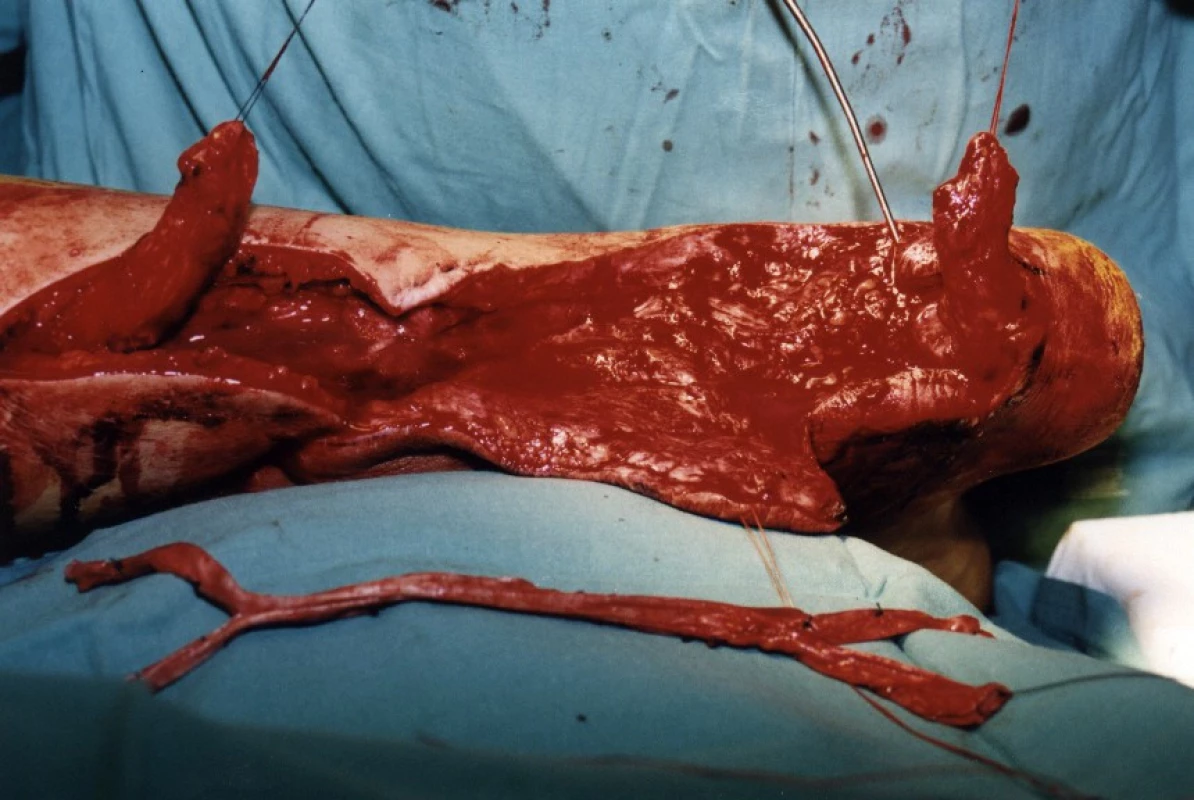
6. Stav za 10 měsíců při rekonstrukci Achillovy šlachy z facia lata 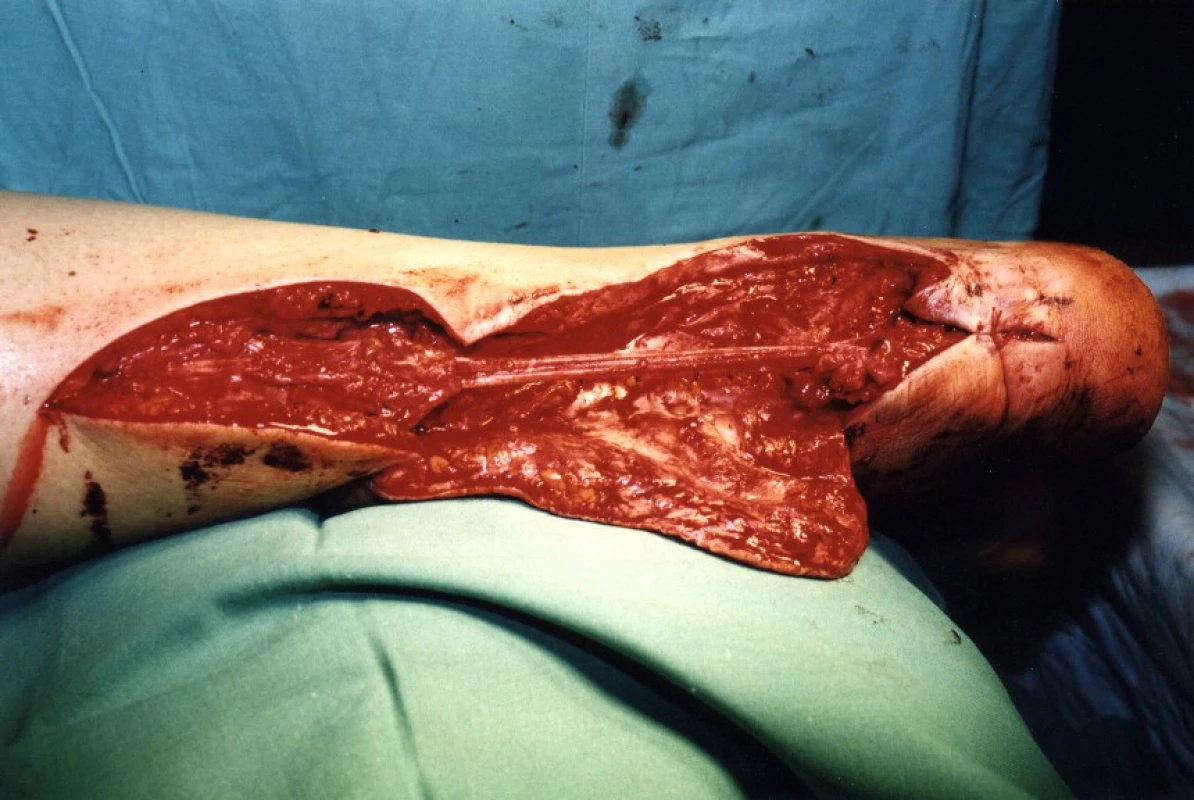
7. Výsledný stav 15 měsíců od úrazu 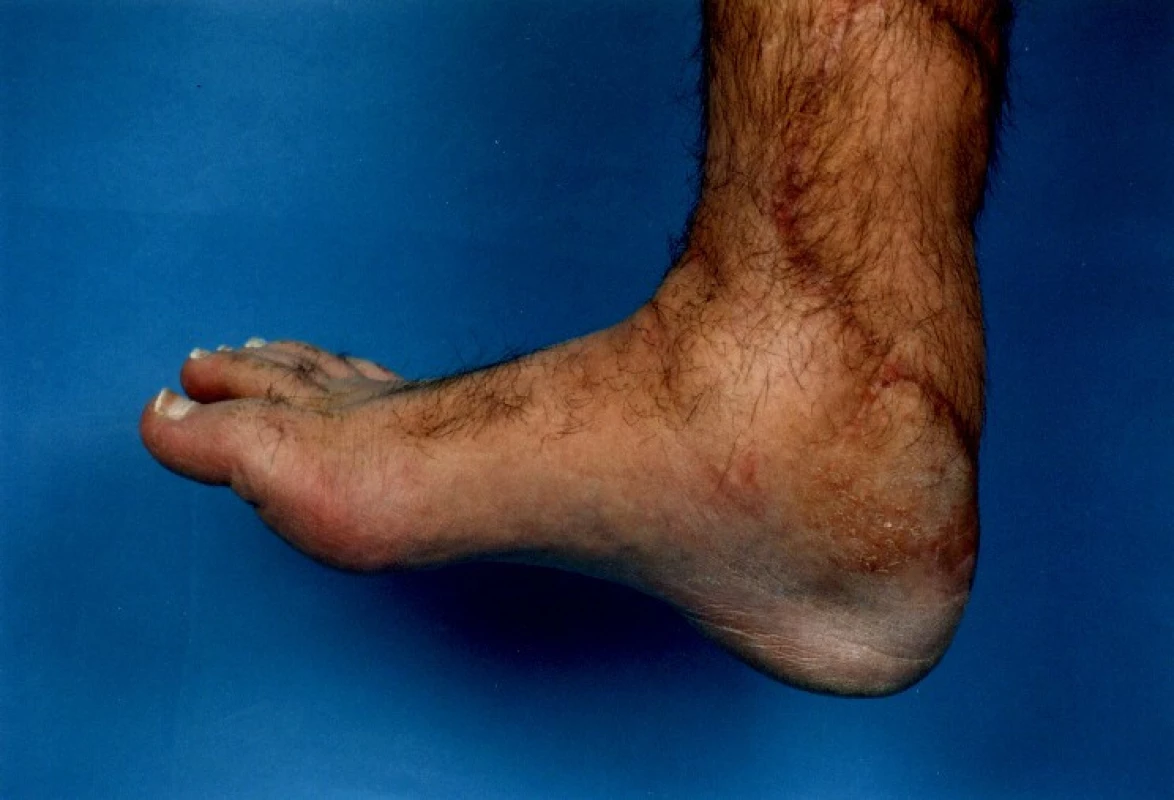
8. Výsledný stav 15 měsíců od úrazu 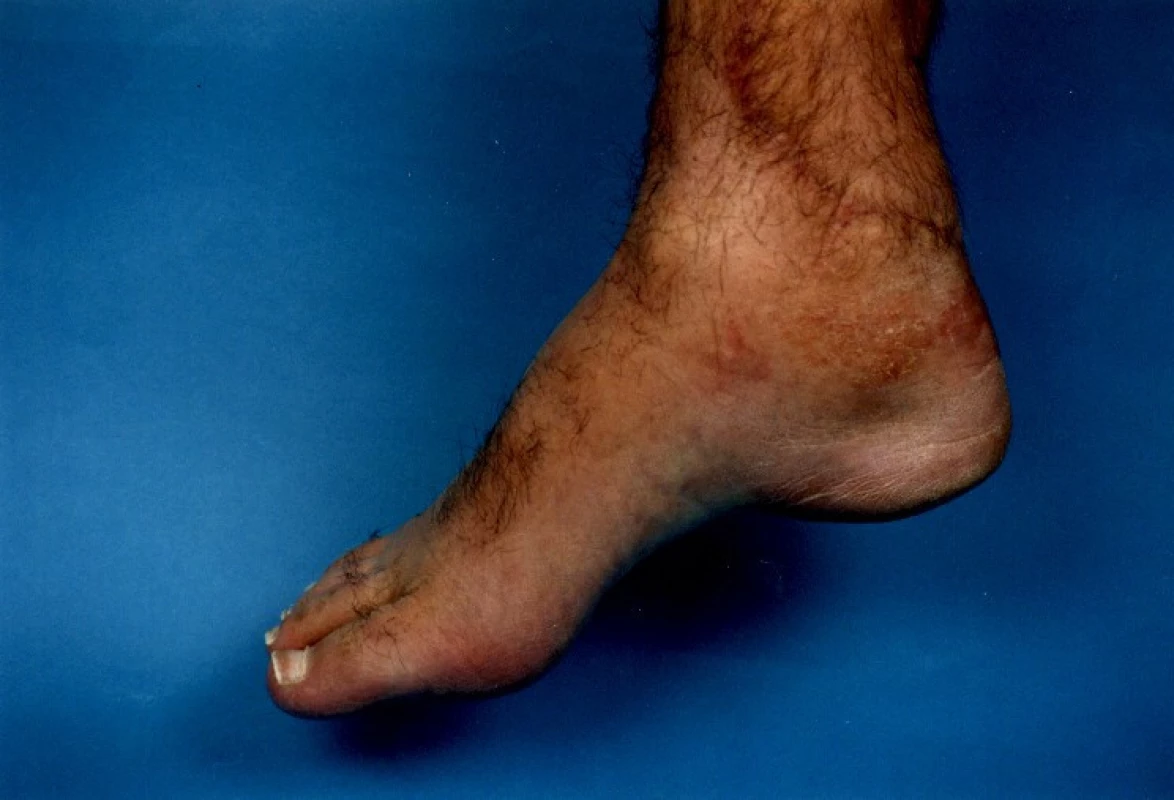
Kazuistika 2
U 22leté pacientky došlo při ortopedické peritendinektomii Achillovy šlachy ke vzniku zánětu s následným vznikem defektu nad Achillovou šlachou v rozsahu 2x1 cm. Při konzervativní terapii na chirurgické ambulanci nedocházelo po dobu pěti měsíců ke zlepšení stavu a pacientka byla odeslána k řešení do Centra plastické chirurgie a chirurgie ruky FN Ostrava. Při takto malém defektu byl proveden místní lalokový posun, Limbergův lalůček, kterým byl defekt překryt. V následujících třech týdnech však došlo k rozpadu rány a obnažení Achillovy šlachy tentokrát v rozsahu 2x2 cm (obr. 9). Přestože se jednalo o malý defekt, rozhodli jsme se k řešení volným lalokovým přenosem anterolaterálním stehenním lalokem velikosti 3x4 cm, který jsme zmenšili o tukovou část laloku (obr. 10, 11). Cévní stopka tohoto perforátorového laloku byla podvlečena pod Achillovou šlachou a napojena na a. tibialis posterior end to side, komitantní žíla laloku byla s v. tibialis posterior anastomozována end to end. Lalok se vhojil primárně, avšak za měsíc došlo k 8 mm dehiscenci rány. Tato si vynutila dvakrát prostou resuturu rány, poprvé v lokální a podruhé v celkové anestezii, po které došlo ke zhojení (obr. 12, 13, 14).
Obr. 9a: Stav před chirurgickým řešením 
Obr. 9b: Stav před chirurgickým řešení 
9. Vypreparovaný ALTF lalok před odpojením cévní stopky zmenšený o tuk 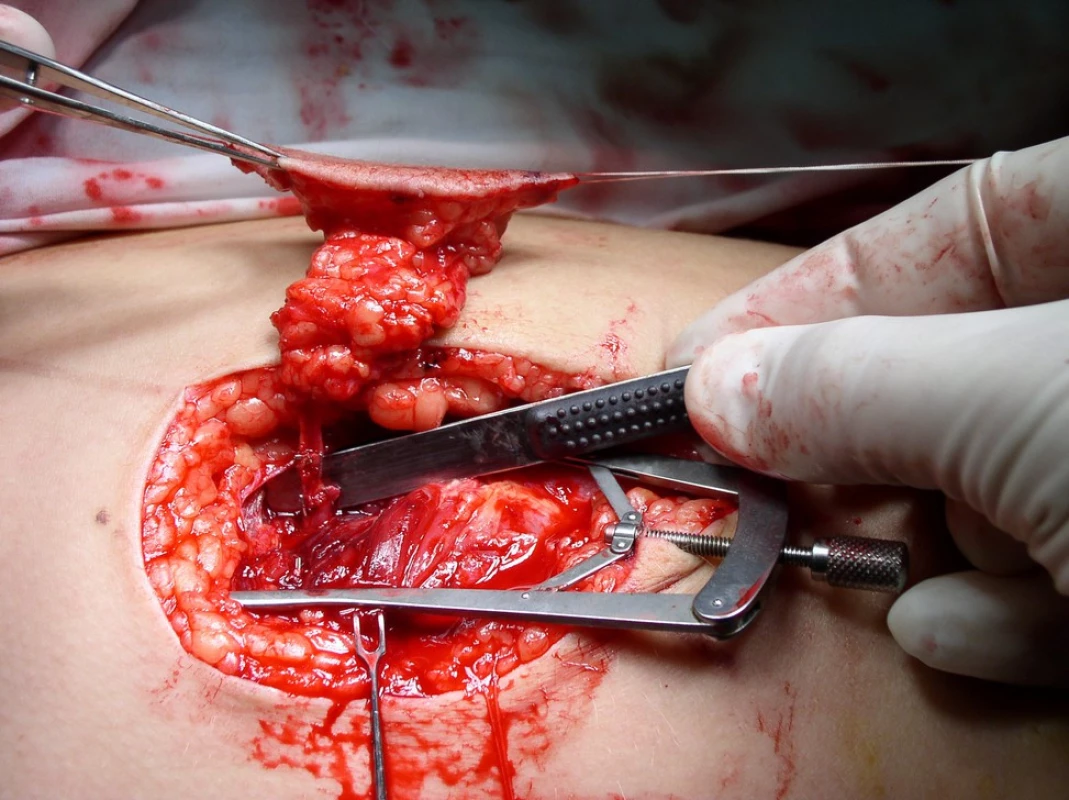
10. Odpojený ALTF lalok před napojením cév 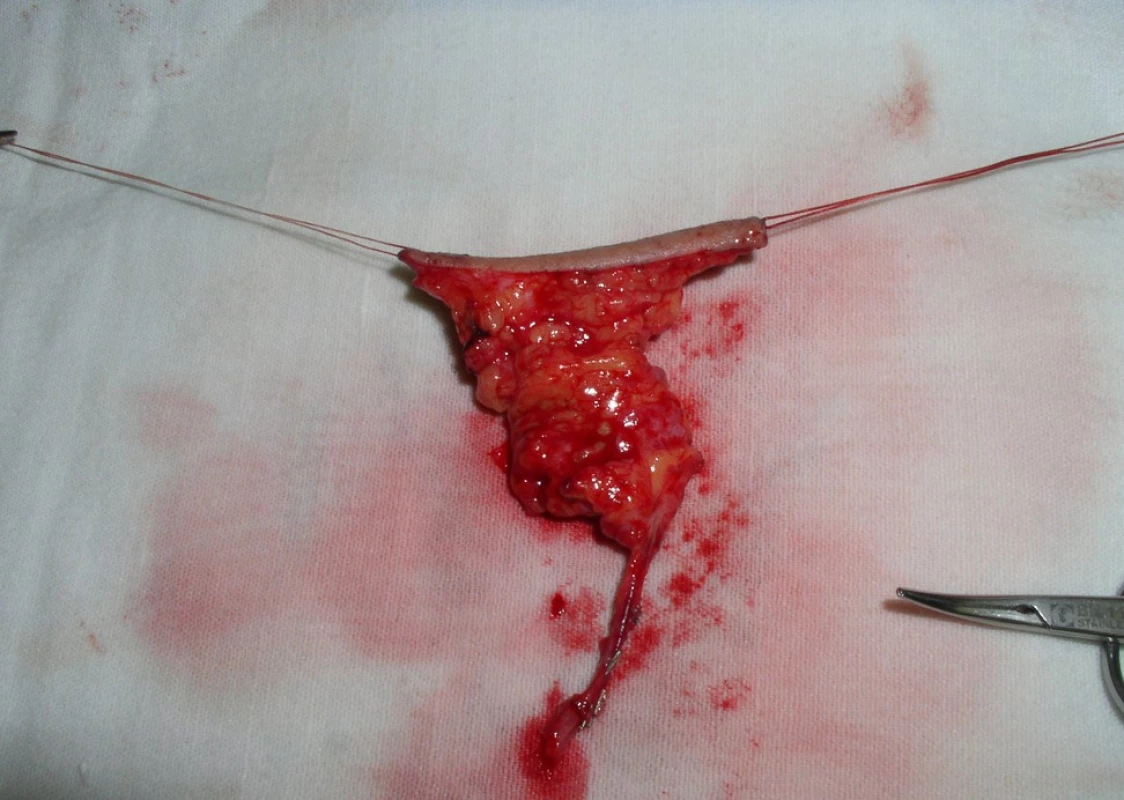
13. Výsledná jizva po odběru laloku za 5 měsíců 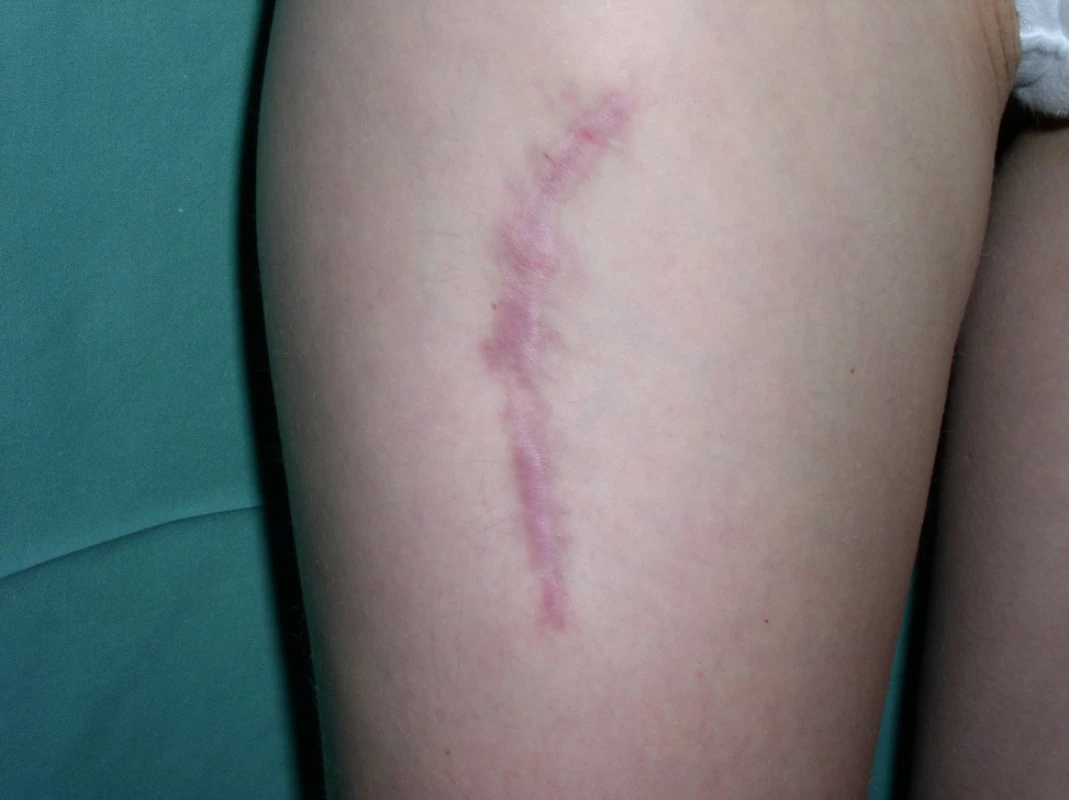
Diskuze
Z jiných možných nemikrochirurgických způsobů řešení byl v minulosti využíván cross leg flap, u kterého je z druhé končetiny do místa defektu vložen fasciokutánní nebo svalový lalok a po neovaskularizaci laloku je za dobu tří až pěti týdnů provedeno rozpojení obou dolních končetin a modelace laloku.
Protože je tato metoda pro pacienta velmi nepříjemná, a to nejen po stránce hygienické, je v současné době využívána všeobecně velmi výjimečně.
Jinou metodou je využití laloků stejné končetiny na nedominantních cévách končetiny. Příkladem jsou Masqueletův nebo Donského laloky [7, 8, 12].
Tyto nebyly v našem souboru využity, neboť všichni pacienti s defekty měkkých tkání měli tepenný systém dolní končetiny vhodný k mikrochirurgickému přenosu.
Protože je již mikrochirurgie rutinní metodou při krytí defektů měkkých tkání, je u našich pacientů těchto metod využíváno.
Lalokové plastiky jsou sice operačními výkony časově náročnými a nemálo zatěžujícími jak pacienta, tak operační tým, ale je-li možno tyto typy operací u pacienta provést, upřednostňujeme je.
V budoucnosti je nutno myslet při odběru vlastního laloku na několik dalších technických stránek vlastního přenosu.
Za prvé je to zajištění potřebné velikosti a především šíře laloku tak, aby nebyla nutná sekundární operace – redukce abundantní části laloku.
Za druhé je to umístění a přijatelnost velikosti jizvy odběrového místa při zachování hlavního cíle přenosu, a to zhojení defektu nad bradytropní Achillovou šlachou. Při zachování těchto dvou aspektů při plánování lalokového přenosu je možno dosáhnou optimalizace chirurgického výkonu pro pacienta.
Závěr
V našem souboru pacientů s defekty nad Achillovou šlachou, kdy došlo k jejímu obnažení nebo dokonce ztrátě, jsme využili k rekonstrukci volných lalokových plastik za použití mikrochirurgických technik. U všech pacientů došlo i přes cévní revize ke zhojení defektu. Výsledkem bylo zakrytí Achillovy šlachy dobře prokrvenou tkání, a tím současné prevenci možné traumatizace kůže nad šlachou obuví.
MUDr. Tomáš Kempný
Oddělení plastické chirurgie KNTB a.s. Zlín
tomas.kempny@atlas.cz
Sources
1. German, G., Erdmann, D. Foot reconstruction with microvascular flaps. Oper Tech Plast Reconstr Surg. 1997, 4, 172–182.
2. Hoon-Bum Lee, Dae-Hyun Lew, Seung-Hoon Oh et al. Simultaneous reconstruction of the Achilles tendon and soft-tissue defects using only a latissimus dorsi muscle free flap. Plast Reconstr Surg. 1999, 104, 111–119.
3. Kimura, N., Satoh, K., Hasumi, T., Ostuka, T. Clinical application of the free thin anterolateral thigh flap in 31 consecutive patients. Plast Reconstr Surg. 2001, 108, 1197–1210.
4. Kletenský, J., Tvrdek, M., Pros, Z., Nejedlý, A., Svoboda, S. Treatment of defects and instabile skin scars on heavily exposed parts of the leg. Acta Chir Plast. 1996, 38, 87–89.
5. Koshima, I., Nanba,Y., Tsutsui, T. et al. Perforator flaps in lower extremity reconstruction. Hand-chirurgie, Mikrochirurgie und Plastiche Chirurgie. 2002, 34, 251–256.
6. LEE, J. W., YU, J.C., Shieh, S., J. et al. Reconstruction of the Achilles tendon and overlying soft tissue using anterolateral thigh free flap. Br J Plast Surg. 2000, 53, 574–577.
7. Le Fourn, B., Caye, N., Pannier M. Distally based sural fasciomuscular flap: Anatomic study and application for filling of leg or foot defects. Plast Reconstr Surg. 2001, 107, 67–72.
8. Masquelet, A.C., Romana, M.C., Wolf, G. Skin island flaps supplied by the vascular axis of the sensitive superficial nerves: Anatomic study and clinical experience in the leg. Plast Reconstr Surg. 1992, 89, 1115–1121.
9. Nejedlý, A., Tvrdek, M., Kletenský, J., Pros, Z. Importance of an early tissue transfer in the treatment of complicated injuries of lower extremities. Acta Chir Plast. 1994, 36, 11–14.
10. Pros, Z., Tvrdek, M., Kletenský, J. et al. Chronic traumatic wounds of the leg, Acta Chir Plast. 1996, 38, 83–86.
11. Schmidt, J., Winkler, K.H. Der chronisch - infizierte Haut - und Weichteildefekt – allgemeine Behandlungsrechtlinien. OP-Journal. 1996, 12, 50–54.
12. Touam, C., Rostoucher, P., Bhatia, A., Oberlin, C. Comparative study of two series of distaly based fasciocutaneous flap for coverage of the lower leg, the ankle and the foot. Plast Reconstr Surg. 2001, 107, 383–392.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2007 Issue 2
Most read in this issue- Osteosynthesis of the long bones of the hand
- Solutiones of cutaneous defects over achilles tendon by microsurgical techniques
- Intramedullary stabilisation of dislocated radial neck fractures in children
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career