-
Medical journals
- Career
Retrospektivní analýza komplikací po sutuře Achillovy šlachy metodou podle Kesslera
Authors: V. Kunc 1,2; K. Edelmann 1,3; V. Bába 1,2; M. Debnar 1,2; P. Kmeť 1; K. Kučera 1; V. Kunc 4; R. Mišičko 1; L. Kopp 1,2
Authors‘ workplace: Klinika úrazové chirurgie Fakulty zdravotnických studií Univerzity J. E. Purkyně v Ústí nad Labem a Krajské, zdravotní a. s. – Masarykovy nemocnice v Ústí nad Labem 1; Ústav anatomie, 2. lékařská fakulta Univerzity Karlovy, Praha 2; Fakulta zdravotnických studií Univerzity J. E. Purkyně v Ústí nad Labem 3; Fakulta elektrotechnická, České vysoké učení technické, Praha 4
Published in: Rozhl. Chir., 2021, roč. 100, č. 8, s. 384-389.
Category: Original articles
doi: https://doi.org/10.33699/PIS.2021.100.8.384–389Overview
Úvod: Otevřená chirurgická léčba poranění Achillovy šlachy je zatížena značným výskytem komplikací. Retrospektivně jsme analyzovali komplikace spojené s otevřenou suturou na našem pracovišti a pokusili se identifikovat kohortu pacientů, která by profitovala z mini-invazivních technik.
Metody: Analyzováni byli všichni pacienti s chirurgickým řešením akutní ruptury Achillovy šlachy mezi lety 2014 a 2020. Z dokumentace byly získány jak údaje o operaci a případných komplikacích (zkušenost operatéra, délka operace, typ anestezie), tak epidemiologické údaje (pohlaví, strana, věk a anamnéza s důrazem na sport, diabetes, kouření a ischemickou chorobu dolních končetin). Následně jsme provedli statistickou analýzu získaných dat. Do analýzy jsme zařadili 134 ruptur Achillovy šlachy. Ve vzorku převažovali muži (83,6 %) a levostranné poranění (51,5 %). Průměrný věk byl 45 let.
Výsledky: Časné komplikace se vyskytly v 10,9 % – nejčastěji dehiscence rány (8,6 %) a trombóza (2,3 %). Pozdní komplikace pak ve 24,2 % – nejčastěji trombóza (8,6 %) a infekce (6,25 %). Statistická analýza odhalila významný vliv věku pacientů a kouření v anamnéze na výskyt některých typů komplikací.
Závěr: Otevřená sutura Achillovy šlachy je na našem pracovišti zatížena poměrně vysokou mírou komplikací. Mini-invazivní technika by mohla omezit jejich výskyt především ve skupině starších kouřících pacientů.
Klíčová slova:
Achillova šlacha – poranění − komplikace – sutura podle Kesslera
ÚVOD
Poranění Achillovy šlachy je jednou z nejčastějších ruptur šlach, ke kterému typicky dochází při nárazové sportovní zátěži přílišnou plantární flexí, nečekanou nebo násilnou dorziflexí nohy v plantární flexi [1]. V literatuře existuje celá řada popsaných léčebných technik, které můžeme rozdělit do tří základních skupin – 1) klasická otevřená sutura z dorzálního přístupu jednou z mnoha popsaných metod – nejčastěji suturou podle Kesslera, Bunnella a nově též Tsugeho, 2) mini-invazivní techniky a 3) konzervativní metody. Důležité jsou pak i délka fixace a způsob rehabilitace, které se zpravidla odvíjejí ze zvyklostí pracoviště bez jednotných doporučení [1,2].
Chirurgické řešení tohoto poranění, zvláště technikou otevřené sutury, je zatíženo výskytem komplikací. Wu, et al. [2] ve své metaanalýze dělí komplikace na více a méně závažné podle náročnosti jejich léčby. Mezi méně závažné řadí povrchové komplikace, jako dehiscenci a povrchový infekt, parestezie n. suralis a ztuhlost. Mezi závažné komplikace řadí rerupturu, hluboký infekt a hlubokou žilní trombózu (HŽT). Mezi další hlášené komplikace patří například tvorba seromu a fibrotické reakce jizvy [3]. Na našem pracovišti provádíme suturu Achillovy šlachy výlučně otevřeně pomocí modifikované Kesslerovy techniky s centrálním řezem. Při zohlednění recentních literárních dat o komplikacích jsme se v rámci úvahy nad významem mini-invazivních postupů rozhodli pro retrospektivní analýzu komplikací spojených s naší metodou léčby a identifikování kohorty pacientů, která by z mini-invazivních technik profitovala nejvíce.
METODY
Materiál
Provedli jsme retrospektivní analýzu všech pacientů operovaných pro rupturu Achillovy šlachy na našem pracovišti od ledna 2014 do června 2020. Na extrakci dat z dokumentace se podíleli lékaři naší kliniky v prosinci a lednu 2020/2021. Jedná se o standardní dokumentaci z průběhu kontrolních vyšetření v chronické ambulanci a odborné poradně. V případě nalezené komplikace byl tento údaj ještě potvrzen u všech pacientů jedním autorem.
Do vzorku byli zařazeni všichni pacienti splňující indikační kritéria pro chirurgické řešení ruptury Achillovy šlachy. Ze vzorku jsme vyřadili pacienty, u kterých nebylo průkazně možné odebrat dlouhodobé údaje (změna bydliště do ciziny, cizinci s krátkodobým pobytem, zemřelí pacienti do 6 měsíců od výkonu, pacienti bez pooperační kontroly), pacienty s neúplnou dokumentací, odchylky od standardní techniky na našem pracovišti (jiný typ sutury, refixace avulzních poranění šlachy od tuber calcanei, rekonstrukční a elongační techniky; např. V-Y advancement flap) a všechny pacienty, kteří vyjádřili nesouhlas se zařazením do této analýzy. Počet vyřazených pacientů jsme zaznamenali a následně zhodnotili důvod vyřazení.
Z našeho vzorku bylo celkem vyřazeno 12 pacientů (jeden byl primárně řešen na jiném pracovišti, pět bylo řešeno jinou technikou než modifikovaným Kesslerovým stehem a šest z důvodu neúplné dokumentace). Šest pacientů k nám nepřišlo na pooperační kontrolu, a tedy byli vyřazeni z analýzy komplikací.
Celkem jsme tedy analyzovali 146 končetin u 146 pacientů. V našem vzorku převažovali muži – 83,6 % (112/134). Žen bylo 16,4 % (22/134). Výkonů jsme provedli 47,8 % (64/134) na pravé straně a 51,5 % (69/134) na straně levé. Věk v době operace byl v rozmezí 17−90 let (průměr 45 let; medián 44, standardní odchylka 13,59).
Metody
Chirurgická technika ošetření ruptury Achillovy šlachy je na našem pracovišti standardizována, přičemž daný postup je respektován všemi operatéry. Z hlediska okolností výkonu a jeho provedení se tedy jedná o homogenní soubor. Po předoperační přípravě je pacient v nejbližším možném termínu připraven k operaci. Výkon je prováděn ve svodné, celkové či kombinované anestezii v poloze na břiše. Profylaxe je zajištěna jednorázovou dávkou širokospektrého antibiotika cefalosporinové řady. Přístup je standardní centrální (dle preference operatéra obloukovitý nebo rovný), peritenonium je šetřeno a v konečné fázi použito k překrytí sutury. Po obnažení okrajů šlachy jsou konce adaptovány a sblíženy hlavním stehem technikou podle Kesslera, poté obšity druhotnou suturou. Po rekonstrukci peritenonia následuje sutura rány po vrstvách a naložení sádrové fixace ve zhruba třicetistupňové plantární flexi. Profylaxe tromboembolické nemoci je zajištěna dle indikačních kritérií a podle rizikovosti pacienta odpovídající dávkou nízkomolekulárního heparinu, zpravidla 0,4 ml po dobu hospitalizace; v případě přítomnosti rizikového kritéria (kouření, obezita, trombofilní stavy v rodinné anamnéze, hormonální antikoncepce) po dobu imobilizace dolní končetiny.
Tři týdny od výkonu je pozice nohy v sádrové fixaci změněna do neutrální polohy, fixace je sejmuta typicky šestý pooperační týden. Následuje fyzioterapie se zaměřením na zlepšení rozsahu pohybu a uvolnění jizvy. Plná zátěž je povolena dle klinického průběhu ve třetím až čtvrtém měsíci od úrazu. To je také zpravidla doba ukončení sledování pacientů.
Hodnocení
Zaznamenány byly údaje o pacientovi – věk v době operace, postižená strana, pohlaví a anamnéza stran zátěže šlachy; údaje o výkonu – technika, čas a datum výkonu, čas od úrazu do výkonu, typ anestezie, perioperačně hodnocený stav šlachy, perioperační komplikace, čas operace a doba klinické praxe operatéra; údaje o hojení minimálně po dobu šesti měsíců od výkonu – časné a pozdní komplikace. Časné komplikace byly definovány jako ty, které se vyskytly do druhého týdne od výkonu.
K analýze výskytu komplikací v závislosti na věku a době operace jsme použili Kendallův korelační koeficient (variantu b), k analýze výskytu komplikací v závislosti na pohlaví pacienta, anamnéze, typu anestezie a postižené straně byl použit Fisherův exaktní test. Analýza výskytu komplikací v závislosti na věku byla ještě doplněna logistickou regresí, kdy závislou proměnnou byl výskyt komplikací a nezávislou byly věk a konstantní koeficient.
V případě logistické regrese se testovalo, zda se daný koeficient v modelu s konstantním členem statisticky významně odlišuje od nuly. V případě Kendallovy korelace se testovalo, zda se korelační koeficient významně odlišuje od nuly. Statistická analýza byla provedena v jazyce Python 3.8 za použití knihovny SciPy [4].
VÝSLEDKY
Časné komplikace se vyskytly v 10,9 % (14/128) případech; nejčastěji dehiscence v 8,6 % (11/128) a trombóza ve 2,3 % (3/128). Pozdní komplikace se vyskytly ve 24,2 % (31/128) případech; nejčastěji trombóza v 8,6 % (11/128) a infekce v 6,25 % (8/128). Ruptura se vyskytla ve 2,3 % (3/128) případů (Tab. 1).
Table 1. Výskyt jednotlivých časných a pozdních komplikací
(Výskyt časných komplikací nevyřazoval pacienta z analýzy komplikacích pozdních.)
Tab. 1: Shown is the incidence of both early and late complications
(The occurrence of early complication did not exclude the patient from analysis of late complications.)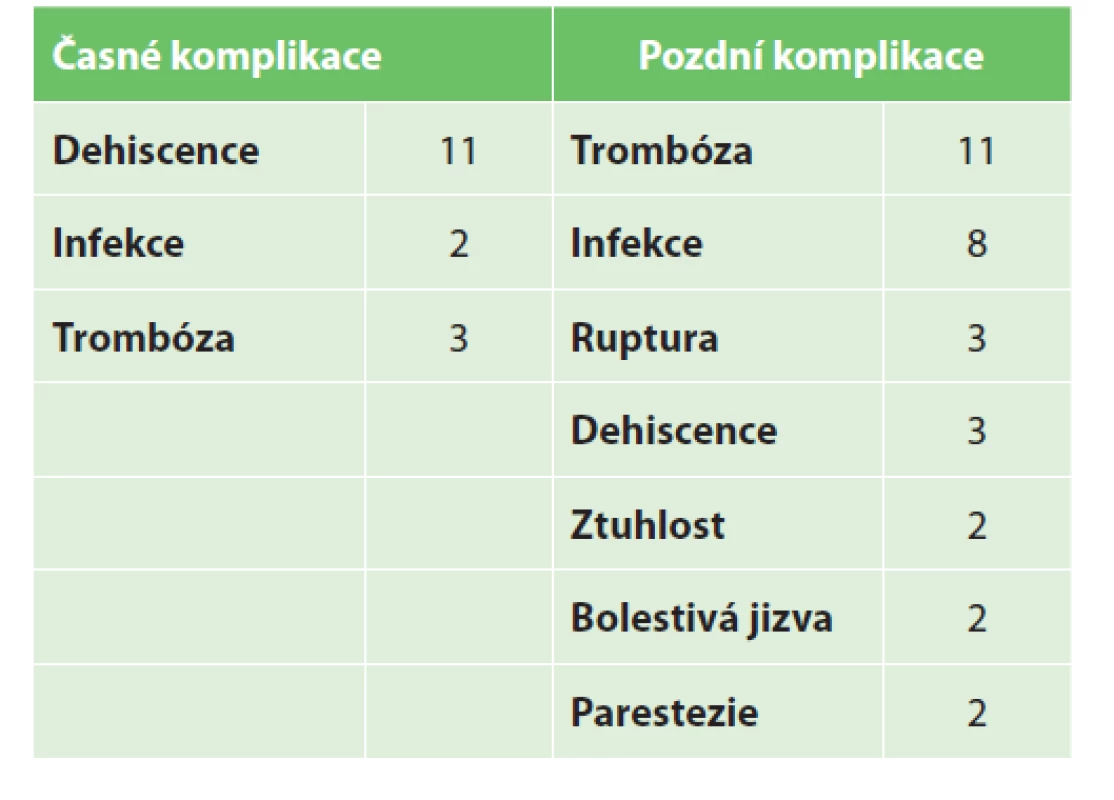
Většina testovaných vztahů popsaných v metodice neprokázala statisticky signifikantní význam s několika důležitými výjimkami. S věkem pacientů roste výskyt časných komplikací obecně (p=0,040); dále s věkem roste výskyt infekce (p=0,019) – při rozdělení do časných a pozdních komplikací je statisticky významný jen výskyt pozdních komplikací (p=0,030), výskyt časných je na hranici významnosti (p=0,076), nicméně vzhledem k malému vzorku (dvě infekce mezi časnými komplikacemi) nelze dělat závěry. Opačnou tendenci jsme pozorovali u reruptury, která převažovala u mladších pacientů (p=0,029), nicméně k reruptuře došlo jen u tří případů, tudíž je nezbytná opatrnost při interpretaci těchto výsledků.
Dále obecně výskyt infekce silně koreluje s výskytem dehiscence (p<0,001). Pacienti-kuřáci mají častější výskyt komplikací v podobě infekce (p=0,036) a dehiscence (p=0,049).
DISKUZE
Naše výsledky ukazují, že nejčastějšími komplikacemi po sutuře Achillovy šlachy na našem pracovišti jsou dehiscence rány, trombóza a infekt. Parestezie a reruptura jsou pak komplikace ojedinělé. Statistická analýza prokázala, že vliv na výskyt infekce mělo kouření, což je obecně známý fakt. Další vliv rizikových faktorů odebraných v rámci anamnézy se na našem vzorku neprokázal. Toto je v částečné sounáležitosti se studií Bruggemana, et al. [5], který za statisticky významné rizikové faktory prokázal kouření, používání steroidů a ženské pohlaví. Pacientky se všemi těmito faktory měly riziko rozvoje komplikací 42,1 %, pacienti bez žádného z vyjmenovaných rizikových faktorů pouze 6,2 %. Vliv pohlaví na výskyt komplikací se v našem vzorku nepotvrdil. Naopak se ukázal významný vliv vyššího věku na výskyt časných komplikací.
Epidemiologická data ukazují jasnou převahu mužů (83,6 %), což je výraznější než ve studii Houshiana, et al. [6] na dánské populaci, kde dominovali muži v 75,8 %. Průměrný věk zde byl 42,1 roku (ve srovnání se 45 lety v naší studii). Zajímavé je, že v Dánsku k ruptuře Achillovy šlachy dochází nejčastěji při badmintonu, a to v 36 %.
K analýze bylo přistoupeno pouze tehdy, pokud pro každou ze zkoumaných charakteristik byly k dispozici alespoň tři vzorky s danou charakteristikou. Bez této podmínky by nám nominálně statisticky významných vztahů vyšlo více, nicméně usuzujeme, že se by se jednalo spíše o výsledky náhodné, které by se neopakovaly při zvětšení vzorku.
Dále máme několik výsledků, které jsou na hraně statistické významnosti, které jsme na našem vzorku neprokázali, nicméně které by se mohly ukázat jako statisticky významné na větším vzorku. Je rovněž třeba vzít v úvahu větší počet statistických testů, který může způsobovat falešné pozitivní nálezy. Proto jsme dále aplikovali Bonferroniho korekci, po které jediný statisticky významný vztah byl mezi výskytem infekce a dehiscence. Nicméně tato korekce velmi redukuje statistickou sílu testů, proto uvádíme výsledky jak s korekcí, tak bez korekce, neboť pak mohou být prezentované výsledky podnětem pro další výzkum na větším vzorku.
Na výskyt komplikací a jejich roztřídění zaměřil Wu, et al. [2] metaanalýzu, kde analyzoval 2060 pacientů. Prevalence komplikací na našem pracovišti dle navržené klasifikace znázorňuje Tab. 2. Závažné komplikace se v celém vzorku u Wu, et al. [2] nezávisle na způsobu léčby vyskytovaly v 9,13 % (reruptura 5 %, hluboký infekt 1,5 % a HŽT 2,67 %). V rámci porovnávaných skupin měla nejméně komplikací skupina „Minimally invasive surgery + Early immobilization“, nejvíce pak „Nonsurgery + Early immobilization“. Metoda používaná na našem pracovišti spadající v této metaanalýze do skupiny „Open surgery + Early immobilization“ měla v této práci medián komplikací 7,04 % (průměr 6,47 %; maximum 12,82 %). Pro srovnání jsme v našem souboru rozdělili skupinu hluboké žilní trombózy (HŽT) na podskupiny postihující jednak svalové větve a jednak hlavní žíly (iliofemorální). Iliofemorální HŽT mělo v našem vzorku 5,5 % (7/128) pacientů. Z předešlých studií není jasné, jestli neuvádění komplikace HŽT znamená, že se nevyskytla, nebo zdali pouze nebyla sledována. Kompletní srovnání v Tab. 3.
Table 2. Prevalence méně závažných a závažných komplikací v našem vzorku
(V závorce absolutní číslo)
Tab. 2: Prevalence of the less and more severe complications in our sample
(The absolute number is in the bracket)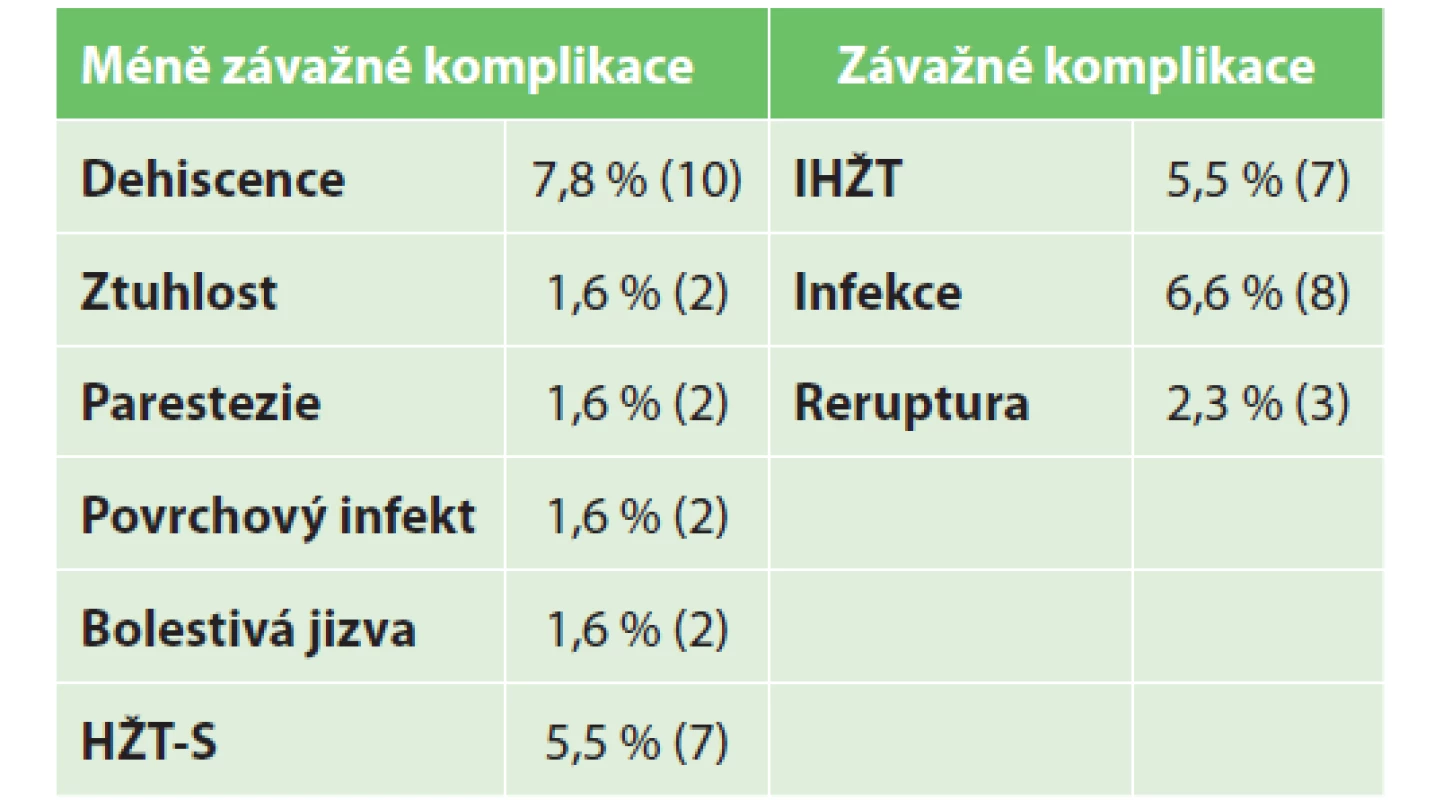
Vysvětlivky: (HŽT-S – hluboká žilní trombóza svalových větví, IHŽT – iliofemorální hluboká žilní trombóza hlavních žil).
Notes: (HŽT-S – deep vein thrombosis of muscular branches, IHŽT – ilieofemoral deep vein thrombosis of main veins).Table 3. Srovnává naše výsledky s meta-analýzou Wu et al., 2019 [2]
Tab. 3: Comparison of our results with the meta-analysis by Wu et al., 2019 [2]![Srovnává naše výsledky s meta-analýzou Wu et al., 2019 [2]<br>
Tab. 3: Comparison of our results with the meta-analysis by Wu et al., 2019 [2]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/e5e23801780ff821f3c1720ae0697d8b.png)
Vysvětlivky: Maximální počet hlášených HŽT (iliofemorální i svalové větve) jsme nalezli ve článku Nilsson-Helander et al. [13], a to 30,4 % ve srovnání s našimi 11 %.
Notes: We found the maximal number of reported deep vein thrombosis (both iliofemoral and muscular branches) in the article by Nilsson-Helander [13] – 30.4% compared to 11% in our sample.Nízký počet reruptur v našem vzorku předčil naše očekávání. Přestože na in vitro modelech má technika podle Bunnella lepší parametry [7], tak se zdá, že tento rozdíl proti námi používané modifikované sutuře podle Kesslera není podstatný a změna druhu sutury by nevedla k lepším výsledkům. Tento fakt umocňuje i to, že jedna ze tří zaznamenaných ruptur byla pravděpodobně spojena s non-compliance. Závažnost této komplikace vyplývá především z prodloužení pahýlu a z toho plynoucího snížení síly postižené končetiny [8]. Některé současné práce volají po používání sutur z více vláken, například technikou podle Tsugeho, které by umožnily časnější rehabilitaci [9].
Za alarmující naopak považujeme vysoký počet trombóz. Jednalo se v 7/128 případech o trombózu svalových větví a v 7/128 o trombózu hlavních žil. Podrobnější analýza ukázala, že všichni pacienti užívali nízkomolekulární heparin (LMWH) v přiměřené dávce pouze s jednou výjimkou. Dle anamnézy pacientů se neukázal zjevný nedostatek v našich indikacích podávání LMWH. Vysvětlením je buď naše možná nepozornost při odběru anamnézy, anebo nutnost rozšíření indikačních kritérií pro podávání LMWH. Objasnění, která z těchto dvou možností je pravdivá, může poskytnout pouze prospektivní analýza tohoto problému. Předpokládali bychom, že výskyt trombotických komplikací by se při volbě neoperačních technik ještě zvýšil vlivem prodloužené imobilizace. Dle metaanalýzy Wu, et al. [2] se trombotické komplikace vyskytují více u pacientů s časnými rehabilitačními protokoly. Právě tvorba ideálního rehabilitačního protokolu je předmětem zájmu současné literatury [10]. Zajímavá je i studie porovnávající pooperační sádru s funkční ortézou, které mají prakticky stejné výsledky [11]. Zajímavé jsou pak práce zaměřují se výhradně na HŽT komplikace po ruptuře Achillovy šlachy. Na jedné straně je to retrospektivní analýza Patel, et al. [12], která hovoří o výskytu v 0,43 % na vzorku 1172 pacientů, v jejímž závěru autoři spekulují, zdali je rutinní užití LMWH vůbec nutné. Opačný trend pak zmiňuje prospektivní studie Nilsson-Helander, et al. [13], ve které 95 pacientům po ruptuře Achillovy šlachy byla provedena duplexní sonografie po 8 týdnech od zahájení terapie [13]. Ukázalo se, že 32 (30,4 %) z nich mělo HŽT a tři dokonce plicní embolii. Prospektivní metodika této studie se nám jeví racionálnější než studie Patel, et al. [12] a potvrzuje výsledek naší analýzy. Nutno upřesnit, že žádný z pacientů v této studii nedostával antikoagulační profylaxi v žádné formě. Podobná studie byla publikována i Makhdom, et al. [14], ve které autoři hlásí vznik HŽT u 24,5 % pacientů (27/115) a ve které byla antikoagulační profylaxe podána „dle preference operatéra“. Toto téma je velmi aktuální i stran doporučení, která se ve světové literatuře velmi liší [15]. Obecně je v povědomí teze American Association of Chest Physicians [16], že u izolovaných poranění dolní končetiny s fixací pod koleno se nemá podávat tromboprofylaxe rutinně. Podobné komplikace jsou hlášeny i u ruptur proximálních hamstringů [17].
V rámci relativně vysokého výskytu infekčních komplikací se nám nepotvrdilo tvrzení Pajala, et al. [18], že infekční komplikace se vyskytují více u pacientů s rupturou mimo sportovní aktivity a u osob ženského pohlaví. V téže studii také analyzovali subjektivní spokojenost pacientů po léčbě komplikací spojených s rerupturou a hlubokým infektem. Ukázalo se, že 91,7 % (11/12) bylo spokojeno s výsledkem terapie po reruptuře, ale pouze 14,3 % (1/7) bylo spokojeno s výsledkem terapie po hlubokém infektu.
Funkční výsledky napříč různými metodami léčby ruptury Achillovy šlachy jsou velmi podobné. Výběr správné techniky by se tedy měl odvíjet ze záměru prevence vážných komplikací [19]. Práce dokumentující srovnání mini-invazivních a otevřených metod považují za kvalitnější mini-invazivní techniky – jejich data jsou ale zatím založena na malém vzorku [2]. V tuzemském prostředí se této problematice věnovali Fekete a Carda [20], kteří ve své práci srovnávají metodu otevřené a mini-invazivní sutury. Z jejich výsledků je také patrna relativně vysoká míra tromboembolických komplikací (15 % u otevřené a 11 % u mini-invazivní sutury). Infekční komplikace pak v 5 %. V souboru pacientů léčených mini-invazivně docházelo častěji k rerupturám (6 %).
Limitací naší studie je především její retrospektivní charakter; některé komplikace se v tomto formátu analyzují obtížně. S určitou mírou skepse je třeba brát údaj o ztuhlosti, která byla posuzována bez užití skórovacích systémů. Pro dokumentaci funkčních výsledků je nezbytný prospektivní charakter studie využívající například AOFAS Ankle-Hindfoot Score nebo SF-36 skórovací systémy [21−23]. Existují i speciální skórovací systémy přímo na poranění Achillovy šlachy [24]. Rozlišení povrchové a hluboké infekce je také velmi obtížné. Je možné, že v našem vzorku máme pacienty, kteří se zhojili s hlubokým infektem na konzervativní terapii a náš údaj může být podhodnocený. Pacienti s komplikacemi byli proto znovu zkontrolováni jedním autorem. V rámci naší analýzy jsme nezahrnuli parametr zkušenosti operatéra z důvodu výrazného bias způsobeného přiřazováním snazších nekomplikovaných případů mladším operatérům a starších komplikovaných operatérům zkušenějším. Z výsledného počtu komplikací korelovaného ke zkušenosti (pro potřeby statistické analýzy hodnocené dle délky klinické praxe traumatologa) nelze v našem vzorku dělat žádné závěry.
ZÁVĚR
Otevřená sutura Achillovy šlachy je na našem pracovišti zatížena poměrně vysokou mírou komplikací. Analýza sledovaného souboru přinesla zjištění, že mini - invazivní technika by mohla pomoci omezit výskyt komplikací především ve skupině starších kouřících pacientů.
Poděkování:
Děkujeme všem kolegům, kteří se účastnili operací a diagnostického procesu v průběhu sběru dat, našemu sesterskému personálu za pečlivou starost o pacienty i jejich dokumentaci a anonymním oponentům za pomoc s konečnou podobou této práce.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Lubomír Kopp, Ph.D.
Klinika úrazové chirurgie
Masarykova nemocnice Ústí nad Labem
e-mail: lubomir.kopp@kzcr.eu
Sources
1. Arner O, Lindholm A. Subcutaneous rupture of the Achilles tendons: a study of 92 cases. Acta Chir Scand Suppl. 1959;116(Supp 239):1−51.
2. Wu Y, Mu Y, Yin L, et al. Complications in the managment of acute Achilles tendon rupture - a systematic review and network meta-analysis of 2060 patients. Am J Sports Med. 2019;47(9):2251−2260. doi:10.1177/0363546518824601.
3. Paavola M, Orava S, Leppilahti J, et al. Chronic Achilles tendon overuse injury: Complications after surgical treatment: An analysis of 432 consecutive patients. Am J Sports Med. 2000;28(1):77−82. doi:1 0.1177/03635465000280012501
4. Virtanen P, Gommers R, Oliphant TR, et al. SciPy 1.0: Fundametnal algorithms for scientific computing in Python. Nature Methods 2020;17(3):261−272. doi:10.1038/s41592-019-0686-2.
5. Bruggeman NB, Turner NS, Dahm DL, et al. Wound complications after open Achilles tendon repair. Clin Orthop Relat Res. 2014;427 : 63−66. doi:10.1097/01. blo.0000144475.05543.e7.
6. Houshian S, Tscherning T, Riegels-Nielsen P. The epidemiology of Achilles tendon rupture in a Danish country. Injury 1998; 29(9):651−654. doi:10.1016/s0020 - 1383(98)00147-8.
7. Gebauer M, Beil FT, Becjmann J, et al. Mechanical evaluation of different techniques for Achilles tendon repair. Arch Orthop Trauma Surg. 2007;127(9):795−799. doi:10.1007/s00402-007-0325-8.
8. Barfod KW, Sveen TM, Ganestam A, et al. Functional debilitations after complications associated with acute Achilles tendon rupture. J Foot Ankle Surg. 2017;56(3):440−444. doi:10.1053/j. jfas.2017.01.004.
9. Dündar N, Güneri B, Uzel M, et al. Biomechanical comparison of Bunnel, modified Kessler, and Tsuge tendon repair techniques using two suture types, Acta Orthop Traumatol Turc. 2020;54(1):104−113. doi:10.5152/j.aott.2020.01.411.
10. Holm C, Kjaer M, Eliasson P, et al. Achilles tendon rupture – treatment and complications: A systematic review. Scand J Med Sci Sports 2015;25(1):e1−20. doi:10.1111/ sms.12209.
11. Costa PM, Achten J, Marian IR. Plaster cast versus functional brace for non-surgical treatment of Achilles tendon rupture (UKSTAR): a multicentre controlled trial and economic evaluation. Lancet 2020;395(10222):441−448. doi:10.1016/ S0140-6736(19)32942-3.
12. Patel A, Ogawa B, Charlton T, et al. Incidence of deep vein thrombosis and pulmonary embolism after Achilles tendon rupture. Clin Orthop Relat Res. 2012 470(1):270−274. doi:10.1007/s11999 - 011-2166-6.
13. Nilsson-Helander K, Thurin A, Karlsoon J, et al. High incidence of deep venous thrombosis after Achilles tendon rupture: a prospective study. Knee Surg Sports Traumatol Arthrosc. 2009 17(10):1234−1238. doi:10.1007/s00167 - 009-0727-y.
14. Makhdom AM, Cota A, Saran N, et al. Incidence of symptomatic deep venous thrombosis after Achilles tendon rupture. J Foot Ankle Surg. 2013;52(5):584−587. doi:10.1053/j. jfas.2013.03.001.
15. Molloy A, Wood EV. Complications of the treatment of Achilles tendon ruptures. Foot Ankle Clin. 2009;14(4):745−759. doi:10.1016/j.fcl.2009.07.004.
16. Kearon C, Kahn SR, Agnelli G, et al. Antithrombotic therapy for veous thromboembolic disease: American College of Chest Physicians; Evidence-based clinical practice quidlines (8th edition). Chest 2008;133(6 suppl):454S−545S. doi:10.1378/chest.08-0658.
17. Engler ID, Bragg JT, Miller SL. Incidence of deep venous thrombosis associated with proximal hamstring rupture. Orthop J Sport Med. 2019;7(12). doi:10.1177/2325967119888486.
18. Pajala A, Kangas J, Ohtonen P, et al. Rerupture and deep infection following treatment of total Achilles tendon rupture. J Bone Joint Surg Am. 2002;84(11):2016−2021. doi:10.2106/00004623-200211000 - 00017.
19. Khan RJ, Carey Smith RL. Surgical interventions for treating acute Achilles tendon ruptures. Cochrane Database Svst Rev. 2010;8(9):CD003674. doi:10.1002/14651858.CD003674.pub4.
20. Fekete D, Carda M. Výsledky léčby ruptury Achillovy šlachy. Klasický, otevřený přístup versus perkutánní sutura. Úraz Chir. 2018;2 : 69−70.
21. Ceccarelli F, Calderazzi F, Pedrazzi G. Is there a relation between AOFAS Ankle - Hindfoot Score and SF-36 in evaluation of Achilles tendon ruptures treated by percutaneous technique? J Foot Ankle Surg. 2014;53(1):16−21. doi:10.1053/j. fas.2013.09.005.
22. Kitaoka HB, Alexander IJ, Aldelaar RS, et al. Clinical rating systems for the ankle-hindfoot, midfoot, hallux and lesser toes. Foot Ankle Int. 1994;15(7):349−353.
23. Ware JE, Shebourne CD. The MOS 36-item short form health survey (SF-36). I. Conceptual framework and item selection. Med Care 1992;30(6):473−483.
24. Leppilahti J, Forsman K, Puranen J, et al. Outcome and prognostic factors for Achilles rupture repair using a new scoring method. Clin Orthop Relat Res. 19988;346 : 152−161.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2021 Issue 8-
All articles in this issue
- Úrazy a jejich komplikace − úrazová chirurgie dnes
- Zlomeniny patní kosti – současné trendy a problémy
- Akutní a inveterované ruptury Achillovy šlachy – současné diagnostické a terapeutické možnosti
- Retrospektivní analýza komplikací po sutuře Achillovy šlachy metodou podle Kesslera
- Řešení kostních defektů technikou indukované membrány podle Masqueleta
- Možnosti ošetření inveterované ruptury Achillovy šlachy – soubor kazuistik
- Spontánní kompartment syndrom předloktí – kazuistika
- Porucha hojení diafýzy stehenní kosti – biomechanika a biologie − kazuistika
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Zlomeniny patní kosti – současné trendy a problémy
- Akutní a inveterované ruptury Achillovy šlachy – současné diagnostické a terapeutické možnosti
- Řešení kostních defektů technikou indukované membrány podle Masqueleta
- Spontánní kompartment syndrom předloktí – kazuistika
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

