-
Medical journals
- Career
Crohnova choroba apendixu – kazuistika
: Z. Rábeková 1; Z. Vacková 1; Z. Šerclová 2; J. Malušková 3; R. Bennett 4; J. Martínek 1
: Klinika hepatogastroenterologie, Institut klinické a experimentální medicíny, Praha 1; Chirurgické oddělení, Nemocnice Hořovice 2; Pracoviště klinické a transplantační patologie, Institut klinické a experimentální medicíny, Praha, ⁴Oddělení patologie, Nemocnice Hořovice 3
: Rozhl. Chir., 2018, roč. 97, č. 12, s. 563-567.
: Case Report
Úvod:
Crohnova choroba je chronické zánětlivé autoimunitní onemocnění, jehož příčina není ani v dnešní době přesně známa. Onemocnění může postihovat jakoukoliv část gastrointestinálního traktu, nicméně nejčastěji postiženou částí je terminální ileum.
Crohnova choroba jako taková častěji postihuje ženy a mladší věkové skupiny. Typickými příznaky nemoci jsou průjem, bolesti břicha, ztráta hmotnosti a horečky. Část postižených může mít i extraintestinální příznaky, jako např. exantém, bolesti kloubů, záněty spojivek či méně často jaterní lézi.
Kazuistika:
V našem sdělení představujeme případ Crohnovy choroby s izolovaným postižením apendixu, kdy definitivní diagnóza byla stanovena až z resekátu. Atypická byla u naší pacientky zejména plíživá symptomatologie a endoskopický obraz, neboť většina pacientů s M. Crohn apendixu se prezentuje jako akutní apendicitida.
Závěr:
M. Crohn apendixu je relativně vzácná varianta této choroby a je méně agresivní oproti jiným místům postižení, chirurgická resekce (apendektomie) je považována za kurativní a riziko relapsů je velice nízké.
Klíčová slova:
Crohnova choroba – apendix − diferenciální diagnostika − léčba − surveillance
Úvod
Izolované postižení apendixu u Crohnovy nemoci je relativně vzácné a jeho incidence se odhaduje v rozmezí 0,2−1,8 % ze všech pacientů s diagnostikovanou Crohnovou chorobou [1]. Postižení apendixu u pacientů s Crohnovou chorobou však vzácné není, neboť je přítomné u 25 % pacientů s postižením ilea a dokonce u 50 % pacientů s postižením céka [1]. Typicky se M. Crohn apendixu prezentuje jako akutní apendicitida a diagnóza bývá stanovena až z resekátu, neboť většina takových pacientů je z logických důvodů indikována k akutní operaci.
I přes vzácnost M. Crohn s izolovaným postižením apendixu je nutné na tuto diagnózu pomýšlet v rámci diferenciální diagnostiky u pacientů s bolestmi pravého hypogastria, s patologickým nálezem v oblasti apendixu na zobrazovacích metodách či i u pacientů s projevy akutní apendicitidy. Samozřejmě, že Crohnova choroba je jen jednou z možných variant granulomatózního postižení apendixu; apendix může být postižen i jinými granulomatózními procesy, jako jsou např. tuberkulóza nebo sarkoidóza [2]. Typicky se M. Crohn apendixu vyskytuje u mladších jedinců, ve věku 21–29 let [3], popsány jsou případy i u dětí [4] a častěji je popisován u mužského pohlaví (1,3 : 1, 3−2 : 1) [5]. V naší kazuistice bychom chtěli poukázat zejména na atypický průběh tohoto onemocnění a vcelku komplikovanou diferenciálně diagnostickou úvahu, která ovlivňovala i rozsah provedeného chirurgického výkonu.
Kazuistika
U 54leté, doposud zdravé ženy se v dubnu 2014 objevily protrahované febrilie a únava, proto byla praktickým lékařem empiricky přeléčena antibiotiky. Vzhledem k přetrvávajícím febriliím i po antibiotické léčbě provedl praktický lékař v květnu 2014 základní laboratorní vyšetření s nálezem elevovaných jaterních enzymů (ALT, AST) a C-reaktivního proteinu. Doplněna byla i zobrazovací vyšetření – abdominální sonografie a CT břicha – obě bez nálezu jakékoliv patologie.
Vzhledem k elevaci jaterních enzymů byla pacientka v červnu 2014 odeslána k dalšímu dovyšetření do ambulance Kliniky hepatogastroenterologie IKEM. V naší ambulanci jsme zopakovali laboratorní vyšetření, kdy aktivita jaterních enzymů byla již zcela normální, screening na autoprotilátky, deficit α1-antitrypsinu, ceruloplasmin, poruchy metabolismu železa a rovněž na infekční hepatitidy nepotvrdil žádnou možnou příčinu přechodné elevace jaterních enzymů. Problém jsme proto uzavřeli jako přechodná, nejspíše parainfekční jaterní léze. U pacientky postupně došlo k ústupu febrilií, nicméně přetrvávaly nespecifické, ale spíše mírné obtíže ve smyslu dyspepsie a difuzního pobolívání břicha.
Vzhledem k těmto potížím podstoupila v roce 2015 pacientka na vlastní žádost na jiném pracovišti kontrolní sonografické vyšetření břicha s „novým“ nálezem ztluštění stěny céka. Následné CT vyšetření nález potvrdilo (Obr. 1).
1. Snímek z CT vyšetření břicha
Červená šipka směřuje na masu v oblasti céka o velikosti přibližně 4 cm, která zdánlivě souvisela s pravým ovariem.
Fig. 1: Abdominal CT imaging
The red arrow marks the mass in the caecal area of size approx. 4 cm, seemingly related to the right ovary.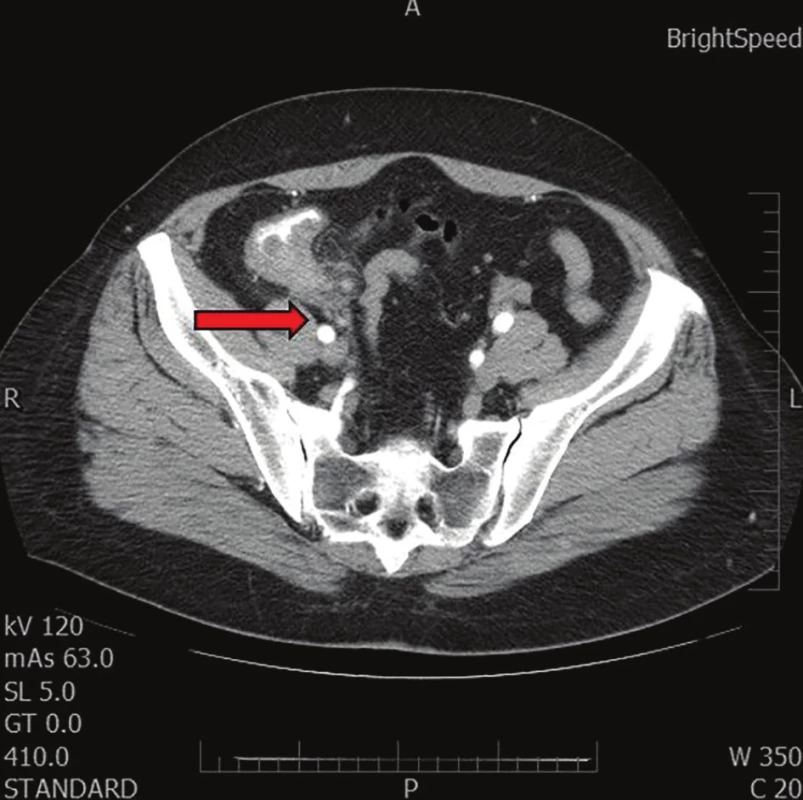
Na základě UZ a CT nálezů byla v květnu 2015 v IKEM doplněna kolonoskopie. Sliznice tračníku až do céka byla zcela normální, stejně tak terminální ileum nevykazovalo odchylky od normy. V céku při ústí apendixu byl patrný protrudující přisedlý polyp, podle povrchové struktury připomínající jahodu („strawberry like“, Obr. 2). Odebrali jsme četné biopsie a diferenciálně diagnosticky jsme po revizi endoskopického nálezu třemi zkušenými endoskopisty zvažovali diagnózu granulomatózního tumoru, lymfomu, syndromu Cronkhite-Canada (jahodám podobné střevní polypy jsou pro tento vzácný syndrom typické) [6], střevní tuberkulózy či nespecifického střevního zánětu. Při vyšetření biopsií byla vyslovena suspekce na lymfom pro přítomnost hyperplastických lymfoidních infiltrátů v lamina propria mucosae s přítomností jak CD3+, tak CD20+ elementů, proto byly vzorky odeslány ke druhému čtení a imunohistochemickému vyšetření na specializované patologické pracoviště, kde specifická barvení prokázala pouze chronickou aktivní kolitidu necharakteristického vzhledu, lymfom potvrzen nebyl. S odstupem jednoho měsíce jsme provedli kontrolní CT vyšetření, které opětovně prokázalo ztluštění stěny céka v místě apendixu imitující celkově masu o velikosti přibližně 4 cm, která zdánlivě souvisela s pravým ovariem, nicméně vaginální sonografie tento souvis nepotvrdila. CT nález byl zcela nespecifický a diferenciálně diagnosticky se na prvním místě zvažoval navzdory negativní biopsii maligní nádor včetně lymfomu. Onkomarkery (CEA, Ca 19-9) byly negativní.
2. Endoskopický nález přisedlé polypoidní léze protrudující z ústí apendixu do lumen céka, velikost cca 15x15 mm
Fig. 2: Endoscopic finding of settled polypoid lesion protruding from the appendiceal orifice to the caecal lumen, 15x15mm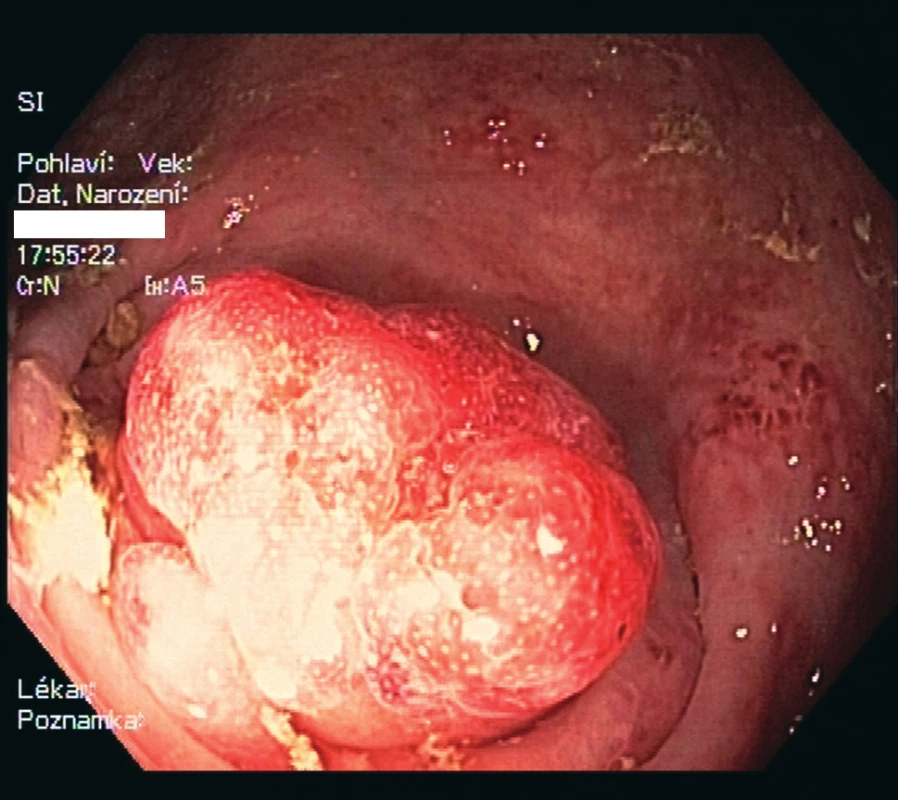
Ačkoliv malignita nebyla jednoznačně potvrzena, suspektní makroskopický nález na endoskopii i CT nález vedly k rozhodnutí (které definitivně učinili chirurgové) o radikální operaci. V rámci předoperačního vyšetření byl proveden i RTG snímek plic s negativním nálezem. Pacientka tedy podstoupila laparoskopicky asistovanou pravostrannou hemikolektomii, perioperačně byl makroskopicky tračník v celém rozsahu bez suspekce na maligní či jiné patologické postižení, pouze oblast apendixu byla patologicky změněna. Samotný výkon proběhl chirurgicky zcela nekomplikovaně, s malou krevní ztrátou, nekomplikovaným hojením a pacientka byla časně propuštěna do ambulantní péče.
V histologickém vyšetření resekátu byla přítomna výrazná fibróza stěny apendixu, ulcerace, výrazná zánětlivá celulizace, kryptové abscesy a epiteloidní granulomy (Obr. 3). Šlo tedy o typický histopatologický obraz Crohnovy choroby. Rozsah patologických změn byl izolován pouze na apendix, ileum i tračník byly v normě. Posléze byla pacientka předána do naší gastroenterologické ambulance k dalšímu sledování. Pacientce jsme dále nepodávali žádné léky. Operační výkon vedl k úplné úpravě klinického stavu pacientky – dyspepsie i bolesti břicha vymizely a neopakovaly se ani ataky febrilií. Kontrolní kolonoskopie jsme vzhledem k diagnóze dosud neindikovali.
3. Histologie z resekátu
Apendix v barvení hematoxylinem − eozinem ve 200x zvětšení – epiteloidní granulom (označen šipkou) – histologicky typický pro Crohnovu chorobu.
(Bennet R., Oddělení patologie, Nemocnice Hořovice)
Fig. 3: Resected specimen histology
Appendix in hematoxylin − eosin staining, 200x magnifi cation − epitheloid granuloma (marked by arrow) – histologically typical for Crohn´s disease.
(Bennett R., Department of Pathology, Hořovice Hospital)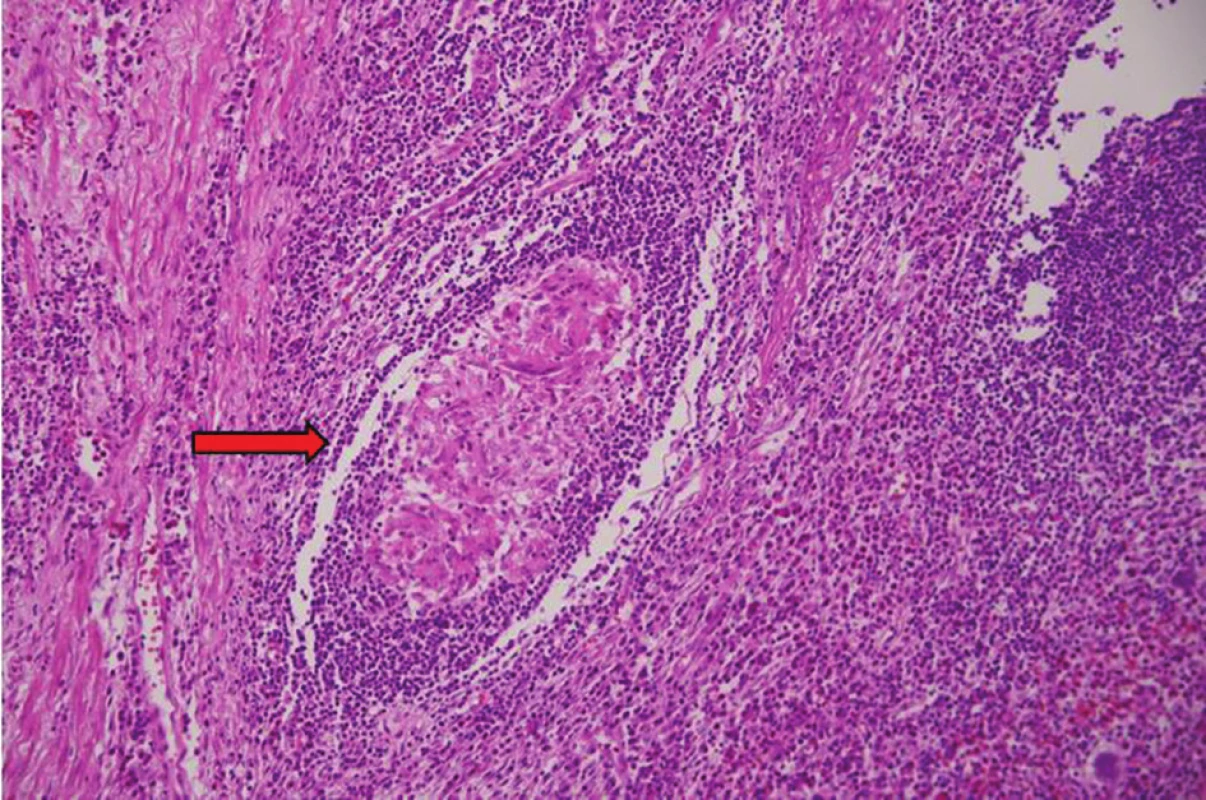
Diskuze
Crohnova choroba je autoimunitní onemocnění nejasné příčiny, které probíhá chronicky a může postihovat jakoukoliv část trávicí trubice. Crohnova choroba je častější u žen a častěji se vyskytuje u euroasijské populace a u aškenázských židů [7]. Za rizikové faktory se považují kouření, orální kontraceptiva, nedostatečně dlouhé období kojení, některé infekce, očkování, antibiotika atd. [8]. Typickou lokalizací choroby je terminální ileum, následováno tlustým střevem a perianální oblastí. K nejčastějším příznakům Crohnovy choroby patří průjem, bolesti břicha, ztráta hmotnosti a horečky, méně často se objevují extraintestinální příznaky, jako např. exantém, bolesti kloubů, záněty spojivek či jaterní léze (elevace jaterních testů). První popsaný případ izolované granulomatózní apendicitidy pochází z roku 1953 [9] a její incidence je vzácná, její výskyt je popisován v rozmezí 0,2−0,62 % ze všech operačně řešených apendicitid [10]. Z této skupiny granulomatózního apendikálního postižení pouze malá část připadá na izolovanou Crohnovu nemoc apendixu. Izolované postižení apendixu u Crohnovy nemoci se popisuje v rozmezí 0,2−1,8 % [1] a běžně je popisována u 25 % pacientů s postižením ilea a 50 % s postižením céka [1].
Typický věk izolované M. Crohn apendixu je mladší dospělý věk (22−29 let), ačkoli onemocnění bylo popsáno i u dětí [4]. Na rozdíl od M. Crohn obecně je izolované postižení apendixu častější u mužů [11].
Nejčastěji se M. Crohn apendixu projevuje jako akutní apendicitida, až 85 % pacientů s izolovaným postižením apendixu má symptomy akutní apendicitidy, tj. akutně vzniklou bolest v oblasti pravé fossa illiaca s teplotou a typickým obrazem na sonografii [11]. Tyto údaje pocházejí ze studie ze Španělska publikované v roce 2001 v The American Journal of Surgery [11], kde 0,2 % ze všech pacientů s diagnostikovanou Crohnovou chorobou v periodě 20 let mělo izolované postižení apendixu, průměrný věk byl 29 let, poměr muži k ženám 3 : 2. Všichni tito pacienti byli přijímáni k hospitalizaci se symptomy akutní apendicitidy a podstoupili apendektomii. Pouze u jednoho pacienta se v pooperačním období objevily enterokutánní píštěle vyžadující reoperaci s ileocékalní resekcí. Během 14,5letého follow up se u žádného z pacientů neprojevily střevní či extraintestinální symptomy rekurence Crohnovy choroby. Co se týče projevů izolované Crohnovy nemoci, jiných než projevy akutní apendicitidy, asi 25 % pacientů se prezentuje chronickou bolestí v pravém hypogastriu a občas má hmatnou rezistenci v pravém podbřišku, přítomné mohou být i intermitentní subfebrilie [12].
Definitivní diagnóza Crohnovy choroby apendixu je histopatologická. Typicky je přítomná zánětlivá infiltrace v celé tloušťce stěny apendixu s jejím zhrubnutím, epiteloidní granulomy, lymfocytární agregáty a slizniční ulcerace. Dále mohou být přítomny obrovské vícejaderné Langerhansovy buňky, kryptové abscesy, neurální hyperplazie a lymfangiektázie.
V rámci diferenciální diagnostiky je nutno myslet na přítomnost cizího tělesa a divertikulitidu apendixu, které mohou vést ke chronickému granulomatóznímu zánětu s indurací a fibrózou. V zřídkavých případech se může jednat i o apendikální sarkoidózu, která může být součástí systémového onemocnění. Je rovněž nutné pomýšlet na onemocnění infekčního původu. Obraz granulomatózního zánětu může být patrný u tuberkulózy, aktinomykózy nebo yersiniové infekce. Vzácně bylo popsáno i několik případů histioplazmózy či blastomykózy jakožto fugální infekce či postižení parazity (schistozomiáza, Enterobius vermicularis). Nicméně vzhledem ke skutečnosti, že typickými projevy izolovaného apendikálního postižení Crohnovou chorobou jsou symptomy akutní apendicitidy, pacienti podstupují apendektomii a diferenciální diagnostika s rozsáhlým vyšetřovacím schématem není nutná, protože diagnóza je v přesné podobě dostupná po vyšetření resekátu patologem.
U izolované Crohnovy choroby apendixu je apendektomie kurativním řešením, výskyt pooperačních píštělí je podle literárních zdrojů vzácný, a to 3,5 % [1,11], v porovnání s pacienty s rozsáhlejším ileocékálním postižením,kde se riziko vzniku enterokutánních fistul popisuje v rozmezí od 15 % do 20 % [13]. Rekurence Crohnovy choroby v jiné lokalizaci v rámci střeva po chirurgické intervenci pro izolované postižení apendixu se pohybuje mezi 3 % až 10 %, což je neporovnatelně méně než u pacientů po chirurgické intervenci (primární resekci) pro postižení ilea, tedy 35 % až 58 % [11].
Průměrný interval mezi operací a rekurencí jsou 4 roky [13]. Standardy pro endoskopické sledování pacientů s prokázaným izolovaným postižením apendixu nejsou jasně stanoveny. V publikaci z roku 1991 [14] byla doporučena nejméně 3letá perioda radiologické a endoskopické surveillance k časné detekci rekurence onemocnění. Žádná novější doporučení nebyla stanovena, nicméně vzhledem k vědomostem o povaze Crohnovy choroby jako takové je sledování gastroenterologem nutné.
Crohnova choroba izolovaná na apendix je vzácná, a proto i navzdory celkem četným kazuistikám dostupným v literatuře nejsou do současné doby stanoveny standardy pro léčbu ani sledování pacientů s tímto typem postižení. Dle literárních pramenů je izolované postižení apendixu u Crohnovy nemoci typičtější u mužského pohlaví a pro mladší dospělý věk, což je v rozporu s případem, který popisujeme. Běžně jsou projevy této nemoci stejné jako u akutní apendicitidy, a proto není popsán typický endoskopický obraz. Obraz během endoskopie u naší pacientky byl podobný tzv. „strawberry-like“ polypu, který je charakteristický pro syndrom Cronkheit-Canada [6].
V naší kazuistice popisujeme případ atypického klinického obrazu, kdy v čase symptomatologie ve smyslu virózy nebyly přítomny žádné abdominální projevy typické pro Crohnovu chorobu, jako významnější bolesti břicha, průjem či ztráta hmotnosti pro malabsorpci. Endoskopický makroskopický nález a CT nález byly velice suspektní z malignity, včetně lymfomu, a uvedený radikální rozsah operace byl proveden z důvodu zachování onkologické radikality – je třeba vždy mít na paměti, že negativní biopsie nevylučují malignitu. I v případě, že by finální diagnóza potvrdila lymfom, nebyl by postup spočívající v pravostranné hemikolektomii a následné onkologické léčbě chybou. Primární resekce a následná chemoterapie mají u lymfomů apendixu dobré výsledky [15].
Resekce vedla k vymizení symptomatologie, tj. febrilií, únavy i pobolívání břicha, je tedy pravděpodobné, že tyto nespecifické příznaky byly způsobeny základním onemocněním. Zajímavou otázkou je, zda elevace jaterních testů může být rovněž přisuzována Crohnově chorobě. V roce 2014 byl Capellovou et al. [16] publikován článek týkající se abnormalit v jaterních testech u pacientů s Crohnovou nemocí. Ve sledované skupině mělo z 335 pacientů 20,9 % elevované jaterní testy, téměř u 60 % z nich došlo ke spontánnímu poklesu. Proto se domníváme, že elevace jaterních testů mohla být způsobena základním onemocněním.
Na základě všech dostupných zdrojů lze považovat izolované postižení apendixu za méně agresivní, s velice nízkým výskytem rekurence. Chirurgickou léčbu, konkrétně tedy apendektomii, lze považovat za kurativní. V žádné ze studií nebyla u pacientů po chirurgické intervenci podávána specifická léčba Crohnovy choroby.
Závěr
Izolované postižení apendixu je při Crohnově chorobě vzácné, nicméně je nutno na něj při diferenciální diagnostice cékální masy myslet [17]. Navzdory znalostem o vyšším výskytu v mužské populaci, v mladším dospělém věku a typických symptomech jsme v kazuistice popsali atypický průběh tohoto onemocnění u starší ženy se zcela nespecifickými symptomy a rovněž s negativní histologii z provedené kolonoskopické biopsie. Původní vyšetřovaná jaterní léze by mohla být rovněž přisuzovaná této autoimunitní nemoci.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Zuzana Rábeková
Klinika hepatogastroenterologie
IKEM – Praha
Vídeňská 1958/9
140 21 Praha
e-mail: zuzana.rabekova@ikem.cz
Sources
- Machado NO, Chopra PJ, al Hamdani A. Crohn‘s disease of the appendix with enterocutaneous fistula post-appendicectomy: An approach to management. N Am J Med Sci 2010;2 : 158–61.
- Han H, Kim H, Rehman A, et al. Appendiceal Crohn’s disease clinically presenting as acute appendicitis. World J Clin Cases 2014;2 : 888–92.
- Vanek VW, Spirtos G, Awad M, et al. Isolated Crohn’s disease ofthe appendix. Two case reports and a review ofthe literature. Arch Surg 1998;123 : 85–7.
- Bischoff A, Gupta A, D’Mello S, et al. Crohn’s disease limited to the appendix: a case report in a pediatric patient. Pediatr Surg Int 2010;26 : 1125−8.
- Ruiz V, Unger SW, Morgan J, et al. Crohn‘s disease of the appendix. Surgery 1990;107 : 113−7.
- Martinek J, Chvatalova T, Zavada F, et al. A fulminant course of Cronkhite-Canada syndrome. Endoscopy 2010;42 Suppl 2:E350−1.
- Baumgart DC, Sandborn WJ. Crohn’s disease. Lancet 2012;380 : 1590−605.
- Molodecky NA, Kaplan GG. Environmental risk factors for inflammatory bowel disease. Gastroenterol Hepatol (NY) 2010;6 : 339–46.
- Meyerding EV, Bertran HF. Nonspecific granulomatous inflammation (Crohn’s disease) of the appendix: a case report. Surgery 1953;34 : 891−4.
- Meyerding EV, Bertran HF. Nonspecific granulomatous inflammation (Crohn’s disease) of the appendix: a case report. Surgery 1953;34 : 891−4.
- Prieto-Nieto I, Perez-Robledo JP, Hardisson D, et al. Crohn‘s disease limited to the appendix. Am J Surg 2001;182 : 531−3.
- McCune J, Coppen MJ, Rasbridge SA, et al. Crohn’s disease of the appendix. Ann R Coll Surg Engl 1988;70 : 300–3.
- Ariel I, Vinograd I, Hershlag A. Crohn’s disease isolated to the appendix (truths and fallacies). Hum Pathol 1986;17 : 1116–21.
- Wettergren A, Munkholm P, Larsen LG, et al. Granulomas of the appendix (is it Crohn’s disease?). Scand J Gastroenterol 1991;26 : 961–4.
- Jingjing G, Gang W, Xiaojun C, et al. Primary appendiceal lymphoma presenting as suspected perforated acute appendicitis: clinical, sonography and CT findings with pathologic correlation. Int J Clin Exp Pathol 2014;7 : 7068–71.
- Cappello M, Randazzo C, Bravatà I, et al. Liver function test abnormalities in patients with inflammatory bowel diseases: A hospital-based survey. Clin Med Insights Gastroenterol 2014;17;25−31.
- Lukáš K. Několik poznámek k léčbě idiopatických střevních zánětů. Interní Med 2012;14 : 466–9.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2018 Issue 12-
All articles in this issue
- Confocal laser endomicroscopy in the diagnostics of gastrointestinal lesions − literary review and personal experience
- Surgical site infections after degenerative lumbar spine surgery
- Splenectomy in patients older than 65 years – a single-center experience
- Targeted axillary dissection and sentinel lymph node biopsy in breast cancer patients after neoadjuvant chemotherapy – a retrospective study
- Current treatment procedures for civilian gunshot wounds
- Crohn’s disease of the appendix – a case report
- Orthotopic liver transplantation with reduced and rotated graft in adult situs inversus recipient: a case report and a review of reported cases
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Current treatment procedures for civilian gunshot wounds
- Surgical site infections after degenerative lumbar spine surgery
- Targeted axillary dissection and sentinel lymph node biopsy in breast cancer patients after neoadjuvant chemotherapy – a retrospective study
- Crohn’s disease of the appendix – a case report
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

