-
Medical journals
- Career
Pneumatóza střevní stěny a plyn v portálním žilním řečišti
: J. Zajak
: III. chirurgická klinika 1. LF UK a FNM, přednosta: prof. MUDr. R. Lischke, PhD.
: Rozhl. Chir., 2013, roč. 92, č. 3, s. 151-153.
: Case Report
Plyn v portálním žilním řečišti a pneumatóza střevní stěny jsou raritními, ale důležitými rentgenologickými nálezy. Při jejich současném výskytu je vysoká pravděpodobnost ischemického postižení střeva s vysokou mortalitou. Prezentujeme případ 82leté pacientky, akutně přijaté na naši kliniku s uvedeným rentgenologickým nálezem.
Klíčová slova:
plyn v portálním žilním řečišti – pneumatóza střevní stěny – ischemie střevaÚvod
Přítomnost plynu ve stěně střevní (PI – pneumatosis intestinalis) a plyn v portálním řečišti (PVG – portal venous gas) jsou ojedinělými rentgenologickými nálezy [1,7] s různou etiologií a klinickou závažností [3,8,10,12, 15,18]. Jejich současný výskyt vyvolává podezření na akutní střevní ischemii s vysokou letalitou [6,16,18]. Je důležitá korelace s klinickým nálezem a stanovení optimálního diagnosticko-terapeutického postupu.
Kazuistika
Pacientka, 82 let, byla přivezena RZP pro bolesti břicha s poruchou pasáže trvající 24 hodin.
V osobní anamnéze hypertenze, DM 2. typu na konvenčním inzulinovém režimu, cholecystolitiáza, stp. ERCP s EPT pro cholangoitidu, chron. ICHS, stp. IM s opakovanou aplikací stentů do r. circumflexus a. coronariae l.dx., opakovaně tranzitorní ischemická ataka a synkopa bez objasnění příčiny. Klinicky obraz ileózního stavu potvrzen zobrazovacími metodami (RTG, UZ). Laboratoř bez významné patologie. Bylo doplněno CT vyšetření (p.o. a i.v. kontrast) k ozřejmění příčiny ileózního stavu s nálezem dilatace kliček tenkého i tlustého střeva s hladinkami s pneumatózou stěny žaludku a tenkého střeva a plynem v portálním řečišti (Obr. 1 a), b). V arteriální fázi patrná kontrastní náplň a. mesenterica superior (AMS) a jejích hlavních odstupujících větví. Provedena akutní operace s nálezem nekrózy střeva v rozsahu jejunum-cékum bez jasné hranice, maximum změn na ileu, bez evidentní mechanické překážky. Pulzace AMS hmatné do periferie. Jako pokus o život zachraňující výkon byla provedena resekce tenkého střeva s ponecháním 100 cm proximálního jejuna, ileocekální resekce a konstruována jejuno-ascendento anastomóza koncem ke straně. Definitivní histologie: preparát jejunum – cékum submukóza překrvena, sliznice ložiskově až nekrotická, ostatní vrstvy střevní stěny vitální. 4. pooperační den pro zhoršení klinického stavu pacientky provedeno kontrolní kontrastní CT břicha s překvapivím nálezem: parciální regresí plynné náplně v portálním řečišti a úplnou regresí plynné náplně ve stěně žaludku a zbylých tenkých kliček v horní mezenterické žíle (Obr. 2). CT vyšetření neobjasnilo zhoršení klinického stavu, proto tentýž den second look revize – střevo vitální, anastomóza suficientní, pulzace AMS hmatné. Pooperační průběh byl komplikován 13. den masivní enteroragií bez průkazu zdroje krvácení endoskopicky, proto doplněna angiografie s nálezem úniku kontrastní látky z větve AMS v oblasti anastomózy, provedena embolizace Gelasponem a coilingem (Obr. 3a), b). Dva měsíce po operaci pacientka již v domácím prostředí se subjektivně dobrou kvalitou života, se syndromem krátkého střeva (3–4 stolice/den) na kombinované výživě – perorálně diabetická dieta a parenterální výživa 1000 ml na noc.
Obr. 1a)b): Vstupní CT vyšetření břicha: Vzduch v horní mezenterické žíle (velká šipka), pnematoza střevní stěny a plyn ve stěně žaludku (malá šipka) Fig. 1a)b): Admission abdominal CT scan: Gas in the upper mesenteric vein (large arrow), pneumatosis intestinalis and gas in the gastric wall (small arrow) 
1. CT vyšetření břicha: 4. pooperační den – regrese plynu v portálním řečišti, absence plynu v horní mezenterické žíle a ve stěně žaludku Fig. 2: Abdominal CT scan: 4<sup>th</sup> post-operative day – regression of gas in portal veins and gas absence in the upper mesenteric vein and the gastric wall 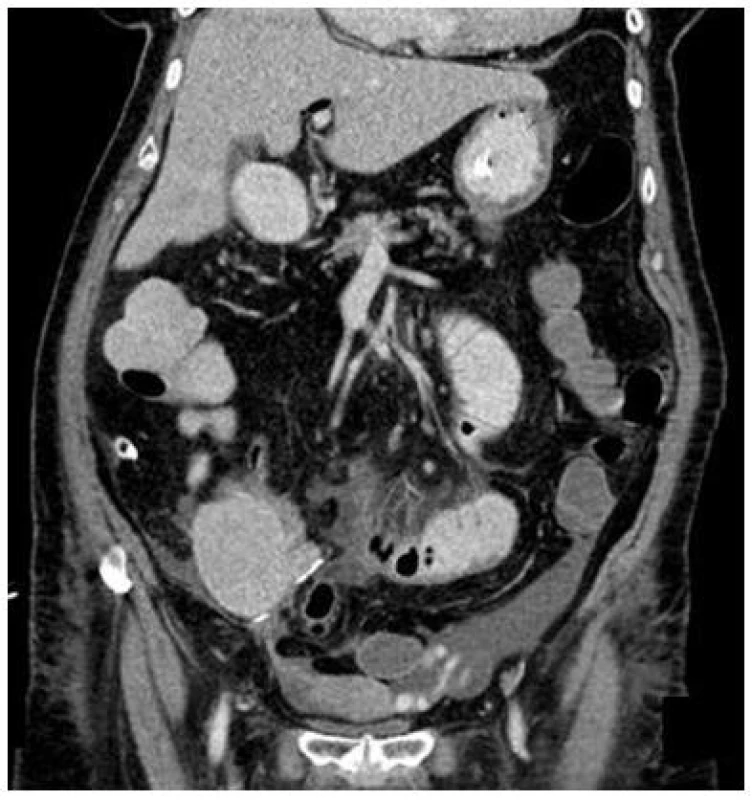
Obr. 3: Angiografie: a) únik kontrastní látky z větve horní mesenterické tepny (šipka); b) coiling a embolizace Gelasponem. Fig. 3: Angiography: a) contrast agent leak from the upper mesenteric artery (arrow); b) gelaspon emboli and metallic coils 
Diskuze
Akutní střevní ischemie je náhlou příhodou břišní s letalitou 75–90 % [3]. Je způsobená nedostatečným průtokem krve do nebo ze střeva. Náhlé přerušení krevního toku do a. mesenterica superior je nejčastěji vyvoláno embolizací (v 50 %), méně často trombózou v terénu ateromatózně poškozených mezenteriálních tepen nebo jejich disekcí. Neokluzivní intestinální ischemie odpovídá za 20–30 % akutních intestinálních ischemií, k ischemii zde vede hypovolemie nebo kardiogenní šok [2].
Z hlediska postižení střevní stěny se dělí do tří stadií [16]: Stadium I – ischemické léze jsou omezené na sliznici a jsou reverzibilní (reverzibilní ischemická enteritida), stadium II – nekróza sliznice a submukózy, může vést k fibrotickým strikturám Stadium III – celá střevní stěna je nekrotická. Střevní ischemie vede k porušení slizniční bariéry a v kombinaci s distenzí kliček a produkcí plynu bakteriemi vede k úniku střevního plynu do mezenteriálniho žilního řečiště. CT nález PVG je v 70 % způsoben právě střevní ischemii [1] a v kombinaci s přítomností plynu transmurálně je silným prediktivním faktorem pro ischemické postižení střeva [9]. Ale i jiné příčiny jsou možné – divertikulitida [14], ulcerózní kolitida, Crohnova nemoc, gastropareza po úrazu, chemoterapie [5] a další [1,13,17,19].
Vzhledem k anamnéze pacientky (synkopy, tranzitorní ischemické ataky), CT nálezu PVG a PI, peroperačnímu a histologickému nálezu se domníváme, že pacientka měla neokluzní střevní ischemii ve II. stadiu postižení střevní stěny (i když makroskopicky se jevilo postižení horší). Otázkou zůstává, jak rozsáhlý výkon u ileózní pacientky se střevní ischemii při makroskopicky nejednoznačné hranici bylo potřeba provést? Obecně platí, že v případě diagnostiky PVG s podezřením na střevní ischemie je indikován „agresivní“ přístup – urgentní laparotomie s resekcí nekrotického střeva [2,4,9,11]. K peroperačnímu ověření vitality střevní stěny lze použít metodu fluorescence pomocí intravenózně aplikovaného fluoresceinu, který má v kombinaci s ultrafialovým světlem za následek světelnou fluorescenci vitálních tkání. U operace by měl být přítomen nejzkušenější chirurg ve službě.
V případě embolizace nebo trombózy AMS by měl operaci předcházet pokus o endovaskulární rekanalizaci.
Závěr
Současný výskyt plynu v portálním žilním řečišti a pneumatóza střevní stěny je silným prediktivním faktorem pro střevní ischemii. V diagnostice je klíčové kontrastní CT vyšetření. V případě okluzní intestinální ischemie radiologická intervence předchází urgentní chirurgickou revizi.
MUDr. Mgr. Jan Zajak
III. chirurgická klinika 1. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: jan.zajak@fnmotol.cz
Sources
1. Abboud B, Hachem JE, Yazbeck T, Doumit C. Hepatic portal venous gas: Physiopathology, etiology, prognosis and treatment. World J Gastroenterol 2009;(15),29 : 3585–3590.
2. Daněk T, Janoušek R, Havlíček K, Spitzer D. Plyn v portálním a mezenteriálním venózním řečišti při cévním ileu. Rozhl Chir 2006;(85),1 : 51–53.
3. Chirica M, Scatton O. Air in the portal venous system: radiologic differential diagnosis and etiology-specific treatment. J Chir (Paris) 2006;143 : 141–147.
4. Kinoshita H, Shinozaki M, Tanimura H, Umemoto Y, Sakaguchi S, Takifuji K, Kawasaki S, Hayashi H, Yamaue H. Clinical features and management of hepatic portal venous gas: four case reports and cumulative review of the literature. Arch Surg 2001;136 : 1410–1414.
5. Kung D, Ruan DT, Chan RK, Ericsson ML, Saund MS. Pneumatosis intestinalis and portal venous gas without bowel ischemia in a patient treated with irinotecan and cisplatin. Dig Dis Sci 2008;53 : 217–219.
6. Lai WH, Hwang TL, Chen HW. Portomesenteric venous gas in acute bowel ischemia: report of a case. Surg Today 2008; (38),7 : 656–660.
7. Liebman PR, Patten MT, Manny J, Benfield JR, Hechtman HB. Hepatic-portal venous gas in adults: etiology, pathophysiology and clinical significance. Ann Surg 1978;187 : 281–287.
8. Mírka H, Ferda J, Koudelová J, Skála V, Klečka J, Novák P, Mukenšnábl P. Plyn v portálním řečišti – příčiny, diagnostika a klinický význam. Čes Radiol 2002;56 : 344–348.
9. Morris MS, Gee AC, Cho SD, Limbaugh K, Underwood S, Ham B, Schreiber MA. Management and outcome of pneumatosis intestinalis. Am J Surg 2008;195 : 679–682.
10. Naguib N, Mekhail P, Gupta V, Naguib N, Masoud A. Portal venous gas and pneumatosis intestinalis; radiologic signs with wide range of significance in surgery. J Surg Educ 2012;(69),1 : 47–51.
11. Nelson AL, Millington M T, Sahani D, Chung RT, Bauer Ch, Hertl M, Warshaw AL, Conrad C. Hepatic Portal Venous Gas. The ABCs of Management. Arch Surg 2009;(144),6 : 575–581.
12. Paran H, Epstein T, Gutman M, Shapiro Feinberg M, Zissin R. Mesenteric and portal vein gas: computerized tomography findings and clinical significance. Dig Surg 2003;(20),2 : 127–132.
13. Park HC, Lee WS, Joo SY, Park SY, Joo YE, Kim HS, Choi SK, Rew JS. Hepatic portal venous gas associated with acute pancreatitis: reports of two cases and review of literature. Korean J Gastroenterol 2007;50 : 131–135.
14. Sellner F, Sobhian B, Baur M, Sellner S, Horvath B, Mostegel M, Karner J, Staettner S. Intermittent hepatic portal vein gas complicating diverticulitis – a case report and literature review. Int J Colorectal Dis 2007;22 : 1395–1399.
15. Schulze CG, Blum U, Haag K. Hepatic portal venous gas: imaging modalities and clinical significance. Acta Radiol 1995;(36),4 : 377–380.
16. Wiesner W, Khurana B, Ji H, Ros PR. CT of acute bowel ischemia. Radiology 2003;226 : 635–650.
17. Wiesner W, Mortele KJ, Glickman JN, Ji H, Ros PR. Portal-venous gas unrelated to mesenteric ischemia. Eur Radiol 2002;(12),6 : 1432–1437.
18. Wiesner W, Mortele KJ, Glickman JN, Ji H, Ros PR. Pneumatosis intestinalis and portomesenteric venous gas in intestinal ischemia: correlation of CT findings with severity of ischemia and clinical outcome. AJR Am J Roentgenol 2001;(177),6 : 1319–1323.
19. Yale CE, Balish E, Wu JP. The bacterial etiology of pneumatosis cystoides intestinalis. Arch Surg 1974;(109),1 : 89–94.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2013 Issue 3-
All articles in this issue
- History of thoracic surgery: since the early 20th century to the sixties
- 3D endorectal sonography in the diagnosis of periproctal fistulas
- The effect of age, alcohol intoxication and type of brain injury on the prognosis of patients operated on for craniocerebral trauma
- Stabilisation of the dislocated acromioclavicular joint and lateral fractures of the clavicle using a hook plate
- Pneumatosis of the intestinal wall and portal venous gas
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pneumatosis of the intestinal wall and portal venous gas
- Stabilisation of the dislocated acromioclavicular joint and lateral fractures of the clavicle using a hook plate
- 3D endorectal sonography in the diagnosis of periproctal fistulas
- History of thoracic surgery: since the early 20th century to the sixties
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

