-
Medical journals
- Career
Kikuchiho-Fujimotova choroba
(histiocytárna nekrotizujúca lymfadenitída)
Authors: Gramantíková Z. 1; Abusultan M. 1; Beňo J. 1; Hajtman A. 2
Authors‘ workplace: ORL oddelenie, Nemocnica s poliklinikou Prievidza so sídlom v Bojniciach 1; Klinika ORL a ChHaK JLF UK a UN Martin 2
Published in: Otorinolaryngol Foniatr, 70, 2021, No. 1, pp. 27-31.
Category: Case Reports
doi: https://doi.org/10.48095/ccorl202127Overview
Kikuchiho-Fujimotova choroba, známa tiež ako histiocytárna nekrotizujúca lymfadenitída, je vzácna idiopatická príčina lymfonodopatie. Typicky sa prejavuje bolestivou cervikálnou lymfadenopatiou, horúčkou, menej často nočným potením, chudnutím. Ochorenie častejšie postihuje mladé ázijské ženy, niekoľko pacientov bolo opísaných aj v európskej populácii. V článku referujeme o 19-ročnej Slovenke so symptómami bolestivej ľavostrannej krčnej lymfonodopatie nereagujúcej na liečbu, u ktorej sme realizovali excíziu tkaniva z najväčšej uzliny. Histopatologicky bol potvrdený nález nekrotizujúcej lymfadenitídy najpravdepodobnejšie Kikuchiho-Fujimotovej choroby. Niekoľko mesiacov po stanovení diagnózy nemala pacientka žiadne symptómy choroby, lymfatické uzliny na krku mala fyziologickej veľkosti.
Klíčová slova:
Kikuchiho-Fujimotova choroba – nekrotizujúca histiocytóza – lymfonodopatia
Úvod
Jednou z možných príčin zväčšenia lymfatických uzlín krku môže byť aj Kikuchiho-Fujimotova choroba. Je to zriedkavé benígne ochorenie zvyčajne so spontánnym priebehom, ktoré svojou symptomatológiou môže pripomínať akútne zápalové lymfadenitídy a malígne lymfoproliferatívne ochorenia, preto je nevyhnutná jeho správna diagnostika potvrdená histopatologickým vyšetrením. V práci opisujeme prípad mladej pacientky s pretrvávajúcou lymfadenopatiou krku vľavo, u ktorej bola histologicky potvrdená diagnóza histiocytárnej nekrotizujúcej lymfadenitídy.
Kazuistika
Pacientka (19 rokov) hospitalizovaná na ORL oddelení Nemocnice s poliklinikou Prievidza s bolestivou cervikálnou lymfadenopatiou a subfebríliami do 37,6 °C trvajúcimi 2 týždne. Pred prijatím do nemocnice bola pre tieto ťažkosti liečená obvodným lekárom perorálnym penicilínom, jej zdravotný stav sa nezlepšil. Chorá nemala prehĺtacie ani dýchacie ťažkosti. Klinickým vyšetrením zistené viaceré zväčšené, tuhé a pohyblivé lymfatické uzliny pozdĺž m. sternocleidomastoideus vľavo, ultrasonografickým vyšetrením zistené, že najväčšia uzlina mala veľkosť 22 × 10 mm. Na krku vpravo bola zväčšená jedna uzlina v submandibulárnej oblasti veľkosti 25 × 8 mm. RTG vyšetrenie hrudníka neukázalo patologický nález ani rozšírenie mediastina alebo ďalšiu lymfonodopatiu. Doplnené ultrasonografické vyšetrenie brucha neozrejmilo lymfadenopatiuu, event. organomegáliu. Provedeno CT vyšetrenie krku (obr. 1–3). Vyšetrenie krvných laboratórnych parametrov ukázalo miernu neutropéniu, ľahkú hypochrómnu anémiu a hypoprotrombinémiu, hranične zvýšené ASLO 363 IU/ l, CRP 7,9 mg/ l, výsledky pečeňových a obličkových funkcií boli vo fyziologickom rozmedzí. Mikrobiologické vyšetrenie výteru z tonzíl konštatovalo bežnú bakteriálnu flóru, sérologické vyšetrenia protilátok IgM proti cytomegalovírusu, Epstein-Barrovej vírusu, brucelle a toxoplazme, Treponema pallidum, HbsAg (antigén vírusu hepatitídy B), RRR (rýchla reagínová reakcia) a HIV (vírus ľudskej imunitnej nedostatočnosti) boli negatívne. Na základe odporučenia infektológa bola pacientke aplikovaná parenterálna antibiotická širokospektrálna liečba, ale krčná lymfonodopatia pretrvávala. Aj preto bola realizovaná excízia z lymfatickej uzliny krku vľavo. Histopatologickým vyšetrením potvrdená nekrotizujúca histiocytová lymfadenitída favorizovaná ako Kikuchiho-Fujimotova choroba, bez primárnej alebo sekundárnej malignity (obr. 4–6). V ďalšom priebehu ochorenia sa pacientke postupne zmenšovali postihnuté lymfatické uzliny. Po asi štyroch týždňoch došlo k výraznej objemovej redukcii zväčšených lymfatických uzlín.
Image 1. CT sken krku odhaľuje zväčšené lymfatické uzliny pozdĺž m. sternocleidomastoideus vľavo, s najväčšom uzlinou veľkosti 22 × 10 mm (3D rekonštrukcia).
Fig. 1. CT scan of the neck reveals enlarged lymph nodes along the sternocleidomastoid muscle on the left, with the largest node measuring 22 × 10 mm (3D reconstruction).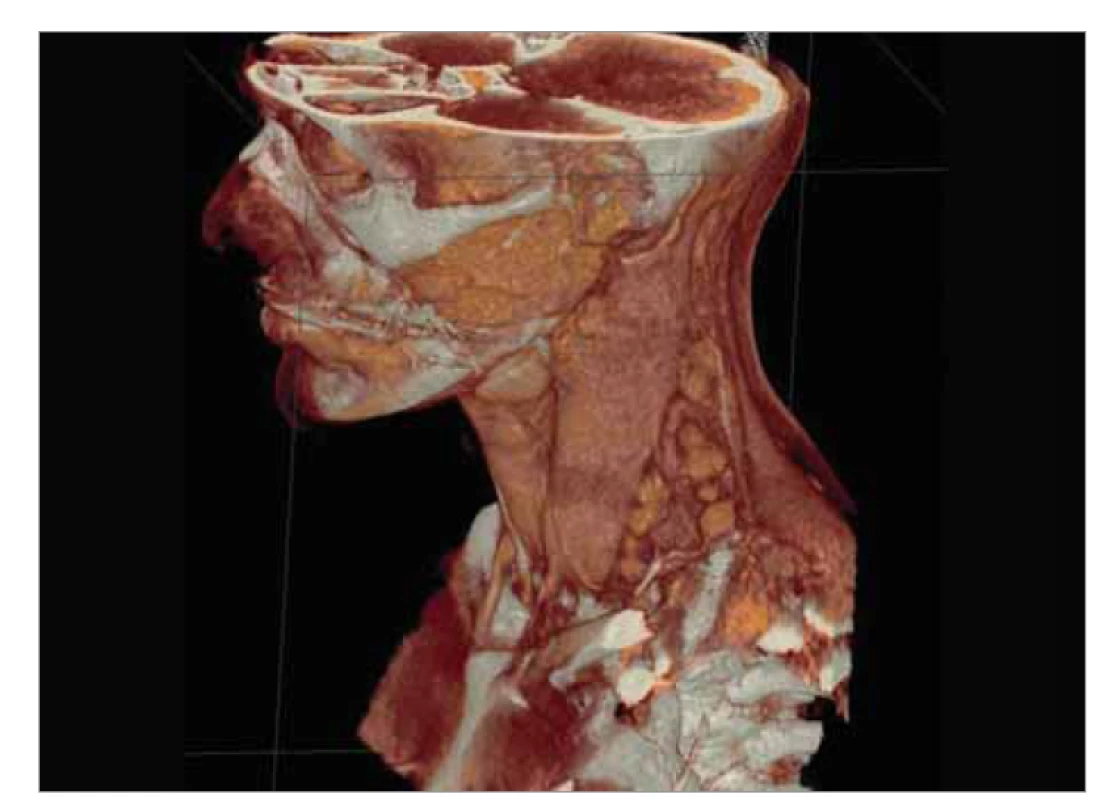
Image 2. CT sken krku odhaľuje zväčšené lymfatické uzliny pozdĺž m. sternocleidomastoideus vľavo (koronárny rez).
Fig. 2. A CT scan of the neck reveals enlarged lymph nodes along the left sternocleidomastoid muscle (coronary incision).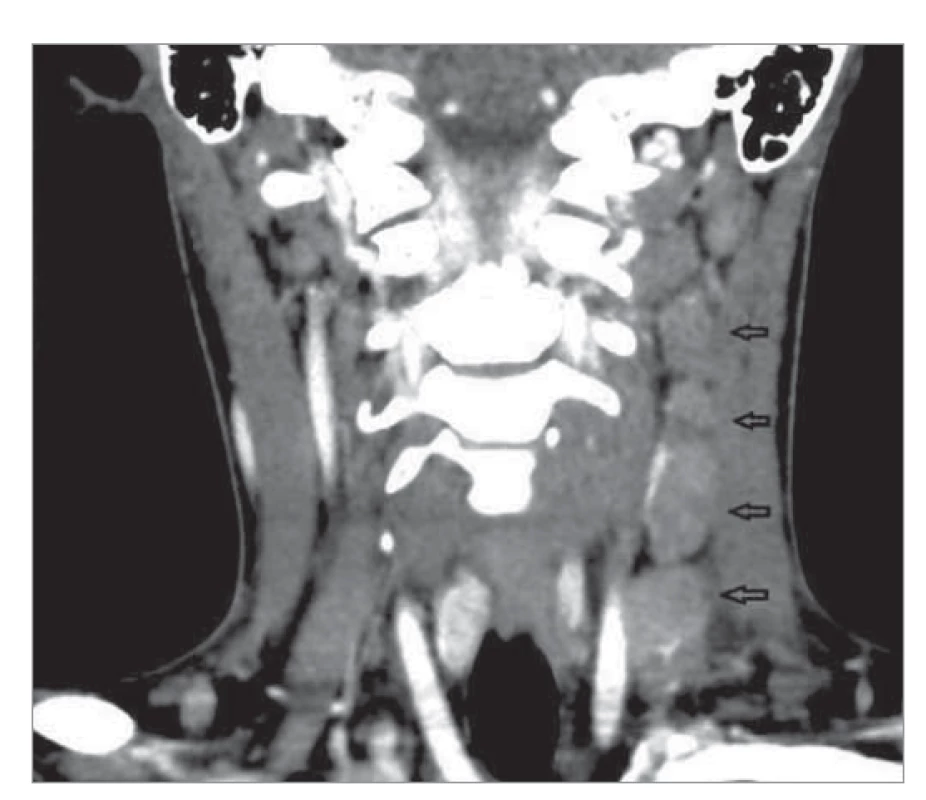
Image 3. CT sken krku odhaľuje zväčšené lymfatické uzliny pozdĺž m. sternocleidomastoideus vľavo (sagitálny rez).
Fig. 3. A CT scan of the neck reveals enlarged lymph nodes along the left sternocleidomastoid muscle (sagittal section).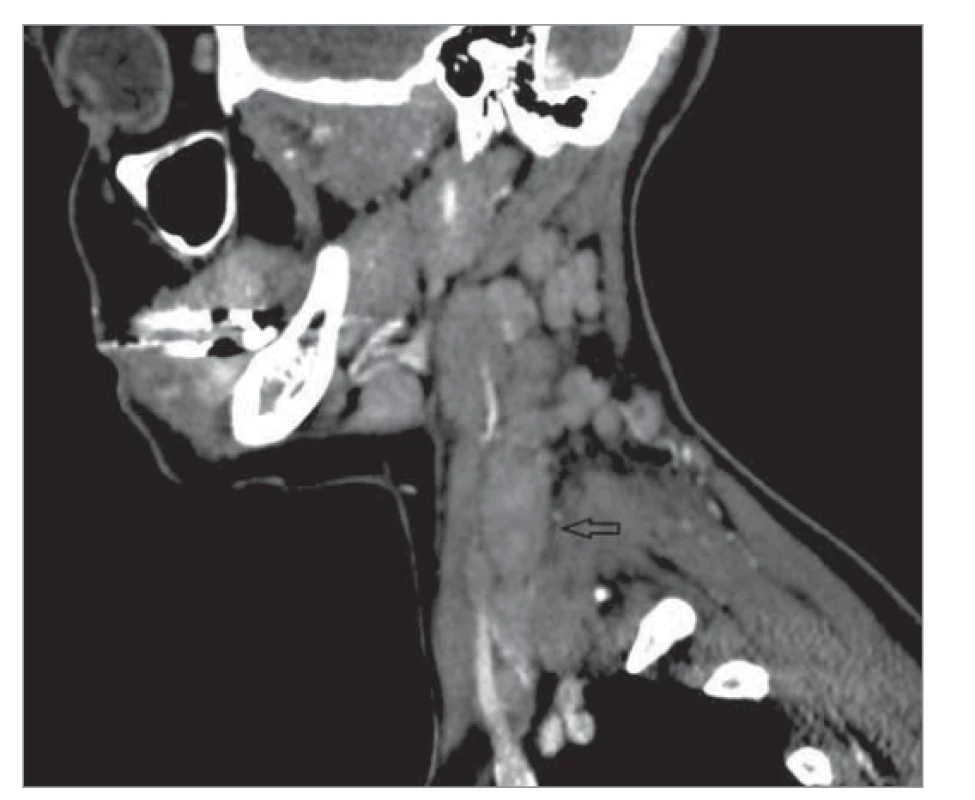
Image 4. Histomorfologický obraz lymfatického tkaniva s nekrotizujúcou lymfocytohistiocytovou bunkovou populáciou (farbené hematoxilínom eozínom, zväčšenie pri obj. 10).
Fig. 4. Histomorphological image of lymphoid tissue with necrotizing lymphocytic histiocyte cell population (stained with hematoxylin eosin, magnification at volume 10).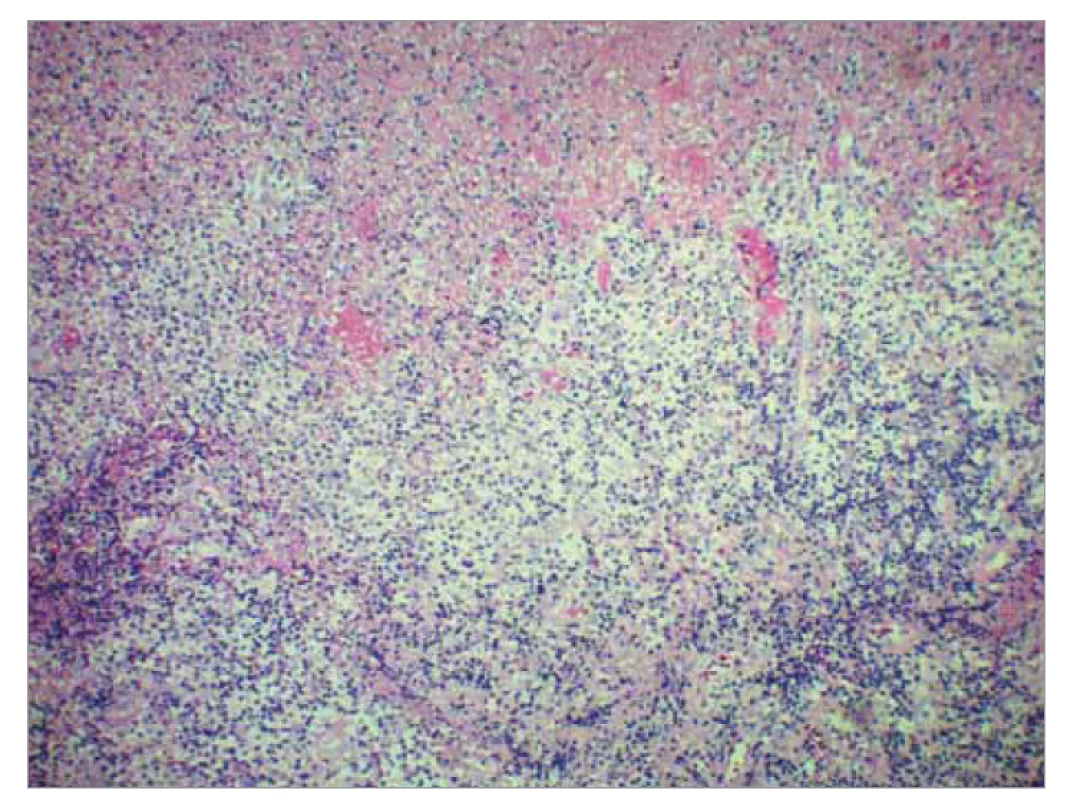
Image 5. Nekróza tkaniva uzliny so zastúpením lymfocytov, početných histiocytov a neutofi lov vo väčšom priblížení (farbené hematoxilínom eozínom, zväčšenie pri obj. 40).
Fig. 5. Necrosis of nodal tissue with a representation of lymphocytes, numerous histiocytes and neutrophils in a larger approximation (stained with hematoxylin eosin, magnification at volume 40).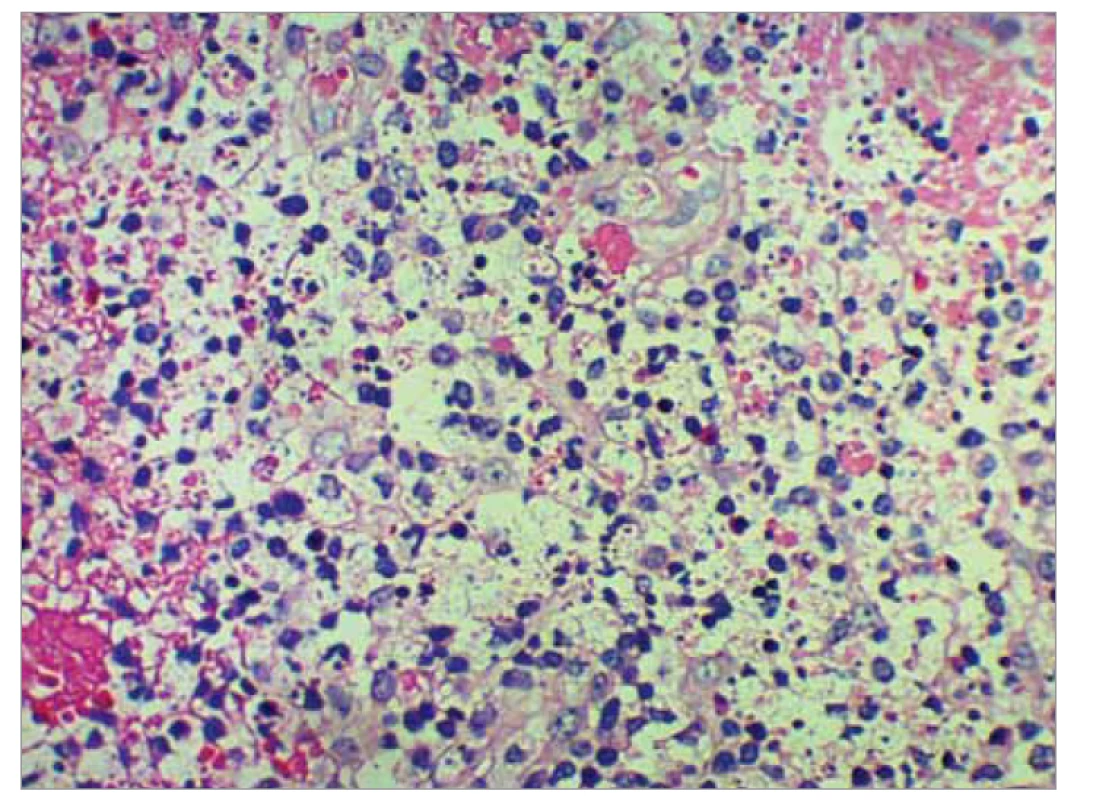
Image 6. Obraz nekrózy imunohistochemickou metódou CD-68 (zväčšenie pri obj. 10).
Fig. 6. Image of necrosis by immunohistochemical method CD-68 (magnification at volume 10).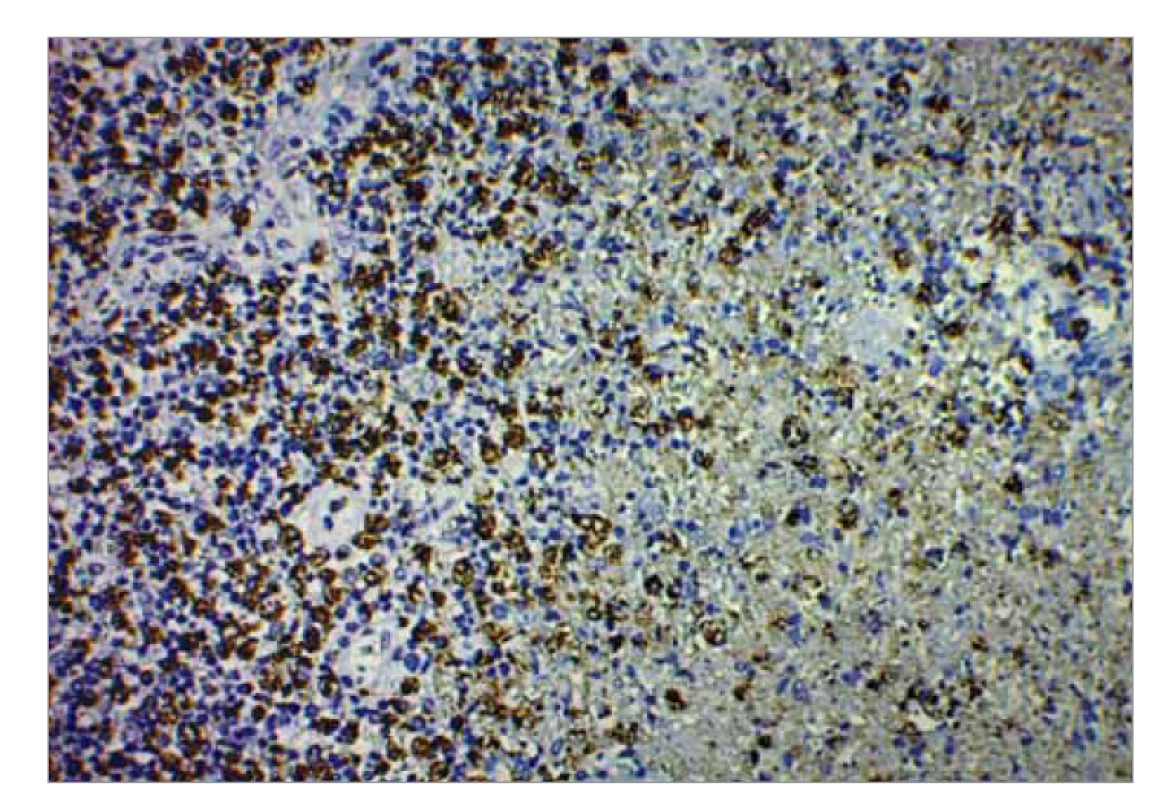
Diskusia
Kikuchiho-Fujimotova choroba bola prvýkrát opísaná v roku 1972 v Japonsku simultánne autormi Kikuchi a Fujimoto et al., ktorí nezávisle od seba prezentovali dvoch pacientov s lymfadenitídou a proliferáciou retikulárnych buniek s nukleárnym detritom a fagocytmi [1, 2]. Pôvodne sa uvažovalo, že choroba sa vyskytuje len vo východnej Ázii, ale postupne sa začali objavovať pacienti aj v Európe a Amerike. Prvé ochorenia v Európe zaznamenali v roku 1982 Pileri et al. [3], krátko na to bola choroba diagnostikovaná vo Veľkej Británii a v Amerike [4, 5]. V Českej republike ochorenie opísali Olejárová et al. v roku 2004 [6].
Etiológia tohto ochorenia nie je doposiaľ známa. Sú opisované infekcie vírusmi EBV (Epstein-Barrovej vírus), HIV (vírus ľudskej imunitnej nedostatočnosti), herpes vírusmi 6 a 8, parvovírusom B19 a uvažuje sa aj o možnej bakteriálnej etiológii – toxoplazma, Yersinia enterocolica, bartonella, brucella. Ich spojitosť s ochorením však doteraz nebola dokázaná, podobne ako v prípade našej pacientky [7–9].
Patogenéza Kikuchiho-Fujimotovy choroby rovnako nie je úplne objasnená. Predpokladá sa primárna aktivácia T-lymfocytov a histiocytov, následne ich nekróza.
Ide o chorobu s benígnym priebehom, klinický obraz však zvyčajne býva dramatický a môže pripomínať infekčné, autoimunitné alebo malígne systémové ochorenie.
Charakteristickými prejavmi ochorenia je akútna či subakútna lymfadenopatia (najčastejšie cervikálna), nebolestivá, prípadne mierne bolestivá, môže byť sprevádzaná príznakmi zápalu dýchacích orgánov, zvýšenou telesnou teplotou, horúčkami, nočným potením, slabosťou, kožným exantémom. Boli opísané aj menej bežné prejavy ako artralgia, úbytok hmotnosti, hnačka, nechutenstvo, nauzea, zvracanie, hepatosplenomegália. Chorý má zvýšenú sedimentáciu, neutropéniu, niekedy lymfocytózu s atypickými lymfocytmi v periférnej krvi [7, 10–12]. Naša pacientka sa podobne prezentovala subakútnymi ťažkosťami charakteru bolestivej cervikálnej lymfadenopatie vľavo a subfebríliami do 37,6 °C v trvaní dvoch týždnov, laboratórne prítomná mierna neutropénia, ľahká anémia a hypoprotrombinémia, hranične zvýšené ASLO a CRP.
Najčastejšími pacientami sú mladí ľudia vo veku 20–30 rokov, s miernou predominanciou žien [13], čo sa potvrdilo aj u našej chorej. Priebeh ochorenia je zväčša benígny a spontánne ustupujúci, zvyčajne v rozmedzí niekoľkých týždňov až šiestich mesiacov od začiatku symptómov. Mortalita je extrémne zriedkavá, spôsobená hepatálnym, respiračným alebo kardiálnym zlyhaním [7, 14]. V prípade opisovanej pacientky išlo rovnako o benígny priebeh so zmenšením lymfatických uzlín v priebehu 4 týždňov.
Diagnóza je stanovená histopatologickým vyšetrením postihnutej uzliny, pri ktorom sa dokáže nekrotizujúca lézia v parakortexe, prípadne až s postihnutím väčšiny tkaniva uzliny. Nápadné je chýbanie neutrofilov a minimálne zastúpenie plazmatických buniek. Zistia sa však makrofágy, aktivované T-lymfocyty a plazmocytoidné monocyty. Aktivované T-lymfocyty sú mitoticky aktívne, a tým pripomínajú obraz lymfómu. Kuo et al. rozdelili morfologické nález do 3 skupín, ktoré by mohli zodpovedať časovému vývoju ochorenia. Ide o proliferačný typ s blastickým infiltrátom a apoptotickým rozpadom bez nekrózy, nekrotizujúci typ a xantomatózny typ s prevahou makrofágov [7].
Ochorenie zvyčajne nereaguje na štandardnú antibiotickú liečbu, jeho priebeh je väčšinou benígny a spontánne ustupujúci. Terapia je symptomatická, používajú sa protizápalové lieky, niekedy v kombinácii s kortikosteroidmi [15]. U našej pacientky sa ani po aplikácii kombinovanej antibiotickej liečby stav nezlepšil, bolesť bola tlmená analgetikami, ťažkosti po excizionálnej biopsii z uzliny spontánne ustúpili v priebehu štyroch týždňov.
Záver
Napriek zriedkavej incidencii Kikuchiho-Fujimotovej choroby je potrebné na ňu myslieť v diferenciálnej diagnostike lymfonodopatie najmä cervikálnej oblasti.
U pacientov, ktorí majú lymfonodopatiu lokalizovanú prevažne v oblasti krku, je potrebné diferenciálno-diagnosticky uvažovať okrem nenádorových, nádorových, zápalových lymfoproliferatívnych, úrazových a vývojových chorôb aj o pomerne zriedkavej dramaticky vyzerajúcej, avšak benígnej Kikuchiho-Fujimotovej chorobe.
Čestné prehlásenie
Čestne prehlasujem, že s súvislosti s témou, vznikom a publikáciou tohto článku nie som v strete záujmov a vznik ani publikácia článku nebola podporená žiadnou farmaceutickou firmou. Toto prehlásenie sa týka všetkých spoluautorov.
Prijato k recenzii: 11. 10. 2020
Prijato do tlače: 27. 10. 2020
MU Dr. Zuzana Gramantíková
ORL oddelenie
NsP Prievidza so sídlom v Bojniciach
Nemocničná 2
972 01 Bojnice
Sources
1. Fujimoto Y, Kozima Y. Cervical subacute necrotizing lymphadenitis: a new clinicopathologic entity. Naika 1972; 20 : 920–927.
2. Kikuchi M. Lymphadenitis showing focal reticulum cell hyperplasia with nuclear debris and phagocytes: a clinicopathological study. Acta Haematol Jpn 1972; 35 : 379–380.
3. Pileri S, Kikuchi M, Helbron D et al. Histiocytic necrotizing lymphadenitis without granulocytic infiltration. Virchows Arch A Pathol Anat Histol 1982; 395(3): 257–271. Doi: 10.1007/ BF00429352.
4. Ali MH, Horton LW. Necrotising lymphadenitis without granulocytic infiltration (Kikuchi‘s disease). J Clin Pathol 1985; 38(11): 1252–1257. Doi: 10.1136/ jcp.38.11.1252.
5. Turner RR, Martin J, Dorfman RF. Necrotizing lymphadenitis. A study of 30 cases. Am J Surg Pathol 1983; 7(2): 115–123.
6. Olejárová M, Campr V, Pavelka K. Kikuchi-Fujimoto disease (histiocytic necrotizing lymphadenitis). Case study and a literature review. Vnitr Lek 2004; 50(10): 786–792.
7. Kodet R, Campr V, Kalinová M et al. Histiocytární nekrotizující lymfadenitida / Kikuchiho-Fujimotova choroba (HNL/ K-F) a její diferenciální diagnostika: analýza 19 případů. Cesk Patol 2012; 48(4): 198–206.
8. Sousa Ade A, Soares JM, Sa Santos MH et al. Kikuchi-Fujimoto disease: three case reports. Sao Paulo Med J 2010; 128(4): 232–235. Doi: 10.1590/ s1516-31802010000400011.
9. Zhang WP, Wang JH, Wang WQ et al. An association between parvovirus B19 and Kikuchi-Fujimoto disease. Viral Immunol 2007; 20(3): 421–428. Doi: 10.1089/ vim.2006.0098
10. Dorfman RF, Berry GJ. Kikuchi‘s histiocytic necrotizing lymphadenitis: an analysis of 108 cases with emphasis on differential diagnosis. Semin Diagn Pathol 1988; 5(4): 329–345.
11. Chamulak GA, Brynes RK, Nathwani BN. Kikuchi-Fujimoto disease mimicking malignant lymphoma. Am J Surg Pathol 1990; 14(6): 514–523. Doi: 10.1097/ 00000478-199006000-00 002.
12. Rudniki C, Kessler E, Zarfati M et al. Kikuchi‘s necrotizing lymphadenitis: a cause of fever of unknown origin and splenomegaly. Acta Haematol 1988; 79(2): 99–102. Doi: 10.1159/ 000205730.
13. Jun-Fen F, Chun-Lin W, Li L et al. Kikuchi-Fujimoto disease manifesting as recurrent thrombocytopenia and Mobitz type II atrioventricular block in a 7-year-old girl: a case report and analysis of 138 Chinese childhood Kikuchi-Fujimoto cases with 10 years of follow-up in 97 patients. Acta Paediatr 2007; 96(12): 1844–1847. Doi: 10.1111/ j.1651-2227.2007.00523.x.
14. Rahman M, Muktadir G, Ahmed SK. Kikuchi‘s Disease: A Case Report. Faridpur Med Coll J 2014; 8(2): 96–98. Doi: 10.3329/ fmcj.v8i2.20395.
15. Jang YJ, Park KH, Seok HJ. Management of Kikuchi‘s disease using glucocorticoid. J Laryngol Otol 2000; 114(9): 709–711. Doi: 10.1258/ 0022215001906561.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2021 Issue 1-
All articles in this issue
- EDITORIAL
- Use of PET/ CT in diagnostics of distant metastasis and secondary malignancies in head and neck oncology
- Draf 3-type frontal sinusotomy as a part of revision procedures in patients with recurrent nasal polyps
- The classification of tympanomastoid surgery for cholesteatoma by the new SAMEO-ATO system in clinical practice
- Temporal bone meningioma
- Narrow band imaging and autofl uorescence in orofaryngeal carcinoma diagnostics
-
Stickler syndrome in the Czech Republic:
phenotypic variability and genetic heterogeneity - Consensus recommendations from the Czech Head and Neck Cancer Cooperative Group (2019): definition of surgical margins status, neck dissection reporting, and HPV/ p16 status assessment
- Opustil nás prim. MUDr. Jiří Rutar
- Vzpomínka na emeritního primáře MUDr. Darko Klobučara
-
Kikuchiho-Fujimotova choroba
(histiocytárna nekrotizujúca lymfadenitída)
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue-
Stickler syndrome in the Czech Republic:
phenotypic variability and genetic heterogeneity -
Kikuchiho-Fujimotova choroba
(histiocytárna nekrotizujúca lymfadenitída) - Temporal bone meningioma
- The classification of tympanomastoid surgery for cholesteatoma by the new SAMEO-ATO system in clinical practice
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

