-
Medical journals
- Career
Faktory ovlivňující přítomnost varixů a varikózního krvácení u pacientů s jaterní cirhózou
Authors: L. Husová 1; P. Husa 2; P. Ovesná 3
Authors‘ workplace: Interní gastroenterologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MU Dr. Aleš Hep, CSc. 1; Klinika infekčních chorob Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MU Dr. Petr Husa, CSc. 2; Institut biostatistiky a analýz Lékařské a Přírodovědecké fakulty MU Brno, vedoucí doc. RNDr. Ladislav Dušek, Ph. D. 3
Published in: Vnitř Lék 2011; 57(1): 61-71
Category: Original Contributions
Overview
Cíl studie:
Cílem studie bylo nalézt neinvazivní vyšetření, které by dostatečně spolehlivě dokázaly předpovědět přítomnost varixů u pacientů s jaterní cirhózou (JC) a určit nemocné s rizikem krvácení z varixů.Soubor nemocných a metodika:
V rámci prospektivního sledování bylo 165 pacientů s alkoholickou JC, přijatých v letech 2007 – 2009 na Interní gastroenterologickou kliniku LF MU a FN Brno, rozděleno dle výskytu varixů a varikózního krvácení do 3 skupin: I. pacienti s JC a varixy bez přítomnosti krvácení z varixů (N = 50), II. pacienti s JC bez varixů, a tedy i bez krvácení z varixů (N = 51), III. pacienti s JC a varixy a s průkazem krvácením z varixů (N = 64). Statisticky byly zhodnoceny rozdíly ve výsledcích řady hematologických a biochemických parametrů, velikosti sleziny a poměrů počtu trombocytů, leukocytů a erytrocytů k velikosti sleziny.Výsledky:
Pacienti s varixy (skupiny I a III) měli oproti pacientům bez varixů (skupina II) významně větší slezinu, nižší počet trombocytů, nižší sérovou hladinu fibrinogenu, prodloužený protrombinový čas (větší INR), nižší sérovou aktivitu GGT a nižší poměr počtu erytrocytů, leukocytů i trombocytů k velikosti sleziny. Statisticky významnými faktory svědčícími pro přítomnost krvácení z varixů prezentovaném souboru byly nižší počet erytrocytů a nižší hladina hemoglobinu, což jsou očekávané důsledky krvácení, nižší sérová hladina fibrinogenu, nižší sérová aktivita ALP, nižší celková bílkovina v séru a sérový albumin, vyšší urea v séru a nižší poměr počtu leukocytů nebo erytrocytů k velikosti sleziny.Závěr:
U pacientů s JC lze zhodnocením výsledků běžných hematologických a biochemických parametrů, spolu s velikostí sleziny, s velkou pravděpodobností předpovědět existenci varixů i bez endoskopického vyšetření a určit nemocné s vysokým nebezpečím krvácení z varixů. Těmito neinvazivními metodami lze v řadě případů redukovat potřebu provedení endoskopického vyšetření, které je invazivní, často pacienty špatně tolerované a ekonomicky náročné.Klíčová slova:
jaterní cirhóza – krvácení z varixů – předpovědní faktoryÚvod
Jaterní cirhóza (JC) je často spojena s portální hypertenzí (PH). Tvorba varixů jako portosystémových spojek je jednou z hlavních komplikací syndromu PH. Z patofyziologického pohledu jsou varixy či varikózní pleteně dilatované již preexistující či nově utvářené portosystémové spojky v oblasti submukózy trávicí trubice vznikající na podkladě tlakového gradientu mezi systémovým a portálním řečištěm (portosystémový gradient – PSG). Normální hodnoty PSG se pohybují do 5 mm Hg. Při překročení této hodnoty dochází k otvírání portosystémových spojek, a to nejčastěji v oblasti distálního jícnu v povodí v. coronaria ventriculi či v oblasti žaludečního fundu v povodí vv. gastricae breves. Méně často lze kolaterály nalézt i v oblasti tenkého a tlustého střeva a rekta.
V Evropě je nejčastější příčinou PH vedoucí ke tvorbě varixů JC (zhruba 90 % nemocných). Méně častou příčinou je extrahepatální obstrukce portální žíly, obstrukce jaterních žil při Buddově-Chiariho syndromu nebo levostranná PH, nejčastěji asociovaná s chorobami pankreatu a způsobená izolovanou trombózou slezinné žíly.
V době stanovení diagnózy kompenzované JC lze endoskopicky prokázat přítomnost varixů u 30 – 40 % nemocných, v případě dekompenzované JC u téměř 2/ 3 pacientů. Pravděpodobnost rozvoje varixů v horizontu 1 roku je udávána u osob s dosud negativním nálezem v rozmezí 5 – 10 %. Odhad progrese velikosti varixů je obtížný, protože závisí na etiologii jaterního onemocnění a rychlosti progrese základní choroby [1].
Varixy se zpravidla dělí podle své lokalizace na jícnové, gastroezofageální a izolované žaludeční. Jícnové varixy (JV) jsou lokalizovány v distální třetině jícnu. Zpravidla se vyskytují u nemocných s PSG dosahujícím alespoň 10 mm Hg, přičemž nebezpečí ruptury varixu s následným krvácením se většinou objevuje až při vzestupu PSG nad 10 – 12 mm Hg [2]. Klasifikace JV dle endoskopického obrazu má velký význam, protože určuje další terapeutický postup. Nejčastější je dělení JV do 3 typů (JV 1 – 3) (tab. 1) [3].
Table 1. Třístupňová klasifikace jícnových varixů [3]. ![Třístupňová klasifikace jícnových varixů [3].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/517f77527dff9e0a092686ccb3014be2.jpeg)
JV 1–3 – jícnové varixy 1.–3. typu Žaludeční varixy lze nalézt u 5 – 33 % nemocných s PH. U nemocných s JC jsou zdrojem krvácení do horní části zažívacího traktu v 5 – 10 %. Zdrojem krvácení jsou tedy méně často, ale krvácení bývá většinou závažnější, co se týče spotřeby krevních konzerv, mortality a rizika recidivy krvácení v prvních 6 týdnech (34 – 89 %).
Žaludeční varixy představují značně nehomogenní skupinu. V současnosti je nejčastěji používána klasifikace dle Sarina, rozdělující žaludeční varixy dle jejich lokalizace a vztahu k JV. Podle této klasifikace jsou varixy přecházející z jícnu do žaludku označovány jako gastroezofageální varixy (GOV) typu 1 (GOV 1), pokud přecházejí na malé zakřivení, a GOV 2, pokud přecházejí na velké zakřivení. Pokud žaludeční varixy vztah k JV nemají, jsou označovány jako varixy izolované (IGV). Varixy typu 1 (IGV 1) je přitom lokalizovány v oblasti žaludečního fundu a IGV 2 v oblasti žaludečního antra a pyloru. Izolované žaludeční varixy (IGV 1 a 2) se často vyskytují u nemocných s levostrannou PH. Z prognostického hlediska jsou závažnějším nálezem IGV 1, které jsou zdrojem krvácení až v 78 % [4].
Pacienti s JC často podstupují endoskopické vyšetření horní části trávicího traktu. Endoskopické vyšetření je však ekonomické nákladné a představuje invazivní vyšetření, které řada nemocných špatně toleruje. S prodlužující se délkou života se v populaci zvyšuje počet pacientů s chronickými jaterními chorobami, kteří endoskopické vyšetření podstupují opakovaně, a tím se ekonomické náklady dále zvyšují. Proto je snahou nalézt neinvazivní klinické, biochemické, hematologické a ultrazvukové metody, jejichž výsledky (jednotlivě nebo v kombinaci) by uměly dostatečně přesně předpovědět existenci varixů. Největší prognostický význam byl ve většině klinických studií nalezen u parametrů přímo či nepřímo souvisejících s PH, tedy zejména snížení počtu trombocytů a splenomegalie. Ovšem trombocytopenie nemusí být způsobena u nemocných s chronickými jaterními chorobami pouze PH, ale i např. zkráceným poločasem života destiček, sníženou produkcí trombopoetinu, myelotoxickým efektem alkoholu nebo virů hepatitid. Na druhé straně je přítomnost splenomegalie u cirhotiků pravděpodobně důsledkem cévních poruch spojených s PH. Z tohoto pohledu se poměr počtu destiček k velikosti sleziny jeví jako významný ukazatel přítomnosti trombocytopenie vzniklé v důsledku hepersplenizmu při PH [5]. Zda má podobný význam i poměr leukocytů a erytrocytů k velikosti sleziny zatím není známo.
Soubor pacientů a metodika
V rámci prospektivního sledování bylo 165 pacientů s alkoholickou JC, přijatých v letech 2007 – 2009 na Interní gastroenterologickou kliniku LF MU a FN Brno, rozděleno dle výskytu varixů a varikózního krvácení do 3 skupin:
- I. pacienti s JC a varixy bez přítomnosti krvácení z varixů (N = 50),
- II. pacienti s JC bez varixů, a tedy i bez krvácení z varixů (N = 51),
- III. pacienti s JC a varixy a s průkazem krvácením z varixů (N = 64).
U všech pacientů byla zhodnocena pokročilost a závažnost jaterního procesu pomocí Childovy a Pughovy klasifikace a MELD (model for end-stage liver disease) skóre a dále byla v době přijetí stanovena řada parametrů biochemických a hematologických. U všech pacientů se hodnotil počet leukocytů, erytrocytů a trombocytů, hladina hemoglobinu a střední objem erytrocytů. Vzhledem k syntéze koagulačních faktorů v játrech má zásadní význam při hodnocení poruchy proteosyntetických funkcí u cirhotiků stanovení protrombinového času (Quickova testu), který se v současnosti vyjadřuje většinou ve formě poměru výsledku pacienta k hodnotě referenční (INR – International Normalized Ratio), a fibrinogenu. Z biochemických parametrů byly jako obecně významné zvoleny parametry dobře korespondující s aktivitou a pokročilostí jaterního procesu: bilirubin, ALT (alaninaminotransferáza), AST (aspartátaminotransferáza), GGT (gama-glutamyltransferáza) a ALP (alkalická fosfatáza). K posouzení proteosyntetické schopnosti jater sloužily sérové hladiny albuminu a celkových bílkovin. Vzhledem k tomu, že v pokročilých fázích jaterní cirhózy bývá významně porušena i funkce ledvin (hepatorenální syndrom), byla u všech nemocných stanovena i urea a kreatinin v séru.
U všech pacientů bylo provedeno ultrazvukové vyšetření orgánů dutiny břišní a stanovena maximální bipolární velikost sleziny. U všech pacientů byly vypočítány poměry počtu všech krevních elementů k velikosti sleziny a výsledky mezi jednotlivými skupinami pacientů (I – III) srovnány.
Cíle, testované hypotézy
Cílem studie bylo srovnání sledovaných klinických a laboratorních parametrů mezi pacienty ze skupin I, II a III a posouzení jejich možného vlivu na vznik varixů, resp. vznik varikózního krvácení.
Metodika statistického hodnocení
Normalita dat byla testována Kolmogorov - Smirnov testem. Vzhledem k zešikmenému rozdělení většiny proměnných byly k analýze použity standardní neparametrické metody. Pro popis spojitých proměnných byly použity popisné statistiky: průměr, medián, minimum, maximum a percentily. Srovnání spojitých proměnných bylo provedeno Kruskal - Wallis testem pro více nezávislých výběrů a Mann-Whitney testem pro 2 nezávislé výběry. Srovnání rozdílu v četnostech dvou kategoriálních proměnných bylo provedeno ML χ2 testem. Zvolená hladina významnosti testu α je rovna 0,05. U provedených testů nebyla uvažována korekce na násobné testování.
Výsledky
Obecné charakteristiky pacientů v jednotlivých skupinách
Základní charakteristiky pacientů zařazených do skupin I – III jsou uvedeny v tab. 2 – 5.
Rozdělení 165 sledovaných pacientů do 3 definovaných skupin (I – III) bylo rovnoměrné. Zastoupení mužů bylo častější ve skupině III než I a žen naopak častěji ve skupinách I a II na úkor skupiny III (v té bylo pouze 25 % celkového počtu žen ve srovnání s 45 % mužů – tab. 2).
Table 2. Přehled počtu pacientů zařazených do jednotlivých skupin a jejich pohlaví. 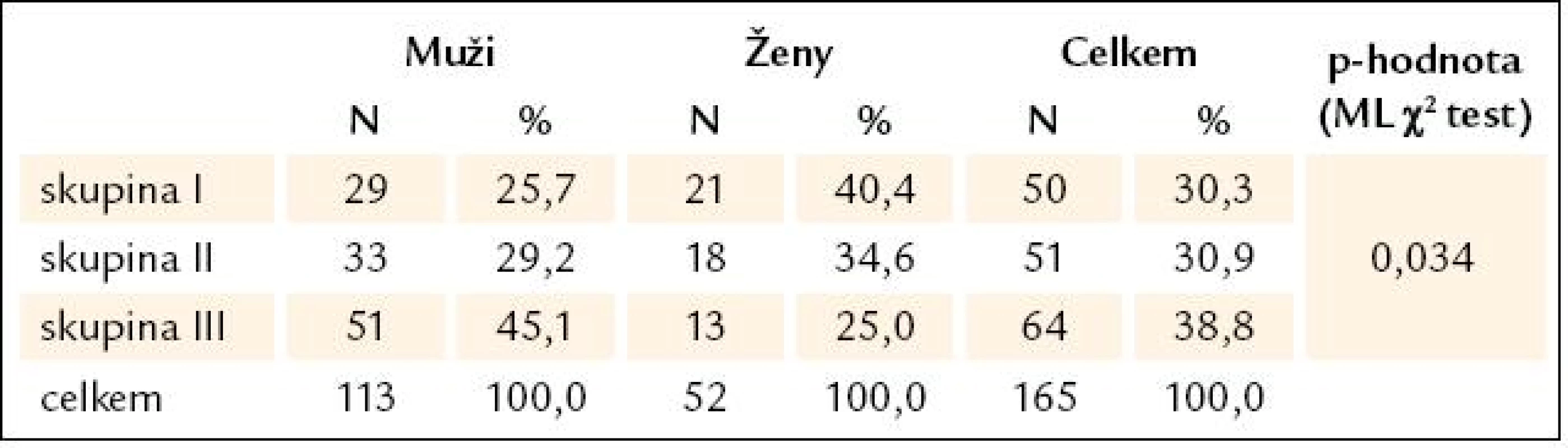
Mezi pacienty s JC a varixy (tj. skupiny I a III) byly nalezeny přibližně ve 2/ 3 varixy jícnové a v 1/ 3 případů varixy gastroezofageální. Jen u 1 pacienta byla prokázána přítomnost izolovaných žaludečních varixů (tab. 3).
Table 3. Rozdělení pacientů s varixy (skupiny I a III) podle umístění varixů. 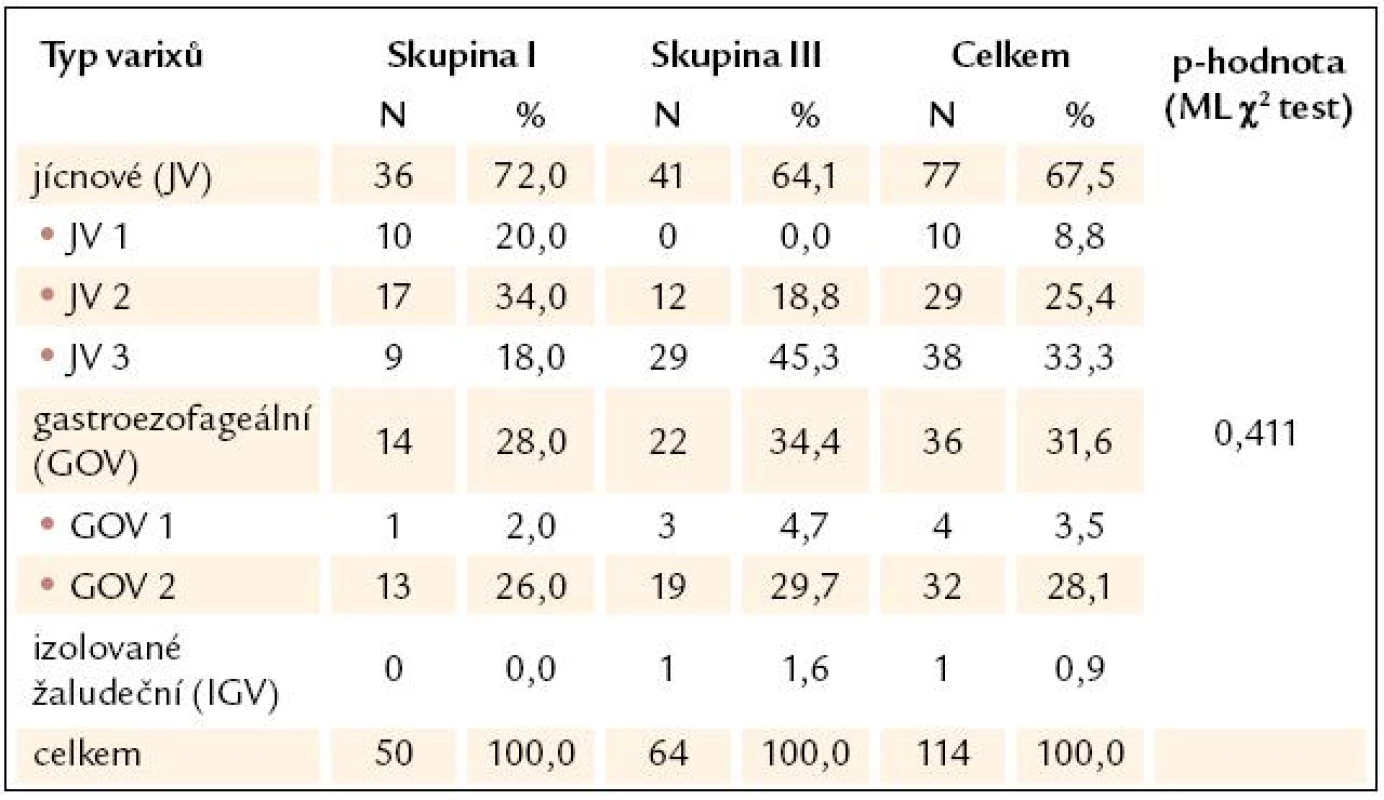
U více než 1/ 2 nemocných byl v době hodnocení prokázán ascites, jehož přítomnost a závažnost byla hodnocena dle Childovy a Pughovy klasifikace, a to jako ascites nepřítomný, mírný a střední, resp. velký. Mírný ascites byl nalezen u 36,4 % pacientů a střední/ velký ascites u 21,2 % nemocných. Bez ascitu bylo 42,4% zařazených pacientů s JC (tab. 4).
Table 4. Průkaz ascitu v jednotlivých skupinách pacientů s jaterní cirhózou. 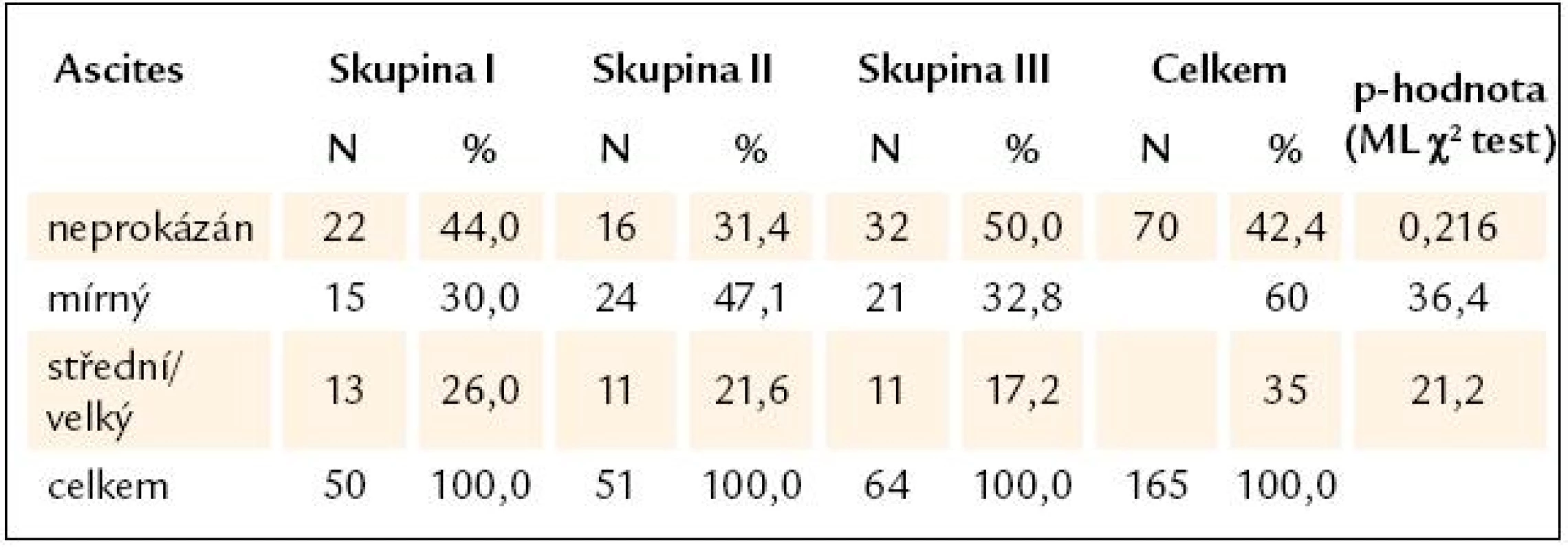
Ve skupině I byla pacienti statisticky významně starší než ve skupině II, což značí nárůst výskytu varixů s rostoucím věkem pacientů. Jinak byli pacienti, co se týče fyzických parametrů a věku, v definovaných třech skupinách srovnatelní (tab. 5).
Table 5. Věk a fyzické parametry pacientů a jejich srovnání mezi skupinami. 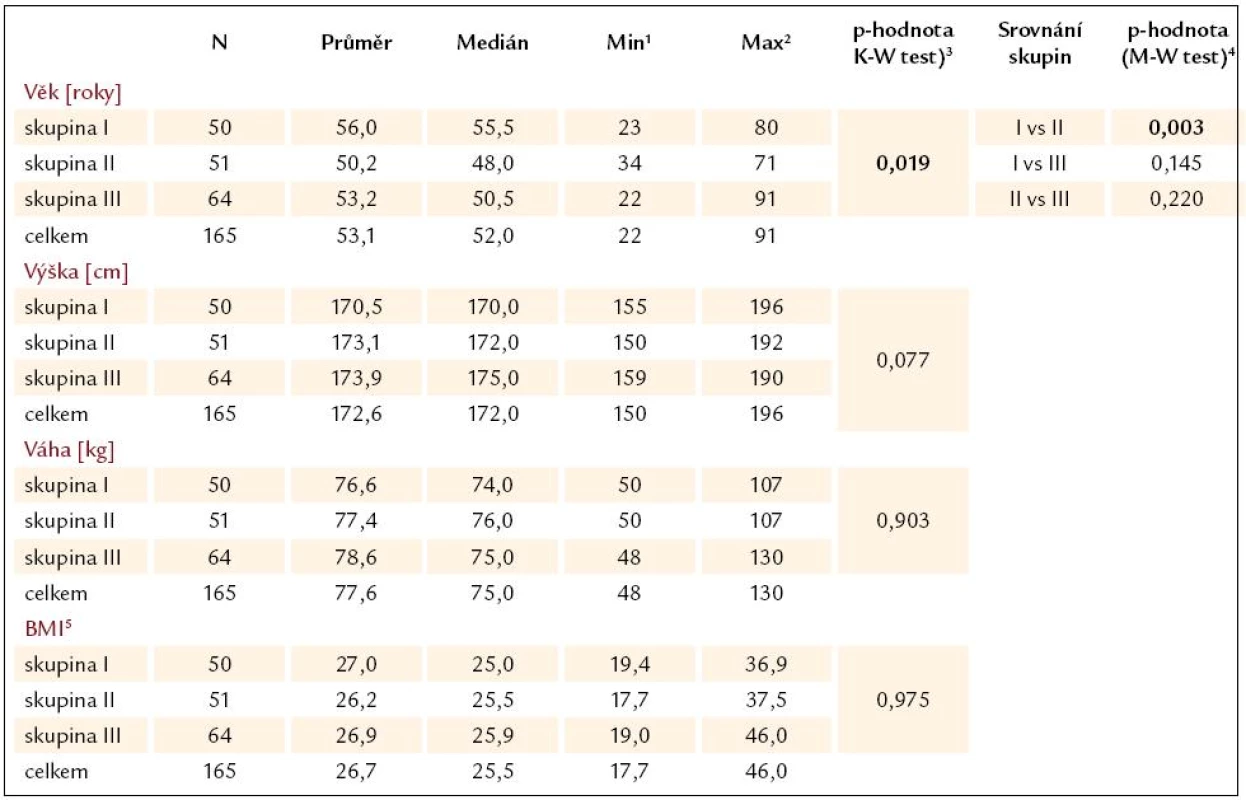
1Min – minimální hodnota parametru, 2Man – maximální hodnota parametru, 3Kruskal-Wallis test hodnotí významnost rozdílů v parametrech mezi všemi třemi skupinami, 4Srovnání rozdílů ve 2 skupinách Mann-Whitney testem. Podmínkou pro jeho použití je významný rozdíl v Kruskal-Wallis testu. 5BMI – body mass index Srovnání pokročilosti jaterní cirhózy mezi pacienty v jednotlivých skupinách
V tab. 6 a 7 je uvedeno srovnání pacientů ze skupin I – III, co se týče pokročilosti jaterní cirhózy, podle Childovy a Pughovy klasifikace a MELD skóre. Rovněž byla porovnávána velikost sleziny v jednotlivých skupinách pacientů, protože splenomegalie je důležitým klinickým projevem PH spojené s JC.
U pacientů ze skupin I a III, tedy s přítomností varixů, a tedy PH, byla velikost sleziny signifikantně větší než u pacientů ze skupiny II, u nichž nebyly jícnové varixy prokázány. Velikost sleziny se významně nelišila u pacientů s krvácejícími a nekrvácejícími varixy. Obecně byla velikost sleziny menší u pacientů bez varixů než s prokázanými varixy a u pacientů s varixy nebyl výskyt krvácení velikostí sleziny významně ovlivněn (tab. 6).
Table 6. Přehled a srovnání maximální bipolární velikosti sleziny, pokročilosti jaterní cirhózy dle Childovy a Pughovy klasifikace a MELD skóre. 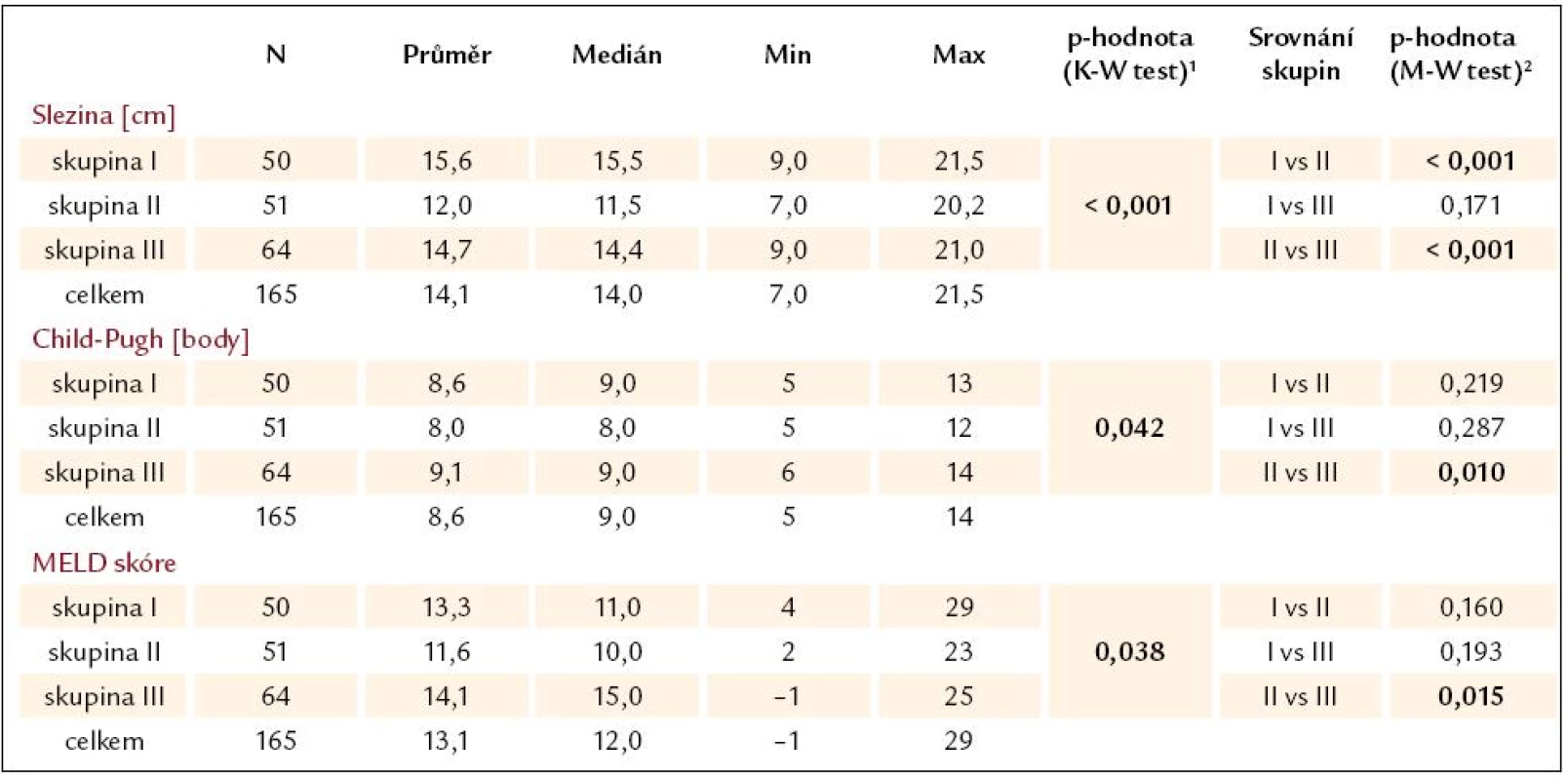
1Kruskal-Wallis test hodnotí významnost rozdílů v parametrech mezi všemi 3 skupinami. 2Srovnání rozdílů ve dvou skupinách Mann-Whitney testem. Podmínkou pro jeho použití je významný rozdíl v Kruskal-Wallis testu. MELD – model for end-stage liver disease Při hodnocení pokročilosti jaterní cirhózy podle Childovy a Pughovy klasifikace se liší výsledky, pokud srovnáváme mezi jednotlivými skupinami pacientů bodovou klasifikaci (tab. 6) nebo jen zařazení do tříd A – C (tab. 7). V případě porovnávání bodových hodnot byly prokázány statisticky významné rozdíly pouze mezi skupinami II a III, tedy dle očekávání byla bodová hodnota vyšší, a tím jaterní cirhóza pokročilejší u pacientů s varixy a s krvácením než u pacientů bez varixů a bez krvácení. Stejný závěr byl i při hodnocení pomocí MELD skóre. V případě porovnávání zastoupení pacientů do jednotlivých tříd (A – C) Childovy a Pughovy klasifikace vyšel statisticky významný rozdíl také mezi skupinami I a III, což ukazuje, že pacienti s krvácejícími varixy měli pokročilejší jaterní cirhózu než pacienti s varixy bez průkazu krvácení.
Table 7. Přehled a srovnání tříd Childovy a Pughovy klasifikace mezi skupinami. 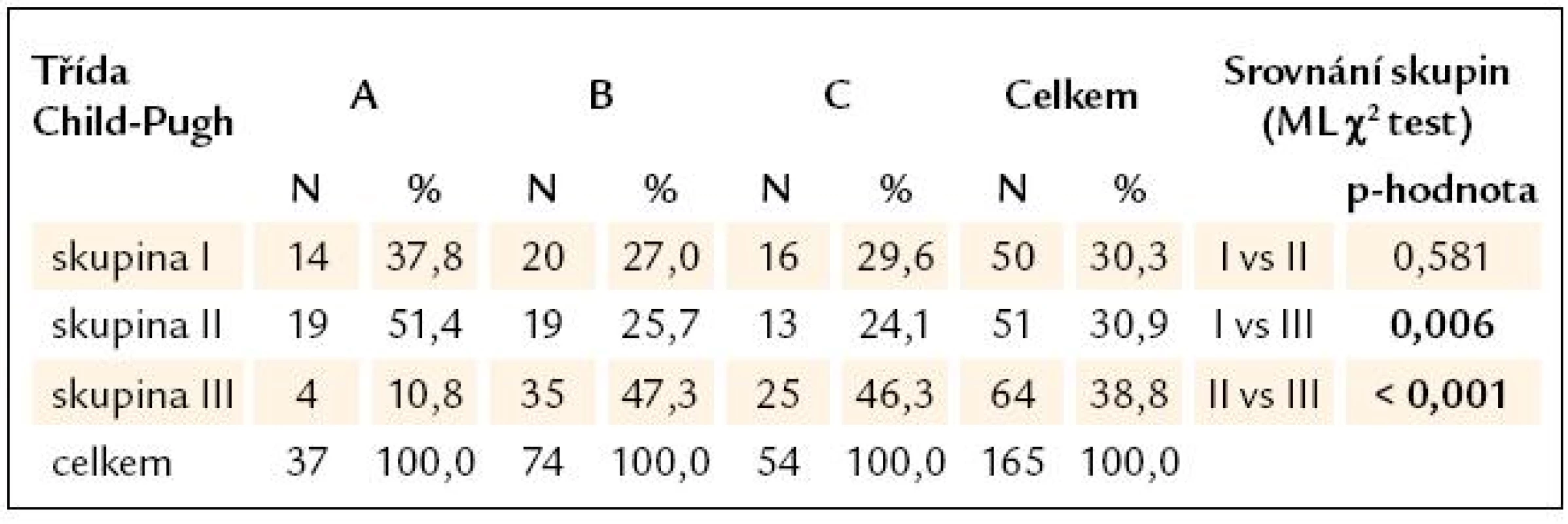
Srovnání výsledků laboratorních parametrů mezi pacienty v jednotlivých skupinách
Hematologické parametry
Srovnání jednotlivých skupin pacientů s JC je patrné z tab. 8 a graficky je vyjádřeno grafy 1 – 7. Z výsledků vyplývají následující závěry:
- Pacienti s krvácejícími varixy (skupina III) měli nižší počet erytrocytů a hladinu hemoglobinu než pacienti bez krvácení, což je vzhledem ke krevním ztrátám během krvácení pochopitelné.
- Pacienti s JC bez varixů (skupina II) měli významně vyšší počet trombocytů ve srovnání s pacienty s varixy (bez i s krvácením), vyšší hladinu fibrinogenu, a naopak nižší hodnotu INR. Výsledky všech těchto vyšetření ukazují na pokročilejší jaterní proces u pacientů s varixy.
Table 8. Přehled výsledků hematologických vyšetření u pacientů dle skupin a jejich srovnání. 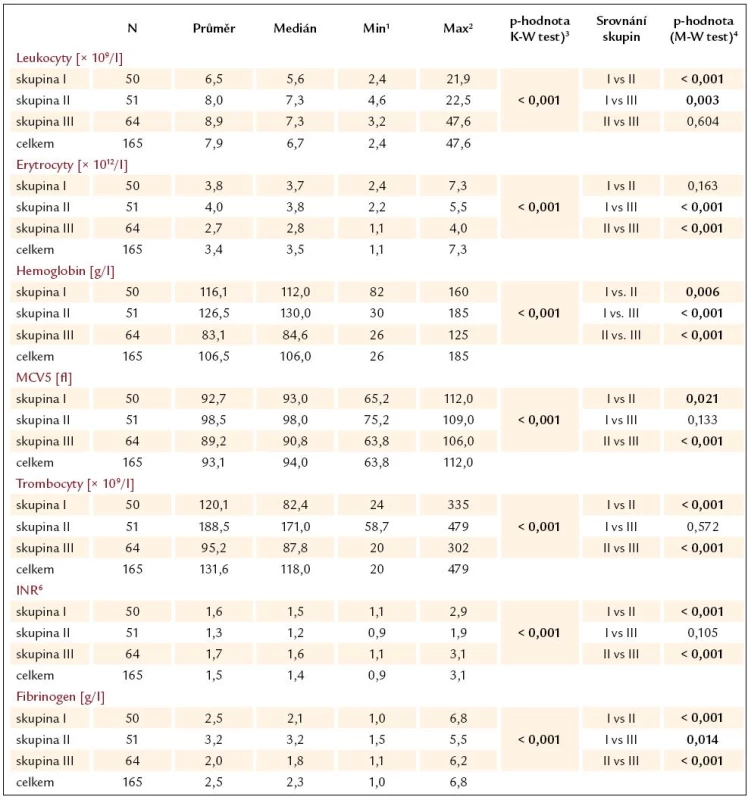
1 Min – minimální hodnota parametru, 2 Man – maximální hodnota parametru, 3 Kruskal-Wallis test hodnotí významnost rozdílů v parametrech mezi všemi třemi skupinami, 4 Srovnání rozdílů ve dvou skupinách Mann-Whitney testem. Podmínkou pro jeho použití je významný rozdíl v Kruskal-Wallis testu, 5 MCV – střední objem erytrocytů, 6 INR – protrombinový čas ve formě International Normalized Ratio Graph 4. Střední objem erytrocytů (MCV). 
Graph 6. Hodnota INR (International Normalized Ratio). 
Graph 7. Hladina fibrinogenu v séru. 
Biochemické parametry
Srovnání výsledků biochemických parametrů jednotlivých skupin pacientů je uvedeno v tab. 9 a graficky je vyjádřeno grafy 8 – 15. Podle těchto výsledků měli pacienti s krvácejícími varixy (skupina III) nižší sérovou aktivitu ALP a nižší celkovou bílkovinu v séru než pacienti bez krvácení, naopak vyšší u nich byla urea v séru.
Table 9. Přehled výsledků biochemických vyšetření u pacientů dle skupin a jejich srovnání. 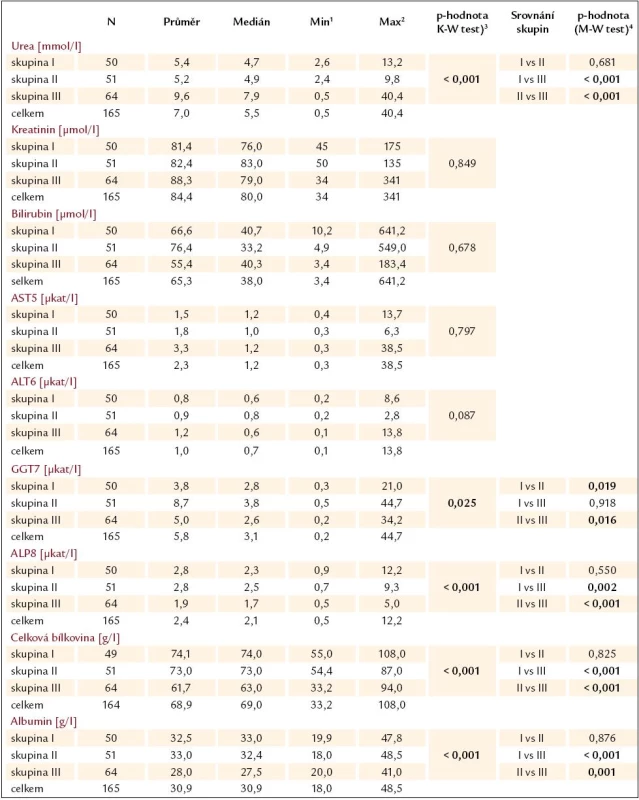
1 Min – minimální hodnota parametru, 2 Man – maximální hodnota parametru, 3 Kruskal- Wallis test hodnotí významnost rozdílů v parametrech mezi všemi třemi skupinami, 4 Srovnání rozdílů ve dvou skupinách Mann‑Whitney testem. Podmínkou pro jeho použití je významný rozdíl v Kruskal- Wallis testu, 5 AST – aspartátaminotransferáza, 6 ALT – alaninaminotransferáza, 7 GGT – gama‑glutamyltransferáza, 8 ALP – alkalická fosfatáza Graph 10. Celkový bilirubin v séru. 
Graph 11. Sérová aktivita aspartátaminotransferázy (AST) 
Graph 12. Sérová aktivita alaninaminotransferázy (ALT). 
Graph 13. Sérová aktivita gama-glutamyltransferázy (GGT). 
Graph 14. Sérová aktivita alkalické fosfatázy (ALP). 
Graph 15. Celková bílkovina v séru. 
Poměr počtu leukocytů, trombocytů a erytrocytů k velikosti sleziny
Výsledky jsou uvedeny v tab. 10 a grafech 17 – 19. Z nich plynou následující závěry:
- Rozdíly v poměru počtu krevních elementů k velikosti sleziny byly mezi jednotlivými soubory pacientů obecně statisticky vysoce významné.
- Poměr počtu leukocytů k velikosti sleziny byl u pacientů bez varixů (skupina II) statisticky významně vyšší než u pacientů s varixy (I a III). Rovněž mezi skupinami pacientů s krvácejícími (skupina III) a nekrvácejícími (skupina I) varixy byl statisticky významný rozdíl.
- Poměr počtu trombocytů k velikosti sleziny byl u pacientů bez varixů (skupina II) statisticky významně vyšší než u pacientů s varixy (I a III). Skupiny pacientů s krvácejícími (skupina III) a nekrvácejícími (skupina I) varixy se statisticky významně nelišily.
- Poměr počtu erytrocytů k velikosti sleziny byl samozřejmě odlišný mezi krvácejícími (skupina III) a nekrvácejícími pacienty (skupiny I a II). Statisticky významně odlišný však byl tento index i u pacientů s varixy (skupina I a III) a bez varixů (skupina II).
Table 10. Přehled poměrů počtu krevních elementů k velikosti sleziny u pacientů dle skupin a jejich srovnání. 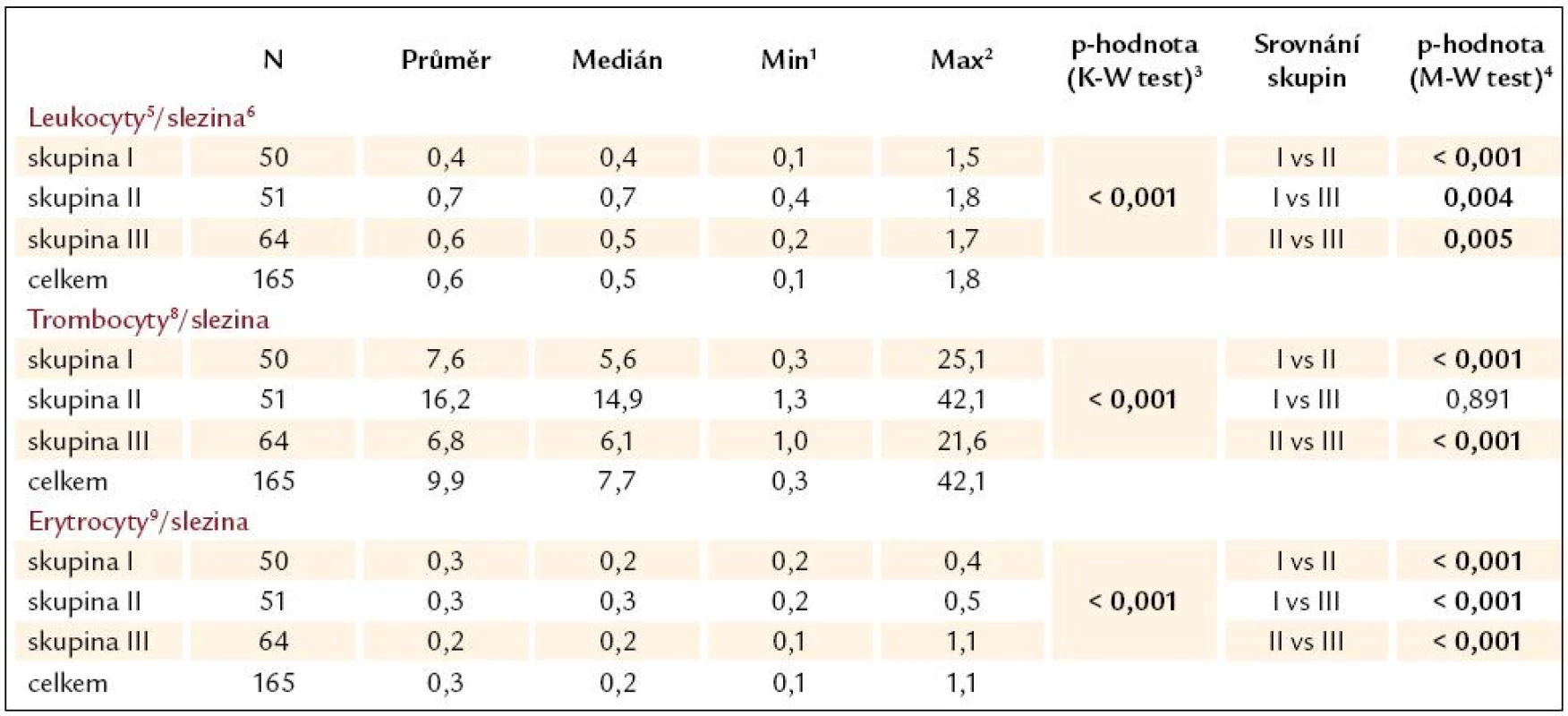
1 Min – minimální hodnota parametru, 2 Man – maximální hodnota parametru, 3 Kruskal- Wallis test hodnotí významnost rozdílů v parametrech mezi všemi třemi skupinami, 4 Srovnání rozdílů ve dvou skupinách Mann‑Whitney testem. Podmínkou pro jeho použití je významný rozdíl v Kruskal- Wallis testu, 5 počet leukocytů – × 109/ l, 6 maximální bipolární velikost sleziny v cm, 7 počet erytrocytů – ×1012/ l, 8 počet leukocytů – × 109/ l Graph 16. Poměr počtu leukocytů k velikosti sleziny. 
Graph 17. Poměr počtu trombocytů k velikosti sleziny. 
Graph 18. Poměr počtu erytrocytů k velikosti sleziny. 
Souhrnné srovnání výsledků laboratorních vyšetření mezi skupinami a statisticky významné rozdíly mezi nimi
V tab. 11 je uvedeno souhrnné srovnání výsledků laboratorních vyšetření mezi skupinami. Jedná se o tytéž hodnoty, které jsou uvedeny v tab. 8 – 10. Jejich umístění do jedné tabulky umožňuje názornější srovnání jednotlivých laboratorních parametrů. Z výsledků studie plynou následující závěry:
a) Statisticky významné faktory svědčící pro přítomnost varixů:
- nižší počet trombocytů, nižší sérová hladina fibrinogenu, prodloužený protrombinový čas (větší INR),
- nižší sérová aktivita GGT,
- větší bipolární velikost sleziny,
- nižší poměr počtu erytrocytů, leukocytů i trombocytů k velikosti sleziny.
b) Statisticky významné faktory svědčícími pro přítomnost krvácení z varixů:
- nižší počet erytrocytů a nižší hladina hemoglobinu (důsledky krvácení),
- nižší sérová hladina fibrinogenu,
- nižší sérová aktivita ALP, nižší celková bílkovina v séru a sérový albumin,
- vyšší urea v séru,
- nižší poměr počtu leukocytů nebo erytrocytů k velikosti sleziny.
Table 11. Souhrnné srovnání výsledků laboratorních vyšetření mezi skupinami. 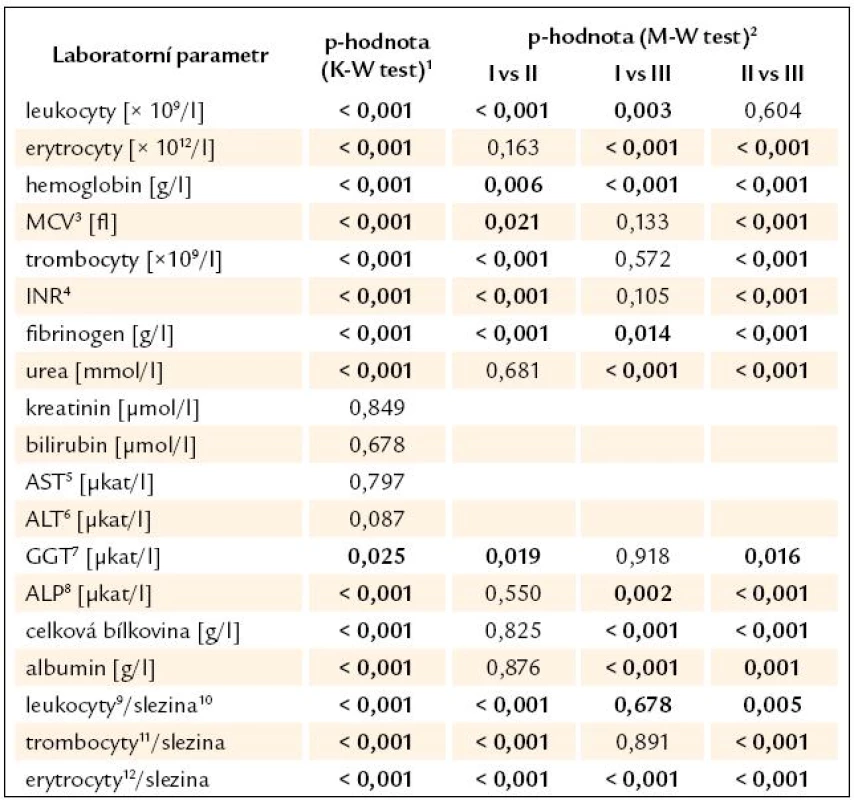
1 Kruskal-Wallis test hodnotí významnost rozdílů v parametrech mezi všemi 3 skupinami. 2 Srovnání rozdílů ve 2 skupinách Mann-Whitney testem. Podmínkou pro jeho použití je významný rozdíl v Kruskal-Wallis testu, 3 MCV – střední objem erytrocytů, 4 INR – International Normalized Ratio (slouží k vyjádření hodnoty Quickova testu), 5 AST – aspartátaminotransferáza, 6 ALT – alaninaminotransferáza, 7 GGT – gama-glutamyltransferáza, 8 ALP – alkalická fosfatáza, 9 počet leukocytů – × 109/l, 10 maximální bipolární velikost sleziny v cm, 11 počet erytrocytů – × 1012/l, 12 počet leukocytů – × 109/l Diskuze
Závislostí krvácení z varixů na výsledcích řady laboratorních vyšetření i zobrazovacích metod se poprvé zabývala italská klinická studie organizovaná na univerzitě v Janově [5]. Retrospektivně bylo zhodnoceno 145 pacientů s JC, kteří byli odesláni do hepatologického centra v letech 1998 – 2000. Všichni pacienti byli ve stabilizovaném stavu, v době přijetí nekrváceli do trávicího traktu, v minulosti nepostoupili sklerotizaci či ligaci JV, nebyla u nich zavedena transjugulární intrahepatální portosystémová spojka (TIPS) nebo chirurgická porto - systémová spojka. U všech nemocných bylo provedeno kompletní klinické a biochemické vyšetření. Byli klasifikováni podle Childovy a Pughovy klasifikace – 54 (37 %) odpovídalo klasifikaci A (CH - P A), 52 (36 %) CH - P B a 39 (27 %) CH - P C. Všichni podstoupili endoskopické vyšetření horní části trávicího traktu a ultrazvukové vyšetření orgánů břišní dutiny k posouzení přítomnosti projevů PH (JV, splenomegalie, ascites). U 89 pacientů (61 %) byla endoskopicky prokázána přítomnost JV. Maximální bipolární velikost sleziny byla určena prostřednictvím ultrasonografického vyšetření. Poměr počet destiček/ velikost sleziny byl stanoven u všech nemocných. Nebyl nalezen žádný rozdíl mezi pacienty s JV a bez nich, co se týče věku nebo pohlaví. Pacienti s JV měli signifikantně vyšší hladiny celkového bilirubinu v séru, prodloužený protrombinový čas a nižší počet destiček ve srovnání s pacienty bez JV. Velikost sleziny byla větší a poměr počtu destiček/ velikost sleziny byl menší u pacientů s JV. Nebyly zjištěny významné rozdíly mezi pacienty spadajícími do různých CH - P tříd, co se týče počtu destiček, velikosti sleziny a poměru počet destiček/ velikost sleziny s/ bez JV. Poměr počtu destiček k velikosti sleziny byl jediným parametrem nezávisle asociovaným s přítomností JV.
Výsledky pilotní italské studie byly následně potvrzeny v řadě prospektivních i retrospektivních studií z různých světadílů. Ve všech byl poměr počtu trombocytů k velikosti sleziny určen jako nezávislý parametr svědčící pro přítomnost JV. Na základě výsledků klinických studií bylo stanovení tohoto parametru řadou autorů autory navrženo jako nejvhodnější neinvazivní metoda použitelná k určení přítomnosti JV, a to zejména v zemích s omezenými finančními zdroji pro zdravotnictví [6 – 9].
V námi prezentovaném souboru 165 pacientů s jaterní cirhózou bylo 37 (22 %) pacientů ve stadiu CH-P A, 74 (45 %) CH-P B a 64 (33 %) CH - P C. Zastoupení pacientů s pokročilou JC (CH - P B a C) bylo tedy v našem souboru vyšší než v citovaném italském (78 % vs 63 %). Pacienti s varixy (skupiny I a III) měli oproti pacientům bez varixů (skupina II) větší slezinu, nižší počet leukocytů a trombocytů, nižší sérovou hladinu fibrinogenu, prodloužený protrombinový čas (větší INR), nižší sérovou aktivitu GGT a nižší poměr počtu erytrocytů, leukocytů i trombocytů k velikosti sleziny. Po stránce velikosti sleziny, trombocytopenie, prodlouženého protrombinového času a poměru počtu trombocytů k velikosti sleziny byly potvrzeny výsledky dosažené v italské studii. Na rozdíl od janovského souboru se v našem souboru sérová hladina bilirubinu významně nelišila mezi pacienty s/ bez varixů. Sérová aktivita GGT a poměr počtu erytrocytů nebo leukocytů k velikosti sleziny nebyly v italském souboru hodnoceny, takže není možnost srovnání.
Statisticky významnými faktory svědčícími pro přítomnost krvácení z varixů prezentovaném souboru byly našem souboru nižší počet erytrocytů a nižší hladina hemoglobinu, což jsou očekávané důsledky krvácení, nižší sérová hladina fibrinogenu, nižší sérová aktivita ALP, nižší celková bílkovina v séru a sérový albumin, vyšší urea v séru a nižší poměr počtu leukocytů nebo erytrocytů k velikosti sleziny. V chilské prospektivní studii s 67 pacienty s jaterní cirhózou byly jedinými nezávislými parametry spojenými s rizikem krvácení z JV vyšší věk a poměr počtu trombocytů k velikosti sleziny [10].
Závěr
U pacientů s JC lze zhodnocením výsledků běžných hematologických a biochemických parametrů s velkou pravděpodobností předpovědět existenci varixů i bez endoskopického vyšetření a určit nemocné s vysokým nebezpečím krvácení z varixů. Velmi důležité je z tohoto pohledu i změření maximální bipolární velikosti sleziny a výpočet poměru počtu trombocytů, leukocytů a erytrocytů k velikosti sleziny. Těmito neinvazivními metodami lze v řadě případů redukovat potřebu provedení endoskopického vyšetření, které je invazivní, často pacienty špatně tolerované a ekonomicky náročné.
as. MU Dr. Libuše Husová, Ph.D.
www.fnbrno.cz
e-mail: lhusova@fnbrno.czDoručeno do redakce: 16. 8. 2010
Přijato po recenzi: 7. 10. 2010
Sources
1. Fejfar T, Vaňásek T, Lata J. Krvácení při portální hypertenzi. In: Ehrmann J, Hůlek P et al. Hepatologie. Praha: Grada Publishing 2010, 171 – 186.
2. Vaňásek T. Endoskopické diagnostické a terapeutické metody. In: Ehrmann J, Hůlek P et al. Hepatologie. Praha: Grada Publishing 2010, 88 – 99.
3. Beppu K, Inokuchi K, Koyanagi N et al. Prediction of variceal hemorrhage by oesophageal endoscopy. Gastrointest Endosc 1981; 27 : 213 – 218.
4. Sarin SK, Lahoti D, Saxena SP et al. Prevalence, classification and natural history of gastric varices: a long‑term follow‑up study in 568 portal hypertension patients. Hepatology 1992; 16 : 1343 – 1349.
5. Giannini E, Botta F, Borro P et al. Platelet count/ spleen diameter ratio: proposal and validation of a non‑invasive parameters to predict the presence of oesophageal varices in patients with liver cirrhosis. Gut 2003; 52 : 1200 – 1209.
6. Giannini EG, Zaman A, Kreil A et al. Platelet count/ spleen diameter ratio for the noninvasive diagnosis of oesophageal varices: result of a multicenter, prospective, validation study. Am J Gastroenterol 2006; 101 : 2511 – 2519.
7. Alempijevic T, Bulat V, Djuranovic S et al. Right liver lobe/ albumin ratio: contributio to non‑invasive assessment of portal hypertension. World J Gastroentero 2007; 13 : 5331 – 5335.
8. Baig WW, Nagaraja MV, Varma M et al. Platelet count to spleen diameter ratio for the diagnosis of oesophageal varices: is it feasible? Can J Gastroenterol 2008; 22 : 825 – 828.
9. Bitetto D, De Bernardi ‑ Venon W, Fabris C et al. Platelet count/ spleen diameter ratio compared to HVPG and transient elastography to predict severe portal hypertension in patients with liver cirrhosis. J Hepatol 2010; 52 (Suppl 1): S159.
10. Barrera F, Riquelme A, Doza A et al. Platelet count/ spleen diameter ratio for non‑invasive prediction of high risk esophageal varices in cirrhotic patients. Ann Hepatol 2009; 8 : 325 – 330.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2011 Issue 1-
All articles in this issue
- Obezita, body mass index, obvod pasu a mortalita – editorial
- Obezita, body mass index, obvod pasu a mortalita – editorial
- Akutní srdeční selhání a časný rozvoj dysfunkce levé komory u pacientů s akutním infarktem myokardu s elevacemi ST léčených primární perkutánní koronární intervencí
- Přínos celotělové magnetické rezonance v diagnostice monoklonální gamapatie nejistého významu, mnohočetného myelomu a stanovení stadia pokročilosti nemoci s pomocí systému Durie‑ Salmon Plus
- Faktory ovlivňující přítomnost varixů a varikózního krvácení u pacientů s jaterní cirhózou
- Terapeutická hypotermie po srdeční zástavě na 12 hodin: Karlovy Vary 2006– 2009
- Význam genetiky v predikci rizika osteoporózy
- Obezita, body mass index, obvod pasu a mortalita
- Prečo vzniká fibrilácia predsiení po kardiochirurgických operáciách?
- Schnitzler‑ syndrom: popis případu, zkušenosti s léčbou glukokortikoidy a preparátem anakinra (KineretTM) a sledování cytokinové odpovědi organizmu
- Opoždění diagnózy HELLP syndromu
- Prípad vlajúceho infikovaného trombu v. jugularis interna, septických pneumónií a heparínom indukovanej trombocytopénie
- Diagnostika a léčba akutní plicní embolie v roce 2010
- Terapeutická hypotermie po srdeční zástavě: proč a na jak dlouho? – editorial
- Geny a osteoporóza – editorial
- Charakteristika reziduálních tachykardií spojených s koronárním sinem během ablace dlouhodobé perzistentní fibrilace síní
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Opoždění diagnózy HELLP syndromu
- Diagnostika a léčba akutní plicní embolie v roce 2010
- Obezita, body mass index, obvod pasu a mortalita
- Prípad vlajúceho infikovaného trombu v. jugularis interna, septických pneumónií a heparínom indukovanej trombocytopénie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career










