-
Medical journals
- Career
Epidemiológia cievnych chorôb
: T. Pišková; P. Gavornik
: II. interná klinika Lekárskej fakulty UK a FNsP Bratislava, Slovenská republika, prednosta prof. MU Dr. Andrej Dukát, CSc., FESC
: Vnitř Lék 2010; 56(1): 53-58
: Reviews
V Európskej únii sú cievne choroby hlavnou príčinou smrti, na ktorú ročne zomrie 1,9 milióna osôb. Z posledných údajov Národného centra zdravotníckych informácií z roku 2006 sa Slovensko nachádza medzi krajinami s najvyššou mortalitou chorôb obehovej sústavy. Na Slovensku v roku 2007 zomrelo 29 289 (54,1%) osôb na choroby obehovej sústavy, čo predstavuje viac ako polovicu všetkých úmrtí. Zo všetkých mužov zomrelo 47,8% a zo všetkých žien zomrelo 61,6% na choroby obehovej sústavy. Príčinu viac ako polovice z týchto úmrtí predstavuje koronárna choroba srdca (55%). Napriek pozvoľným klesajúcim trendom v celkovej úmrtnosti na cievne choroby v krajinách strednej a východnej Európy ostáva úmrtnosť na cievne choroby stále vysoká.
Kľúčové slová:
výskyt – charakteristika a prevencia chorôb obehovej sústavyÚvod
História epidemiologického výskumu cievnych chorôb preukazuje jeho zameranie najmä na prevenciu aterosklerózy. Výsledky a poznatky získané z rozsiahlych epidemiologických štúdií, populačných súborov a kohort, z farmakologických i nefarmakologických intervenčných štúdií, populačných súborov a pokusov potvrdili kauzalitu rizikových faktorov v patogenéze aterosklerózy. Epidemiologický výskum chronických neinfekčných chorôb má viac ako päťdesiatročnú históriu, čo nepredstavuje pomerne veľký časový úsek. V roku 1945 začala Framinghamská štúdia, doposiaľ najdlhšie trvajúca prospektívna observačná štúdia, ktorej cieľom bolo identifikovať predisponujúce faktory vedúce ku vzniku kardiovaskulárnych chorôb [1]. Cievne choroby sú momentálne najčastejšou príčinou smrti vo svete. Pred rokom 1900 infekčné choroby a podvýživa boli najčastejšou príčinou smrti na celom svete, pričom cievne choroby boli zodpovedné za menej ako 10% všetkých príčin smrti. V priebehu 20. storočia sa choroby obehovej sústavy stali hlavnou príčinou mortality a morbidity po celom svete tzv. epidemiologický prechod [2]. Bolo to spôsobené industrializáciou, urbanizáciou a zmenou životného štýlu. Ich výskyt v populácii dosiahol v roku 1945 rozmery epidémie, označovanej aj ako „angiopandémia“ [3] postihujúcej predovšetkým ekonomicky rozvinuté krajiny a od 60. rokov 20. storočia aj krajiny menej ekonomicky rozvinuté a v poslednom desaťročí sa rozšírili aj v rozvojových krajinách. Rýchly nárast incidencie a prevalencie týchto chorôb od 60. rokov minulého storočia bol spôsobený najmä vonkajšími vplyvmi. Všeobecne boli označené ako choroby, ktorých zdroj je väčšinou závislý od životného štýlu, t.j. aký životný štýl je typický a charakteristický pre konkrétnu populáciu, čo vo všeobecnosti priemerne ľudia vykonávajú, a už v menšom rozsahu význam a vplyv ich vlastnej genetickej výbavy. Genetická výbava jednotlivcov kauzálne vysvetľuje, prečo niektorí ľudia s rizikovým životným štýlom a dostatočným prameňom choroby zostávajú nepostihnutí, a naopak, prečo niektorí jednotlivci bez rizikových faktorov dostanú srdcovú alebo mozgovú príhodu v relatívne mladom veku.
Rozsah výskytu cievnych chorôb v európskych krajinách
Cievne choroby sú hlavnou príčinou smrti v Európskej únii, na ktorú ročne zomrie 1,9 milióna osôb. Podiel úmrtí chorôb obehovej sústavy (CHOS) vo všetkých vekových skupín mužov i žien v krajinách Európskej únie s 15 členskými štátmi pred rokom 2004 bol 34,4% [4]. Po roku 2004, kedy pristúpilo do Európskej únie ďalších 10 nových členských krajín, predstavoval podiel úmrtí na choroby obehovej sústavy 51,9% [4]. Choroby obehovej sústavy majú podiel na celkovej úmrtnosti nižší v krajinách EÚ ako v ostatných krajinách Európy. Rovnako ako v USA existujú i v Európe veľké regionálne rozdiely. V krajinách okolo Stredozemného mora – Francúzsko, Taliansko, Španielsko, Portugalsko, krajiny bývalej Juhoslávie a Grécko – je najnižšia úmrtnosť na CHOS. V krajinách strednej a východnej Európy (nové členské štáty EÚ po roku 2004) sa zaznamenáva najvyššia úmrtnosť na CHOS oproti krajinám severnej, južnej a západnej Európy (obr. 1) [5]. Zo spracovaných údajov Národného centra zdravotníckych informácií, ktorá uvádza posledné údaje databázy WHO/ EURO z roku 2005, sa Slovensko nachádza medzi krajinami s najvyššou mortalitou CHOS, pred ním sú Pobaltské štáty, Ukrajina, Bulharsko a Rumunsko.
1. Úmrtnosť na choroby obehovej sústavy v európskych krajinách na 100 tisíc obyvateľov. 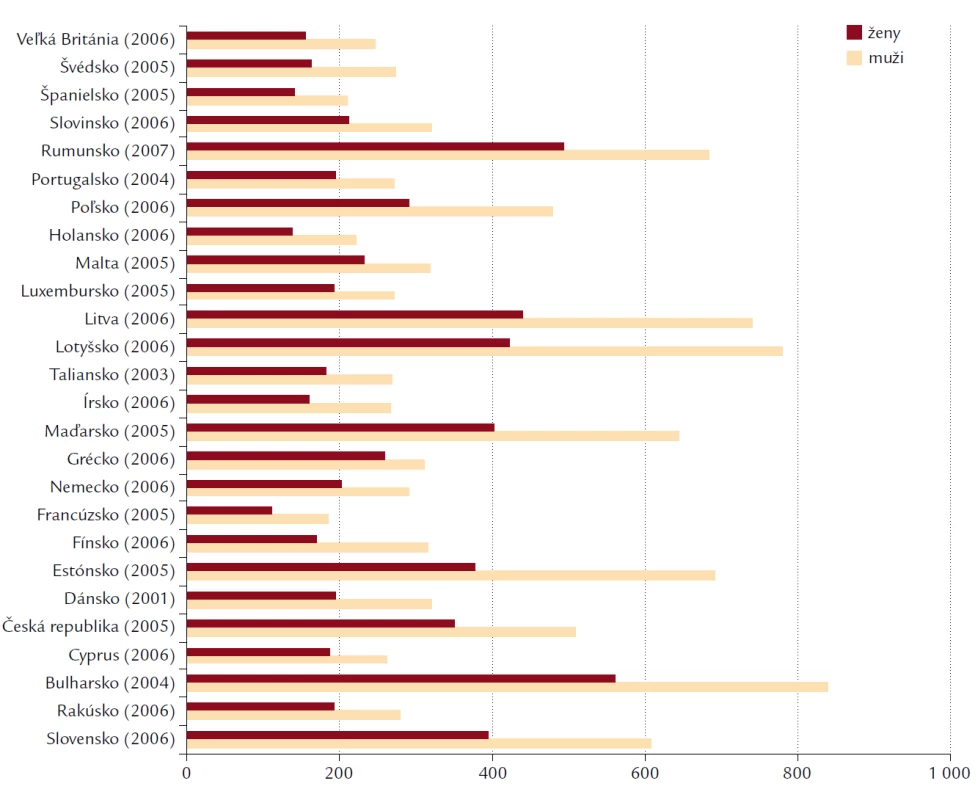
Úmrtnosť na choroby obehovej sústavy sa mení s vekom, pohlavím a sociálnoekonomickým stavom, etnicitou a zemepisnou oblasťou. Úmrtnosť sa zvyšuje s vekom, je vyššia u mužov a tiež u osôb s nízkym sociálnym statusom, v krajinách strednej a východnej Európy a u prisťahovalcov z oblasti južnej Ázie.
Podľa údajov Národného centra zdravotníckej informatiky (NCZI) z roku 2006 choroby obehovej sústavy na Slovensku predstavovali 54,1% zo všetkých príčin smrti v celej populácií. Zo všetkých mužov zomrelo 13 505 (47,8%) na CHOS a zo všetkých žien zomrelo 15 784 (61,6%) na CHOS. Na Slovensku v roku 2007 zomrelo na CHOS 29 289 osôb, čo predstavuje z celkovej úmrtnosti viac ako polovicu všetkých úmrtí a radíme ich na prvé miesto v úmrtnosti a chorobnosti. Je to takmer rovnaký počet úmrtí ako v roku 2006, a to 29 297 osôb (obr. 2). Príčinu viac ako polovice z týchto úmrtí predstavuje koronárna choroba srdca (55%) a približne pre jednu tretina z ostatných prípadov úmrtí bola príčinou cievna mozgová príhoda (18%) (obr. 3).
2. Úmrtnosť na choroby obehovej sústavy podľa pohlavia v rokoch 2006 a 2007. 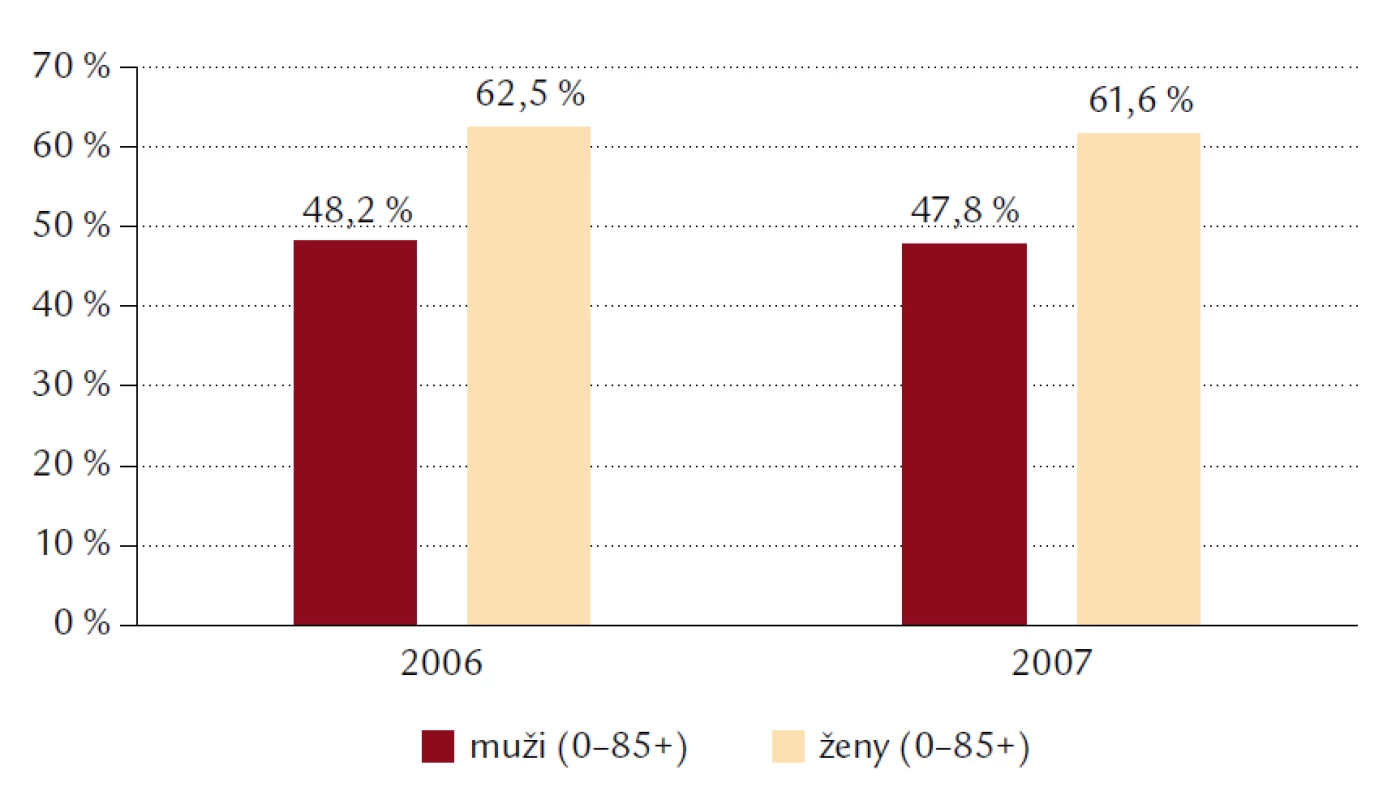
3. Príčiny smrti na choroby obehovej sústavy 2007. 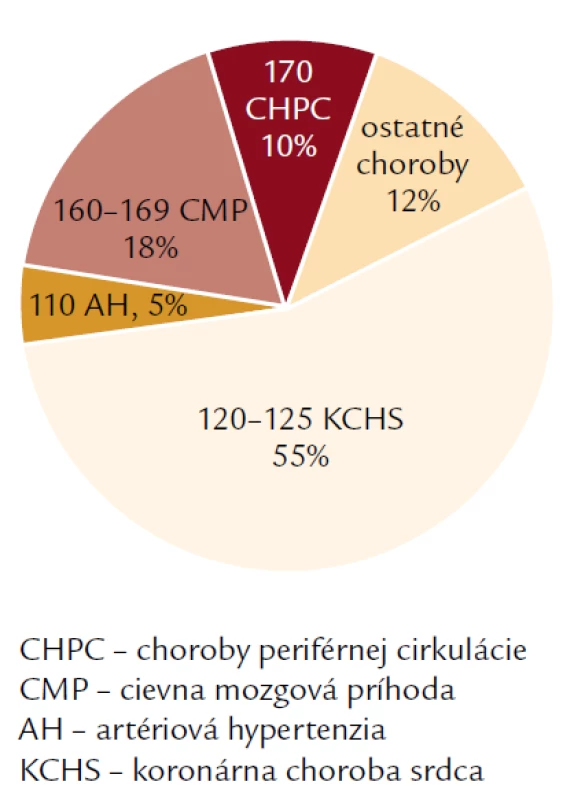
Charakteristika cievnych chorôb
Choroby obehovej sústavy v súčasnosti predstavujú širokú a pestrú skupinu chorôb ovplyvňujúcich zdravotný stav obyvateľstva a v konečnom dôsledku i úmrtnosť populácie vo všetkých ekonomicky vyspelých krajinách, vrátane Slovenska. S ich výskytom sú spojené problémy súvisiace nielen s kvalitou zdravotného stavu obyvateľstva, ale predovšetkým pomerne rozsiahle ekonomické a nepriamo z nich vyplývajúce i sociálne problémy, napr. hospitalizácia, liečba, pracovná neschopnosť postihnutých, invalidizácia a iné, t.j. význam a závažnosť cievnych chorôb predstavuje nepriaznivé zdravotné a sociálne dôsledky nielen pre pacientov, ale aj negatívne zásahy do zdravotného potenciálu celej spoločnosti a tým aj do úrovne jej ekonomiky. Stav zdravia závisí z 20% zdravotnej starostlivosti, 10% tvoria genetických faktorov, 30% faktory vonkajšieho prostredia a 40% životného štýlu človeka. Zdravotníctvo sa zameriava na podporu zdravia, prevenciu chorôb a determinanty zdravia.
Spracovanie údajov z NCZI a Štatistického úradu SR o zdravotnom stave a demografickom vývoji obyvateľstva štandardizovaná úmrtnosť na choroby obehovej sústavy dosiahla v celej populácii v Slovenskej republike 485,0 na 100 000 obyvateľov, čo je pokles o 4% v porovnaní s rokom 2006. Takmer v každej vekovej skupine dosahujú ženy 1,5 krát nižšiu štandardizovanú úmrtnosť oproti mužom [4].
V roku 2007 začali svoju činnosť národné zdravotné registre pacientov s akútnym koronárnym syndrómom (AKS) a register pacientov s cievnou mozgovou príhodou (CMP). Zo všetkých oddelení príslušných nemocníc v SR evidovalo v registroch iba 30% hlásení AKS (4 402) a CMP (7 447) z celkového počtu hospitalizovaných prípadov, bol prínosom pre nasledujúce cielené výstupy (tab. 1 a 2). Vývoj počtu nových akútnych koronárnych (AKS) a cievnych (CMP) príhod v rokoch 1995 – 2006 u mužov i žien eviduje mierny vzostup v incidencii epizód AKS. Incidencia CMP oproti AKS dosahuje dlhodobo vyššie hodnoty. Incidencia AKS i CMP je vyššia u mužov ako u žien. V roku 2006 bolo v zdravotníckych zariadeniach liečených 16 447 prípadov AKS u 16 092 osôb. V tom istom roku bolo evidovaných 21 427 CMP, čo predstavuje o 12% príhod viac ako oproti roku 1997 [6].
Základným ukazovateľom úrovne životných podmienok ľudí pri preukazovaní mortality je stredná dĺžka života, t.j. nádej na dožitie (life expectancy). Na Slovensku predstavuje priemerná dĺžka života u mužov 70 rokov, u žien 78 rokov [4]. Index stárnutia je rozdielny v pohlaviach a je spôsobený vyššou úmrtnosťou mužov vo vyšších vekových kategóriách. Najviac ľudí zomrelo v roku 2007 v poproduktívnom veku, a to 80,2%, pričom zomrelo o 555 osôb viac ako v roku 2006 a narodilo sa o 520 viac živých detí ako v roku 2006 [4]. Stredná dĺžka života u mužov v 70. a 80. rokoch stagnovala na úrovni 66,7 roka, a až za posledných 10 rokov sa predĺžila o 2,37 roka zo 66,77 v roku 1991 na 69,14 roka v roku 2000 [7]. U žien stredná dĺžka života plynule stúpa od 70. rokov. Za posledných 10 rokov stúpla o 2,01 roka (zo 75,21 v roku 1991 na 77,22 rokov v roku 2000). Stredná dĺžka života vo veku 60 rokov stúpla v roku 2000 oproti roku 1991 u oboch pohlaví takmer o 1 rok (muži +0,95 roku, ženy +0,92 roku) (obr. 4 a 5) [7]. V najdlhšej strednej dĺžky života u 65 - ročnej populácie má prvenstvo Francúzsko. V roku 2000 bola najdlhšia stredná dĺžka života pri narodení u mužov v Rakúsku (75,6 rokov), u žien vo Francúzsku (82,83 rokov). Najvýraznejší vzostup v strednej dĺžke života u mužov sa v roku 2000 oproti roku 1991 evidoval v Poľsku (+3,63 roky), u žien v Českej republike (+2,75 roky). Na Slovensku došlo u mužov k vzostupu o 2,39 roka, u žien o 2,2 roka. Z uvedených krajín jedine v Ukrajine došlo v rokoch 1991 – 2000 k skráteniu strednej dĺžky života u 65 - ročných o 2,38 roka u mužov a o 0,75 roka u žien. Miera strednej dĺžky života je výsledkom dlhodobého integrovaného procesu spoločnosti na rôznych úrovniach.
4. Stredná dĺžka života u mužov. 
5. Stredná dĺžka života u žien. 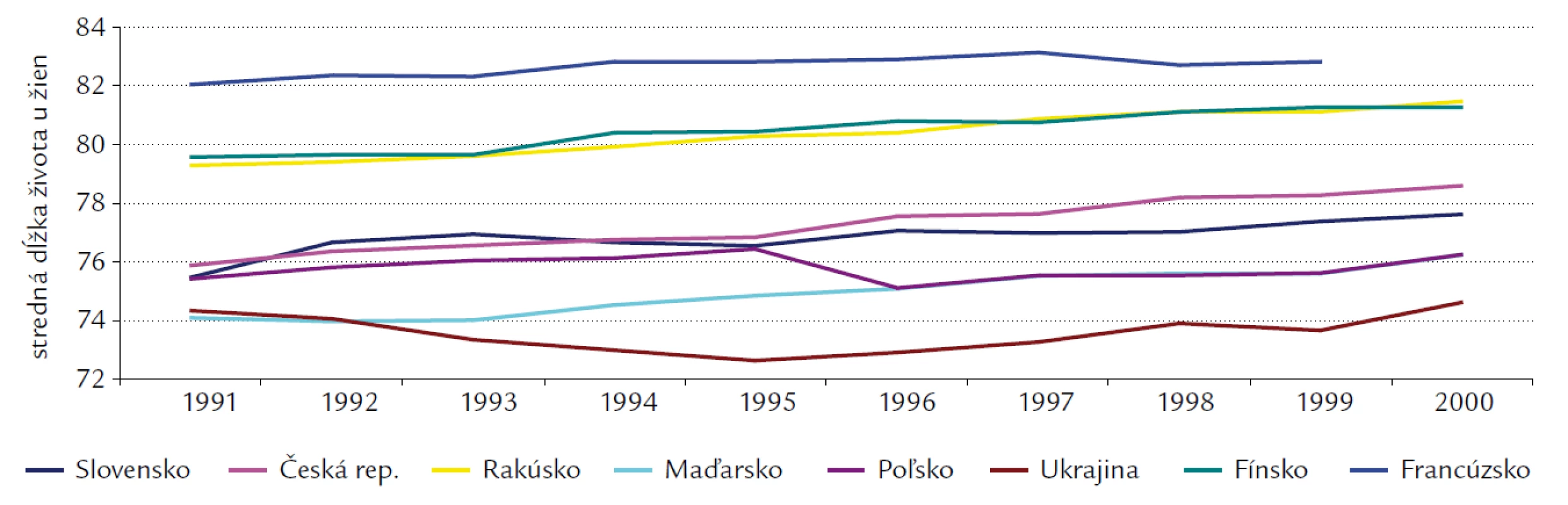
Prevencia
Prevencia zohráva kľúčovú zložku v znižovaní výskytu cievnych chorôb. Rozlišujeme tri stratégie prevencie: populačnú, vysokorizikovú (individuálnu) a sekundárnu prevenciu. Populačná stratégia má osobitný význam, zameriava sa na úpravu rizikových faktorov na populačnej úrovni, má viesť k zmene životného štýlu a k zmene sociálnoekonomických determinantov životného prostredia. K zmene životného štýlu je dôležité vytvorenie pozitívnej celospoločenskej atmosféry na výchovu obyvateľstva na všetkých úrovniach s cieľom zvýšiť compliance obyvateľov v starostlivosti o svoje zdravie [8]. K docieleniu úspechu primárnych preventívnych opatrení je nevyhnutná realizácia komplexných opatrení na viacerých úrovniach. V súlade s trendom vývoja zdravotného stavu obyvateľstva bolo dôležité identifikovať vysokorizikové skupiny osôb, u ktorých sa treba najviac zamerať a intenzívne ovplyvniť ich zmenu životosprávy ako i farmakoterapiu, čo je úlohou primárnej prevencie chorôb obehovej sústavy. Je nevyhnutné zvýšiť počty projektov v oblastiach s najvyššou úmrtnosťou na CHOS a realizácia programov priamo zameraných na vyhľadávanie osôb s rizikovými faktormi s následnou efektívnou intervenciou [8]. Okrem výchovy obyvateľstva je potrebné zvýšiť motiváciu lekárov a edukáciu lekárov. Systematická edukácia lekárov a zdravotníkov, napr. aj na rôznych medicínskych a zdravotníckych fórach, zohráva potrebnú úlohu na úrovni sekundárnej prevencie týchto chorôb. Na úrovni zdravia obyvateľstva sa podieľajú všetky rezorty vlády SR, mimovládne organizácie, združenia a samotný občan. S týmto cieľom bol Ministerstvu zdravotníctva Slovenskej republiky predložený na schválenie a realizácia projektu s názvom Národný kardiovaskulárny program.
Záver
Klesajúce trendy v celkovej úmrtnosti na cievne choroby v krajinách západnej Európy sa v krajinách strednej a východnej Európy podarilo kopírovať iba v posledných rokoch, napriek tomuto trendu ostáva úmrtnosť na cievne choroby v týchto štátoch stále vysoká (obr. 6, 7 a 8). Pokles úmrtnosti môže byť spôsobený poklesom incidencie a letality. Letalita ochorenia súvisí najmä s úrovňou zdravotníckej starostlivosti, zatiaľ čo incidencia je ovplyvnená rizikovými faktormi.
6. Úmrtnosť na choroby obehovej sústavy v krajinách Európy v rokoch. 1991 a 2000 na 100 tisíc obyvateľov. 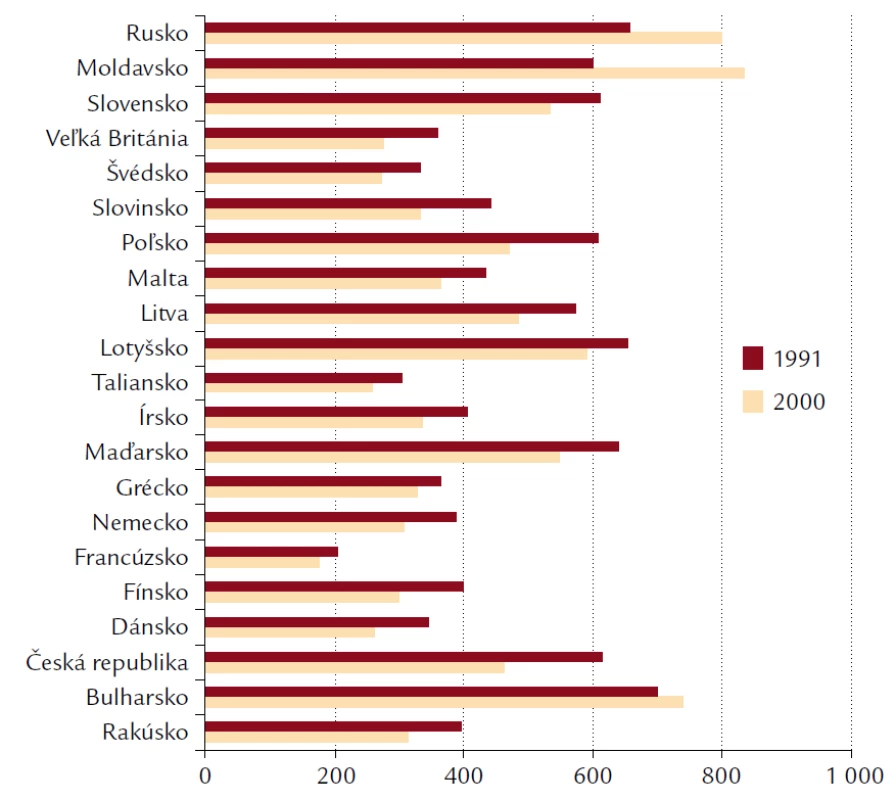
7. Úmrtnosť na nádorové ochorenia v krajinách Európy v rokoch 1991 a 2000. 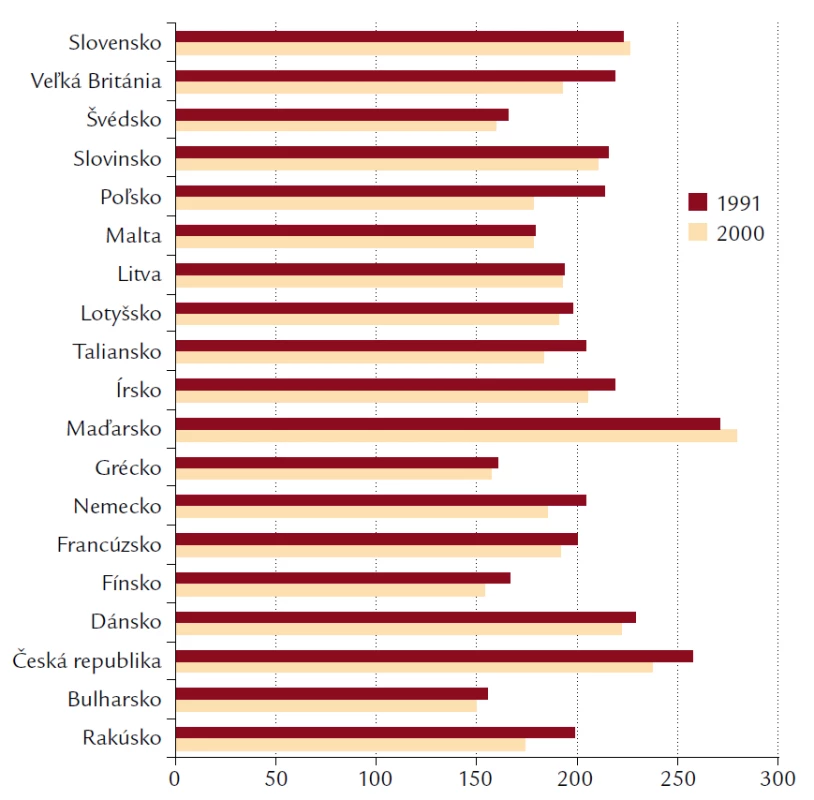
8. Úmrtnosť na ostatné choroby v krajinách Európy v rokoch 1991 a 2000. 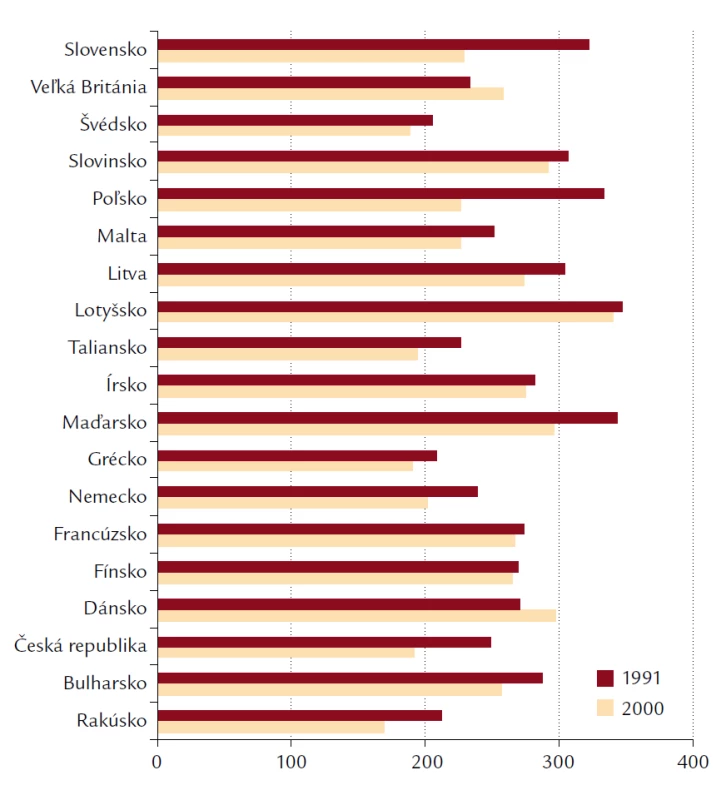
Cievne choroby sa môžu stať hlavnou príčinou smrti a chorobnosti nielen v ekonomicky vyspelých, ale aj v rozvojových krajinách. Z hľadiska potrieb zdravotnej starostlivosti a zabezpečenia jej zdrojov je potrebné určiť prevalenciu chorôb obehovej sústavy. Teda v súčasnosti sú to cievne choroby, ktoré majú najväčšiu prevalenciu zo všetkých chronických stavov v populácii. Cievne choroby menia svoj charakter, frekvenciu výskytu, ustupujú akútne formy a narastajú chronické chorobné stavy. Formuje sa generácia adolescentov, ktorá viac fajčí, má väčšiu telesnú hmotnosť, menej fyzickej aktivity, čoho negatívne dôsledky sa môžu prejaviť už v najbližšom desaťročí. Populačné projekcie v USA ukazujú, že vzostup prevalencie chronických cievnych chorôb v období rokov 2010 až 2020 môže byť dvojnásobne vyšší ako vzrast populácie, t.j. starnutie populácie a nárast chronických cievnych chorôb a ich komplikácií. Mortalita cievnych chorôb v rozvinutých krajinách stúpne o asi 20% a v rozvojových krajinách sa zvýši o viac ako 100%. Hodnotenie zdravotného stavu obyvateľstva vedie k vypracovaniu cieľov a stratégií účinnej prevencie chorôb a eliminácie rizikových faktorov v populácií.
Doručeno do redakce: 18. 5. 2009
Přijato po recenzi: 17. 10. 2009
MU Dr. Tatiana Pišková
www.fnspba.sk
e‑mail: tatiana.piskova@gmail.com
Sources
1. Cífkova R. Epidemiologie kardiovaskulárních onemocnění: mimořadná příloha Postgraduální medicíny. Preventivní kardiologie 2006; 6 – 14.
2. Omran AR. Epidemiological Transition: A Theory of the Epidemiology of Population Change. Millbank Memorial Fund Quarterly 1971; 49 : 509 – 538.
3. Gavorník P. Všeobecná angiológia. Bratislava: Univerzita Komenského 2001.
4. Národné centrum zdravotníckych informácií. Ročenka 2007. NCZI 2008.
5. Mueller - Nordhorn J, Binting S, Roll S et al. An update on regional variation in cardiovascular mortality within Europe. Eur Heart J 2008; 29 : 1316 – 1326.
6. Baráková A. Epidemiologická situácia v SR – choroby obehovej sústavy a ich rizikové factory. Via practica 2009; 1 : 17 – 21.
7. Baráková A, Hlava P. Vybrané informácie o vývoji úmrtnosti na najčastejšie príčiny smrti v SR v rokoch 1971 – 2000. Projekt Monika. Ústav zdravotníckych informácií a štatistiky. Bratislava 2003.
8. Filipová S, Mikeš Z, Tkáč I. Komentár k Súhrnu európskych odporúčaní pre prevenciu kardiovaskulárnych ochorení v klinickej praxi. Cardiol 2008; 17 (Suppl 3): 37S – 41S.
9. Gavorník P. Cielené vysvetľovanie cievnych chorôb a cievnych porúch. Vnitř Lék 2009; 55 : 996 – 997.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2010 Issue 1-
All articles in this issue
- Cancer and deep vein thrombosis – editorial
- The influence of 6-months treatment with exenatide on type 2 diabetes mellitus compensation, anthropometric and biochemical parameters
- Pilot register of acute myocardial infarction – a 5‑year evaluation of quality of care in non‑PCI hospitals
- Right ventricular dysfunction after left ventricular assist device implantation
- Patients older than 80 years with de novo acute myeloid leukemias without erythroblastic and/or megakaryocytic dysplasia achieve complete remission and longer survival after classical chemotherapy 3 + 7
- Clinical perspective of precancerotic states in gastroenterology and their molecular genetics
- Paraneoplastic thromboembolic syndrome as the first sign of a malignant disease
- Epidemiology of vascular disease
- Surgical interventions in patients with myeloproliferative disease – prophylaxis and treatment of haemostatic disorders
- A patient with AL amyloidosis and severe factor X deficiency has been in complete haematological remission with normal factor X activity for 7 years following high‑dose chemotherapy. A case study and literature review
- Cardiac tumor in a pregnant patient
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Patients older than 80 years with de novo acute myeloid leukemias without erythroblastic and/or megakaryocytic dysplasia achieve complete remission and longer survival after classical chemotherapy 3 + 7
- Paraneoplastic thromboembolic syndrome as the first sign of a malignant disease
- Right ventricular dysfunction after left ventricular assist device implantation
- Epidemiology of vascular disease
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



