-
Medical journals
- Career
Vplyv compliancie u diabetikov 2. typu liečených inzulínom v selfmonitoringu glykémie na kompenzáciu ochorenia
Authors: Ľ. Majerníková; T. Fertaľová; G. Kuriplachová; I. Ondriová
Authors‘ workplace: Vedúca katedry: PhDr. Dagmar Magurová, PhD. ; Fakulta zdravotníckych odborov ; Katedra ošetrovateľstva ; Prešovská univerzita
Published in: Prakt. Lék. 2018; 98(2): 83-87
Category: Of different specialties
Overview
Cieľom práce bolo monitorovať, analyzovať a zhodnotiť rozdiely v bariérach pri realizácii selfmonitoringu glykémie medzi diabetikmi 2. typu liečenými inzulínom v závislosti od poskytnutej edukácie pre zvýšenie compliancie ohľadom realizácie sledovania glykémie a následnej úpravy životosprávy. Pre zisťovanie postojov diabetikov o realizovanom selfmonitoringu glykémie a jeho bariérach sme použili štandardizovaný dotazník Diabetes Care Profile. Výskumný súbor tvorilo 411 pacientov diabetikov 2. typu liečených inzulínom v Prešovskom kraji. Postoje k potrebe realizácie selfmonitoringu glykémie komparovaných skupín pacientov sa signifikantne odlišovali v oblasti prekážok selfmonitoringu (p < 0,05) a hodnotenia zručností pre zvládanie selfmonitoringu glykémie (p < 0,05) v prospech respondentov s realizovanou edukáciou pre zvýšenie comliancie prostredníctvom profesionálov. Správne realizovaná edukácia ovplyvňuje vedomosti a následne zručnosti a postoje diabetikov k manažovaniu svojho ochorenia.
Klúčove slová:
compliancia – selfmonitoring – edukácia – diabetes mellitus – glykémia – bariéry selfmonitoringuÚVOD
Selfmonitoring glykémie je v dnešnej dobe integrálnou súčasťou diabetickej starostlivosti o pacientov liečených s týmto ochorením. Klinické výskumy posledných rokov upresnili úlohu selfmonitoringu ako nástroja pre zber údajov, ktorý je naviazaný na špecifický zásah do liečby a životospráva chorého na základe získaných informácií. Optimálne využitie monitoringu glykémií vyžaduje adekvátnu frekvenciu realizovaných meraní, edukáciu chorého a jasné doporučenia ako reagovať na získané výsledky v diabetickej sebaopatere. Na druhej strane pri neadekvátnej edukácii pacienta sa objavuje problematika neefektívneho využívania tohto nástroja a výhody selfmonitoringu sú neefektívne (9–11). Viaceré klinické štúdie dokázali, že intenzívna terapia vedená s cieľom dôsledne kontrolovať hladiny glykémie prináša lepšiu kompenzáciu diabetu, zlepšenie kvality života diabetikov a podstatné zníženie výskytu alebo spomalenie progresie komplikácií (2, 3, 5, 9, 10).
CIEĽ PRÁCE
Cieľom práce bolo monitorovať, analyzovať a zhodnotiť rozdiely v bariérach pri realizácii selfmonitoringu glykémie medzi diabetikmi 2. typu liečenými inzulínom v závislosti od poskytnutej edukácie pre zvýšenie compliancie ohľadom realizácie sledovania glykémie a následnej úpravy životosprávy.
MATERIÁL A METODIKA
Pre výskum sme použili štandardizovaný dotazník Diabetes Care Profil (DCP) (4), ktorý bol vyvinutý ako nástroj pre posúdenie sociálnych a psychologických faktorov súvisiacich s diabetes mellitus a jeho liečbou. Pre potreby štatistického spracovania získaných údajov sme využili software STATISTICA 14. Pre štatistickú komparáciu sledovaných skupín sme použili t-test a F-test.
Počas plánovaného výskumu bolo distribuovaných 500 dotazníkov pacientom s diabetes mellitus 2. typu (DM2T) liečených inzulínom v Prešovskom kraji. Návratnosť dotazníkov bola 82% (411 vrátených dotazníkov). V rámci štatistickej komparácie vybraných ukazovateľov sme súbor selektovali podľa odpovedí v dotazníku Diabetes Care Profile (DCP) v sekcii – Edukácia a poskytnuté poradenstvo a v sekcii Diéta, z hľadiska realizácie edukácie zdravotníckymi pracovníkmi na dve skupiny pacientov (s realizovanou edukáciou a bez realizovanej edukácie pre zvýšenie compliancie v diabetickej starostlivosti na základe realizovaného selfmonitoringu glykémie). Výber výskumnej vzorky bol zámerný. Skupinu probantov tvorilo 411 pacientov s diabetes mellitus 2. typu (DM2T) liečených inzulínom (edukovaní pacienti EP – 232 respondentov, needukovaní pacienti NP – 179 respondentov). Podmienkou zaradenia do nášho výskumného súboru bol dospelý vek, ochorenie DM2T a liečba inzulínom. Priemerný vek našich respondentov bol 62,6 roka. Dominujúcou vekovou skupinou bolo obdobie staršej dospelosti a obdobia presénia (tab. 1). Z hľadiska porovnania sledovaných skupín pacientov sme zistili signifikantné rozdiely v hodnote HbA1c (p < 0,05) , v hodnotách BMI sa nám štatisticky významné rozdiely nepotvrdili. Deskriptívnou štatistikou sme zistili, že v sledovanom súbore EP si pravidelný selfmonitoring glykémie vykonáva 48 % respondentov a u NP to činí 43 %.
Table 1. Charakteristika respondentov 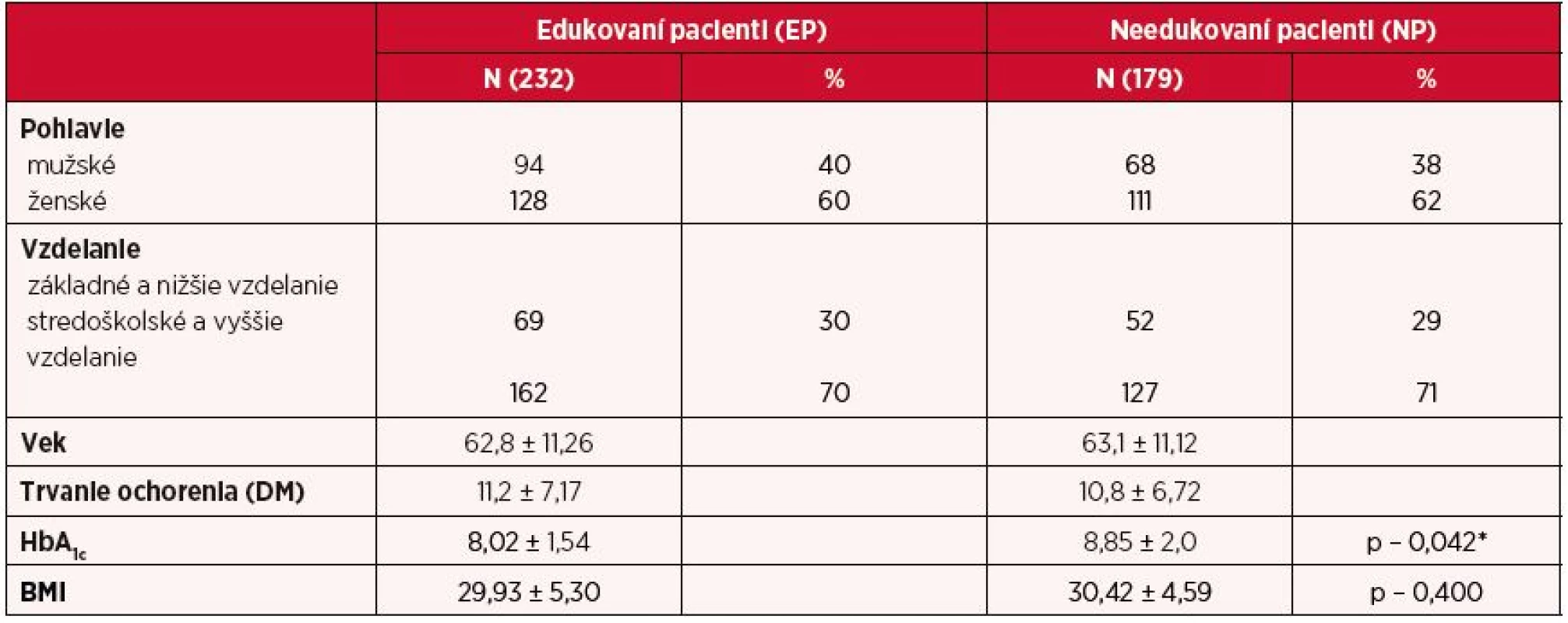
*p < 0,05 VÝSLEDKY
V oboch skúmaných súboroch realizujúcich si selfmonitoring glykémie sme zisťovali pomocou Likertovej škály (1 – nikdy, 5 – často) najčastejšie prekážky v jeho realizácii (tab. 2). Zaznamenali sme signifikantné rozdiely v odpovediach respondentov v prospech edukovaných pacientov okrem položiek dotýkajúcich sa bariér – zabudnutie, vhodné miesto a čas pre selfmonitoring, problém s prečítaním hodnôt glykémie. Najvýraznejšie rozdiely sme zaznamenali (p < 0,01) vo finančných problémoch pre zabezpečenie si pomôcok, nedostatok pomôcok, závislosť pri selfmonitoringu na inej osobe, nepotrebe vykonávania selfmonitoringu z dôvodu presvedčenia o „nekolísaní“ glykémie. Štatisticky významné rozdiely na úrovni p < 0,05 sme zistili v názoroch na prospešnosť realizácie selfmonitoringu, kde needukovaní respondenti vyjadrili signifikantne horší názor na jeho využitie a celkový prospech pri kompenzácii diabetu.
Table 2. Prekážky selfmonitoringu 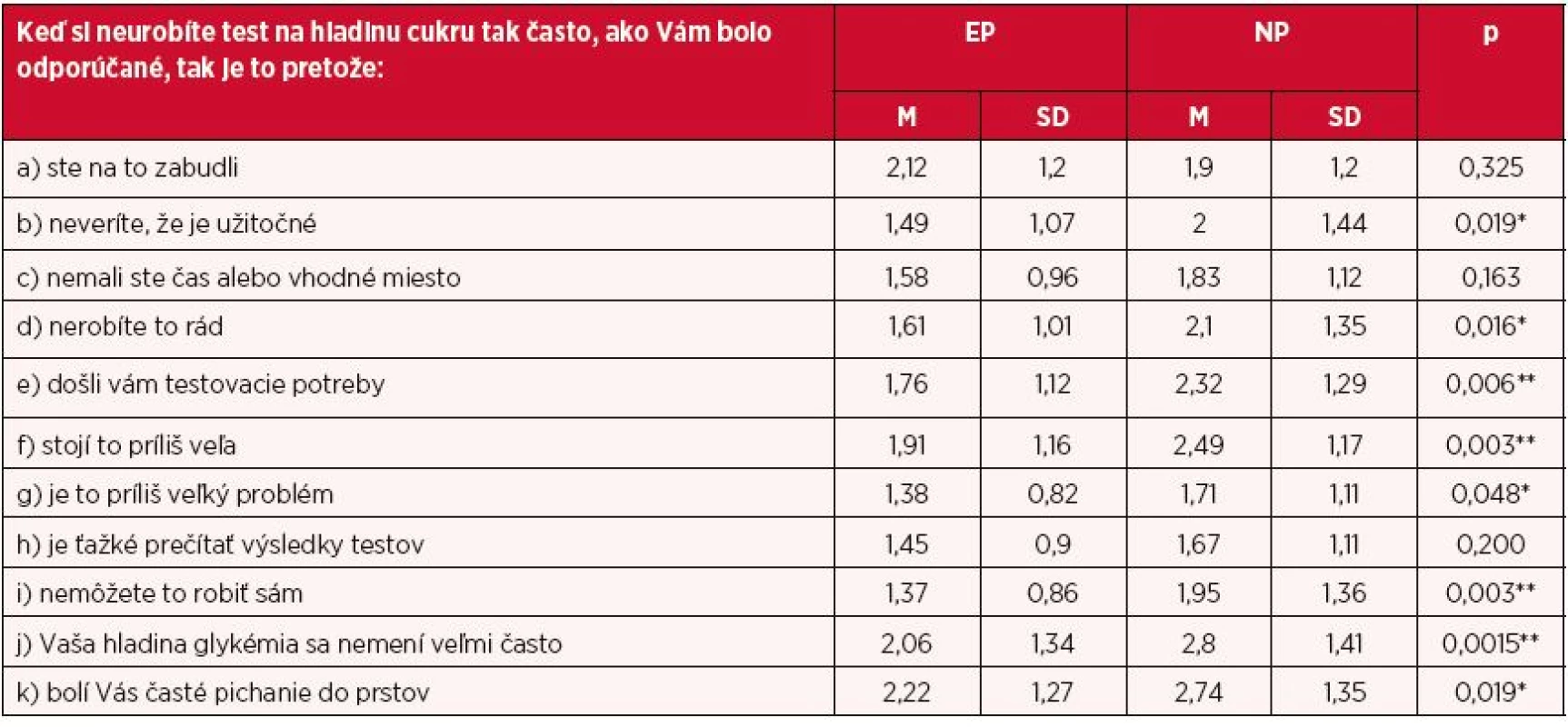
*p < 0,05; **p < 0,01 EP – edukovaní pacienti, NP – needukovaní pacienti, M – priemer, SD – smerodajná odchýlka V oblasti monitoringu prekážok selfmonitoringu a starostlivosti o seba sme zisťovali ako hodnotia svoje praktické zručnosti pacienti pomocou Likertovej škály (1 – slabé, 5 – vynikajúce). Zaznamenali sme signifikantné rozdiely v odpovediach medzi EP a NP, pričom lepšie hodnotili svoje zručnosti EP. Signifikantné rozdiely sme zaznamenali v zručnostiach pri dodržiavaní diéty a kontrole hladiny glykémie (p < 0,05), pri kontrole a udržiavaní si hmotnosti (p < 0,01), v možnostiach prevencie komplikácii diabetu (p < 0,05), pri starostlivosti o nohy (p < 0,05), zručnosti pri starostlivosti o oči (p < 0,05). V oblastiach cvičenie a užívanie inzulínu/liekov sme zaznamenali rozdiely iba na úrovni priemeru a smerodajnej odchýlky v prospech edukovaných pacientov (tab. 3).
Table 3. Zručnosti selfmonitoringu a sebaopatery diabetikov 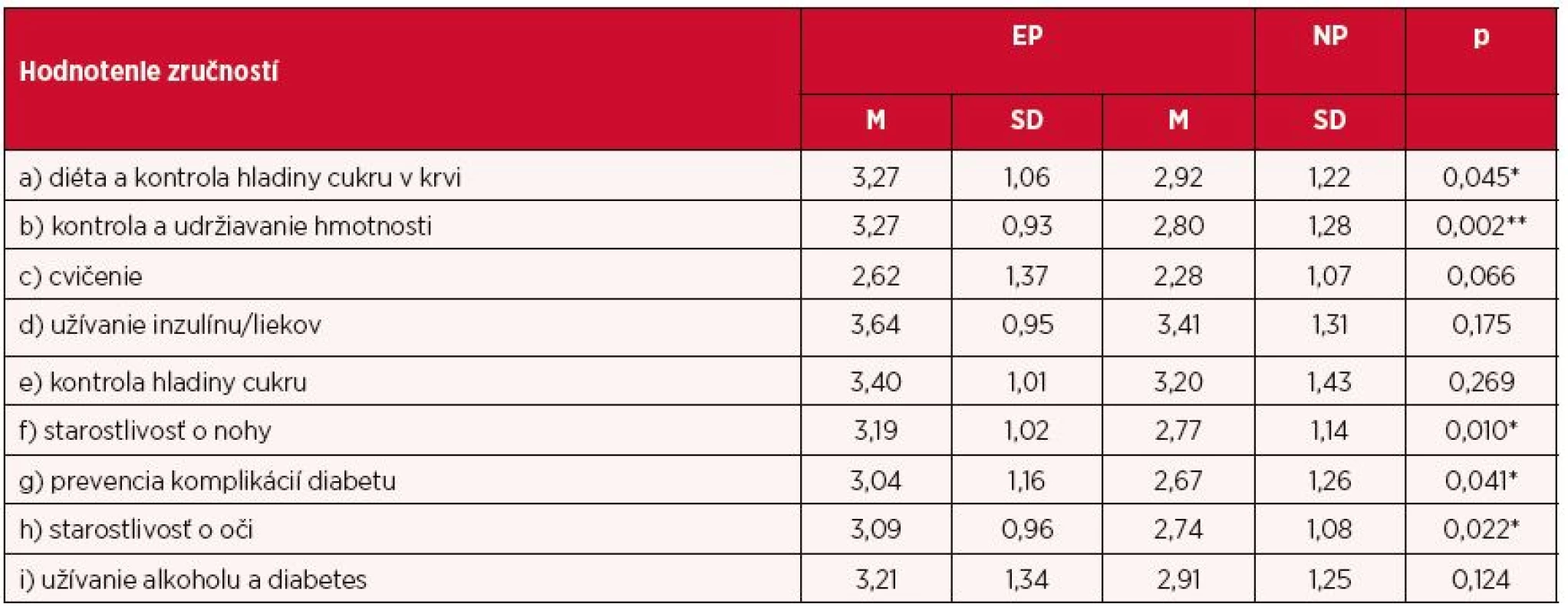
*p < 0,05; **p < 0,01 EP – edukovaní pacienti, NP – needukovaní pacienti, M – priemer, SD – smerodajná odchýlka DISKUSIA
Zvyšovanie compliancie pacienta pre lepšiu kompenzáciu ochorenia je vhodné a efektívne prostredníctvom edukácie. V zahraničnej literatúre sa často stretávame s edukáciou zameranou na selfmanažment ochorenia – Diabetes Self--Management Education (DSME). Problematiku edukácie diabetika v selfmanažmente ochorenia považujeme za jednu z najprioritnejších, s čím súvisí diabetická sebaopatera (diabetic self-care). Prostredníctvom edukácie a reedukácie by mal každý diabetik disponovať vedomosťami a zručnosťami, ktoré mu zefektívnia diabetickú sebaopateru (9, 15).
Autorky Gurková, Žiaková (7) realizovali výskum u pacientov s diabetes mellitus, kde vychádzali z predpokladu, že pacienti, ktorí absolvovali intenzívny edukačný program, budú vo vyššej miere realizovať všetky činnosti významné v selfmanagemente diabetu ako pacienti, ktorí absolvovali edukáciu v rámci ambulantnej starostlivosti. Vzorku respondentov tvorilo 104 pacientov s diagnostikovaným DM 1. typu alebo DM 2. typu hospitalizovaných v NEDÚ v Ľubochni v období 2006–2007. Do edukačného programu boli zaradení pacienti s DM 1, DM 2 na intenzifikovanom inzulínovom režime s cieľom zlepšenia metabolickej kompenzácie DM a reedukácie. Edukačný program pre pacientov s DM1T prebiehal vo forme skupinovej edukácie v rámci 10-dňového intenzívneho edukačného kurzu s maximálnym počtom 10 účastníkov v jednom kurze. Klinická efektívnosť programu v zmysle zmeny správania, spokojnosti s liečbou však nebola kontinuálne vyhodnocovaná. Na základe štatistického porovnávania zaznamenali signifikantné rozdiely v selfmanažmente DM (v oblasti využívania sacharidových jednotiek, p < 0,05). Štatisticky nevýznamné rozdiely boli vo vykonávaní pravidelného selfmonitoringu, úpravách dávok inzulínu v špecifických situáciách ako aj vedení záznamu hypoglykémií. V spomínanom výskume zistili prekážky v selfmonitoringu u pacientov s diabetom liečených intenzívnou inzulínovou liečbou, kde odporúčaný selfmonitoring pri dobre kompenzovanom DM na IIT predstavuje 3–4 merania glykémie denne. Iba 17,3 % pacientov na IIT sledovanom súbore vykonávalo uvedenú frekvenciu merania glykémie. Pacienti v tejto skupine najčastejšie uvádzali, že dôvodom nerealizovania denného selfmonitoringu predstavuje pre nich množstvový limit prúžkov do glukometra za mesiac, na ktorý majú nárok a vysoké finančné náklady spojené so zabezpečením prúžkov, čo autorky označili ako najvýraznejšiu bariéru v realizácii pravidelného denného selfmonitoringu (7). Efektívne využívanie výsledkov selfmonitoringu glykémie by malo napomôcť k lepšej kompenzácii celkového ochorenia a následne k zvýšeniu kvality života, ako na to poukazujú viaceré štúdie realizované na danú problematiku (8, 14, 23). Výsledky našej štúdie sme komparovali s výsledkami Muratu et al., ktorí realizovali podobný výskum v Novom Mexiku a Arizone, porovnávali skupiny pacientov s DM liečených inzulínom, ktorí žiadali o doplňujúce edukačné stretnutia s inštrukciami potrebnými pre ich diabetickú sebaopateru a respondentov (instructed patient – IP), ktorí takúto starostlivosť odmietli (not-instructed patient – NIP). Celkový počet respondentov bol 284 s dĺžkou trvania DM 15,1 ± 10,3 roka. Komparácia výsledkov oboch skupín s našimi výsledkami v oblasti hodnotenia zručnosti v súvislosti s výsledkami selfmonitoringu uvádzame v tabuľke 4. Signifikantné rozdiely v komparovaných skupinách zaznamenali v oblastiach užívania inzulínu, príp. liekov, prevencie komplikácií diabetu a starostlivosti o oči (16). Celkovo inštruovaní pacienti voči našej skupine EP lepšie ohodnotili svoje zručnosti v oblastiach cvičenia, starostlivosti o nohy, prevencie komplikácií a starostlivosti o oči.
Table 4. Komparácia výsledkov úrovne zručností s výskumom Murata et al.* 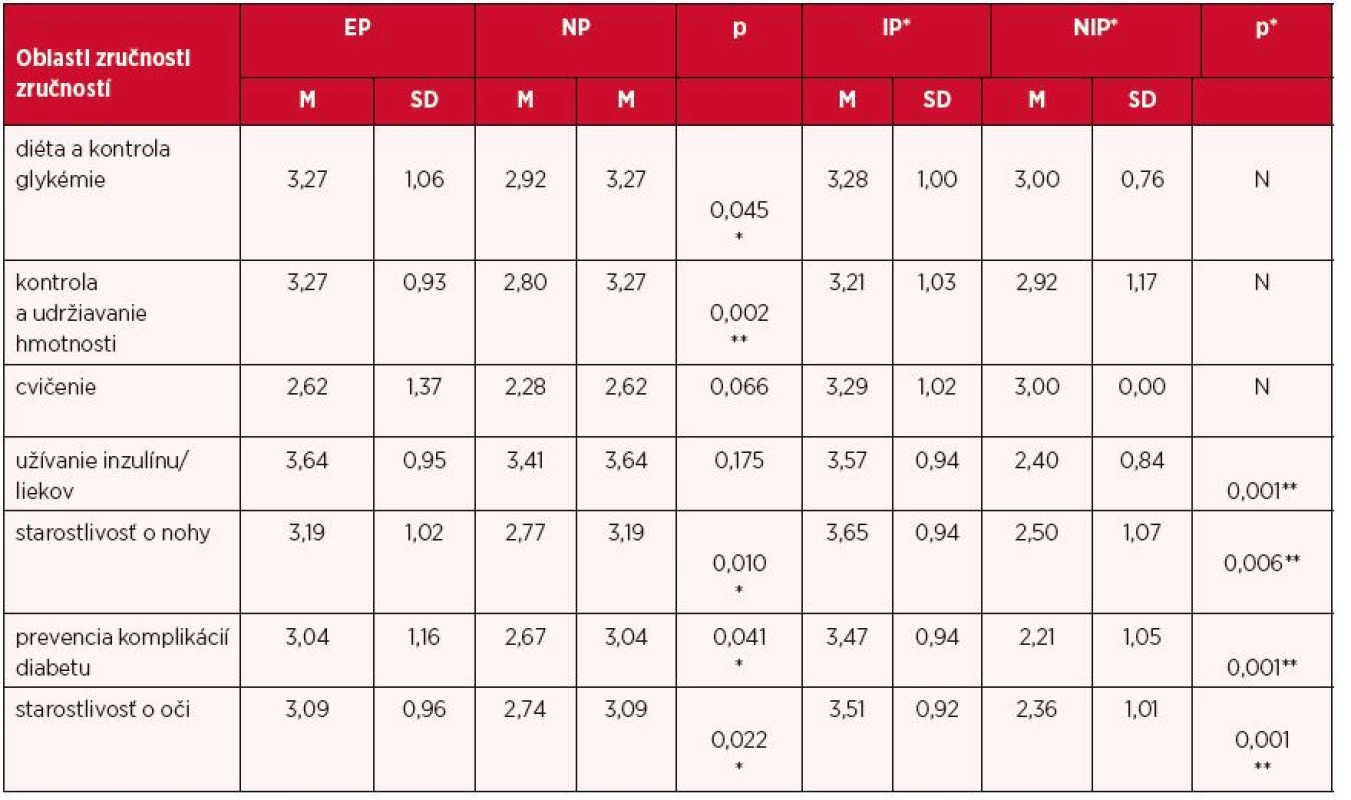
*p < 0,05; **p < 0,01 EP(IP) – edukovaní pacienti, NP(NIP) – needukovaní pacienti, M – priemer, SD – smerodajná odchýlka Metóda selfmoniotringu glykémie je prístup, pri ktorom sa údaje o glukóze z krvi zhromažďujú podľa definovaného režimu, interpretujú a potom sa používajú na uskutočnenie vhodných farmakologických a/alebo úpravy v diabetickom režime – pohyb, stravovanie apod. (17). Randomizovaná kontrolovaná štúdia autorov Schwedesa et al. (22) zameraná špeciálne na selfmonitoring pacientov s DM2T zistila, že selfmoniotring poskytuje významné zlepšenie HbA1c v priebehu 6 mesiacov v porovnaní s kontrolnou skupinou, ktorá túto metódu nevyužívala. V poslednom čase bolo publikovaných množstvo štúdií (najmenej 10 od roku 2010), ktoré špecificky skúmali použitie selfmonitoringu u pacientov s DM2T liečených inzulínom (10–13, 15, 18–21). Ich výsledky poukazujú na pozitívny efekt selfmonitoringu na skúmané premenné (kvalitu života, HbA1c, BMI, zmenu hmotnosti, frekvenciu zmien vo farmakoterapie, počet hospitalizácií apod.).
ZÁVER
Selfmonitoring glykémie z hľadiska manažovania ochorenia u diabetikov je v dnešnej dobe dôležitou súčasťou bežnej rutinnej starostlivosti. Pacienti však aj z dôvodu nedostatočnej edukácie o selfmonitoringu glykémie toto vyšetrenie nerealizujú a tým sa vystavujú vyššiemu riziku horšej kompenzácie diabetu, zhoršenia kvality života a zvýšenému výskytu alebo zrýchlenej progresie komplikácií diabetu. Zo socio-ekonomického hľadiska v celospoločenskom kontexte to zvyčajne znamená nárast výskytu komplikácií, ktoré je potrebné zvládať za vyšších a náročnejších personálnych, inštitucionálnych a finančných podmienok.
Stret záujmov: žiadny.
ADRESA PRO KORESPONDENCI:
PhDr. Ľudmila Majerníková, PhD.
Prešovská univerzita
Fakulta zdravotníckych odborov
Katedra ošetrovateľstva
Partizánska 1, 080 01 Prešov, SR
e-mail: ludmila.majernikova@unipo.sk
Sources
1. Bonomo K, De Salve A, Fiora E, et al. Evaluation of a simple policy for pre - and post-prandial blood glucose self-monitoring in people with type 2 diabetes not on insulin. Diabetes Res Clin Pract 2010; 87(2): 246–251.
2. Diabetes Control and Complications Trial Research Group. The effect of intensive treatment of diabetes on the developement and progression of long-term complications in insulin.dependent diabetes mellitus. N Engl J Med 1993; 329(14): 977–986.
3. Durán A, Martín P, Runkle I, et al. Benefits of self-monitoring blood glucose in the management of new-onset type 2 diabetes mellitus: the St Carlos Study, a prospective randomized clinic-based interventional study with parallel groups. J Diabetes 2010; 2(3): 203–211.
4. Fitzgerald JT, Anderson RM, Gruppen LD, et al. The reliability of the diabetes care profile for African Americans. Eval Health Prof 1998; 21(1): 52–65.
5. Franciosi M, Lucisano G, Pellegrini F, et al. ROSES Study Group: ROSES: role of self-monitoring of blood glucose and intensive education in patients with type 2 diabetes not receiving insulin. A pilot randomized clinical trial. Diabetes Care 2001; 24(11): 1870–1877.
6. Gurkova, E. Nemocný a chronické onemocnění. Praha: Grada Publishing 2017.
7. Gurková E, Žiaková K. Hodnotenie efektívnosti edukácie pacientov v selfmanažmente diabetes mellitus. Kontakt 2008; 10(2): 19–31.
8. Gurková E, Čáp J, Žiaková, K. Quality of life and treatment satisfaction in the context of diabetes self-management education. Int J Nurs Pract 2011; 2(2): 91–98.
9. Karter AJ, Ackerson LM, Darbinian JA, et al. Self-monitoring of blood glucose and glycemic control: the Northern California Kaiser Permanente Diabetes registry. Am J Med 2001; 111(1): 1–9.
10. Kato NK, Kato M. Use of structured SMBG helps reduce A1c levels in insulin-treated diabetic patients [abstract]. Diabetes 2011; 60(Suppl 1): A239.
11. Kempf K, Kruse J, Martin S. ROSSO-in-praxi: a self-monitoring of blood glucose-structured 12-week lifestyle intervention significantly improves glucometabolic control of patients with type 2 diabetes mellitus. Diabetes Technol Ther 2010; 12(7): 547–553.
12. Khamseh ME, Ansari M, Malek M, et al. Effects of a structured self-monitoring of blood glucose method on patient self-management behavior and metabolic outcomes in type 2 diabetes mellitus. J Diabetes Sci Technol 2011; 5(2): 388–393.
13. Kleefstra N, Hortensius J, Logtenberg SJ, et al. Self-monitoring of blood glucose in tablet-treated type 2 diabetic patients (ZODIAC). Neth J Med 2010; 68(1): 311–316.
14. Majerníková Ľ, Obročníková A, Jakabovičová A. Edukácia pacienta s diabetes. MOLISA 2007; 4(4): 113–115.
15. Mensing, C, Boucher J, Cypress M. National standards for diabetes self-management education. Diabetes Care 2000; 23(5): 682–689.
16. Murata GH, Shah JH, Adam KD, et al. Factors affecting diabetes knowledge in type 2 diabetic veterans. Diabetologia 2003; 46(6): 1170–1178.
17. Parkin CG, Buskirk A, Hinnen DA, Axel-Schweitzer M. Results that matter: structured vs. unstructured self-monitoring of blood glucose in type 2 diabetes. Diabetes Res Clin Pract 2012; 97(1): 6–15.
18. Polonsky WH, Fisher L, Schikman CH, et al. A structured self-monitoring of blood glucose approach in type 2 diabetes encourages more frequent, intensive, and effective physician interventions: results from the STeP study. Diabetes Technol Ther 2011; 13(2): 797–802.
19. Polonsky WH, Fisher L, Schikman CH, et al. Structured self-monitoring of blood glucose significantly reduces A1C levels in poorly controlled, noninsulin-treated type 2 diabetes. Diab Care 2011; 34(3): 262–267.
20. Seaquist RE, Miller ME, Bonds DE, et al. The impact of frequent and unrecognized hypoglycemia on mortality in the ACCORD Study. Diabets Care 2012; 35(2): 409–414.
21. Shiraiwa T, Takahara M, Kaneto H, et al. Efficacy of occasional self-monitoring of postprandial blood glucose levels in type 2 diabetic patients without insulin therapy. Diabetes Res Clin Pract 2010; 90(3): e91–e92.
22. Schwedes U, Siebolds M, Mertes G. Meal-related structured self-monitoring of blood glucose: effect on diabetes control in non-insulin-treated type 2 diabetic patients. Diabetes Care 2002; 25(11): 1928–1932.
23. Zeleníková R, Bužgová R, Janíková E, Jarošová D. Evaluation of quality of life of patients with diabetic foot syndrome in selected health care facilities of Moravian-Silesian region. Ošetřovatelství a porodní asistence 2014; 5(1): 2–8.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2018 Issue 2-
All articles in this issue
- Přehled dotazníků a škál hodnotících kvalitu života a non-motorické příznaky pacientů s Parkinsonovou nemocí
- Přežití po resekci karcinomu jícnu
- Vztah pohybové aktivity rodičů a jejich dětí v českých rodinách s dětmi s normální tělesnou hmotností a dětmi s nadváhou/obezitou
- Ateroskleróza a imunita Arterie jako terciární lymfoidní orgán?
- Vplyv compliancie u diabetikov 2. typu liečených inzulínom v selfmonitoringu glykémie na kompenzáciu ochorenia
- Srovnání ankle brachial indexu s ultrasonografickým vyšetřením tepen dolních končetin u diabetiků
- Profesionální onemocnění hlášená v České republice v roce 2017
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Přežití po resekci karcinomu jícnu
- Přehled dotazníků a škál hodnotících kvalitu života a non-motorické příznaky pacientů s Parkinsonovou nemocí
- Srovnání ankle brachial indexu s ultrasonografickým vyšetřením tepen dolních končetin u diabetiků
- Vztah pohybové aktivity rodičů a jejich dětí v českých rodinách s dětmi s normální tělesnou hmotností a dětmi s nadváhou/obezitou
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

