-
Medical journals
- Career
Rizikové faktory pádu u hospitalizovaných pacientov
: I. Bóriková; M. Tomagová; K. Žiaková
: Vedúca: prof. Mgr. Katarína Žiaková, PhD. ; Jesseniova lekárska fakulta v Martine ; Ústav ošetrovateľstva ; Univerzita Komenského v Bratislave
: Prakt. Lék. 2017; 97(1): 26-30
: Of different specialties
Cieľ:
Identifikovať rizikové faktory pádu u hospitalizovaných pacientov a zistiť, ktoré z nich sú spojené s vysokým rizikom pádu.Metodika:
Pilotná prierezová štúdia bola realizovaná v súbore hospitalizovaných pacientov na internom a chirurgickom oddelení. Riziko pádu bolo posudzované prostredníctvom identifikácie rizikových faktorov pádu a nástrojom Morse Fall Scale (MFS). Nástroj posudzuje šesť kľúčových rizikových faktorov pádu a hraničné skóre ≥ 45 (rozptyl 0–125) identifikuje pacientov s vysokým rizikom pádu, ktoré iniciuje výber cielených preventívnych intervencií na redukciu rizika pádu.Výsledky:
V súbore 63 pacien-tov, s priemerným vekom 68,3 rokov, bolo priemerné skóre rizika pádu podľa MFS na úrovni vysokého rizika 60,6 ± 22,4. Až 47 pacientov (74,6 %) malo vysoké riziko pádu (MFS skóre ≥ 45). Najvyššie riziko pádu mali pacienti v najstaršej vekovej skupine (> 74 rokov). K najčastejším rizikovým faktorom pádu v celom súbore patrili porucha chôdze a rovnováhy (n = 53), diagnóza akútna (n = 46), diagnóza chronická (n = 40), používanie kompenzačnej pomôcky (n = 37) a polyfarmakoterapia (n = 37). V súbore pacientov s vysokým rizikom pádu boli štatisticky významné korelácie medzi pádom v anamnéze (p = 0,000), poruchou chôdze a rovnováhy (p = 0,000), používaním kompenzačnej pomôcky pri chôdzi (p = 0,010) a polyfarmakoterapiou (p = 0,030) vo vzťahu k vysokému riziku pádu.Záver:
Skríning rizika pádu sa má realizovať vždy pri prijatí pacienta a významnej zmene jeho zdravotného stavu s cie-ľom identifikovať rizikové faktory, ktoré zvyšujú riziko pádu. Výsledok posúdenia je bazálny pre selekciu a implementáciu cielených multifaktorálnych intervencií. Validný a reliabilný nástroj MFS je schopný zachytiť signifikantné riziká pádu, ale po detekcii rizika pádu by mal byť pacient komplexne vyšetrený so zameraním na konkrétny zistený rizikový faktor. Nástroj MFS je potrebné ďalej testovať v rôznych oblastiach klinickej praxe za účelom prípravy štandardizovanej metodiky identifikácie rizikových pacientov k páduKľúčové slová:
pád – rizikové faktory – hospitalizovaný pacient - posudzovanie – Morse Fall ScaleÚVOD
Monitorovanie rizika pádu je neoddeliteľnou súčasťou programu na prevenciu pádov u hospitalizovaných pacientov a systému interného hodnotenia kvality a bezpečia poskytovaných zdravotných služieb (4, 16). Faktory podmieňujúce vznik pádu predstavujú heterogénnu skupinu, ktorá zahŕňa kombináciu vnútorných faktorov zo strany pacienta a vonkajších faktorov zo strany nemocničného prostredia. Literárne zdroje popisujú okolo štyristo rôznych rizikových faktorov pádu a ako kľúčové – signifikantné prediktory pádu uvádzajú: vyšší a vysoký vek, pády v anamnéze, poruchy chôdze a rovnováhy, svalová slabosť, používanie kompenzačnej pomôcky, stav po cievnej mozgovej príhode, diagnóza akútna, chronická, komorbidity, polyfarmakoterapia a jej účinky, depresia, kognitívny a zrakový deficit, inkontinencia a environmentálne riziká (5, 8, 2). U pacientov sa môžu kombinovať viaceré rizikové faktory, ktoré prispievajú k riziku a vzniku pádu a následne prispievajú k zvyšovaniu morbidity, imobility a mortality (7, 1). Pád u pacienta komplikuje základné ochorenie, predlžuje hospitalizáciu, zvyšuje náklady na liečbu a dlhodobú starostlivosť, spôsobuje anxietu, stratu sebadôvery v oblasti mobility a sebaopatery (15). Geriatrickí a krehkí pacienti nie sú jedinou vulnerabilnou skupinou so zvýšenou náchylnosťou k pádu, pretože každý hospitalizovaný pacient bez ohľadu na vek alebo fyzické schopnosti môže mať riziko pádu v dôsledku zmien v zdravotnom stave, vo farmakoterapii, či ako dôsledok diagnostických a terapeutických procedúr.
Analýza pádov s poranením podľa The Joint Commission Center for Transforming Healthcare odhaľuje niekoľko spoločných faktorov, ktoré zvyšujú počet pádov v nemocniciach, a okrem iného k nim zaraďuje aj nedostatočné posúdenie rizík zo strany pacienta (9). Práve posúdenie a identifikácia individuálnych ovplyvniteľných rizikových faktorov – aj prostredníctvom skríningových meracích nástrojov – uľahčuje výber a implementáciu cielených, na dôkazoch založených, preventívnych intervencií, ktoré signifikantne redukujú počet pádov (16, 18). Pre posudzovanie rizikových faktorov pádu bolo vyvinutých niekoľko meracích nástrojov. Zlatý štandard neexistuje, ale medzi najviac odporúčané patrí St. Thomas Risk Assessment Tool in Falling (STRATIFY), Hendrich II Fall Risk Model (HFRM II) a Morse Fall Scale (MFS) (1, 2, 5, 8). Posledný uvedený nástroj je efektívnou metódou pre iniciálne posúdenie rizika pádu u dospelých hospitalizovaných pacientov. Patrí medzi široko používané nástroje vo výskumných štúdiách, pretože je možné jeho použitie v rôznom klinickom prostredí (5, 1, 8, 13). Cieľom pilotnej kvantitatívnej prierezovej štúdie bolo identifikovať rizikové faktory pádu u hospitalizovaných pacientov a zistiť, ktoré z nich sú spojené s vysokým rizikom pádu (MFS skóre ≥ 45).
SÚBOR PACIENTOV
Výber pacientov do štúdie bol zámerný na základe zadefinovaných zaraďujúcich kritérií: dospelý vek, hospitalizácia na základnom internom a chirurgickom oddelení, posúdenie rizika pádu realizované do 24 hodín po prijatí. Súbor tvorilo 63 pacientov, z toho 32 žien a 31 mužov, priemerný vek bol 68,3 rokov, najviac pacientov bolo v najstaršej vekovej skupine (tab. 1).
1. Charakteristika súboru 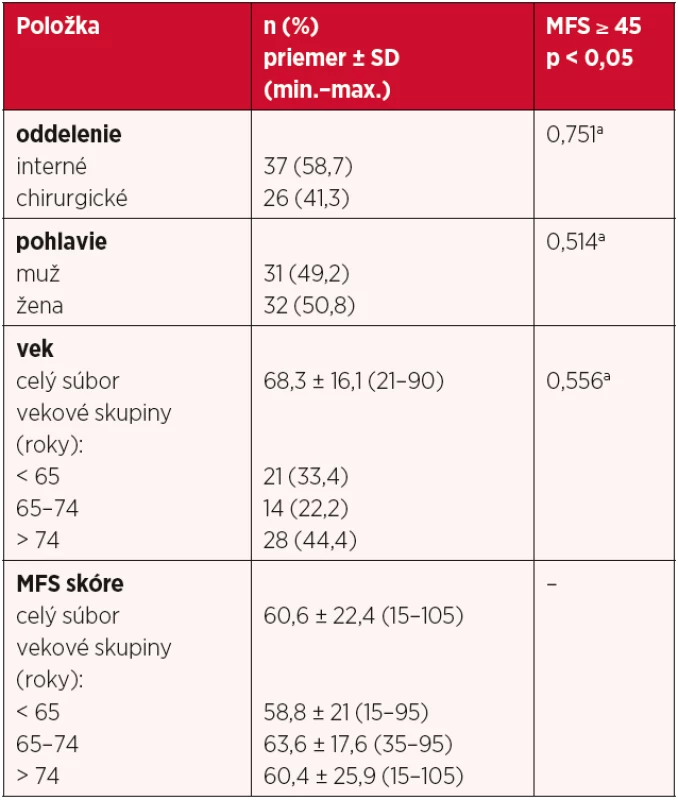
ap(χ2) METODY
Zber empirických dát prebiehal v Univerzitnej nemocnici v Martine (UNM) v mesiacoch jún až august 2016. Posudzovanie rizika pádu prostredníctvom anamnézy a analýzy zdravotnej dokumentácie pri prijatí pacienta na hospitalizáciu bolo zamerané na:
- na identifikáciu kľúčových rizikových faktorov pádu: pohlavie, vek, pád v anamnéze za posledné 3 mesiace, diagnóza akútna, diagnóza chronická, farmakoterapia (rizikové indikačné skupiny, polyfarmakoterapia – počet medikácie za 24 hodín), porucha chôdze a rovnováhy, používanie kompenzačnej pomôcky pri chôdzi, porucha psychického stavu, zraku, sluchu, kontinencie a pooperačný stav
- na rýchly skríning rizika pádu nástrojom MFS. Jeho autorka J. Morse na základe niekoľkoročného klinického testovania rôznych fyziologických a environmentálnych rizikových faktorov pádu identifikovala šesť signifikantných faktorov – položiek nástroja:
- a) pád v anamnéze za posledné tri mesiace (nie 0, áno 25)
- b) pridružená diagnóza (nie 0, áno 15)
- c) pomôcka pri chôdzi (nepoužíva/ležiaci/pomoc personálu 0, používa 15, nábytok ako opora 30)
- d) intravenózna terapia (nie 0, áno 20)
- e) typ chôdze (normálna/ležiaci/pomoc personálu 0, chabá 10, narušená 20)
- f) psychický stav (pacient reálne posudzuje svoju schopnosť pohybu 0, pacient nereálne posudzuje 15)
Celkové skóre MFS je 0–125, úroveň rizika pádu je nízka pri skóre ≤ 20, stredná pri 25–40 a vysoká pri ≥ 45. Skóre je senzitívne na zmeny v zdravotnom stave pacienta a úroveň fyzickej dizability. Skóre ≥ 45, tzv. cut-off – hraničné skóre, identifikuje pacientov s nižším a vysokým rizikom pádu, čo následne iniciuje výber cielených preventívnych intervencií na redukciu rizika pádu. Pri cut-off skóre ≥ 45 bola senzitivita MFS etablovaná na hodnote 78 %, špecifickosť 83 % a inter-rater reliabilita 0,96 (13).
Pre spracovanie dát bol použitý program Microsoft Excel, na analýzu dát bol použitý štatistický program SPSS Statistica 8.0. Metódy deskriptívnej štatistiky prezentujú rozdelenie početností hodnôt premenných (kategorických, číselných) v absolútnych (n) aj relatívnych číslach (%) vo frekvenčných tabuľkách. Z opisných charakteristík pre miery polohy (stredné hodnoty) je uvedený aritmetický priemer, minimálne (min) a maximálne (max) hodnoty, pre mieru variability medzi jednotlivcami v súbore je uvedená štandardná (smerodajná) odchýlka (SD). Na testovanie asociácie binárnych premenných bol použitý Chi-kvadrát test P (χ2). Rozloženie hodnôt spojitej premennej, počet užívaných liekov, v podskupinách MFS (skóre < 45 a ≥ 45) bolo testované Mann-Whitney testom (M-W). Štatistická významnosť pre všetky testy bola počítaná na hladine 5 % (p < 0,05).
VÝSLEDKY
Priemerné skóre rizika pádu podľa MFS bolo v celom súbore na úrovni vysokého rizika 60,6 ± 22,4 (skóre min. 15, max. 105), až 47 pacientov (74,6 %) malo vysoké riziko pádu (MFS skóre ≥ 45). Najvyššie riziko pádu pri skóre 105 bolo zaznamenané v najstaršej vekovej skupine (tab. 1).
Medzi najčastejšie sa vyskytujúce rizikové faktory pádu v sledovanom súbore (n = 63) patrili: porucha chôdze a rovnováhy (n = 53), prítomnosť diagnózy akútnej (n = 46), diagnózy chronickej (n = 40), používanie kompenzačnej pomôcky (n = 37) a polyfarmakoterapia (n = 37) (tab. 2). V súbore pacientov (n = 47) s vysokým rizikom pádu sme štatisticky významné korelácie zistili medzi pádom v anamnéze (p = 0,000), poruchou chôdze a rovnováhy (p = 0,000), používaním kompenzačnej pomôcky pri chôdzi (p = 0,010) a polyfarmakoterapiou (p = 0,030) vo vzťahu k vysokému riziku pádu podľa MFS.
2. Rizikové faktory pádu 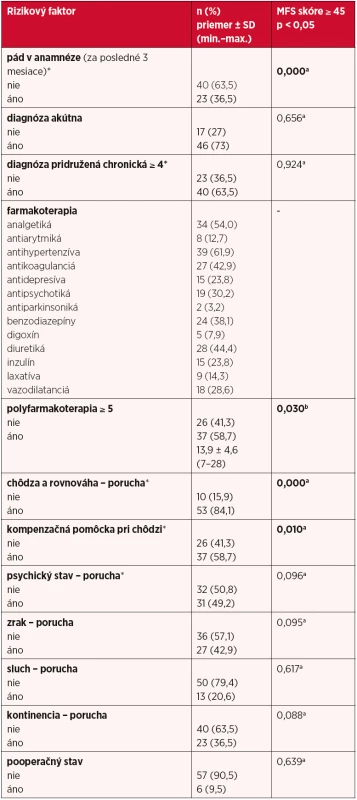
*položka v MFS, ap(χ2), bp (M-W) V tabuľke 3 je uvedené percentuálne zastúpenie štatisticky významných rizikových faktorov v súbore medzi podskupinami MFS < 45 a MFS ≥ 45. U pacientov s vysokým rizikom pádu (n = 47) boli štatisticky významné výsledky dané rozdielom v percentuálnom zastúpení týchto faktorov – pri páde v anamnéze výskyt faktora narástol z 0 % na 48,9 %, pri poruche chôdze a rovnováhy z 56,2 % na 93,6 %, pri kompenzačnej pomôcke z 31,2 % na 68,1 %. V tejto skupine pacientov bol aj vyšší priemerný počet medikácie za 24 hodín (až 14,6 ± 4,6).
3. Percentuálne zastúpenie štatisticky významných rizikových faktorov 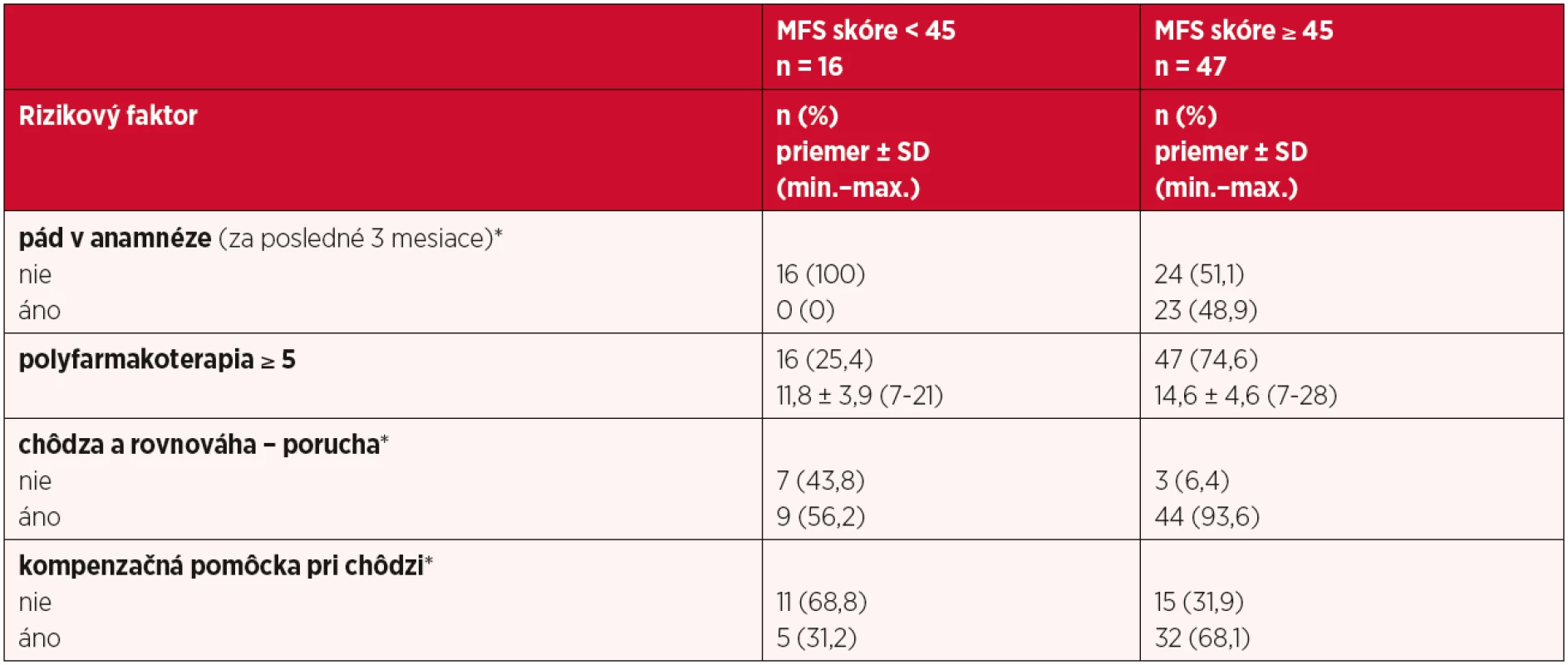
*položka v MFS DISKUSIA
Pády v nemocnici patria k nežiaducim udalostiam, ktoré môžu viesť u pacienta k významným sekundárnym komplikáciám. Mnohé z rizikových faktorov sú preventabilné, preto benefitom pre pacienta i nemocnicu je preventívny program, ktorého prvým komponentom je posúdenie pacienta s vysokým rizikom pádu (5, 15). Identifikácia charakteristických rizikových faktorov v heterogénnej skupine nemocničnej populácie pacientov je však vzhľadom na mutifaktoriálnu etiológiu pádov ťažká (12). V našom súbore pacientov sme zo sledovaných rizikových faktorov vo vzťahu k vysokému riziku pádu podľa MFS identifikovali štyri signifikantné rizikové faktory pádu (tab. 2).
Pád v osobnej anamnéze je kľúčový, signifikatný prediktor pádu, pretože takýto pacient má 2–3-krát väčšiu pravdepodobnosť pádu v nasledujúcom roku (13). Watson et al. (16) odporúča skríning rizika pádu pri prijatí pacienta na hospitalizáciu vždy v prípade, keď sa zistí pád v anamnéze, aj keď zachytiť niektoré ďalšie rizikové faktory, napr. zmeny v mobilite, vo farmakoterapii a kognitívnu deklináciu, nemusí byť v čase prijatia evidentné.
Porucha chôdze a rovnováhy, vestibulárna dysfunkcia patria k najdôležitejším rizikovým faktorom pádu hlavne u starších pacientov (12) a kombinácia nestabilnej chôdze napr. s demenciou kumuluje riziko opakovaných pádov (8, 14). Kľúčové je používanie kompenzačnej pomôcky pri chôdzi u pacientov s poruchou chôdze, rovnováhy a stability bez ohľadu na príčinu vzniku týchto porúch, pretože celková slabosť, najmä dolných končatín, a/alebo narušená rovnováha vedú k problémom pri presune a chôdzi a zvyšujú riziko pádu (12). V skupine pacientov s pádom sa zistilo, že používanie rôznych pomôcok k pohybu a chôdzi, hlavne bariel, zvyšuje riziko pádu (10).
Riziko pádu sa zvyšuje s počtom chronických diagnóz (predovšetkým kardiovaskulárne, respiračné, neuromuskulárne, muskuloskeletálne, diabetes mellitus, demencia, osteoporóza), komorbidít s následnou polyfarmakoterapiou a akékoľvek lieky ovplyvňujúce kognitívne, neurosenzorické, kardiovaskulárne a muskuloskeletálne funkcie môžu potenciálne zvyšovať riziko pádu nezávisle na počte pridružených diagnóz (8, 11). K rizikovým skupinám liekov patria predovšetkým benzodiazepíny, sedatíva, hypnotiká, tricyklické antidepresíva, neuroleptiká, anxiolytiká, antipsychotiká, diuretiká, kardiotoniká, antiparkinsoniká, analgetiká, antihypertenzíva, antikoagulanciá, antidiabetiká. Do úvahy treba vziať nielen ich hlavný a vedľajší účinok, ale aj kumulatívny efekt, rôzne interakcie a počet užívaných skupín súčasne pri počte 5 a viac. Podľa Morse (13) je počet medikácie signifikantný vo vzťahu k pridruženej diagnóze a monitorovanie medikácie súčasťou tejto položky v MFS, pričom za polyfarmakoterapiu považuje užívanie už viac ako jednej skupiny liekov. V našom súbore pacienti užívali všetky uvedené skupiny a priemerný počet medikácie za 24 hodín dosiahol extrémnu hodnotu ≥ 10, čo je príznačné pre túto vekovú skupinu (17), avšak k medikácii užívanej perorálne sme počítali aj terapiu podávanú injekčne, napr. antibiotiká, diuretiká, inzulín. Farmakoterapia patrí k modifikovateľným rizikovým faktorom pádu, preto jej manažment, revízia a minimalizácia počtu užívaných liekov u hospitalizovaných pacientov môže byť dôležitou stratégiou v prevencii pádu (1–3, 7, 15).
Aj napriek tomu, že v našej štúdii sa vek a pohlavie nepotvrdili ako signifikantné rizikové faktory – podobne ako v štúdii Mion et al. (12), treba poznamenať, že pády a ich následky sú častým a závažným problémom predovšetkým v seniorskej skupine. Vo veku 65 rokov a viac sa riziko pádu zvyšuje (spadne 30 % seniorov) a vo veku 80 rokov a viac spadne až 50 % seniorov aspoň raz za rok. Okrem toho, populácia geriatrických pacientov môže mať v skutočnosti vyššie riziko pádu ako predikuje nástroj, a naopak, pacientom s vysokým predikovaným rizikom sa môže zlepšiť zdravotný stav, to znamená, že zdravotný stav a riziko pádu je počas hospitalizácie premenlivé (16). Poznanie vekovej hranice je dôležité pri identifikácii rizika pádu. Prvá veková hranica je odporúčaná pri veku 65 rokov a viac, druhá pri veku nad 75 rokov, preto je vek dôležitá položka pri skríningu rizika pádu (10). Z hľadiska pohlavia sú vyšším rizikom pádu ohrozené staršie osamelo žijúce ženy s vyšším priemerným vekom, fyzickou dizabilitou, osteoporózou, so zneužívaním návykových látok, s polyfarmakoterapiou; u mužov sa riziko pádu zvyšuje predovšetkým pri obezite a po cievnej mozgovej príhode (6).
V prípade ďalších sledovaných rizikových faktorov pádu je známe, že niektoré zdravotné charakteristiky pacientov sú asociované s vyšším rizikom pádu a aj rôzne špecifické skupiny pacientov majú svoje vlastné špecifické riziko. Množstvo rizikových faktorov sa u pacientov rôzne kombinuje a počas hospitalizácie sa môžu meniť, preto sa kladie dôraz na multifaktoriálne posudzovanie, teda na komplexné posudzovanie kľúčových rizikových faktorov cez skríning rizika pádu meracím nástrojom až po hĺbkové klinické a funkčné vyšetrenie špecifického, konkrétneho rizika (2, 8).
ZÁVER
Predikcia rizika pádu u hospitalizovaných pacientov je naliehavá vzhľadom na prítomnosť komplexu rizikových faktorov. Vysoké riziko pádu, ktoré sme identifikovali u väčšiny pacientov v súbore, významne súvisí so silnými prediktormi pádu, ako sú pád v anamnéze, porucha chôdze a rovnováhy, používanie kompenzačnej pomôcky pri chôdzi a polyfarmakoterapia. Kľúčové faktory sú zakomponované v položkách nástroja MFS, preto jeho použitie v klinickej praxi pomôže rýchlo identifikovať riziko pádu u konkrétneho pacienta. Poznanie tohto individuálneho rizika umožní uplatniť individualizovanú starostlivosť v prevencii a redukcii rizika pádu v súvislosti s aktuálnym zdravotným stavom pacienta. Vzhľadom na výsledky pilotnej štúdie je potrebné monitorovať rizikové faktory pádu počas hospitalizácie a ďalej testovať nástroj MFS v rôznych oblastiach klinickej praxe, aby sme mohli pripraviť štandardizovanú metodiku identifikácie rizikových pacientov k pádu, vrátane výberu validného a reliabilného meracieho nástroja.
Príspevok vznikol v rámci projektu KEGA 048UK-4/2016 Posudzovanie rizika pádov – pre vzdelávanie a prax.
Etické aspekty štúdie: Výskumná štúdia bola realizovaná so súhlasom Etickej komisie UNM v júni 2016. Autorka nástroja MFS Janice Morse (The University of Utah) dala súhlas na jeho preklad do slovenského jazyka a na administráciu v klinickej praxi.
Limitácie štúdie: Podľa klinických odporúčaní by sa malo posudzovanie rizika pádu realizovať počas hospitalizácie opakovane, nie iba jednorazovo pri príjme, čo v prípade tejto pilotnej štúdie nebolo realizované. Súbor nie je z hľadiska veľkosti reprezentatívny, preto získané výsledky nemôžeme zovšeobecniť pre populáciu hospitalizovaných pacientov.
Stret záujmov: žiadny.
ADRESA PRO KORESPONDENCI:
doc. Mgr. Ivana Bóriková, PhD.
Ústav ošetrovateľstva JLF UK
Malá hora 5, 036 01 Martin, SR
e-mail: borikova@jfmed.uniba.sk
Sources
1. Callis N. Falls prevention: Identification of predictive fall risk factors. Appl Nurs Res 2016; 29 : 53–58.
2. Centre for Clinical Practice at NICE (UK). Falls Assessment and prevention of falls in older people. NICE Clinical Guideline 161. London: National Institute for Health and Care Excellence 2013.
3. Dias M, Oliveira SA, Martins T, et al. Medication fall risk in old hospitalized patients: A retrospective study. Nurse Educ Today 2014; 34 : 171–176.
4. Európska komisia, Pracovná skupina pre bezpečnosť pacienta a kvalitu starostlivosti. Kľúčové zistenia a odporúčania týkajúce sa systémov podávania správ o incidentoch súvisiacich s bezpečnosťou pacienta a poúčania sa z týchto incidentov v Európe [online]. Dostupné z: http://ec.europa.eu/health//sites/health/files/patient_safety/docs/guidelines_psqcwg_reporting_learningsystems_sk.pdf [cit. 15-1-2017].
5. Gu YY, Balcaen K, Ni Y, et al. Review on prevention of falls in hospital settings. Chinese Nursing Research 2016; (3): 7–10.
6. Chang VC, Do MT. Risk factors for falls among seniors: implications of gender. Am J Epidemiol 2015; 181(7): 521–531.
7. Chung H, Coralic A. A multidisciplinary assessment instrument to predict fall risk in hospitalized patients: A prospective matched pair case study. J Nurs Educ Pract 2016; 6(6): 1–7.
8. Jarošová D, Majkusová K, Zeleníková R, a kol. Prevence pádů a zranění způsobených pády u starších dospělých [online]. Adaptovaný klinický doporučený postup Prevention of falls and fall injuries in the older adult (2005), Supplement (2011). RNAO. Ústav ošetřovatelství a porodní asistence, Lékařská fakulta, Ostravská univerzita 2014. Dostupné z: http://dokumenty.osu.cz/lf/uom/uom-publikace/kdp-pady-plna-verze.pdf [cit. 20-12-2016].
9. Joint Commission. Preventing falls and fall-related injuries in health care facilities. Sentinel Event Alert 2015; (55): 1–5.
10. Majkusová K, Jarošová D. Falls risk factors in an acute-care setting: a retrospective study. Cent Eur J Nurs Midw 2014; 5(2): 47–53.
11. Marshall FJ. Approach to the elderly patient with gait disturbance. Neurol Clin Pract 2012; 2(2): 103–111.
12. Mion LC, Chandler AM, Waters TM, et al. Is it possible to identify risks for injurious falls in hospitalized patients? Jt Comm J Qual Patient Saf 2012; 38(9): 408–413.
13. Morse JM. Preventing Patient Falls. Establishing a Fall Intervention Program. 2nd ed. New York: Springer Publishing Company 2009.
14. Suttanon P, Hill KD, Said CM, Dodd KJ. A longitudinal study of change in falls risk and balance and mobility in healthy older people and people with Alzheimer disease. Am J Phys Med Rehabil 2013; 92(8): 676–685.
15. Titler MG, Conlon P, Reynolds MA, et al. The effect of a translating research into practice intervention to promote use of evidence-based fall prevention interventions in hospitalized adults: A prospective prepost implementation study in the U.S. Appl Nurs Res 2016; 31 : 52–59.
16. Watson BJ, Salmoni AW, Zecevic AA. The use of the Morse Fall Scale in an acute care hospital. Clin Nurs Stud 2016; 4(2): 32–40.
17. Weber P, Meluzínová H, Prudius D, Bielaková K. Polyfarmakoterapie nahlížená nejen prizmatem multimorbidity, ale jako další geriatrický syndrom. Vnitř Lék 2016; 62(Suppl 3): 135–139.
18. WHO. WHO Global Report on Falls Prevention in Older Age. Ženeva: WHO 2007.
19. Zeleníková R, Kozáková R, Jarošová D. Intervence v prevenci pádů seniorů v institucích: přehledová studie. Prakt. Lék. 2015; 95(1): 20–30.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2017 Issue 1-
All articles in this issue
- Multiple chemical sensitivity
- Surgical treatment of advanced colorectal cancer
- The motivation of a patient to treatment and preventive measures
- Duties of attending physician in assessing the health status for the purposes of disability, social security benefits and employment
- Risk factors of falls in hospitalized patients
- Patients‘ attitude to the prevention from the view of general practitioners
- Can a short hospice stay be beneficial?
- Paracetamol poisoning
- Missed early treatment for Alzheimer’s disease in a geriatric patient
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Paracetamol poisoning
- Risk factors of falls in hospitalized patients
- Multiple chemical sensitivity
- Duties of attending physician in assessing the health status for the purposes of disability, social security benefits and employment
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

