-
Medical journals
- Career
Netypický tumor nosohltanu ve vyšším věku – angiofibrom nosohltanu?
: P. Chrbolka; D. Virtová
: ORL oddělení ; Primář: MUDr. Jan Gerych ; Fakultní Thomayerova nemocnice, Praha
: Prakt. Lék. 2008; 88(10): 599-602
: Case Report
Angiofibromy představují vzácné tumory obvykle se vyskytující u mladých dospívajících jedinců. Jde o lokálně agresívní, histologicky vysoce vaskularizované benigní tumory vyrůstající ze stropu nosohltanu. Obvyklý výskyt je popisován u chlapců v období dospívání (mezi 10.–25. rokem věku). Pouze v ojedinělých případech se setkáváme s výskytem v jiných věkových kategoriích. Námi předkládaná kazuistika je právě popisem výskytu tohoto typu tumoru u osmdesátipětiletého pacienta.
Klíčová slova:
angiofibrom, juvenilní angiofibrom nosohltanu, nasopharyngeální tumor.Úvod
Angiofibromy nosohltanu představují vzácné tumory obvykle se vyskytující u mladých dospívajících jedinců. Jedná se o lokálně agresívní, histologicky benigní vysoce vaskularizované nádory vyrůstající ze stropu nosohltanu a postihující převážně chlapce a mladé dospívající muže. Typickou věkovou skupinou výskytu je období mezi 10.–25. rokem věku. Výskyt v jiných věkových skupinách je krajně vzácný. V současné době lze najít pouze jednotlivé případy výskytu ve vyšším věku.
Historie
Již Hippokrates popsal ve svých pracích léze podobné juvenilním angiofibromům. Přesnější popisy odpovídající nálezům charakterizovaným jako angiofibrom nosohltanu podal německý chirurg Maximilian Joseph von Chelius, který v r. 1847 popsal asociaci tohoto tumoru s obdobím adolescence u mužů. První kompletní chirurgické resekční výkony jsou popsány z téhož období (r. 1841, Robert Liston, University College Hospital in London).
Incidence
Incidence angiofibromů je typická pro období mezi 14.–18. rokem života, šířeji mezi 10.–25.rokem věku. V mladším, či naopak starším věku se s tímto typem nádoru setkáváme vzácněji. Angiofibromy nosohltanu představují cca 0,5 % všech nádorů hlavy a krku. Vyšší incidence bývá popisována v Egyptě a Indii. Výskyt těchto tumorů je typický pro muže, u dívek se prakticky nevyskytuje, což bývá vysvětlováno odlišnou genetickou výbavou a současně vztahem růstu tumoru k působení pohlavních hormonů (1, 2, 3).
Etiopatogeneze
Přesná etiologie tohoto nádorového procesu není zcela objasněna. Existuje několik teorií, z nichž je nejvíce akceptovaná teorie účinku pohlavních hormonů (testosteronu) na hamartomovou tkáň atypicky lokalizovanou z původní oblasti dolní skořepy do nosohltanu (6).
Obvyklá lokalizace tumoru bývá podél posterolaterálního valu stropu nosohltanu (oblast horního okraje sphenopalatinálního okraje a zadního okraje střední skořepy). Lokální progrese nádoru vede k postupnému prorůstání ventrálním směrem do dutiny nosní a směrem k maxilárnímu sinu, dále kaudálně působí změny v oblasti měkkého patra a postupně může být patologický útvar patrný i při pohledu do dutiny ústní.
Laterálně se dostává přes foramen sphenopalatinum do pterygomaxillární jámy, kraniálně přes fissura orbitalis inferior směrem do orbity. Dále je popisována intrakraniální propagace směrem do střední jámy lební. Nádor může prorůstat i do cévních struktur jako jsou a. carotis či sinus cavernosus.
Nádor je lokálně agresívní a intrakraniální expanze je popisována u 10 až 20 % případů (5, 8).
Histologická charakteristika
Makroskopický vzhled nádoru bývá šedorůžového až červeného charakteru, laločnatý, s bazí sesilní či pendulující. Mikroskopicky je pro angiofibromy charakteristické, že se jedná o zralou vazivově cévnatou strukturu, přičemž cévám chybí muskulární vrstva, což je dáváno do souvislosti s výraznou tendencí ke krvácení a také nízkou schopností spontánní hemostázy.
Klinické příznaky
Mezi základní a typicky uváděné klinické příznaky patří jednostranná či oboustranná nosní obstrukce a recidivující krvácení. Dále se objevují poruchy sluchu převodního typu a vleklé či recidivující středoušní záněty způsobené ztíženou ventilací středouší přes obturované ústí Eustachovy tuby. Poruchy zraku a diplopie mohou být způsobeny progresí nádoru do intrakrania směrem k chiasmatu optického nervu, kde útlakem působí potíže. Dále bývají anosmie, bolesti a huhňavost.
Diagnostika
Mezi základní vyšetření patří především pečlivé ORL vyšetření zahrnující vyšetření nosní dutiny a nosohltanu endoskopickou optikou, kdy již na základě tohoto vyšetření lze vyslovit suspekci na nádorovou afekci nosohltanu a volit další diagnostický postup. Bioptická verifikace u angiofibromů není obecně doporučována pro velké riziko krvácení, jež se obtížně staví a které může pacienta významně ohrozit.
Mezi základními zobrazovacími metodami nachází uplatnění CT vyšetření nosohltanu, dále přesnější popis rozsahu a vzájemného vztahu měkkých tkání přináší MRI zobrazení. Důležitá je v těchto případech i angiografie, která umožňuje nejen zhodnocení cévního zásobení tumoru, ale současně umožní i předoperační selektivní embolizaci cév, čímž je umožněno následné provedení operačního výkonu s významně nižším rizikem krvácivých komplikací.
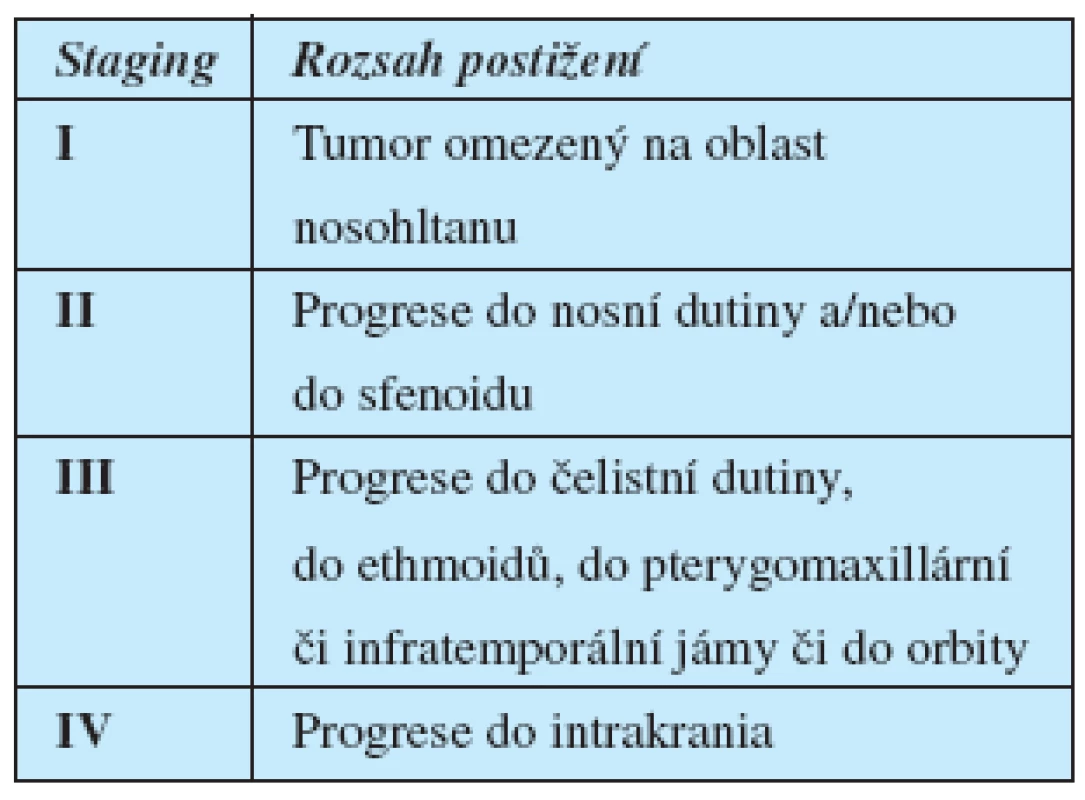
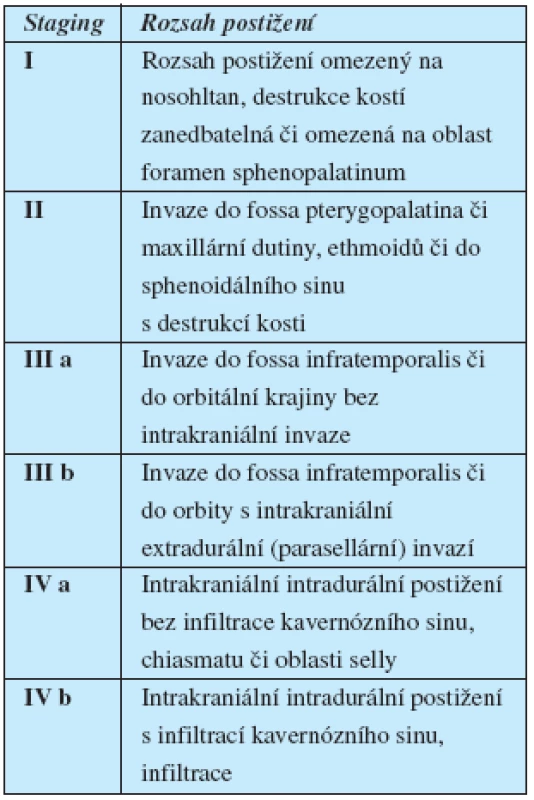
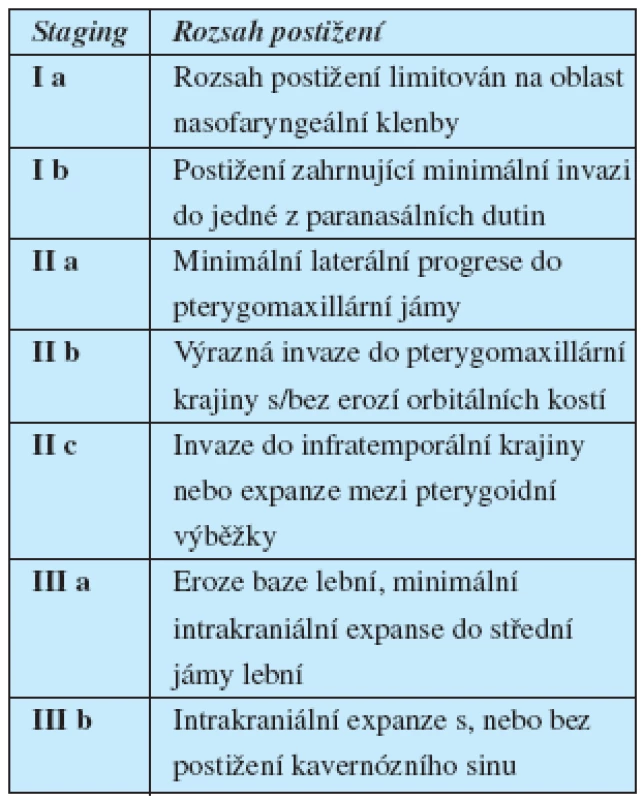
Staging
Nádory nosohltanu jsou klasifikovány celou řadou různých schémat. V dnešní době nachází uplatnění především klasifikace Chandlerova, dále klasifikace dle Andrewse (modifikovaná Fischova klasifikace) a Radowskeho klasifikace (7).
Diferenciální diagnostika
Do úvahy přicházejí zejména choanální polypy, angiomatózní polypy, chordom, pyogenní granulom, nasopharyngeální cysty, nasopharyngeální karcinom a rhabdomyosarkom.
Léčba
Mezi základní léčebné modality užívané v léčbě angiofibromů patří chirurgická intervence (s předchozí selektivní embolizací přívodných cév), dále se uplatňuje radioterapie, ostatní léčebné modality nemají opodstatnění.
Radioterapie bývá rezervována pro intrakraniálně se šířící, chirurgicky obtížně resekovatelné nálezy a dále pro rekurentní nemoci. Užívají se různá dávkovací schémata, dávka se pohybuje většinou do 30–46 Gy (4).
Chirurgická terapie je rezervována pro stádia I – IVa (dle Andrewse). Typy přístupů zahrnují laterální rhinotomii, midface degloving, transpalatinální, transantrální nebo transzygomatický přístup do infratemporální krajiny. Většina autorů obecně preferuje chirurgický přístup v rámci léčby angiofibromů nosohltanu.
Komplikace a rizika léčby
Rizikem radioterapie jsou především možná postižení růstových zón kostí a z toho rezultující alterovaný vývoj kostí lebky u dospívajících pacientů a dále pak je zde riziko vzniku zářením vyvolané (tzv. sekundární) malignity, jež se objevuje s odstupem mnoha let od terapie, což je ale u mladých jedinců rizikem nezanedbatelným. Dalšími riziky jsou možný vznik katarakty, encefalopatie a endokrinní hypofunkce.
Rizikem chirurgické léčby jsou především krvácivé komplikace, kterým se snažíme předcházet či jejich riziko snížit provedením předoperační embolizace cév zásobujících tumor. Dalšími riziky jsou poškození vitálních struktur při operačním výkonu, především pak při operacích tumorů prorůstajících intrakraniálně.
Výhledy do budoucna
Přítomnost angiogenních faktorů, které stojí za růstem tohoto typu nádoru, dává do budoucnosti možnost léčebného ovlivnění růstu aplikací faktorů inhibujících proliferaci angiofibromu. Modulace vlivu angiogenních faktorů může vést k regresi tumoru.
Follow-up pacientů po léčbě
Pro klinicky asymptomatické pacienty s negativním endoskopickým nálezem a žádnou reziduální tkání tumoru při vyšetření zobrazovacími technikami po 3–4 měsících po operačním výkonu je doporučen pouze dohled a klinické vyšetření v pravidelných intervalech.
Klinický nález odpovídající přítomnosti reziduální nádorové masy či zobrazení tumorózní tkáně na CT nebo MRI zobrazení svědčící pro reziduální či rekurentní postižení je indikací k další léčbě – opakovaná chirurgická intervence, či ke zvážení přichází radioterapie.
U asymptomatických pacientů s negativním endoskopickým nálezem, ale zobrazovacími metodami popsaným postižením mimo oblast nosohltanu (prováděno cca 3–4 měsíce po léčbě) je doporučeno kontrolní radiologické vyšetření s odstupem 3–6 měsíců. Zde může docházet buď k regresi nálezu, a v tomto případě je doporučeno další radiologické vyšetření s odstupem 6 měsíců, nebo při absenci známek vývoje postižení se volí pouze klinické sledování pacientů. V případech stacionárního nálezu jsou opakována radiologická vyšetření s odstupem 6 měsíců. V případě popsané progrese postižení je nález indikován k chirurgické intervenci či radioterapii (7).
1. Follow-up pacientů po léčbě 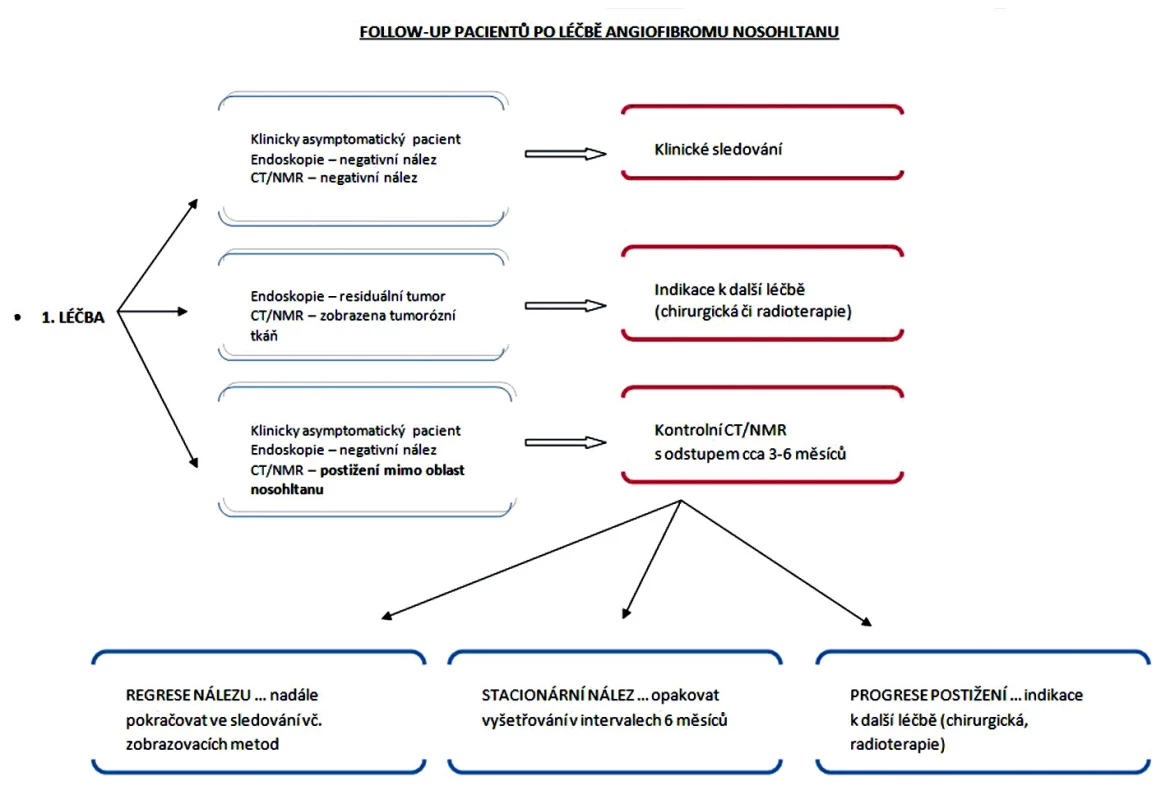
Vlastní pozorování
Osmdesáti pětiletý pacient byl u nás poprvé vyšetřen v červnu 2008. Z anamnestických údajů se jedná o polymorbidního pacienta vyššího věku, léčeného pro řadu onemocnění (hypertenze, cholecystopatie, deprese, Parkinsonova choroba, hypertrofie prostaty). Z ORL hlediska v anamnéze v mládí častější tonsilitidy a sinusitidy, od ledna 2007 recidivující vertigo s podílem vertebrogenním i otogenním.
U nás v červnu 2008 vyšetřen pro postupně se zhoršující nosní průchodnost výraznější vlevo, přičemž obtíže trvají již řádově několik měsíců. Posledních několik týdnů nosem není schopen dýchat prakticky vůbec, občasně se objevuje krátkodobá epistaxe vždy se spontánní úpravou stavu. Jiné obtíže jako zhoršení sluchu, časté otitidy, poruchy vidění či anosmii neguje.
V popředí klinického nálezu rozsáhlá expanze v oblasti nosohltanu, kdy zleva se přes choanu vtlačuje masa tumoru směrem do dutiny nosní a ventrálním směrem dosahuje téměř k ventrálnímu konci střední lastury.
2. Endoskopický pohled do dutiny nosní zleva 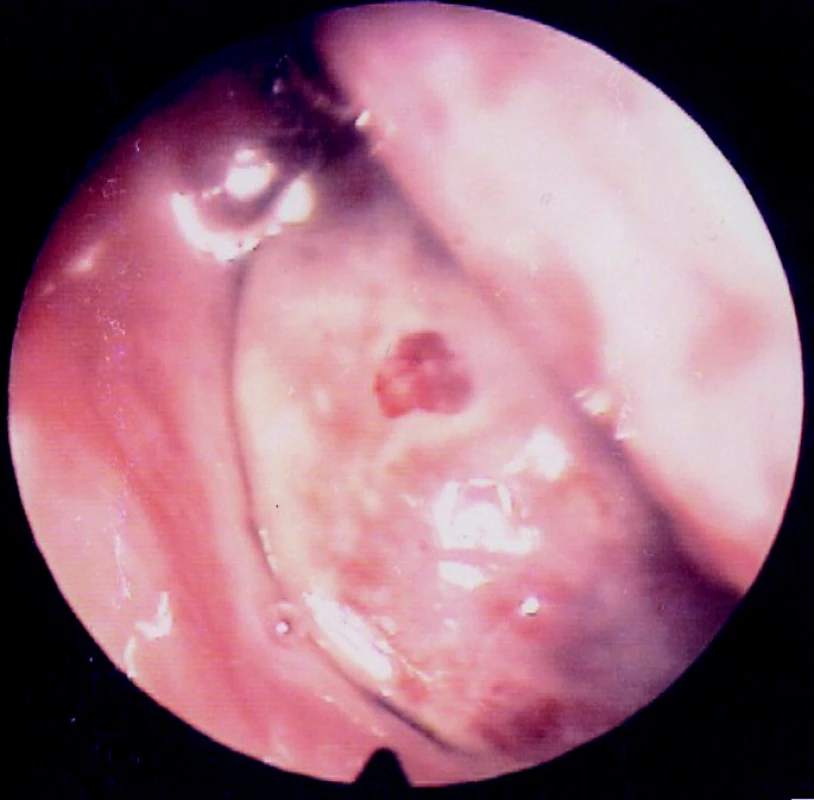
Nález vpravo je menšího rozsahu, nicméně choana je taktéž prakticky kompletně obturována tumorózní masou.
Povrch útvaru je světle růžový, hladký, s místy patrnými krevními koaguly (výrazněji patrno na obrázku 3). V prvotní diferenciálně diagnostické rozvaze je především usuzováno na nasopharyngeální karcinom a rozsah postižení je předběžně hodnocen jako stupeň III.-IV. dle Chandlera. Na možný nasopharyngeální angiofibrom v tuto chvíli pomýšleno není.
3. Endoskopický pohled do dutiny nosní zprava 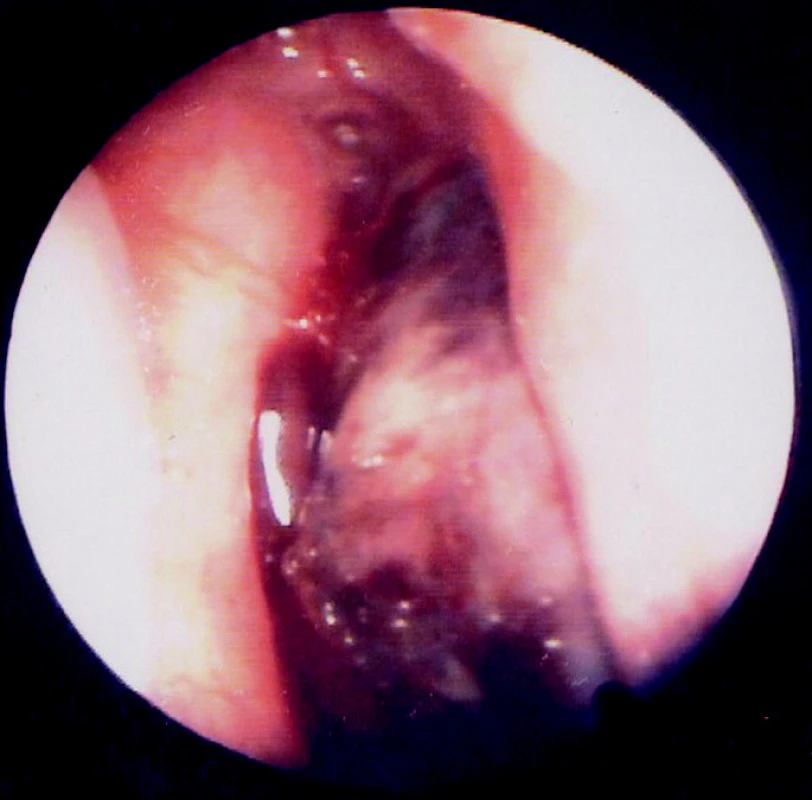
Provádíme vyšetření počítačovou tomografií, kde v nosohltanu nález nepravidelné měkkotkáňové masy o velikosti 53 x 25 x 35 mm. Šíří se z epifaryngu až po ethmoidy, zčásti destruuje septa levostranných čichových sklípků a ostium levého maxilárního antra. V antru měkkotkáňový lem o síle do 9 mm. Útvar obtuluje levou choanu a přinejmenším zčásti destruuje horní konchu. Destrukce báze lební není prokázána. Zvětšené krční uzliny nejsou patrny.
4. CT snímky – šipka ukazuje na maximum expanze, která se vtlačuje do levé části dutiny nosní 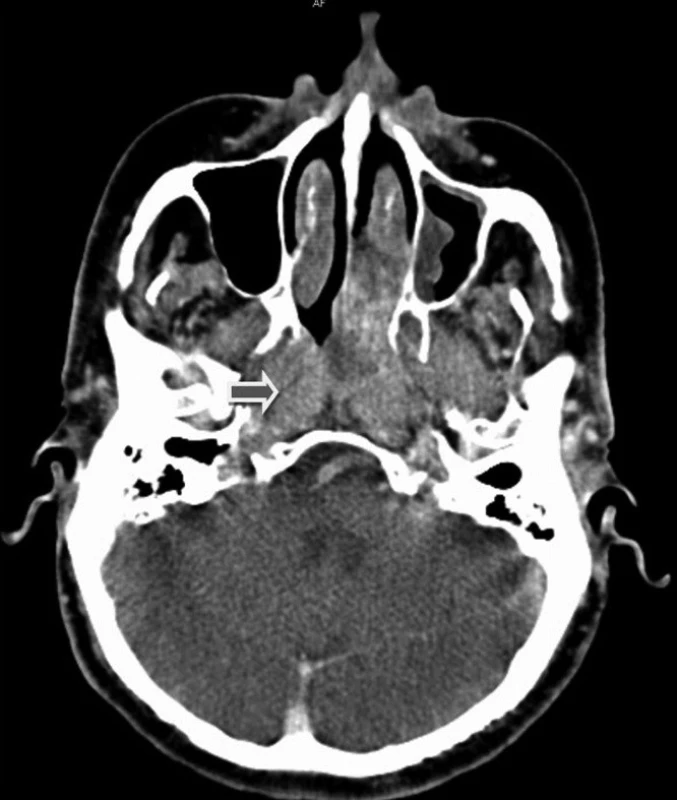
S ohledem na charakter nálezu provádíme probatorní excizi z útvaru s cílem získat materiál vhodný k histologickému vyšetření. Zde prvotně narážíme na diagnostická úskalí. Biopsie z útvaru popisuje pouze úseky nekrotického prokrváceného tkáňového dendritu prostoupeného intenzívní smíšenou zánětlivou celulizací. Vitální a hodnotitelné nádorové struktury nebyly zastiženy, doporučena rebiopsie. S tímto závěrem opakovaně provádíme biopsii, přičemž výsledky druhé biopsie jsou obdobné. Jedná se opět o nekrotickou a zčásti prokrvácenou tkáň, jejíž povrch je krytý granulocyty, fibrinem a drobnými úseky nespecifické granulační tkáně. V některých úsecích se prokazuje pojivová tkáň s četnými dilatovanými cévními luminy, z nichž v některých jsou tromby. Přesvědčivé maligní nádorové struktury opět nebyly zastiženy. Je vyslovena suspekce na nekrotizující proces jako Wegenerova granulomatóza.
Na základě vyslovené suspekce na granulomatózní proces bylo zajištěno vyšetření na pracovišti nefrologie, kde provedeny kompletní krevní odběry. Ve výsledcích normální renální funkce, bez známek infekce močových cest, krevní obraz v normě. Imunologické vyšetření vykazuje negativní ANCA protilátky, elevace ANA a CIK C1q. Provedená vyšetření nepotvrzují diagnózu ANCA asociované vaskulitidy.
Poté opět indikace k další rebiopsii z nosohltanu, tentokrát v celkové anestézii. Ve vzorku tkáně zachycena cévnatá tkáň s málobuněčným vazivovým stromatem. Cévní složka je tvořena větvícími se kapilárami různého kalibru, ve vazivovém stromatu jsou řídké fibroblasty a ojediněle lymfocyty. Jedna část krytá pravidelným dlaždicovým epitelem, druhá krytá vrstvou fibrinu. Imunohistochemicky Ki67 pozitivní v jádrech pouze v malém úseku při povrchu excize, nepřesahuje 10 %. V ostatní tkáni je pozitivita pouze v ojedinělých jádrech endotelií. FVIII tečkovitá pozitivita v endotelech.
Závěr – nález odpovídá nasopharyngeálnímu angiofibromu.
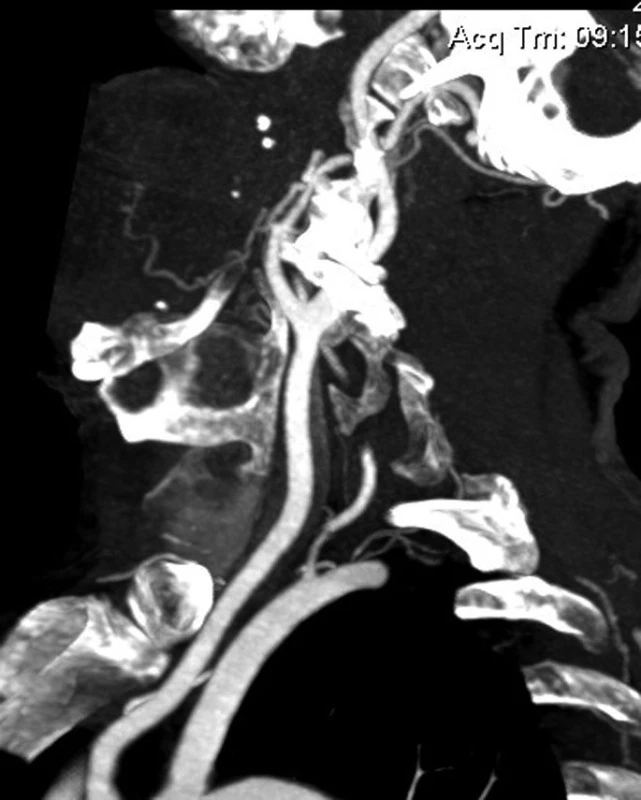
Na základě této diagnózy bylo provedeno CT-angiografické vyšetření ke zhodnocení cévního zásobení tumoru. Dle tohoto vyšetření potvrzen expanzívní proces v epifaryngu, jež se mírně sytí kontrastní látkou, jsou patrny známky destrukce báze lební v okolí. Patologická vaskularizace tumoru není patrná. Karotické tepny jinak bez pozoruhodností.
S ohledem na věk pacienta a předpokládané aterosklerotické postižení krčních cév nebyla indikována klasická invazivní angiografie, neboť jsme uvažovali o možném riziku uvolnění aterosklerotického plátu a následném iatrogenním poškození pacienta. Z tohoto důvodu bylo využito neinvazivního zobrazení s využitím CT angiografie. Výsledky tohoto vyšetření ukázaly, že indikace k selektivní embolizaci zde není, neboť patologická vaskularizace popsána nebyla a celkově pro pacienta bylo toto vyšetření méně zatěžující s celkově nižším rizikem komplikací.
Celkově při shrnutí a zhodnocení nálezu se jedná o rozsáhlý expanzívní proces, histologicky hodnocený jako nasopharyngeální angiofibrom atypicky se vyskytující u pacienta ve vyšším věku (85 let). Rozsah postižení je hodnocen jako pokročilý, s počínajícími známkami destrukce báze lební, prozatím bez popsané propagace do intrakrania. Neinvazívní CT angiografií nebyla popsána patologická vaskularizace útvaru, tudíž zde ani neplyne možnost provedení selektivní embolizace přívodných cév.
Zvolenou léčebnou metodou u tohoto pacienta je paliativní zevní aktinoterapie. Operační řešení nebylo indikováno jednak pro pokročilost nálezu, dále pro značná rizika plynoucí především z možného peroperačního krvácení a dále pro řadu komorbidit pacienta po interní stránce.
Reakce tumoru na aktinoterapii je v současné době hodnocena jako parciální regrese nálezu, což je výsledek očekávaný, nicméně ještě není definitivní, neboť série ozařování ještě v tuto dobu nebyla dokončena a stále probíhá.
6. Rekonstrukce cévního zásobení 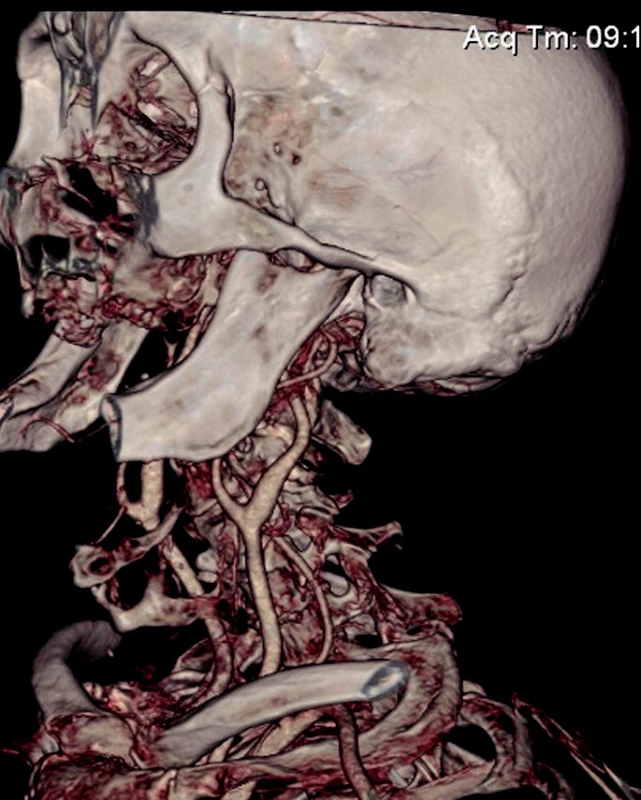
Diskuse
V rámci úvahy nad tímto nálezem je především nutné zdůraznit pouze minimální krvácení při opakovaně prováděných biopsiích, což pro angiofibrom není typické. U suspekce na angiofibrom není provádění biopsií obecně doporučováno právě pro riziko profuzního krvácení. U tohoto pacienta nebylo s ohledem na vyšší věkovou kategorii na angiofibrom pomýšleno, uvažovali jsme především o nasopharyngeálním karcinomu jako nejpravděpodobnějším možném nálezu. Dle CT angiografie není popsána patologická vaskularizace útvaru.
Při diagnostických nejasnostech ze získaného bioptického materiálu bylo hlavní otázkou, zda-li se nejedná o granulomatózní nekrotizující proces. Laboratorním vyšetřením protilátek nebyla tato úvaha potvrzena. Nutnost opakování biopsií a čekání na výsledky provedených vyšetření je důvodem relativně pozdního stanovení diagnózy (cca 2 měsíce od prvního klinického vyšetření).
Závěr
Nález nasopharyngeálního angiofibromu u osmdesátipětiletého pacienta je velmi vzácným nálezem, což může být příčinou diagnostických pochyb. Etiopatogeneze tohoto nálezu není objasněna. Volba léčebného postupu záleží vždy na lokální pokročilosti nálezu, zhodnocení cévního zásobení tumoru a eventuálním využití selektivní embolizace před operačním výkonem. Pro lokálně pokročilá stádia s propagací tumoru do intrakrania je rezervována radioterapie.
MUDr. Pavel Chrbolka
ORL oddělení
Fakultní Thomayerova nemocnice
Vídeňská 800
Praha 4 – Krč
E-mail: pavel.chrbolka@ftn.cz
Sources
1. Becker, W., Neumann, H.H., Pfalz, C.R. Ear, nose, and throat diseases: a pocket reference. Sesond revised edition. Stuttgart: Thieme 1994, p. 385. ISBN: 9783136712023.
2. Betka, J., Lischkeová, B., Belšan, T., Bohatová, J. Angiofibromy nosohltanu. Otorinolaryngologie a foniatrie, 51, 2002, 2, s. 75-83.
3. Hybášek, I. Ušní, nosní a krční lékařství. Praha: Galén, 1999, s. 115.
4. Janaki, M.G., Nirmala, S., Rajeev, A.G. Nasopharyngeal angiofibroma treated with radiotherapy. J. Can. Res. Ther. 2007, 3, p. 100-101.
5. Lalwani, A.K. Current diagnosis and treatment in otolaryngology. Head & Neck Surgery. New York: McGraw Hill, 2004, p. 302.
6. Mansfield, E. Angiofibroma. Dostupné z WWW: http://www.emedicine.com/med/TOPIC2758.HTM
7. Marshall, A.H., Bradley, P.J. Management dilemmas in the treatment and follow-up of advanced juvenile nasopharyngeal angiofibroma. ORL J. Otorhinolaryngol. Relat. Spec. 2006, 68(5), p. 273-278.
8. Mistry, R.C., Qureshi, S., Gupta, S. Juvenile nasopharyngeal angiofibroma: a single institution study. Indian J. Cancer 2005, 42, p. 35-39.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2008 Issue 10-
All articles in this issue
- Mentalization
- Common basic classifications of child fractures
- Primary extragonadal germ cell tumours in men - analysis of patients treated from 1994 to 2008 in a single institution.
- Guillain-Barré syndrome. Specific features of intensive care, potential for therapeutic use of plasmapheresis, and our experience
- Birth Defects Registration in the Czech Republic: Past and Present
- Uncommon nasopharyngeal tumor in old age - nasopharyngeal angiofibroma?
- Community – acquired pneumonia
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Guillain-Barré syndrome. Specific features of intensive care, potential for therapeutic use of plasmapheresis, and our experience
- Common basic classifications of child fractures
- Mentalization
- Uncommon nasopharyngeal tumor in old age - nasopharyngeal angiofibroma?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career