-
Medical journals
- Career
Suicidalita a sebepoškozování v dětství a adolescenci – aktuální situace
Authors: Koutek Jiří; Kocourková Jana
Authors‘ workplace: Dětská psychiatrická klinika 2. lékařské fakulty a Fakultní nemocnice v Motole, Praha
Published in: Čes-slov Pediat 2022; 77 (3): 131-136.
Category: Comprehensive Report
Overview
Autoři se zabývají autoagresivním chováním u dětí a dospívajících, suicidálním jednáním ve formě suicidálního pokusu a dokonané sebevraždy a sebepoškozováním. Zejména v poslední době se toto psychopatologické jednání prolíná a vzájemně potencuje. K vzestupu sebepoškozování a suicidálního chování došlo též v souvislosti se zátěží covidovou pandemií.
Klíčová slova:
deti – Sebepoškozování – adolescenti – suicidální jednání – covidová pandemie
Úvod
Suicidalita a sebepoškozování u dětí a dospívajících představují závažný medicínský problém, který přesahuje hranici dětské psychiatrie a zasahuje do dalších oborů, zejména pediatrie, ale i např. dětské chirurgie. Tímto jednáním může být závažným způsobem ohroženo zdraví a život pacienta, může způsobit závažné zdravotní komplikace i s trvalými následky. Suicidální chování se vyskytuje v různých formách, od suicidálních ideací přes suicidální pokus až k dokonané sebevraždě. Sebepoškozování sice nemá primárně suicidální motivaci, je však významným rizikovým faktorem pro sebevraždu. V poslední době se setkáváme s prolínáním tohoto autoagresivního chování. U dětí do 15 roků je dokonaná sebevražda relativně vzácná, více se vyskytuje ve věku adolescentním.(1) Ve srovnání s celkovou populací je počet sebevražd u dětí a dospívajících na počet obyvatel daného věku nižší, zejména u adolescentů však představuje významnou příčinu smrti.(2) S obdobím adolescence je spojeno suicidální jednání ve formě sebevražedného pokusu. Zatímco v dospělém věku je poměr dokonaných sebevražd a sebevražedných pokusů asi 1 : 20–30, u dospívajících více než 1 : 100. Předchozí sebevražedný pokus představuje významný rizikový faktor pro jeho opakování i pro dokonanou sebevraždu.(3)
Suicidální chování
Pojem suicidální chování zahrnuje široké spektrum začínající suicidálními ideacemi a tendencemi přes suicidální pokus až po dokonané suicidium. Ve srovnání s dospělou populací je dokonaných suicidií na počet obyvatel daného věku podstatně nižší. U dětí je dokonaná sebevražda vzácná, sebevražd pak přibývá ve věku adolescentním. V posledních letech registrujeme určitý posun ve výskytu dětských sebevražd. Jde sice o statisticky nízká čísla, ale v posledním desetiletí v některých letech převažovaly mezi oběťmi dívky nad chlapci. Jde o nový trend, který se dříve nevyskytoval, a patrně koresponduje s naší současnou klinickou zkušeností, že dívky vykazují mnohem větší potřebu psychiatrické péče než chlapci. V adolescentním věku stejně jako v dospělosti je již patrná převaha chlapců a mužů (tabulka 1). Dokonaná sebevražda bývá definována jako sebepoškozující akt s následkem smrti, který je způsoben sebou samým s vědomým úmyslem zemřít. Víme však, že úmysl zemřít nemusí být jednoznačný, mohou být přítomny ambivalentní postoje ke smrti, mohou být ovlivněny jak vědomými, tak i nevědomými popudy a motivy. Modernější definice proto suicidium charakterizuje jako záměrný sebepoškozující akt, při němž si osoba, která se ho dopouští, nemůže být jistá, zda jej přežije.(4)
Table 1. Počty sebevražd dětí a adolescentů v ČR 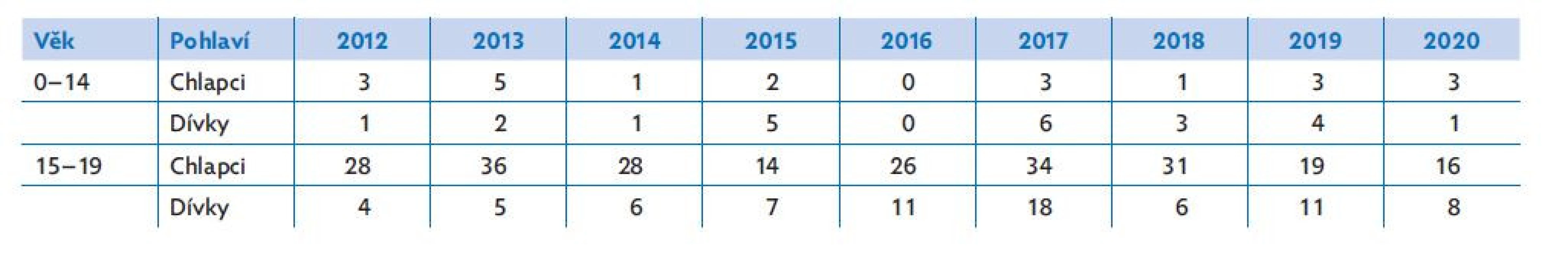
Sebevražedný pokus je definován jako život ohrožující akt s úmyslem zemřít, avšak nikoliv s letálním koncem. Je otázkou, zda sebevražedný pokus je pouze „nepodařená sebevražda“, nebo kvalitativně jiná forma suicidálního jednání. Bývají uváděny dva modely suicidálního chování, kontinuální a diskontinuální. Kontinuální model předpokládá postupný nárůst rizika u jednotlivých forem sebevražedného chování, jde tedy o rozdíly kvantitativní. Diskontinuální model uvádí rozdíly mezi suicidálním pokusem a dokonanou sebevraždou. U žen se vyskytuje více sebevražedných pokusů, u mužů více sebevražd, sebevražedný pokus se vyskytuje spíše u mladších lidí, zejména pak adolescentních dívek, při sebevražedných pokusech jsou užity tzv. měkké metody (např. intoxikace medikamenty), zatímco u dokonaných suicidií tzv. tvrdé metody, jako je strangulace nebo střená zbraň.(5) Motivy vedoucí k suicidálnímu pokusu bývají často z oblasti interpersonálních vztahů, motivy k dokonané sebevraždě přicházejí z oblasti intrapsychické a z problémů ohrožení. Suicidální pokus bývá výsledkem spontánního, málo promyšleného rozhodnutí, zatímco dokonané suicidum přichází po delších přípravách a plánování.
Pro adolescentní věk je typický suicidální pokus, u něhož naopak významně převažují dívky nad chlapci.(6) Odhady hovoří až o stonásobku suicidálních pokusů ve srovnání s dokonanými suicidii.(7)
Suicidální chování představuje nejčastěji výsledek multifaktoriálního procesu, na jehož průběhu i vyústění se podílí více vlivů. Uváděný motiv bývá nezřídka pouze pověstná „poslední kapka“, která vede k realizaci tohoto rizikového jednání. Důležitou úlohu však hrají rizikové faktory, které představují pozadí, na němž se odehrávají aktuální stresové situace. V tomto procesu hrají roli primární psychiatrické poruchy, osobnostní rysy a aktuální situační zátěžové okolnosti. Význam má podpora či selhávání primární podpůrné skupiny, v případě dospívajících nejčastěji rodiny. Důležité jsou i vrstevnické vztahy.
V popředí zájmu při sledování familiárních souvislostí suicidálního jednání stojí jednak faktory hereditární a genetické, jednak psychologické. Hereditární vlivy se projevují svým významem při vzniku biologicky podmíněných duševních nemocí, jako je depresivní porucha nebo schizofrenie. Některé studie navíc prokazují nespecifickou vulnerabilitu pro suicidální jednání, nezávisle na psychiatrické diagnóze. Význam sebevražedného jednání v rodině je též psychologický. Výskyt suicidia v rodině může být určitým návodem a modelem řešení krizové situace. Má svůj význam dokonce i v rodinách, kde je tato anamnéza tabuizována. Rizikovým faktorem je rovněž dlouhodobě konfliktní rodinné prostředí, konflikty mezi dospívajícím a rodiči, rozvodová situace. Dle Pfefferové je riziko suicidálního jednání spojeno se separací od rodiny, rozvodem rodičů, rodičovským alkoholismem, sexuálním zneužíváním, depresí a suicidálním chováním u rodičů.(8) Pfefferová zdůrazňuje charakteristiky pro rodiny suicidálních adolescentů: nedostatečné mezigenerační hranice, konfliktní vztahy mezi rodiči, projikování pocitů rodiče do dítěte, symbiotická vazba dítě–rodič, rigidní rodinný systém.
S rizikem suicidálního jednání je spojena řada psychiatrických onemocnění. Nejčastěji suicidalita souvisí s depresí, psychotickou poruchou, poruchou příjmu potravy. Nezřídka je neočekávaný suicidální pokus prvním zjevným příznakem závažné afektivní poruchy, pro suicidální jednání při schizofrenii bývá typická bizarnost sebevražedného pokusu.
Při posuzování problematiky adolescentních jedinců je podstatné posouzení jejich osobnostního vývoje. Dle naší zkušenosti probíhá vývoj osobnosti často nevyváženě, například v souboru suicidálních adolescentů byly zastoupeny rysy chování, zejména emočně nestabilního typu, které ztěžují sociální přizpůsobení. V literatuře bývá zmiňována souvislost mezi hraniční poruchou osobnosti a sebepoškozováním, kdy u tohoto typu osobnosti nacházíme projevy emoční nestability, tendenci k nekontrolovanému chování, problémy v interpersonálních vztazích a malou schopnost mentalizace ve stresových situacích.( 9) V době dospívání má vliv též případné závažné somatické chronické onemocnění, zejména to, které je spojené s omezením životního stylu. Dospívající může tyto obtíže intenzivně prožívat, reagovat depresí, poruchou přizpůsobení. Pro adolescentní věkovou skupinu je důležitý vrstevnický kolektiv. Dobré vztahy s vrstevníky představují projektivní faktor, naopak neuspokojivé vrstevnické vztahy, pocity nedostačivosti a vyčlenění představují faktor negativní. V adolescentním období narůstá význam partnerských a sexuálních vztahů. Nešťastná láska bývá často uváděna jako motiv suicidálního jednání.
Důležitá je souvislost podoby tzv. subjektivního konceptu smrti u suicidálních adolescentů, od vyjádření jednoznačné nevíry v posmrtný život přes představu, že posmrtný život v „nějaké“ podobě existuje, až po propracované iracionální fantazie, například reinkarnačního charakteru. Specifickou, i když nepočetnou skupinou jsou suicidální pacienti, kteří jsou věřící a pro něž je představa suicidia spojena s těžkým proviněním. Přitom religiozita představuje určitý protektivní faktor působící proti suicidálnímu jednání.(10)
Suicidální pokus ani dokonaná sebevražda nepředstavují v Mezinárodní klasifikaci nemocí samostatnou diagnostickou jednotku,(11) mohou se pojit s řadou psychiatrických poruch, teoreticky se mohou vyskytnout i bez psychopatologie. V americké psychiatrické klasifikaci DSM-5 je v kapitole poruch určených k dalšímu zkoumání uvedena Porucha se suicidálním chováním (tabulka 2).(12)
Table 2. Diagnostická kritéria poruchy se suicidálním chováním 
Sebepoškozování
Sebepoškozování je charakterizováno vědomým, záměrným, často opakovaným sebezraňováním bez vědomé suicidální motivace, v němž dochází k narušení tělesné integrity, bez závažného letálního dosahu.(13) Nejčastěji jde o řezná poranění kůže, zápěstí, předloktí, hřbetů rukou, škrábance, vyřezávání znaků do kůže. K sebepoškození bývají používány ostré předměty, např. žiletka, sklo, kus zrcadla. Další formou sebepoškození je popálení, např. cigaretou. Motivy pro sebepoškození jsou rozličné, nejčastěji uváděným motivem bývá pocit vzteku na sebe, potřeba trestu, potřeba úlevy od napětí. Sebepoškozování může být znakem hraniční poruchy osobnosti, ale někteří autoři zdůrazňují návykový charakter sebepoškozujícího chování.(14) Do okruhu sebepoškozování bývá zahrnováno i předávkování léky, které je opakováno a není u něj patrný přímý suicidální motiv. Popisuje se, že afektivní projevy, které provázejí sebepoškození, mají specifickou dynamiku a průběh:
• přítomnost události, která přináší vnitřní diskomfort (ztráta, konflikt, narcistické zranění);
• zesílení pocitů dysforie, napětí, úzkosti, vzteku;
• potřeba regulovat psychickou rovnováhu;
• sebepoškození;
• uvolnění napětí.
Sebepoškozování je třeba odlišit od suicidálního chování, s nímž bývá někdy i v medicínském prostředí zaměňováno. Situace je o to složitější, že zejména v poslední době nacházíme u pacienta zároveň sebepoškozování i suicidální chování.
Shodné charakteristiky nacházíme v tom, že sebepoškozující se i suicidální osoby prožívají depresi a pocity bezmoci a beznaděje, obě skupiny mají suicidální myšlenky a fantazie, jsou více agresivní, afektivně nestabilní a projevují hraniční osobnostní rysy.
Rozdílné znaky sebepoškozování a suicidálního chování jsou zejména v tom, že u sebepoškozování nenacházíme cíl zemřít a způsoby sebepoškození nemají letální důsledky. Sebepoškozování také vede k častému opakování, více než 60 % sebepoškozujících se osob toto chování provádí opakovaně.(15)
Víme, že sebepoškozování a suicidální chování jsou přinejmenším ve vzájemném vztahu (například u osob, které se sebepoškozují, je větší riziko, že se pokusí o suicidium). Přibližně 55–85 % osob, které se sebepoškozují, uskuteční nejméně jeden suicidální pokus.(16) Měli bychom také odlišovat sebepoškození pod vlivem psychotické poruchy, které bývá provedeno pod vlivem bludné produkce, nezřídka je bizarní a mnohem drastičtější.
Opakované sebepoškozování bývá spojováno s osobnostní patologií, nejčastěji s poruchou osobnosti hraničního typu.(17) Zmiňována bývá i disociální, histriónská a mnohočetná porucha osobnosti. Sebepoškozování se významně často vyskytuje současně u pacientů s poruchami příjmu potravy a u pacientů závislých na návykových látkách.(18) Casillas a Clark spojují osobnostní charakteristiky závislosti, impulzivity a sebepoškozování.(9)
Příčiny sebepoškozujícího chování bývají dávány do souvislosti s dětskými traumaty, hovoří se o emočním zneužívání či sexuálním zneužívání v dětství.(19) Předpokládá se, že při nedostatečně dobré dětské zkušenosti s péčí blízké osoby se vytváří pohotovost obracet agresivní impulzy vůči vlastnímu tělu. Tato pohotovost se manifestuje zejména v období adolescence. U osob, které se sebepoškozují, hraje často důležitou úlohu precipitující událost (nejčastěji ztráta významné vazby, narcistické zranění), již nelze vyřešit adaptivním způsobem a která specificky stimuluje rozvoj pocitů bezmoci, lítosti, vzteku, křivdy a přání pomstít se. Agrese se obrací vůči vlastnímu tělu. Vznik a průběh aktu sebepoškození bývá provázen různými fantaziemi, které mohou mít i sexualizovaný charakter. Vzorec sebepoškozujícího chování má tendenci se opakovat podobně jako jiné návykové projevy (např. zneužívání návykových látek).
Významným faktorem při rozvoji sebepoškozování je nápodoba. Toto jednání je svým způsobem „infekční“. Nezřídka slyšíme od našich pacientek, že jim sebepoškozování poradila kamarádka jako prostředek, jak fyzickou bolestí přehlušit bolest psychickou. Vzniklá závislost pak zpětně vede k emoční labilitě a zesiluje anxiózně-depresivní psychopatologii. Zde je potřeba připomenout i význam internetu a sociálních sítí, kde se adolescenti tímto tématem zabývají.
Sebepoškození je uvedeno v MKN-10 v kapitole Zevní příčiny nemocí a úmrtí,(11) nerozlišuje však sebepoškození suicidální a nesuicidální. Americký manuál DSM-5 uvádí v kapitole poruch určených k dalšímu zkoumání poruchu Nesuicidální sebepoškozování (tabulka 3).(12)
Table 3. Diagnostická kritéria dg. nesuicidální sebepoškozování 
Současná situace
Celosvětová koronavirová pandemie ovlivňuje naše životy již od jara roku 2020. Množí se zprávy o tom, jak tato situace negativně ovlivňuje duševní zdraví společnosti. Působí napětí, které vzniká v rodinách v důsledku hrozícího infekčního onemocnění, podstatné změny způsobu života při karanténních opatřeních a očekávaných ekonomických problémů. Tyto změny dopadají i na děti a dospívající ve formě uzavření škol a omezení všech zájmových aktivit.(20) Došlo k negativnímu ovlivnění režimu dětí, které nechodí do školy, nemají žádné kroužky, přestaly sportovat. V případě nestabilních a konfliktních rodinných vztahů trpí děti navíc tím, že jsou tomuto prostředí více vystaveny. U dětí a adolescentů se může též rozvinout strach z infekce, frustrace a nuda z přerušení kontaktu s přáteli a učiteli, chybění soukromí doma.(21)
Vztahem koronavirové epidemie a duševního zdraví v České republice v celkové populaci se zabývali Winkler et al.(22) Zjistili, že prevalence těch, kteří vykazovali alespoň jednu aktuální duševní poruchu, vzrostla z původních 20,02 % v roce 2017 na 29,63 % v roce 2020 během covidové pandemie. Prevalence velké deprese, s rizikem suicidia, stoupla na trojnásobek, prevalence úzkostné poruchy se téměř zdvojnásobila. Zvýšil se rovněž výskyt týdenního opíjení. Je nutné připomenout, že duševní stav rodičů má významný vliv na psychické zdraví dětí. Význam pro psychické zdraví má pak i přímé prodělání koronavirové infekce. Taquet et al. zjistili, že ti, kteří byli nakaženi covidem-19, jsou ve zvýšeném riziku vzniku psychiatrických poruch a naopak ti, kteří mají psychiatrickou diagnózu, jsou ve zvýšeném riziku onemocnění covidem-19.(23)
V posledních dvou letech sledujeme výrazný nárůst autoagresivního jednání ve smyslu suicidálního pokusu, často v kombinaci se sebepoškozováním. Jde o trend, který jsme viděli již před covidovou pandemií. Typickým pacientem pedopsychiatrického lůžkového oddělení v současné době je dívka mezi 14. a 17. rokem, která se dlouhodobě sebepoškozuje, má sebevražedné myšlenky a tendence nebo se dopustila suicidálního pokusu. Nemáme k dispozici přesná statistická čísla týkající se sebevražedných pokusů u dětí a dospívajících. Určitý trend nám ukazuje počet pacientů přijatých na Dětskou psychiatrickou kliniku FN Motol po sebevražedném pokusu. Zatímco v letech 1995–1999 to bylo průměrně 25 pacientů, v letech 2010–2016 průměrně 42 dětí a dospívajících, v následujících letech do roku 2020 průměr stoupl na 79. Dramatický nárůst na 131 pacientů po suicidálním pokusu jsme zaznamenali v roce 2021 (obrázek 1 a 2). Zatím nemáme k dispozici statistiku dokonaných suicidií za rok 2021, je otázkou, zda se zvýšený počet suicidálních pokusů projeví i v počtu sebevražd dokonaných. Některé znepokojivé zprávy z médií z přelomu roků 2021 až 2022 by tomu nasvědčovaly. Vzestup počtu pacientů hospitalizovaných po sebevražedném pokusu je doprovázen nárůstem sebepoškozujících se dětí a adolescentů, resp. převážně adolescentek. V současné době se prolíná sebevražedné jednání se sebepoškozováním, zdá se, že se tato autoagresivní jednání vzájemně potencují.
Image 1. Suicidální pokus (TS – tentamen suicidii) a sebepoškozování na Dětské psychiatrické klinice FN Motol v roce 2020 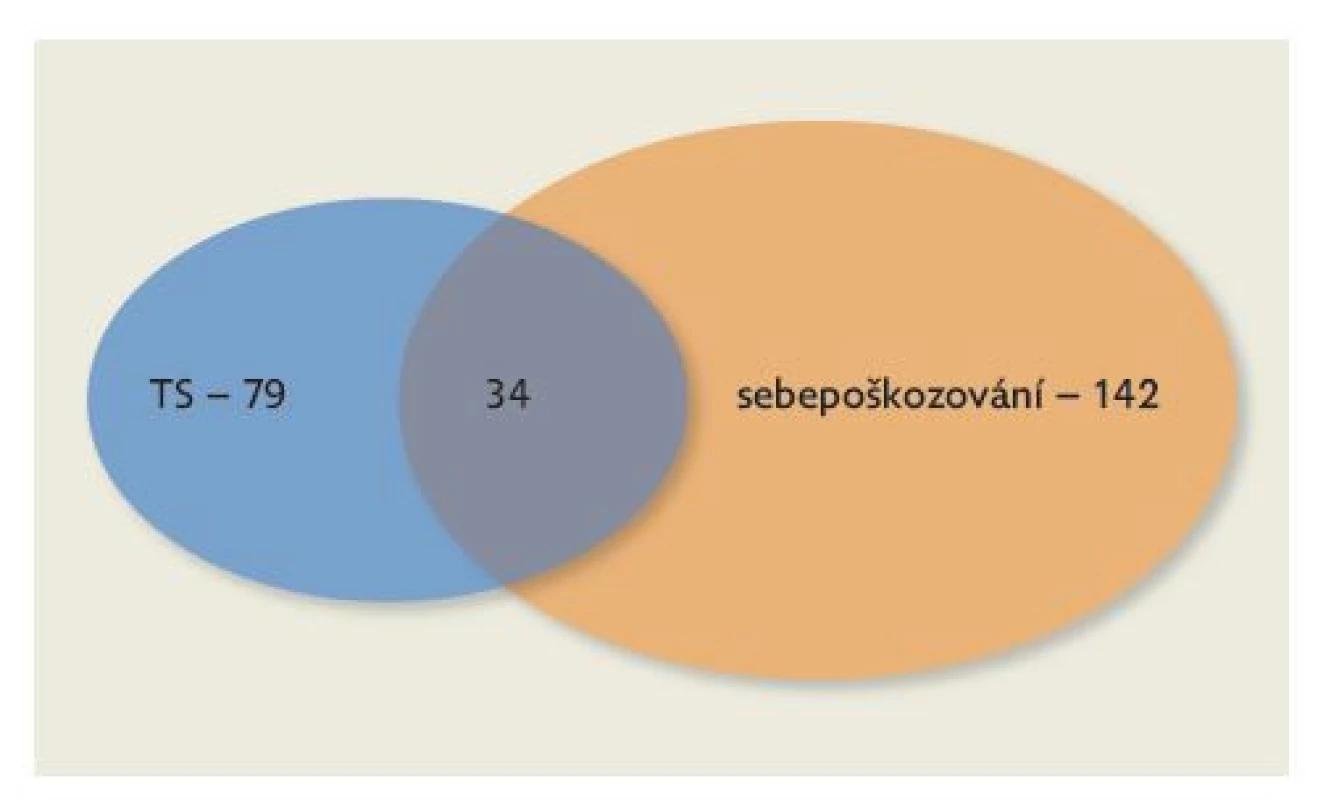
Image 2. Suicidální pokus (TS – tentamen suicidii) a sebepoškozování na Dětské psychiatrické klinice FN Motol v roce 2021 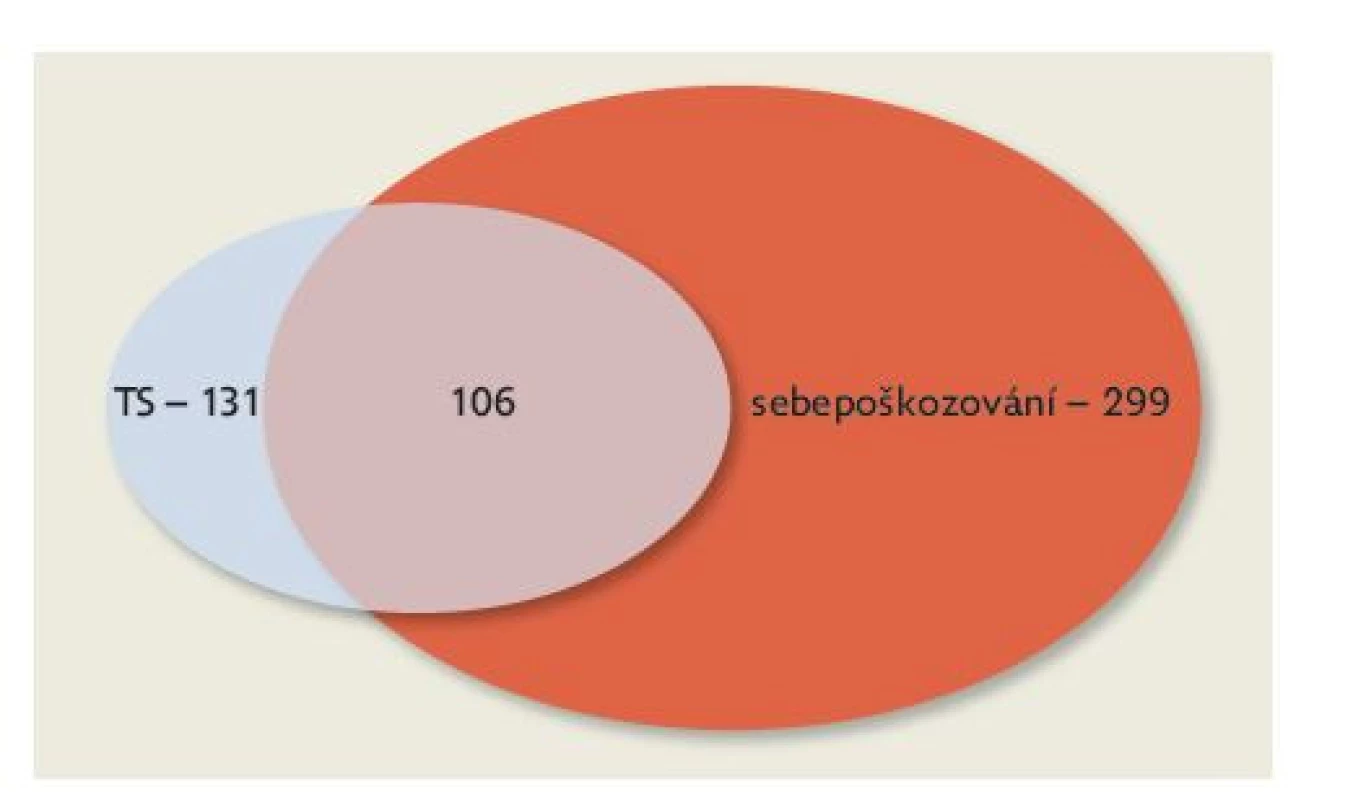
Závěr
Suicidální jednání a sebepoškozování v dětství a dospívání představují riziko pro vývojový proces probíhající v tomto období. Toto autoagresivní jednání je spojeno s řadou psychiatrických poruch, podílejí se na něm různé rizikové faktory. Sebepoškozování sice nemá primární sebevražedný motiv, ale zejména v poslední době, i pod vlivem zátěže covidové pandemie, se se sucidalitou prolíná. Pro sebepoškozování je typická návykovost až vznik závislosti, která vede zpětně k emoční labilitě a může odstartovat sebevražedné jednání.
Článek vznikl v rámci programu UK Progres č. Q15 s názvem „Životní dráhy, životní styly a kvalita života z pohledu individuální adaptace a vztahu aktérů a institucí“, byl podpořen projektem MZd ČR koncepčního rozvoje výzkumné organizace 00064203 (Fakultní nemocnice v Motole).
Korespondenční adresa:
MUDr. Jiří Koutek, Ph.D.
2. LF UK a FN Motol
V Úvalu 84
Praha 5 150 00
Sources
1. P elkonen M, Marttunen M. Child and adolescent suicide: epidemiology, risk factors, and approaches to prevention. Paediatr Drugs 2003; 5(4): 243–65.
2. S obotková V, Blatný M, Jelínek M, et al. Typologie antisociálního chování v rané adolescenci a jeho vztah k dalším formám rizikového chování. Čsl psychologie 2009; LIII(5): 428–440.
3. C ash SJ, Bridge JA. Epidemiology of suicide and suicidal behavior. Curr Opin Pediatr 2009; 21(5): 613–619.
4. Brent DA, et al. The treatment of adolescent suicide attempters study (TASA ): Predictors of suicidal events in an open treatment trial. J Am Acad Child Adolesc Psychiatry 2009; 48(10): 987–996.
5. Cleaver K. Characteristics and trends of self-harming behavior in young people. Br J Nurs 2007; 16(3): 148–152.
6. C hylová M, Pálová E, Kovaničová M, et al. Prieskum suicidálního správania v období dospievania. Čsl psychologie 2011; 55 : 306–315.
7. Junuzovic M, Toporska Lind KM, Jakobsson U. Child suicides in Sweden, 2000–2018. Eur J Pediatrics 2022; 181 : 599–607.
8. P feffer CR, Jiang H, Kakuma T. Child-Adolescent Suicidal Potential Index (CASPI): a screen for risk for early onset suicidal behavior. Psychol Assessment 2000; 12(3): 304–318.
9. C asillas A, Clark LA. Dependency, impulsivity, and self-harm: traits hypothesized to underlie the association between cluster B personality and substance use disorders. J Personal Disord 2002; 16(5): 424–436.
10. N elson G, Hanna R, Houri A, et al. Protective Functions of religious traditions for suicide risk. Suicidology Online 2012; 3 : 59–71.
11. M ezinárodní klasifikace nemocí, 10. revize. Praha: Psychiatrické centrum 1992.
12. DSM –5, Diagnostický a statistický manuál duševních poruch. Praha : Hogrefe-Testcentrum 2015
13. Jacobson CM, Gould M. The epidemiology and phenomenology of non-suicidal self-injurious behavior among adolescents: a critical review of the literature. Arch Suicide Res 2007; 11(2): 129–147.
14. S kegg K. Self-harm. Lancet 2005; 366 : 1471–1483.
15. N ixon MK, Cloutier PF, Aggarwal S. Affect regulation and addictive aspects of repetitive self-injury in hospitalized adolescents. J Am Acad Child Adolescent Psychiatry 2002; 41(11): 1333 – 1341.
16. Y oung R, Sweeting H, West P. Prevalence of deliberate self harm and attempted suicide within contemporary Goth youth subculture: longitudinal cohort study. BMJ 2006; 332 : 1058–1061.
17. Whitlock JL, Powers JL, Eckenrode J. The virtual cutting edge: the internet and adolescent self-injury. Dev Psychol 2006; 42(3): 407 – 417.
18. F avaro A, Ferrara S, Santonastaso P. Self-injurious behavior in a community sample of young women : relationship with childhood abuse and other types of self-damaging behaviors. J Clin Psychiatry 2007; 68(1): 122–131.
19. C royle KL, Waltz J. Subclinical self-harm: range of behaviors, extent, and associated characteristics. Am J Ortopsychiatry 2007; 77(2): 332–342.
20. S ingh S, Roy D, et al. Impact of COVID-19 and lockdown on mental health of children and adolescents: A narrativ review with recommendations. Psychiatry Res. 2020; 293 : 113429.
21. Vuillier L, May L, et al. The impact of the COVID-19 pandemic on individuals with rating disorders: the role of emotion regulation and exploration of online treatment experiences. J Eating Disorders 2021; 9 : 10.
22. Winkler P, et al. Increase in prevalence of current mental disorders in the kontext of COVID-19: analysis of repeated nationwide cross - -sectional surveys. Epidemiol Psychiatr Sci 2020; 1–8.
23. T aquet M, et al. Bidirectional associations between COVID-19 and psychiatric disorder: retrospective kohort studie of 62 354 COVID-19 cases in the USA. [online]. Lancet Psychiatry 2020. doi: 10.1016/ S2215-0366(20)30462-4.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2022 Issue 3-
All articles in this issue
- Dopis z Ukrajiny českým a slovenským pediatrům
- Co jsme psali
- Invazivní meningokokové onemocnění – závažná nemoc, u níž rozhoduje čas. Ochranou je očkování
- Editorial
- Suicidality and self-harming in childhood and adolescence – actual situation
- Suicidality in children and adolescents – risk factors and the impact of the COVID-19 pandemic
- Autism spectrum disorders
- Impact of lockdown and online learning during COVID-19 pandemic on mental health of Slovak adolescents
- In adolescents with anorexia nervosa the number of circulating blood cells associates with bone mineral density
- Refeeding syndrome
- Gender incongruence in childhood
- Clinical characteristics of patients with a severe course of acute SARS-CoV-2 infection hospitalised in the Department of Paediatrics, University Hospital Motol
- Profesor Nevoral oslavil osmdesáté narozeniny
- Pediatrická poezie
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Autism spectrum disorders
- Gender incongruence in childhood
- Suicidality and self-harming in childhood and adolescence – actual situation
- Refeeding syndrome
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

