-
Medical journals
- Career
Souvisí postoje žen k těhotenství, porodu a mateřství s délkou porodu?
Authors: L. Takács 1; J. Mlíková Seidlerová 2; P. Čepický 3
Authors‘ workplace: Katedra psychologie FF UK, Praha, vedoucí katedry doc. PhDr. I. Gillernová, CSc. 1; II. interní klinika LF UK, Plzeň, přednosta prof. MUDr. J. Filipovský, CSc. 2; Gynekologicko-porodnická klinika 3. LF UK a FN KV, Praha, přednosta prof. MUDr. L. Rob, CSc. 3
Published in: Ceska Gynekol 2017; 82(6): 462-472
Overview
Cíl studie:
Sledovat souvislost postojů žen k těhotenství, porodu a mateřství s délkou porodu a zohlednit současně dopad biomedicínských a psychosociálních faktorů.Typ studie:
Původní práce.Název a sídlo pracoviště:
Katedra psychologie, Filozofická fakulta Univerzity Karlovy, Praha.Metodika:
Soubor tvořilo 362 žen, které porodily v některé z porodnic Kraje Vysočina (Havlíčkův Brod, Jihlava, Pelhřimov, Třebíč, Nové Město na Moravě) v období od října 2013 do září 2014. Sběr dat probíhal ve dvou fázích: v posledním trimestru těhotenství byly pomocí validizovaných dotazníků zjišťovány postoje žen k těhotenství, porodu a mateřství a další psychosociální charakteristiky; během poporodního pobytu v porodnici byly ženy dotazovány na sociální oporu při porodu. Údaje o průběhu porodu byly získány ze zdravotnické dokumentace. Závisle proměnnou byla délka aktivní fáze I. doby porodní (interval od velikosti branky 3 cm do zániku branky). Skupiny žen rozlišené podle délky porodu (prolongovaný porod s délkou trvání nad 90. percentil, velmi krátký porod pod 10. percentil) byly porovnány co do svých postojů k těhotenství, porodu a mateřství a dalších charakteristik pomocí t-testu a χ2 testu. Prediktory délky porodu byly vyhodnoceny pomocí logistické regrese. Výsledky byly adjustovány na věk matky, rodinný stav a váhu dítěte.Výsledky:
Medián trvání aktivní fáze I. doby porodní byl u porodů bez podání oxytocinu 180 minut u prvorodiček a 144 minut u vícerodiček. Ženy s prolongovaným porodem měly ve srovnání se ženami s porodem co do délky normálním častěji nízký mateřský self-esteem (34,0 % vs. 19,1 %; p = 0,021), avšak mateřský self-esteem nebyl významným prediktorem prolongovaného porodu v následné regresní analýze; další rozdíly v psychosociálních a osobnostních charakteristikách nebyly zjištěny. Ženy s velmi krátkým porodem se od žen s porodem s délkou v normě nelišily v postojích k těhotenství, porodu a mateřství, vykazovaly však častěji klinicky relevantní skóry v úzkostnosti; tento rozdíl se ovšem pouze blížil hranici statistické významnosti (52,6 % vs. 38,3 %; p = 0,090). Logistická regrese potvrdila trend ve vztahu k úzkostnosti jako prediktoru krátkého porodu (p = 0,098). Jako statisticky významný prediktor délky porodu se ukázala pouze hmotnost novorozence (platí pro prolongovaný i velmi krátký porod).Závěr:
Podle našich výsledků je souvislost postojů žen k těhotenství, porodu a mateřství s délkou porodu spíše slabá a klinicky málo významná, klíčovým faktorem je hmotnost novorozence.Klíčová slova:
délka porodu, psychosociální aspekty, těhotenství, mateřství, kohortové studieÚVOD
Délka porodu je značně variabilní a neexistuje všeobecně akceptovaná definice, která by vymezovala normální a prolongovaný porod [44]. Dlouhý porod však přináší rizika pro matku i dítě, jako je například akutní císařský řez, vaginální extrakční operace, hypoxie plodu či poporodní krvácení; prolongovaný porod je též častým důvodem podání epidurální analgezie [5, 27–29, 38]. V neposlední řadě souvisí prolongovaný porod s negativní porodní zkušeností [32]. Komplikace však mohou provázet i naopak velmi rychlý, tzv. překotný porod, definovaný nejčastěji jako porod plodu do tří hodin od počátku pravidelných kontrakcí. V této souvislosti je uváděno riziko poranění hráze v důsledku rychlého průchodu plodu a další komplikace zejména na straně matky, avšak výsledky studií o dopadech překotného porodu jsou nejednotné [39, 42].
Mezi faktory související s prolongovaným porodem patří nulliparita, věk (> 35 let), výška (< 160 cm) a váha matky před těhotenstvím (> 65 kg), velikost plodu, kefalopelvický nepoměr a gestační věk (> 41 týdnů); delší porody se objevují u žen s diabetem, jehož vlivem dochází k poruchám růstu (makrosomie plodu) [2, 24]. Z porodnických faktorů koreluje s prolongovaným porodem aplikace epidurální analgezie a indukce porodu, resp. podání oxytocinu [10, 15, 19].
V literatuře lze však najít i doklady pro souvislost délky porodu s psychosociálními faktory, zejména s postoji ženy k těhotenství, porodu a mateřství, a její adaptací na ně. Již klasické psychosomaticky orientované práce upozornily na to, že neefektivní děložní činnost (a s tím související nepostupující porod) se častěji objevovala u žen, které měly negativní postoj k mateřství, byly úzkostnější, trpěly častěji strachy a obavami a měly horší vztah s matkou a s partnerem [21]; poukázaly též na rozdíl mezi covert (neprojevovanou) a overt (projevovanou) úzkostí s tím, že k uterinní dysfunkci přispívá zejména úzkost neprojevovaná [7, 23, 37].
Novější studie zkoumaly především dopad strachu z porodu a celkové úzkostnosti rodičky. Prospektivní studie Adamsové a kolegů [1] ukázala, že ženy, které v posledním trimestru těhotenství prožívaly intenzivní strach z porodu, měly signifikantně delší porody. Tuto souvislost však nezjistila práce Sluijsové a kolegů [40], přestože autoři použili stejnou metodu na měření strachu z porodu (Wijma Delivery Expectancy/Experience Questionnaire, W-DEQ) [43] ve stejné fázi těhotenství. Další práce nicméně nález Adamsové a kolegů [1] potvrdila, když zjistila významnou souvislost mezi dlouhým porodem a k porodu vztaženou úzkostí (childbirth-specific anxiety) [36]. Pokud jde o celkovou úzkostnost, novější studie se poměrně konzistentně přiklánějí k závěru, že její souvislost s prolongovaným porodem není prokazatelná [26, 36, 40]; vztah mezi manifestní úzkostí a délkou porodu nebyl prokázán ani v české studii [9].
Kromě osobnostních charakteristik rodiček a jejich postojů k těhotenství a mateřství byly zkoumány i další psychosociální proměnné, zejména sociální opora. Většina prací se však soustředila na období porodu, resp. kontinuální podporu poskytovanou rodičce v průběhu porodu; experimentální studie prokázaly, že taková podpora zkracuje délku porodu a zlepšuje perinatální výsledky [22, 30]. Prací, které by sledovaly vliv opory v těhotenství, je nedostatek a jejich výsledky jsou někdy překvapivé: Nystedtová a kol. [33] například zjistili, že ženy, které se v časném těhotenství cítily osamělé a udávaly malou oporu, měly riziko prolongovaného porodu nižší.
Mezi faktory, které korelují naopak s velmi krátkým porodem, patří abrupce placenty, předchozí léčba neplodnosti, chronická hypertenze, intrauterinní růstová restrikce plodu, nízká porodní hmotnost novorozence a nulliparita [39]. Souvislost velmi krátkého či překotného porodu s psychosociálními faktory byla zkoumána jen v několika málo studiích; v přehledové práci Čepický [8] shrnuje, že se kratší porody vyskytují častěji u úzkostných žen.
Souhrnně lze říci, že prací zaměřených na psychosociální koreláty prolongovaného, resp. velmi krátkého porodu, je nedostatek, přičemž nejpřesvědčivější doklady existují pro souvislost délky porodu se strachem z porodu a s kontinuální oporou poskytovanou rodičce v průběhu porodu. Dosavadní výsledky zároveň naznačují, že prolongovaný porod souvisí spíše se situačně specifickými charakteristikami (s postojem žen k porodu), zatímco krátký porod s obecnějšími osobnostními charakteristikami rodiček (s úzkostností). V této práci jsme se zaměřili na souvislost délky porodu s postojem žen k těhotenství, porodu a mateřství. Naším záměrem bylo dále porovnat efekt těchto proměnných s efektem osobnostních charakteristik, psychosociálních faktorů v těhotenství i během porodu a faktorů biomedicínských.
MATERIÁL A METODIKA
Sběr dat
Sběr dat probíhal ve všech pěti porodnicích Kraje Vysočina (Havlíčkův Brod, Jihlava, Pelhřimov, Třebíč, Nové Město na Moravě) od října 2013 do září 2014 ve spolupráci s porodními asistentkami z uvedených porodnic. Porodní asistentky oslovily ženy v rámci prenatální poradny nebo těhotenských kurzů a nabídly jim možnost účastnit se výzkumu. Informace o výzkumu obdržely participantky písemnou formou a byla jim nabídnuta možnost zeptat se na další podrobnosti. Všechny ženy účastnící se studie k tomu poskytly písemně svůj informovaný souhlas. Výzkum schválila Etická komise Nemocnice Jihlava (multicentrická komise s působností pro Kraj Vysočina).
Data použitá v této studii byla sbírána ve dvou fázích. V posledním trimestru těhotenství byla administrována dotazníková baterie zjišťující základní sociodemografické údaje, postoje k těhotenství (plánované těhotenství), porodu (strach z porodu) a mateřství (mateřský self-esteem), obecnější osobnostní charakteristiky (úzkostnost, mastery) a psychosociální faktory během těhotenství (vnímaná sociální opora a stres). Ve druhé fázi sběru dat, která probíhala během poporodního pobytu v porodnici, byly ženy dotazovány na to, zda byl u jejich porodu přítomen partner či jiná blízká osoba a zda měly během porodu kontinuální oporu od osoby, které důvěřovaly. Data týkající se průběhu porodu (jeho délky a porodnických intervencí včetně podané medikace) a zdravotního stavu novorozence byla získána ze zdravotnické dokumentace.
Soubor žen
Dotazník administrovaný v posledním trimestru těhotenství vyplnilo 966 žen, během poporodního pobytu v porodnici vyplnilo dotazník 2021 žen. Data ze zdravotnické dokumentace byla k dispozici od 1150 žen. Data z obou vln sběru a zároveň údaje ze zdravotnické dokumentace byly k dispozici od 612 žen. Kritéria pro vyloučení ze studie byla následující: věk < 18 let (n = 0), porod mrtvého plodu (n = 0), vícečetné těhotenství (n = 12), poloha plodu koncem pánevním (n = 26; pět žen rodilo akutním, 21 plánovaným císařským řezem), předčasný porod (před 37. týdnem těhotenství, n = 18), plánovaný císařský řez (vyloučeno dalších 57 žen), chybějící časové údaje o průběhu porodu (n = 137). Do analýzy tedy vstoupilo 362 žen. Z nich 83,1 % porodilo spontánně vaginálně, 11,6 % akutním císařským řezem a 5,3 % podstoupilo vaginální extrakční operaci. Celkem 65,5 % žen bylo vdaných a 58,6 % žen byly prvorodičky. Vysokoškolské vzdělání mělo 34,0 % žen. Těhotenství plánovalo 64,1 % žen. Epidurální analgezii využilo 9,4 % žen, jinou analgezii 9,4 % žen, porod byl urychlován u 5,8 % žen a indukován u 6,6 % žen. Celkem 91,7 % žen mělo partnera u porodu.
Nástroje
Úzkostnost – State-Trait Anxiety Inventory (STAI)
Jedná se o nejrozšířenější nástroj pro měření přechodného stavu úzkosti i relativně stabilního rysu úzkostnosti, který vyvinul Spielberger [41]. V této studii byla použita verze zjišťující stabilní charakteristiku úzkostnosti. Dorazník obsahuje 20 položek, které jsou skórovány na škále od 1 do 4, tj. rozpětí celkového skóru se pohybuje od 20 do 80 bodů. Vyšší skór indikuje vyšší úzkostnost. Použit byl doporučený cut-off > 40, který vykazuje dobrou senzitivitu pro diagnózu úzkostné poruchy [16]. Dotazník STAI byl opakovaně administrován ve studiích zaměřených na populaci těhotných žen či žen v perinatálním období [3, 14, 31].
Mastery – Sense of Mastery Scale (SOMS)
SOMS je sedmipoložkový nástroj určený k měření tzv. mastery, což je termín vyjadřující přesvědčení jedince, že je schopen zvládat a mít pod kontrolou důležité okolnosti zasahující do jeho života; nízká „mastery“ tak naznačuje bezradnost tváří v tvář objevujícím se problémům a pocit vlastní bezmocnosti změnit svou situaci a okolní podmínky [34]. Položky jsou skórovány na pětibodové Likertově škále, celkový skór se pohybuje v rozmezí 7–35 bodů, přičemž nižší skór indikuje nižší mastery.
Mateřský self-esteem – Maternal Self-Report Inventory – Short Version (MSRI-s)
Tento dotazník zjišťuje mateřský self-esteem, tj. sebejistotu ženy v mateřské roli. V této studii byla použita verze pro těhotné ženy (druhá verze je určena ženám po porodu). Verze pro těhotné obsahuje 12 tvrzení, respondentky hodnotí míru jejich výstižnosti na pětibodové Likertově škále [13]. Položky jsou skórovány v rozmezí od jednoho do pěti bodů, tj. rozpětí celkového skóru se pohybuje od 12 do 60 bodů, přičemž vyšší skór indikuje nižší mateřskou sebedůvěru.
Škála strachu z porodu - Fear of Birth Scale (FOBS)
Škála měří strach z porodu pomocí otázky „Jak se právě teď cítíte, když pomyslíte na blížící se porod?“ a dvou vizuálních analogových škál dlouhých 100 mm, jejichž konce ukotvují výrazy: „jsem klidná – pociťuji nervozitu“ a „nemám vůbec strach – mám největší možný strach“. Celkový skór se počítá jako průměrná hodnota uvedených dvou skórů, přičemž vyšší skór indikuje větší strach z porodu [17].
Škála vnímané sociální opory – Perceived Social Support Scale (PSSS)
Jedná se o patrně nejčastěji užívaný nástroj pro měření vnímané sociální opory, který byl opakovaně využit i ve studiích zaměřených na populaci těhotných žen. Dotazník obsahuje 12 položek, které zjišťují, jak respondent hodnotí sociální oporu ze strany rodiny i širšího okolí. Položky jsou skórovány na sedmibodové škále, rozpětí celkového skóru se pohybuje od 12 do 84 bodů, vyšší skór indikuje nižší sociální oporu [45].
Škála vnímaného stresu – Perceived Stress Scale (PSS)
Tento dotazník je široce užívanou škálou pro měření prožívaného stresu, kterou vyvinuli Cohen et al. [6]. Škála detekuje míru, v níž daná osoba vnímá svůj život a okolnosti, v nichž se nachází, jako nepředvídatelné, nekontrolovatelné a stresující. Obsahuje 10 položek, odpovědi jsou zaznamenávány na pětibodové škále v rozpětí 0 až 4, výsledný skór se tedy pohybuje v rozmezí 0 až 40; vyšší skór indikuje vyšší intenzitu vnímaného stresu.
Statistická analýza
Sledovanou závisle proměnnou byla délka aktivní fáze I. doby porodní, která byla definována jako interval od počátku aktivní fáze porodu (od průměru velikosti branky 3 cm) do ukončení I. doby porodní (do zániku branky), tj. nezahrnovala dobu od počátku pravidelných děložních kontrakcí do fáze branky 3 cm a nezahrnovala rovněž II. dobu porodní. Délka porodu byla rozdělena do následujících pásem: nad 90. percentil (prolongovaný porod), pod 10. percentil (velmi krátký porod) a rozmezí mezi 10. a 90. percentilem (délka porodu v širší normě). S ohledem na odlišnost délky porodu u prvorodiček a vícerodiček byla hranice pro prolongovaný, resp. velmi krátký porod vypočítána zvlášť pro obě tyto skupiny.
Podle našich dat odpovídala hranici 90. percentilu délka aktivní fáze I. doby porodní u prvorodiček 420 minut, u vícerodiček 280 minut. Hranici 10. percentilu odpovídala u prvorodiček délka aktivní fáze I. doby porodní 90 minut, u vícerodiček 50 minut. Velmi krátký porod vymezený hranicí 10. percentilu tedy nelze zaměňovat s tzv. překotným porodem, který je zpravidla definován jako porod plodu do tří hodin od počátku pravidelných kontrakcí.
Následující proměnné byly analyzovány jako kategorické: porodní váha nad 4000 g, indukce a augmentace porodních kontrakcí oxytocinem, užití epidurální a jiné analgezie, přítomnost partnera nebo jiné blízké osoby u porodu, kontinuální opora u porodu (ženy odpovídaly ano/ne na otázku: Byla s Vámi po celou dobu Vašeho porodu osoba, které důvěřujete a která Vám byla citovou oporou?) a plánované těhotenství.
Proměnné měřené pomocí výše uvedených dotazníků byly rovněž dichotomizovány, a to pomocí následujících cut-off skórů: hranice 75. percentilu byla zvolena u FOBS (> 63 bodů, silný strach z porodu), PSS (> 18 bodů, silný stres), PSSS (> 24 bodů, nízká sociální opora), MSRI (> 21 bodů, nízký mateřský self-esteem), SOMS (< 26 bodů, nízká mastery); doporučený cut-off > 40 bodů byl zvolen u STAI (klinicky relevantní hladina úzkostnosti).
Popisné statistické údaje o souboru představují u kvantitativních proměnných aritmetický průměr a směrodatnou odchylku, u kategorických proměnných pak počet rodiček v dané kategorii a relativní frekvenci v procentech. Skupiny žen rozlišené podle délky porodu byly porovnány co do sociodemografických, zdravotních a psychosociálních charakteristik pomocí t-testu a χ2 testu. Souvislost mezi psychosociálními faktory a délkou porodu byla vyhodnocena pomocí vícenásobné logistické regrese. Výsledky byly adjustovány na další současně působící faktory (věk matky, váha dítěte, rodinný stav, indukce porodu).
Ženy, které podstoupily akutní císařský řez (SC), nebyly v prvním kroku analýzy z výzkumného souboru vyloučeny, neboť prolongovaný porod může představovat indikaci k akutnímu císařskému řezu. Porod per SC je však ukončen vnějším zásahem, takže zahrnutí takto ukončených porodů do analýzy faktorů souvisejících s délkou porodu vede ke zkreslením. Proto jsme provedli rovněž kontrolní analýzu s vyloučením žen po akutní SC.
VÝSLEDKY
Dobu trvání porodu u našeho souboru ukazují tabulka 1 (porody, při nichž nebyl podán oxytocin) a tabulka 2 (porody, při nichž byl podán oxytocin). Údaje o délce porodu jsou uvedeny zvlášť pro I. dobu porodní, aktivní fázi I. doby porodní (definovanou intervalem od branky 3 cm do zániku branky) a II. dobu porodní. Medián trvání I. doby porodní byl u prvorodiček, kterým nebyl podán oxytocin, 295 minut, tj. necelých pět hodin; u vícerodiček bez oxytocinu to bylo 250 minut, tj. přibližně čtyři hodiny. Porody, při nichž byl podán oxytocin, byly delší (tento rozdíl byl výraznější u prvorodiček).
Table 1. Délka porodu – porod bez oxytocinu 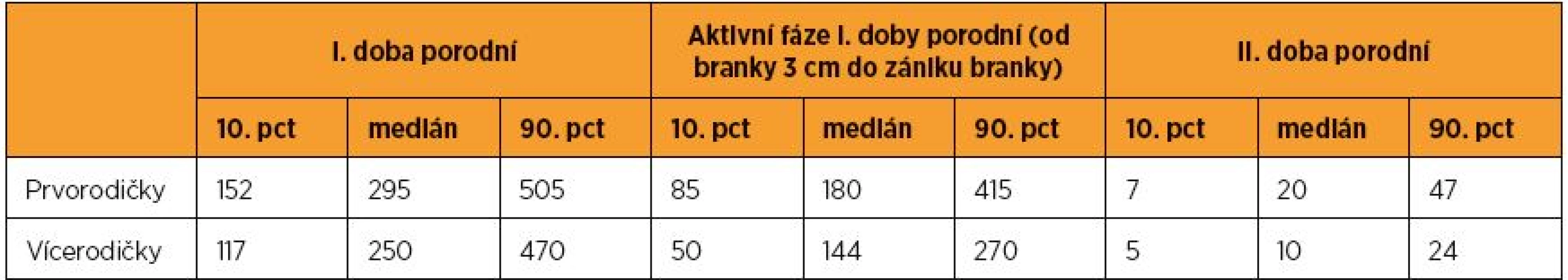
Doba trvání porodu je uvedena v minutách Table 2. Délka porodu – podán oxytocin 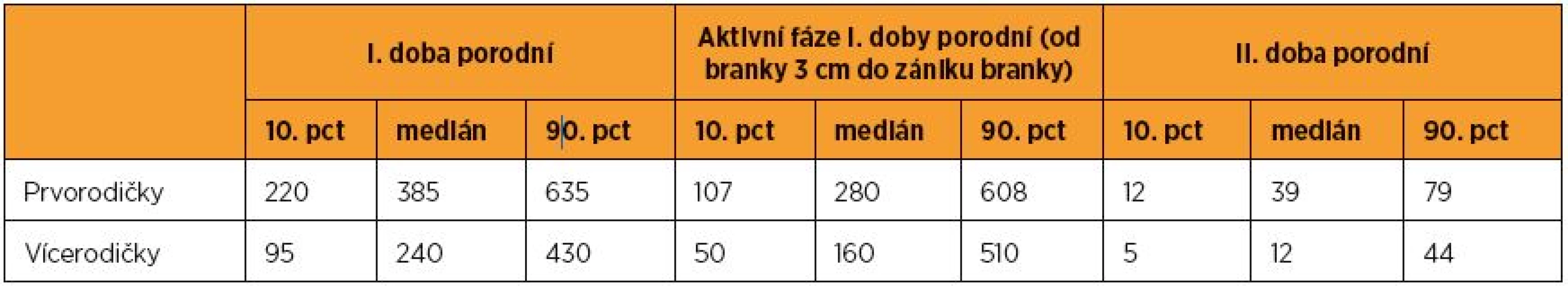
Doba trvání porodu je uvedena v minutách Rozdíly v délce trvání porodu ve vztahu k typu porodu ukazuje tabulka 3. Nejvyšší podíl akutních císařských řezů (29,8 %) byl zjištěn u žen s prolongovaným porodem, nejnižší u žen s porodem co do délky v normě. U velmi krátkých porodů byly frekventovanější vaginální extrakční operace ve srovnání s porody prolongovanými a normálními. Spontánní vaginální porod byl ve srovnání s ostatními typy porodu zastoupen v největším poměru u žen s normální délkou porodu.
Table 3. Délka aktivní fáze I. doby porodní podle typu porodu 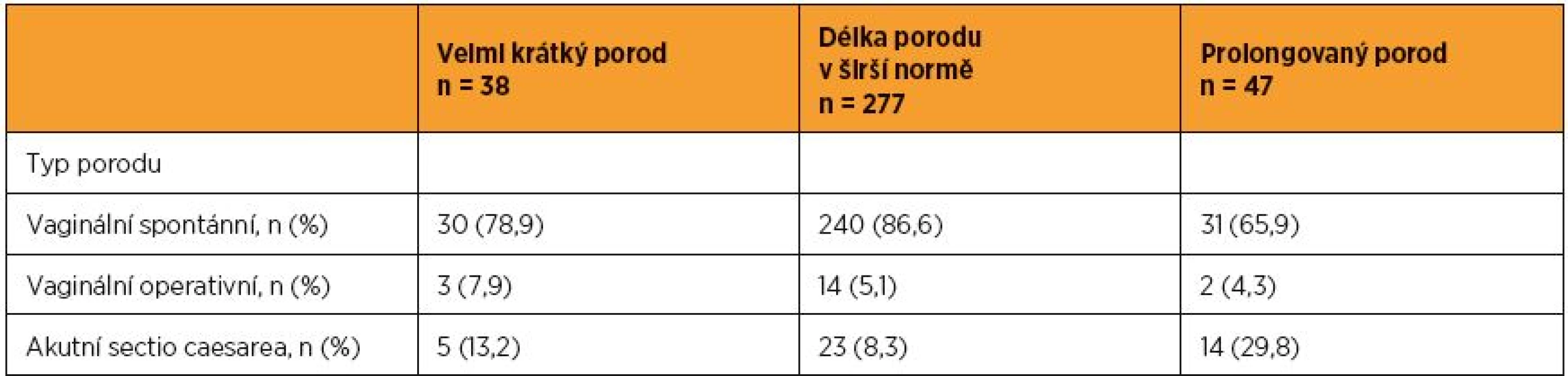
Faktory související s dlouhým porodem
Srovnání sociodemografických a biomedicínských charakteristik žen s prolongovaným porodem (délka trvání nad 90. percentil) a s porodem co do délky normálním ukázalo jediný významný rozdíl: ženy s prolongovaným porodem rodily v pozdějším gestačním týdnu (40,2 vs. 39,7; p = 0,011). Tyto dvě skupiny rodiček se nelišily ani v základních sociodemografických charakteristikách (věk, parita, rodinný stav, pohlaví dítěte), ani v podstoupených porodních intervencích (indukce, augmentace, epidurální analgezie, jiná analgezie) (tab. 4).
Table 4. Srovnání skupin žen rozlišených dle trvání aktivní fáze I. doby porodní (prolongovaný porod vs. porod v normě) – sociodemografické a biomedicínské charakteristiky 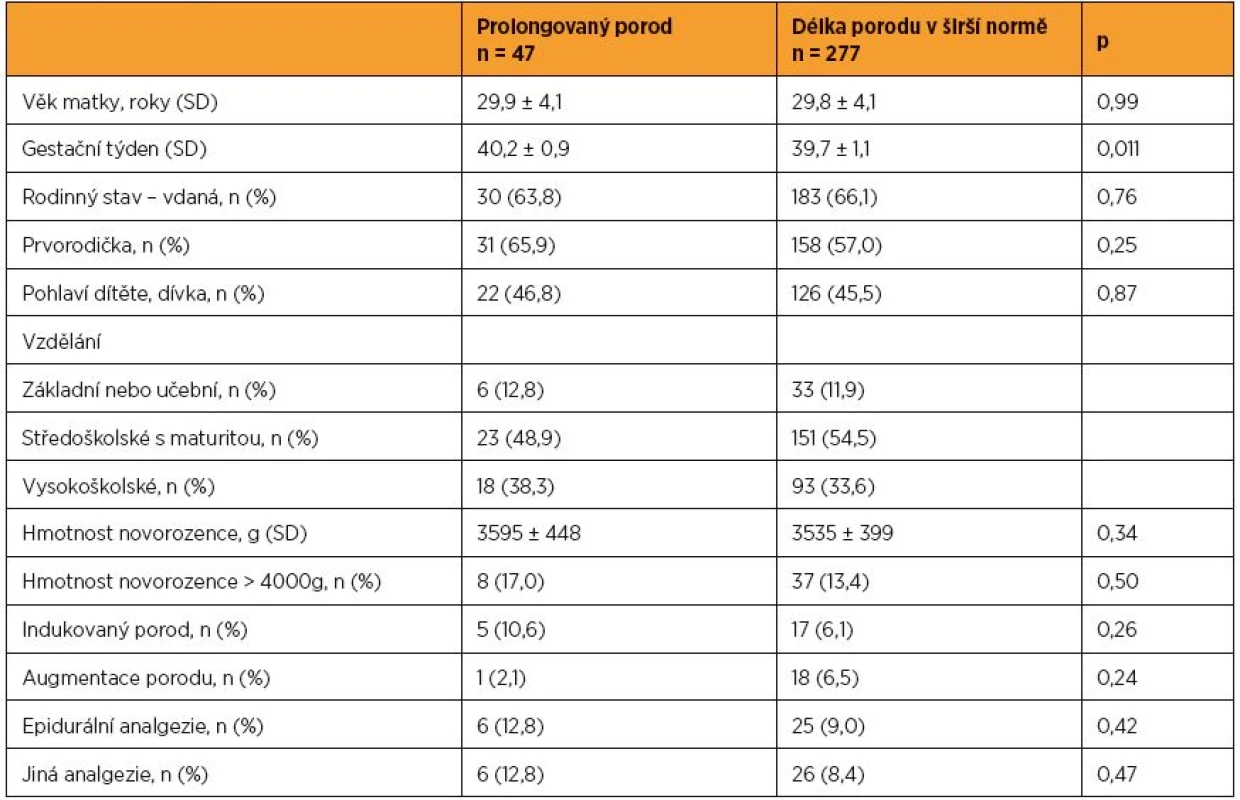
p – hodnota pro rozdíl mezi skupinami pomocí t-testu (věk matky, gestační týden a hmotnost novorozence) a χ2 testu Pokud jde o postoje k těhotenství, porodu a mateřství, ukázalo se, že ženy s prolongovaným porodem své těhotenství častěji plánovaly, nicméně tento rozdíl se pouze blížil hranici statistické významnosti (76,6 % vs. 63,5 %; p = 0,082). Ženy s prolongovaným porodem se od žen s porodem co do délky normálním nelišily ve strachu z porodu, měly ovšem častěji nízký mateřský self-esteem (34,0 % vs. 19,1 %; p = 0,021). Nebyly ale úzkostnější, nevykazovaly nižší mastery, neprožívaly v těhotenství větší stres, neudávaly menší sociální oporu. Rozdíly nebyly zjištěny ani v tom, zda ženu během porodu doprovázel partner či jiná blízká osoba, a neprokázala se dále souvislost s kontinuální oporou při porodu (tab. 5). Po vyloučení žen s akutním císařským řezem z analýzy přestal být rozdíl v mateřském self-esteem u žen s prolongovaným a normálním porodem signifikantní a pouze se přibližoval hranici statistické významnosti (33,3 % vs. 19,3 %; p = 0,062), ostatní výsledky zůstaly konstantní (výsledky nejsou ukázány v tabulce).
Table 5. Srovnání skupin žen rozlišených dle trvání aktivní fáze I. doby porodní (prolongovaný porod vs. porod v normě) – postoj k těhotenství, porodu a mateřství, osobnostní a psychosociální charakteristiky 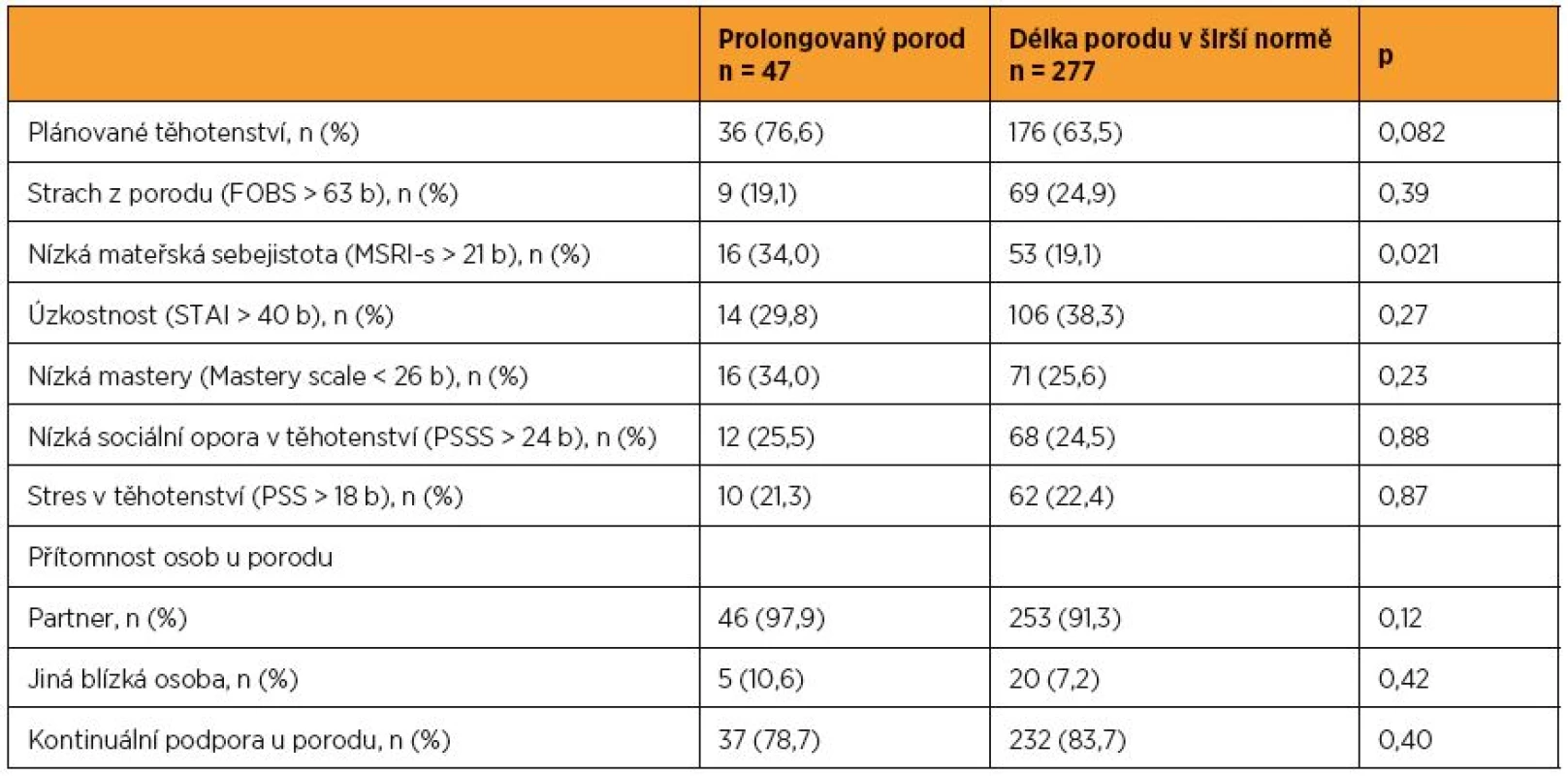
p – hodnota pro rozdíl mezi skupinami pomocí χ2 testu V dalším kroku jsme analyzovali prediktory prolongovaného porodu pomocí postupné krokové regrese (zvlášť pro prvorodičky a vícerodičky, za vyloučení žen s akutním císařským řezem z analýzy): u prvorodiček se jako významné prediktory ukázaly věk rodičky a váha dítěte, u vícerodiček věk rodičky, váha dítěte a rodinný stav; s přibývajícím věkem matky se porod zkracoval, s přibývající váhou dítěte prodlužoval, vdané ženy měly delší porody. Ve vícenásobné logistické regresi nedosáhla po adjustování na tyto spolupůsobící faktory žádná ze sledovaných osobnostních a psychosociálních proměnných statistické významnosti, a to ani u prvorodiček, ani u vícerodiček (výsledky nejsou prezentovány v tabulce). U obou skupin žen (prvorodiček/vícerodiček) zůstala významná pouze hmotnost novorozence; věk a rodinný stav již významný nebyl.
Faktory související s krátkým porodem
Velmi krátký porod se objevoval častěji u žen, které porodily menší dítě (3202 g vs. 3535 g; p = 0,0003), hraničně významný byl rozdíl v gestačním týdnu v době porodu; ženy s krátkými porody rodily dříve (39,4 vs. 39,7; p = 0,059) (tab. 6). V sociodemografických charakteristikách se ženy s krátkými a co do délky normálními porody nelišily a rozdíly nebyly zjištěny ani v jejich postojích k těhotenství, porodu a mateřství. Byl nicméně zjištěn trend poukazující na souvislost velmi krátkého porodu s rysem úzkostnosti; mezi ženami s krátkým porodem bylo více těch, které vykazovaly klinicky relevantní skóry v dotazníku STAI (52,6 % vs. 38,3 %; p = 0,090) (tab. 7). Rovněž výsledky vícenásobné regresní analýzy provedené pro prvorodičky poukázaly na trend ve vztahu k úzkostnosti jako prediktoru krátkého porodu (p = 0,098 po adjustování na věk matky a váhu dítěte); trend pro rychlejší porod měla rovněž nízká sociální opora v těhotenství (p = 0,14) (výsledky nejsou prezentovány v tabulce). U vícerodiček nebyl žádný z osobnostních či psychosociálních faktorů významný, ani nevykazoval trend pro krátký porod. Jediným významným prediktorem krátkého porodu byla ve vícenásobné regresní analýze hmotnost novorozence (platí pro prvorodičky i vícerodičky).
Table 6. Srovnání skupin žen rozlišených podle trvání aktivní fáze I. doby porodní (velmi krátký porod vs. porod v normě) – sociodemografické a biomedicínské charakteristiky 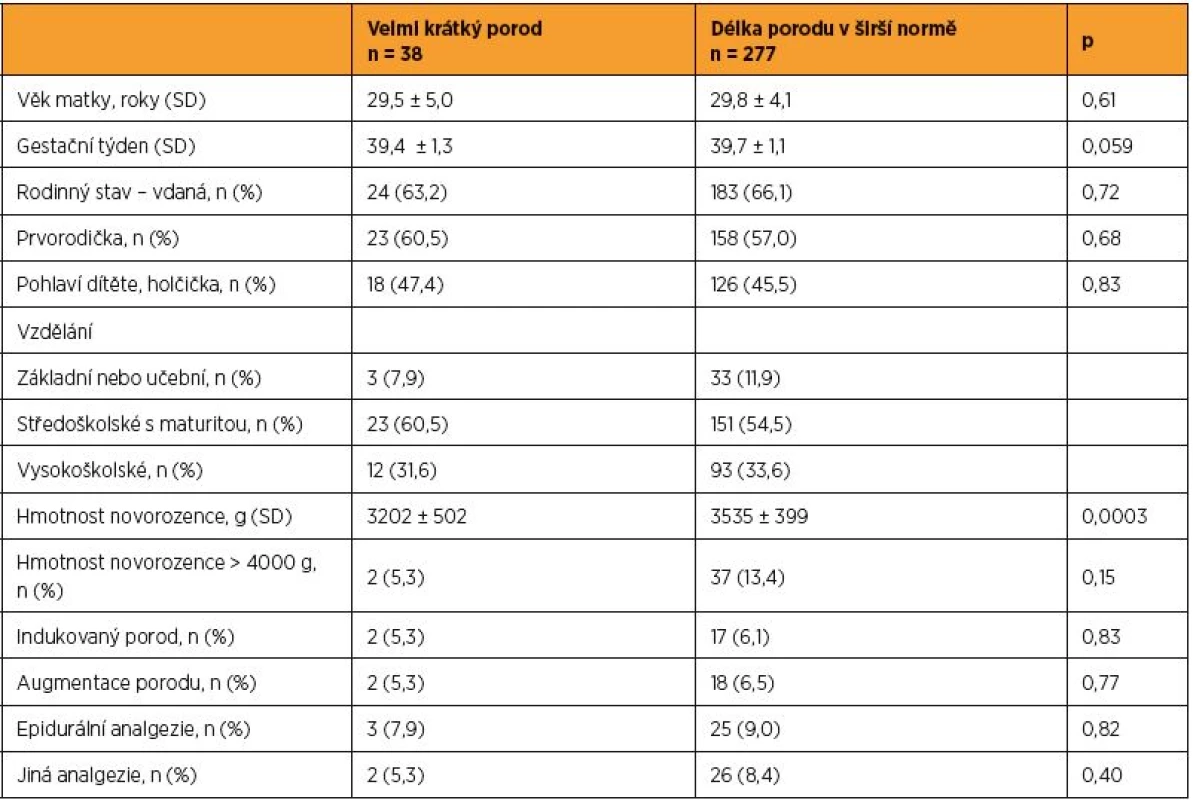
p – hodnota pro rozdíl mezi skupinami pomocí t-testu (věk matky, gestační týden a hmotnost novorozence) a χ2 testu Table 7. Srovnání skupin žen rozlišených dle trvání aktivní fáze I. doby porodní (velmi krátký porod vs. porod v normě) – postoj k těhotenství, porodu a mateřství, osobnostní a psychosociální charakteristiky 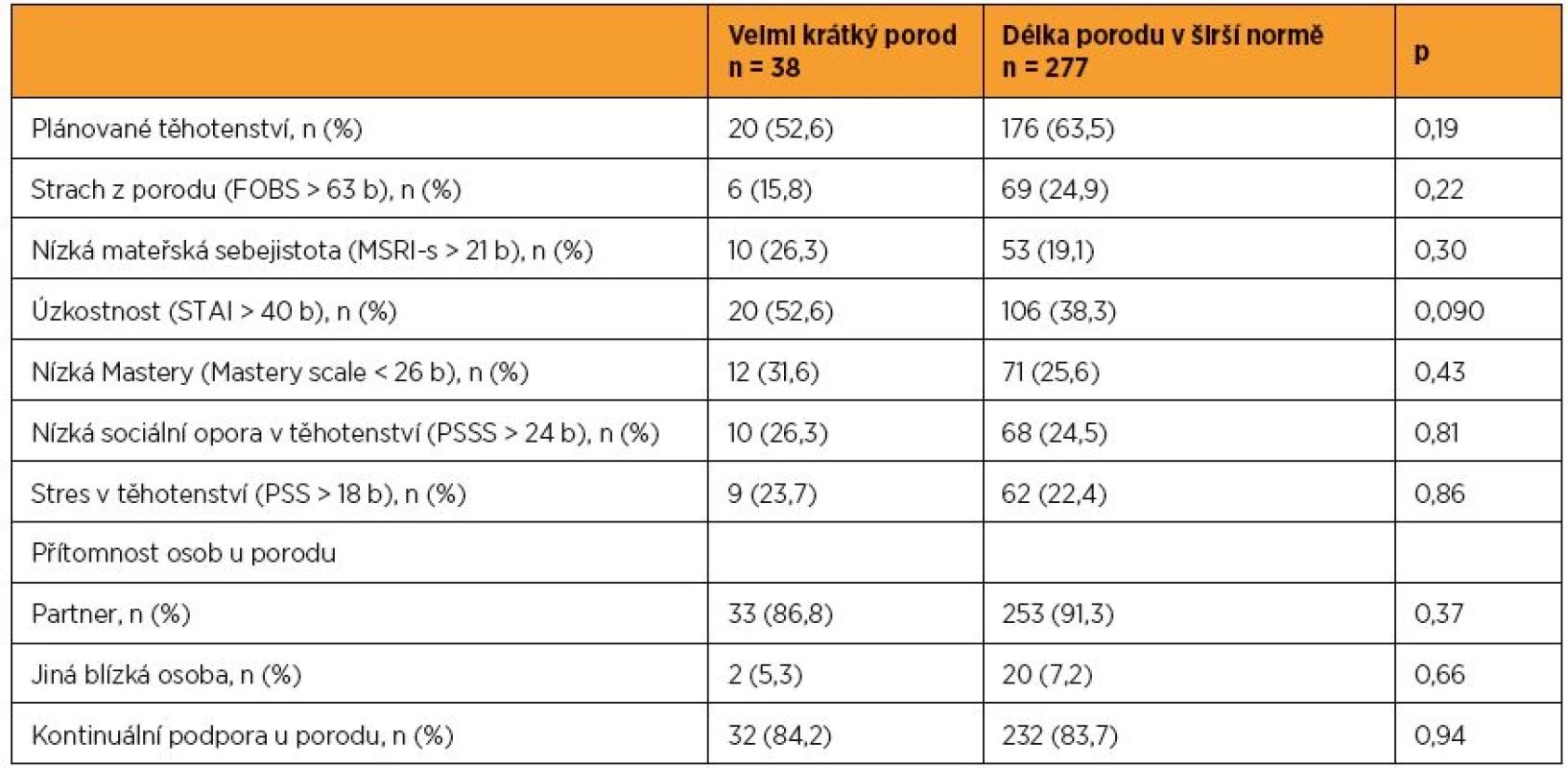
p – hodnota pro rozdíl mezi skupinami pomocí χ2 testu DISKUSE
Tato práce se zaměřila na souvislost postojů žen k těhotenství, porodu a mateřství s délkou porodu; kontrolovány byly zároveň i obecnější osobnostní charakteristiky (úzkostnost, mastery), psychosociální charakteristiky (stres v těhotenství, sociální opora v těhotenství a po porodu) a biomedicínské faktory (týkající se matky i dítěte). Naše výsledky poukazují na to, že délka porodu souvisí především s velikostí plodu – delší porody souvisely s větší, krátké porody naopak s menší hmotností novorozence. Pokud jde o postoje žen k těhotenství a mateřství, prolongovaný porod se častěji objevoval u žen, které měly nízký mateřský self-esteem (tj. měly nízkou sebejistotu v mateřské roli), ovšem mateřský self-esteem nebyl následně potvrzen jako významný prediktor prolongovaného porodu v regresní analýze. Ženy s prolongovaným porodem nebyly celkově úzkostnější, ani neměly nižší mastery, takže lze v souladu se stávajícími pracemi [1, 26, 36, 40] uzavřít, že prolongovaný porod souvisí spíše se situačně specifickými než obecnějšími charakteristikami rodiček.
Na rozdíl od předchozích studií [1, 36] jsme nezaznamenali dopad strachu z porodu a naše data nepoukazují ani na možný vliv sociální opory poskytované rodičce v těhotenství a při porodu. To je překvapivé, neboť emoční stav rodičky může ovlivnit průběh porodu [20] a dopad sociální opory na délku porodu byl v minulosti doložen opakovaně, a to zejména u opory poskytované rodící ženě kontinuálně porodní asistentkou, dulou či laickou průvodkyní [22, 30]. Uvedené studie ovšem zkoumaly efekt sociální opory experimentálně, zatímco naše studie je pouze observační a zaměřila se navíc na podporu partnera či jiné blízké osoby. Zajímavé je však naše zjištění, že ve srovnání se ženami s normální délkou porodu měly ženy s prolongovaným porodem partnera u porodu častěji, zatímco ženy s velmi krátkým porodem naopak méně často, byť tyto rozdíly nebyly signifikantní. Naše výsledky jsou však zatíženy malou variabilitou, neboť partner/manžel byl u porodu přítomen u většiny žen z našeho souboru. Zkreslení může způsobit i to, že jsme v tomto kontextu nezohlednili kvalitu partnerského vztahu; pro ženy, které mají se svým partnerem blízký a důvěrný vztah, může mít jeho přítomnost u porodu pozitivní efekt, zatímco partner, s nímž má žena vztah plný rozporů, může vnést do porodní situace neklid a napětí [12].
Naše výsledky poukazují na to, že se faktory související s dlouhým, resp. krátkým porodem liší: zatímco dlouhý porod souvisel spíše se situačně specifickými proměnnými (mateřský self-esteem), krátký porod naopak s obecnějšími charakteristikami (celková úzkostnost). Tyto výsledky je ovšem třeba chápat jako orientační a předběžné, neboť naše data pouze naznačují trend – mateřský self-esteem nebyl potvrzen jako významný prediktor prolongovaného porodu v následné vícenásobné regresní analýze a ani efekt úzkostnosti na velmi krátký porod nedosáhl ve vícenásobné regresní analýze hranice statistické významnosti. Je však třeba připomenout, že úzkostnost byla dávána do souvislosti s velmi krátkým porodem i v předchozích studiích [8].
Vedlejším přínosem této studie je nepochybně to, že předkládá (snad poprvé v české literatuře) empiricky podložená data o tom, jak dlouho vlastně trvá u našich rodiček normální fyziologický porod. Autoři dosavadních prací zpravidla přejímají dříve publikované údaje bez odkazu na konkrétní studii, která by tyto údaje dokládala. Například podle Kotáska [25] trvá I. doba porodní u primipar osm až deset hodin, u multipar tři až šest hodin; II. doba porodní trvá u primipar 30 až 60 minut, u multipar 15 až 30 minut. Doležal [11] uvádí, že latentní fáze I. doby porodní trvá u primipar v průměru 8,5 hodiny a aktivní fáze 3,5 hodiny; u multipar trvá aktivní fáze v průměru dvě hodiny. Podle Hájka [18] trvá latentní fáze I. doby porodní u primipar obvykle osm až osm a půl hodiny, u multipar pět hodin, přičemž tolerovat lze latentní fázi do deseti hodin. Aktivní fáze I. doby porodní pak trvá u primipar obvykle tři hodiny, „varovný limit“ je pět hodin; u multipar trvá dvě hodiny, „varovný limit“ jsou čtyři hodiny. Binder [4] uvádí délku trvání I. doby porodní u primipar 7 až 12 hodin, u multipar 4 až 8 hodin; II. doba porodní pak podle něj trvá u primipar 20 až 60 minut, u multipar 10 až 30 minut. Podle Procházky a Pilky [35] trvá I. doba porodní u primipar 8 až 10 hodin, u multipar 6 až 8 hodin, II. doba porodní trvá u primipar průměrně 50 minut, u multipar obvykle 20 minut. Podle našich výsledků trvala u porodů bez oxytocinu délka I. doby porodní u primipar 2,5 až 8,5 hodiny, u multipar 2 až 8 hodin. Délka aktivní fáze I. doby porodní trvala u primipar 1,5 až 7 hodin, u multipar 1 až 4,5 hodiny. II. doba porodní trvala u primipar 7 až 47 minut, u multipar 5 až 24 minuty (uvedené rozpětí představuje hodnoty 10. až 90. percentilu). Hodnoty pro porody s oxytocinem jsou u primipar vyšší, což lze interpretovat tak, že v porodnicích Kraje Vysočina byl oxytocin indikován správně.
Tato studie má své přednosti i limity. Její výhodou je prospektivní charakter, který umožnil sledovat působící faktory v odpovídajících časových fázích a nikoli pouze retrospektivně, využití validizovaných metod, rozpětí sledovaných faktorů od těhotenství až po vlivy intrapartum a kontrola četných intervenujících proměnných. Údaje o délce a průběhu porodu byly převzaty ze zdravotnické dokumentace, tj. nespoléhali jsme se na informace od rodiček. Jak bylo uvedeno výše, limitem je zejména malá variabilita v souvislosti se sledováním dopadu sociální opory při porodu (většina žen měla u porodu partnera) a dále to, že jsme v tomto kontextu nezohlednili kvalitu partnerského vztahu. Limitem je rovněž poměrně značný počet zkoumaných proměnných, což zvyšuje závislost výsledků na náhodné variabilitě; korekci na velký počet pozorování jsme nicméně neprováděli, neboť vícenásobná regresní analýza neodhalila žádný významný prediktor délky porodu z oblasti osobnostních či psychosociálních proměnných.
ZÁVĚR
Podle našich výsledků se postoje žen k těhotenství, porodu a mateřství promítají do délky porodu minimálně (plánované těhotenství, mateřský self-esteem) či vůbec (strach z porodu). Rovněž souvislost osobnostních charakteristik rodičky (úzkostnost, mastery) a psychosociálních faktorů (sociální opora, pociťovaný stres) s délkou porodu je slabá – hlavní roli hraje především hmotnost novorozence, a to jak u velmi krátkého, tak u prolongovaného porodu.
Tato studie je výsledkem výzkumné činnosti podporované Grantovou agenturou České republiky v rámci grantu GA ČR 17-10464S „Perinatální rizikové faktory, mateřské kompetence a psychický vývoj dítěte – prospektivní studie od prenatálního období do předškolního věku“.
Tato publikace vznikla v rámci programu UK Progres č. Q15 s názvem „Životní dráhy, životní styly a kvalita života z pohledu individuální adaptace a vztahu aktérů a institucí“ a s finanční a organizační podporou Kraje Vysočina.
Mgr. Lea Takács, Ph.D.
Filozofická fakulta Univerzity Karlovy
Katedra psychologie
Celetná 20
116 42 Praha 1
e-mail: lea.takacs@ff.cuni.cz
Sources
1. Adams, SS., Eberhard-Gran, M., Eskild, A. Fear of childbirth and duration of labour: a study of 2206 women with intended vaginal delivery. BJOG, 2012, 119, p. 1238–1246.
2. Bartáková, V., Ťápalová, V., Wágnerová, K., et al. Pregnancy outcomes in women with gestational diabetes: specific subgroups might require increased attention. Ces Gynek, 2017, 82, p. 16.
3. Bayrampour, H., Salmon, C., Vinturache, A., et al. Effect of depressive and anxiety symptoms during pregnancy on risk of obstetric interventions. J Obstet Gynaecol Res, 2015, 41, p. 1040–1048.
4. Binder, T. Porodnictví. Praha: Karolinum, 2011.
5. Bugg, GJ., Stanley, E., Baker, PN., et al. Outcomes of labours augmented with oxytocin. Eur J Obstet Gynecol Reprod Biol, 2006, 124, p. 37–41.
6. Cohen, S., Kamarck, T., Mermelstein. R. A global measure of perceived stress. J Health Soc Behav, 1983, 24, p. 385–396.
7. Cramond, WA. Psychological aspects of uterine dysfunction. Lancet, 1954, 267, p. 1241–1245.
8. Čepický, P. Porod. Moderní gynekologie a porodnictví, 1999, 8, p. 232–236.
9. Čepický, P., Dudová, S., Mandys, F., et al. Minnesota Multiphasic Personality Inventory (MMPI) in third trimester of physiological pregnancy. Int J Prenat Perinat Psychol Med, 1993, 5, p. 311–316.
10. Decca, L., Daldoss, C., Fratelli, N., et al. Labor course and delivery in epidural analgesia: a case-control study. J Matern Fetal Neonatal Med, 2004, 16, p. 115–118.
11. Doležal, A. Samovolný porod a jeho vedení. In: Porodnictví. Praha: Galén; 2004, s. 120.
12. Enkin, M., Keirse, MJNC., Renfrew M., Nielson, M. Efektivní péče v perinatologii. Praha: Grada, 1998.
13. Farrow, C., Blissett, J. The development of maternal self-esteem. Infant Ment Health J, 2007, 28, p. 517–535.
14. Ferreira, CR., Orsini, MC., Vieira, CR., et al. Prevalence of anxiety symptoms and depression in the third gestational trimester. Arch Gynecol Obstet, 2015, 291, p. 999–1003.
15. Fraser, WD., Cayer, M., Soeder, BM., et al. Risk factors for difficult delivery in nulliparas with epidural analgesia in second stage of labor. Obstet Gynecol, 2002, 99, p. 409–418.
16. Grant, KA., McMahon, C., Austin, MP. Maternal anxiety during the transition to parenthood: a prospective study. J Affect Disord, 2008, 108, p. 101–111.
17. Haines, H., Pallant, JF., Karlstrom, A., et al. Cross-cultural comparison of levels of childbirth-related fear in an Australian and Swedish sample. Midwifery, 2011, 27, p. 560–567.
18. Hájek, Z., Pařízek, A., Fait, T., Pašková, A. Vedení patologického porodu. Moderní gynekologie a porodnictví, 2004, 13, 4, suppl. C, p. 827.
19. Incerti, M., Locatelli, A., Ghidini, A., et al. Prediction of duration of active labor in nulliparous women at term. Am J Perinatol, 2008, 25, p. 85–89.
20. Istvan, J. Stress, anxiety, and birth outcomes: a critical review of the evidence. Psychol Bull, 1986, 100, p. 331–348.
21. Kapp, FT., Hornstein, S., Graham, VT. Some psychologic factors in prolonged labor due to inefficient uterine action. Compr Psychiatry, 1963, 4, p. 9–18.
22. Kashanian, M., Javadi, F., Haghighi, MM. Effect of continuous support during labor on duration of labor and rate of cesarean delivery. Int J Gynaecol Obstet, 2010, 109, p. 198–200.
23. Kennedy, C. Inco-ordinate uterine action. Edinb Med J, 1949, 56, p. 445–460.
24. Korečko, V., Landsmanová, J., Mocková, A., Kutová, T. Results of perinatal care of pregnant women with diabetes in Western Bohemia. Ces Gynek, 2014, 79, p. 43–47.
25. Kotásek, A. Porodnictví. Praha: Avicenum, 1972.
26. Littleton, HL., Breitkopf, CR., Berenson, AB. Correlates of anxiety symptoms during pregnancy and association with perinatal outcomes: a meta-analysis. Am J Obstet Gynecol, 2007, 196, p. 424–432.
27. Lowe, NK. A review of factors associated with dystocia and cesarean section in nulliparous women. J Midwifery Womens Health, 2007, 52, p. 216–228.
28. Magann, EF., Lutgendorf, MA., Keiser, SD., et al. Risk factors for a prolonged third stage of labor and postpartum hemorrhage. South Med J, 2013, 106, p. 131–135.
29. Michalec, I., Navrátilová, M., Tomanová, M., et al. Vaginální porod s použitím vakuumextraktoru není spojen se signifikantně vyšším výskytem avulzního poranění levátorů. Čes Gynek, 2015, 80, p. 37–41.
30. Morhason-Bello, IO., Adedokun, BO., Ojengbede, OA., et al. Assessment of the effect of psychosocial support during childbirth in Ibadan, south-west Nigeria: a randomised controlled trial. Aust N Z J Obstet Gynaecol, 2009, 49, p. 145–150.
31. Newham, JJ., Westwood, M., Aplin, JD., et al. State-trait anxiety inventory (STAI) scores during pregnancy following intervention with complementary therapies. J Affect Disord, 2012, 142, p. 22–30.
32. Nystedt, A., Hildingsson, I. Diverse definitions of prolonged labour and its consequences with sometimes subsequent inappropriate treatment. BMC Pregnancy Childbirth, 2014, 14, p. 233.
33. Nystedt, A., Hogberg, U., Dejin-Karlsson, E., et al. Low psychosocial resources during early pregnancy are not associated with prolonged labour. Eur J Obstet Gynecol Reprod Biol, 2006, 125, p. 29–33.
34. Pearlin, LI., Schooler, C. The structure of coping. J Health Soc Behav, 1978, 19, p. 2–21.
35. Procházka, M., Pilka R. Porodnictví pro studenty lékařství a porodní asistence. Olomouc: AED, 2016.
36. Reck, C., Zimmer, K., Dubber, S., et al. The influence of general anxiety and childbirth-specific anxiety on birth outcome. Arch Womens Ment Health, 2013, 16, p. 363–369.
37. Scott, EM., Thomson, AM. A psychological investigation of primigravidae. IV. Psychological factors and the clinical phenomena of labour. J Obstet Gynaecol Br Emp, 1956, 63, p. 502–508.
38. Sheiner, E., Levy, A., Feinstein, U., et al. Risk factors and outcome of failure to progress during the first stage of labor: a population-based study. Acta Obstet Gynecol Scand, 2002, 81, p. 222–226.
39. Sheiner, E., Levy, A., Mazor, M. Precipitate labor: higher rates of maternal complications. Eur J Obstet Gynecol Reprod Biol, 2004, 116, p. 43–47.
40. Sluijs, AM., Cleiren, MP., Scherjon, SA., et al. No relationship between fear of childbirth and pregnancy-/delivery-outcome in a low-risk Dutch pregnancy cohort delivering at home or in hospital. J Psychosom Obstet Gynaecol, 2012, 33, p. 99–105.
41. Spielberger, C. Manual for the State-Trait Anxiety Inventory. rev. ed. Palo Alto: Consulting Psychologists Press, 1983.
42. Suzuki, S. Clinical significance of precipitous labor. J Clin Med Res, 2015, 7, p. 150–153.
43. Wijma, K., Wijma, B., Zar, M. Psychometric aspects of the W-DEQ; a new questionnaire for the measurement of fear of childbirth. J Psychosom Obstet Gynaecol, 1998, 19, p. 84–97.
44. Zhang, J., Troendle, JF., Yancey, MK. Reassessing the labor curve in nulliparous women. Am J Obstet Gynecol, 2002, 187, p. 824–828.
45. Zimet, GD., Dahlem, NW., Zimet, SG., et al. The Multidimensional Scale of Perceived Social Support. J Pers Assessment, 1988, 52, p. 30–41.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2017 Issue 6-
All articles in this issue
- Léčebný efekt a perzistence na léčbě mirabegronem u pacientů s příznaky hyperaktivního močového měchýře v multicentrické klinické studii
-
Vaginální rekonstrukce prolapsu pánevních orgánů: efekt, komplikace, vliv na močové a pohlavní funkce a kvalitu života ve dvouletém follow-up
Část I. Vaginální nález a komplikace - Obrat plodu zevními hmaty z polohy podélné koncem pánevním po 36. týdnu gravidity – hodnocení úspěšnosti a komplikací
- Ambulantní miniinvazivní léčba funkčních cyst ovaria
- Hypercholesterolémie v těhotenství: úvahy o jejich etiologii a diagnostickém významu
- Souvisí postoje žen k těhotenství, porodu a mateřství s délkou porodu?
- Cystická adenomatoidná malformácia plodu
- Placenta percreta a její atypická lokalizace jako příčina silného nitrobřišního krvácení
- Současné limity prevence karcinomu děložního hrdla v České republice
- Úloha T-regulačních lymfocytů v patogenezi předčasného porodu
- Kvalita DNA ve spermiích je negativně ovlivněna věkem mužů a je rizikovým faktorem početí
- Výskyt děložních sarkomů v západních Čechách, Gynekologicko-porodnická klinika LF UK a FN Plzeň
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Obrat plodu zevními hmaty z polohy podélné koncem pánevním po 36. týdnu gravidity – hodnocení úspěšnosti a komplikací
- Ambulantní miniinvazivní léčba funkčních cyst ovaria
- Kvalita DNA ve spermiích je negativně ovlivněna věkem mužů a je rizikovým faktorem početí
- Placenta percreta a její atypická lokalizace jako příčina silného nitrobřišního krvácení
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

