-
Medical journals
- Career
Kontrastní citlivost a aberace vyšších řádů po konvenčním LASIKu
: V. Loukotová; E. Vlková; M. Horáčková; E. Tokošová; L. Pirnerová; Z. Hlinomazová; D. Dvořáková; J. Němec
: Oční klinika LF MU, FN Brno, přednosta prof. MUDr. E. Vlková, CSc.
: Čes. a slov. Oftal., 65, 2009, No. 5, p. 167-175
Cíl práce:
Cílem prospektivní studie bylo zhodnotit fotopickou vysokokontrastní zrakovou ostrost, mezopickou kontrastní citlivost, aberace vyšších řádů, posoudit změny a pooperační vývoj těchto parametrů a analyzovat vztah mezi aberacemi a kontrastní citlivostí po konvenčním LASIKu.Soubor a metodika:
Sledovali jsme klienty, kteří podstoupili refrakční zákrok LASIK v období od listopadu 2006 do listopadu 2007. Analyzovali jsme 51 očí (31 klientů). Průměrný věk v souboru byl 28,4±5,4 let (rozsah 18–41 let), předoperační průměrný sférický ekvivalent činil -4,95±1,24D (od -3 do -8,25D). Před zákrokem a 1, 3, 6 a 12 měsíců po LASIKu jsme hodnotili zrakovou ostrost (Snellenovy optotypy), kontrastní citlivost v mezopických podmínkách (CSV-1000E, VectorVision) a monochromatické aberace (aberometr Zywave, Bausch & Lomb).Výsledky:
Rok po zákroku činila průměrná UCVA 1,07±0,15, index efektivity 0,99 a index bezpečnosti 1,02. Kontrastní citlivost byla ve 12. měsíci signifikantně snížena oproti předoperační úrovni ve frekvenci 12 c/deg, v ostatních testovaných frekvencích se po 3-6 měsících od předoperačních hodnot nelišila. Po celou dobu sledování probíhala křivka průměrných hodnot kontrastní citlivosti v horní polovině pásma normálního rozmezí. Konvenční LASIK významně indukoval aberace vyšších řádů (dvojnásobně) i sférickou aberaci (čtyřnásobně). Stejná úroveň RMS HOA či navýšená maximálně o 0,1 μm byla detekována v 10 % případů, sférická aberace byla oproti předoperačnímu stavu nižší nebo maximálně zvýšená o 0,05 μm téměř v polovině případů. Nárůst aberací vyšších řádů závisel přímo úměrně na předoperační hodnotě sférického ekvivalentu. Před zákrokem korelovaly hodnoty celkových aberací s KC nízkých prostorových frekvencí, mezi aberacemi vyšších řádů a KC závislost zjištěna nebyla. Šest měsíců po LASIKu byly hodnoty aberací vyšších řádů spjaty s kontrastní citlivostí vyjma nejnižší testované frekvence. Se snižující se kontrastní citlivostí se HOA zvyšovaly. Při roční kontrole již statisticky významný vztah KC a HOA prokázán nebyl. Souvislost mezi kontrastní citlivostí a sférickou aberací jsme nenalezli před ani v žádném období po výkonu.Závěr:
Ačkoliv po konvenčním LASIKu probíhala křivka mezopické kontrastní citlivosti v horní polovině pásma normy, ve střední prostorové frekvenci zůstala oproti předoperačnímu stavu snížena. Indukce aberací vyšších řádů dosahovala dvojnásobku a byla přímo úměrná mohutnosti laserové korekce. Sférická aberace dosahovala čtyřnásobku předoperačních hodnot, na výši původní vady závislá nebyla. Jednoznačná korelace mezi kontrastní citlivostí a aberacemi vyšších řádů nebyla prokázána.Klíčová slova:
LASIK, aberace vyšších řádů, wavefront technologie, kontrastní citlivost, kvalita viděníÚvod
Optické aberace, jež zkreslují retinální obraz, byly předmětem odborných přednášek Helmholtze již v 60. létech 19. století 31. Poměrně nedávným uvedením wavefront technologie do klinické praxe byl obnoven intenzivní zájem odborné i laické veřejnosti o optické aberace lidského oka, zejména o ty nekorigovatelné tradiční sférocylindrickou čočkou – tzv. aberace vyššího řádu (HOA, higher order aberrations) [31]. Zatímco konvenční excimer laserové zákroky odstraňují sférickou a cylindrickou složku refrakční vady (aberace nižšího řádu), wavefrontovou technologií vedené zákroky berou v potaz jak aberace nižších, tak i vyšších řádů [5, 23]. Díky preciznějšímu ablačnímu profilu pak umožňují dosáhnout lepší kvality vidění po výkonu [5, 16, 18]. Jednotlivé aspekty vztahů mezi hodnotami aberací a zrakovými funkcemi nejsou ještě zcela prozkoumány [např. 4]. Nicméně z literatury vyplývá, že konvenční LASIK snižuje kontrastní citlivost oproti předoperační úrovni [12, 34, 42]. Někteří z autorů vyslovili hypotézu, že právě indukce aberací vyšších řádů konvenčním zákrokem může významně přispět k pooperačnímu poklesu KC a k redukci kvality vidění [např. 2, 21]. Podle dalších studií aberace vyšších řádů zodpovídají i za některé nežádoucí zrakové vjemy za mezopických a skotopických podmínek – halo, glare, starburst [13, 21, 24, 41]. S narůstajícími zkušenostmi a pokračující sofistikací technického vybavení se zvyšuje i bezpečnost a efektivita refrakčních zákroků [29]. Pro maximální úroveň pooperační spokojenosti klientů již není důležitá pouze nekorigovaná zraková ostrost, ale daleko více pozornosti je věnováno celkové kvalitě vidění. Dobrou kvalitou vidění po refrakčním zákroku je míněna taková úroveň retinálního obrazu, který nevede k objektivnímu ani subjektivnímu zhoršení vidění oproti stavu před výkonem [17]. Kvalitu vidění je možno hodnotit subjektivně pomocí dotazníků i objektivně – analýzou funkčních, optických a anatomických parametrů vidění. Vysoko - i nízkokontrastní zraková ostrost, kontrastní citlivost, testování glare a halo odkrývají funkční charakteristiky zraku. Optické vlastnosti ovlivňující deformaci vlnoplochy jsou měřitelné pomocí nedávno vyvinuté wavefront technologie. Anatomické změny způsobující změnu kvality vidění lze odhalit biomikroskopickým vyšetřením, rohovkovou topografií, případně konfokální mikroskopií [17]. Zraková ostrost testovaná na vysokokontrastních optotypech umožňuje hodnotit bezpečnost, efektivitu i stabilitu pooperačních výsledků, odhaluje však jen část informací o zrakových funkcích a sama rozhodně zcela nevystihuje kvalitu vidění. Přesto jsou výsledky refrakčních výkonů uváděny zejména v termínech vysokokontrastní zrakové ostrosti. Řada publikací v naší i zahraniční literatuře dokládá, že testovaní kontrastní citlivosti překonává limity vyšetření vizu na vysokokontrastových tabulích [např. 6, 8, 9, 10, 21, 25, 32]. Kontrastní citlivost je až 5x citlivější než stanovení zrakové ostrosti [22], podává informace o rozlišovací schopnosti perifoveolární oblasti sítnice při submaximálních kontrastech vnějšího prostředí [33], udává tzv. funkční vidění a může pomoci detekovat minimální změny zrakového vnímání [19]. Cílem naší studie bylo zhodnotit fotopickou vysokokontrastní zrakovou ostrost, mezopickou kontrastní citlivost, aberace vyšších řádů, posoudit změny a pooperační vývoj těchto parametrů a analyzovat vztah mezi aberacemi a kontrastní citlivostí po konvenčním LASIKu.
Soubor a metodika
Sledovali jsme klienty, již podstoupili na našem pracovišti laserový refrakční zákrok LASIK v období od listopadu 2006 do listopadu 2007. Z původního počtu 69 očí (39 klientů) bylo analyzováno 51 očí (31 klientů), 18 očí bylo vyřazeno z důvodu: peroperační komplikace (button hole ve 2 případech), pooperační komplikace (epiteliální invaze – 1 případ), nový řez po předchozí nepravidelné lamele (1 případ), cílená pooperační ametropie – 14 případů. Průměrný věk v souboru byl 28,4±5,4 let (rozsah 18 až 41 let), jednalo se o 18 žen a 13 mužů, 27krát byl zákrok proveden na pravém a 24krát na levém oku. Ve 26 případech jsme odstraňovali myopii (průměrná sférická vada -4,88±,33D, rozsah -3 až -8 D), ve 25 případech myopii s astigmatismem (průměrná sférická složka refrakční chyby -4,68±1,16 D, průměrný cylindr -0,66±0,38 D, rozsah -0,25 až -2,0 D). Předoperační sférický ekvivalent celého souboru činil v průměru -4,95±1,24 D (od -3 do -8,25 D). Cílem zákroku byla emetropie. LASIK byl proveden v lokální anestezii. Pomocí systému ALK (Chiron Vision) s automatickým mechanickým mikrokeratomem byla vytvořena lamela předpokládané tloušťky 160 μm s nazálně uloženým můstkem. Po odklopení lamely následovala ablace excimer laserovým systémem Technolas 217 (Bausch&Lomb) se standardním ablačním profilem (PlanoScanTM 2000). Průměr optické zóny ablace byl 6,0–6,5 mm, přechodové zóny 3 mm. Na fotoablaci navazoval oplach stromálního lůžka a zpětná repozice lamely s výplachem mezistyčné plochy roztokem Ringer-laktát. Na závěr výkonu jsme aplikovali krycí KČ a instilovali antibiotikum a nesteroidní antiflogistikum. Kontaktní čočku jsme extrahovali 1. pooperační den, lokální antibiotikum bylo aplikováno 5 dnů. Lokální terapie kortikosteroidy byla započata první pooperační den a ukončena nejdéle 1 měsíc po zákroku. Lokální lubrikancia klienti používali s individuálním dávkováním – dle subjektivních potřeb a objektivního lokálního nálezu. Kontrolní vyšetření proběhla 1. a 10. den a dále 1., 3., 6. a 12. měsíc po zákroku. Předoperačně a 1, 3, 6 a 12 měsíců po LASIKu jsme hodnotili zrakovou ostrost, kontrastní citlivost a monochromatické aberace. Zraková ostrost byla stanovena pomocí standardních Snellenových optotypů, hodnotili jsme nekorigovanou (UCVA, uncorrected visual acuity) a nejlépe korigovanou zrakovou ostrost (BCVA, best corrected visual acuity). Kontrastní citlivost (KC) jsme vyšetřovali v mezopických podmínkách na tabulích CSV-1000E (VectorVision). Tyto tabule byly podrobně popsány v dříve publikovaných studiích 9, 19. Ke statistickému zhodnocení i grafickému znázornění byla použita logaritmická transformace hodnot úrovně kontrastní citlivosti. Monochromatické aberace jsme měřili pomocí aberometru Zywave (Bausch&Lomb), pro získání informací v 5 i 6 mm zornici byla nutná arteficiální mydriáza. Sledovali jsme hodnotu střední kvadratické chyby vlnoplochy – RMS (root mean squared) – vyjádřené v μm. Hodnotili jsme celkovou chybu vlnoplochy, tedy sumu aberací nižších i vyšších řádů (tzv. celkové aberace), dále aberace vyšších řádů (HOA) a sférickou aberaci (SA). V rámci této studie prezentujeme výsledky v 6 mm apertuře. Zaměřili jsme se zejména na dynamiku sledovaných parametrů v pooperačním období – zrakové ostrosti, kontrastní citlivosti, tak monochromatických aberací – a dále na jejich vzájemný vztah. Statistická analýza byla provedena pomocí softwaru STATISTICA (StatSoft, verze 8±a Unistat verze 5.1). Před každou analýzou byla ověřena normalita rozdělení pomocí Shapiro-Wilksova testu, v kombinaci s Kolmogorov-Smirnovovým testem. Pro zhodnocení vývoje parametrů v čase byl použit párový t-test a neparametrický Wilcoxonův párový test. Rozdíly středních hodnot byly testovány pomocí t-testu a neparametrického Mann-Whitney U testu a úroveň korelace mezi proměnnými byla posuzována Pearsonovým korelačním koeficientem (u hodnot splňujících předpoklady jeho použití) a Spearmanovým koeficientem. Statistická významnost testů byla hodnocena na hladině významnosti α = 0,05.
Výsledky
Z předoperačního počtu 51 očí 31 pacientů podstoupilo vyšetření KC i aberací v 6. měsíci 32 očí (62,7 %) a v roce 26 očí (50,9 %). Pro analýzu dynamiky změn sledovaných parametrů byly použity pouze párové hodnoty.
Zraková ostrost
Zákrokem bylo dosaženo velmi dobré nekorigované zrakové ostrosti (UCVA), průměrné hodnoty v 1., 3., 6. a 12. měsíci činily 0,95 ±0,16; 0,99±0,20; 1,01±0,17; 1,07±0,15. Rovněž standardně užívané indexy efektivity a bezpečnosti vykazovaly vysoké hodnoty. Index efektivity (UCVA poop./BCVA předop.) činil 0,93, resp. 0,99 a index bezpečnosti (BCVA poop./BCVA předop.) 1,01, resp. 1,02 v 6., resp. 12. měsíci po zákroku. Bezpečnost LASIKu lze dokumentovat i změnou přečtených řádků Snellenových optotypů, která nepřekročila rozsah ±1 řádku po celé období sledování. V 6. měsíci 11 očí (26,8 %) získalo 1 řádek, ztrátu 1 řádku jsme zaznamenali v 7 případech (17,1 %), ve zbylých 56,1 % případů přečetli klienti stejný počet řádků jako před LASIKem. Ve 12. měsíci došlo v 16,7 % případů k zisku 1 řádku, v 19,4 % ke ztrátě 1 řádku a 63,9 % případů nevykazovalo změnu počtu přečtených řádků. Mezi jednotlivými kontrolami nebyl prokázán statisticky významný rozdíl v UCVA, ani BCVA, již po jednom měsíci od LASIKu zůstala zraková ostrost stabilní.
Kontrastní citlivost
Změnu i vývoj kontrastní citlivosti zachycují obr. 1 a 2. Jeden měsíc po konvenčním LASIKu došlo k signifikantnímu poklesu kontrastní citlivosti v mezopických podmínkách. Snížení postihlo všechny testované prostorové frekvence (3, 6, 12 i 18 c/deg). Největší propad byl patrný ve frekvenci střední a vyšší (12 a 18 c/deg). V dalším vývoji se KC v nízkých prostorových frekvencích (3, 6 c/deg) již od 3. měsíce signifikantně nelišila od předoperačních hodnot. Střední prostorová frekvence (12 c/deg) vykazovala významně nižší hodnoty KC ve všech sledovacích obdobích a ani rok po zákroku nebyla srovnatelná s předoperační úrovní. Ve vyšší prostorové frekvenci (18 c/deg) byl zaznamenán významný pokles KC ještě ve 3. měsíci, po půl roce již nebyl patrný rozdíl oproti hodnotám před laserovou korekcí. Zatímco kontrastní citlivost v nízkých frekvencích byla již po 1. měsíci stabilní, ve střední i vyšší frekvenci došlo ke stabilizaci až po 3. měsíci sledování. I přes uvedené snížení kontrastní citlivosti se průměrné hodnoty nacházely v horní polovině pásma normálního rozmezí, jak dokládají obr. 1 a 2. Přestože LASIK indukoval pokles KC v mezopických podmínkách, v žádném období sledování hodnota kontrastní citlivosti neklesla pod úroveň průměr – 2SD mezopické normy, jak ji uvádí výrobce CSV-1000 (http://www.vectorvision.com). Z celkového počtu 136 provedených pooperačních vyšetření byla ve 38 případech (27,9 %) KC pod úrovní průměrné hodnoty normy, stále se však pohybovala v dolní části pásma normy (v intervalu průměr – 2SD). V 29 případech (21,3 %) v nižších prostorových frekvencích (18 případů – frekvence 3 c/deg, 11 případů – frekvence 6 c/deg) a v 9 případech (6,6 %) ve středních a vyšších prostorových frekvencích (5 případů – frekvence 12 c/deg, 4 případy 18 c/deg). Wilcoxonův test prokázal, že pokles KC v těchto případech je statisticky významný oproti úrovni KC ve zbytku souboru.
1. Kontrastní citlivost 1 a 3 měsíce po LASIKu 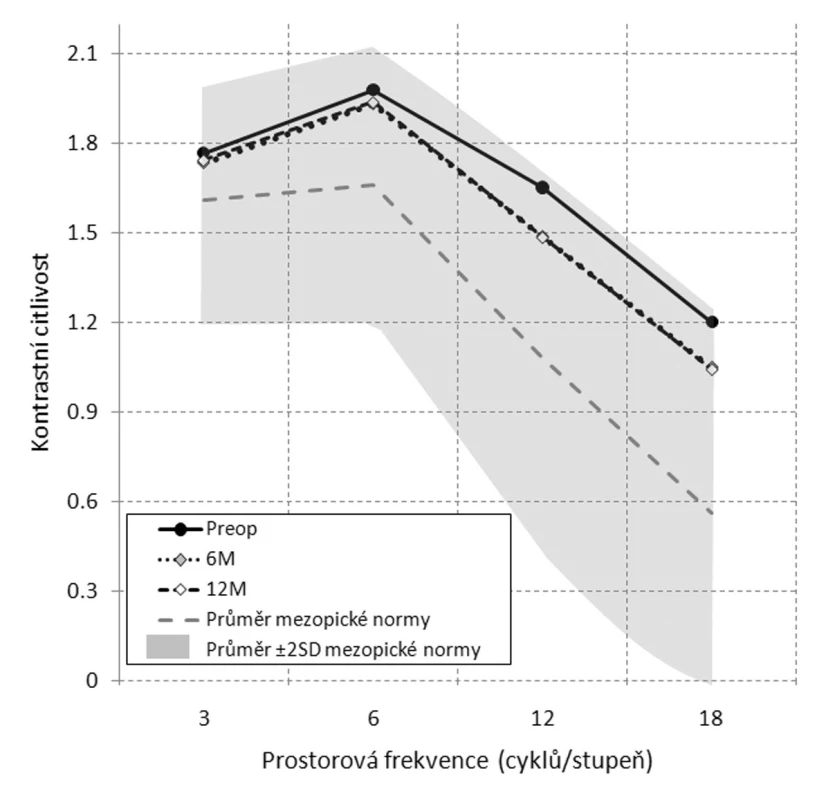
2. Kontrastní citlivost 6 a 12 měsíců po LASIKu 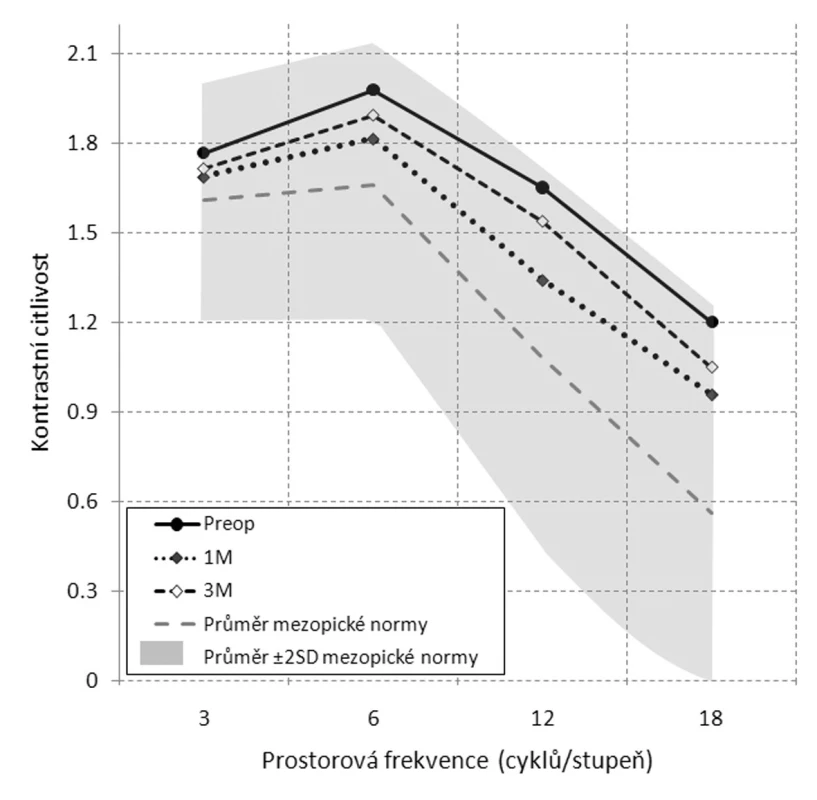
Monochromatické aberace
Cílem konvenčního zákroku bylo dosažení emetropie, tedy redukce aberací nižších řádů – myopie a astigmatismu. Součet aberací nižších i vyšších řádů představují tzv. celkové aberace. Po cíleném odstranění nižších řádů, bylo patrné signifikantní snížení celkových aberací z předoperační úrovně RMS 5,97±1,66 μm na hodnoty 1,18±0,49 μm a 1,17±0,40 μm v 6. a 12. měsíci po LASIKu. Aberace vyšších řádů však zákrok s konvenčním ablačním profilem významně indukoval a tato indukce byla patrná ve všech obdobích sledování. Z průměrné předoperační hodnoty RMS HOA 0,34±0,10 μm došlo k nárůstu na 0,73±0,28 μm, resp. 0,73±24 μm v 6. a 12. měsíci, přičemž průměrné navýšení činilo 2,3 resp. 2,1 násobek předoperační úrovně. Stabilizace RMS HOA byla patrná již po 1 měsíci sledování. Polynom 4. řádu Zernickeovy expanze – sférická aberace (Z4) – vykazoval rovněž statisticky významný nárůst. Předoperačně činila průměrná hodnota RMS SA 0,03±0,04 μm, v 6. a 12. měsících pak 0,10 0,09 μm, resp. 0,12 0,10 μm. Sférickou aberaci jsme tak navýšili 3,8, resp. 4,9násobně. Ke stabilizaci tohoto parametru nedošlo ani po roce sledování. Více jak dvojnásobný nárůst směrodatné odchylky po zákroku upozorňuje na výraznou variabilitu hodnot HOA i SA. Předoperační podíl vyšších řádů na celkových aberacích byl 6,1 %. Po odstranění aberací nižších řádů (myopie a astigmatismu) laserovým zákrokem činil podíl HOA/celkové aberace přibližně 65 % (v 6. měsíci 65,3 %, ve 12. měsíci 64,1 %). Markantní byl i nárůst podílu SA na HOA z 10,4 % předoperačně na 16,6 %, resp. 18,8 % 6. a 12. měsíců po LASIKu. Změny hodnot HOA a SA v 6. a 12. měsíci po zákroku detailně popisují obr. 3 a 4. V žádném případě nedošlo ke snížení RMS HOA v 6. ani 12. měsíci oproti předoperačním hodnotám, rok po zákroku byly jen ve 2 případech HOA stejné jako před ním. Ačkoliv průměrná změna HOA činila 0,38±0,28 μm a 0,35± 0,25 μm v 6., resp. 12. měsíci, nárůst do 0,1 μm jsme zaznamenali půl roku po LASIKU v 18 % případů, v roce pak nezměněnou hodnotou či navýšenou maximálně o 0,1 μm v 10 % případů. Sférická aberace byla v 6., resp. 12 měsíci po LASIKU stejná nebo nižší jako před zákrokem v jedné čtvrtině, resp. jedné pětině případů (v 6. měsíci stejná v 9,1 %, nižší v 18,2 % případů; ve 12. měsíci nižší ve 20,7 % případů). Průměrná změna sférické aberace činila 0,06 0,1 μm a 0,08±0,11 μm v 6. a 12. měsíci, indukci SA do 0,05 μm vykazovala přibližně jedna čtvrtina očí (v 6. měsíci 24,2 %, při roční kontrole 27,6 %). Ve 40 % případů byla sférická aberace navýšena maximálně o 0,1μm (42,4 % v 6. měsíci, 44,8 % ve 12. měsíci). Rok po zákroku byla tedy sférická aberace oproti předoperačnímu stavu nižší nebo maximálně zvýšená o 0,05 μm téměř v polovině případů (48,3 %). Před LASIKem jsme zaznamenali jen slabé korelace mezi hodnotami RMS aberací celkových a vyšších řádů a dále mezi HOA a SA. Celkové aberace vysvětlovaly přibližně 10 % variability HOA (r = 0,33) a HOA necelých 15 % variability sférické aberace (r = 0,39). Po zákroku byl již zjevný vztah jak mezi celkovými aberacemi a vyššími řády, tak mezi celkovými aberacemi a SA, naopak HOA a SA po operaci nekorelovaly. Celkové aberace předurčovaly asi jednu třetinu hodnot HOA v 6. měsíci (r = 0,59) a 46 % ve 12. měsíci (r = 0,68) a pětinu hodnot SA (r = -0,48, r = -0,45). Zatímco ve vztahu mezi celkovými aberacemi a HOA platila přímá úměra, mezi celkovými aberacemi a SA pak úměra nepřímá, z čehož vyplývá, že vyšší RMS celkových aberací po zákroku znamenala i vyšší HOA, ale nižší hodnoty SA. Předoperační a pooperační hodnoty aberací vzájemně nekorelovaly a předoperační hodnoty CA, HOA ani SA nejsou efektivními prediktory hodnot po LASIKu.
3. Změna aberací vyšších řádů (HOA, RMS v μm) 1, 3, 6 a 12 měsíců po LASIKu 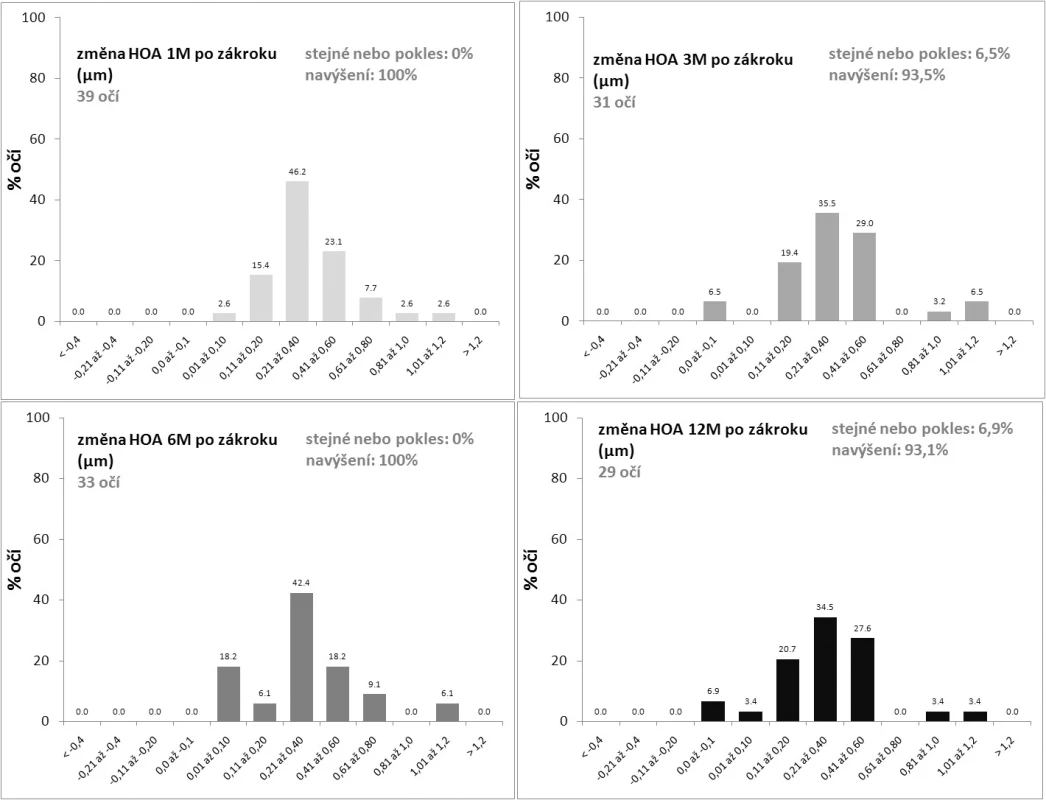
4. Změna sférické aberace (SA, RMS v μm) 1, 3, 6 a 12 měsíců po LASIKu 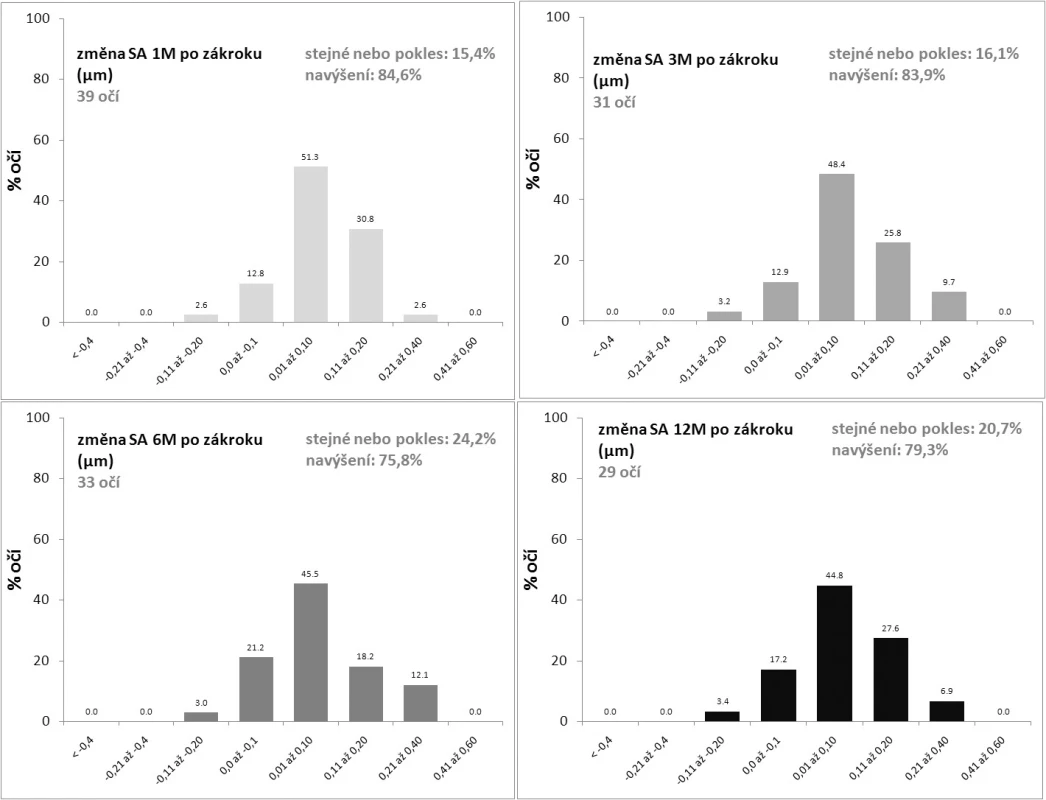
Zraková ostrost, sférický ekvivalent a kontrastní citlivost
Předoperačně nebyla prokázána korelace mezi zrakovou ostrostí (UCVA, BCVA) a kontrastní citlivostí. Obdobně nesouvisely ani hodnoty BCVA a KC po zákroku. Mezi UCVA a KC po LASIKu byl však patrný vztah ve středních a vyšších prostorových frekvencích (např. v 6. měsíci 12 c/deg: r = 0,53; 18 c/deg: r = 0,45). Spearmanův koeficient potvrdil, že před zákrokem klienti s vyšším sférickým ekvivalentem (nižší myopií) dosahovali vyšší kontrastní citlivosti v nižších a středních testovaných frekvencích (3c/deg r = 0,37, 6c/deg r = 0,55, 12 c/deg r = 0,35). Stejná závislost platila i po LASIKu – s vyšší předoperační myopií klesala kontrastní citlivost zejména ve frekvenci 3 a 6 c/deg. Pooperační sférický ekvivalent s kontrastní citlivostí po zákroku významně asociován nebyl.
Zraková ostrost a monochromatické aberace
Předoperačně zraková ostrost (UCVA, BCVA) nekorelovala se střední kvadratickou chybou aberací. Po LASIKu taktéž nebyl prokázán vztah mezi BCVA a hodnotami aberací, ale mezi nekorigovanou zrakovou ostrostí a aberacemi (celkovými, vyšších řádů, SA) byla korelace prokázána. Celkové aberace vysvětlovaly 35 % variability hodnot UCVA, mezi parametry panovala nepřímá úměra (r = -0,59). Rovněž HOA a UCVA vykazovaly negativní, ale velmi slabou závislost (r = -0,36). Lepší nekorigovaná zraková ostrost souvisela s nižšími hodnotami aberací celkových i vyšších řádů. Mezi sférickou aberací a UCVA byla korelace pozitivní, ale opět nepříliš významná – SA zodpovídala za necelých 13 % variability hodnot UCVA (r = 0,36).
Sférický ekvivalent a monochromatické aberace
Před zákrokem byl patrný velmi těsný vztah (r = -0,95) mezi průměrným sférickým ekvivalentem a celkovými aberacemi, což odpovídá i definici obou parametrů. Hodnoty aberací vyšších řádů (HOA i SA) již na sférickém ekvivalentu závislé nebyly. Předoperační SE byl jedním z prediktorů pooperačních hodnot nejen celkových aberací (ve 12. měsíci r = -0,36), ale i aberací vyšších řádů – HOA (ve 12. měsíci r = -0,42). Nepředurčoval však variabilitu hodnot sférické aberace. Lze tedy konstatovat, že čím byl nižší předoperační sférický ekvivalent (větší myopie) a tedy větší mohutnost laserové korekce, tím vyšší hodnoty HOA po LASIKu byly zaznamenány. Naproti tomu hodnoty pooperačního SE a pooperačních aberací nevykazovaly žádnou korelaci.
Kontrastní citlivost a monochromatické aberace
Mezi KC a celkovými aberacemi byla před zákrokem zaznamenána souvislost pouze při testování KC v nižších prostorových frekvencích (3 a 6 c/deg, r = -0,32, resp. r = -0,44), kdy nízká úroveň KC predikovala vyšší hodnoty celkových aberací. KC a HOA či SA před výkonem korelaci nevykazovaly. Půl roku po LASIKu byla patrná závislost hodnot aberací vyšších řádů na KC, a to vyjma prostorové frekvence 3 c/deg. KC frekvence 6, 12 a 18 c/deg vysvětlovala půl roku po zákroku 14, 18, resp. 17 % variability hodnot HOA (r = -0,37, -0,42, -0,41). Negativní korelační koeficient poukazuje na nepřímou úměru mezi veličinami, tedy čím horší byla KC tím více aberací vyšších řádů bylo naměřeno. KC a celkové aberace či separátně sférická aberace korelaci po zákroku nevykazovaly. Při roční kontrole již aberace a kontrastní citlivost významně asociovány nebyly. V další analýze jsme se zaměřili na případy, kdy se KC nacházela pod průměrnou hodnotou normy (skupina podprůměrné KC). Pokud jsme v dané frekvenci porovnávali skupinu vyšetření s nadprůměrnou KC oproti vyšetřením s KC pod průměrem normy, zjistili jsme, že ve frekvenci 3 c/deg byly u podprůměrné skupiny celkové aberace nepatrně vyšší, stejně tak podíl HOA i SA na celkových aberacích. Ve frekvenci 6c/deg vykazovaly celkové aberace nižší hodnoty, ale podíl HOA i SA na celkových aberacích vyšší, ve střední a vyšší frekvenci (12 a 18 c/deg) byly zvýšené celkové aberace i podíl vyšších řádů, nicméně sférická aberace byla nižší. Rozdíly v jednotlivých parametrech mezi skupinami dokumentuje obr. 5. Zatímco u skupiny s nadprůměrnou KC činil podíl HOA na celkových aberacích přibližně 62 % (62,2 % pro 3 c/deg; 62,5 % pro 6 c/deg; 62,7 % pro 12 i 18 c/deg), u skupiny s podprůměrnou KC to bylo 70-82 % (70,5 %; 77,5 %, 71,1 % a 81,9 % ve frekvenci 3, 6, 12 a 18 c/deg). Z uvedeného vyplývá, že společným rysem skupiny vyšetření s podprůměrnou úrovní kontrastní citlivosti bylo navýšení aberací vyšších řádů a statistická analýza potvrdila, že rozdíl v hodnotách HOA byl ve frekvencích 12 a 18 c/deg signifikantní při porovnání se zbytkem souboru. Celkové aberace ani sférická aberace nevykazovaly jednoznačnou změnu.
5. Střední kvadratická chyba (RMS, μm) celkových aberací, aberací vyšších řádů (HOA) a sférické aberace (SA) při kontrastní citlivosti ? průměru normy a kontrastní citlivosti < průměr normy 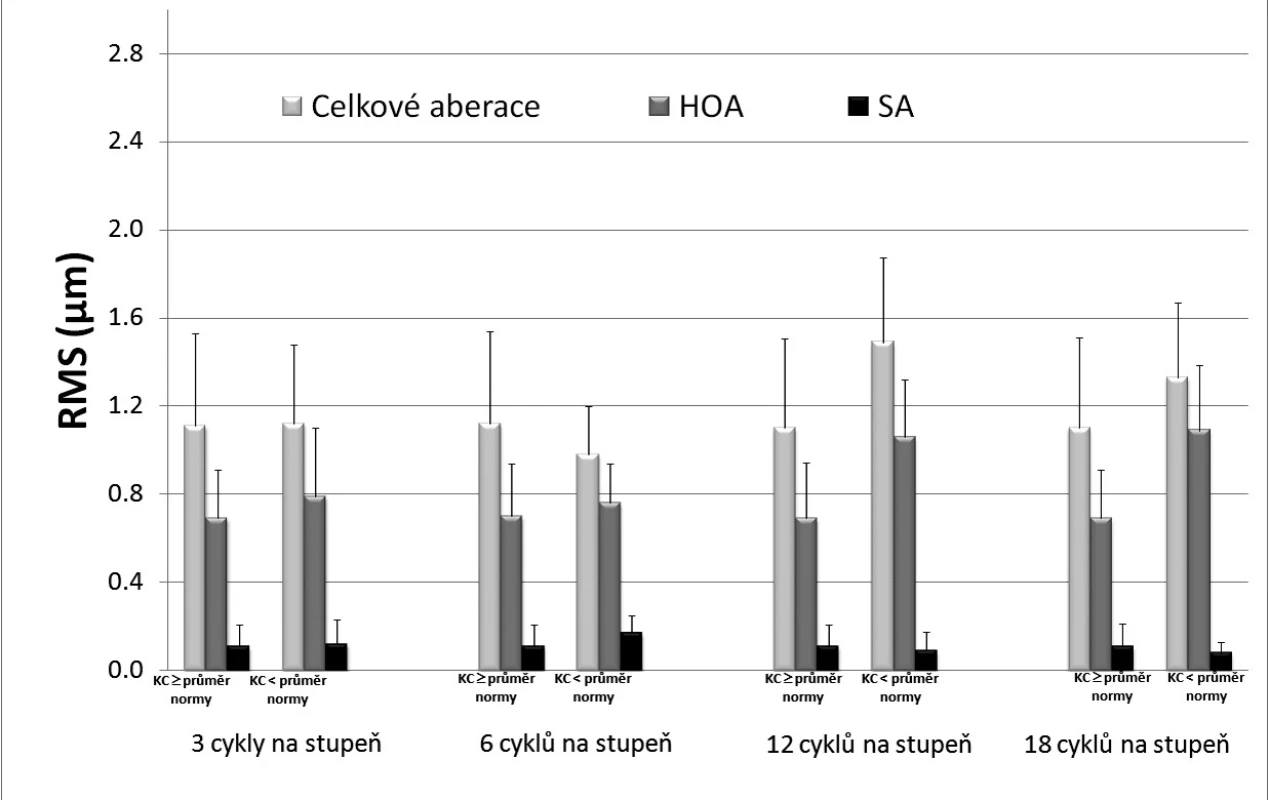
Diskuse
LASIK stal jednou z nejpopulárnějších metod refrakční chirurgie používaných ke korekci nebo eliminaci myopické refrakční vady[7], a to zejména díky vysoké efektivitě a bezpečnosti procedury. V našem souboru vykazovali všichni klienti po konvenčním LASIKu dobrou nekorigovanou i nejlépe korigovanou zrakovou ostrost, ve 12. měsíci činila průměrná UCVA 1,07±0,15. Zákrok byl přitom nejen efektivní (index efektivity 0,99 ve 12. měsíci), ale i bezpečný (index bezpečnosti 1,02 ve 12. měsíci). Obdobné výsledky prezentují např. Balazsi et al. [1] či McDonald et al. [25]. V efektivitě a bezpečnosti zákroku se nelišíme ani od výsledků dosažených wavefront-vedeným LASIKem, jak prezentuje ve své práci Kulkamthorn 18. Hodnotil soubor 43 očí v odstupu 3 měsíců po zákroku. Index efektivity dosahoval hodnoty 0,96 a bezpečnosti 1,1, jednalo se o soubor očí s vyšší myopií (SE≥-6D). Za úskalí naší studie považujeme vyšetřování zrakové ostrosti na Snellenových optotypech. Testování prahové zrakové ostrosti na ETDRS tabulích by bylo přesnější 10 i vhodnější pro korelační vztahy s ostatními sledovanými parametry. Bohužel ETDRS optotypy jsme disponovali až čtyři měsíce od zahájení studie a zrakovou ostrost jsme pak vyšetřovali oběma způsoby. V prezentované studii přesto používáme decimální hodnoty zrakové ostrosti Snellenových optotypů, aby bylo možno porovnávat její dynamiku a sledovat změnu vztahů s ostatními proměnnými po celou dobu sledování a hodnocení pomocí ETDRS optotypů bude součástí navazujících studií. Řada prací zabývajících se klinickými výsledky laserových refrakčních zákroků doporučuje sledovat změnu zrakových funkcí nejen pomocí zrakové ostrosti, ale zejména kontrastní citlivosti např. [6, 9, 17, 18, 22, 35]. Přes tato doporučení se analýza změny kontrastní citlivosti po laserové korekci a její dlouhodobé sledování objevuje v literatuře poměrně zřídka, a to jak v zahraniční 12, 14, 15, 21, 34, tak i v naší např. [9, 10]. Doposud publikované práce se shodují v iniciálním snížení KC po LASIKu, nicméně odlišně hodnotí dobu nutnou k jejímu obnovení na předoperační úroveň. Někteří autoři dokládají dočasný pokles KC přetrvávající přibližně 6 měsíců [14, 34], jiní upozorňují na snížení kontrastní citlivosti i půl roku až rok po laserové korekci [10, 21]. Většina citovaných prací hodnotí kontrastní citlivost za fotopických podmínek. Naší snahou bylo testování za podmínek mezopických, kdy může být schopnost rozpoznat slabé kontrasty negativně ovlivněna okrajem optické zóny ablace, jež je v mezopických situacích „odkryt“ přirozeně širší zornicí a účastní se tak na tvorbě retinálního obrazu. Mezopické vidění zahrnuje komplex interakcí mezi signály tyčinek a čípků a není ještě zcela prostudováno [37]. Ani definice mezopického vyšetřování není ujasněná. V této studii se opíráme o doporučení CIE (International Commission on Illumination) akceptuje následující hranice: pro skotopické vidění osvětlenost pod 0,05 lux a pro fotopické hladina osvětlenosti nad 50 lux. V rozsahu 0,05-50 lux je udávána mezopická iluminance, přičemž při dolní hranici se jedná o tzv. nízce mezopické, při horní hranici o vysoce mezopické podmínky. Veličinou, na kterou bezprostředně reaguje zrakový orgán, je jas svazku světelných paprsku, jež se vyjadřuje v jednotkách cd/m2. V rozsahu jasů 0,001 až 10cd/m2 se pak uplatňuje mezopické vidění.Významným prediktorem dopadů nízkých úrovní osvětlení na zrakové funkce je šíře zornice [39]. Z toho vyplývá snaha definovat nejen skotopické, resp. mezopické podmínky osvětlenosti a jasů, ale i skotopickou a mezopickou šíři pupily. I v této oblasti však nacházíme nejednoznačné údaje v literatuře, což je dáno nesourodou metodikou měření šíře pupily za různých hladin osvětlení [39]. Netto et al. [28] na základě vyšetření 192 očí udává šíři mezopické zornice v rozsahu 4 – 5,6 mm (průměrná nízce mezopická 5,6mm, vysoce mezopická 4,0 mm) a průměrnou skotopickou zornici 6,5 mm. Naproti tomu Chalita et al. [13] zjistil průměrnou hodnotu skotopické zornice 5,65±1,07 mm, s rozsahem 3-8,5 mm. Lee et al. 21 jako fotopickou pupilu popisuje zornici o šíři 4,5±1,4 mm a mezopickou 6,3±1,7 mm. Vyšetření po laserových refrakčních výkonech musí zoohlednit i vliv šíře zornice vzhledem k šíři optické i přechodové zóny ablace. V této studii jsme kontrastní citlivosti vyšetřovali při intenzitě osvětlení (osvětlenosti) v rozsahu 3,5-5,5 lux a šíři zornice 4,1-5,5 mm (Colvardův pupilometr), což odpovídá mezopické šíři zornice dle Netto et al. 28. Průměr optické zóny ablace se nacházel v rozmezí 6,0-6,5 mm a přechodové činil 3 mm. V námi studovaném souboru byl po LASIKu patrný signifikantní iniciální pokles mezopické kontrastní citlivosti ve všech sledovaných prostorových frekvencích. V nižších frekvencích (3 a 6 c/deg) analýza neprokázala již od 3. měsíce statisticky významný rozdíl oproti předoperační úrovni. Ve vyšších prostorových frekvencích (18 c/deg) vyžadovala restituce KC 6 měsíců. Avšak ve střední frekvenci (12 c/deg) i rok po zákroku přetrvávala KC signifikantně nižší než před LASIKem. Stabilní úroveň vykazovala KC v nízkých frekvencích již po 1. měsíci, ve středních a vyšších pak po měsíci třetím. I přes tento pokles se však kontrastní citlivost nacházela v intervalu průmě r±2SD pro daný věk a mezopické podmínky, a to ve všech sledovaných obdobích. Křivka průměrných hodnot kontrastní citlivosti probíhala po celou dobu sledování v horní polovině normálního rozmezí. Také Hejcmanová a kol. 10 dokumentuje po LASIKu pokles kontrastní citlivosti testované metodou sinusových pruhů (CSV-1000). Po počátečním snížení došlo ve skupině s nižším předoperačním SE (do -5D) ke zlepšení KC na úroveň dolního pásma normy 3 měsíce po LASIKu. Skupina s vyšším předoperačním SE (-5D) vykazovala však i rok po zákroku KC sníženou oproti normálnímu rozmezí. Obnovení předoperační úrovně KC nebylo v celém souboru patrné ani po ročním sledování. Testování KC v citované studii probíhalo ovšem za fotopických podmínek, obdobně jako v práci Lee a kol. [21], kde autoři sledovali rozdíl poklesu kontrastní citlivosti po konvenčním a WFG LASIKu. K fotopickém testování použili písmenovou citlivost na kontrast (Pelli-Robson tabule). Ačkoliv šest měsíců po LASIKu nebyl mezi oběma skupinami statisticky významný rozdíl, skupina po WFG ablaci dosáhla předoperační úrovně kontrastní citlivosti, skupina po konvenčním LASIKu vykazovala i po půl roce nižší KC oproti výchozí, což poměrně dobře koresponduje s našimi výsledky. Konvenční ablační profily excimer laserových zákroků cíleně snižují aberace nižších řádů, ale současně způsobují nežádoucí indukci aberací řádů vyšších [20, 29, 30, 38, 40]. Za viníky je označována zejména změna asféricity rohovky z původního prolate tvaru na oblate [11, 30] a subklinická decentrace fotoablace [27]. Diskutován bývá také vliv remodelace rohovkového stromatu a hyperplazie epitelu po zákroku [16, 20, 40]. HOA jsou podle některých autorů zodpovědné za mezopické a skotopické zrakové symptomy jako je glare, halo a starburst. Přispívají i ke snížení kontrastní citlivosti a redukují kvalitu vidění 7. Ve sledovaném souboru jsme zjistili v 6 mm apertuře dvojnásobné navýšení průměrné RMS HOA a téměř pětinásobné navýšení RMS SA při roční kontrole. Vzhledem k různým typům použitých aberometrů i odlišnému diametru zornice, ke kterému je wavefront analýza vztahována jsou studie zabývající se indukcí optických aberací omezeně porovnatelné. Práce Oshiky a kolektivu [29] porovnávala pouze rohovkové aberace po PRK a LASIKu. Pro výpočet aberací vlnoplochy pro zornici 3 a 7 mm byla použita data rohovkové topografie, průměrný SE byl –3,44±0,72 D. Ve 12. měsíci po LASIKu činilo navýšení v případě HOA 2,69násobek předoperačních hodnot, v případě SA 4,44 násobek. V jiné studii Oshika a kolektiv [30] prezentuje 1 měsíc po konvenčním LASIKu až 9 násobné (9,4±5,2) navýšení sférické aberace rohovky. Hodnotil přitom soubor 110 očí s vyšším předoperačním SE (-6,9±2,5D). Změnu optických aberací (součet korneálních a interních aberací) po konvenčním LASIKu posuzoval i Moreno-Barriuso et al. 26. Zjistil 1,91 násobné navýšení HOA a 3,99 SA, tedy obdobnou indukci jako v našem souboru. Předoperační refrakce byla v rozsahu –13 až –2,5D, astigmatismus do 2,5D a wavefront analýzu v 6,5 mm zornici provedl před a mezi 24.-103. dnem po zákroku pomocí laser ray tracing systému. Doba nutná ke stabilizaci biomechanických změn rohovky po LASIKu dosud není známa 3. Zatímco HOA jako celek vykazovaly stabilní úroveň již po prvním měsíci, ke stabilizaci SA nedošlo za celou dobu sledování. Zajímavé vztahy plynou z korelací: zatímco předoperačně celkové aberace vysvětlovaly 10 % variability předoperačních hodnot HOA, s hodnotami SA nebyla korelace prokázána. Rok po zákroku celkové aberace předurčovaly až 46 % variability hodnot HOA a přibližně jednu pětinu variability aberace sférické. Přitom platí, že klienti s vyšší pooperační celkovou wavefront chybou vykazovali i vyšší úroveň HOA, ale nižší sférickou aberaci. Z korelací dále vyplynulo, že předoperační hodnoty aberací celkových, vyšších řádů ani sférické aberace neurčují úroveň těchto parametrů po LASIKu. Ačkoliv Pesudovs et al. 35 ve své publikaci uvádí, že parametry wavefront analýzy lépe korelují s nízkokontrastní zrakovou ostrostí testovanou za mezopických podmínek, jistá závislost byla patrná v našem souboru i při vyšetřování vysokokontrastní zrakové ostrosti za podmínek fotopických. Ačkoli před laserovou korekcí vztah mezi zrakovou ostrostí a monochromatickými aberacemi prokázán nebyl, po zákroku již oba parametry souvisely: s nižší UCVA signifikantně narůstaly hodnoty celkových aberací a nepříliš významně i aberací vyšších řádů. Shodujeme se tak se závěrem Pepose 31, který rovněž zjistil pokles fotopické vysokokontrastní zrakové ostrosti s vyššími hodnotami HOA, jež vysvětlovaly 12 % variability hodnot zrakové ostrosti.
V kontextu se zrakovou ostrostí jsme analyzovali i vztah sférického ekvivalentu a aberací. Předoperačně panoval logicky velmi těsný vztah mezi sférickým ekvivalentem a celkovými aberacemi, kdy vyšší defokus byl spjat s vyššími hodnotami celkové deformace vlnoplochy. Výchozí sférický ekvivalent určoval také hodnoty pooperačních aberací vyšších řádů. Čím nižší byl předoperační SE a tedy i vyšší mohutnost laserové korekce, tím vyšší hodnoty HOA bylo možno po LASIKu očekávat. Podobný vztah zaznamenal i Oshika et al. [30]: závažnost indukce HOA i sférické aberace asociovala s výší předoperačního sférického ekvivalentu. Rovněž práce Marcose et al. [24] a Morreno-Barriuso et al. [26] dokládají, že navýšení aberací vyšších řádů konvenčním LASIKem je tím závažnější, čím vyšší byla předoperační myopie. Zajímavým zjištěním bylo, že předoperační SE a sférická aberace po zákroku v naší studii asociovány nebyly což je v rozporu se zjištěními Seilera [40], který nalezl úměru mezi stupněm požadované korekce a pooperačním navýšení aberací vyšších řádů, zejména pak sférické aberace. Vztah mezi pooperačním sférickým ekvivalentem a aberacemi není v literatuře hodnocen a z našich výsledků nevyplývají významnější vazby mezi těmito parametry. Dalším cílem naší studie bylo objasnění vztahu optických aberací a kontrastní citlivosti. Řada autorů [např. 21, 30, 35, 36] upozorňuje na možný negativní dopad aberací vyšších řádů na kontrastní citlivost a závěrem studií bývá doporučováno sledování úrovně KC a aberací po laserových výkonech ke kvantifikaci vzájemného vztahu [21, 29, 30], který zůstává zatím nejasný. V našem souboru byla předoperačně prokázána nepříliš těsná souvislost pouze mezi celkovými aberacemi a kontrastní citlivostí v nižších prostorových frekvencích (3 a 6c/deg). Závislost mezi aberacemi vyšších řádů či sférickou aberací a KC před výkonem nalezena nebyla. Šest měsíců po konvenčním LASIKu jsme zaznamenali asociaci mezi kontrastní citlivostí a HOA: ve frekvenci 6, 12 a 18 c/deg byla nižší KC spojena s vyšší úrovní HOA, nicméně KC vysvětlovala pouze maximálně 18 % variability HOA. V ročním odstupu od zákroku již souvislost mezi aberacemi a KC prokázána nebyla. K zajímavému zjištění vedla analýza případů s kontrastní citlivostí pod průměrnou hodnotou fyziologické normy: ve všech testovaných frekvencích byl u této podskupiny charakteristický nárůst aberací vyšších řádů i jejich podílu na aberacích celkových. Jednoznačná změna celkových aberací ani sférické aberace patrná nebyla. Při porovnání se zbytkem souboru, kde se křivka KC pohybovala v pásmu nad průměrnou hodnotou normy, vykazoval komplex aberací vyšších řádů signifikantně vyšší indukci v případech se sníženou KC, zatímco navýšení sférické aberace se mezi podskupinami významně nelišilo. Za snížení KC tedy nezodpovídala sférická aberace, ale pravděpodobně jiný polynom vyššího řádu. Druhým nejvýznamnějším polynomem indukovaným laserovými zákroky s předpokládaným vlivem na pokles KC je zástupce 3. řádu Zernickeovy expanze – tzv. coma. [např. 7, 29, 30]. Údaje o dopadech comy na kvalitu vidění však jsou kontroverzní. Např. Kim et al. 16 poukazuje na signifikantní korelaci mezi kontrastní citlivostí a komplexem HOA, zejména aberací typu coma. Naproti tomu v review publikovaném v roce 2006 [6] Ginsburg uvádí, že z aberací vyšších řádů se na redukci KC podílí zejména sférická aberace, zatímco další polynomy – např. coma a trefoil - způsobují především prostorové zkreslení, jejich dopad na kontrastní citlivost je malý a subjektivní potíže činí vnímání „duchů“ či násobného obrazu. Navíc testování KC pomocí vertikálních sinusových pruhů dle autora nevykazuje vůči comě dostatečnou senzitivitu, na rozdíl od sférické aberace [6]. Analýza a identifikace jednotlivých polynomů vyšších řádů Zernickeovy expanze a jejich vliv na redukci kontrastní citlivosti bude předmětem zájmu navazujících studií. Další faktor, jež jsme v našem souboru zvažovali v souvislosti s případy podprůměrné kontrastní citlivosti, byl sférický ekvivalent. Ve studii jsme před laserovým zákrokem testovali nejlépe korigovanou kontrastní citlivost, zatímco po zákroku již KC bez doplňkové korekce. V běžném životě klienti obvykle nevyžadují doplňkovou korekci případné zbytkové vady, tudíž právě nekorigovaná kontrastní citlivost nejlépe odpovídá skutečné KC v reálném životě [9, 10]. Z korelační analýzy vyplynulo, že ačkoliv před výkonem sice byl vyšší sférický ekvivalent spojen s nižší KC v nízkých a středních frekvencích, po LASIKu tyto parametry nijak asociovány nebyly. Zbytková (necílená) ametropie tedy pravděpodobně nepředstavovala příčinu snížené kontrastní citlivosti.
Závěr
V odstupu 1 měsíce po konvenčním LASIKu jsme zaznamenali signifikantní pokles mezopické kontrastní citlivosti ve všech prostorových frekvencích. Zatímco ve frekvenci 3,6±a 18 c/deg došlo po 3 měsících k restituci KC, střední testovaná frekvence (12 c/deg) byla významně snížena i rok po zákroku. Průměrné hodnoty kontrastní citlivosti se však po celou dobu sledování nacházely v horní polovině pásma normy pro dané podmínky a věk. Laserovou korekcí došlo k indukci aberací vyšších řádů na dvojnásobek předoperačních hodnot, sférická aberace byla indukována téměř pětinásobně. Rok po zákroku byla RMS HOA nezměněna nebo maximálně navýšena o 0,1μm v 10 % případů. Sférická aberace vykazovala po roce nižší hodnotu nebo maximální zvýšení o 0,05 μm u téměř poloviny případů. Stabilita HOA byla dosažena po 1 měsíci sledování, sférická aberace nebyla stabilní ani při roční kontrole. Před zákrokem celkové aberace vysvětlovaly pouze 10 % variability hodnot aberací vyšších řádů, redukcí významné části celkových aberací (sférocylindrické vady) LASIKem byl vztah ještě těsnější – celkové aberace určovaly 46% variability HOA. Zajímavá byla souvislost mezi pooperační celkovou chybou vlnoplochy a sférickou aberací – s vyšší hodnotou celkových aberací bylo možno očekávat nižší hodnoty sférické aberace. Nárůst aberací vyšších řádů závisel přímo úměrně na předoperační hodnotě sférického ekvivalentu. Čím vyšší byla refrakční vada a tedy větší požadovaná laserová korekce, tím více HOA konvenční LASIK indukoval. Obdobnou asociaci s indukcí sférické aberace jsme však nepotvrdili. Před zákrokem korelovaly hodnoty celkových aberací s KC nízkých prostorových frekvencí, mezi aberacemi vyšších řádů a KC závislost zjištěna nebyla. Šest měsíců po LASIKu byly hodnoty aberací vyšších řádů spjaty s kontrastní citlivostí vyjma nejnižší testované frekvence. Se snižující se kontrastní citlivostí se HOA zvyšovaly. Při roční kontrole již statisticky významný vztah KC a HOA prokázán nebyl. Souvislost mezi kontrastní citlivostí a sférickou aberací jsme nenalezli před ani v žádném období po výkonu. Porovnáním případů s KC pod průměrem normy a případů s KC nad průměrem normy jsme zjistili, že společným rysem případů s KC pod průměrem normy bylo navýšení absolutní hodnoty HOA i podílu HOA na celkových aberací. Statisticky významný byl tento rozdíl ve střední a vyšší testované frekvenci (12 a 18 c/deg). Indukce aberací vyšších řádů tedy měla negativní dopad na kontrastní citlivost zejména na střední a vyšší testované frekvence. Případnou zbytkovou ametropii jako příčinu snížené kontrastní citlivosti po zákroku jsme vyloučili vzhledem k tomu, že korelace nepotvrdily vztah mezi KC a sférickým ekvivalentem či aberacemi nižších řádů. Protože sférická aberace jako faktor snižující kontrastní citlivost v našem souboru potvrzena nebyla, za pokles kontrastní citlivosti bude pravděpodobně zodpovídat jiný polynom vyššího řádu Zernickeovy expanze či kombinace více polynomů. Identifikace i kvantifikace příčinného faktoru bude námětem následujících studií.
Do redakce doručeno dne 10. 3. 2009
Do tisku přijato dne 1. 9. 2009
MUDr. Věra Loukotová
Oční klinika LF MU a FN Brno Bohunice
Jihlavská 20
625 00 Brno
e-mail: vera_loukotova@yahoo.com
Sources
1. Balaszi., G., Mullie, M., Lasswell, L. et al.: Laser in situ keratomileusis with a scanning excimer laser for the correction of low to moderate myopia with and without astigmatism, J Cataract Refract Surg, 2001, 27 : 1942-1951
2. Burakgazi, A.Z., Tinio, B., Bababyan, A. et al.: Higher Order Aberrations in Normal Eyes Measured With Three Different Aberrometers, 2006, Journal of Refractive Surgery, 22 : 898-903
3. Buzzonetti, L., Petrocelli, G., Valente, P. et al.: Comparison of Corneal Aberration Changes After Laser In Situ Keratomileusis Performed With Mechanical Microkeratome and IntraLase Femtosecond Laser: 1-Year Follow-up, Cornea, 27, 2008, 2 : 174-179
4. Fam, H., Lim, K.: Effect of Higher-order Wavefront Aberrations on Binocular Summation, Journal of Refractive Surgery, 2004, 20: S570-S575
5. Feuermannová, A., Komenda, I., Rozsíval, P.: Wavefront analýza – nový směr ve vyšetřování a léčbě refrakčních vad. In Rozsíval, P., Trendy soudobé oftalmologie – svazek 4, Praha, Galén, 2007, s. 37-60
6. Ginsburg, A.P.: Contrast sensitivity: determining the visual quality and function of cataract, intraocular lenses and refractive surgery, Current Opinion in Ophthalmology, 2006, 17 : 19-26
7. Hammond, S.D., Puri, A.K., Ambati, B.K.: Quality of vision and patient satisfaction after LASIK, Current Opinion in Ophthalmology, 2004, 15 : 328-332
8. Hejcmanová, D., Bytton, L., Langrová, H., Hejcmanová, M.: Vliv transparence nitrooční čočky na rozlišovací schopnost oka, Čes. a slov. Oftal., 60, 2004, 3 : 171-179
9. Hejcmanová, M., Horáčková, M., Vlková, E.: Vliv refrakčních zákroků (LASIK) na rozlišovací schopnost oka (první výsledky), Čes. a slov. Oftal., 61, 2005, 3 : 205-211
10. Hejcmanová, M., Horáčková, M.: Vliv laserového refrakčního zákroku LASIK na zrakové funkce u myopie, Česká a slovenská Oftalmologie, 62, 2006, 3 : 206-217
11. Hiatt, J.A., Grant, C.N., Wachler, B.S.: Establishing Analysis Parameters for Spherical Aberration after Wavefront LASIK, Ophthalmology, 2005, 112 : 998-1002
12. Hoffman, R.S., Packer, M., Fine, H.: Contrast sensitivity and laser in situ keratomileusis. In Packer, M., Fine, H., Hoffman, R.S., International ophthalmology clinics, Philadelphia, Lippincott Willliams & Wilkins, 2003, s. 93-100
13. Chalita, M.R., Chavala, S., Xu, M.: Wavefront Analysis in Post-LASIK Eyes and Its Correlation with Visual Symptoms, Refraction and Topography, Ophtalmology, 2004, 111 : 447-453
14. Chan, J., Edwards, M., Woo, G. et al.: Contrast sensitivity after laser in situ keratomileusis: one year follow-up, J Cataracta Refract Surg, 2002, 28 : 1774-1779
15. Kaiserman, I., Hazarbassanov, R., Varssano et al.: Contrast Sensititivity after Wave Front-Guided LASIK, Ophtalmology, 2004, 111 : 454-457
16. Kim., A., Chuck, R.S.: Wavefront-guided customized corneal ablation, Current Opinion in Ophthalmology, 2008, 119 : 314-320
17. Kohnen, T., Buhren, J., Kasper, T. et al.: Quality of Vision After Refractive Surgery. In Kohnen, T., Koch, D.D., Cataract and Refractive Surgery, Berlin, Springer, 2005, s. 303-314
18. Kulkamthorn, T., Silao, J.N.I., Torres, L. et al.: Wavefront-guided Laser In Situ Keratomileusis in the Treatment of High Myopia by Using the CustomVue Wavefront Platform, Cornea, 27, 2008, 7 : 787-790
19. Langrová, H., Kyprianou, G.: Nové metody testování zrakové ostrosti, citlivosti na kontrast a citlivosti k oslnění a jejich použití v klinické praxi. In Rozsíval, P., Trendy soudobé oftalmologie – svazek 4, Praha, Galén, 2007, s. 73-98
20. Lawless., M.A., Hodge, Ch.: Wavefrontęs role in corneal refractive surgery, Clinical and Experimental Ophthalmology, 2005, 33 : 199-209
21. Lee, H.K., Choe, CH.M., Ma, K.T. et al.: Measurement of Contrast Sensitivity and Glare Under Mesopic and Photopic Conditions Following Wavefront guided and Conventional LASIK Surgery, Journal of Refractive Surgery, 2006, 22 : 647-655
22. Lee, H.K., Koh, I.H., Choe, C.M. et al.: Reproducibility of morphoscopic contrast sensitivity testing with the Visual Capacity Analyzer, Journal of Cataract and Refractive Surgery, 2003, 29 : 1776-1779
23. Maeda N.: Wavefront technology in ophthalmology, Current Opinion in Ophthalmology, 2001, 12 : 294-299
24. Marcos, S., Barbero, S., Llorente, L. et al.: Optical Response to LASIK Surgery for Myopia from Total and Corneal Aberration Measurements, Investigative Ophtalmology & Visual Science, 42, 2001, 13 : 3349-3356
25. McDonald, M.B., Carr, J.D., Frantz, J.M. et al.: Laser in situ keratomileusis with for myopia up to –11 diopters with up to –5 diopters of astigmatism with the summit autonomous LADARVision excimer laser systém, Ophthalmology, 2001, 108 : 309-316
26. Moreno-Barriuso, E., Lloves, J.M., Marcos, S. et al.: Ocular Aberrations before and after Myopic Corneal Refractive Surgery: LASIK-Induced Changes Measured with Laser Ray Tracing, Investigative Ophtalmology & Visual Science, 42, 2001, 6 : 1396-1403
27. Mrochen, M., Kaemmerer, A., Mierdel, P. et al.: Increased higher-order optical aberratios after laser refractive surgery; s problem of subclinical decentration. J Cataract Refract Surg, 2001 : 27 : 362-369
28. Netto, M.V., Ambrosio, R.,Wilson, S.E.: Pupil size in refractive surgery candidates, J Refract Surg, 2004, 20 : 337-342
39. Oshika T., Klyce, S.D., Applegate, R.A. et al.: Comparison of Corneal Wavefront Aberrations After Photorefractive Keratectomy and Laser In Situ Keratomileusis, American Journal of Ophthalmology, 127, 1999, 1 : 1-7
30. Oshika, T., Miyata, K., Tokunaga, T. et al.: Higher Order Wavefront Aberrations of Cornea and Magnitude of Refractive Correction in Laser In Situ Keratomileusis, Ophthalmology, 2002, 109 : 1154-1158
31. Pepose, J.S., Applegate, R.A.: Making Sense Out of Wavefront Sensing, American Journal of Ophthalmology, 139, 2005, 2 : 335-343
32. Peregrin, J., Hejcmanová, D., Svěrák, J.: Kontrastová citlivost a vizus, Čs. Oftal., 1992, 48 : 397-400
33. Peregrin, J., Svěrák, J., Hartmann, M. et al.: Citlivost na kontrast u člověka, Čs. Oftal., 1988, 44 : 389-399
34. Pérez-Santonja, J.J., Sakla, H.F., Alio, J.L.: Contrast sensitivity after laser in situ keratomileusis, Journal of Cataract and Refractive Surgery 1998, 24 : 183-189
35. Pesudovs, K., Marsack, J.D., Donnelly W.J. et al.: Measurin Visual Acuity – Mesopic or Photopic conditions, and High or Low Contrast Letters?, Journal of Refractive Surgery, 20, 2004, 5: S508-S514
36. Puell, M.C, Palomo, C., Ramos, C.S. et al.: Normal Values for Photopic and Mesopic Letter Contrast Sensitivity, Journal of Refractive Surgery, 2004, 20 : 484-488
37. Rosen, E.: The Pupil and Refractive Surgery. In Kohnen, T., Koch, D.D., Cataract and Refractive Surgery, Berlin, Springer, 2005, s. 289-302
38. Sakata, N., Tokunaga, T., Miyata, K. et al.: Changes in Contrast Sensitivity Function and Ocular Higher Order Aberration by Conventional Myopic Photorefractive Keratectomy, Japanese Journal of Ophthalmology, 2007, 51 : 347-352
39. Salz, J.J., Trattler, W.: Pupil size and corneal laser surgery, Current Opinion in Ophthalmology, 2006, 17 : 373-379
40. Seiler, T., Dastjeredi, M.H.: Customized corneal ablation, Current Opinion in Ophthalmology, 2002, 13 : 256-260
41. Waheed, S., Krueger, R.: Update on customized excimer ablations: recent developments reported in 2002, Current Opinion in Ophthalmology, 2003, 14 : 198-202
42. Wang, Z., Chen, J., Yang, B.: Comparison of laser in situ keratomileusis and photorefractive keratectomy to correct myopia from -1.25 to -6.0 diopters, Journal of Refractive Surgery, 1997, 13 : 528-534
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2009 Issue 5-
All articles in this issue
- Diagnosing of Acanthamoeba Keratitis
- Current Therapeutic Approach in Non-infectious Uveitis
- Contrast Sensitivity and Higher Order Aberration after Conventional LASIK Treatment
- Changes of Higher Order Aberrations and Contrast Sensitivity after Standard Photorefractive Keratectomy
- Lucentis in Treatment of AMD CNV – Two Years Experience
- Combined Occlusion of Central Retinal Vein
- Comparison of the Threshold Interpolation and Whole-line Method on logMAR Chart and Snellen Chart for Visual Acuity Testing
- Benefit of the Surgical Treatment of the Idiopathic Intracranial Hypertension – a Case Report
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Diagnosing of Acanthamoeba Keratitis
- Current Therapeutic Approach in Non-infectious Uveitis
- Benefit of the Surgical Treatment of the Idiopathic Intracranial Hypertension – a Case Report
- Contrast Sensitivity and Higher Order Aberration after Conventional LASIK Treatment
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

