Kvalita života u pacientů po subarchnoidálním krvácení – roční katamnéza
Authors:
M. Preiss 1; J. Koblihová 2; L. Krámská 3; E. Dušánková 4; D. Netuka 5; L. Bernardová 5; V. Beneš 5
Authors‘ workplace:
Psychiatrické centrum Praha
1; Ústřední lékařsko-psychologické oddělení, Ústřední vojenská nemocnice Praha
2; Neurochirurgie, Katedra pedagogiky a psychiatrie, Technická univerzita Liberec, Krajská nemocnice Liberec
3; Linka psychopomoci, Praha
4; Neurochirurgická klinika 1. LF UK, IPVZ a ÚVN Praha
5
Published in:
Cesk Slov Neurol N 2008; 71/104(3): 309-316
Category:
Original Paper
Overview
Studie si klade za cíl zmapovat psychické, sociální a emoční změny u pacientů léčených pro aneuryzma mozkových tepen. K těmto účelům byl použit námi sestavený semistrukturovaný rozhovor zacílený na specifické oblasti života pacientů. Touto metodou bylo vyšetřeno 55 pacientů po neurochirurgickém zákroku v důsledku přežitého subarchnoidálního krvácení (SAK) . Soubor tvořili pacienti neurochirurgického oddělení ÚVN Praha, kteří měli kompletní neurochirurgická a psychologická data a byli schopni dostavit se po neurochirurgickém zákroku 2krát na psychologické vyšetření. Průměrná délka pracovní neschopnosti po neurochirurgickém zákroku byla 5,3 měsíce (SD = 3,6 měsíců). Při ročním vyšetření jsme nalezli 8 osob (15 % souboru), u kterých pracovní neschopnost pokračovala po 12 měsíců a nebyla dosud uzavřena. Pouze 2 osoby (4 %) potřebují vzhledem k handicapu výraznější pomoc v domácnosti. 47 % souboru je nějakým způsobem pracovně či studijně aktivních. 30 % souboru je v některé z forem invalidních důchodů. Došlo k podstatnému navýšení osob, které jsou nyní v invalidním důchodu – před SAK jich bylo 6, nyní přibylo dalších 8. V období roku po zákroku vyhledalo lékaře kvůli psychickým potížím 22 % souboru, nikdo ale nebyl kvůli psychickému stavu hospitalizován. Celkový zdravotní stav hodnotí 44 % souboru jako stejný ve srovnání se stavem před zákrokem, 40 % jako horší, 16 % jako lepší nebo i mnohem lepší než před zákrokem. Výzkum dokumentuje obtížnost života přeživších SAK. Limitem studie je možný vliv poruch kognitivních funkcí na výpověď v rozhovoru.
Klíčová slova:
subarchnoidální krvácení – kvalita života – katamnéza – semistrukturovaný rozhovor
Úvod
Problematika subarachnoidálního krvácení (SAH – subarrachnoidal haemorrhage, v české literatuře se používá spíše zkratka SAK) se v posledních letech stává stále více vyhledávanou nejen neurochirurgy, ale také klinickými neuropsychology a psychiatry. S rozvojem specifických psychodiagnostických metod a terapeutických postupů se nabízí pole pro intervence u pacientů s neurologickými chorobami, kteří dříve spadali především do kompetencí neurologů. Je nutné zdůraznit, že právě tito pacienti se kromě nejrůznějších obtíží motorických potýkají se změnami v oblasti emotivity, nálady, kognitivní výkonnosti, což přináší také dopad na rodinu a ostatní sociální vztahy. O to více se jeví odborná péče o tuto skupinu pacientů jako naléhavá a nezbytná.
Proměna a pokrok v péči o pacienty po SAK z aneuryzmatu mozkových tepen jsou v posledních letech dokumentovány především poklesem mortality po neurochirurgickém zákroku. Od 70. let minulého století se úroveň chirurgické péče o SAK výrazně zlepšila. V minulosti bylo hlavním kritériem přežití pacienta a jeho „dobrá úzdrava“, avšak někteří autoři [1] poukázali na neurologickou morbiditu, snížení množství pacientů navracejících se do zaměstnání, dokonce i s dobrým iniciálním neurologickým stavem. V dřívějších studiích autoři uváděli velmi dobré pozitivní výsledky [2,3], ačkoli současné studie poukazují na řadu protikladných zjištění. Nejčastěji uváděnými následky SAK jsou poruchy kognitivních funkcí, komunikačních schopností, zpomalení psychomotorického tempa, osobnostních změn a absence náhledu, poruchy volních vlastností, motivace, ztráta iniciativy, únavnost aj. Mnozí autoři také poukazují na to, že lokalizace aneuryzmatu je významným faktorem ovlivňujícím neurobehaviorální důsledky SAK [4,5]. Naopak Bornstein et al [6], De Luca [7] a další předpokládají mentální postižení na podkladě difuzního poškození mozku po SAK, nezávislé na umístění aneuryzmatu. Nepochybně významnou úlohu na celkovém zdravotním stavu a tedy i kvalitě života, zaujímá pacientův věk, závažnost krvácení a předoperační neurologický stav [8,9].
Oproti akutní fázi SAK je mnohem méně dostupných informací o dlouhodobých důsledcích choroby. Navíc patologický efekt SAK po určitou dobu přetrvává. Mnoho rozporuplných výsledků v literatuře může být způsobeno artefakty, jako je např. nekompletní úzdrava pacienta, zvláště pokud je vyšetřen velmi časně po SAK. Analýza a zhodnocení výsledného stavu sehrává významnou roli pro daňové poplatníky, ošetřovatelský personál a pacienty, kteří jsou zainteresováni na standardizovaném posuzování klinických výsledků a rozdílných léčebných postupů. Zcela zásadní je z těchto důvodů posouzení výsledků neurochirurgických zákroků a závažnosti samotného SAK vzhledem k pacientově perspektivě z hlediska kvality života a spokojenosti s lékařskými intervencemi. S nástupem a rozvojem rozmanitých technik léčení SAK (neurochirurgických a endovaskulárních – coil), zkvalitnění na jednotkách intenzivní péče a endovaskulární péče o vazospazmy a jiné komplikace (např. hydrocefalus) se výrazně snížila mortalita. Zároveň se tak zvýšilo množství pacientů, na které jsou cílena neuropsychologická vyšetření, včetně posouzení úspěšnosti návratu do předchozího sociálního a pracovního prostředí.
V dostupných studiích jsou popsány podstatné neuropsychologické důsledky SAK, avšak není zcela jednoznačné, jakým způsobem ovlivňují a zasahují do každodenního života pacientů a s ním spojené kvality života [10]. Pokud je psychologické sledování zaměřeno právě na fenomén kvality života, měl by být posuzován celkový kontext choroby včetně rozmanitých příčin a důsledků pro život pacienta. Zjištěné narušení kvality života po SAK může být nezávislé na samotném onemocnění. Jen velmi málo studií začleňuje do svých vyšetřovacích metod hodnocení kvality života, a to jak pomocí semistrukturovaného rozhovoru, tak standardizovaných nástrojů. Také vlastní načasování vyšetření velmi variuje mezi studiemi, obvykle mezi 2 týdny až 1 rokem po SAK.
Převážná většina posuzování pacientů po SAK odkazuje na medicínská hodnocení celkového stavu především škálou Glasgow Outcome Scale (GOS), která je obecně akceptována jako stěžejní a reliabilní nástroj, postrádající však citlivost pro zaznamenání morbidity a neuropsychologického postižení [11]. Tyto medicínské posuzovací škály nejsou dostatečně senzitivní pro specifické poruchy, jako např. SAK, neboť jsou používány pro různá onemocnění (traumatické poškození mozku, mozkové nádory apod).
Buchanan et al [12] se pokusili navázat na studie hodnotící osobnostní změny, psychologický distres a rodinnou zátěž. Hellawell et al [13] ve studii použili sebeposuzující škálu HISC (Head Injury Symptom Checklist), běžně používanou pro pacienty s TBI (Traumatic Brain Injury), neboť se domnívali, že se s podobnými obtížemi potýkají též pacienti se SAK. Dále použili RQ (Relative's Questionnaire), dotazník pro rodinné příslušníky k posouzení zvládání každodenních situací s odkazem na premorbidní životní styl a pracovní status, a dále posouzení stresu prožívaného příbuznými. Stres prožívaný příbuznými u pacientů po TBI se ukázal jako významný faktor, blízce související se změnami v chování a psychickém fungování spíše než s psychickými problémy. Raaymakers at al [14] sledovali 193 pacientů po SAK, kteří byli řešeni coilem aneuryzmatu, a jejich 18 příbuzných. Výsledné poškození hodnotili neurologickým vyšetřením, handicap a invaliditu pomocí Rankin Scale a tzv. Barthel index, kvalitu života pomocí SIP (Sickness Impact Profile) a SF-36. Hop et al [15] vyšetřili 64 pacientů po SAK (s průměrným časovým odstupem 18 měsíců) pomocí modifikované verze Rankin Scale (mRS). U 48 pacientů a 35 ošetřujících byla hodnocena kvalita života pomocí SF-36, Sickness Impact Profile (SIP) a Visual Analog Scale. Tyto výsledky byly porovnány s měřením po 4 měsících. Ke zlepšení zdravotního stavu a subjektivně prožívané kvality života došlo u pacientů mezi 4. a 18. měsícem po SAK, přičemž výsledné fungování pacientů může být porovnáváno, pouze pokud jsou metody použity ve stejném časovém intervalu.
Barthel index a Rankin scale jsou reliabilní a validní metody, obvykle užívané ve výzkumu v neurologii. Sickness Impact Profile (SIP) je 136položková metoda zaměřená na kvalitu života ve 12 doménách – spánek/odpočinek, emoční chování, tělesná péče/pohyb, zvládání domácnosti, pohyblivost, sociální interakce, komunikace, chůze, hbitost/chování, komunikace, práce, rekreační čas, stravování. SIP popisuje kvalitu života v termínech chování a reaguje na změny v čase. Medical Outcomes Study Short Form 36 (SF-36) je 36položková sebeposuzující škála, která je zaměřená na subjektivní vnímání zdraví. Zahrnuje 8 oblastí – fyzické a sociální fungování, omezení fungování kvůli fyzickým problémům, omezení fungování kvůli emočním problémům, duševní zdraví, vitalita, bolest a celkové vnímání zdraví. V současném výzkumu kvality života jsou dále používány škály a dotazníky Quality of Well-Being, Self-Administered SF-12. Poslední uvedená metoda je 12položková verze SF-36, která je pokládána též za reliabilní a validní nástroj pro pacienty se SAK [16].
Hütter et al [8] svou studii založili na modelu Flanagana [17–19] a hodnotili kvalitu života a kognitivní kapacitu systematickým psychometrickým měřením. Použili sebehodnotící škálu zahrnující 11 položek a paralelní verzi pro hodnocení rodinnými příslušníky, neboť pacienti s poškozením mozku mnohdy nejsou s to reflektovat své obtíže spolehlivě [19]. Kvalita života byla redukována v položkách – pocit nejistoty v sociálních vztazích (39 %), omezení volnočasových aktivit (52 %), omezení duševní kapacity (47 %), koncentrace pozornosti (70 %), redukce zájmu o každodenní problémy a jejich řešení (47 %), ztráta motivace (50 %), problémy v koordinaci a jemné motorice (25 %), potíže se spánkem (47 %), pocit nedostatečného množství informací o daném onemocnění, bolesti hlavy (77 %) a tělesné obtíže.
Předkládaná studie, vycházející z výše uváděných výzkumů, zahrnuje podrobné zkoumání životních událostí souvisejících se SAK, včetně okolností nezávislých na onemocnění pacienta. Náš zájem o kvalitu života pacientů po SAK navazuje také na naše studie kognitivního výkonu [20] a také na studii srovnávající 2 typy zákroku (neurochirurgický a endovaskulární) [21]. Cílem je prozkoumat nejen změny způsobené samotným SAK, ale také zachytit faktory, které se významně podílely na zhoršení kvality života. Hlavním důvodem je především vyvarovat se zjednodušujících zevšeobecnění hledajících příčinu v samotné lékařské intervenci.
Soubor
Soubor tvořili pacienti, kteří byli původně hospitalizováni na neurochirurgickém oddělení ÚVN, kteří přežili SAK a kteří měli kompletní neurochirurgická a psychologická data, absolvovali psychologické vyšetření do 1 měsíce od zákroku a byli schopni dostavit se na psychologické vyšetření 1 rok po SAK. Byly vyloučeny osoby, které byly nevyšetřitelné (nespolupracující), mentálně retardované, osoby s demencí (před SAK), osoby s psychiatrickou diagnózou před SAK, osoba nad 62 let (hranice důchodového věku), či u kterých byl mozek poškozen dalším zjevným způsobem.
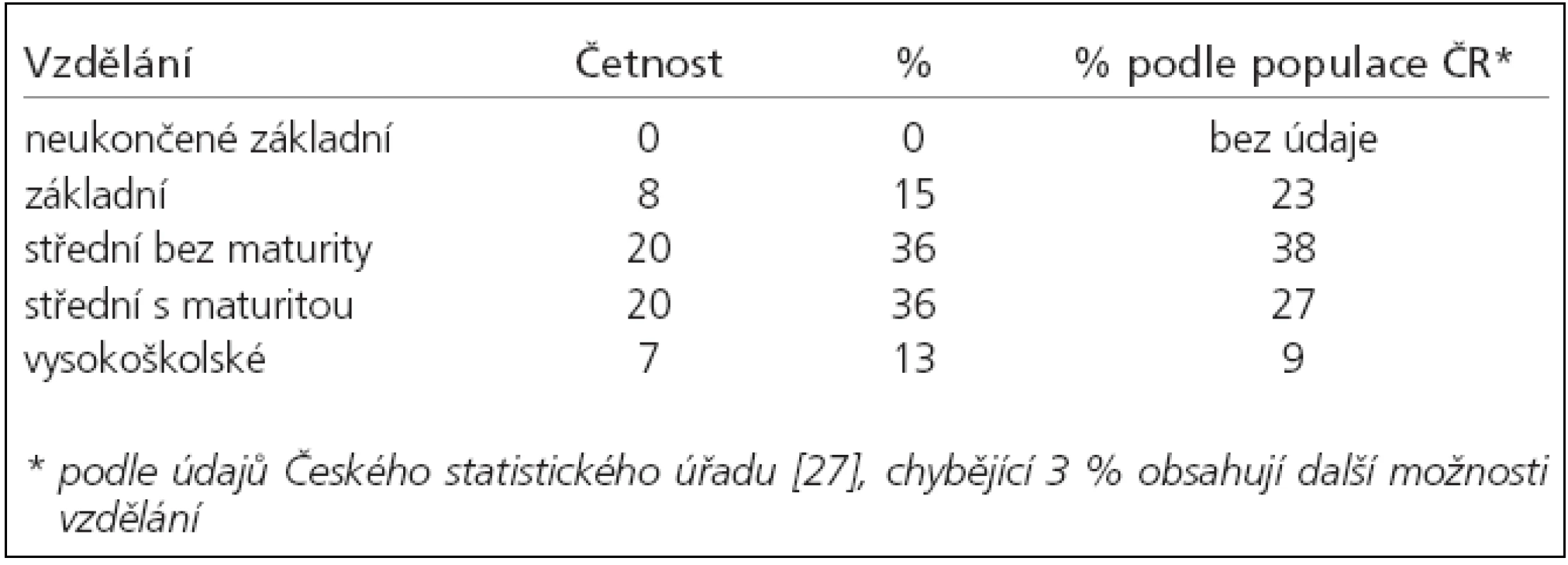
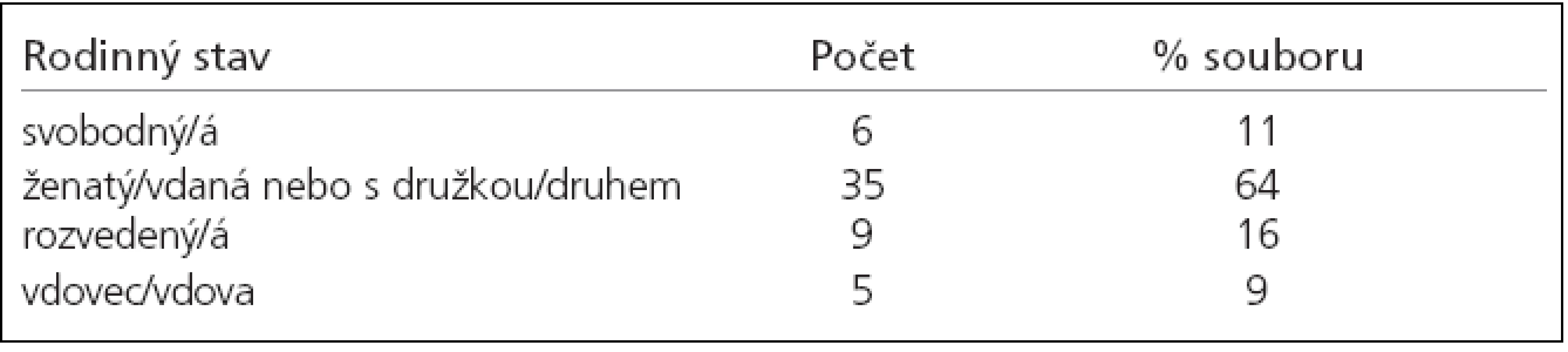
Všichni pacienti byli vyšetřeni jednou z autorek této práce (PhDr. Janou Koblihovou). Šlo o vytříděnou skupinu osob s relativně dobrou úzdravou vzhledem k jiným osobám po SAK. V souboru bylo 15 mužů a 40 žen. Průměrný věk byl 46 let (SD = 12,5; 16–63 let). 1/3 (33 %) souboru byla do věku 40 let včetně. Rozložení rodinného stavu ukazuje tab. 1, rozložení vzdělání tab. 2. Jak je z této tabulky patrné, soubor se vzděláním příliš neliší od populace České republiky, celkově je ale o něco vzdělanější.
Věkový rozdíl mezi pohlavími nebyl statisticky významný (t = 0,97; df = 53; p = 0,33). Většina souboru – 64 %, byla ženatých/vdaných či žili s družkou/druhem (tab. 1). Neurochirurgické zákroky byly provedeny v těchto skupinách výkonů: prasklý/operovaný – 29 % souboru, skupina prasklý/coil – 42 %, skupina neprasklý/coil 3 – 16 %, skupina neprasklý/operovaný – 13 %. Frekvence škály Hunt a Hess vypadala v souboru takto: HH 0–29 %, HH 1–40 %, HH 2–18 %, HH 3–9 %, HH 4–4 %. Celkové průměrné IQ souboru bylo podle WAIS-III 101 bodů (SD = 14,5; 56–128, medián 103, modus 107). 24 % mělo hypertenzi, 18 % bylo kuřáků, 5 % mělo hydrocefalus, 15 % vazospazmy, 75 % bylo praváků.
Metodika
Pacienti (N = 55) byli vyšetřeni psychologickými a neuropsychologickými metodami (pro potřeby této studie však byly použity pouze výsledky Wechsler Adult Intelligence Scale-III) a jako doplněk byl prezentován semistrukturovaný rozhovor zaměřený na faktory podílející se na kvalitě života a začlenění pacienta do každodenního života. Rozhovor byl zkonstruován pro účely této studie a odrážel klinické i výzkumné zkušenosti s problematikou pacientů SAK (schéma 1). Vznik rozhovoru byl inspirován dotazníkem Malta et al [22] a prací Koblihové [23]. Na počátku rozhovoru byli pacienti instruováni, že budou dotazováni na aktuální stav ve srovnání se situací před neurochirurgickým zákrokem. Dotazy se zaměřovaly na pracovní schopnosti, psychické a tělesné dopady SAK, různé stránky osobního života, rodinné vztahy. Celkem bylo prezentováno 33 otázek, které byly dále strukturovány.

Výsledky
Průměrná délka pracovní neschopnosti po neurochirurgickém zákroku byla 5,3 měsíce (SD = 3,6 měsíců). Při ročním vyšetření jsme nalezli 8 osob (15 % souboru), u kterých pracovní neschopnost pokračovala po 12 měsíců a nebyla dosud ukončena.
62 % osob souboru uvedlo, že má v současnosti zdravotní obtíže, které souvisí s neurochirurgickým zákrokem (často uváděná byla únava, snížení výkonnosti, bolesti různých částí těla, psychické potíže, ale i specifické obtíže, jako „vynechávání písmen při psaní“, poruchy vizu, fatické poruchy, poruchy paměti, poruchy stability aj). 33 % osob souboru uvedlo, že během roku po zákroku onemocnělo další nemocí, která dle nich se zákrokem nesouvisí (zmíněny byly záněty žlučníku, zavedení bypassu, cukrovka, viróza, hypofunkce štítné žlázy aj).
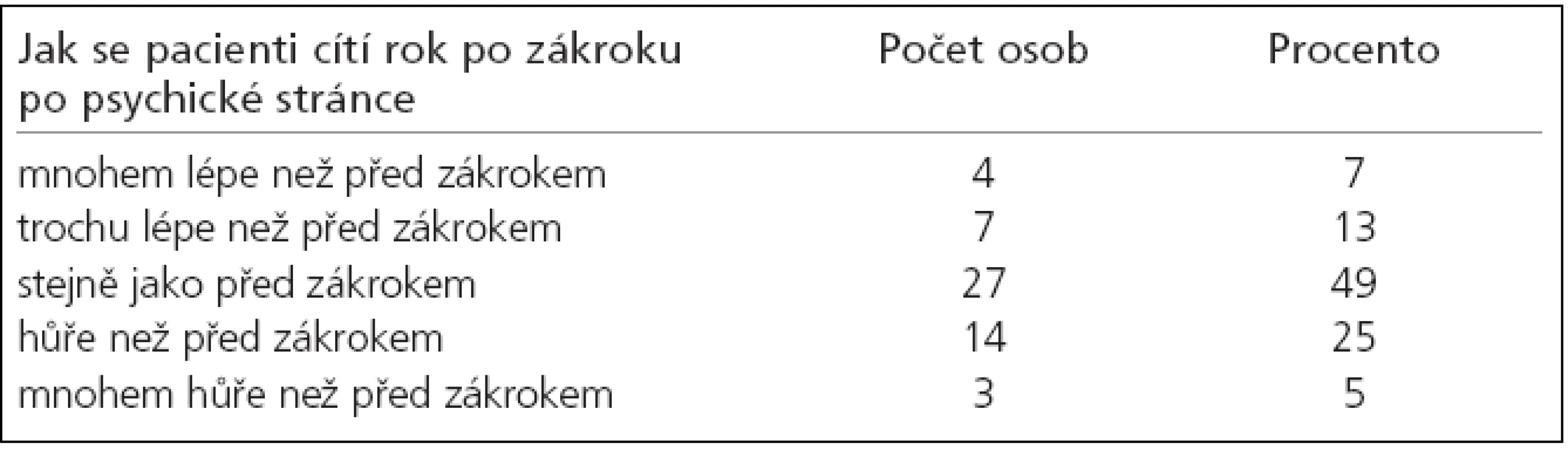
Stejně jako před zákrokem se (na otázku „Jak se cítíte nyní, rok po zákroku, po psychické stránce?“) cítilo 27 osob (49 % souboru), o něco více osob se cítilo s ročním odstupem hůře (25 %) než lépe (13 %) ve srovnání se stavem před zákrokem (tab. 3). 5 % se cítilo mnohem hůře a 7 % mnohem lépe ve srovnání se stavem před zákrokem. Pacienti, kteří se cítili lépe nyní než před zákrokem, vysvětlovali změnu nejčastěji odstraněním bolestí hlavy.
Opakovaně se při rozhovorech objevily myšlenky na smrt ve smyslu úvah, kolik času ještě v životě zbývá. 38 % přičítalo ev. změnu v prožívání neurochirurgickému zákroku a zkušenosti s ohrožením života. Kromě 2 pacientů uvedli všichni některé z následujících nabízených obtíží, které je trápí: únava, podrážděnost, nedostatek iniciativy, kolísání nálady, bolest hlavy, tendence izolovat se od ostatních, noční můry, neklid, snížení výkonu, slabost, závrať, pocení, zažívací obtíže, dušnost, tělesné bolesti, deprese, problémy se spánkem, strach a napětí aj. Většina pacientů uvedla kombinaci řady obtíží. 64 % osob souboru se domnívá, že zdravotní a psychické obtíže v posledních 6 měsících je možno přičíst SAK a zákroku samotnému.
Ze 39 pacientů, kteří chodí plně či částečně do práce, nějak si přivydělávají či studují, má 28 (72 %) stejnou a 11 jinou (méně náročnou) práci než před zákrokem. Téměř shodný počet osob je zaměstnaný (27 % souboru) a v různých formách invalidního důchodu (26 % souboru) – plném, částečném, či kombinují důchod a práci, 13 % souboru je osob samostatně výdělečně činných (tab. 3). Změny v invalidních důchodech jsou razantní – zatímco před SAK bylo v invalidním důchodu 6 osob, nyní je jich celkem 14 (tj. přibylo 8 osob). Aktuální profese byly velmi různorodé (např. kuchař, redaktorka; řidič kamionu; řidič dodávky a skladník; studentka gymnázia; prodavačka; informatik; dokumentační pracovník ČT; telefonistka v call centru; laborantka RTG; podnikatelka v pohostinství a řada jiných). Aktuální postavení pacientů na trhu práce obsahuje tab. 4.
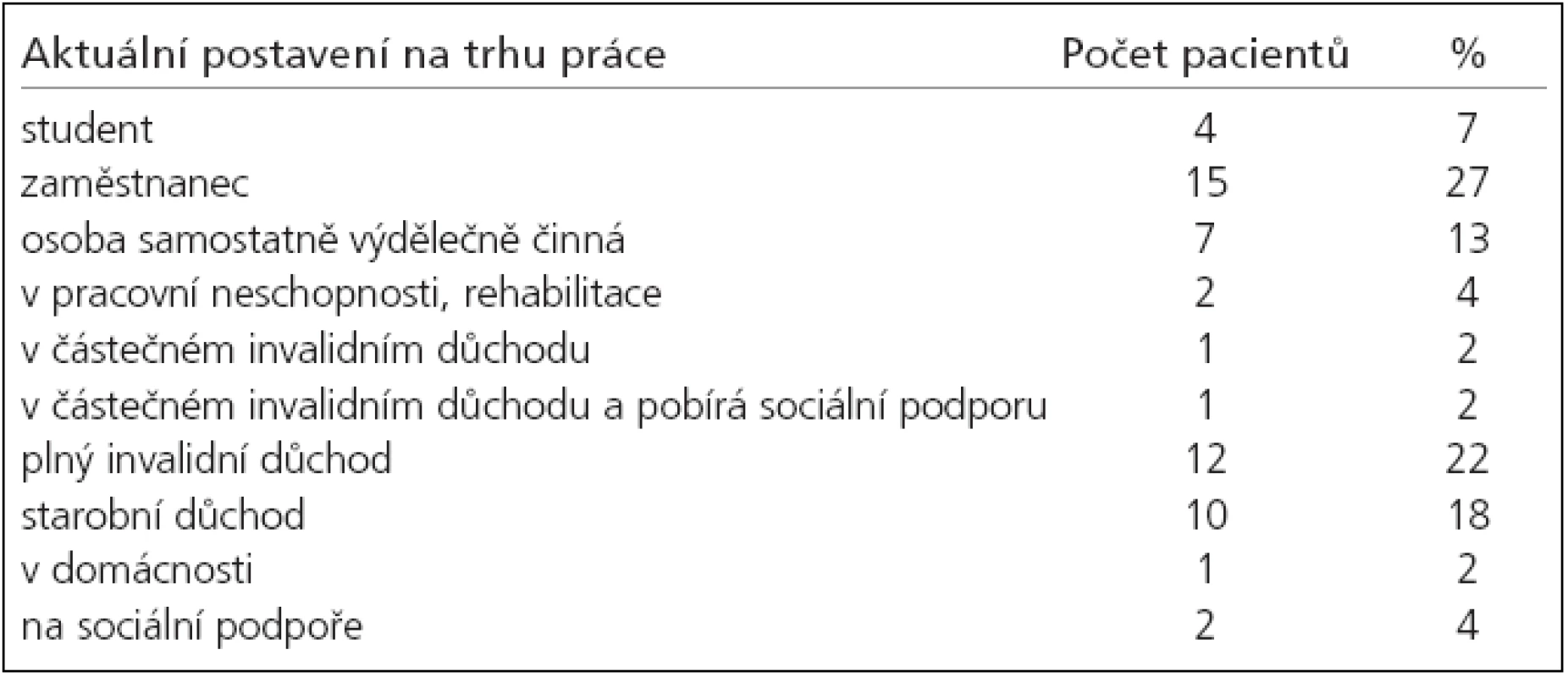
Ze 26 osob, které nyní pracují či studují, jich většina (23) pracuje na plný úvazek. Ze 29 osob, které nepracují či nestudují, zvládá většina (27 osob) domácnost zcela sám/sama, nebo jen s malou pomocí. 2 osoby potřebují výraznou pomoc v domácnosti (vaření, úklid, nákupy). 8 osob (16 %) odešlo do některé z forem invalidního důchodu během roku po zákroku, plný invalidní důchod má 12 osob.
Osobní ekonomickou situaci vnímá většina souboru (56 %) jako nezměněnou oproti období před zákrokem, 35 % vnímá zhoršení, 9 % zlepšení (většinou bez vztahu k SAK). 21 osob (38 %) situaci považuje za změněnou oproti období před SAK, 14 osob to přikládá zákroku.
47 % souboru se domnívá, že zákrok změnil jejich paměť, 49 % se tak nedomnívá, 4 % nevědí. Mezi popisované problémy patřilo např. hledání věcí; nezapamatování si, co kdo řekne; s kým telefonoval/a; zapomínání termínů; zapomínání co nakoupit aj.
36 % souboru se domnívá, že zákrok změnil schopnost soustředit se, 62 % se tak nedomnívá, 2 % souboru neví, nedokáže posoudit. Mezi popisované problémy patřily např. obtíže při delším soustředění při studiu a při řízení; těkající myšlenky; nutnost vynaložit větší úsilí na soustředění; nutnost chůze při soustředění; neschopnost vydržet se soustředit delší dobu: potřeba číst dvakrát stejnou stránku knihy; chaos, když se chce pacient na něco zaměřit aj.
15 % souboru se domnívá, že zákrok změnil schopnost učit se nové věci, 60 % se tak nedomnívá, 25 % neví. Mezi stížnostmi se objevují např. nesnáze při učení se na internetu; pomalejší učení se; horší pamatování si. Při rozhovorech bylo patrné, že ne všichni pacienti si mohli „učení se novému“ opravdu vyzkoušet.
22 % souboru vyhledalo v období roku po zákroku lékaře kvůli psychickým potížím. Mezi důvody k návštěvě se objevily plačtivost, obavy z recidivy, deprese, potřeba kontaktů s psychologem pro špatný psychický stav aj. Nikdo ze souboru nebyl kvůli psychickým obtížím hospitalizován. 20 % souboru se přihlásilo k tomu, že aktuálně užívá psychofarmaka (Seropram a jiná antidepresiva).
27 % souboru se domnívá, že blízké osoby registrují psychické změny po zákroku. Mezi předpokládanými vnímanými změnami se objevovaly např. náladovost, hyperaktivita, podrážděnost, nedostatek zájmu, úzkostnost, plačtivost, uzavřenost aj.
71 % souboru považuje svoje vztahy s rodinou za nezměněné, 27 % souboru je považuje za zlepšené (pacienti většinou uváděli větší ohleduplnost rodiny), 2 % souboru za zhoršené. Ze 16 pacientů, u kterých došlo v rodinných vztazích ke změně, to 11 přisuzuje zákroku. Zmiňovány byly okolnosti jako větší pomoc od dětí nebo od rodičů (podle věku pacienta), ohleduplnější rodina, větší vzájemná blízkost po tom, co si prožili, usmíření a odpuštění v rodině aj.
65 % souboru uvedlo, že udělalo některé změny v důsledku prodělaného zákroku. Mezi změnami se objevovalo především omezení různých činností (řízení motorového vozidla – především u žen, zanechání nebo redukce kouření, zmírnění pracovního nasazení aj).
Mezi pozitivy, která zákrok podle pacientů přinesl, se objevovalo např. větší vážení si hodnoty zdraví; opatrnost při hlídání si zdraví; konec bolestem hlavy; vděčnost, že se to povedlo; vnímání života jinak, užívání si ho, ztráta zábran, navazování nových známostí; radost z věcí přítomných, zpomalení života, snížení spěchu; sáhnutí si na dno – nyní může být vše jen lepší; vše vnímáno jinak než před zákrokem; jiné hodnoty a nadhled; vnitřní posílení aj. Mezi negativy, která zákrok přinesl, se objevovalo např. snížení výkonnosti; invalidní důchod; zdravotní potíže; úzkost a deprese; strach z recidivy; obavy o zdraví; omezení fyzické zdatnosti, poruchy vizu (např. ptóza víčka); neschopnost sportovat; zhoršená paměť či mírná fatická porucha.
82 % souboru uvedlo, že má problémy se čtením (zřejmě především jako důsledek poruch pozornosti), oproti tomu se zcela minimálně objevovaly problémy s mluvením, psaním, počítáním, orientací v prostoru či časovou orientací. 20 % souboru uvedlo, že má motorické obtíže (většinou poruchy stability, hemiparézy aj) a že musí používat k chůzi pomocný prostředek (hůl, chodítko aj). Pouze 16 % z těchto osob se ale domnívá, že to souvisí s operací.
62 % souboru uvedlo, že má stejné potěšení z volného času jako před zákrokem, 20 % má potěšení větší, 18 % menší (volného času je příliš). Ze 27 osob, kteří zjistili změnu z potěšení ve volném čase, to 18 (tj. 2/3) osob přikládá zákroku.
71 % souboru uvedlo, že se jejich kontakty s druhými lidmi nezměnily, u 7 % se kontakty zvýšily, u 20 % se zhoršily (2 % uvedla obě změny zároveň).
U 19 osob (35 %) došlo během roku po zákroku k nežádoucí životní události, která je ovlivnila a která se zákrokem nesouvisela, např. úmrtí rodinného příslušníka či rozchod s blízkými osobami.
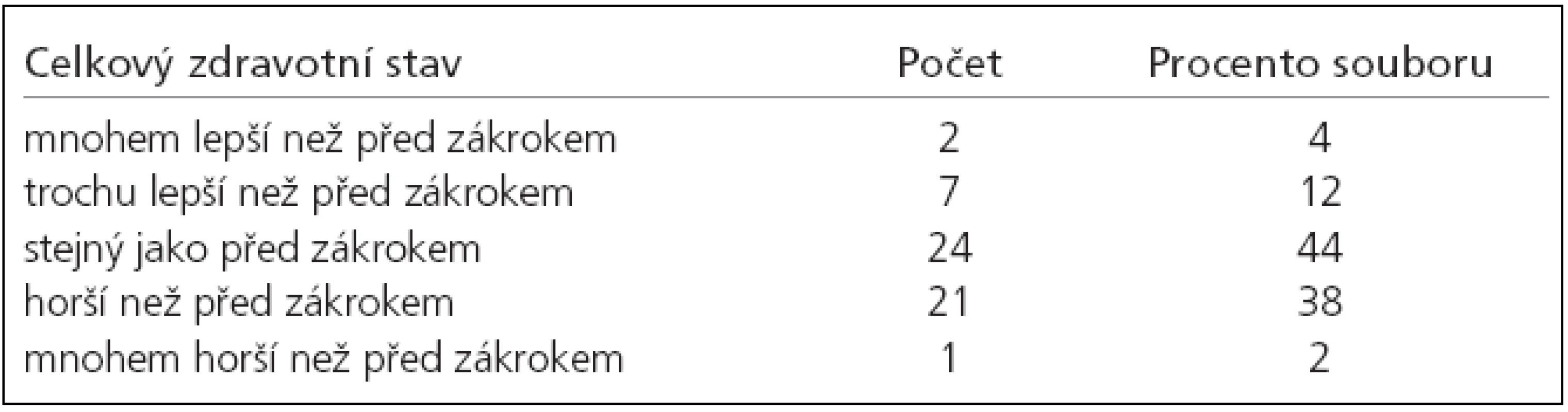
Celkový subjektivní zdravotní stav (tab. 5) hodnotí 44 % souboru jako stejný ve srovnání se stavem před zákrokem, 40 % jako horší, 16 % jako lepší nebo i mnohem lepší než před zákrokem.
Ohledně možnosti zanedbání lékařské péče (pacienti se vyjadřovali k péči komplexně, od prvních kontaktů s praktickým či jiným lékařem až po následnou péči) uvedlo 71 % souboru, že nemá dojem, že by bylo něco ze strany lékařů zanedbáno, 11 % souboru se domnívá, že lékařské zhodnocení bylo neúplné či nedostatečné (před odesláním na specializované pracoviště), 11 % souboru kritizuje zanedbání informací o povaze nemoci, 4 % souboru si stěžuje na nedostatečnou příležitost mluvit o strachu a jiných pocitech. 24 % souboru uvedlo, že by potřebovalo další pomoc (medicínskou, psychologickou, sociální, ekonomickou či jinou) ve vztahu k SAK (uváděna byla především psychologická pomoc, pomoc s motorickou rehabilitací, ekonomická podpora).
Diskuse
Do studie bylo zahrnuto 55 pacientů se SAK po neurochirurgickém či endovaskulárním zákroku, kteří byli hodnoceni z hlediska osobnostních a behaviorálních změn, rodinných vztahů a psychosociálního fungování. Navzdory relativně dobré fyzické úzdravě se 12 měsíců po SAK řada pacientů nevrátila na původní pracovní úroveň a u 36 % pacientů došlo k poklesu ekonomické úrovně. Též jejich každodenní život je narušen psychickou či fyzickou únavností a nevýkonností ve srovnání se situací před SAK (40 % souboru).
Základním omezením studie je použitá metoda – semistrukturovaný rozhovor, který vychází z výpovědí pacientů a není tedy korigován „objektivními“ údaji. Vzhledem k uváděným kognitivním poškozením včetně častých poruch mnestických funkcí po SAK jde o subjektivní vnímání pacienta, které může být právě těmito faktory negativně ovlivněno, proto by bylo v příští studii vhodné porovnat subjektivní vnímání kvality života pacienta s výpovědí rodinného příslušníka spolu s některou z objektivních psychologických metod.
Soubor také není dostatečně reprezentativní pro populaci pacientů se SAK, především vezmeme-li v úvahu exkluzivní kritéria. Jde o pacienty s relativně velmi dobrou úzdravou vzhledem k jiným osobám po SAK. Domníváme se, že výsledky našeho sledování tedy ukazují na relativně nejlepší možný dosažený psychologický, pracovní a sociální stav po SAK.
Pacienti také musí počítat s téměř půlroční rekonvalescencí, která s sebou přináší pracovní neschopnost. Více než polovina pacientů s dobrou úzdravou bude pravděpodobně trpět obtížemi různého druhu, které budou vnímány v souvislosti se SAK a lékařským zákrokem. Tito pacienti budou mít větší tendenci udávat zhoršení zdravotního – psychického a fyzického stavu, avšak pozitivně bude vnímáno snížení intenzity bolestí hlavy či jejich vymizení. Pravděpodobně dojde k nárůstu plných či částečných invalidních důchodů, ale samostatnost v každodenních činnostech a schopnost sebeobsluhy v domácnosti zůstane převážně zachována. Ekonomická situace se spíše zhorší, stejně jako celkové vnímání vlastního zdravotního stavu. Téměř každý 5. pacient bude potřebovat odbornou psychologickou či psychiatrickou péči. Zhorší se schopnost mít potěšení ze čtení. Nezmění se prožitek radosti a potěšení z volnočasových aktivit. Je zřejmé, že by tištěná informace pro pacienty ve formě letáku či příručky jako informace o následcích zákroku mohla mít v budoucnosti svůj význam.
Formát semistrukturovaného rozhovoru se při práci s pacienty osvědčil, což je v souladu s poznatky uváděnými v zahraniční literatuře [8]. Přestože hodnocení psychického a fyzického stavu po SAK je v zahraniční klinické a výzkumné praxi standardem, pouze zřídka jsou zařazeny kvalitativní metody, jako je například semistrukturovaný rozhovor. Také se jen několik málo studií zabývá porovnáním výsledků vnímané kvality života pacientem a rodinným příslušníkem (toto téma bude obsahem dalšího sdělení), kde mohou být jednotlivé fenomény vnímány rozličně. Možnost dotazování se na další, z hlediska výzkumu méně podstatné informace, umožňuje naplnit i terapeutický smysl rozhovoru s pacientem. V našem semistrukturovaném rozhovoru, v porovnání s některými studiemi [12], nebyly zahrnuty otázky týkající se intimních vztahů a ztráty libida. Ve výše zmíněné studii nikdo z pacientů nedával ztrátu libida do souvislosti se strachem z opětovného krvácení z aneuryzmatu, ačkoli mnozí pacienti udávali zvýšenou úzkostnost při obnovení intimního života. Z tohoto pohledu by bylo vhodné začlenit dotazy na tuto velmi důležitou oblast lidského života do psychologického sledování, neboť lze předpokládat zvýšený ostych ze strany pacientů, vedoucí k případným konfliktům a nepochopením v partnerském vztahu.
Zajímavé, avšak z psychologického hlediska anticipovatelné je, vzhledem k tomu, že pacienti prožili zcela zásadní existenciální zkušenost ohrožení života, že vnímají i pozitiva SAK – zmínili např. větší důležitost zdraví; opatrnost při hlídání si zdraví; konec bolestem hlavy; vděčnost, že se to povedlo; vnímání života jinak, užívání si ho, ztrátu zábran; radost z věcí přítomných, zpomalení života, snížení spěchu. Vzhledem ke strukturaci rozhovoru pacienti byli na pozitiva tázáni, přesto bylo překvapující, že výčet pozitiv i negativ byl poměrně vyvážený, negativa nepřevládala.
Lékařské hodnocení nemocného jako pacienta s „dobrou úzdravou“ se z pohledu této studie ukazuje jako nedostatečné a poukazuje na potřebu obohatit tuto klasifikaci důkladným neuropsychologickým vyšetřením. Také se zvyšuje důležitost provádět tato vyšetření po dostatečném časovém odstupu – obvykle období 12 měsíců (jako v naší studii). Pacienti hodnoceni po méně než 12 měsících, zvláště po 3 měsících a méně, nejsou ještě dostatečně „testováni v laboratoři reálného života“ [12].
Ohledně možnosti zanedbání lékařské péče převládala kritika přípravy na neurochirurgický zákrok ze strany lékařů před odesláním na specializované neurochirurgické pracoviště. Nabízí se také úvaha o systematické kognitivní rehabilitaci pro tyto osoby. Bohužel cílené zaměření a nabídka specializovaných psychologických služeb jsou v této oblasti naprosto nedostatečně rozvinuté.
Zajímavé by samozřejmě v této souvislosti byly i výsledky dalších použitých neuropsychologických metod – v této práci jsme se však zacílili jen na kvalitativní rozhovor, průnik neuropsychologických metod a rozhovoru necháme na další práce.
Závěr
Do studie bylo zahrnuto 55 pacientů se SAK po neurochirurgickém či endovaskulárním zákroku, kteří byli hodnoceni z hlediska osobnostních a behaviorálních změn, rodinných vztahů a psychosociálního fungování. Podstatné závěry studie:
- Průměrná délka pracovní neschopnosti po neurochirurgickém zákroku byla 5,3 měsíce (SD = 3,6 měsíců). Při ročním vyšetření jsme nalezli 8 osob (15 % souboru), u kterých pracovní neschopnost pokračovala po 12 měsíců a nebyla dosud uzavřena.
- Pouze 2 osoby (4 %) potřebují vzhledem k handicapu výraznější pomoc v domácnosti.
- 47 % osob souboru je nějakým způsobem pracovně či studijně aktivních. 30 % osob souboru je v některé z forem invalidního důchodu. Došlo k podstatnému navýšení osob, které jsou nyní v invalidním důchodu – před SAK jich bylo 6, nyní přibylo dalších 8.
- 22 % osob souboru vyhledalo v období roku po zákroku lékaře kvůli psychickým potížím, nikdo ale nebyl kvůli psychickému stavu hospitalizován.
- Celkový zdravotní stav hodnotí 44 % osob souboru jako stejný ve srovnání se stavem před zákrokem, 40 % jako horší, 16 % jako lepší nebo i mnohem lepší než před zákrokem.
Tato studie vznikla za podpory výzkumného projektu GAČR 406/07/1444.
PhDr. Marek Preiss, Ph.D.
Psychiatrické centrum Praha
Ústavní 91
181 03 Praha 8-Bohnice
e-mail: preiss@pcp.lf3.cuni.cz
Přijato k recenzi: 13. 11. 2007
Přijato do tisku: 22. 1. 2008
Sources
1. Ropper AH, Zervas NT. Outcome 1 year after SAH from cerebral aneurysm: management morbidity, mortality and functional status in 112 consecutive good-risk patients. J Neurosurg 1984; 60(5): 909–915.
2. Adams CBT, Loach AB, O´Laire S. Intracranial aneurysm: analysis of results of microneurosurgery. Brit Med J 1976; 2(6036): 607–609.
3. Testa C, Andreoli A, Arista A, Limoni P, Tognetti F. Overall results in 304 consecutive patients with acute spontaneous subarachnoid hemorrhage. Surg Neurol 1985; 24(4): 377–385.
4. Gade A. Amnesia after operations on aneurysms of the anterior communicating artery. Surg Neurol 1982; 18(1): 46–49.
5. Barbarotto R, De Santis A, Laiacona M, Basso A, Spagnoli D, Capitani E. Neuropsychological follow-up of patiens operated for aneurysm of the middle cerebral artery and posterior communicating artery. Cortex 1989; 25(2): 275–288.
6. Bornstein RA, Weir BKA, Petruk KC, Disney LB. Neuropsychological function in patients after subarachnoidal hemorrhage. Neurosurgery 1987; 21(5): 651–654.
7. De Luca J. Cognitive dysfunction after aneurysm of the anterior communicating artery. J Clin Exp Neuropsychol 1992; 14(6): 924–934.
8. Hütter BO, Gilsbach JM, Kreitschmann I. Quality of life and cognitive deficits after subarchnoid haemorrhage. Br J Neurosurg 1995; 9(4): 465–475.
9. Ogden JA, Utley T, Mee EW. Neurological and psychosocial outcome 4 to 7 years after subarachnoid hemorrhage. Neurosurgery 1997; 41(1): 25–34.
10. World Health Organisation. International classification of impairments, disabilities and handicaps. A manual of classification relating to the consequences of disease. Geneva: WHO 1980.
11. Egge A, Waterloo K, Sjoholm H, Ingebrigsten T, Forsdahl S, Jacobsen EA et al. Outcome 1 year after aneurysmal subarachnoid hemorrhage: relation between cognitive performance and neuroimaging. Acta Neurol Scand 2005; 112(2): 76–80.
12. Buchanan KM, Elias LJ, Doplen GB. Differing perspectives on outcome after subarachnoid hemorrhage: The patient, the relative, the neurosurgeon. Neurosurgery 2000; 46(4): 831–838.
13. Hellawell D, Taylor R, Pentland B. Persisting symptoms and carer´s, views of outcome after subarachnoid haemorrhage. Clin Rehab 1999; 13: 333–340.
14. Raaymakers TW. Functional outcome and quality of life after angiography and operation for unruptured intracranial aneurysm. On behalf of the MARS Study Group. J Neurol Neurosurg Psychiatry 2000; 68(5): 571–576.
15. Hop JW, Rinkel GJ, Algra A, van Gijn J. Changes in functional outcome and quality of life in patients and caregivers after aneurysmal subarachnoid hemorrhage. J Neurosurg 2001; 95(6): 957–963.
16. King JT Jr, Horowitz MB, Kassam AB, Yonas H, Roberts MS. The short form-12 and the measurement of health status in patients with cerebral aneurysms: performance, validity and reliability. J Neurosurg 2005; 102(3): 489–494.
17. Flanagan JC. The concept of quality of life for American community members. Social Indicators 1975; 63: 56–59.
18. Flanagan JC. Measurement of quality of life: current state of the art. Arch Phys Med Rehabil 1982; 63(2): 56–59.
19. McGlynn SM, Schacter DL. Unawareness of deficits in neuropsychological syndromes. J Clin Exp Neuropsychol 1989; 11(2): 143–205.
20. Preiss M, Koblihová J, Netuka D, Klose J, Charvát F, Beneš V et al. Kognitivní deficit po léčbě intrakraniálních aneuryzmat - výsledky vyšetření verbální paměti měsíc po zákroku a s odstupem 1 roku. Česk Slov Neurol N 2007; 69/101(1): 37–42.
21. Preiss M, Koblihova J, Netuka D, Klose J, Charvat F, Benes V. Ruptured cerebral aneurysm patients treated by clipping or coiling: comparison of long-term neuropsychological and personality outcome. Zentralbl Neurochir 2007; 68(4): 169–75.
22. Malt UF, Blikla G, Hoivik B. The Late Effect of Accidental Injury Questionnaire (LEAIQ). Acta Psychiatr Scand Suppl 1989; 355: 113– 130.
23. Koblihová J. Dotazník následků úrazů. Závěrečná práce postgraduálního kursu dopravní psychologie. Praha: 1999.
24. The Rankin Scale For Stroke Disability. Institute for algorithmic medicine [online]. Dostupné z: < http://www.medalreg.com/qhc/medal/ch37/37_16/37-16-02-ver9.php3>.
25. Barthel Index [online]. Dostupné z: <http://www.dundee.ac.uk/medther/Stroke/Scales/barthel.htm>.
26. Hunt and Hess scale. Wikipedia [online]. Last revision 27th June 2006. Dostupné z: < http://en.wikipedia.org/wiki/Hunt_and_Hess_scale>.
27. Ediční plán 2001. Český statistický úřad [online]. c2006. Dostupné z: <http://www.czso.cz/csu/2006edicniplan.nsf/t/3D00461A25/$File/4032060116.xls pro rok 2001>.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2008 Issue 3
Most read in this issue
- Depersonalizace a derealizace – současné nálezy
- Degenerace krční meziobratlové ploténky – indikace a možnosti chirurgické léčby
- Migréna v těhotenství
- Pohybové aktivity pacientů trpících dědičnou polyneuropatií