-
Medical journals
- Career
Doporučení pro sledování žen se vzácnějšími genetickými příčinami nádorů prsu a ovarií
: Lenka Foretová 1; Marie Navrátilová 1; Marek Svoboda 1,2; Petra Vašíčková 1; Eva Hrabincová Sťahlová 1; Jana Házová 1; Petra Kleiblová 3; Zdeněk Kleibl 3; Eva Macháčková 1; Markéta Palácová 2; Katarína Petráková 2
: Oddělení epidemiologie a genetiky nádorů, Masarykův onkologický ústav, Brno 1; Klinika komplexní onkologické péče, Masarykův onkologický ústav, Brno 2; Ústav biochemie a experimentální onkologie 1. LF UK, Praha 3
: Klin Onkol 2019; 32(Supplementum2): 6-13
: Review
prolekare.web.journal.doi_sk: https://doi.org/10.14735/amko2019S6Dědičná predispozice k nádorům prsu je příčinou 5–10 % nádorů prsu. Vysoce rizikové geny BRCA1 a BRCA2 způsobují až 85% celoživotní riziko nádorů prsu a 20–60% riziko nádorů vaječníků nebo vejcovodů. S rozvojem technologií bylo zavedeno sekvenování nové generace neboli masivní paralelní sekvenování jako základní diagnostická metoda umožňující paralelní testování řady predispozičních genů u geneticky heterogenních dědičných nádorových syndromů (pojišťovnou požadováno vyšetření 22 genů). Kromě BRCA1 a BRCA2 byly charakterizovány další geny, jejichž vrozené mutace predisponují k dědičným formám karcinomu prsu a/nebo ovarií. Za vysoce rizikové geny pro nádory prsu jsou považovány TP53, STK11, CDH1, PTEN, PALB2, NF1, za geny středního rizika (2–4krát zvýšené riziko) ATM, CHEK2, NBN, podobné riziko se předpokládá i u genů pro Lynchův syndrom, MUTYH, BRIP1, RAD51C, RAD51D, BARD1, FANCA, FANCC, FANCM, BLM, WRN, event. u heterozygotů pro jiné autozomálně recesivní nádorové syndromy, kde je míra rizika vzniku karcinomu prsu předmětem aktuálního výzkumu. Nízce rizikové geny nemají dosud klinické využití. U nádorů ovarií jsou dalšími významně rizikovými geny především geny pro Lynchův syndrom, dále geny BRIP1, RAD51C a RAD51D. Preventivní péče by měla být navrhována dle předpokládaného kumulativního rizika karcinomu prsu (doporučení viz http: //www.mamo.cz) – riziko nad 20 % u genů BRCA1/2, TP53, PTEN, STK11, CDH1, PALB2, CHEK2, ATM, NF1, riziko 10–20 % pro geny MUTYH, geny pro Lynchův syndrom, BRIP1, RAD51C, RAD51D, BARD1, FANCA, FANCC, FANCM, NBN, BLM, WRN. Hodnocení rizika provádí genetik při zohlednění přítomnosti dědičných mutací a empirického rizika plynoucího z rodinné anamnézy. Profylaktická mastektomie je vždy zvažována individuálně. U vysoce rizikových genů je vhodná, u středně rizikových genů není doporučována, ale lze ji zvážit dle rodinné anamnézy, rizikovosti parenchymu prsní žlázy a dalších rizikových faktorů. Riziko nádorů ovarií je závažně zvýšené i pro geny BRIP1, RAD51C a RAD51D. V prevenci karcinomu ovarií je profylaktická adnexektomie důležitá i u nosiček zárodečných mutací v těchto genech. U rodin s nádory ovarií bez zjištěné rizikové zárodečné mutace není cílená prevence doporučována, nicméně vzhledem k čtyřnásobnému empirickému riziku karcinomu ovarií u prvostupňových příbuzných lze adnexektomii jako jedinou účinnou metodu prevence individuálně zvážit.
Klíčová slova:
genetické testování – geny – BRCA1 – BRCA2 – profylaktická mastektomie – profylaktická adnexektomie – vysokokapacitní nukleotidové sekvenování
Úvod
Je odhadováno, že asi 5–10 % nádorů prsu a až 20 % nádorů ovarií je asociováno s dědičnou nádorovou predispozicí [1]. Identifikace příčinných mutací v genech BRCA1 (MIM: 113705) a BRCA2 (MIM: 600185) má významný vliv na léčbu, další sledování a prevenci pacientky, na prediktivní testování rodinných příslušníků a snížení incidence nádorových onemocnění v těchto rodinách [2,3]. Rizika nádorových onemocnění u nosiček BRCA1 a BRCA2 mutace jsou mnohonásobně vyšší, než má ostatní populace, pro nádory prsu 50–85 %, pro nádory ovarií 10–60 % [4]. Díky rychlému rozvoji genetického testování pomocí metody nové generace sekvenování (NGS) s využitím paralelního sekvenování velkého množství rizikových genů v rámci panelu, jsou získávána data o významu dalších rizikových genů pro nádory prsu a ovarií [4,5]. Tato metoda je přínosná pro testování hereditárních nádorových syndromů, které jsou geneticky heterogenní.
Základními indikacemi k testování dědičné dispozice k nádorům prsu a ovarií jsou kritéria, která byla publikována v supplementu Klinické onkologie 2016 [6] na základě doporučení NCCN (National Comprehensive Cancer Network). Nyní byla NCCN kritéria k testování modifikována a rozšířena. Podle těchto doporučení navrhujeme níže uvedená rozšířená indikační kritéria k testování.
Indikační kritéria pro testování dědičné formy nádorů prsu a ovarií (modifikovaná dle NCCN [7], National Comprehensive Cancer Guidelines, 2019, schválená Společností lékařské genetiky 2019)
Sporadické formy
- karcinom ovaria/tuby/primární peritoneální karcinom v jakémkoliv věku;
- triple negativní karcinom (receptory ER, PR a HER2 negativní) prsu do 60 let – medulární karcinomy prsu se téměř vždy shodují s triple negativním karcinomem prsu (triple-negative breast cancer – TNBC);
- unilaterální karcinom prsu do 45 let (do 50 let, pokud není vůbec známá rodinná anamnéza);
- dva samostatné primární karcinomy prsu, první do 50 let, nebo oba do 60 let (bilaterální nebo ipsilaterální/ synchronní nebo metachronní);
- duplicita karcinomu prsu a slinivky v jakémkoliv věku;
- karcinom prsu u muže v jakémkoliv věku.
Familiární formy (karcinom ovaria, tuby nebo primární peritoneální v rodinné anamnéze je vždy indikací k testování)
3 příbuzní:
- alespoň 3 příbuzní (vč. probandky) s karcinomem prsu v jakémkoliv věku;
2 příbuzní:
- 2 příbuzní (vč. probandky) s karcinomem prsu, alespoň jedna diagnostikována ve věku pod 50 let, nebo obě do 60 let (empirické riziko karcinomu prsu je pro přímé příbuzné nad 20 %, tj. vysoké, a doporučujeme magnetickou rezonanci (magnetic resonance imaging – MRI) prsou);
- probandka s karcinomem prsu v jakémkoliv věku a přímý příbuzný s:
- karcinomem ovaria;
- TNBC/medulárním karcinomem prsu;
- karcinomem prsu u muže;
- karcinomem slinivky;
- high-grade (Gleason score ≥ 7) nebo primárně metastatickým karcinomem prostaty.
Zjištění somatické mutace v tumoru (mutace IARC (International Agency for Research on Cancer) class 4–5 – mutace pravděpodobně patogenní nebo patogenní) v genech asociovaných s hereditárním karcinomem prsu a ovaria v tumoru (prsu, ovaria, ale i jiných typech nádorů).
Indikace k testování pro nádory prostaty (modifikace doporučení testování BRCA1/2 – Modrá kniha ČOS 2017, s. 110) [8]
- ≥ 2 případy karcinomu prostaty u blízkých příbuzných, alespoň u jednoho ve věku ≤ 55 let;
- ≥ 3 případy karcinomu prostaty u blízkých příbuzných;
- karcinom prostaty (Gleason score ≥ 7 nebo primárně metastatický karcinom) a ≥ 1 případ karcinomu prsu, ovaria nebo pankreatu u blízkých příbuzných (viz výše).
V současné době jsou indikována genetická testování BRCA1/2 genů z důvodů léčby
- indikace vhodné operační léčby, rozhodnutí o vhodné chemoterapii (u pacientek s TNBC zařazení platinového derivátu do léčby), pacientka by však měla splňovat indikační kritéria k testování;
- pro zařazení pacientky do léčby PARP (poly-adenozindifosfát-ribózo-polymerázy) inhibitory u nádorů ovarií (high-grade serózní);
- v těchto případech onkolog nebo gynekolog odesílá pacientku urgentně na genetickou konzultaci a k testování a vždy uvede, do jakého termínu je nutný výsledek pro klinické rozhodování;
- o dalších indikacích k testování z důvodu léčby pacienta rozhoduje ošetřující lékař vzhledem k rychle se rozvíjejícím možnostem nových léčebných postupů.
Prediktivní testování známé rodinné mutace provádíme u příbuzných od 18 let věku (ve zvláštních případech individuálně). Mutace vhodné k testování zdravých příbuzných jsou klasifikovány jako patogenní (IARC class 5) nebo pravděpodobně patogenní (IARC class 4).
Genetické poradenství je vždy nutné k indikaci testování a k interpretaci výsledků.
Původní kritéria jsou rozšířená o indikace testování karcinomu slinivky a agresivního nebo metastatického karcinomu prostaty v souvislosti s dalším příbuzným s nádorem prsu, ovaria. Z dosavadních údajů [9,10] je zřejmé, že neselektované karcinomy slinivky jsou v 3,5–5,5 % dědičné, způsobené především zárodečnými mutacemi v genech BRCA2, méně často BRCA1, ale i v dalších genech (ATM, PALB2, MLH1, MSH2, MSH6, TP53, CDKN2A, APC, STK11). Karcinom slinivky je agresivní, často letální onemocnění, genetické testování by mělo být indikováno následně po diagnóze onemocnění. Zjištění zárodečné mutace by mohlo vést k indikaci cílené léčby.
TNBC je způsoben BRCA1 nebo BRCA2 mutací u 9,3–13 % neselektovaných nádorů [11–13]. Vzhledem k důležitosti nálezu zárodečné mutace pro predikci rizika v rodině a pro indikaci léčby s použitím platinových derivátů je vhodné rozšíření testování TNBC v souvislosti s výskytem dalšího nádoru prsu v rodině, nádorů ovaria, slinivky a agresivního nádoru prostaty.
Testování pomocí nové generace sekvenování
Jako hlavní metoda testování hereditárních nádorových syndromů je v posledních letech používána metoda masivního paralelního sekvenování, která umožňuje paralelní sekvenaci velkého množství genů a získání komplexní genetické informace u jednoho pacienta. Všechna pracoviště v ČR musí používat k diagnostice dědičné nádorové predispozice NGS panel, který zahrnuje škálu minimálně 22 určených genů. Laboratoře musí být akreditovány Českým institutem pro akreditaci dle normy ISO 15189, jinak nemohou testování v klinické genetice poskytovat. Uvedené vyšetření panelem je hodnoceno pojišťovnou jednotnou cenou. Celý postup testování, a především hodnocení dat se však může lišit dle pracoviště, které molekulárně genetické testování provádí.
Pracoviště může používat panel genů, které jsou specifické pro předpokládanou diagnózu. Většinou je potom hodnocen menší panel genů a nemusí být zjištěny méně pravděpodobné příčiny dědičné dispozice, tzv. diskordantní nálezy. Může být přehlédnuta neočekávaná, ale velice důležitá skutečnost, např. jiné vzácné dědičné syndromy.
Další možností je vytvoření komplexního panelu (pan-cancer), který zahrnuje všechny dosud známé hereditární nádorové syndromy a u každého pacienta umožňuje maximální využití diagnostického potenciálu NGS metody.
Ve spolupracujících pracovištích Všeobecné fakultní nemocnice v Praze, Masarykova onkologického ústavu (MOÚ), GENNET, Agel, Kliniky GHC, Pronatal, Fakultní nemocnice Plzeň a Fakultní nemocnice Olomouc je užíván komplexní panel CZECANCA (CZEch CAncer paNel for Clinical Application) [14,15], který umožňuje vyšetřit v současné době všechny predispoziční geny pro známé dědičné nádorové syndromy, pro vzácné autozomálně recesivní (AR) syndromy s rizikem nádorů v dětském věku, geny regulující buněčný cyklus a opravy chyb v DNA, které mohou být potenciálně důležité jak pro prevenci, tak v budoucnu především pro léčbu pacientů pomocí cílené léčby (obr. 1).
1. Seznam genů panelu CZECANCA verze 1.1. (NimbleGene EZ Choise Seq- Cap Target Enrichment). 
Hodnocena jsou sekvenační data především těch genů, které lékařský genetik určí jako možnou příčinu onemocnění v rodině. V rozsahu těchto genů se také provádí CNV analýza (analýza variability počtu kopií segmentů DNA), která umožňuje zachytit i velké přestavby genů (velké delece, inzerce). V MOÚ jsou standardně hodnoceny i mutace v genech, které nejsou v seznamu genetikem určených genů, a může tak být zachycen i neočekávaný nádorový syndrom. Tyto diskordantní výsledky jsou málo časté, nicméně mohou být důležité pro rodinu, pro testování příbuzných a následnou prevenci. Přestože někdy nelze s určitostí říci, zda je zjištěná patogenní / pravděpodobně patogenní mutace jednoznačně příčinou nádorového onemocnění u pacienta, může to ovlivnit jeho další sledování a prediktivní testování v rodině.
Výsledky panelového testování nádorů prsu v MOÚ
Genetická testování v MOÚ byla prováděna pomocí TruSight Cancer panelu (Illumina, 94 genů) a později NimbleGen SeqCap EZ (Roche) panelu (CZECANCA, 226 genů). Rozložení pozitivních výsledků u žen s nádory prsu nebo s rizikem dědičné dispozice k nádorům prsu viz graf 1. Velká část pacientek byla před rokem 2018 testována standardními vyšetřovacími metodami k testování individuálních genů (HRM, DHPLC, Sangerovo sekvenování a MLPA), tyto výsledky zde nejsou uvedeny.
Z uvedených 175 pozitivních NGS výsledků vyplývá, že 46,8 % pozitivních záchytů (82/175) tvoří mutace se známým rizikem pro nádory prsu – BRCA1 (29×), BRCA2 (26×), PALB2 (8×), ATM (5×), CHEK2 (7×), TP53 (Liův-Fraumeniho syndrom 4×), PTEN (syndrom Cowdenové 2×), STK11 (Peutzův-Jeghersův syndrom 1×), v 8 případech (4,6 %) se jedná o geny jiných nádorových syndromů – VHL (von Hippelův-Lindauův syndrom 1×), RET (MEN2 1×), SDHB (hereditární paragangliomy 1×), FH (hereditární leiomyomy a karcinomy ledvin 1×), PMS2 (Lynchův syndrom 1×), gen BRIP1 (riziko karcinomu ovarií 3×), u 85 případů (48,6 %) byl nález mutovaných recesivních genů a genů s nejasným rizikem ke vzniku nádoru prsu (např. MRE11, NHEJ1, BLM, HELQ, RECQL, MCPH, jiné mismatch repair geny a další) (graf 1).
1. Absolutní počet patogenních zárodečných mutací u pozitivně testovaných pomocí sekvenování nové generace s C50 nebo vysokým rizikem C50 (celkem 175 mutací). 
Genetické hodnocení rizika a významu pro klinickou praxi
Laboratorní zpráva z vyšetření pacienta musí obsahovat zhodnocení biologické významnosti zjištěných variant. U každého pacienta je většinou zjištěno několik variant v různých genech. Může se jednat o varianty klinicky nevýznamné, varianty s nejasným klinickým účinkem, dále varianty pravděpodobně patogenní (IARC class 4) a patogenní (IARC class 5). Varianty pravděpodobně patogenní a patogenní jsou hodnoceny lékařským genetikem, jsou určována možná klinická rizika onemocnění, je navrhován další postup prevence a možnost testování zdravých příbuzných. Ostatní nejasné varianty (IARC class 1–3) nejsou v současné době klinicky využitelné. Testování hereditárních nádorových syndromů je vždy prováděno s genetickým poradenstvím před a po testování.
Genetické poradenství by mělo obsahovat
- návrh doporučení preventivní péče dle výsledku testování a rodinné anamnézy;
- u vysoce rizikových syndromů nádorů prsu edukovat o přínosu profylaktické mastektomie (risk redukující mastektomie – RRM) [16,17];
- u vysokého rizika nádorů ovarií edukovat o vhodnosti profylaktické gynekologické operace (risk redukující salpingo-oophorektomie – RRSO s nebo bez hysterektomie) [18,19];
- u vysoce rizikových syndromů poradenství o preimplantační genetické diagnostice [20,21];
- u přenašečů AR syndromů je vhodné poradenství pro riziko AR choroby pro další generaci
- možné vyšetření partnera před plánovanou graviditou – dle frekvence v populaci, doporučeno při frekvenci vyšší než 1 : 500 [22];
- u méně častého přenašečství je vhodné nabídnout testování partnera, pokud by v rodině došlo k příbuzenskému vztahu nebo pokud oba partneři pocházejí z úzké geografické lokality; v těchto případech by bylo vhodné vyšetření partnera/partnerky na nosičství zjištěné patogenní varianty;
- kompletní testování genu, v němž byla zjištěna patogenní varianta – je vhodné v případě, že se v rodině partnera/partnerky již vyskytlo s ním asociované AR onemocnění, popř. bylo vysloveno podezření na tuto diagnózu;
- u genů vysokého rizika nádorů a možnosti recesivního syndromu – BRCA2, BRIP1, PALB2, RAD51C – je vhodné nabídnout možnost testování partnera v případě podezření na výskyt syndromu v rodině partnera dle rodinné anamnézy;
- rozhodnutí o možnosti a typu testování je vždy individuální dle genetického poradenství;
- návrh prediktivního testování zdravých příbuzných.
Doporučení pro primární a sekundární prevenci u vzácnějších genetických příčin nádorů prsu (modifikováno dle NCCN guidelines 2019, ESMO (European Society for Medical Oncology) guidelines 2016) [4,7,23–26]
Geny vysokého rizika karcinomu prsu ATM, CDH1, CHEK2, NF1, PALB2, PTEN, STK11, TP53 (kumulativní riziko nádoru prsu nad 20 %) [26] (tab. 1)
- sledování prsou dle doporučení – MRI / ultrazvukové vyšetření (UZ) od 25–29 let, MRI / mamografické vyšetření (MMG) ve věku 30–65 let po 6 měsících, od 66 let UZ/MMG po 6 měsících; event. začít o 10 let dříve, než je nejčasnější výskyt v rodině [25,26];
- u nosiček mutace v NF1 genu od 30 do 50 let MRI/UZ nebo MMG střídat po 6 měsících, od 50 let MMG 1krát ročně (vysoké riziko především do 50 let věku);
- u genů TP53, PTEN, PALB2 doporučit RRM, u dalších genů asociovaných s vysokým rizikem (ATM, CDH1, CHEK2, NF1 a STK11) zvážit RRM dle genealogie, event. dalších rizikových faktorů;
- po RRM roční kontroly prsou vhodnou zobrazovací metodou;
- uvedená doporučení platí pro heterozygoty mutací;
- sledování onkologem v rámci komplexního onkologického centra nebo na jiných specializovaných pracovištích s možností indikace MRI.
1. Doporučení preventivní péče a prediktivního testování u genů vysokého rizika pro karcinom prsu ≥ 21 %. 
RRSO – risk redukující salpingo-oophorektomie, PGD – preimplantační genetická diagnostika, AR – autozomálně recesivní, RRM – risk redukující mastektomie, RA – rodinná anamnéza, UZ – ultrazvukové vyšetření, MMG – mamografické vyšetření, MRI – magnetická rezonance, GIT – gastrointestinální soustava, GIST – gastrointestinální stromální tumor, EUS – endoskopická ultrasonografie, CNS – centrální nervová soustava Geny středního kumulativního rizika nádorů prsu BARD1, BLM, BRIP1, FANCA, FANCC, FANCM, MLH1, MSH2, MSH6, PMS2, EPCAM, MUTYH, NBN, RAD51C, RAD51D, WRN (10–20 %) [1,4,7,23,24,26,27] (tab. 2)
- UZ/MMG od 40–45 let po roce; UZ začít o 10 let dříve, než je nejčasnější výskyt v rodině;
- pojišťovny hradí pouze MMG od 45 let ve 2letých intervalech. Další doporučená vyšetření hradí dle vyhlášky jen v případě, že je odhadované riziko nádoru prsu celoživotně vyšší než 20 %. Pokud je riziko nižší, hradí si žena vyšetření jako samoplátkyně;
- rizika je nutné korigovat dle rizika rodinné anamnézy (určí genetik); mutace těchto genů mohou být součástí polygenní etiologie; pokud je kumulativní riziko nádorů prsu dle rodinné anamnézy vyšší než 20 %, je nutné doporučit sledování dle tohoto rizika;
- pokud je výsledný odhad rizika nádorů prsu ≤ 20 % kumulativního rizika, je možné preventivní sledování prsou v ambulanci praktického lékaře nebo gynekologa, není standardně doporučována MRI;
- uvedená doporučení platí pro heterozygoty;
- poradenství pro recesivní syndrom v indikovaných případech [22];
- u dalších genů pro AR syndromy a jiné závažné dědičné nádorové syndromy doporučujeme sledování pro nádory prsu dle rodinné anamnézy a dostupných publikovaných údajů.
2. Doporučení preventivní péče a prediktivního testování u genů středního rizika pro karcinom prsu ≤ 20 %. 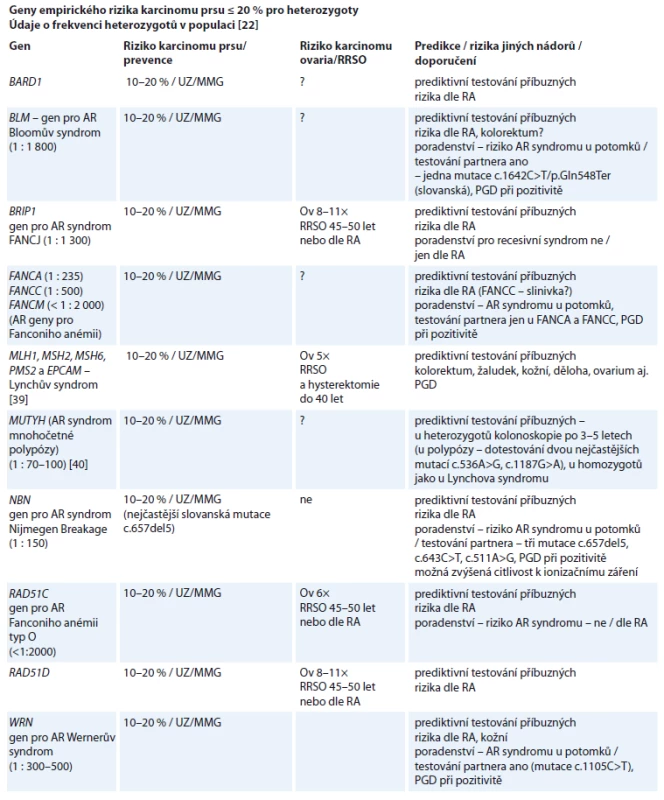
RRM – risk redukující mastektomie, RRSO – risk redukující salpingo-oophorektomie, UZ – ultrazvukové vyšetření, MMG – mamografi cké vyšetření, RA – rodinná anamnéza, AR – autozomálně recesivní, PGD – preimplantační genetická diagnostika Diskuze
Při genetickém testování pomocí NGS s použitím panelů více genů je možné mnohem efektivněji zachytit rizikovou mutaci u geneticky heterogenních dědičných nádorových onemocnění. NGS zachytí i vzácné kombinace nálezů, kdy se u pacientky vyskytují mutace jak v genu BRCA1, tak i v genu BRCA2, nebo se jedná o kombinace mutací BRCA genů s jinými geny nádorových syndromů. Tito složení heterozygoti se nacházejí vzácně, ale jejich diagnostika je důležitá pro testování příbuzných v rodině i plánování další preventivní péče.
Vyšetření může zachytit kombinace mutací v méně rizikových genech nebo v syndromech, které nejsou klinicky předpokládané.
NGS posouvá diagnostiku nádorových syndromů do mnohem senzitivnější úrovně, umožňuje genetické testování i u méně známých genů a klade tak velký důraz na genetické poradenství s vysvětlením rizik a možné preventivní péče. Biologická a klinická interpretace výsledků genetického testování je velice důležitá a měla by probíhat v součinnosti molekulárních a lékařských genetiků.
Genetické poradenství je nezbytné jak před testováním, tak také k vysvětlení výsledků a praktického dopadu testování. Doporučení dalšího preventivního sledování by mělo být součástí závěrečné genetické zprávy. Tato doporučení by měla vycházet ze známých a publikovaných empirických rizik mutací v nalezených genech, ale musí zohlednit i riziko rodinné anamnézy. U méně častých a méně rizikových genů není často dost důkazů pro přesnější určení možného nádorová rizika a je vhodné upozornit na rizika nádorů prostřednictvím onemocnění u blízkých příbuzných. Obecně je možné doporučit začátek preventivního sledování 10 let před výskytem onemocnění u příbuzného.
Práce s NGS panely a analýza výsledků se může lišit dle pracoviště, což může ovlivňovat senzitivitu testování. V MOÚ a v několika dalších centrech používáme panel s 226 geny pro všechny významné nádorové syndromy a dále s geny potenciálního nádorového rizika. Laboratoř MOÚ hodnotí jak nálezy ve vysoce rizikových genech, tak i v těch méně rizikových, v celém spektru genů dostupných na panelu. Zachycujeme tedy i nálezy v neočekávaných a méně rizikových genech. Na jiných pracovištích analyzují pouze geny, které byly indikovány lékařským genetikem.
Pro vysoce rizikové geny BRCA1 a BRCA2 již byla publikována doporučení pro preventivní péči [25,28]. Navrhujeme možná doporučení preventivní péče pro další geny, které mají vliv na riziko nádorů prsu a vaječníků. Doporučení pro jiné vzácné nádorové syndromy již byla publikována dříve.
Preventivní chirurgické zákroky, profylaktická mastektomie a profylaktická adnexektomie (event. s hysterektomií) jsou důležitou součástí primární prevence. Rozhodování o těchto operacích je pro ženu vždy velice složité. Každý případ je nutné hodnotit přísně individuálně.
Závěr
Molekulárně genetické testování se vyvíjí rychle jak v oblasti dědičných onemocnění, tak v oblasti testování tumoru a zjišťování prediktivních faktorů pro léčbu. Jak molekulární, tak lékařští genetici se učí interpretovat různorodé výsledky testování a použít je v praxi ve prospěch prevence nádorů u testovaných osob. Doporučení preventivních opatření se budou dále vyvíjet dle rozšiřování znalostí o riziku onemocnění u vzácných genů.
Podpořeno z grantového projektu MZ ČR – RVO (MOÚ, 00209805), AZV 15-27695A a AZV 16-29959A.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
doc. MUDr. Lenka Foretová, Ph.D.
Oddělení epidemiologie a genetiky nádorů
Masarykův onkologický ústav
Žlutý kopec 7
656 53 Brno
e-mail: foretova@mou.cz
Obdrženo: 17. 5. 2019
Přijato: 31. 5. 2019
Sources
1. Daly MB, Pilarski R, Berry M et al. Genetic/familial high-risk assessment: breast and ovarian version 2.2017. Natl Compr Canc Netw 2017; 15 (1): 9–20.
2. Maxwell KN, Domchek SM. Cancer treatment according to BRCA1 and BRCA2 mutations. Nat Rev Clin Oncol 2012; 9 (9): 520–528. doi: 10.1038/nrclinonc.2012.123.
3. Tung NM, Garber JE. BRCA1/2 testing: therapeutic implications for breast cancer management. Br J Cancer 2018 Jul; 119 (2): 141–152. doi: 10.1038/s41416-018-0127-5.
4. Rainville IR, Rana HQ. Next – generation sequencing for the inherited breast cancer risk: counseling through the complexity. Curr Oncol Rep 2014 : 16 (3): 371–382. doi: 10.1007/s11912-013-0371-z.
5. Nielsen SM, Eccles DM, Romero IL et al. Genetic testing and clinical management practices for variants in non-BRCA1/2 breast (and breast/ovarian) cancer susceptibility genes: an international survey by the Evidence-Based Network for the Intepretation of Germline Mutant Alleles (ENIGMA) clinical working group. [online]. Available from: https: //ascopubs.org/doi/full/10.1200/PO.18.00091.
6. Foretová L, Macháčková E, Palácová M et al. Doporučení rozšíření indikačních kriterií ke genetickému testování mutací v genech BRCA1 a BRCA2 u hereditárního syndromu nádorů prsu a ovarií. Klin Onkol 2016; 29 (Suppl 1): S9–S13. doi: 10.14735/amko2016S9.
7. NCCN Guidelines Version 3.2019. Hereditary breast and/or ovarian cancer syndrome. National Comprehensive Cancer Network. [online]. Available from: http: //www.nccn.org/professionals/physician_gls/f_guidelines.asp.
8. Modrá kniha ČOS. 23. aktualizace. Brno: Masarykův onkologický ústav 2017 : 110.
9. Shindo K, Yu Jun, Suenaga M et al. Deleterious germline mutations in patients with apparently sporadic pancreatic adenocarcinoma. J Clin Oncol 2017; 35 (30): 3382–3390. doi: 10.1200/JCO.2017.72.3502.
10. Hu CH, Hart SN, Polley EC et al. Association between inherited germline mutations in cancer predisposition genes and risk of pancreatic cancer. JAMA 2018; 319 (23): 2401–2409. doi: 10.1001/jama.2018.6228.
11. Wong-Brown MW, Meldrum CJ, Carpenter JE. Prevalence of BRCA1 and BRCA2 germline mutations in patients with triple-negative breast cancer. Breast Cancer Res Treat 2015; 150 (1): 71–80. doi: 10.1007/s10549-015-3293-7.
12. Greenup R, Buchanan A, Lorizio W et al. Prevalence of BRCA mutations among women with triple-negative breast cancer (TNBC) in a genetic counseling cohort. Ann Surg Oncol 2013; 20 (10): 3254–3258. doi: 10.1245/s10434-013-3205-1.
13. Couch FJ, Hart SN, Sharma P et al. Inherited mutations in 17 breast cancer susceptibility genes among a large triple-negative breast cancer cohort unselected for family history of breast cancer. J Clin Oncol 2015; 32 (4): 304–311. doi: 10.1200/JCO.2014.57.1414.
14. Soukupova J, Zemankova P, Lhotova K et al. Validation of CZECANCA (CZEch CAncer paNel for Clinical Application) for targeted NGS-based analysis of hereditary cancer syndromes. PLoS One 2018; 13 (4): e0195761. doi: 10.1371/journal.pone.0195761.
15. Soukupova J, Zemankova P, Kleiblova P et al. CZECANCA: CZEch CAncer paNel for clinical application – design and optimization of the targeted sequencing panel for the identification of cancer susceptibility in high-risk individuals from the Czech Republic. Klin Onkol 2016; 29 (Suppl 1): S46–S54. doi: 10.14735/amko2016S46.
16. Dražan L, Veselý J, Hýža P et al. Chirurgická prevence karcinomu prsu u pacientek s dědičným rizikem. Klin Onkol 2012; 25 (Suppl 1): S78–S83. doi: 10.14735/amko20121S78.
17. Dražan L. Profylaktická mastektomie a její indikace u rizikových žen. Klin Onkol 2006; 19 (Suppl 1): S97–S100.
18. Zikán M. Gynekologická prevence a gynekologické aspekty péče u nosiček genů BRCA1 a BRCA2. Klin Onkol 2016; 29 (Suppl 1): S22–S30. doi: 10.14735/amko2016S22.
19. Zikán M, Kalábová R. Doporučení k provedení profylaktické operace pro snížení rizika gynekologických malignit u žen s hereditárním rizikem. Klin Onkol 2009; 22 (Suppl 1): S58–S59.
20. Hüttelová R, Kleibl Z, Řezáčová J et al. Předpoklady pro preimplantační genetickou diagnostiku (PGD) u nosičů mutací v nádorových predispozičních genech. Klin Onkol 2009; 22 (Suppl 1): S69–S74.
21. Veselá K, Kocur T, Horák J et. al. Asistovaná reprodukce a preimplantační genetická diagnostika u pacientek ohrožených karcinomem prsu. Klin Onkol 2016; 29 (Suppl 1): S93–S99. doi: 10.14735/amko2016S93.
22. Koudová M, Puchmajerová A. Rizika solidních nádorů u heterozygotních přenašečů recesivních syndromů. Klin Onkol 2019; 32 (Suppl 2): 2S14–2S23. doi: 10.14735/amko2019S14.
23. Paluch-Shimon S, Gardoso F, Sessa C et al. Prevention and screening in BRCA mutation carriers and other breast/ovarian hereditary cancer syndromes: ESMO Clinical Practice Guidelines for cancer prevention and screening. Ann Oncol 2016; 27 (Suppl 5): 103–110. doi: 10.1093/annonc/mdw327.
24. Taylor A, Brady AF, Frayling IM. Consensus for genes to be included on cancer panel tests offered by UK genetics services: guidelines of th UK Cancer Genetics Group. J Med Genet 2018; 55 (6): 372–377. doi: 10.1136/jmedgenet-2017-105188.
25. Plevová P, Novotný J, Petráková K et al. Syndrom hereditárního karcinomu prsu a ovarií. Klin Onkol 2009; 22 (Suppl 1): S8–S11.
26. MAMO.CZ. [online]. Dostupné z: http: //www.mamo.cz/.
27. Claus EB, Risch N, Thompson WD. Autosomal dominant inheritance of early-onset breast cancer. Cancer 1994; 73 (3): 643–651. doi: 10.1002/1097-0142 (19940201) 73.
28. Petráková K, Palácová M, Schneiderová M et al. Syndrom hereditárního karcinomu prsu a ovarií. Klin Onkol 2016; 29 (Suppl 1): S14–S21. doi: 10.14735/amko2016 S14.
29. van Os NJ, Roeleveld N, Weemaes CM et al. Health risk for ataxia-teleangiectasia mutated heterozygotes: a systematic review, meta-analysis and evidence-based guidelines. Clin Genet 2015; 90 (2): 105–117. doi: 10.1111/cge.12710.
30. Pohlreich P, Klebl Z, Kleiblová P et al. Klinický význam analýz genů středního rizika pro hodnocení rizika vzniku karcinomu prsu a dalších nádorů v České republice. Klin Onkol 2012; 25 (Suppl 1): S59–S66. doi: 10.14735/amko20121S59.
31. Puchmajerová A, Vasovčák P, Macháčková E et al. Hereditární difuzní karcinom žaludku. Klin Onkol 2012; 25 (Suppl 1): S30–S33. doi: 10.14735/amko20121S30.
32. Uusitalo E, Rantanen M, Kallionpää RA et al. Distinctive cancer associations in patients with neurofibromatosis type I. J Clin Oncol 2016; 34 (17): 1978–1985. doi: 10.1200/JCO.2015.65.3576.
33. Petrák B, Plevová P, Novotný J et al. Neurofibromatosis von Recklinghausen. Klin Onkol 2009; 22 (Suppl 1): S38–S44.
34. Janatová M, Borecká M, Soukupová J et al. PALB2 jako další kandidátní gen pro genetické testování u pacientů s hereditárním karcinomem prsu v České republice. Klin Onkol 2016; 29 (Suppl 1): S31–S34. doi: 10.14735/amko2016S31.
35. Puchmajerová A, Vasovčák P, Křepelová A et al. Cowdenův syndrom. Klin Onkol 2009; 22 (Suppl 1): S56–S57.
36. Puchmajerová A, Vasovčák P, Křepelová A. Peutz-Jeghersův syndrom. Klin Onkol 2009; 22 (Suppl 1) S36–S37.
37. Plevová P, Krutílková V, Petráková K et al. Syndrom Li-Fraumeni. Klin Onkol 2009; 22 (Suppl 1): S20–S22.
38. Foretová L, Štěrba J, Opletal P et al. Li-Fraumeni syndrom – návrh komplexní preventivní péče o nosiče TP53 mutace s použitím celotělové magnetické rezonance. Klin Onkol 2012; 25 (Suppl 1): S49–S54. doi: 10.14735/amko20121S49.
39. Plevová P, Novotný J, Šachlová M et al. Hereditární nepolypózní kolorektální karcinom (HNPCC, Lynchův syndrom). Klin Onkol 2009; 22 (Suppl 1): S12–S15.
40. Aretz S, Genuardi M, Hes FJ et al. Clinical utility gene card for: MUTYH-associated polyposis (MPA), autosomal recessive colorecatl adenomatous polyposis, multiple colorectal adenomas, multiple adenomatous polyps (MAP) – update 2012. Eur J Hum Genet 2013; 21 (1): 1. doi: 10.1038/ejhg.2012.163.
Labels
Paediatric clinical oncology Surgery Clinical oncology
Article was published inClinical Oncology

2019 Issue Supplementum2-
All articles in this issue
- Recommendations for Preventive Care for Women with Rare Genetic Cause of Breast and Ovarian Cancer
- Risks of Solid Tumors in Heterozygous Carriers of Recessive Syndromes
- Karcinom prsu u nosiček mutací v genu BRCA1/2 – léčíme ho jinak? Zaměřeno na systémovou terapii u mutací v genu BRCA1/2
- Effectiveness of Neoadjuvant Therapy with Platinum-Based Agents for Patients with BRCA1 and BRCA2 Germline Mutations – A Retrospective Analysis of Breast Cancer Patients Treated at MMCI Brno
- Germline CHEK2 Gene Mutations in Hereditary Breast Cancer Predisposition – Mutation Types and their Biological and Clinical Relevance
- Contribution of Massive Parallel Sequencing to Diagnosis of Hereditary Ovarian Cancer in the Czech Republic
- Genetic Causes of Rare Pediatric Ovarian Tumors
- Gastrointestinal Polyposes and Lynch Syndrome – a Pathologist’s Perspective
- An Update on Inherited Colon Cancer and Gastrointestinal Polyposis
- BAP1 Syndrome – Predisposition to Malignant Mesothelioma, Skin and Uveal Melanoma, Renal and Other Cancers
- DICER1 Syndrome
- GAPPS – Gastric Adenocarcinoma and Proximal Polyposis of the Stomach Syndrome in 8 Families Tested at Masaryk Memorial Cancer Institute – Prevention and Prophylactic Gastrectomies
- Twenty Years of BRCA1 and BRCA2 Molecular Analysis at MMCI – Current Developments for the Classification of Variants
- Clinical Oncology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Germline CHEK2 Gene Mutations in Hereditary Breast Cancer Predisposition – Mutation Types and their Biological and Clinical Relevance
- Risks of Solid Tumors in Heterozygous Carriers of Recessive Syndromes
- Recommendations for Preventive Care for Women with Rare Genetic Cause of Breast and Ovarian Cancer
- GAPPS – Gastric Adenocarcinoma and Proximal Polyposis of the Stomach Syndrome in 8 Families Tested at Masaryk Memorial Cancer Institute – Prevention and Prophylactic Gastrectomies
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

