-
Medical journals
- Career
Co vše skrývá krevní obraz
Authors: M. Harazím 1,3; J. Chvojka 2,3
Authors‘ workplace: Jednotka intenzivní péče, Interní gastroenterologická klinika Fakultní nemocnice Brno 1; Jednotka intenzivní péče, I. interní klinika Fakultní nemocnice Plzeň 2; Lékařská fakulta v Plzni Univerzity Karlovy v Praze 3
Published in: Anest. intenziv. Med., 32, 2021, č. 2, s. 109-110
Category: Short Communication
Úvod
V posledních 10 letech bylo identifikováno více než 170 markerů sepse [1], ať už s funkcí diagnostickou, prognostickou či k monitoraci efektu terapeutických intervencí. Výzkumné týmy směřují čím dále více do hlubin pacientova genomu, intenzivně se zabývají proteomikou. Přitom už dnes máme na dosah velmi užitečné, levné a jednoduché markery z rutinních vyšetření, které mohou stratifikovat riziko nemocných již v době příchodu do nemocnice a které velmi často zůstávají opomíjeny. Takovou schopnost mají některé ukazatele vyplývající z diferenciálního rozpočtu bílé krevní řady. V tomto sdělení se budeme snažit krátce přiblížit 3 nejvíce probádané – poměr neutrofilů a lymfocytů (NLR – neutrophil/lymphocyte ratio), poměr monocytů k lymfocytům (MLR – monocyte‑to lymphocyte ratio) a poměr destiček k lymfocytům (PLR – platelet‑to‑neutrophil ratio).
NLR
Poměr neutrofilů a lymfocytů je již relativně dobře zmapovaným markerem napříč všemi obory akutní medicíny. Pravděpodobně odráží míru endogenního stresu mediovanou především hladinou endogenních katecholaminu, cytokinů a kortizolu. V rámci fyziologické odpovědi na stresový inzult (infekční i neinfekční) dochází k relativně rychlému (< 6 h po inzultu [2]) vzestupu hladiny neutrofilů a současně poklesu lymfocytární řady jako odrazu aktivace buněčné imunity. Jedná se tedy o marker nespecifický, přesto velmi hodnotný ve stratifikaci rizika dalšího průběhu stonání či efektu zavedených léčebných opatření. V případě úvodní evaluace septického nemocného dosahuje výpovědní hodnoty mortalitního rizika minimálně srovnatelné s hladinou laktátu, zároveň překonává zavedené ukazatele inflamace – CRP i prokalcitonin [3]. Jeho užitečnost byla prokázána i v evaluaci peroperačního rizika, diagnostice bakteremie či stratifikace rizika akutní pankreatitidy, kde rovněž překonává etablované skórovací systémy [4]. Svou prognostickou úlohu plní např. i u plicní embolizace [5] či při triage COVID+ nemocných [6], u kterých je vysoká NLR hodnota jasně spojena s nepříznivým průběhem a trajektorií spojenou s časnou potřebou umělé plicní ventilace. Rovněž je možné pomocí NLR sledovat úspěch terapeutických intervencí a jeho pokles koreluje s efektivitou naší léčby. Zajímavou možností je i využití NLR jako parametru pro fenotypizaci našich nemocných v klinických studiích.
Potenciálně problematické a zároveň diagnosticky velmi cenné je stanovení NLR u nemocného s adrenální insuficiencí. V tomto případě je NLR nezvýšené, což v případě významnější oběhové deteriorace a event. i eozinofilie je jasnou nápovědou ke stanovení hladiny kortizolu. Falešně vyšší hodnoty NLR detekujeme po podání exogenního kortikoidu.
Jasné cut‑off hodnoty NLR ještě nejsou zcela přesně ustáleny. Dle současných poznatků odpovídají přibližně uvedené grafice (obr. 1) [7].
Image 1. Referenční hodnoty NLR s návrhem obecné interpretace hladin stresu korelující s klinickým výstupem (adaptováno z https://emcrit.org/ pulmcrit/nlr/) 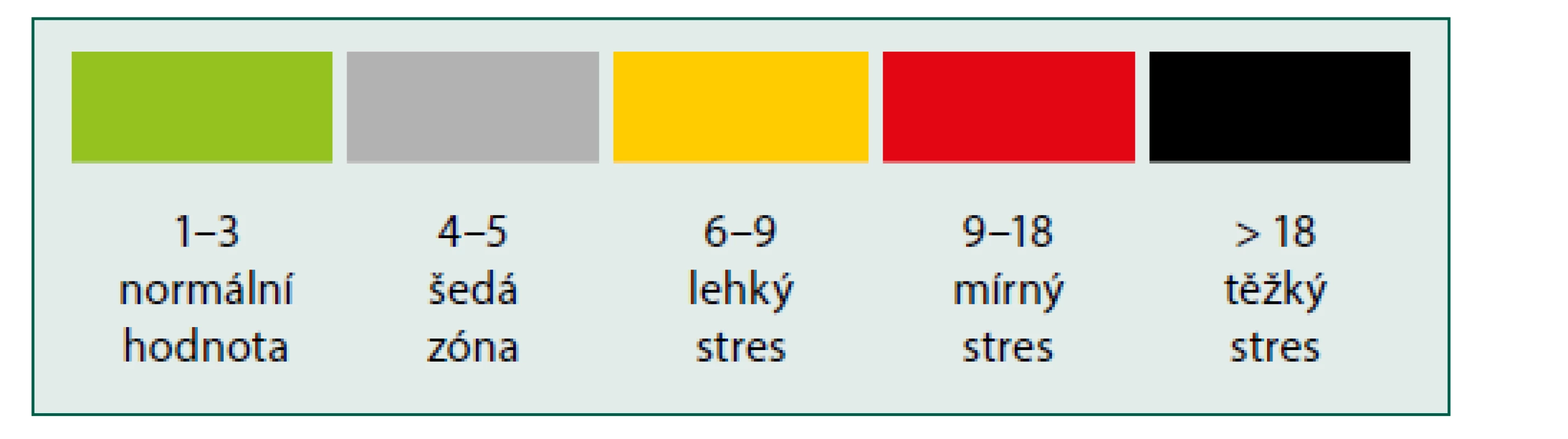
MLR, PLR
Na rozdíl od NLR nejsou poměry monocytů k lymfocytům či destiček k lymfocytům zaštítěny takovým množstvím klinických studií a jejich klinická role nebyla dosud plně ustanovena. Jako slibný marker byl PLR popsán v diagnostice kolorektálního karcinomu [8], v monitorování aktivity choroby u nemocných se SLE [9], prognóze nemalobuněčného karcinomu plic [10] či akutní končetinové ischemie [11].
MLR má svou diagnostickou hodnotu v časné detekci virových nákaz nejen u infekcí SARS‑Cov - 2 [12], kde byl v poslední době opakovaně evaluován, jako prognostický marker schopný stratifikovat nemocné s nepříznivým průběhem však opakovaně selhává [13].
Závěr
Diferenciální rozpočet bílé krevní řady, který je rutinní součástí vyšetření našich pacientů, v sobě ukrývá řadu dalších užitečných parametrů. Ač žádný z nich nenaplňuje definici ideálního biomarkeru, svou jednodu - chostí a rychlou stanovitelností představují velmi užitečné pomocníky nejen v diagnostice, ale i léčbě řady akutních stavů či v perioperační péči. Zejména NLR umožňuje velmi rychle stratifikovat mortalitní riziko a event. potřebu pobytu na intenzivním lůžku nejen u septických nemocných. Určitě by neměl uniknout naší pozornosti a zcela jistě má potenciál se stát rutinní součástí diagnosticko‑terapeutického procesu nejen v prostředí intenzivní péče.
K zapamatování
Pokud vyhodnocujete diferenciální krevní obraz bílé řady, zajímejte se i o odvozené parametry (především poměr neutrofilů a lymfocytů – NLR).
NLR je nespecifickým markerem stresu organismu a aktivace buněčné imunitní odpovědi.
NLR umožňuje stratifikaci rizika nemocných dříve než jiné ukazatele.
PROHLÁŠENÍ AUTORŮ: Prohlášení o původnosti: Práce je původní a nebyla publikována ani není zaslána k recenznímu řízení do jiného média. Střet zájmů: Autoři prohlašují, že nemají střet zájmů v souvislosti s tématem práce. Podíl autorů: Všichni autoři rukopis četli, souhlasí s jeho zněním a zasláním do redakce časopisu Anesteziologie a intenzivní medicína. MH text rukopisu, JCH korekce. Financování: Podpořeno MZ ČR – RVO (FNBr, 65269705). Podpořeno Programem rozvoje vědních oborů Univerzity Karlovy (Progres – projekt Q39) a Národním programem udržitelnosti I (NPU I) č. LO1503 poskytovaným Ministerstvem školství, mládeže a tělovýchovy.
KORESPONDENČNÍ ADRESA AUTORA:
MUDr. Martin Harazim
Článek přijat redakcí: 8. 11. 2020;
Článek přijat k tisku: 10. 3. 2021;
Sources
1. Pierrakos C, Velissaris D, Bisdorff M, Marshall JC, Vincent J‑L. Biomarkers of sepsis: time for a reappraisal. Critical Care. 2020; 24(1): 1–15.
2. Zahorec R. Ratio of neutrophil to lymphocyte counts--rapid and simple parameter of systemic inflammation and stress in critically ill. Bratisl Lek Listy. 2001; 102(1): 5–14.
3. Ljungström L, Pernestig A‑K, Jacobsson G, Andersson R, Usener B, Tilevik D. Diagnostic accuracy of procalcitonin, neutrophil ‑ lymphocyte count ratio, C‑reactive protein, and lactate in patients with suspected bacterial sepsis. PloS one. 2017; 12(7): e0181704.
4. Jeon TJ, Park JY. Clinical significance of the neutrophil ‑ lymphocyte ratio as an early predictive marker for adverse outcomes in patients with acute pancreatitis. World journal of gastroenterology. 2017; 23(21): 3883.
5. Karataş MB, İpek G, Onuk T, Güngör B, Durmuş G, Çanga Y, et al. Assessment of prognostic value of neutrophil to lymphocyte ratio and platelet to lymphocyte ratio in patients with pulmonary embolism. Acta Cardiologica Sinica. 2016; 32(3): 313.
6. Bastug A, Bodur H, Erdogan S, Gokcinar D, Kazancioglu S, Kosovali BD, et al. Clinical and laboratory features of COVID-19: Predictors of severe prognosis. International immunopharmacology. 2020; 88 : 106950.
7. Farkas J. PulmCrit: Neutrophil‑Lymphocyte Ratio (NLR): Free upgrade to your WBC 2019. Dostupné z: https://emcrit.org/pulmcrit/nlr/.
8. Zhang J, Zhang H‑Y, Li J, Shao X‑Y, Zhang C‑X. The elevated NLR, PLR and PLT may predict the prognosis of patients with colorectal cancer: a systematic review and meta‑analysis. Oncotarget. 2017; 8(40): 68837.
9. Wu Y, Chen Y, Yang X, Chen L, Yang Y. Neutrophil‑to‑lymphocyte ratio (NLR) and platelet‑to‑lymphocyte ratio (PLR) were associated with disease activity in patients with systemic lupus erythematosus. International immunopharmacology. 2016; 36 : 94–99.
10. Phan TT, Ho TT, Nguyen HT, Tran TB, Nguyen ST. The prognostic impact of neutrophil to lymphocyte ratio in advanced non‑small cell lung cancer patients treated with EGFR TKI. Int J Gen Med. 2018; 11 : 423–430.
11. Gary T, Pichler M, Belaj K, Hafner F, Gerger A, Froehlich H, et al. Platelet‑to ‑ lymphocyte ratio: a novel marker for critical limb ischemia in peripheral arterial occlusive disease patients. PloS one. 2013; 8(7): e67688.
12. Merekoulias G, Alexopoulos EC, Belezos T, Panagiotopoulou E, Jelastopulu DM. Lymphocyte to monocyte ratio as a screening tool for influenza. PLoS Curr. 2010; 2: Rrn1154.
13. Peng J, Qi D, Yuan G, Deng X, Mei Y, Feng L, et al. Diagnostic value of peripheral hematologic markers for coronavirus disease 2019 (COVID-19): A multicenter, cross‑sectional study. J Clin Lab Anal. 2020: e23475.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care Medicine
Article was published inAnaesthesiology and Intensive Care Medicine

2021 Issue 2-
All articles in this issue
- Premiéra akreditovaného kurzu Simulace kritických stavů proběhla v Brně
- Evaluation of the implementation of medical simulations into postgraduate training before completing anesthesiology and intensive care residency program
-
Diabetic neuropathy:
a risk factor for severe COVID-19? - Hemodynamic changes in prone position – a non‑invasive physiological study
-
One hundred and ninety years since discovery of chloroform –
history of inhalational anaesthetics. Part 2 - Our article after ten years: Intrathecal midazolam as supplementary analgesia for chronic lumbar pain – 15 years’experience
- Systematic review of cognitive impairment and brain insult after mechanical ventilation
- Blocks of cutaneous nerves and fascias layout of the thigh
-
Bartonella endocarditis as a cause of acute heart failure.
Importance of routine echocardiographic examination in acute respiratory failure in intensive care units - Co vše skrývá krevní obraz
- Perioperační diabetes insipidus
- Konsenzuální stanovisko: Univerzální definice a klasifikace srdečního selhání
- Léčba pacientů s onemocněním COVID-19
- Timing of surgery following SARS‑CoV- 2 infection: an international prospective cohort study.
- K článku: Odmítnutí převzetí pacienta z přednemocniční péče cílovým poskytovatelem akutní lůžkové péče
- Odpověď
-
Vyjádření k některým mediálním ohlasům na Stanovisko ČSARIM 13/2020
Rozhodování u pacientů v intenzivní péči v situaci nedostatku vzácných zdrojů - Odpověď
- Zajímavosti, tipy a triky, informace z jiných oborů
- Neinvazivní a invazivní monitorace hemodynamiky na jednotce intenzivní péče
- Point of care ultrazvuk u kritických stavů
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Timing of surgery following SARS‑CoV- 2 infection: an international prospective cohort study.
- Blocks of cutaneous nerves and fascias layout of the thigh
- Neinvazivní a invazivní monitorace hemodynamiky na jednotce intenzivní péče
- Hemodynamic changes in prone position – a non‑invasive physiological study
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

