-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Raritní případ obrovského adenomu příštítného tělíska
Rare case of a giant parathyroid adenoma
Currently, primary hyperparathyroidism is the third most common endocrine disorder worldwide. In the last years, though, the numbers of patients with this diagnosis have been clearly increasing. Females are affected more often, and the age of patients is usually over 50 years. The diagnosis is guided by clinical symptoms of the patient and by biochemical and imaging methods results. [1] When parathyroid adenoma is identified as the source of primary hyperparathyroidism, the necessary extent of resection is performed. The present case involved a rapid diagnostic process necessary to stabilize the patient, together with localization of the adenoma for the indicated surgery. Ultrasound-guided exploration found a surprisingly large tumour of the parathyroid gland causing the acute clinical condition with symptoms suggestive of primary hyperparathyroidism with discrete mechanical compression of the upper mediastinum.
Key words:
critical diagnosis of hyperparathyroidism − acute-active parathyroid adenoma − extirpation of a huge parathyroid tumour – normalization of the clinical condition
Autoři: M. Linhartová 1; L. Mitáš 1; K. Starý 2
Působiště autorů: Chirurgická klinika LF Masarykovy univerzity a FN Brno přednosta: prof. MUDr. Z. Kala, CSc. 1; Endokrinologická ambulance Interní a gastroenterologické kliniky LF Masarykovy univerzity a FN Brno přednosta: prof. MUDr. A. Hep, CSc. 2
Vyšlo v časopise: Rozhl. Chir., 2016, roč. 95, č. 12, s. 453-456.
Kategorie: Kazuistika
Souhrn
Primární hyperparatyreóza je v současnosti celosvětově třetím nejčastějším endokrinním onemocněním. V posledních letech nemocných evidovaných pro tuto diagnózu ovšem zřetelně přibývá. Mnohem častěji postihuje ženy a věk pacientů je obvykle přes 50 let. K diagnostice nás vedou klinické příznaky pacienta, stejně jako výsledky biochemických a zobrazovacích metod [1]. Zjistí-li endokrinolog adenom příštítných tělísek jako zdroj primární hyperparatyreózy, chirurg provede v potřebném rozsahu resekci. V prezentovaném případě se jednalo o provedení rychlé diagnostiky, nutnou kompenzaci pacienta do stabilního stavu s lokalizací adenomu k indikované operaci. Při ultrazvukem navigované exploraci jsme zjistili překvapivě velký nádor příštítného tělíska, který působil akutní klinický stav pacienta s příznaky svědčícími pro primární hyperparatyreózu s diskrétním mechanickým útlakem horního mediastina.
Klíčová slova:
akutní diagnostika hyperparatyreózy − akutní aktivní adenom příštítných tělísek − exstirpace obrovského tumoru příštítného tělíska − normalizace klinického stavuÚvod
Spolu s paraneoplastickým syndromem je nejčastější příčinou hyperkalcémie primární hyperparatyreóza (až 90 % nemocných s náhodně zjištěnou hyperkalcémií). Do poloviny sedmdesátých let minulého století byla považována za relativně vzácné onemocnění s výrazným postižením kostí a ledvin. Po zavedení rutinního stanovení hladiny vápníku se incidence zvýšila na více než 100 případů na 100 000 obyvatel a rok. Je častější u žen a její výskyt narůstá s věkem. Incidence v naší populaci se odhaduje na jeden případ na 1000 hospitalizací za rok [1,2].
Typickými klinickými projevy onemocnění jsou osteoporóza, postižení ledvin s nefrolitiázou až nefrokalcinózou, chondrokalcinóza kloubů, postižení gastrointestinálního traktu v podobě vředů a pankreatitidy, kardiovaskulárního aparátu a vyšší výskyt hypertenze, neuromuskulární projevy, mentální a psychické změny, ovlivnění hematopoézy, zvýšené riziko malignit. V dnešní době je ale až 80 % případů asymptomatických.
Incidence hyperparatyreózy stoupá a i díky stále běžnějšímu používání screeningových metod se počet rozpoznaných onemocnění výrazně zvyšuje [1]. Pacienti se rekrutují nejčastěji z urologických, ortopedických, gastroenterologických a denzitometrických ambulancí. Je častější záchyt pacientů v rámci preventivních prohlídek s hyperkalcémií bez klinických příznaků. Diagnostika je dostupnější a cílenější. Zřetelně se zlepšují terapeutické možnosti.
Chirurgický zákrok stále zůstává jediným racionálním řešením hyperparatyreózy, pokud je zdrojem adenom, hyperplazie či karcinom příštítného tělíska. Pro operatéra je samozřejmě ideální pacient s lokalizovaným adenomem. Ale v určitých případech je lokalizace nádoru obtížná, i když se pamatuje na predilekční místa uložení při embryonálním vývoji. Příčinou nemusí být jen jeho atypické uložení nebo to, že neakumuluje radionuklid, ale i nezvyklá velikost, která nás může zmást při hodnocení výsledků lokalizačních diagnostických metod [3]. Obvykle je zvětšení tělíska kolem 10x15x5 mm. Ale může se objevit i případ, kdy je tělísko obrovské a při svém růstu expanduje cestou nejmenšího odporu do zadních částí za tracheu a mnohdy i do zadního mediastina a velikostí si nezadá s objemnějšími tumory mezihrudí. Ve světové literatuře se pak uvádějí publikované kazuistiky obřích tělísek, které korelují s japonskou studií poukazující na souvislosti růstu příštítných nádorů s jaderným zářením [4]. Faktem pro nás zůstává, že i na taková velká tělíska je nutno pamatovat už při jejich diagnostice. Uvádím zde případ našeho pacienta, který měl minimální projevy příštítné patologie, ale až peroperační nález odhalil obrovský adenom příštítného tělíska.
Kazuistika
Pacient (muž 1967) byl přivezen 29. 10. 2009 na akutní příjem ze spádového nefrologického střediska s hyperkalcémií 3,58 mmol/l, vstupní hodnotou parathormonu 46,9 pmol/l, se známkami renální insuficience, přiměřené tělesné konstituce, spavý, unavený a mírně dezorientovaný. Nemocného hospitalizovali na interním pracovišti, kde byla provedena akutní hemodialýza a následně diagnostika pro podezření na primární hyperparatyreózu způsobenou hyperaktivním příštítným adenomem. Na ultrazvuku endokrinolog potvrdil uzlovou strumu levého laloku štítnice bez jednoznačného potvrzení hypoechogenity, která by odpovídala příštítnému adenomu. Zároveň byla provedena tenkojehlová biopsie z uzlu v levém laloku. Ta prokázala v cytologii nález příštítné tkáně. Po zhodnocení všech provedených diagnostických vyšetření bylo vysloveno podezření na intraparenchymově uložené tělísko. Osmý den od přijetí byl akutně aplikován radionuklid pertechnátu sodného s kumulací aktivity pod dolním pólem levého i pravého laloku. Na snímcích SPECT CT (Obr. 1) bylo vysloveno podezření na aktivitu za pravým sternoklavikulárním skloubením. Tedy nález nejednoznačný v lokalizaci, avšak v symptomech a laboratorních nálezech zcela jasný z vysoce aktivního paratyroidálního adenomu. Klinicky se pacient jevil metabolicky dekompenzován s tachykardií, spavý, apatický s nutností opakované akutní hemodialýzy. Ve shodě interně-endokrinologického, anesteziologického a chirurgického týmu byla indikována levostranná hemityroidektomie a explorace příštítných tělísek s exstirpací zvětšeného. Uběhlo šestnáct dní od přijetí, kdy bylo nutno pacienta stabilizovat a snížit hladiny kalcémie pomocí opakovaných hemodialýz, podáváním kalcimimetik a diuretik, a byly provedeny nutné diagnostické a lokalizační procedury.
Obr. 1. SPECT CT Tc MIBI Fig. 1: SPECT CT TcMIBI 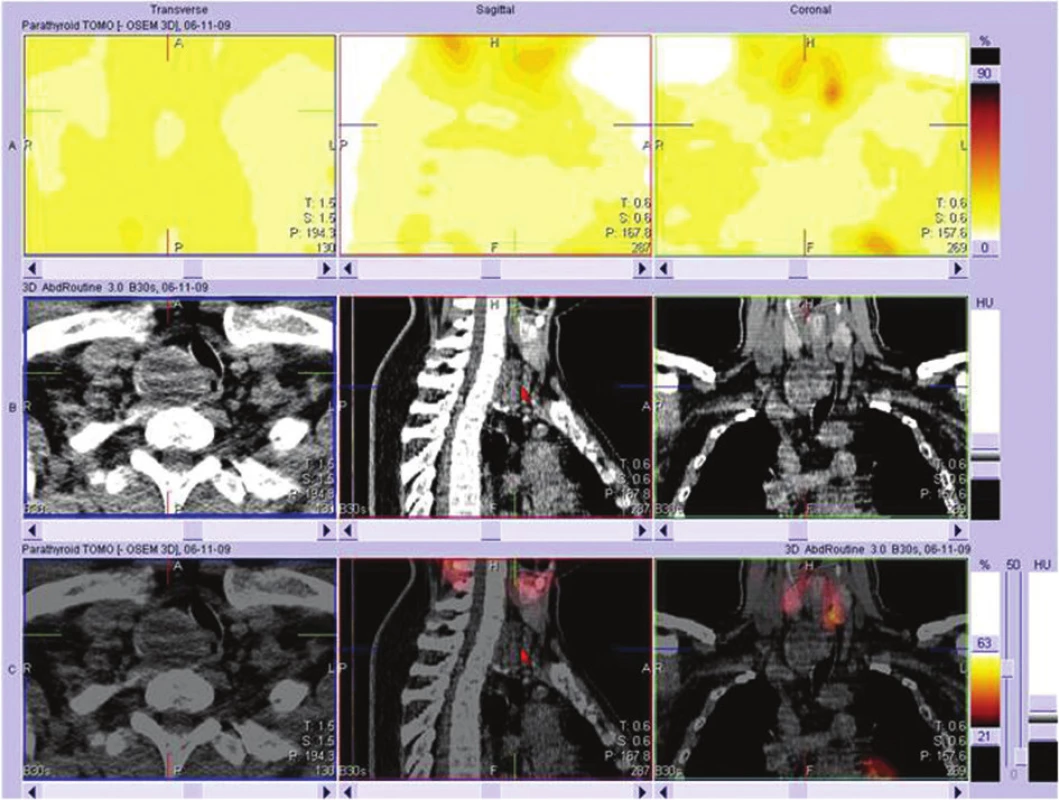
K operaci jsme přistoupili po maximálním možném zkompenzování vnitřního prostředí. V první fázi byl odhalen peroperačním ultrazvukem v levém laloku uzel v dolním pólu cca 12x7 mm, v souladu s výsledkem diagnostického ultrazvuku předoperačního. Vpravo však nebyly prokázány žádné patologické struktury bezprostředně pod žlázou, ale v hloubce směrem distálním se objevila hypoechogenní struktura kulovitá, překrytá distálně klavikulárním úhlem, tedy zasahující až do horního mediastina. Uvnitř byla tekutina se sedimentujícím obsahem tvořící i hladinku s dorzálním echem. Nález jsme korelovali ještě s předoperačním akutně provedeným SPECT CT nálezem (Obr. 2) a vyslovili jsme podezření na objemný tumor horního mediastina. Provedli jsme levostrannou lobektomii uzlově změněného laloku štítnice, kde nebyla jednoznačná příštítná struktura. Se zavedenou nasogastrickou silnou sondou, kvůli identifikaci jícnu, jsme pokračovali v exploraci paratyroidální tkáně. Bezprostředně při pravém laloku byl nález bez patologie stran příštítných tělísek. Vzhledem k suspekci na objemný nádor jsme zrevidovali dostupné mediastinum a ozřejmili fixovaný cystický tumor vyplňující přední horní část jdoucí pak dorzálně až k páteři, velikosti 70x50x40 mm (Obr. 3). Abychom mohli kompletně nádor vybavit, bylo nutné provést jeho punkci a zredukovat tak velikost nádoru (Obr. 4). Po exstirpaci a otevření velké cysty se nádor zmenšil na 54x42x25 mm (Obr. 5) a i tak zůstává jedním z největších popsaných příštítných adenomů ve srovnání se světovými záznamy [5,6].
Obr. 2. SPECT Scan Fig. 2: SPECT Scan 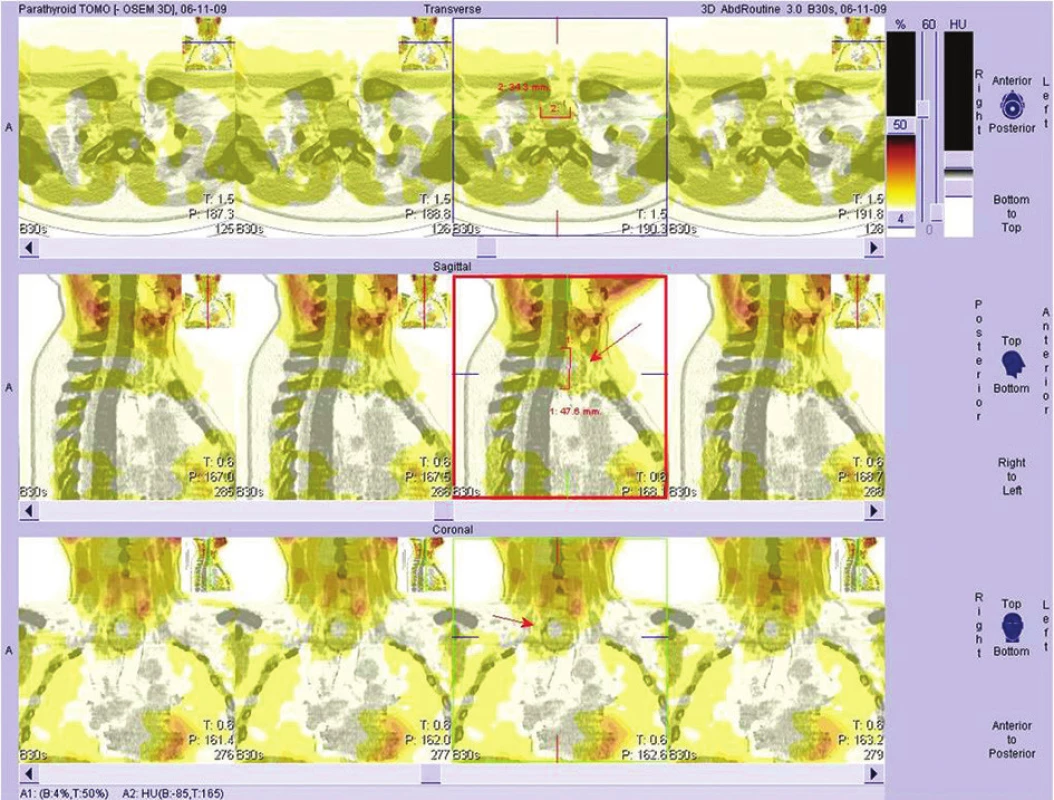
Obr. 3. Příštítný nádor Fig. 3: Parathyroid Tumour 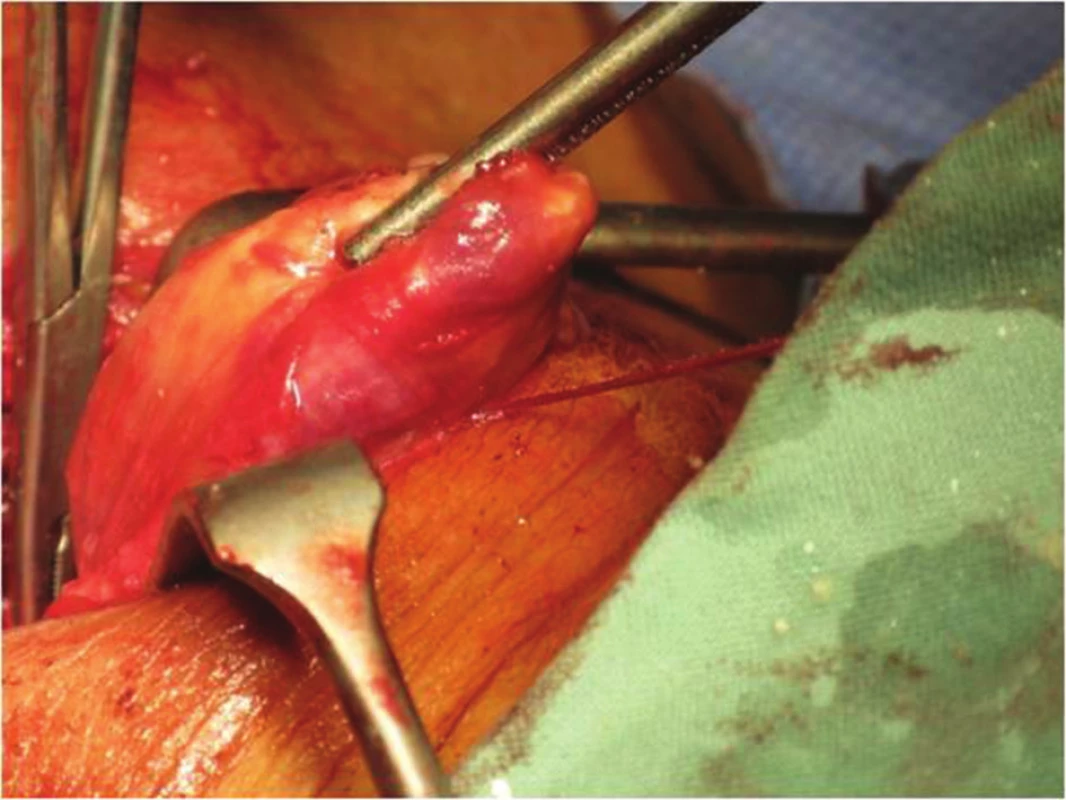
Obr. 4. Preparát příštítného adenomu Fig. 4: Preparation of the parathyroid tumour 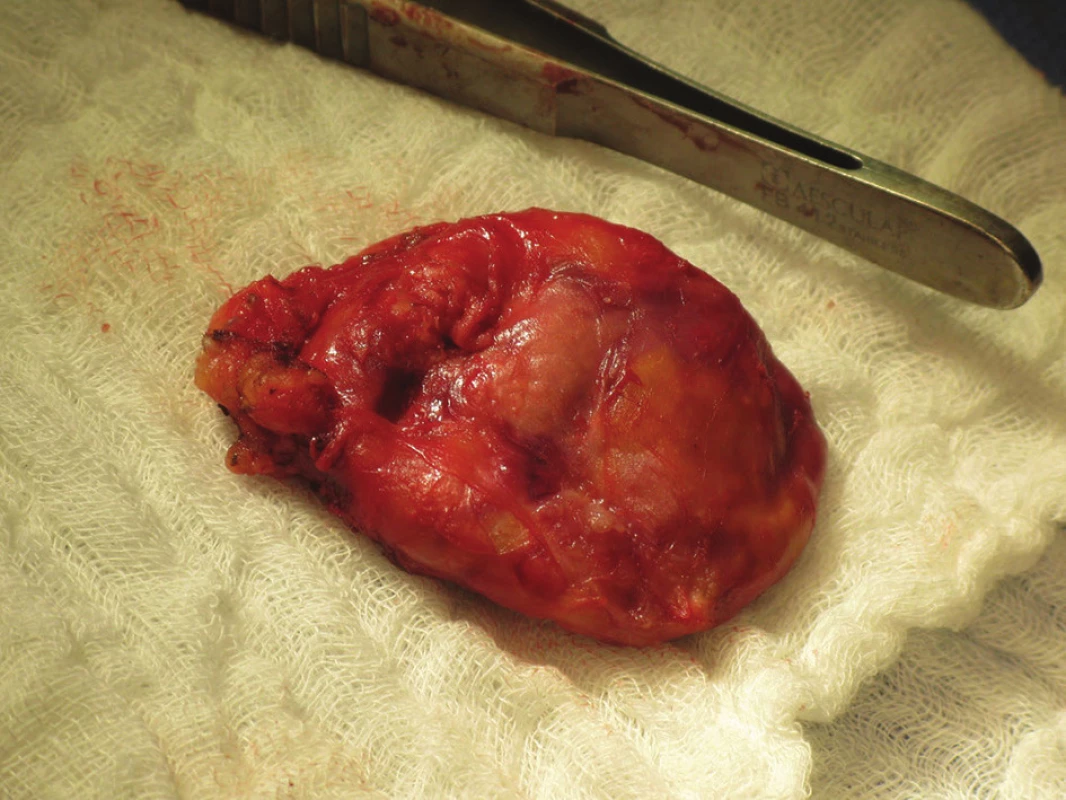
Obr. 5. Rozstřižený preparát příštítného adenomu Fig. 5: Cut preparation of the parathyroid adenoma 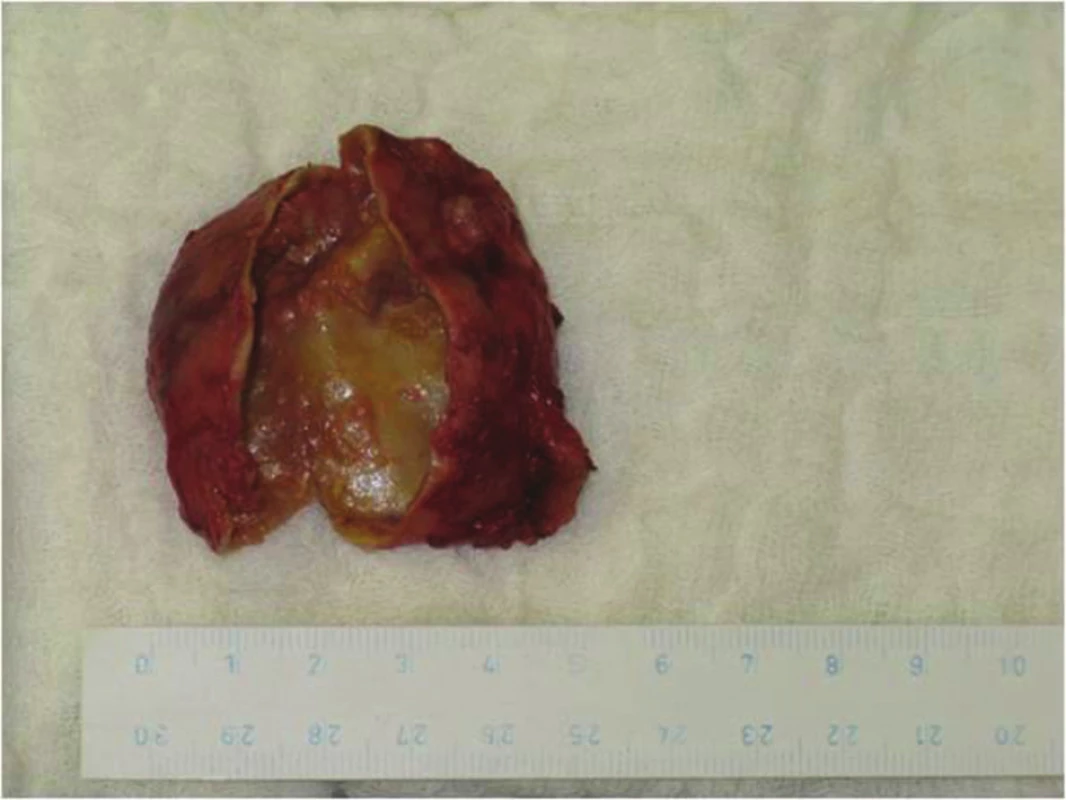
Peroperační odběr parathormonu v definovaném čase 10 minut po odstranění nádoru vykázal okamžitý pokles z předoperačních 2,99 mmol/l na 2,62 mmol/l i s podílem předoperační akutní hemodialýzy. Pooperačně byl pacient sledován na jednotce intenzivní péče se standardním průběhem, vertikalizace a rekonvalescence. Byl propuštěn 5. pooperační den s normalizovanou hyperkalcémií a fosfatémií, bez projevů ve smyslu křečí či parestezií v časném pooperačním období. Pacient se zhojil per primam ad intentionem a dochází na pravidelné kontroly endokrinologického a kostního statusu bez patologického nálezu a v dobré kondici (Obr. 6).
Obr. 6. Pacient 5. pooperační den Fig. 6: Patient on day 5 from surgery 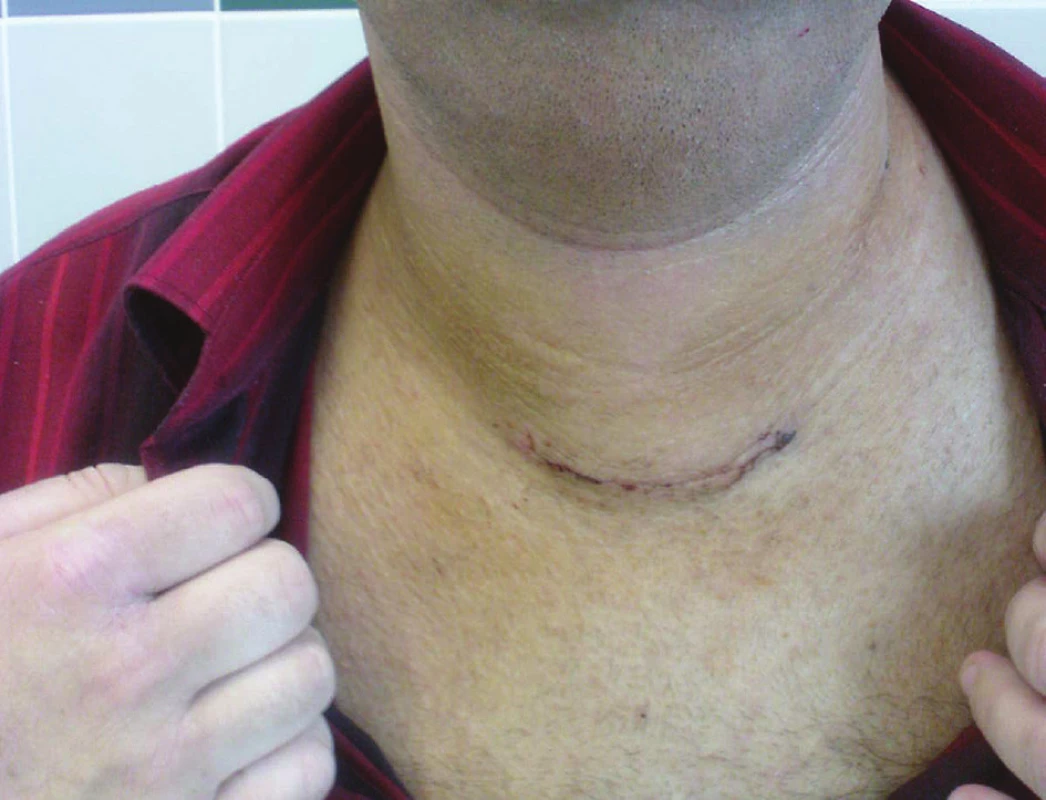
Diskuze
Příštítné adenomy tvoří většinu případů primární hyperparatyreózy, která má zvyšující se incidenci, zřejmě i díky včasnému záchytu a zlepšení diagnostiky. Zřídkakdy dosáhnou obrovských rozměrů a stanou se pak celosvětově raritními. Protože se však většinou jedná o menší nádory kolem 15−20 mm v největším rozměru, mohou se stát ty „obří“ diagnostickým oříškem snadno přehlédnutelným. Standardně se provádí předoperační lokalizace pomocí sestaMIBI skenování nebo ultrasonograficky včetně laboratorního screeningu a v případě nejistoty punkcí pod ultrazvukem a biochemickým vyšetřením punktátu na přítomnost parathormonu v podezřelém ložisku. Zkušenosti z pracovišť, která se příštítnou patologií zabývají, jsou takové, že i při výše uvedené pečlivé předoperační diagnostice je mnohdy nutné provést operaci s explorací všech příštítných tělísek, abychom vyloučili možnost vícečetného postižení paratyroidních žláz, nebo je nalezen větší nádor, než je předpokládaný v rámci předoperační diagnostiky [7]. Charakteristické příznaky nás vedou k diagnóze primární hyperparatyreózy s jasnou indikací resekce patologických příštítných tělísek. Ostatní diagnostické metody, jako jsou ultrazvuk, scintigrafie, nám pomáhají specifikovat místo léze a jejich peroperační použití přispívají k zajištění úspěchu operace [7,8,9,10].
V tomto případě nikdo neočekával velikost nádoru, který kromě akutní paratyroidní krize vyvolal také do jisté míry nenápadné mechanické potíže. Peroperační ultrazvuk nám umožnil identifikovat umístění nádoru a mohli jsme cíleně provést jeho exstirpaci, která byla radikálním řešením primární hyperparatyreózy u zmíněného pacienta.
Výsledky
Okamžitá normalizace hladin vápníku a parathormonu bezprostředně po exstirpaci, hypokalcémie pooperační <1,9 mmol/l byla kompenzována intravenózním podáním infuzí s vápníkem, při perorálním příjmu pak přechod na tabletovou efervescentní formu kalcia a podávání vitaminu D v podobě Tachystinu do stabilizace hladiny vápníku. Pacient byl po operaci lucidní, soustředěný, bez poruch fonace, bez respiračních obtíží, v dobré kondici propuštěn do domácího a dispenzárního sledování. Histologie prokázala příštítný adenom s cystickou a kalcifikující složkou bez patologické mitotické aktivity. Lalok štítné žlázy bylyse známkami nodózní strumy bez malignity. Doposud je pacient sledován a bez potíží.
Závěr
Se zlepšením diagnostiky se dostává stále více pacientů s příštítnou patologií k chirurgickému řešení. Nejsou výjimkou nálezy, které mají nejen atypickou lokalizaci, ale i velikost, byť ve vzácnějším počtu, a mohou svádět k nejasným indikačním závěrům.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Marcela Linhartová, Ph.D.
Milénova 12
638 00 Brno 38
e-mail: linhamar@seznam.cz
Zdroje
1. Šiprová H, Souček M, Šipr K. Nové pohledy na primární hyperparatyreózu v internistické praxi. Interni Med 2016;18 : 134–6.
2. Broulík P. Hyperparatyreóza −doporučené postupy pro praktické lékaře. JEP IGA 2001;5390−3 : 2.
3. Salehian MT, Namdari O, Mohammadi SS, et al. Primary hyperparathyroidism due to a giant parathyroid adenoma: A case report. Int J Endocrinol Metab 2009;2 : 101−5.
4. Takeichi N, Nishida T, Fujikura T, et al. Two cases of large functioning parathyroid adenomas in atomic bomb survivors. Gan No Rinsho 1983;29 : 851−4.
5. Kammori M, Fukami T, Ogawa T, et al. Giant mediastinal cystic parathyroid adenoma. The Journal of Clinical Endocrinology & Metabolism 2006;91 : 1635−6.
6. Thrower S, Denley A, Chen M, et al. Giant parathyroid adenoma extending into the mediastinum; a case report. Endocrine Abstracts 2013;DOI:10.1530/endoabs.31 : 78.
7. Adámek S, Naňka O. Primární hyperparathyreóza: Diagnostika a terapie. Praha, Galen 2006.
8. Berri RN, Lloyd LR. Detection of parathyroid adenoma in patients with primary hyperparathyroidism: The use of office-based ultrasound in preoperative localization. The American Journal of Surgery 2006;191 : 311−4.
9. Toft AD. Surgery for primary hyperparathyroidism sooner rather than later. Lancet 2000;355 : 1478−9.
10. Libánský P, Broulik P, Křížová H, et al. Význam předoperačních a peroperačních lokalizačních vyšetření u primární hyperparatyreózy.DMEV II/2006;85−9.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2016 Číslo 12- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Stillova choroba: vzácné a závažné systémové onemocnění
- Neodolpasse je bezpečný přípravek v krátkodobé léčbě bolesti
-
Všechny články tohoto čísla
- Jak dál se vzděláváním ve všeobecné chirurgii
- 10 let sleeve gastrectomy – tubulizace žaludku v České republice z hlediska operačního výkonu
- Princípy chirurgie IV
- Transfer nádorových buněk mezi pacientem a laboratorním zvířetem jako základní metodický přístup ke studiu kancerogeneze a identifikace biomarkerů
- Proximální gastrektomie u selektovaných pacientů s adenokarcinomem gastroezofageální junkce, bezprostřední a dlouhodobé výsledky operační terapie
- Dekompresivní kraniektomie
- Kvalita života u pacientů s Crohnovou chorobou po střevní resekci – první výsledky
- Purtscher-like retinopatia ako komplikácia akútnej pankreatitídy
- Raritní případ obrovského adenomu příštítného tělíska
- Castlemanova choroba - chirurgická léčba, kazuistiky
-
Zpráva z 10. mezinárodního kongresu malignit peritoneálního povrchu ve Washingtonu DC.,
17.–19. listopadu 2016 - Současné požadavky na trénink robotické chirurgie − zpráva z robotického kurzu
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Raritní případ obrovského adenomu příštítného tělíska
- 10 let sleeve gastrectomy – tubulizace žaludku v České republice z hlediska operačního výkonu
- Purtscher-like retinopatia ako komplikácia akútnej pankreatitídy
- Proximální gastrektomie u selektovaných pacientů s adenokarcinomem gastroezofageální junkce, bezprostřední a dlouhodobé výsledky operační terapie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



