-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
„Liver first approach“ u synchronních metastáz kolorektálního karcinomu: Předběžné výsledky nerandomizované studie
“Liver fist approach“ in the management of synchronous liver metastases from colorectal cancer: Preliminary non-randomized study results
Introduction:
Liver metastases are diagnosed in 60% of patients with colorectal cancer, both at the time of diagnosis or later in the course of their management. Surgical treatment is the sole potentially curable method with 5–year overall survival of approximately 50%. However, only less than 20% of patients underwent liver resection. A joint effort of medical oncologists and surgeons is to increase the numbers of resected patients. The “liver first approach” (LFA) is one of approaches aimed at increasing resecability. The authors present their preliminary results using this method.Methods:
102 patients were included in the multicentre study supported by the grant IGA NT 13660 − Evaluation of quality of multimodal treatment for patients with colorectal cancer liver metastases – conducted at the Central Military Hospital between September 2012 and January 2015. We used LFA in 12 patients (12%). Patients were indicated for liver resection based on good response to neoadjuvant systemic therapy. Multiple bilobar liver involvement (>4 metastases) was present in 11 cases and one large solitary metastasis in the right liver lobe in one case. The primary tumor was located in the rectum in 9 patients, in the rectosigmoid in 3 patients; 3 patients had a colostomy. Others showed no signs of bowel obstruction.Results:
We have performed R0 resections in 11 cases, and two-stage hepatectomy with portal vein embolisation was indicated 3 times (in one case we did not finish the second stage due to quick progression after PVE). We performed major resections 7 times, along with sever extraanatomic resections, incl. 11 RFA (6 times in combination with major resections). Perioperative mortality was 0%, morbidity 33% (Dindo-Clavien >2). Ten patients underwent adjuvant chemotherapy, in 7 cases including radiotherapy of the small pelvis due to a local advanced primary tumor. Resection of the primary tumor was done in 7 patients (58%). Two patients died recently because of disease progression (17%); progression was observed in 6 patients (50%).Conclusion:
We deem the LFA suitable especially for patients with metastatic rectal tumors where adjuvant systemic therapy can be combined with radiotherapy. The timing of the resection of the primary tumor still remains a question: it is necessary to rule out potential recurrence of liver metastases, which affected more than 50% of the patients. The benefit of LFA must be confimed by randomised studies.Key words:
colorectal cancer − liver metastases − liver first approach
Autoři: J. Pudil 1; S. Batko 2; K. Menclová 1; M. Bláha 3; M. Ryska 1
Působiště autorů: Chirurgická klinika 2. LF Univerzity Karlovy a ÚVN, Praha přednosta: prof. MUDr. M. Ryska, CSc. 1; Onkologická klinika 2. LF Univerzity Karlovy a FN Motol, Praha přednosta: doc. MUDr. J. Prausová, PhD., MBA 2; Institut biostatistiky a analýz, Masarykovy univerzity, Brno ředitel: doc. RNDr. L. Dušek, Ph. D. 3
Vyšlo v časopise: Rozhl. Chir., 2015, roč. 94, č. 12, s. 522-525.
Kategorie: Původní práce
Souhrn
Úvod:
U 60 % nemocných s kolorektálním karcinomem jsou diagnostikovány jaterní metastázy (JMKRK), ať už v době stanovení diagnózy, nebo v průběhu léčby. Chirurgická léčba je jedinou potenciálně kurabilní metodou s pětiletým přežíváním dosahujícím cca 50 %. Jaterní resekci však podstoupí méně než 20 % pacientů s JMKRK. Společnou snahou onkologů a chirurgů je navýšit počet resekovaných pacientů. Jedním z postupů, jak navýšit resekabilitu JMKRK, je „liver first approach“ (LFA). Autoři prezentují vlastní předběžné výsledky této metody.Metody:
Do multicentrického grantu IGA MZ NT 13660 – Hodnocení kvality multimodální péče u nemocných s jaterními metastázami kolorektálního karcinomu – bylo od září 2012 do ledna 2015 zařazeno v ÚVN 102 pacientů. LFA jsme použili u 12 pacientů (12 %). Po příznivé léčebné odpovědi neoadjuvantní systémové léčby jsme pacienty indikovali k resekci jater. U 11 pacientů se jednalo o mnohočetné (>4 meta) bilobární postižení. V jednom případě se jednalo o objemnou solitární metastázu pravého jaterního laloku. Primární tumor byl u 9 nemocných v rektu, u 3 v oblasti rektosigmatu, 3 pacienti měli derivační kolostomii, ostatní byli bez poruchy pasáže.Výsledky:
U 11 pacientů jsme provedli R0 resekci jaterních metastáz, 3x jsme indikovali dvoufázovou hepatektomii s portální embolizací (PVE), 1x jsme pro progresi po PVE ustoupili od 2. fáze). Velkou resekci jsme provedli 7x, neanatomickou resekci včetně RFA 11x (6x v kombinaci s velkou resekcí). Perioperační mortalita byla nulová, morbidita 33 % (Dindo-Clavien >2). 10 pacientů absolvovalo adjuvantní chemoterapii, 7 z nich včetně radioterapie malé pánve pro lokálně pokročilý tumor rekta. U 7 pacientů (58 %) jsme doplnili resekci primárního tumoru. V současné době zemřeli na progresi onemocnění 2 pacienti (17 %), progresi onemocnění jsme zaznamenali u 6 pacientů (50 %).Závěr:
LFA považujeme za vhodný především u pacientů s generalizovaným tumorem rekta, kdy lze po resekci jater adjuvantní systémovou léčbu kombinovat s radioterapií malé pánve. Otázkou zůstává načasování operace primárního tumoru, kdy je nutné vyloučit recidivu jaterních metastáz, která se objevuje u více než 50 % pacientů. Profit LFA musí být prokázán randomizovanými studiemi.Klíčová slova:
kolorektální karcinom − jaterní metastázy − liver first approachÚvod
Kolorektální karcinom (CRC) je ve světě třetí nejčastější nádor a jeho celosvětová incidence je rozdílná v závislosti na vyspělosti země [1]. Česká republika zaujímá v incidenci CRC první místo [2]. Více než u 60 % nemocných s CRC jsou diagnostikovány JMKRK. V polovině případů již v době stanovení diagnózy nebo v průběhu léčby – nejčastěji do dvou let [3]. Pacienti se synchronními metastázami dosahují horších výsledků v přežívání. Chirurgická léčba je jedinou potenciálně kurabilní metodou s pětiletým přežíváním dosahujícím cca 50 % [4].
Tradičním postupem je odstranění primárního tumoru v první době a po následné systémové léčbě u větší části nemocných resekce jaterních metastáz. Nevýhodou tohoto postupu je časová prodleva od diagnózy JMKRK k jejich resekci. Původně resekovatelný nález se může stát nálezem neresekovatelným. Navíc u generalizovaného CRC je důvodem úmrtí daleko častěji progrese metastatického onemocnění než komplikace spojené s primárním tumorem [5].
Simultánní resekce primárního tumoru a jaterních metastáz může být zatížena vyšší perioperační mortalitou, především v případě resekcí aborální části trávicího traktu spojených s velkou jaterní resekcí [6]. V poslední dekádě se objevuje postup se záměrem navýšení resekability JMKRK – „liver first approach“. Autoři prezentují vlastní zkušenosti s tímto postupem.
Metody
Do multicentrického grantu NT 13660 – Hodnocení kvality multimodální péče u nemocných s jaterními metastázami kolorektálního karcinomu – bylo od září 2012 do ledna 2015 zařazeno v ÚVN 102 nemocných. Liver first approach (LFA) jsme využili u 12 pacientů (12 %). Jednalo se o 7 mužů a 5 žen ve věku 35–74 let (medián 62 let, průměr 56,7 roku). Primární tumor byl v 9 případech v rektu, 3x na rektosigmatu. 3 pacienti měli derivační kolostomii, ostatní byli bez poruchy pasáže. U 11 pacientů se jednalo o mnohočetné (>4 meta) bilobární postižení. V jednom případě se jednalo o objemnou solitární metastázu pravého jaterního laloku. Multidisciplinárním týmem byl stanoven léčebný postup, všichni pacienti byli zařazeni do skupiny primárně inoperabilních/potenciálně operabilních pacientů. U všech pacientů jsme zahájili systémovou léčbu. Po příznivé léčebné odpovědi (stabilizace nálezu, parciální léčebná odpověď) jsme pacienty indikovali k resekci jater.
Výsledky
U 11 pacientů jsme provedli R0 resekci jaterních metastáz, 3x jsme indikovali dvoufázovou hepatektomii s portální venózní embolizací (PVE) – 1x jsme pro progresi po PVE ustoupili od 2. fáze dvoudobé jaterní resekce. Velkou resekci jsme provedli 7x, neanatomickou resekci včetně RFA 11x (6x v kombinaci s velkou resekcí). Perioperační mortalita byla nulová, morbidita 33 % (Clavien-Dindo >2).
10 pacientů absolvovalo adjuvantní chemoterapii, 7 z nich včetně radioterapie malé pánve pro lokálně pokročilý tumor rekta. U 7 pacientů (58 %) jsme doplnili resekci primárního tumoru.
V současné době zemřeli na progresi onemocnění 2 pacienti (17 %), progresi onemocnění jsme zaznamenali u 6 pacientů (50 %). Ileus při ponechaném primárním tumoru vyžadující operační řešení jsme zaznamenali u pacientky s rychlou progresí po první fázi dvoudobé jaterní resekce. Přehled pacientů je uveden v následující tabulce (Tab 1).
Tab. 1. Přehled pacientů Tab. 1. Patients overview 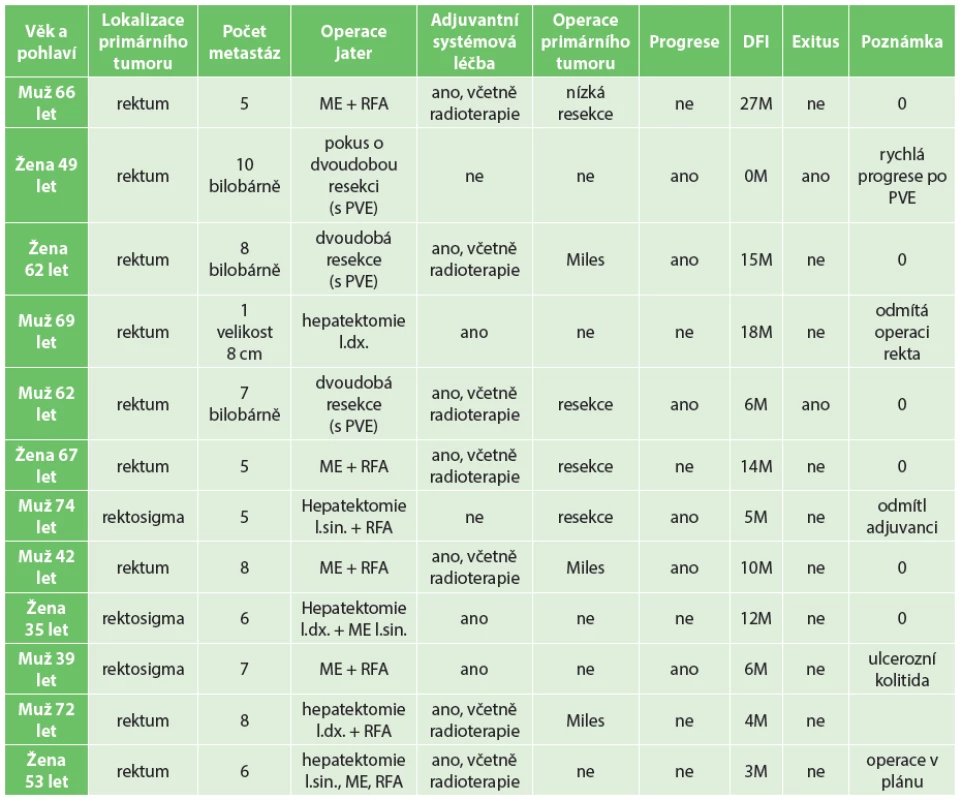
Vysvětlivky: ME − metastasektomie; RFA − radiofrekvenční ablace; PVE − portální venózní embolizace; DFI − disease free interval v měsících Diskuze
U mnoha pacientů s pokročilými synchronními JMKRK dochází k progresi během léčby primárního tumoru znemožňující resekci jaterních metastáz.
Prognózu pacienta ovlivňuje daleko více generalizace než primární tumor.
V roce 2006 publikoval Mentha et al. [5] prospektivní studii o 20 pacientech se synchronními JMKRK. Po iniciační fázi chemoterapie 2–6 cyklů FOLFIRI
(5 – fluorouracil, kyselina listová, irinotekan) pacienti podstoupili resekci jater a po následné fázi adjuvantní chemoterapie, ev. doplněné o radioterapii, i resekci jater. Daný algoritmus dokončili u 16 pacientů (80 %) s 3letým přežíváním 71 %.
Od tohoto sdělení lze v databázi PUBMED nalézt více než 400 citací týkajících se tzv. reverzní terapie – LFA [7]. Z těchto citací lze však nalézt pouze 4 kohortové studie, které popisují LFA a data s celkovým přežíváním [8]. Randomizované studie chybějí. Ač mají studie obdobný design i indikační kritéria, výsledky jsou velmi odlišné [9] (Tab. 2).
Tab. 2. Přehled a výsledky publikovaných studií Tab. 2. Overview and results of published studies 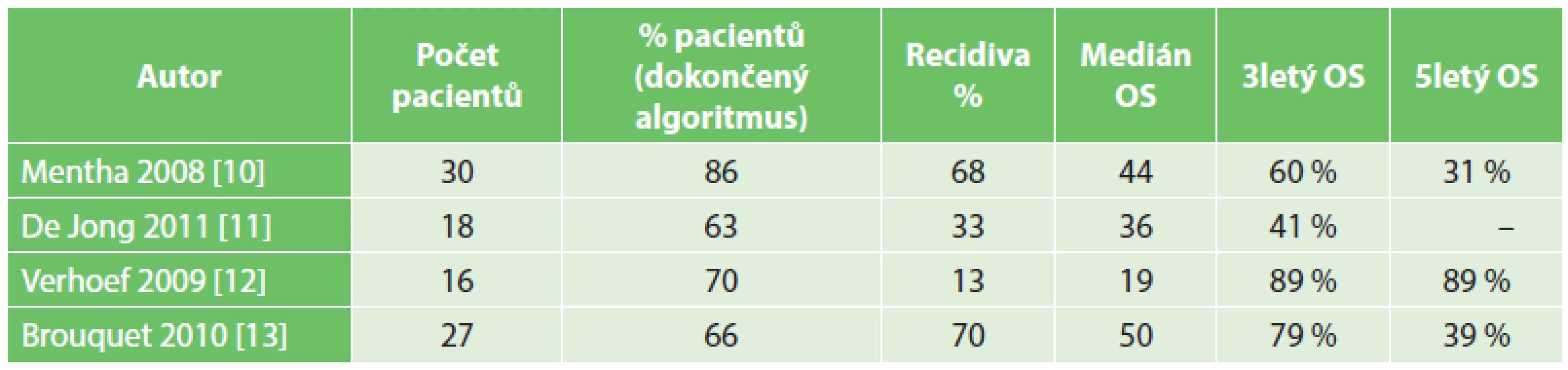
Vysvětlivky: OS − overall survival v měsících/procentech Ve všech případech se jedná o pokročilé metastatické onemocnění. Nicméně pojem „Advanced Synchronous Colorectal Liver metastases“ není jednoznačně definován. Většinou se jedná o vícečetné metastatické postižení jater včetně postižení bilobárního [10]. U tumorů rekta by dle některých autorů měl být LFA zvažován vždy [11], zejména u pacientů s lokálně pokročilým tumorem (T3–T4) středního a dolního rekta s uzlinovým postižením [12]. Tito pacienti mohou profitovat z radioterapie spojené s adjuvancí po resekci jater. Vzhledem k pokročilosti onemocnění v době diagnózy je ve více než 90 % indikována před resekcí jater indukční systémová léčba (cílená léčba s chemoterapií v počtu 3–6 cyklů) [13]. Celý tento algoritmus se podaří dokončit ve více než 50 %. Morbidita i mortalita operačních výkonů je srovnatelná s klasickým postupem [14]. Timing a stanovení postupu terapeutických intervencí u synchronních JMKRK nejsou stanoveny a rozhodování mezi „bowel – first“, simultánním výkonem, LFA či třeba pouze systémovou terapií bez chirurgické intervence [15] může být kontroverzní [16, 17] a je nutné v každém případě zvažovat individualitu daného konkrétního pacienta. Stejně tak není uspokojivě vyřešena otázka, kdy a v některých případech zda resekovat primární tumor [18], zejména je-li indikována Milesova operace. Recidiva JMKRK přesahuje 50 % a po resekcích pro bilobární postižení je více než pravděpodobná [19].
Srovnáme-li výsledky u našeho malého souboru pacientů s výše uvedenými autory, můžeme dospět k několika předběžným závěrům. Perioperační mortalitu a morbiditu máme obdobnou. Celkové přežívání je u našeho souboru vzhledem k nízkému počtu pacientů a krátkému follow-up obtížné hodnotit. Nicméně orientační výsledky 1letého a 3letého přežívání dosahují cca 90 %, respektive 75 %. U zmiňovaných studií je 3leté přežívání udávané v rozmezí 41–89 %. Délka follow-up u těchto studií je taktéž malá (18–25 měsíců) nebo není uvedena. I v četnosti progrese onemocnění se naše hodnoty drží ve středu širokého rozmezí publikovaných výsledků (50 % vs. 13–70 %). Celý algoritmus dokončujeme u menší skupiny pacientů (58 % vs. 66–86 %). Domníváme se, že je to dané naší zdrženlivostí při indikaci k resekci primárního tumoru. 90 % našich pacientů mělo více než 4 metastázy, proto i přes proběhlou adjuvanci musíme očekávat časnou recidivu. Nechceme tak za cenu předčasné operace primárního tumoru (zejména dolního rekta) snížit kvalitu života našich pacientů bez léčebného profitu.
Závěr
Léčba pacientů s JMKRK nabízí širokou variabilitu postupu. Snažíme se preferovat léčbu šitou na míru (personalizovaná léčba). LFA hodnotíme jako metodu bezpečnou, se srovnatelnou perioperační morbiditou a mortalitou jako u standardního postupu. Trend u asymptomatických primárních tumorů rekta a rektosigmatu je primárně systémová léčba s navazujícím resekčním výkonem na játrech. LFA považujeme za vhodný především u pacientů s generalizovaným a lokálně pokročilým tumorem rekta, kdy lze po resekci jater adjuvanci kombinovat s radioterapií malé pánve. V těchto případech považujeme LFA na našem pracovišti za metodu volby. Otázkou zůstává načasování operace primárního tumoru, kdy je nutné vyloučit recidivu jaterních metastáz, která se objevuje u více než 50 % pacientů. Úzká spolupráce mezi chirurgy erudovanými v chirurgii jater a klinickými onkology v multidisciplinárních týmech je podmínkou navýšení resekability u pacientů s JMKRK. Vliv LFA na celkové přežívání a disease free interval ve srovnání s klasickým postupem musí být prokázán randomizovanými studiemi, které zatím chybějí.
Podpořeno IGA MZ ČR NT 13 660 a MO 1012.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Jiří Pudil
Chirurgická klinika 2. LF UK a ÚVN, Praha
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: jiri.pudil@uvn.cz
Zdroje
1. Parkin DM, Bray F, Ferlay J, et al. Global cancer statistics, 2002. CA Cancer J Clin 2005;55 : 74–108.
2. Strnad R, Ryska M, Bělina F, et al. Predikce léčebné odpovědi na adjuvantní lokoregionální chemoterapii po resekci jater pro metastázy kolorektálního karcinomu – předběžné výsledky. Rozhl Chir 2006;85 : 124−8.
3. Žaloudík J, Coufal O, Kocáková I, et al. Patofyziologie jaterních metastáz kolorektálního karcinomu a důsledky pro terapii. Bull HPB 2001;9 : 27−8.
4. Třeška V. Technika jaterních resekcí – současné možnosti. Rozhl Chir 2007;86 : 335–6.
5. Mentha G, Majno PE, Andres A, et al. Neoadjuvant chemotherapy and resection of advanced synchronous liver metastases before treatment of the colorectal primary. Br J Surg 2006;93 : 872–8.
6. Reddy SK, Pawlik TM, Zorzi D, et al. Simultaneous resections of colorectal cancer and synchronous liver metastases: a multi-institutional analysis. Ann Surg Oncol 2007;14 : 3481–91.
7. Jegatheeswaran S, Mason JM, Hancock HC, et al. The liver-first approach to the management of colorectal cancer with synchronous hepatic metastases: a systematic review. JAMA Surg 2013;148 : 385–91.
8. Lam VW, Laurence JM, Pang T, et al. A systematic review of a liver-first approach in patients with colorectal cancer and synchronous colorectal liver metastases. HPB (Oxford) 2014;16 : 101−8.
9. De Rosa A, Gomez D, Brooks A, et al. „Liver-first“ approach for synchronous colorectal liver metastases: is this a justifiable approach? J Hepatobiliary Pancreat Sci 2013;20 : 263−70.
10. Mentha G, Roth AD, Terraz S, et al. The ‘Liver first’ approach in the treatment of colorectal cancer with synchronous liver metastases. Dig Surg 2008;25 : 430–5.
11. De Jong MC, van Dam RM, Maas M, et al. The liver-first approach for synchronous colorectal liver metastasis: a 5-year single-centre experience. HPB 2011;13 : 745–52.
12. Verhoef C, van der Pool AEM, Nuyttens JJ, et al. The liver-first approach for patients with locally advanced rectal cancer and synchronous liver metastases. Dis Colon Rectum 2009;52 : 23–30.
13. Brouquet A, Mortenson MM, Vauthey JN, et al. Surgical strategies for synchronous colorectal liver metastases in 156 consecutive patients: classic, combined or reverse strategy? J Am Coll Surg 2010;210 : 934–41.
14. de Rosa A, Gomez D, Hossaini S, et al. Stage IV colorectal cancer: outcomes following the liver-first approach. J Surg Oncol 2013;108 : 444−9.
15. McCahill LE, Yothers G, Sharif S, et al. Primary mFOLFOX6 plus bevacizumab without resection of the primary tumor for patients presenting with surgically unresectable metastatic colon cancer and an intact asymptomatic colon cancer: definitive analysis of NSABP trial C-10. 1. J Clin Oncol 2012;30 : 3223–8.
16. Zitt M. Bowel first? Simultaneous resection? Liver first? Treatment options in patients with colorectal cancer and resectable synchronous liver metastases. Mag Eur Med Oncol 2011;4 : 79–81.
17. Damjanov N, Weiss J, Haller DG. Resection of the primary colorectal cancer is not necessary in nonobstructed patients with metastatic disease. Oncologist 2009;14 : 963–9.
18. Aloia TA, Fahy BN. A decision analysis model predicts the optimal treatment pathway for patients with colorectal cancer and resectable synchronous liver metastases. Clin Colorectal Cancer 2008;7 : 197–201.
19. Wicherts DA, Miller R, de Haas RJ, et al. Long-term results of two-stage hepatectomy for irresectable colorectal cancer liver metastases. Ann Surg 2008;248 : 994−1005.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2015 Číslo 12- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Desetileté jubileum Chirurgické kliniky 2. LF UK a ÚVN, Praha
- Maligní nádory duodena
- Ireverzibilní elektroporatizace v léčbě lokálně pokročilého karcinomu pankreatu
- Chirurgie hiátové kýly a refluxní choroby jícnu, Nissen, nebo Toupet?
- Třetí vydání monografie o štítné žláze
- Biliární leak po jaterních resekcích: retrospektivní analýza vlastního souboru
- Oznámení
- „Liver first approach“ u synchronních metastáz kolorektálního karcinomu: Předběžné výsledky nerandomizované studie
- Da Vinci asistovaná léčba karcinomu rekta – průběžné výsledky nerandomizované studie
- Urgentní chirurgické řešení volvulu žaludku při „upside-down stomach syndrome“
- Za profesorem Larsem Påhlmanem
- Raritní situace při ošetřování polytraumatizovaných pacientů – kazuistická sdělení
- Komentář
- XIX. Národní kongres ČSOT 2015
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chirurgie hiátové kýly a refluxní choroby jícnu, Nissen, nebo Toupet?
- Urgentní chirurgické řešení volvulu žaludku při „upside-down stomach syndrome“
- Maligní nádory duodena
- Biliární leak po jaterních resekcích: retrospektivní analýza vlastního souboru
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



