-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Léčba gama nožem u algických syndromů v inervační oblasti nervus glossopharyngeus
Gamma Knife Treatment of Pain Syndromes of the Glossopharyngeal Area
Patients and Methods:
We used Gamma Knife (dose of 80 Gy) to irradiate inferior glossopharyngeal ganglion in 12 patients. Six patients had typical glossopharyngeal neuralgia (GFN), 3 had a combination of GFN and neuralgia in the 3rd branch of the trigeminal nerve (GFN_TN) and 3 had secondary pain in glossopharyngeal area (F : M = 9 : 3; mean age 61.5 years, SD ± 9.7; follow-up 6–120 months, median 76.5). Pain relief was assessed using Barrow Neurological Institute (BNI) scores and side effects by neurological examination.Results:
We achieved successful pain relief (BNI I–III) in eight patients of the nine GFN and GFN_TN patients (88.8%). Complete pain relief (BNI I and II) was observed in six patients (75%) and treatment failed in one patient. Three patients with secondary pain had no pain relief. Recurrent pain in glossopharyngeal area occurred in two (25%) patients. “False” relapses in the untreated area of the 3rd branch of the trigeminal nerve manifested in GFN_TN. Second irradiation of the inferior ganglion in GFN patients (two with recurrence and one with unsatisfactory response) and radiation of the trigeminal nerve in GFN_TN patients (two patients with “false” relapses) led to complete pain relief (BNI I and II ). In total, first and second irradiation was successful in all nine patients with GFN and GFN_TN.Conclusion:
Gamma knife is an additional treatment option in patients with GFN with a good chance for relief and with minimal side-effects.Key words:
gamma knife – radiosurgery – glossopharyngeal neuralgia – trigeminal neuralgia
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři: D. Urgošík; R. Liščák
Působiště autorů: Oddělení stereotaktické a radiační neurochirurgie, Nemocnice Na Homolce, Praha
Vyšlo v časopise: Cesk Slov Neurol N 2016; 79/112(3): 331-335
Kategorie: Krátké sdělení
doi: https://doi.org/10.14735/amcsnn2016331Souhrn
Soubor a metoda:
U 12 nemocných (šest nemocných s klasickou neuralgií n. glossopharyngicus (GFN), tři nemocní s kombinací GFN a neuralgií ve 3. větvi trigeminu (GFN_TN), tři nemocní se sekundární bolestí v oblasti n. glossopharyngeus (n. IX; F : M = 9 : 3, průměrný věk 61,5 let, SD ± 9,7; doba sledování 6 – 120 měsíců (medián 76,5)) jsme ozářili ganglion inferior n. IX gama nožem dávkou 80 Gy. Úlevu od bolesti jsme hodnotili pomocí Barrow Neurological Institut (BNI) skóre a vedlejší účinky neurologickým vyšetřením.Výsledky:
Z devíti nemocných s GFN a GFN_TN jsme dosáhli dostatečné úlevy (BNI I – III) u osmi nemocných (88,8 %). Kompletní úleva (BNI I a II) se dostavila u šesti z nich (75 %) a u jedné nemocné léčba selhala. Tři nemocní se sekundární bolestí neměli žádnou úlevu. Recidiva bolesti v oblasti n. IX se objevila u dvou (25 %) nemocných. U GFN_TN pacientů došlo k „nepravé“ recidivě v neléčené oblasti 3. větve trigeminu. Druhé záření v oblasti ganglion inferior n. IX u GFN pacientů (dva s recidivou a jedna s neuspokojivou odezvou) a záření v oblasti trigeminu u GFN_TN nemocných (dva nemocní s „nepravou“ recidivou) vedlo u všech ke kompletní úlevě (BNI I a II). Celkem jsme pomocí prvního a druhého záření byli úspěšní u všech devíti nemocných s GFN a GFN_TN. U sekundární bolesti tato léčba selhala. U dva nemocných se objevil vedlejší efekt léčby v podobě hyperpatie a hypestezie na patrovém oblouku.Závěr:
Záření gama nožem je další z možností léčby nemocných s GFN s dobrou šancí na úlevu s minimálními vedlejšími příznaky terapie.Klíčová slova:
gama nůž – radiochirurgie – neuralgie nervus glossopharyngeus – neuralgie trojklaného nervuÚvod
Nejčastějším zdrojem obličejové, resp. hlavové bolesti je klasická neuralgie trojklaného nervu (TN), která však není jediným algickým syndromem lokalizovaným v této oblasti. Dalším je klasická neuralgie nervus glossopharyngeus (GFN). Bolest má jednostranný epizodický šlehavý charakter podobný iritacím u TN, je lokalizována při kořeni jazyka, na zevní stěně hltanu, v oblasti tonzil, může se šířit i do nosohltanu. Šíření bolesti do všech vyjmenovaných lokalit není podmínkou a může se vyskytovat jen v jedné z nich. Spouštěcím mechanizmem bývá polykací akt, zívání, žvýkání [1] nebo dotek v tzv. trigger zóně (TZ). TZ se vyskytuje ve výše vyjmenovaných oblastech, ale může být i v zevním zvukovodu. V písemnictví [2] jsou popisovány také synkopy a bradykardie. Někdy nelze klinicky dobře rozeznat GFN od TN třetí větve trigeminu, která může být také lokalizována v oblasti jazyka. Při diferenciální diagnostice mezi GFN a TN se doporučuje místní znecitlivění TZ (pokud je přítomna) lokálním anestetikem [3]. To však nemusí vést k jednoznačnému rozlišení od TN a někdy diagnostické rozpaky vedou k intervenční léčbě primárně zaměřené na trojklaný nerv a až odpověď na příslušný zákrok potvrdí nebo vyloučí mozkový nerv, který je původcem bolestí. Příčina GFN je zvažována stejně jako vznik TN a zdá se, že ji vyvolávají podobné mechanizmy. Klinický nález i vyšetření magnetickou rezonancí (MR) tedy neukáže na žádnou zřejmou patologii. Komprese nervu aberantně probíhající cévou je však možná.
Protože ve srovnání s TN (4–13/100 000/rok) je incidence GFN podstatně nižší (0,7/100 000/rok), jsou i zkušenosti s léčbou tohoto syndromu limitované [4–6]. Léčba GFN je ale podobná léčbě TN, a to vč. invazivních neurochirurgických přístupů (perkutánní intervence [7,8], intrakraniální rizotomie [1,9], mikrovaskulární dekomprese [10,11] i tzv. selektivní traktotomie [12]) a jejich výsledků [13]. Právě úspěšnost výše uvedených metod a naše radiochirurgické zkušenosti s léčbou TN [14] i zkušenosti z jiných pracovišť [15–23] vedly k aplikaci fokusovaného záření na ganglion inferior nervus glossopharyngeus (GIG) u nemocných s GFN. Uvedených devět prací z osmi center [15 – 23] však prezentuje celkem jen 24 nemocných léčených pomocí záření gama nožem (Gamma Knife Surgery; GKS). Na základě výsledků GKS u více než tisíce nemocných s TN léčených na našem pracovišti prezentujeme malou, ale v kontextu světového písemnictví nikoli zanedbatelnou skupinu pacientů trpících GFN, kteří podstoupili léčbu GKS.
Soubor a metoda
V období 1998 – 2014 jsme u 12 nemocných (F : M = 9 : 3; průměrný věk 61,5 let; SD ± 9,7; doba trvání bolesti v rozmezí od 6 do 240 měsíců (medián 36), doba sledování 6 – 120 měsíců (medián 76,5)) ozářili GIG gama nožem pro bolesti v inervační oblasti devátého hlavového nervu (n. IX). U sedmi nemocných šlo o GFN (pac. 1–7), u dvou nemocných byla bolest lokalizována na pomezí inervační oblasti 3. větve trojklaného nervu a n. IX (pac. 8 a 9 (GFN_TN)), u jedné nemocné (pac. 10) vznikla bolest po operaci karcinomu hrtanu, u jednoho pacienta po tonzilektomii (pac. 11) a u jednoho nemocného (pac. 12) byly bolesti dávány do souvislosti s ventrálními osteofyty, které způsobovaly polykací obtíže (tab. 1). Pacienti měli dlouhou anamnézu bolesti (průměr 67,6 měsíce, SD ± 44,6) i období sledování po záření (průměr 36 měsíců, SD ± 12). Nemocní byli doporučeni na naše oddělení referujícími neurology a měli za sebou bohatou farmakologickou léčbu. U čtyř z nich předcházel GKS v odlišné anatomické oblasti nebo jiný intervenční zákrok.
Tab. 1. Charakteristika nemocných před radiochirurgickou léčbou gama nožem. 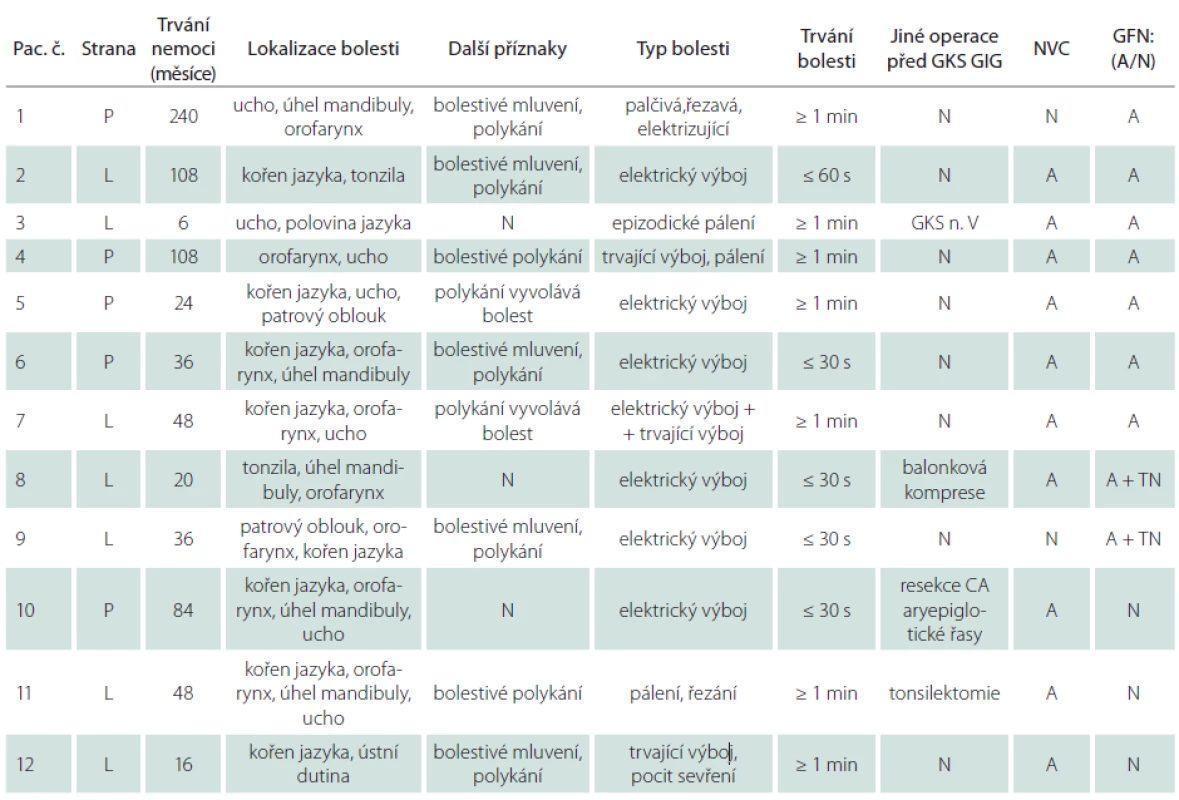
P – pravá, L – levá, A – ano, N – ne, GFN – klasická glosofaryngeální neuralgie, TN – neuralgie trigeminu, GKS – ozáření gama nožem, GIG – ganglion inferior n. glossopharyngicus, NVC – neurovaskulární konflikt, CA – karcinom. Radiochirurgická metoda a anatomická lokalizace
Pro zákrok byl vybráno GIG v místě, kde komplex kořenů n. IX a n. X (nervus vagus) vstupuje do fossula petrosa (kostěný kanálek části foramen jugulare) (obr. 1). Stereotaktická lokalizace byla pomocí Leksellova rámu provedena na skeneru Siemens Magnetom Expert 1 Tesla nebo Magnetom Avanto 1,5 Tesla pomocí sekvencí T1W 3D FLASH s tloušťkou řezu 1 mm a T2W CISS s řezy 1 mm. K plánování byl použit plánovací systém GammaPlan (Elekta Instruments). Záření bylo provedeno pomocí gama nože (Leksell Gamma Knife/Elekta Instruments). Maximální dávka záření 80 Gy byla aplikována v jednom sezení při užití 4 mm kolimátoru).
U dvou nemocných byl dodatečně ozářen kořen trojklaného nervu (obr. 2) v jeho průběhu pontocerebellární cisternou v oblasti root entry zone (REZ) dávkou 80 Gy [14].
Obr. 1. Ozařovací plán pro léčbu glosofaryngeální neuralgie. Magnetická rezonance v ciss sekvenci, tloušťka řezu 1 mm. Zobrazena 50% isodosa v oblasti výskytu ganglion inferior n. IX. Vlevo axiální, vpravo koronární řezy. Fig. 1. Irradiation plan for treatment of glossopharyngeal neuralgia. Magnetic resonance in CISS sequence, slice thickness 1 mm. Showing 50% isodose at the area of inferior ganglion n. IX. Axial slices left, coronal right. 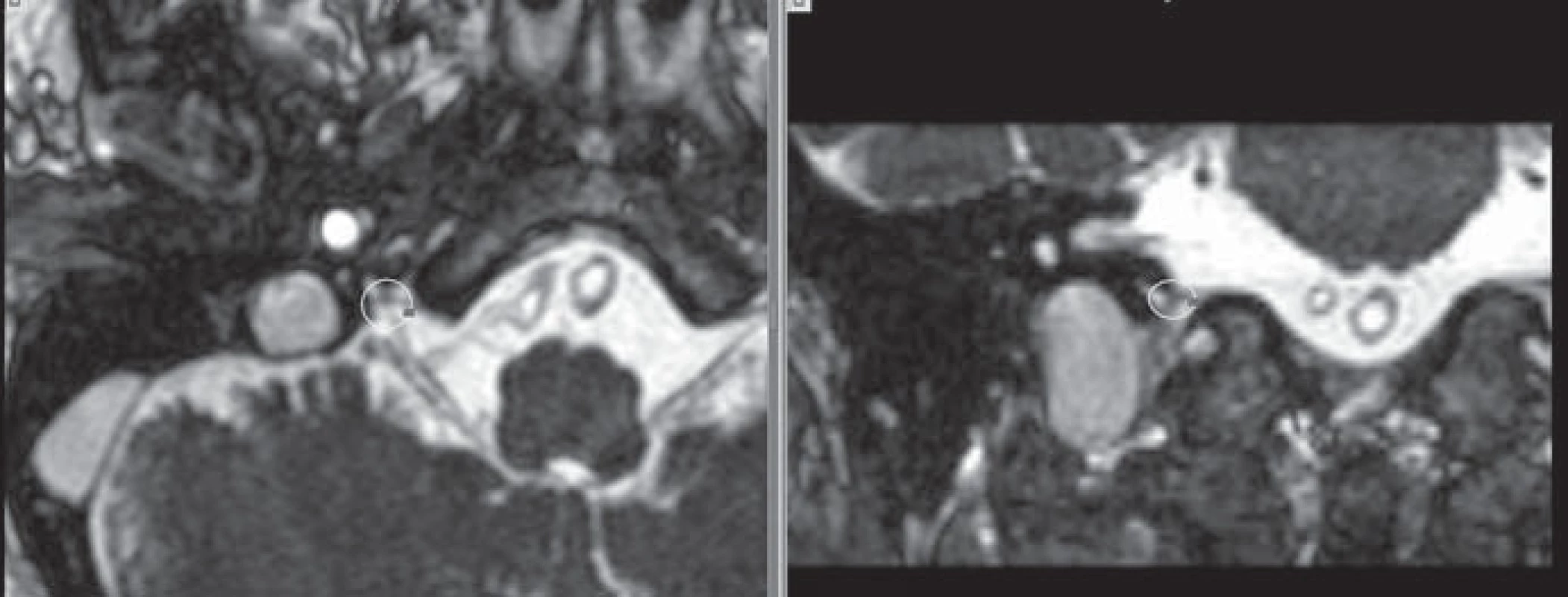
Obr. 2. Ozařovací plán pro léčbu neuralgie trigeminu. Magnetická rezonance v ciss sekvenci, tloušťka řezu 1 mm. Zobrazena 50% isodosa průběhu trojklaného nervu pontecerebellární cisternou. Vlevo axiální, vpravo koronární řezy. Fig. 2. Irradiation plan for treatment of trigeminal neuralgia. Magnetic Resonance in CISS sequence, slice thickness 1 mm. Showing 50% isodose of the trigeminal nerve course through the pontocerebellar cistern. Axial slices left, coronal right. 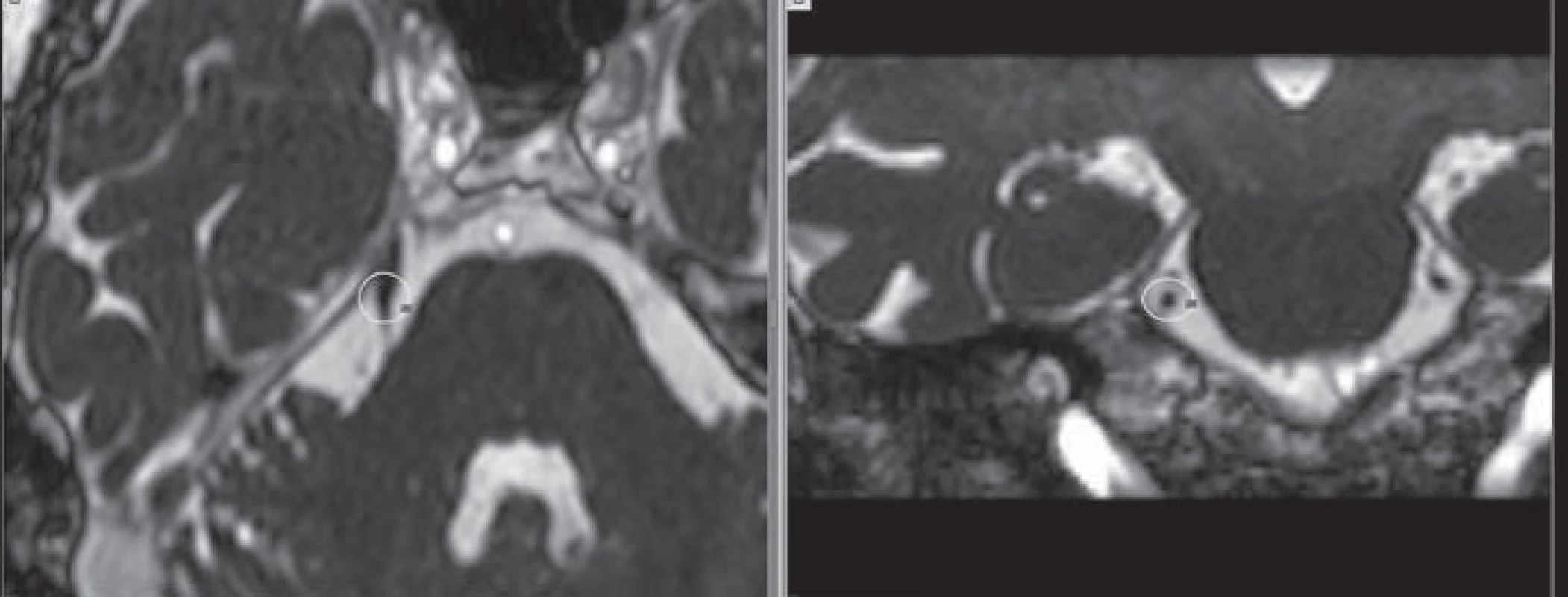
Hodnocení bolesti a klinického stavu
Hodnocení bolesti bylo provedeno dle protokolu Barrow Neurological Institute Pain Intensity Score (BNI) [24]. BNI skóre: I. Bez bolesti a bez antineuralgické medikace, II. Bez bolesti s antineuralgickou medikací, III. Občasná bolest, která nevyžaduje antineuralgickou medikaci, IV. Přetrvávající určitý stupeň bolesti adekvátně kontrolované antineuralgickou medikací, V. Přetrvávající určitý stupeň bolesti nedostatečně kontrolovaný antineuralgickou medikací, VI. Těžká bolest bez jakékoli úlevy po zákroku. Stupeň I – III považujeme za úspěšnou léčbu, stupeň IV za uspokojivou a stupeň V a VI za selhání léčby. Bolest a neurologický stav byly hodnoceny lékařem společně s pacientem v intervalech 3, 6 a 12 měsíců a později ročně dotazníkovou formou.
Výsledky
Léčba pomocí GKS byla iniciálně úspěšná (I – III) u osmi nemocných (66,6 %) z celé skupiny 12 nemocných a šest nemocných (50 %) bylo zcela bez bolesti (tab. 2). Úleva od bolesti se objevila s latencí 1–90 dní (medián 45). Při vyloučení nemocných se sekundárním původem bolesti (pac. 10–12) byla léčba úspěšná u osmi (88,8 %) z devíti nemocných trpících GFN nebo její kombinací s TN v oblasti 3. větve. Recidiva bolesti v inervační krajině n. IX se objevila u dvou (25 %) z osmi úspěšně léčených nemocných. U dvou GFN_TN nemocných se objevila „nepravá“ recidiva: bolest byla lokalizována v inervační oblasti 3. větve trigeminu. Při vyloučení těchto dvou nemocných s GFN_TN se recidiva objevila u dvou (33,3 %) nemocných z šesti GFN, kteří zareagovali úlevou od bolesti po GKS. Recidiva se objevila u GFN pacientů za 21 a 24 měsíců po iniciální úlevě a „nepravá“ recidiva 6 a 120 měsíců u GFN_TN pacientů v inervační krajině 3. větve trigeminu (tab. 2).
U všech nemocných s návratem bolesti (pac. 1, 5, 8, 9) a u pac. 3, u které byl první zákrok neúspěšný, jsme v době návratu obtíží indikovali druhé záření gama nožem. U GFN pacientů (pac. 1, 3, 5) jsme ozářili GIG ve stejném místě stejnou dávkou. U GFN_TN pacientů (pac. 8, 9) jsme ozářili kořen trojklaného nervu také dávkou 80 Gy. U všech nemocných bylo druhé záření úspěšné (BNI skóre I a II) (tab. 2).
Celkově jsme po první nebo kombinaci prvního a druhého GKS vyvolali úspěšnou úlevu od bolesti u devíti (75 %) nemocných s konečným BNI skóre I nebo II, což znamená kompletní úlevu od bolesti. Pokud vyloučíme nemocné se sekundární etiologií (pac. 10–12), GKS bylo úspěšné při prvním a druhém záření u GFN a GFN_TN nemocných ve všech devíti (100 %) případech.
Vedlejší efekt záření jsme zjistili u dvou nemocných. U pac. 1 se objevila hyperpatie patrového oblouku po prvním GKS a u pac. 5 hypestezie ve stejné oblasti po druhém GKS (tab. 2).
Tab. 2. Výsledky léčby GKS. 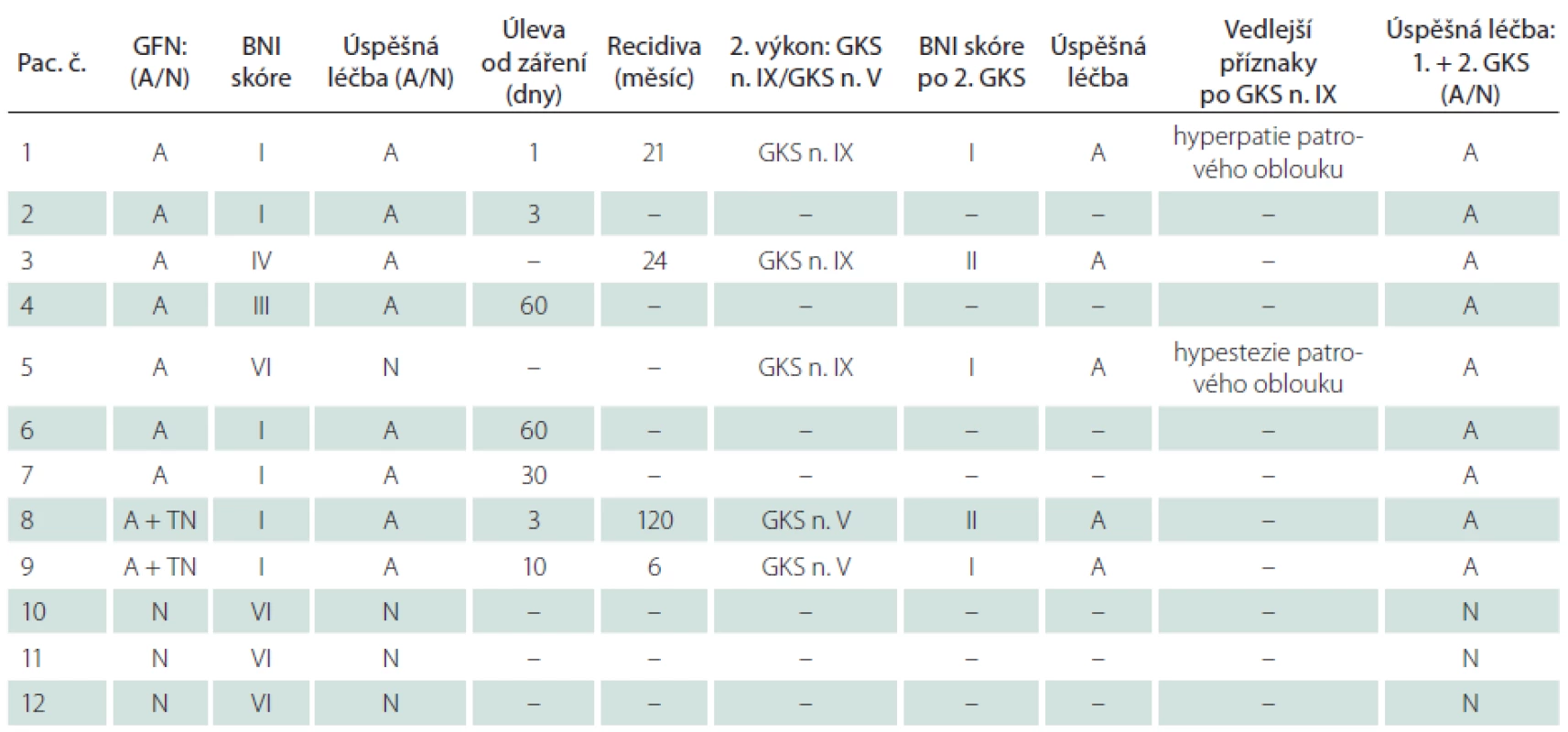
BNI – Barow Neurological Institute skóre (I, II, III, IV, V, VI – klasifikace BNI), GFN – klasická glosofaryngeální neuralgie, TN – neuralgie trigeminu, GKS – ozáření gama nožem, A – ano, N – ne. Diskuze
V celé skupině nemocných jsme po ozáření GIG dosáhli iniciální úspěšné redukce bolesti v 66 % případů a při vyloučení pacientů s jasně sekundárním původem iritace dokonce v 88,8 %. Recidiva bolesti se objevila v zdánlivě vysokém procentu, a to u 50 % nemocných. U dvou GFN_TN nemocných však nešlo o v pravém smyslu recidivu, protože bolesti se objevily v inervační zóně TN, který nebyl v první fázi této pilotní studie cílem záření. Při jejich vyloučení byla recidiva bolesti v oblasti n. IX ve 33,3 %. Po druhém GKS u recidivujících pacientů a jedné nemocné s původně neúspěšným výsledkem po prvním záření jsme byli úspěšní ve všech případech opakované léčby. U GFN_TN pacientů jsme při druhém GKS ozařovali REZ n. V. V kombinaci prvního a druhého GKS jsme dosáhli úspěšné úlevy od bolesti u všech nemocných vyjma pacientů se sekundární bolestí způsobenou jasnými anatomickými změnami. U těchto pacientů nebyl efekt GKS žádný.
Srovnání s výsledky podobně léčených nemocných je těžké, protože od roku 2005 do roku 2015 je v literatuře (dle Pub Med databáze) zmínka celkově o 24 nemocných léčených pro GFN pomocí GKS [15 – 23]. Jde prakticky jen o kazuistiky. Stieber et al [15] prezentují jednoho úspěšně léčeného nemocného, Yomo et al a Leveque et al [16,19] (dvě publikace z jednoho pracoviště) pět pacientů s kompletní úlevou od bolesti po záření ze sedmi nemocných, Williams et al [17] jednu pacientku s kompletní úlevou, Pollock a Boes [18] tři nemocné s úlevou od bolesti z pěti pacientů, Stanic et al [20] jednoho pacienta s úspěšnou léčbou, O’Connor a Bidiwala [21] jednu pacientku s úlevou po GKS, Martínez-Álvarez et al [22] pět nemocných s úlevou po záření u všech z nich a nakonec Xiong et al [23] úspěšnou léčbu u tří pacientů po GKS. Nečiníme si nárok na výčet všech nemocných s GFN, kteří podstoupili GKS, ale jistě půjde maximálně o desítky takto léčených nemocných. Dávka záření se pohybovala od 60 do 90 Gy a cíl pro záření byl buď ve stejné lokalizaci jako v našem případě, nebo v průběhu nervu v pontocerebellární cisterně. Vedlejší efekty záření nejsou uváděny. U našich nemocných jsme vedlejší příznaky zaznamenali, šlo ale o diskrétní změny, které si pacienti neuvědomovali, a odkryli jsme je až při detailním neurologickém vyšetření.
Srovnávání s výsledky jiných neurochirurgických postupů, zejména metody mikrovaskulární dekomprese (MVD), je problematické, protože i přes malou četnost této diagnózy jsou u GFN léčených např. MVD prezentované již stovkové soubory [11]. Přesto i v těchto případech jde v publikovaných pracích většinou o kazuistiky nebo desítkové [25] počty nemocných. Chen a Sindou [24] se ve své metaanalýze z roku 2015 souhrnně zmiňují jen („jen“ vzhledem k časovému intervalu od roku 1977 do roku 2009) o 515 nemocných léčených pomocí MVD na různých pracovištích. Úspěšnost MVD se pohybovala od 50 do 100 %, v pozdějších letech byla míra úspěšnosti v úlevě od bolesti často vyšší než 90 % [24]. Jde ovšem o otevřený mikrochirurgický zákrok, který s sebou nese i rizika vedlejších příznaků, jež můžou dle různých pracovišť překračovat 10 % případů: chrapot, dysfagie, paréza lícního nervu, intrakraniální krvácení, infarkt v oblasti kmene, likvorea [11,24,25]. Většinou jde však o procentuální vyjádření z malých souborů nemocných.
Další možností jsou termoléze v oblasti GIG (Anderschovo ganglion), které se však prováděly spíš v 90. letech minulého století [7,8]. Na rozdíl od retrogasserských perkutánních zákroků u TN jde u GFN o relativně komplikovaný a riziky více zatížený výkon [24]. Ma et al (2016) prezentovali výsledky 103 pacientů s GFN, kteří podstoupili rizotomii n. IX buď samostatně, nebo v kombinaci s rizotomíí n. X [9]. Úspěšnost léčby se pohybovala kolem 94 %. „Běžné“ krátkodobé komplikace operace (špatné hojení rány, likvorea, chrapot) dosahovaly ale 8 % případů a dlouhodobě se u skupiny, která podstoupila rizotomii obou kraniálních nervů, objevovalo kašlání při příjmu potravy, pocit dyskomfortu v jícnu, dysfagie u 35 % těchto nemocných.
Vzhledem k výše prezentovaným výsledkům ostatních metod léčby je zřejmé, že GKS výsledky nejsou vůbec špatné.
Závěr
GKS pro GFN je další z možností léčby tohoto jinak svízelně léčitelného algického syndromu. GKS má své nesporné výhody v podobě malého zatížení nemocného s dobrou šancí na úlevu od bolesti a minimálními vedlejšími příznaky. GKS je možné aplikovat buď samostatně jako první zákrok pro GFN, nebo po neúspěchu výše uvedených postupů vč. recidiv bolesti po původně úspěšném operačním výkonu. I při malém počtu nemocných v našem souboru je zřejmé, že na rozdíl od GFN sekundární algické syndromy v inervační oblasti n. IX nejsou vhodné pro terapii pomocí GKS. Naše sdělení doplňuje limitovaný počet nemocných celosvětově léčených radiochirurgickou metodou a přispívá k postupnému navyšování výsledků tak, aby v brzké době bylo možné s větší jistotou hovořit o přínosu gama nože u této diagnózy.
Práce byla podpořena grantem MZ ČR – RVO (Nemocnice Na Homolce – NNH, 00023884), IG151201.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Dušan Urgošík, CSc.
Oddělení stereotaktické a radiační neurochirurgie
Nemocnice Na Homolce
Roentgenova 2
150 30 Praha
e-mail: dusan.urgosik@homolka.cz
Přijato k recenzi: 12. 11. 2015
Přijato do tisku: 2. 2. 2016
Zdroje
1. Taha JM, Tew JM. Long-term results of surgical treatment of idiopathic neuralgias of the glossopharyngeal and vagal nerves. Neurosurgery 1995;36 : 926–31.
2. Chalmers AC, Olson JL. Glossopharyngeal neuralgia with syncope and cervical mass. Otolaryngol Head Neck Surg 1989;100(3):252–5.
3. Skřivan J, Betka J. Bolesti v orofaciální oblasti. In: Rokyta R, Kršiak M, Kozák J, eds. Bolest. Praha: Tigis 2006 : 508–14.
4. Katusic S, Williams DB, Beard CM, et al. Epidemiology and clinical features of idiopathic trigeminal neuralgia and glossopharyngeal neuralgia: similarities and differences, Rochester, Minnesota 1945 – 1984. Neuroepidemiology 1991;10(5–6):276–81.
5. Bescós A, Pascual V, Escosa-Bage M, et al. Treatment of trigeminal neuralgia: an update and future prospects of percutaneous techniques. Rev Neurol 2015;61(3):114–24.
6. Manzoni GC, Torelli P. Epidemiology of typical and atypical craniofacial neuralgias. Neurol Sci 2005;26(Suppl 2):65–7.
7. Lazorthes Y, Verdie JC. Radiofrequency coagulation of thepetrous ganglion in glossopharyngeal neuralgia. Neurosurgery 1979;4(6):512–6.
8. Houdek M, Burval S. Thermocoagulation of Andersch‘s ganglion (ganglion inferius n. glossopharyngei) in the treatment of glossopharyngeal neuralgia. Acta Univ Palacky Olomuc Fac Med 1990;128 : 93–9.
9. Ma Y, Li YF, Wang QC, et al. Neurosurgical treatment of glossopharyngeal neuralgia: analysis of 103 cases. J Neurosurg 2016;124(4):1088–92. doi: 10.3171/2015.3. JNS141806.
10. Jannetta PJ. Neurovascular compression in cranial nerve andsystemic disease. Ann Surg 1980;192 : 518–25.
11. Patel A, Kassam A, Horowitz M, et al. Microvascular decompression in the management of glossopharyngeal neuralgia: analysis of 217 cases. Neurosurgery 2002;50(4):705–11.
12. Kunc Z. Treatment of essential neuralgia of the 9th nerve by selective tractotomy. J Neurosurg 1965;23(5):494–500.
13. Chen J, Sindou M. Vago-glossopharyngeal neuralgia: a literature review of neurosurgical experience. Acta Neurochir 2015;157(2):311–21. doi: 10.1007/s00701-014-2302-7.
14. Urgosik D, Liscak R, Novotny J jr, et al. Treatment of essential trigeminal neuralgia with gamma knife surgery. J Neurosurg 2005;102(Suppl):29–33.
15. Stieber VW, Bourland JD, Ellis TL. Glossopharyngeal neuralgia treated with gamma knife surgery: treatment outcome and failure analysis. J Neurosurg 2005;102(Suppl):155–7.
16. Yomo S, Arkha Y, Donnet A, et al. Gamma Knife surgery for glossopharyngeal neuralgia. J Neurosurg 2009;110(3):559 – 63. doi: 10.3171/2008.8.17641.
17. Williams BJ, Schlesinger D, Sheehan J. Glossopharyngeal neuralgia treated with gamma knife radiosurgery. World Neurosurg 2010;73(4):413 – 7. doi: 10.1016/j.wneu.2010.01.007.
18. Pollock BE, Boes CJ. Stereotactic radiosurgery for glossopharyngeal neuralgia: preliminary report of 5 cases. J Neurosurg 2011;115(5):936 – 9. doi: 10.3171/2011.5.JNS1133.
19. Leveque M, Park MC, Melhaoul A, et al. Gamma Knife radiosurgery for glossopharyngeal neuralgia, Marseille experience. J Radiosurg SBRT 2011;1(1):41–6.
20. Stanic S, Franklin SD, Pappas CT, et al. Gamma knife radiosurgery for recurrent glossopharyngeal neuralgia after microvascular decompression. Stereotact FunctNeurosurg 2012;90(3):188–91. doi: 10.1159/000338089.
21. O‘Connor JK, Bidiwala S. Effectiveness and safety of Gamma Knife radiosurgery for glossopharyngeal neuralgia. Proc (Bayl Univ Med Cent) 2013;26(3):262–4.
22. Martínez-Álvarez R, Martínez-Moreno N, Kusak ME, et al. Glossopharyngeal neuralgia and radiosurgery. J Neurosurg 2014;121(Suppl):222–5. doi: 10.3171/2014.8. GKS141273.
23. Xiong NX, Tan D, Fu P, et al. Gamma knife radiosurgery for glossopharyngeal neuralgia by targeting the medial cisternal segment of the glossopharyngeal nerve: report of 3 cases. Stereotact Funct Neurosurg 2015;93(4):292–6. doi: 10.1159/000375176.
24. Chen IH, Lee JY. The measurement of pain in patients with trigeminal neuralgia. Clin Neurosurg 2010;57 : 129–33.
25. Sampson JH, Grossi PM, Asaoka K, et al. Microvascular decompression for glossopharyngeal neuralgia: long-term effectiveness and complication avoidance. Neurosurgery 2004;54(4):884–9.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2016 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Pre-motorické a non-motorické príznaky Parkinsonovej choroby – taxonómia, klinická manifestácia a neuropatologické koreláty
- Majú bunkové terapie budúcnosť v liečbe extrapyramidových ochorení? ÁNO
- Mají buněčné terapie budoucnost v léčbě extrapyramidových onemocnění? NE
- Mají buněčné terapie budoucnost v léčbě extrapyramidových onemocnění?
- Atypický parkinsonizmus a frontotemporální demence – klinické, patologické a genetické aspekty
- MikroRNA u cerebrovaskulárních onemocnění – od patofyziologie k potenciálním biomarkerům
- Současné možnosti in vivo protonové (1H) MR spektroskopie v diagnostice mozkového abscesu
- Korelace intenzity fluorescence s proporcionálním zastoupením maligních buněk ve tkáni při resekci glioblastomu s použitím 5-ALA
- Validační studie české verze Bostonského testu pojmenování
- Periprocedurální komplikace a dlouhodobý efekt karotických angioplastik – výsledky z praxe
- Periprocedurální komplikace a dlouhodobý efekt karotických angioplastik – výsledky z praxe
- Baha jako možné řešení jednostranné hluchoty
- Léčba gama nožem u algických syndromů v inervační oblasti nervus glossopharyngeus
- Pacient s homozygozitou mutácie E200K v rodine slovenského klastru genetickej formy Creutzfeldtovej-Jakobovej choroby
- Schwannom nejspíše z krčního sympatiku – kazuistika
- Projekt ncRNAPain
- Využití zolpidemu v neurorehabilitaci pacienta ve stavu minimálního vědomí – kazuistika
- Klinický standard pro diagnostiku a léčbu pacientů s ischemickou cévní mozkovou příhodou a s tranzitorní ischemickou atakou – verze 2016
- Webové okénko
-
Analýza dat v neurologii
LVII. Koncept atributivního rizika v analýze populačních studií – IV. Hodnocení populačního efektu preventivních programů
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Schwannom nejspíše z krčního sympatiku – kazuistika
- Validační studie české verze Bostonského testu pojmenování
- Klinický standard pro diagnostiku a léčbu pacientů s ischemickou cévní mozkovou příhodou a s tranzitorní ischemickou atakou – verze 2016
- Pre-motorické a non-motorické príznaky Parkinsonovej choroby – taxonómia, klinická manifestácia a neuropatologické koreláty
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



