-
Medical journals
- Career
Mikrometastázy karcinomu prsu v sentinelové uzlině: současné kontroverze
Authors: S. Julínek
Authors‘ workplace: Oddělení jednodenní chirurgie Palas Athéna, Praha
Published in: Prakt Gyn 2006; 10(1): 15-17
Overview
V této souhrnné práci jsou prezentovány současné znalosti v oblasti mikrometastáz karcinomu prsu v lymfatické uzlině, jejich diagnostika, klinický význam a terapie. Biopsie sentinelové uzliny se stává novým standardem při stagingu časného karcinomu prsu. Sériovým prokrájením lymfatické uzliny nebo imunohistochemickým vyšetřením byly identifikovány pacientky, u kterých nebyly při standardním vyšetření diagnostikovány metastázy v lymfatické uzlině a u kterých byla změněna klasifikace z N0 na N1 pozitivní pacientky. To má samozřejmě dopad na indikaci systémové terapie. Mnoho retrospektivních studií prokázalo, že výskyt mikrometastáz je prognosticky významným faktorem, vede k častější lokoregionální recidivě a kratšímu přežití pacientek. Definitivní odpověď by mohly přinést probíhající prospektivní randomizované studie.
Klíčová slova:
mikrometastázy - biopsie sentinelové uzlinyÚvod
Mikrometastázy karcinomu prsu v sentinelové uzlině (sentinel node - SN) se stávají v posledních letech stále více středem zájmu klinických lékařů. Větší zájem o mikrometastázy byl podmíněn rozvojem a častějším použitím metod identifikace a biopsie SN. Detailnější patologické zpracování nejčastěji 1 nebo 2 SN sériovými řezy a imunohistochemickým vyšetřením umožnilo častější záchyt mikrometastáz a změnu klasifikace z původně negativních uzlin na mikrometastaticky postižené uzliny. Metastatické postižení lymfatických uzlin axily není pouze důležitým prognostickým faktorem, ale také důvodem k exenteraci axily a aplikaci systémové terapie.
Definice
Mikrometastázy karcinomu prsu v lymfatické uzlině nejsou novým pojmem. Sporadicky byly diagnostikovány již dříve, ale teprve větší rozšíření biopsie SN na začátku 90. let minulého století podnítilo větší zájem o tuto problematiku. Jako první definoval tento pojem A. Huvos již v roce 1971, a označil tak nádorové ložisko menší než 2 mm v největším rozměru [1]. Podle 6. edice AJCC (American Joint Committee on Cancer 2002 ) byla definice mikrometastáz upřesněna na nádorové ložisko velikosti 0,2-2 mm v největším průměru. Ložiska velikosti menší než 0,2 mm se označují jako izolované nádorové buňky nebo shluky buněk (tab. 1).
Table 1. Klasifikace metastáz v lymfatické uzlině na základě velikosti. 
Diagnostika
Standardní zpracování lymfatické uzliny se provádí jedním řezem v podélné ose, který je nabarven hematoxylin-eozinem. Touto metodou by mělo být zpracováno 10 a více lymfatických uzlin po exenteraci axily. Naproti tomu identifikace a patologické zpracování nejčastěji 2 sentinelových uzlin umožňuje detailnější zpracování uzliny cestou sériových řezů, imunocytochemického (obr. 1) a molekulárně biologického vyšetření. Při sériovém zpracování je lymfatická uzlina po fixaci ve formaldehydu a parafinu rozdělena např. na bloky po 2-3 mm a každý tento blok je dále prokrájen na řezy síly 3-200 μm. Imunocytochemické vyšetření využívá k diagnostice metastáz karcinomu prsu monoklonálních protilátek, které se vážou nejčastěji na cytoskeletální proteiny epitelových buněk. Pomocí těchto výše uvedených metod byly retrospektivně u konvenčně zpracovaných negativních lymfatických uzlin diagnostikovány tzv. okultní metastázy, které se vyskytovaly v 10-25 % případů (tab. 2) [2]. Příčina této falešně negativní diagnostiky u standardní metody je chyba zásahu. Musíme si totiž uvědomit, že u lymfatické uzliny velikosti 5 mm, kterou vyšetříme jedním 5 μm řezem, tento řez obsáhne pouze 1 % objemu této uzliny.
Image 1. Imunocytochemickým vyšetřením lze spolehlivě identifikovat i jednotlivé nádorové buňky (červené). 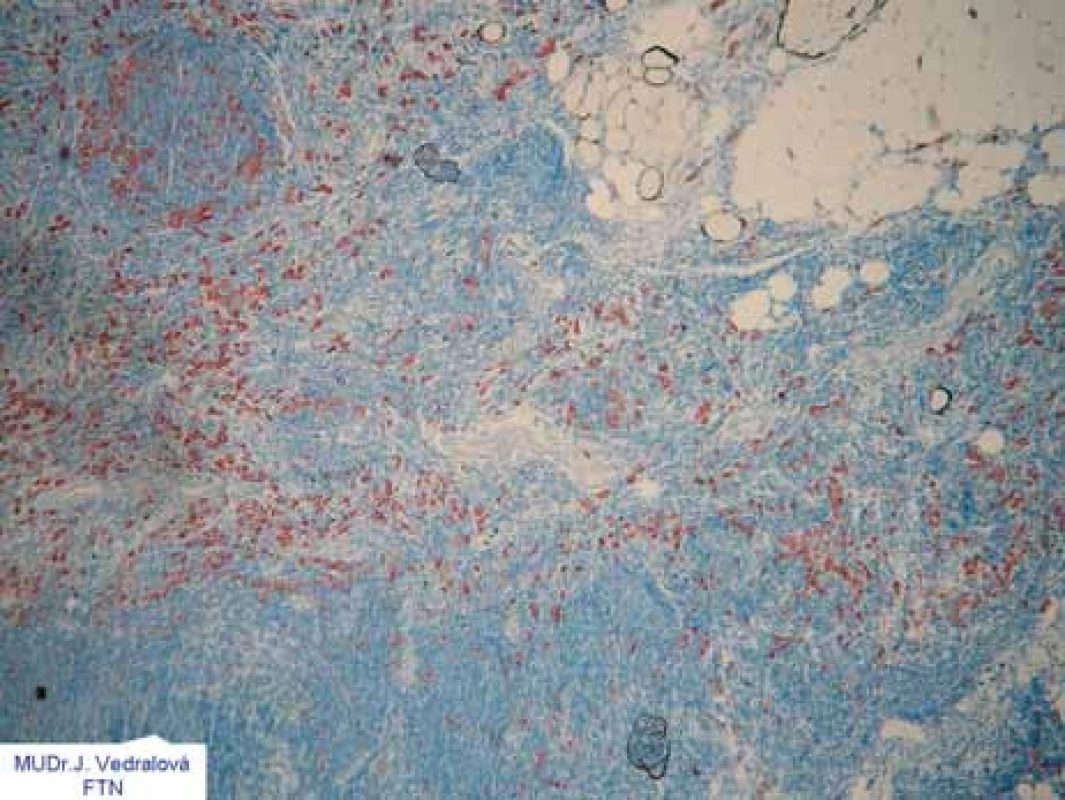
Table 2. Výskyt okultních metastáz. 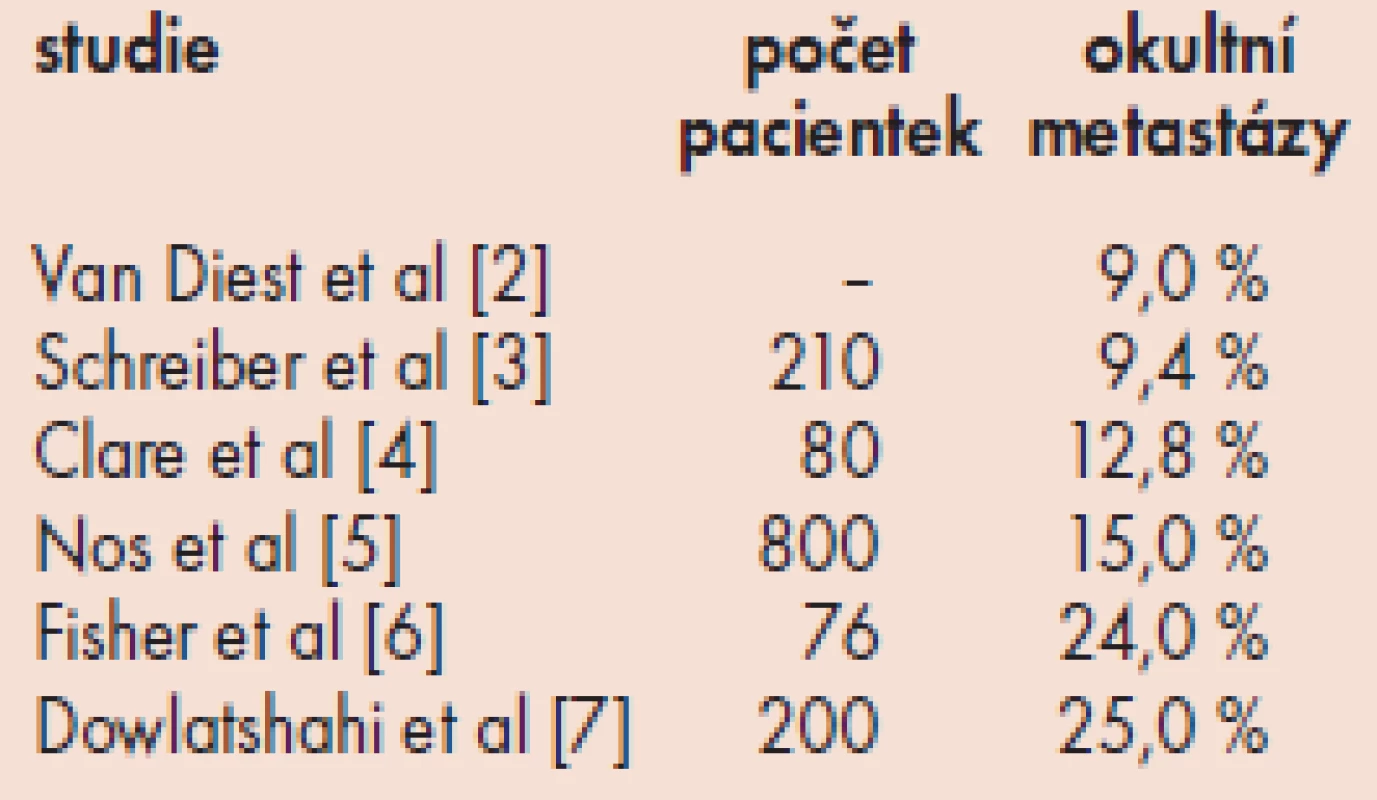
K dalším vysoce senzitivním metodám zpracování sentinelové uzliny patří zpětná polymerázová řetězová reakce (RT-PCR) detekující nádorovou RNA ve stopových koncentracích a cytoflowmetrie [3,4]. Větší rozšíření těchto metod je limitováno jejich cenou.
Diskuse
Faktem zůstává, že u 10-30 % pacientek s časným karcinomem prsu a s absencí metastáz v lymfatických uzlinách dojde v průběhu 10 let k recidivě onemocnění i přes radikální chirurgickou léčbu [5]. Jedním z možných vysvětlení je přítomnost okultních metastáz již v době operace, které nebyly standardním patologickým vyšetřením diagnostikovány [5]. Mikrostagingem sentinelové uzliny by se mohla vyčlenit skupina pacientek s mikrometastatickým postižením v sentinelové uzlině, které by mohly profitovat ze systémové terapie.
V závislosti na velikosti karcinomu prsu a metodice zpracování SN je u časných karcinomů prsu T1-2N0M0 v 20-39 % diagnostikováno metastatické postižení sentinelové uzliny [2]. Z těchto metastaticky pozitivních SN tvoří mikrometastázy 25 % (diagram) [2].
Diagram. Procentuální zastoupení metastáz podle velikosti v sentinelové uzlině. 
Otázka lokoregionální recidivy u pacientek s mikrometastatickým postižením sentinelové uzliny je v současné době předmětem intenzivního studia. V 5 ze 7 publikovaných nejrozsáhlejších retrospektivních studiích byly četnější lokoregionální recidivy [6,7,8]. V současné době probíhají randomizované prospektivní studie jako např. ALMANAC (Axillary Lymphatic Mapping Against Axilary Clearance), která sice neprokázala po 4 letech observace častější lokoregionální recidivu. Avšak vzhledem ke krátkodobosti sledování pacientek v této studií nelze vyvodit všeobecné soudy [9].
Přežití pacientek s mikrometastatickým postižením SN je dle očekávání kratší. V 6 studiích s více než 100 pacientkami bylo přežití signifikantně horší ve skupině s mikrometastatickým postižením SN [6,8,10]. V největší publikované studii Ludwigově [6] s více než 900 pacientek bylo 10leté přežití pacientek s mikrometastázami SN v 62% , zatímco při absenci mikrometastáz bylo 10leté přežití v 78% . Některé studie nedosáhly podobných výsledků [11,12,13]. Jedná se zejména o studie s menším počtem pacientek nebo krátkodobým sledováním, které mohou být zatíženy statistickou chybou.
Kontroverzní otázkou zůstává, zdali pacientky s karcinomem velikosti T1 a mikrometastázou v 1 SN budou profitovat z exenterace axily. V literatuře se uvádí, že SN je ve více než 50 % případů jediným místem metastazování karcinomu prsu. V případně mikrometastázy do SN je riziko ještě menší a dosahuje úrovně okolo 5-15 % [2]. V současné době je paušálně doporučována exenterace axily vždy při mikrometastatickém postižení sentinelové uzliny. Smyslem takového přístupu je zajištění optimální lokální kontroly onemocnění. Recidiva metastáz v axile může být zdrojem distantních metastáz a příčinou špatné prognózy pacientek. Někteří autoři vycházející z vlastních pozorování a nedoporučují exenteraci axily u nádoru stadia T1 s mikrometastázou v SN. Například Chu et al zjistil 6% výskyt metastáz v nesentinelových uzlinách u karcinomu stadia T1a mikrometastázy v sentinelové uzlině [14]. Podobných výsledků dosáhla skupina pod vedením Reynoldse [15]. V současné době probíhá několik studií u pacientek s mikrometastázami v SN, v nichž jsou pacientky v jednom rameni pouze observovány a ve druhém rameni je u nich provedena exenterace axily. V již zmiňované studii ALMANAC je randomizováno více než 1 900 pacientek s unifokálním karcinomem o velikosti do 3 cm dle patologického vyšetření. Jsou očekávány výsledky z dalších randomizovaných experimentů, jako je například NSABP-32, Z0011 American College of Surgeons Oncology Group (ACOSOG). Dalším argumentem proti exenteraci axily je pravděpodobná eradikace reziduálních mikrometastáz adjuvantní systémovou léčbou [16,17].
Závěr
Existuje všeobecný konsenzus, že biopsie sentinelové uzliny je standardní metoda stagingu axilárních uzlin u časného karcinomu prsu s klinicky negativními uzlinami. Dopadem této metody je častější diagnostika mikrometastáz a izolovaných nádorových buněk v sentinelové uzlině. Ve velkých retrospektivních studiích při mikrometastatickém postižení lymfatické uzliny byl častější výskyt lokoregionální nebo vzdálené diseminace a kratší interval přežití pacientek. Je pravděpodobné, že definitivní slovo vnesou do této problematiky probíhající velké prospektivní studie jako např. ACOSOG Z0011, NSABP-32 [18], ALMANAC a další.
V budoucnu můžeme očekávat zdokonalení metod peroperačního histologického vyšetření, validnější predikci metastatického postižení nesentinelových uzlin, senzitivnější diagnostické metody založené na progresivně se rozvíjejících metodách molekulární biologie.
MUDr. Simon Julínek
oddělení jednodenní chirurgie Palas Athéna, Praha
Sources
1. Huvos AG, Hunter RV, Berg JW. Significance of axillary macrometastases and micrometastases of mammary cancers. Ann Surg 1971; 173 : 44–46.
2. Diest PJ van, Peterse HL, Borgstein PJ et al. Pathological investigation of sentinel lymph nodes. Eur J Nucl Med 1999; 26(Suppl): S43–49.
3. Schreiber RH, Pendas S, Ku NN, Reintgen DS, Shons AR, Berman C, Boulware D, Cox CE. Microstaging of breast cancer patients using cytokeratin staining of the sentinel lymph node. Ann Surg Oncol. 1999; 6(1): 95–101.
4. Clare SE, Sener SF, Wilkens W, Goldschmidt R, Merkel D, Winchester DJ. Prognostic significance of occult lymph node metastases in node-negative breast cancer. Ann Surg Oncol. 1997; 4(6): 447–451.
5. Nos C, Harding-MacKean C, Freneaux P, Trie A, Falcou MC, Sastre-Garau X, Clough KB. Prediction of tumour involvement in remaining axillary lymph nodes when the sentinel node in a woman with breast cancer contains metastases. Br J Surg. 2003; 90(11): 1354–1360.
6. Fisher ER, Swamidoss S, Lee CH, Rockette H, Redmond C, Fisher B. Detection and significance of occult axillary node metastases in patients with invasive breast cancer. Cancer. 1978; 42(4): 2025–2031.
7. Dowlatshahi K, Fan M, Snider HC. Lymph node micrometastases from breast carcinoma: reviewing the dilemma. Cancer 1997; 80(7): 1188–1197.
8. Cserni G, Gregori D, Merletii F et al. Meta-analysis of non-sentinel node metastases associated with micrometastastis sentinel node in breast cancer. Br J Surg 2004; 91 : 1245–1252.
9. Li Zhu, Chi Kei Lam and Louis WC Chow. Sentinel Lymph Node Biopsy or Detection of Micrometastasis in Bone Marrow: Which Might Be an Alternative to Axillary Lymph Node Dissection in Breast Cancer Patients? Asian J Surg 2004; 27 : 279–283.
10. Leers MP, Schoffelen RH, Hoop J et al. Multiparameter flow cytometry as a tool for the detection of micrometastatic tumour cells in the sentinel lymph node procedure of patients with breast cancer. J Clin Pathol 2002; 55 : 359–366.
11. Dowlatshahi K, Ming Fan, Anderson JM et al. Occult Metastases in Sentinel Nodes of 200 Patients With Operable Breast Cancer. Ann Surg Oncol 2001; 8 : 675–682.
12. Ludwig Breast Cancer Study Group. Prognostic importance of occult axillary lymph node micrometastasis from breast cancers. Lancet 1990; 335 : 1565–1568.
13. McGuckin MA, Cummings MC, Walsh MD et al. Occult axillary node metastases in breast cancer: their detection and prognostic significance. Br J Cancer 1996; 73 : 88–90.
14. Friedman S, Bertin F, Mouriesse H et al. Importance of tumor cells in axillary node sinus margins (clandestine metastases) discovered by serial sectioning in operable breast cancer. Acta Oncol 1988; 27(5):483–487.
15. Clarke D, Khonji NI, Mansel R. Sentinel node biopsy in breast cancer: ALMANAC Trial. World J Surg 2001; 25 : 819–822.
16. Trojani M, de Mascarel I, Bonichon F et al. Micrometastases to axillary lymph nodes from carcinoma of the breast. Br J Cancer 1987; 55, 303–306.
17. Black RB, Roberts M, Stewart HJ et al. The search for occult metastases in breast does it add to established staging methods? Aust N Z J Surg. 1980; 50(6): 574–579.
18. Rosen P, Saigo P, Braun DW jr et al. Occult axillary lymph node metastases from breast cancers with intramammary lymphatic tumor emboli. Am J Surg Pathol 1982; 6 : 639–641.
19. Wilkinson EJ, Hause L, Hoffman RG et al. Occult axillary lymph node metastases in invasive breast carcinoma: characteristics of the primary tumor and significance of the metastases. Pathol Annu 1982; 17 : 67–91.
20. Chu KU, Turner RR, Hansen NM et al. Do all patients with sentinel node metastasis from breast carcinoma need completa axillary node dissection? Ann Surg 1999; 229 : 536–541.
21. Reynolds C, Mick R, Donohue JH et al. Sentinel lymph node biopsy with metastasis. Can axillary dissection be avoided in some pacients with breast cancer? J Clin Oncol 1999; 17 : 1720–1726.
22. Fisher B, Brown A, Mamounas E et al. Effect of preoperative chemotherapy on local – regional disease in women with operable breast cancer. J Clin Oncol 1997; 15 : 2483–2489.
23. Furakawa T, Kubota T, Tanino H et al. Chemosensitivity of breast cancer lymph node metastasis compared to the primary tumor from individual patients. Anticancer Res 2000; 20 : 3657–3658.
24. Krag DN, Julian TB, Harlow SP, Weaver DL et al. NSABP-32: Phase III, randomized trial comparing axillary resection with sentinal lymph node dissection. Ann Surg Oncol 2004; 11(3 Suppl): 208S–210S.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2006 Issue 1-
All articles in this issue
- Aktivovaný rekombinantní faktor VII u závažného poporodního krvácení: kazuistiky
- Radioterapie v léčbě zhoubných nádorů vaginy: teze přednášky
- Mikrometastázy karcinomu prsu v sentinelové uzlině: současné kontroverze
- Hormonální substituční terapie u žen s anamnézou endometriózy
- Atrézie hymenu a syndrom inkompletního zdvojení dělohy u 15leté dívky: kazuistika
- Súčasné pohľady na faktory ovplyvňujúce nástup puberty
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Atrézie hymenu a syndrom inkompletního zdvojení dělohy u 15leté dívky: kazuistika
- Hormonální substituční terapie u žen s anamnézou endometriózy
- Súčasné pohľady na faktory ovplyvňujúce nástup puberty
- Mikrometastázy karcinomu prsu v sentinelové uzlině: současné kontroverze
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

