-
Medical journals
- Career
Dokončenie totálnej tyreoidektómie pre diferencovaný karcinóm štítnej žľazy
Authors: R. Králik; M. Repáň; V. Straka; M. Sabol; P. Chválny; P. Mračna
Authors‘ workplace: Klinika onkologickej chirurgie LF UKo, Onkologický ústav sv. Alžbety, Bratislava, Slovenská republika, prednosta: doc. MUDr. J. Škultéty Ph. D.
Published in: Rozhl. Chir., 2007, roč. 86, č. 7, s. 366-369.
Category: Monothematic special - Original
Overview
Totálna tyreoidektómia s disekciou lymfatických uzlín (LU) centrálneho kompartmentu (CK) je štandardný chirurgický zákrok pri diferencovanom karcinóme štítnej žľazy. U malej časti pacientov je diagnóza stanovená až pooperačné. Naša práca pojednáva o chirurgickej taktike u týchto pacientov. V priebehu rokov 2003–2006 bolo 47 pacientov reoperovaných za účelom dokončenia totálnej tyreoidektómie. Retrospektívne sme vyhodnotili dokumentáciu pacientov.
Kľúčové slová:
reoperácie – diferencovaný karcinóm štítnej žľazyÚVOD
Totálna tyreoidektómia s disekciou lymfatických uzlín (LU) centrálneho kompartmentu (CK) je štandardný chirurgický zákrok pri diferencovanom karcinóme štítnej žľazy. Väčšina prípadov karcinómu štítnej žľazy je zachytená už predoperačne v rámci diagnostiky, resp. peroperačne z rýchleho rezu. Len malá časť je zistená pooperačne. Naša práca pojednáva o chirurgickej taktike u týchto pacientov.
PACIENTI A METÓDA
Na chirurgickej klinike Onkologického ústavu sv. Alžbety v Bratislave v priebehu rokov 2003–2006 bolo reoperovaných 47 pacientov za účelom dokončenia totálnej tyreoidektómie, vekový priemer 53,4 roku, 38 žien a 9 mužov. Dva pacienti boli dvakrát reoperovaní. Retrospektívne sme vyhodnotili dokumentáciu pacientov.
Dokončenie TTE indikujeme pri ponechanom rezíduu štítnej žľazy, laloku ŠŽ, verifikovanom zobrazovacím vyšetrením (USG, CT, MRI, gamagrafia).
Reoperáciu neindikujeme u papilárneho mikrokarcinómu pri splnení týchto kritérií: unifokálny výskyt, veľkosť do 1 cm, gr. I-II, bez prerastania puzdra ŠŽ, bez uzlovej premeny kontralaterálneho laloka a bez patologickej LAP.
Ideálny čas pre reoperáciu je do 7 dní od primárneho výkonu, čo sa v praxi málokedy podarí splniť. Preto pri kompletnom odstránení tumoru -R0 - resekcii odkladáme reoperáciu o 3 mesiace. Pri R1 resekcii resp. pri multifokálnom výskyte karcinómu, metastatickej lymfadenopatii reoperujeme ihneď, napriek sťaženým podmienkam.
Pacientov po primárnej chirurgickej intervencii štandardne manažujeme. Dôkladne preštudujeme operačnú dokumentáciu, zhodnotíme histologický typ a stanovíme štádium ochorenia podľa TNM klasifikácie, doplníme USG, resp. podľa potreby MRI alebo CT vyšetrenie krku a horného mediastína a gamagrafické vyšetrenie krku s akumulačným testom (akumulácia rádioaktívneho jódu v metabolicky aktívnom tyroidálnom tkanive).
Z celkového počtu 47 pacientov 17 bolo primárne operovaných na našej chirurgickej klinike (t.j. 36 %), zvyšných 30 pacientov (t.j. 64 %) bolo primárne operovaných spolu v 16 nemocničných zariadeniach Slovenska.
Rozsah predchádzajúcich chirurgických výkonov pre diferencovaný karcinóm štítnej žľazy uvádza tabuľka 1. Rozdelenie podľa štádií ochorenia podľa TBM klasifikácie uvádza tabuľka 2.
Table 1. Rozsah predchádzajúcich operácii Tab. 1. Extent of previous surgeries 
Table 2. Rozdelenie podľa štádií ochorenia podľa TNM klasifikácie Tab. 2. Classification based on the disease stages, according to the TNM classification 
Z celého súboru 47 pacientov sme reoperovali 24 pacientov t.j. 51 % v čase do 3 mesiacov po primárnom výkone, 23 pacientov t.j. 49 % po 3 mesiacoch. V roku 2006 2 pacienti boli reoperovaní do 3 mesiacov, 7 pacienti boli reoperovaní po 3 mesiacoch.
Pri pozitívnom náleze v zobrazovacích vyšetreniach (USG, MRI, CT) dokončujeme operačný výkon podľa štandardov [6]. Pri malých zbytkoch tyroidálneho tkaniva a pozitívnej gamagrafii – akumulácii väčšej ako 10 % zvážime reoperáciu pacienta za pomoci scintilačného detektoru, resp. peroperačnou USG sondou. Pri akumulácii medzi 5–10 % indikujeme reoperáciu len u mladých žien, z dôvodu zníženia radiačného zaťaženia s ohľadom na fertilitu. Pri akumulácii menej ako 5 % a negatívnych nálezoch zobrazovacích vyšetrení reoperáciu neindikujeme. Schému nášho algoritmu uvádzame v tabuľke 3.
Table 3. Algoritmus manažovania pacienta s ponechaným rezíduom štítnej žľazy Tab. 3. Algorithm of the thyroid residuum patients management 
Chirurgické výkony u reoperovaných pacientov sú uvedené v tabuľke 4. U 29 pacientov t.j. 62 % sme exstirpovali zvyšky ŠŽ, z čoho 65 % lokalizovaných v oblasti laryngotracheálneho uhla, vo zvyšku sa jednalo zbytky horného či dolného pólu štítnej žľazy, lobus pyramidalis. Od konca roku 2005 sme zmenili prístup k primárnym operáciám štítnej žľazy, vykonávame totálnu lobektómiu s istmektómiou ako minimálny operačný výkon. Pacientov reoperovaných v roku 2006 sme zvlášť vyhodnotili.
Table 4. Typy reoperácii Tab. 4. Types of reoperations 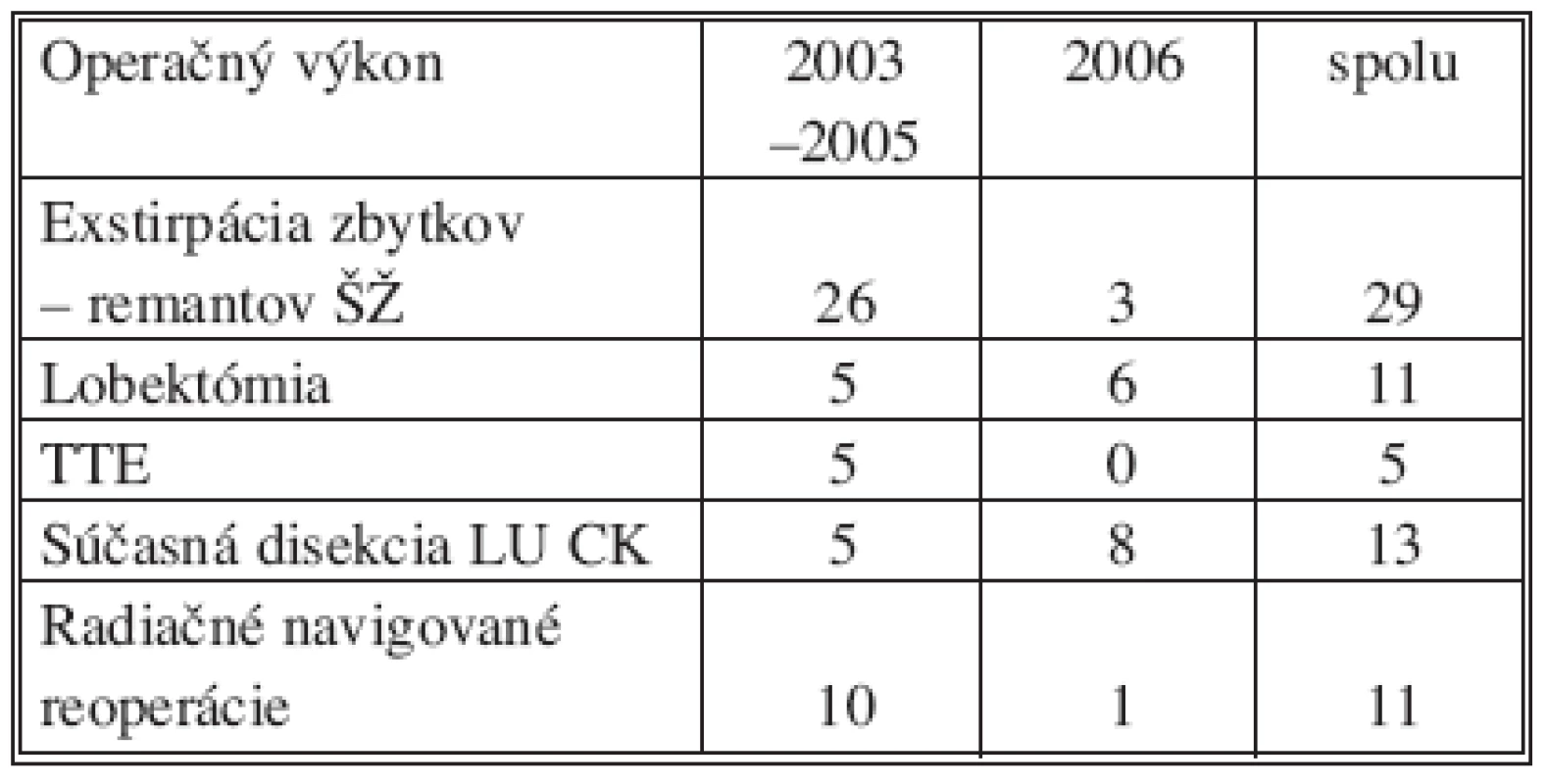
ŠŽ – štítna žľaza TTE – totálna tyreoidektómia LU CK – lymfatické uzliny centrálneho kompartmentu krku V histologickom preparáte bolo u 37 pacientov t.j. v 79 % nájdené reziduálne tyroidálne tkanivo, jazvovité tkanivo u 8 pacientov (17 %), u 2 (4 %) pacientov boli nájdené rezíduá karcinómu štítnej žľazy, z vyšetrených LU centrálneho kompartmentu len u 1 pacientky zistili prítomnosť metastázy, zvyšní pacienti mali LU bez metastáz.
Štyria pacienti mali už predoperačne parézu NLR, po reoperácii sme u 7 (15 %) pacientov zaznamenali parézu nervus laryngeus reccurens (NLR), trvalá u 5 pacientov – 10 %, u dvoch došlo k reštitúcii ad integrum. Z ďalších komplikácii sme u 4 (8,5 %) zaznamenali dočasnú hypokalciémiu na podklade hypoparatyreózy, ktorá sa do 3 mesiacov vrátila do normálnych hodnôt, u 1 pacienta sme zaznamenali léziu vetvy ductus thoracicus, ktorá sa konzervatívne zahojila. Pooperačné krvácanie, ani infekciu v operačnej rane sme nezaznamenali.
V súbore pacientov sme vyhodnotili aj akumuláciu rádiojódu pred i po operácii. Akumuláciu sme nevyšetrovali u pacientov po unilaterálnom výkone, ako aj pri ponechanom veľkom rezíduu ŠŽ (priemer väčší ako 10 mm v USG obraze). Údaje sú uvedené v tabuľke 5.
Table 5. Hodnoty akumulácie rádiojódu pred a po reoperácii Tab. 5. Values of the radiocative iodine accummulation, preand postoperatively 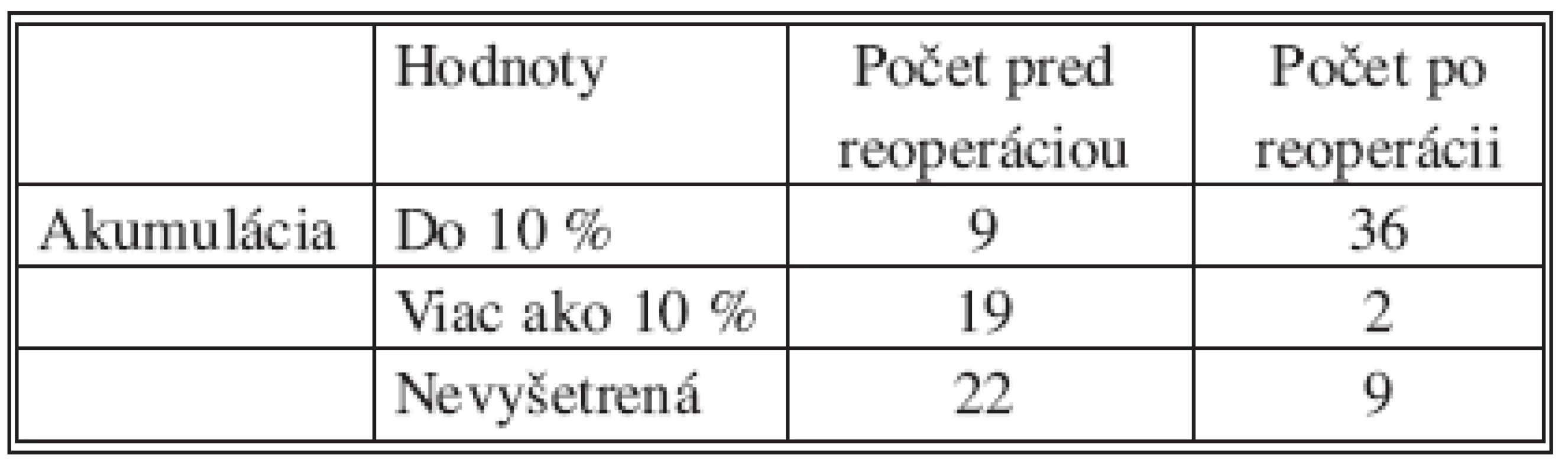
DISKUSIA
Liečba diferencovaného karcinómu štítnej žľazy je v prvej línii chirurgická, po dôslednom predoperačnom vyšetrení. Za minimálny výkon na štítnej žľaze aj pri benígnom ochorení považujeme lobektómiu s istmektómiou – znižuje počet reoperácii a rovnako aj riziko komplikácií. Už pri podozrení na karcinóm štítnej žľazy by mal byť odoslaný pacient na pracovisko so skúsenosťami s operačnou liečbou karcinómu štítnej žľazy.
Pred reoperáciou kladieme dôraz na akumuláciu rádiojódu a gamagrafické vyšetrenie krku, ktoré relatívne presne odhalí celkové množstvo ponechaného tyroidálneho tkaniva, nevie nám však rozlíšiť reziduálne tkanivo od metastaticky postihnutej LU na krku najmä v oblasti centrálneho kompartmentu – t.j. v paratracheálnych a jugulárnych priestoroch. Pri ponechanom zbytku v priemere väčšom ako 1 cm, sme pozorovali falošne negatívny nález pri peroperačnej scintigrafii – najväčší zbytok ŠŽ vychytal väčšinu rádiojódu, menším zbytkom sa rádioaktívneho jódu nedostalo. Uvedené vyšetrenie sme nerobili u pacientov po lobektómii ŠŽ a ponechanom väčšom zbytku ŠŽ, nakoľko by toto vyšetrenie nebolo relevantné. U 19 pacientov bola akumulácia signifikantne zvýšená nad 10 %, u 9 bola hraničná resp. medzi 5–10 %, jednalo sa prakticky vždy o mladé ženy. Po operácii došlo k poklesu akumulácie u 36 z 38 vyšetrených pacientov (9 nebolo vyšetrených na našom pracovisku), u 2 pacientov s pooperačné nájdenou akumuláciou viac ako 10 % sme indikovali ďalšiu reoperáciu za pomoci scintilačného detektora, po ktorej prišlo k poklesu akumulácie pod 10 %.
Ultrasonografickým vyšetrením vo väčšine prípadov dokážeme nájsť zbytkové tyroidálne tkanivo od minimálneho priemeru cca 3 mm, rovnako aj LAP. Za suspektnú LAP v oblasti centrálneho kompartmentu považujeme zväčšenú (> 5 mm) zobrazenú LU uloženú paratracheálne mediálne od a. carotis communis. Pri potrebe ďalšieho zobrazovacieho vyšetrenia uprednostňujeme MRI vyšetrenie, indikujeme ho najmä pri nejasnom USG náleze – minimálne resp. žiadne zbytky štítnej žľazy, ktoré nezodpovedajú hodnote akumulácie, a v prípade ťažkých pooperačných zmenách, ktoré znemožňujú presnú lokalizáciu rezíduí.
V súbore sme zachytili pomerne vysoký počet zbytkov ŠŽ (65 %) zanechaných v laryngo-tracheálnom uhle – v mieste vnárania sa nervus laryngeus reccurens (NLR) do laryngu, kde chirurgovia preferujú menej radikálne odstránenie tyroidálneho tkaniva z obavy poškodenia NLR a spoliehajú sa na liečbu rádiojódom. Všetky naše parézy NLR boli podmienené vynútenými reoperáciami v laryngotracheálnom uhle, aj keď cielene sme nervus laryngeus reccurens neresekovali. Dôsledné odstránenie tyroidálneho tkaniva z tejto lokality pri primárnom zákroku (myslíme tým totálnu lobektómiu) považujeme za najdôležitejší moment v ceste ku zníženiu počtu komplikácii. Na základe skúseností z nášho i iných pracovísk štandardnou vizualizáciou NLR sa dá vykonať bezpečná tyreoidektómia resp. lobektómia.
V tabuľke operačných výkonov sa rok 2006 vymedzuje oproti predchádzajúcemu obdobiu, kde sa otáča pomer exstirpácie zbytkov ŠŽ v prospech lobektómie. Zdá sa, že zlepšenou komunikáciou s endokrinológmi, ktorí indikujú operačné výkony na štítnej žľaze minimálne v rozsahu lobektómie, ubudli reoperácie pre ponechané tyroidálne rezíduá. Súčasne sme vždy doplnili aj disekciu lymfatických uzlín centrálneho kompartmentu.
Dodržiavaním prijatých pravidiel otočil sa aj pomer skorých reoperácii v prospech neskorých. Väčšina reoperácií bola posunutá do časovo priaznivého obdobia. Skorú reoperáciu sme vykonali u 2 pacientov – 1. pacient mal onkocytárny karcinóm max. priemeru 7 cm, infiltrujúci puzdro, 2. pacient mal pri gamagrafii zistené rezíduá v lôžku po štítnej žľaze, okrem toho aj metastázy v pľúcach, pred liečbou rádiojódom bolo nutné odstrániť čo najviac jod-aktívneho tkaniva. Napriek snahe, do 7 dní sa nám nepodarilo realizovať dokončenie výkonu, najmä z dôvodu neskorého odoslania pacienta na naše pracovisko.
Rozsah reoperácie indikujeme na základe lokalizácie zbytkov, TNM klasifikácie. Od leta roku 2005 sme vždy dokončili operáciu podľa štandardov prijatých európskym konsenzom [6]. Pri I–II. štádiu – dokončujeme TTE s disekciou LU centrálneho kompartmentu, pri III. štádiu – TTE s disekciou centrálneho kompartmentu a laterálnu disekciu vykonávame pri verifikovanom metastatickom postihnutí LU laterálneho kompartmentu.
Z komplikácií sme zaznamenali najčastejšie parézu NLR u 5 pacientov t.j. 10 %, uvedené číslo zodpovedá reálnym číslam na iných pracoviskách. Myslíme si, že idú najmä vrub ťažkých pooperačných zmien – všetci pacienti s pooperačnou parézou NLR mali dvojdobú TTE, s ponechaným zbytkom ŠŽ v okolí NLR. Vplyvom reparačných zmien v lôžku po štítnej žľaze je jeho priebeh väčšinou atypický, v dôsledku čoho je aj vyššie riziko jeho poškodenia. Od septembra 2006 máme možnosť použiť identifikáciu NLR pomocou neuromonitoringu, výsledky zatiaľ nevieme zhodnotiť pre krátku skúsenosť a malý počet pacientov. Na základe prác od prof. Dralleho (Halle, Nemecko) a poznatkov zo študijného pobytu na jeho pracovisku sa zdá jeho použitie veľmi sľubné.
Použitie scintilačného detektoru k lokalizácii zbytkov štítnej žľazy neznižuje riziko poškodenia NLR a ostatných komplikácii, výhodou sa javí pooperačná kontrola operačného poľa a potvrdenie kompletnosti odstránenia tyroidálneho tkaniva. No i pri použití tejto techniky odstraňujeme nielen tyroidálne tkanivo, ale aj tukovo-lymfatické tkanivo centrálneho kompartmentu.
Štandardne od roku 2005 všetkým pacientom pred OP vyšetrujeme hladinu tyreoglobulínu, ktorý je citlivým markerom stavu ochorenia až po úplnom odstránení štítnej žľazy. V predoperačnom resp. bezprostrednom pooperačnom období po dokončení TTE jeho hodnota resp. dynamika hodnôt nie je relevantná.
ZÁVER
Reoperácie za účelom dokončenia totálnej tyroidektómie pri diferencovanom karcinóme sú veľmi náročnou časťou chirurgickej liečby, ktorej komplikácie bezprostredne vplývajú na sociálny a profesný život pacienta.
Musíme pripomenúť, že dôsledným predoperačným vyšetrením, adekvátnym primárnym chirurgickým zákrokom sa dá počet a tým aj riziko reoperácií znížiť.
Za minimálny chirurgický výkon na štítnej žľaze doporučujeme totálnu lobektómiu s istmektómiou, bez ponechanie zbytku tyroidálneho tkaniva na operovanej strane.
Totálna tyroidektómia s disekciou lymfatických uzlín centrálneho kompartmentu je samozrejme indikovaná pri dokázanom karcinóme štítnej žľazy.
Doporučujeme operácie pre karcinóm štítnej žľazy vykonávať na špecializovanom pracovisku, kde sú štandardizované algoritmy vyšetrení a operačných postupov.
MUDr. R. Králik
Klinika onkologickej chirurgie LF UKo
Onkologický ústav sv. Alžbety
Heydukova 10
812 50 Bratislava
Slovenská republika
Sources
1. Buhr, H., Mann, B. Thyreoidectomie und lymfadenectomie. Der Chirurg, 1999, Sept., s. 988–993.
2. Dvořák, J. Rakovina štítné žlázy. Praha: nakl. Libri, 1997, 79.
3. Walgenbach, S. Beeinflusst der Zeitpunkt der Restthyreoidectomie die Prognose differenzierter Schilddrusenkarcinome? Zentralbl. Chir., 2002, roč. 127, s. 435–438.
4. Alzahrani, A., Mandil, M. Frequency and predictive factors of malignancy in residual thyroid tissue and cervical lymph nodes after partial thyroidectomy for differentiated thyroid cancer. Surgery, 2002, roč. 131, č. 4, s. 443–449.
5. Repáň, M., Králik, R. Radiačné navigované reoperácie štítnej žľazy pre diferencovaný karcinóm, Rozhl. Chir., 83, 2004, č. 5, s. 217–221.
6. Pacini, F., Schlumberger, M., (Coordinators), Dralle, H., Elisei, R., Wiersinga, W. and the European Thyroid Cancer Taskforce, Section of Endocrinology and Metabolism, University of Siena, Italy; Service de Medicine Nucleaire, Institut Gustave Roussy, Villejuif, France; Department of General, Visceral and Vascular Surgery, University of Halle, Germany; Department of Endocrinology, University of Pisa, Italy; Department of Endocrinology and Metabolism, University of Amsterdam, The Netherlands: European consensus for the management of patients with differentiated thyroid cancer of the follicular epithelium. Eur. J. Endocrinol., 2006, Jun; 154(6): 787–803.
7. Dralle, H., Sekuc, C. Risk factors of paralysis and functional outcome after recurrent laryngeal nerve monitoring in thyroid surgery. Surgery, 2004, Dec; 136(6): 1310–1322.
8. Timmermann, W, Hamelmmann, W. H. Risk factors of paralysis and functional outcome after recurrent laryngeal nerve monitoring in thyroid surgery. Surgery, 2004 Dec; 136(6): 1310–1322.
9. Vogelsang, H., Bruckner, T. Reoperation for thyroid cancer. Chirurg, 2005 Mar; 76(3): 238–249. Review. German.
10. Mocňáková, M., Vyhnánek, J., Duda, M. Neurostimulaca – prevence poranení n. laryngeus reccurens pri tyroidectomii, Rozhl. Chir., 85, 2006, č. 9, s. 441–445.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 7-
All articles in this issue
- Dokončenie totálnej tyreoidektómie pre diferencovaný karcinóm štítnej žľazy
- Chirurgická léčba intrahepatální cholelitiázy – dvě kazuistiky
- Neobvyklá příčina obstrukce duodena – kazuistika
- Diagnostika okultních pertrochanterických zlomenin proximálního femuru magnetickou rezonancí
- Vplyv laserového žiarenia rôznych intenzít na hojenie incíznych rán u zdravých a diabetických potkanov
- „Pankreatická jednotka“ v liečbe ťažkej nekrotizujúcej pankreatitídy
- Kvadruparéza ako komplikácia akútnej pankreatitídy – kazuistika
- Taktika stomovania pri vrodených chybách črevného traktu
- Zkušenosti s léčbou empyému hrudníku během sedmiletého období
- Disekující aneuryzma aorty u Marfanova syndromu – kazuistika
- Disekce hrudní aorty. Kombinace chirurgické a endovaskulární léčby
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- „Pankreatická jednotka“ v liečbe ťažkej nekrotizujúcej pankreatitídy
- Chirurgická léčba intrahepatální cholelitiázy – dvě kazuistiky
- Diagnostika okultních pertrochanterických zlomenin proximálního femuru magnetickou rezonancí
- Neobvyklá příčina obstrukce duodena – kazuistika
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

