-
Medical journals
- Career
Neobvyklá příčina obstrukce duodena – kazuistika
Authors: M. Selbaková; J. Svoboda; J. Kutil; S. Musilová 1; I. Čížková 2; M. Michal 3
Authors‘ workplace: Chirurgické oddělení, Clinicum, a. s., Praha 9, prim. MUDr. J. Svoboda ; Gastroenterologická ambulance, Clinicum, a. s., Praha 9, prim. doc. MUDr. J. Kotrlík, CSc. 1; RDG oddělení, Clinicum, a. s., Praha 9, prim. MUDr. I. Čížková 2; Bioptická laboratoř, s. r. o., prof. MUDr. M. Michal 3
Published in: Rozhl. Chir., 2007, roč. 86, č. 7, s. 376-378.
Category: Monothematic special - Original
Overview
Sdělení prezentuje případ pacientky operované pro poruchu pasáže horní části gastrointestinálního traktu v oblasti duodena, jejíž příčina byla histologicky určena jako hyperplazie Brunnerovy žlázy. Následuje shrnutí poznatků z dostupné literatury o Brunnerově žláze a o její hyperplazii. Jedná se o velmi vzácný benigní tumor tenkého střeva, který způsobuje nespecifické obtíže, nejčastěji charakteru horního dyspeptického syndromu, anamnesticky se vyskytuje vředová choroba. Diagnostika se opírá o endoskopii a RTG kontrastní vyšetření, léčba je většinou chirurgická.
Klíčová slova:
tumor duodena – Brunnerova žláza – adenom – brunneromKAZUISTIKA
Pacientka, 53 let, nekuřačka, navštívila GE ambulanci v červnu 2004 pro první obtíže charakteru bolestí břicha v epigastriu a pálení žáhy. Anamnesticky udávala hypertenzi, proběhlou myokarditidu a tyreoidektomii. Absolvovala endoskopické vyšetření se závěrem ezofagitidy I. stupně. Pacientka začala užívat PPI a byla přechodně bez obtíží.
V lednu 2005 opět navštívila GE ambulanci pro zvracení. Tentokrát anamnesticky popisovala také melénu. Po endoskopickém vyšetření, které odhalilo bulbitidu a vřed bulbu duodena byla hospitalizována k observaci na našem chirurgickém oddělení. Po konzervativní léčbě následovalo brzké propuštění.
V průběhu delšího období bez výraznějších obtíží absolvovala v květnu 2005 sonografické vyšetření břicha, které odhalilo subhepatálně rozšířenou, dobře průchodnou kličku tenkého střeva. Podle sonografisty se pravděpodobně jednalo o postulcerogenně změněné duodenum.
V únoru 2006 přišla pacientka opět pro stejné potíže. Na základě endoskopického vyšetření, které tentokrát neumožňovalo proniknutí do duodena, indikoval gastroenterolog RTG kontrastní vyšetření žaludku (Obr. 1, 2). Rentgenolog popsal postulcerózní deformitu bulbu duodena, způsobenou hladce okonturovaným objemným intraluminálním útvarem vyplňujícím D1 až D3.
Image 1. RTG kontrastní vyšetření zobrazující intraluminálně uložený objemný tumor duodena. Pic. 1. Duodenography showing a large intraluminal tumour 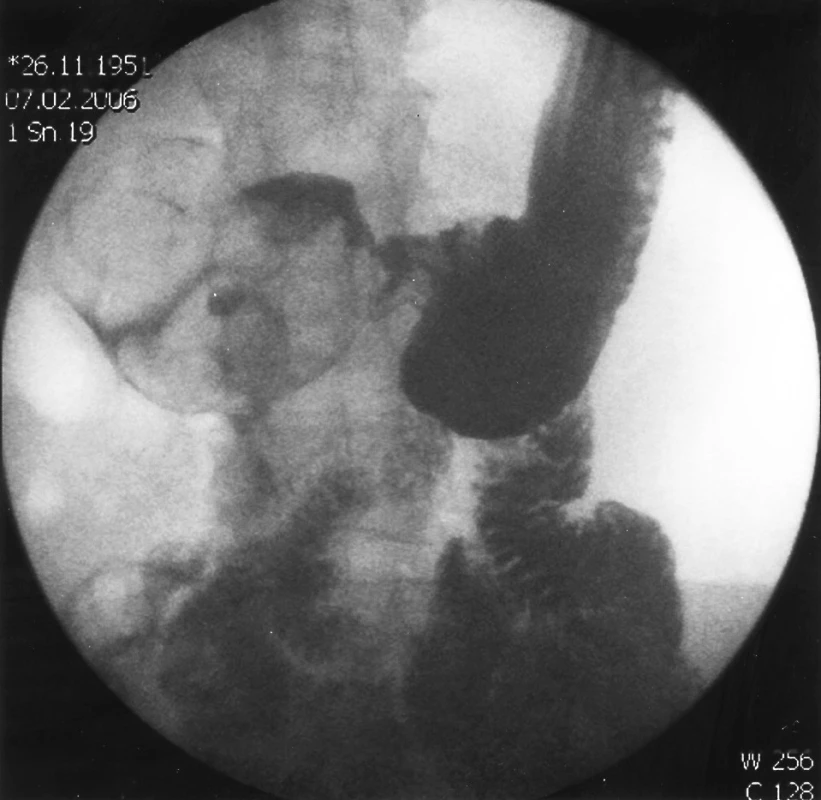
Image 2. RTG kontrastní vyšetření zobrazující intraluminálně uložený objemný tumor duodena. Pic. 2. Duodenography showing a large intraluminal tumour 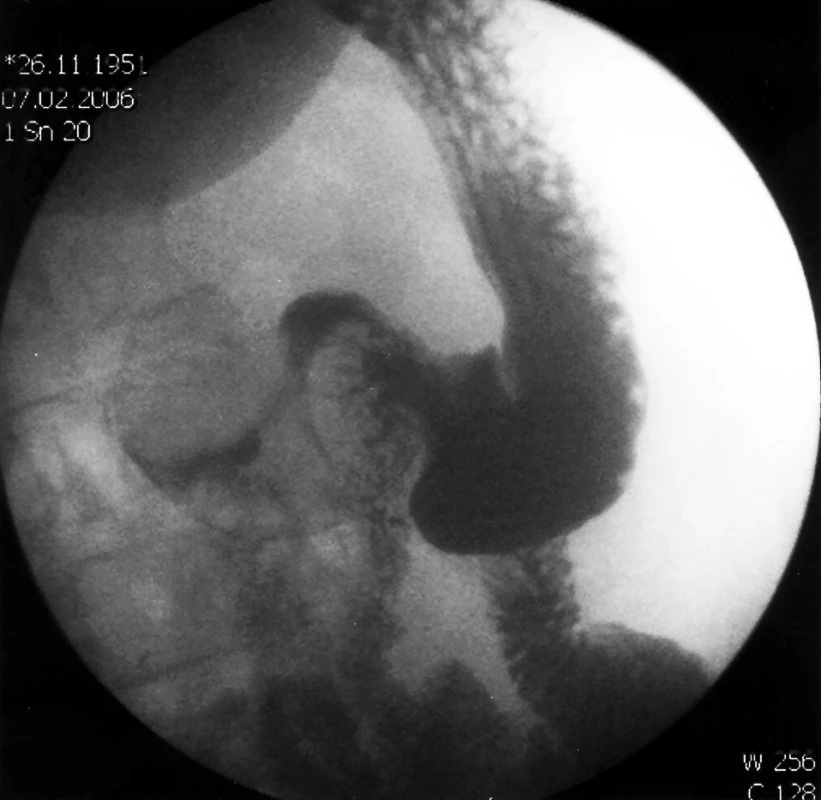
Pacientka byla indikovaná k operaci a absolvovala výkon na našem pracovišti. Při revizi duodena jsme nalezli 3 cm za pylorem objemný intraluminální laločnatý tumor o velikosti 8x7x5 cm, s hladkou sliznicí a jednou povrchovou ulcerací, vyrůstající ze zadní stěny duodena (Obr. 3). Útvar jsme snesli v celé vrstvě za pečlivé kontroly stavu papily, která byla ponechaná intaktní. Pacientka byla pooperačně bez komplikací, zatížena stravou 6. pooperační den a propuštěna do domácí péče 8. den.
Image 3. Tumor duodena peroperačně. Pic. 3. The duodenal tumour during the operation 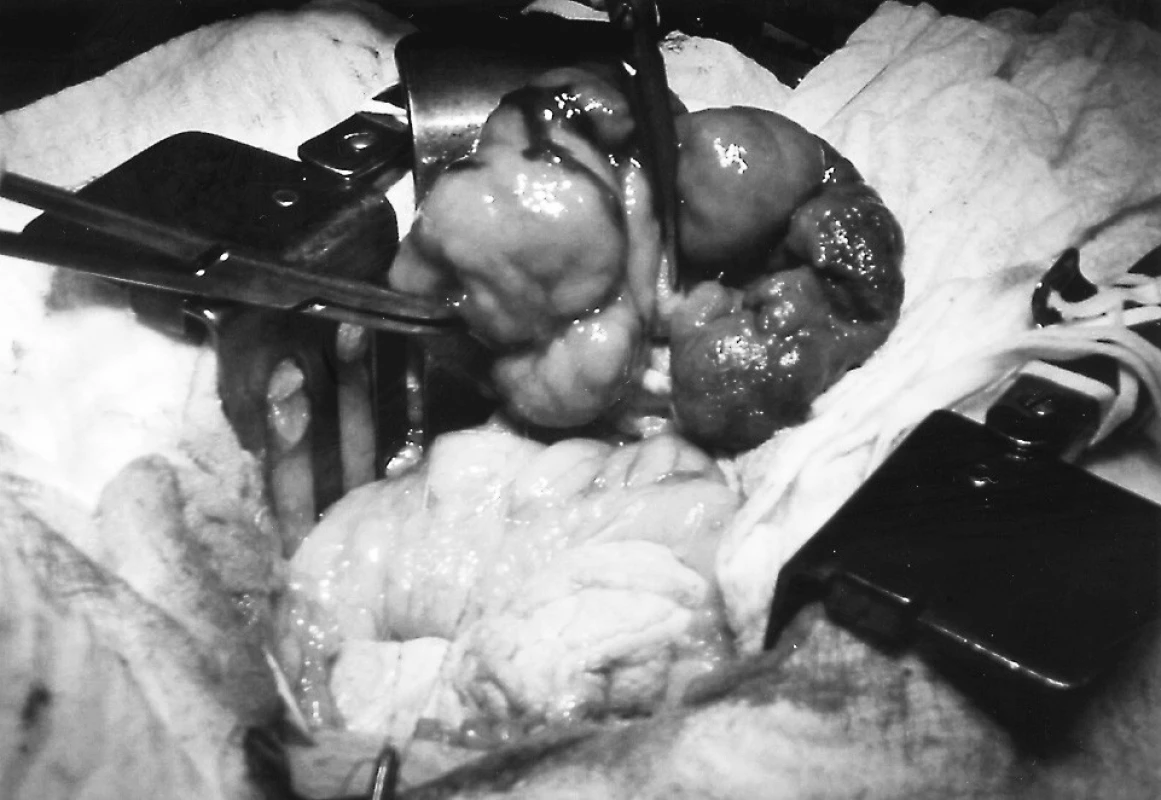
V době poslední kontroly v GE ambulanci v srpnu 2006 byla pacientka zcela bez obtíží. Nyní užívá dlouhodobě PPI a je trvale dispenzarizována v GE ambulanci.
Histologicky se jednalo o „laločnatý útvar velikosti 9x6x3 cm tužší konzistence na povrchu dobře ohraničený. Nález odpovídá hyperplazii Brunnerových žláz, na povrchu s atrofickou sliznicí duodena. Neobvyklá velikost budí podezření na hamartogenní původ. Nejedná se o nádorový proces.“
DISKUSE
Brunnerovu žlázu poprvé popsal Brunner v roce 1688 jako „pancreas secundarium“. Jedná se o rozvětvené tubulózní útvary nacházející se pod sliznicí pyloru a duodena produkující bikarbonát a mucin v množství 200 ml za den, který přispívá k ochraně sliznice před kyselým chymem (Obr. 4). Produkují také urogastron, inhibitor sekrece kyselých žaludečních šťáv [1]. Až v roce 1846 označil Middeldorpf žlázy jako samostatné jednotky a navrhl pojmenování po jejich objeviteli [2]. Hyperplazie těchto žláz neboli brunnerom je velmi vzácná patologie vyskytující se u obou pohlaví stejně v 5. a 6. dekádě života [2, 3, 4]. Adenom, který poprvé popsal Cruveilhier v roce 1835 v souvislosti s fatální invaginací [4, 5], je v anglické literatuře od konce 18. století zmíněn cca ve 150 případech. Útvar nejasné etiologie většinou vyrůstá ze zadní stěny duodena v oblasti přechodu D1 a D2 [2]. Mezi možné příčiny vzniku se řadí hyperacidita žaludku, iritace sliznice nebo nadměrná parasympatická aktivita [1]. Je spíše považován za hamartom a představuje 10,6 % lézí duodena [1, 2, 6]. V roce 1934 vznikla histologická klasifikace rozlišující 3 typy, difuzní nodulární hyperplazii, circumskriptní nodulární hyper - plazii a nejčastěji se vyskytující adenomatózní hyperplazii [7]. Někteří autoři popisují přítomnost dysplastických ložisek a doporučují nespoléhat zcela na benigní povahu tumoru [3, 4]. Maligní zvrat byl popsán dvakrát [8, 9].
Image 4. Brunnerova žláza, převzato z Atlas of Human Anatomy and Surgery, The complete coloured plates of 1831–1854. Pic. 4. Brunner’s gland, copied from the Atlas of Human Anatomy and Surgery, The complete coloured plates of 1831–1854 
Menší tumory bývají asymptomatické. Mezi nejčastější projevy patří krvácení (37 %) pravděpodobně z povrchové ulcerace nebo obstrukční příznaky (37 %) [2, 3, 4]. Další projevy mohou také zahrnovat dlouhodobou dyspepsii horního typu, průjmy nejasné etiologie, nebo syndrom gastroezofageálního refluxu [6]. Méně častěji je udávaná pankreatitida, obstrukční ikterus nebo biliární píštěl [3]. Nezřídka je diagnóza stanovena peroperačně, kdy pacient je indikován k urgentní operaci pro nevysvětlitelné krvácení do traktu či vysoký ileus [10.]. V diagnostice zaujímá první místo endoskopie a RTG kontrastní vyšetření [3]. Pacient absolvuje endoskopické vyšetření, kde je velmi často popsaná VCHGD, která tuto patologii téměř vždy provází vzhledem k stagnaci obsahu žaludku. Obtíže pacienta se tímto vysvětlí a od dalšího vyšetřování je ustoupeno.
Nepůsobí-li tumor mechanické obtíže a je-li možno vyloučit jeho malignitu, lze postupovat konzervativně. Vzhledem k tomu, že maligní tumory duodena jsou častější než tato benigní afekce a endoskopická biopsie nemůže v žádném případě malignitu vyloučit, je operační řešení vhodnější. V raném stadiu se doporučuje endoskopická polypektomie [2, 3, 4, 9]. Otevřený výkon je indikován neumožňuje-li velikost tumoru endoskopické řešení. Resekce postiženého úseku traktu je vhodnějším řešením než výkon charakteru spojky [6]. T. č. nebyla nikde popsána recidiva.
ZÁVĚR
Adenom z Brunnerových žláz neboli brunnerom představuje 10,6 % benigních tumorů duodena. Maligní zvrat byl popsán ve 2 případech z cca 150 publikovaných, recidiva nebyla nikdy popsána. Klinicky působí mechanické obtíže, které jsou často vysvětlovány VCHGD, která se téměř vždy vyskytuje jako důsledek mechanické obstrukce. Léčba při asymptomatickém nálezu může být konzervativní, lze-li vyloučit maligní povahu tumoru a nepůsobí-li tumor mechanické obtíže. Diagnostika nádorů duodena obecně je obtížná [11, 12, 13, 14, 15,]. Nezřídka dochází k odhalení tumoru peroperačně, kdy pacient je indikován pro nevysvětlitelné krvácení či ileózní stav [10].
MUDr. M. Selbaková
Chirurgické oddělení Clinicum, a. s.
Sokolovská 304
190 61 Praha 9
Sources
1. Janes, S. J., Zaitoun, A. M., Catton, J. A., Aithal, G. P., Beckingham, I. J. Brunner‘s gland hyperplasia at the ampulla of Vater. J Postgrad Med [serial online] 2006 [cited 2007 Mar 19]; 52 : 38-40. Dostupný na www: < >
2. Gao, Y. P., Zhu, J. S., Zheng, W. J. Brunner‘s gland adenoma of duodenum: A case report and literature review. World J. Gastroenterol., 2004; 10(17): 2616–2617.
3. Brookes, M. J., Manjunatha, S., Allen, C. A., Cox, M. Malignant potential in a Brunner’s gland hamartoma. Postgrad. Med. J., 2003; 79 : 416–417.
4. Rocco, A., Borriello, P., Compare, D., De Colibus, P., Pica, L., Iacono, A., Nardone, G. Large Brunner’s gland adenoma: Case report and literature review. World J. Gastroenterol., 2006; 12(12): 1966–1968, <http://www.wjgnet.com/1007-9327/12/1966.asp>
5. Jansen, J. M., Stuifbergen, W. N. H. M., van Milligen de Wit, A. W. M. Endoscopic resection of a large Brunner’s gland adenoma. Neth. J. Med., 2002, Jul; 60(6): 253–255.
6. Nguema-Mve, R., Itsoukiga, A., Mbumbe King, A. Hypertrophie adenomateuse Brunnerienne traitee par resection chirurgicale. Médecine d’Afrique Noire: 1997, 44 (1)
7. Feyrter, F. Uberwucherungen der Brunnerschen drusen. Virchows Arch., 1934; 293 : 509.
8. Christie, A. C. Duodenal carcinoma with neoplastic transformation of the underlying Brunner’s gland. Br. J Cancer, 1953; 7, 65–67
9. Fujimaki, E., Nakamura, S., Sugai, T., Takeda, Y. Brunner’s gland adenoma with a focus of p53-positive atypical glands. J. Gastroenterol., 2000; 35(2): 155–158.
10. Třeška, V., Ludvíková, M., Šimánek, V. Stromální nádor tenkého střeva – příčina masivního gastrointestinálního krvácení. Rozhl. Chir., 2001, roč. 80, č. 3, s. 121–123.
11. Kožnar, P., Louda, V. Primární karcinom duodena. Rozhl. Chir., 2004, roč. 83, č. 7, s. 311–313.
12. Oliverius, M., Wohl, R. Adenokarcinom tenkého střeva. Rozhl. Chir., 2003, roč. 82, č. 10, s. 529–532.
13. Chmátal, P., Lednický, L., Hájek, M. Adenokarcinom tenkého střeva: vzácná diagnóza – kazuistika 4 případy. Rozhl. Chir., 2003, roč. 82, č. 6, s. 324–326.
14. Dubaj, M., Bakoš, E., Galko, J., Lazorišák, A. Primárne tumory dvanástorníka a tenkého čreva v našom klinickom materiáli za desaťročné obdobie. Rozhl. Chir., 2006, roč. 85, č. 2, s. 90–92.
15. Hrbaty, B., Ohradka, B., Vician, M. The incidence of small intestine tumors. Bratisl. Lek. Listy, 1999; 100(2): 96–98.
16. Mann, M. Chirurgická léčba zhoubných nádorů trávicího ústrojí. Tisk Comers, s. r. o., 1995, 263 s. ISBN 80-201-0080-6.
17. Bourgery, J. M., Jacob, N. H., Atlas of Human Anatomy and Surgery, The complete coloured plates of 1831–1854. Taschen GmbH, 2005, 714 s. ISBN 3-8228-3129-8
18. Becker, H. D., Hohenberger, W., Junginger, T., Schlag, P. M., Chirurgická onkologie. Galén, 2005, 880 s. ISBN 80-247-0720-9.
19. Bednář, B., Patologie – svazek II. 1. vyd. Praha, Avicenum, zdravotní nakladatelství, 1983. 583 s., 08-001-83.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 7-
All articles in this issue
- Dokončenie totálnej tyreoidektómie pre diferencovaný karcinóm štítnej žľazy
- Chirurgická léčba intrahepatální cholelitiázy – dvě kazuistiky
- Neobvyklá příčina obstrukce duodena – kazuistika
- Diagnostika okultních pertrochanterických zlomenin proximálního femuru magnetickou rezonancí
- Vplyv laserového žiarenia rôznych intenzít na hojenie incíznych rán u zdravých a diabetických potkanov
- „Pankreatická jednotka“ v liečbe ťažkej nekrotizujúcej pankreatitídy
- Kvadruparéza ako komplikácia akútnej pankreatitídy – kazuistika
- Taktika stomovania pri vrodených chybách črevného traktu
- Zkušenosti s léčbou empyému hrudníku během sedmiletého období
- Disekující aneuryzma aorty u Marfanova syndromu – kazuistika
- Disekce hrudní aorty. Kombinace chirurgické a endovaskulární léčby
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- „Pankreatická jednotka“ v liečbe ťažkej nekrotizujúcej pankreatitídy
- Chirurgická léčba intrahepatální cholelitiázy – dvě kazuistiky
- Diagnostika okultních pertrochanterických zlomenin proximálního femuru magnetickou rezonancí
- Neobvyklá příčina obstrukce duodena – kazuistika
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

