-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Podpora účelné farmakoterapie a zdravotní pojišťovny – teorie a praxe
Support of rational pharmacotherapy and medical insurance companies – theory and practice
For the optimization of prescription it is useful to provide the physicians the feedback by means of prescription assessment. The assessment if based on a statistical processing of the prescription data, which is capable of identification of certain pharmacotherapy problems in individual physicians. The article presents well-arranged information about the support of rational pharmacotherapy, the way of intervention of health insurance companies and draws attention to some obstacles of such intervention.
Key words:
optimization of prescription – identification of pharmacotherapy problems – the support of rational pharmacotherapy – possibilities in intervention of medical insurance companies
Autoři: M. Prokeš 1; Z. Vitásek 2
Působiště autorů: INFOPHARM, Praha 1; ZPŠ, Praha 2
Vyšlo v časopise: Reviz. posud. Lék., 14, 2011, č. 4, s. 147-153
Souhrn
Pro optimalizaci preskripce je vhodné poskytovat lékařům zpětnou vazbu prostřednictvím jejího hodnocení. Hodnocení je založeno na statistickém zpracování preskripčních dat, pomocí kterého je možno u jednotlivých lékařů identifikovat určité farmakoterapeutické problémy. Článek přehledným způsobem informuje o tom, co je to podpora účelné (racionální) farmakoterapie (PÚF), jakým způsobem mohou do tohoto procesu zasahovat zdravotní pojišťovny, a upozorňuje na některá úskalí takového zasahování.
Klíčová slova:
optimalizace preskripce – identifikace farmakoterapeutických problémů – podpora účelné farmakoterapie – možnosti působení zdravotních pojišťovenÚvod
Lékaři nepředepisují léčivé přípravky vždy optimálním způsobem, proto je vhodné poskytovat jim zpětnou vazbu prostřednictvím hodnocení jejich preskripce. Takové hodnocení je založeno na statistickém zpracování preskripčních dat, pomocí kterého je možno u jednotlivých lékařů identifikovat určité farmakoterapeutické problémy, jako např. suboptimální volbu antibiotik, klinicky významné lékové interakce, léky potenciálně nevhodné ve stáří apod. Tento článek přehledným způsobem informuje o tom, co je to podpora účelné (racionální) farmakoterapie (PÚF), jakým způsobem mohou do tohoto procesu zasahovat zdravotní pojišťovny a upozorňuje na některá úskalí takového zasahování.
Co je to účelná farmakoterapie
Lékaři se při předepisování léků snaží o to, aby léčba byla účinná a bezpečná a snaží se neplýtvat. Informace, které získávají o lécích, hovoří zejména o účinnosti, v posledních letech nabývá na významu i bezpečnost, a to i u nás v ČR. Školení podporovaná výrobci léčiv vedou lékaře spíše k tomu, aby se naučili (jejich) léky indikovat, než jak se vypořádat s polypragmazií. Ve vyspělých zemích zjistili, že informace poskytované lékařům firmami je třeba vhodným způsobem doplňovat, respektive že musí podporovat účelné (racionální) předepisování léčiv. Každá ze zemí „EU 15“ již má svůj systém v provozu. PÚF se skládá z následujících komponent (obr. 1):
- Směrnice (doporučené postupy, guidelines) jak léčit kvalitně a zároveň neplýtvat. Ve vyspělých zemích dnes již není možné, aby odborná společnost či jiný subjekt vydaly oficiální směrnici, aniž by přitom nebyla zohledněna ekonomická stránka léčby; lze doufat, že i v ČR k této zásadě dospějeme. Řadu našich směrnic však využít lze, např. doporučené postupy pro léčbu komunitních respiračních a močových infekcí (volně dostupné na http://www.cls.cz/dalsi-odborne-projekty).
- Nezávislý systém postgraduálního vzdělávání. V zásadě takový systém máme i u nás, vzdělává Česká lékařská komora, Sdružení praktických lékařů (SPL, pro dospělé a pro děti a dorost) a další subjekty. ČLK a SPL navíc pracují i na okresní úrovni, kde bývá PÚF nejúspěšnější. Okresní SPL se scházejí zpravidla 1krát měsíčně, přičemž léková agenda projednávaná na těchto schůzích spočívá zpravidla ve firemních prezentacích.
- Hrubé preskripční indikátory, respektive běžný rozbor preskripce, který může být automatizován. Preskripční indikátory upozorňují lékaře na možné lékové problémy („drug-related problems“) v jejich preskripci. Rozbor preskripce dává lékaři zpětnou vazbu, aby si uvědomil, že v některých oblastech může mít nedostatky. Lékař bez zpětné vazby může být přesvědčený, že předepisuje stoprocentně správně, a proto bude považovat každé lékové školení za zbytečnou ztrátu času a vzdělávací aktivity vnímat nebude, ani kdyby se jich zúčastnil omylem.
- Audit preskripce znamená detailní rozbor preskripce určitého lékaře s tím, že budou potvrzeny nebo vyvráceny domněnky, že v jejich preskripci lékové problémy existují, v kladném případě by měl lékař získat informaci, jak takové problémy řešit. Audit preskripce si může lékař provádět sám i po internetu, pokud je správným způsobem veden a motivován, vždy je však vhodné, aby se čas od času dostal do přímého kontaktu s vedoucími takového projektu, aby i oni získali od lékařů zpětnou vazbu (jak je na obrázku 1 naznačeno). I v případě internetových projektů je proto vhodné pořádat pravidelné semináře, kde si lékaři mohou sdělovat své zkušenosti, ptát se vedoucích projektů na podrobnosti a upozorňovat je na případné nesrovnalosti.
Obr. 1. Programy podpory účelné farmakoterapie 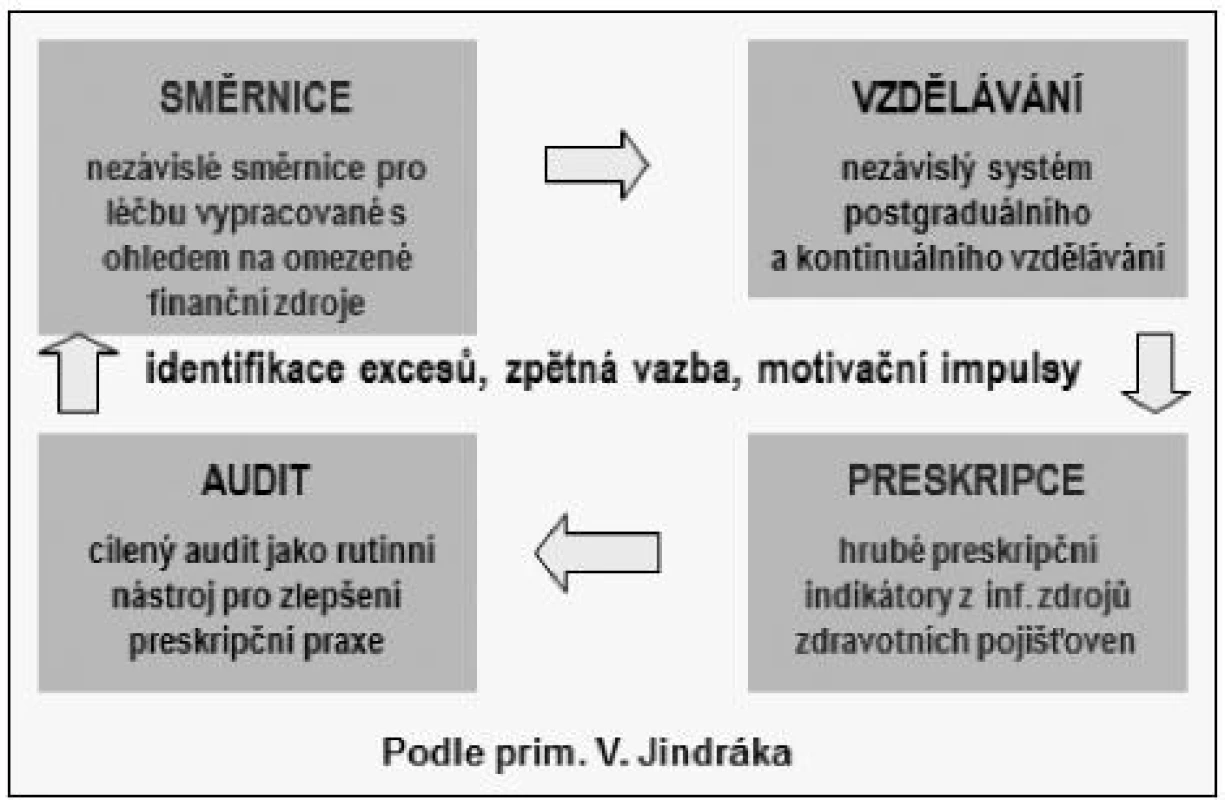
Místo zdravotní pojišťovny v systému podpory účelné farmakoterapie
Povinnosti zdravotních pojišťoven jsou dány zákonem č. 48/1997 Sb., § 42, jehož první tři odstavce citujeme:
- (1) Zdravotní pojišťovny kontrolují využívání a poskytování zdravotní péče hrazené ze zdravotního pojištění v jejím objemu a kvalitě včetně dodržování cen u smluvních zdravotnických zařízení a pojištěnců.
- (2) Kontrolní činnost provádějí prostřednictvím informačních dat v rozsahu stanoveném zákonem a činností revizních lékařů. Další kontrolní činnost provádějí odborní pracovníci ve zdravotnictví způsobilí k revizní činnosti (dále jen „odborní pracovníci“).
-
(3) Revizní lékaři posuzují odůvodněnost léčebného procesu se zvláštním zřetelem na jeho průběh a předepisování léčivých přípravků, prostředků zdravotnické techniky a na posuzování potřeby lázeňského pobytu jako součásti léčebné péče. Revizní lékaři a další odborní pracovníci dále kontrolují, zda
- a) poskytnutá péče odpovídá péči vyúčtované zdravotní pojišťovně;
- b) byly účtovány pouze ty výkony, léčivé přípravky a prostředky zdravotnické techniky, které je zdravotní pojišťovna povinna uhradit;
- c) rozsah a druh zdravotní péče odpovídá zdravotnímu stavu pojištěnce.
Pokud kontrola prokáže neoprávněnost nebo nesprávnost vyúčtování zdravotní péče, zdravotní pojišťovna takovou péči neuhradí. Pokud kontrola prokáže, že pojištěnci byl předepsán léčivý přípravek v rozporu s podmínkami stanovenými v rozhodnutí Státním ústavem pro kontrolu léčiv o výši a podmínkách úhrady a zdravotní pojišťovna tento léčivý přípravek zařízení lékárenské péče uhradila, má příslušná zdravotní pojišťovna právo na úhradu zaplacené částky za takový léčivý přípravek zdravotnickým zařízením, kde byl léčivý přípravek předepsán.
Z uvedeného jasně vyplývá, že zdravotní pojišťovna má nejen právo, ale dokonce i povinnost sledovat objem i kvalitu preskripce. Výhodné je, pokud se podaří získat lékaře pro to, aby sami své nedostatky sledovali a odstraňovali a aby pojišťovny aktivně zasahovaly pouze v nezbytných případech (za každým předepisujícím lékařem nemůže stát revizní lékař). Motivovat lze lékaře profesně (žádný lékař nedělá chyby rád, ostatně pacienti se mohou soudit) i finančně:
- Na úspornosti jsou lékaři zainteresováni finančními limity, které pojišťovny uplatňují u smluvních zdravotnických zařízení.
- Za zvyšování kvality zdravotní péče již dnes většina pojišťoven lékaře odměňuje; indikátory kvalitní preskripce však zatím využívá jen málo pojišťoven v ČR.
Poskytování rozborů preskripce smluvním lékařům je z hlediska pojišťovny prevencí zbytečných nákladů, a to:
- nákladů na (nesprávně) předepsané léky,
- náklady na škody vzniklé předpisem nesprávných léků.
Klasickým příkladem jsou antibiotika: Předepíšeme-li makrolidové antibiotikum nebo cefalosporin u akutní tonzilitidy místo V-penicilinu, vynaložíme více peněz na makrolid (cefalosporin) a zároveň podporujeme vznik rezistence mikrobů na antibiotika. Ta se projeví až s odstupem času a v jiném zdravotnickém zařízení, takže vztah mezi předpisem a rezistencí nemusí být na první pohled zřejmý.
Typy lékových problémů, které se běžně vyskytují a které lze z databází pojišťoven zjistit
Nejčastějším lékovým problémem je chybné dávkování léku nebo nežádoucí účinek léku, tyto však z databáze pojišťoven zpravidla nezjistíme. Při pečlivé kontrole bychom mohli získat pouze podezření na výskyt nežádoucího účinku, např. je-li pacient brzy po zahájení léčby nesteroidními antiflogistiky hospitalizován pro krvácení do horní části gastrointestinálního ústrojí, lze soudit na vznik nesteroidní gastropatie. S výjimkou populačních studií se však ve světě zdravotní pojišťovny takovým zjišťováním nezabývají, neboť vztah mezi NSA a gastropatií je všem jasný. Pojišťovny (nebo stát či jiné instituce provádějící PÚF) lékaře v rámci rozboru preskripce upozorní, je-li jeho preskripce NSA nadprůměrná a nezkoumají, kolik pacientů z jeho praxe již NSA gastropatii mělo. Z toho vyplývá, že je vhodné lékaře upozorňovat i tehdy, máme-li důvodné podezření na lékový problém. Nesmíme však lékaře upozorňovat příliš často na problémy, které jsou nevýznamné, neboť pak lékař přestane brát taková varování vážně.
Potenciální lékové interakce (PLI) – je zjištěn souběh preskripce dvou léků, který může způsobit klinické projevy lékové interakce: Lékaře je vhodné upozornit na významné PLI (od stupně 4) nebo velmi významné (stupeň 5) a nepochybně na kontraindikované (stupeň 6, nebo též označované jako 5!). Současně je vhodné podat krátkou informaci ke každé PLI. Lékař by měl být též informován, kde nalezne detailní podrobnou informaci. Dále by měl vědět, že na méně významné PLI nebyl upozorněn, i když i ty by mohly pacienty poškodit (např. kombinace ACE-inhibitoru a kalium-šetřícího diuretika u určitého procenta pacientů vyvolá hyperkalémii, význam této PLI je „pouze“ 3).
Duplicity léků – jde buď o tutéž léčivou látku předepsanou ve dvou i více různých přípravcích (pozor na přípravky složené!), nebo o látku s podobným účinkem (např. dva beta-blokátory, dva statiny, apod.).
Léky nevhodné ve stáří, v dětství, v těhotenství – existují seznamy léků, které nejsou považovány za nevhodné u těchto pacientů. U nás byla publikována tzv. „STOP“ kritéria v časopise Vnitřní lékařství. Například benzodiazepiny s dlouhým poločasem se u seniorů mohou kumulovat a způsobit tak pády pacientů. Kromě kritérií STOP existují i kritéria START, kdy lék nebyl konkrétnímu pacientovi podán, i když (pravděpodobně) byl indikován.
Nevhodná preskripce antibiotik byla zmíněna výše, její zjišťování popisujeme v závěru tohoto článku. Obrázek 2 ukazuje rozdíly spotřeb jednotlivých skupin antibiotik v ČR a ve Švédsku. Prostudujeme-li naše směrnice zjistíme, že Švédi předepisují levněji a zároveň kvalitněji. Častá preskripce chinolonů v běžné klinické není vhodná proto, že se rychle zvyšuje antimikrobiální rezistence (ČR je v tom v rámci EU na přední pozici).
Obr. 2. Srovnání potřeb ATB v DDD/1000 obyvatel/den v roce 2010 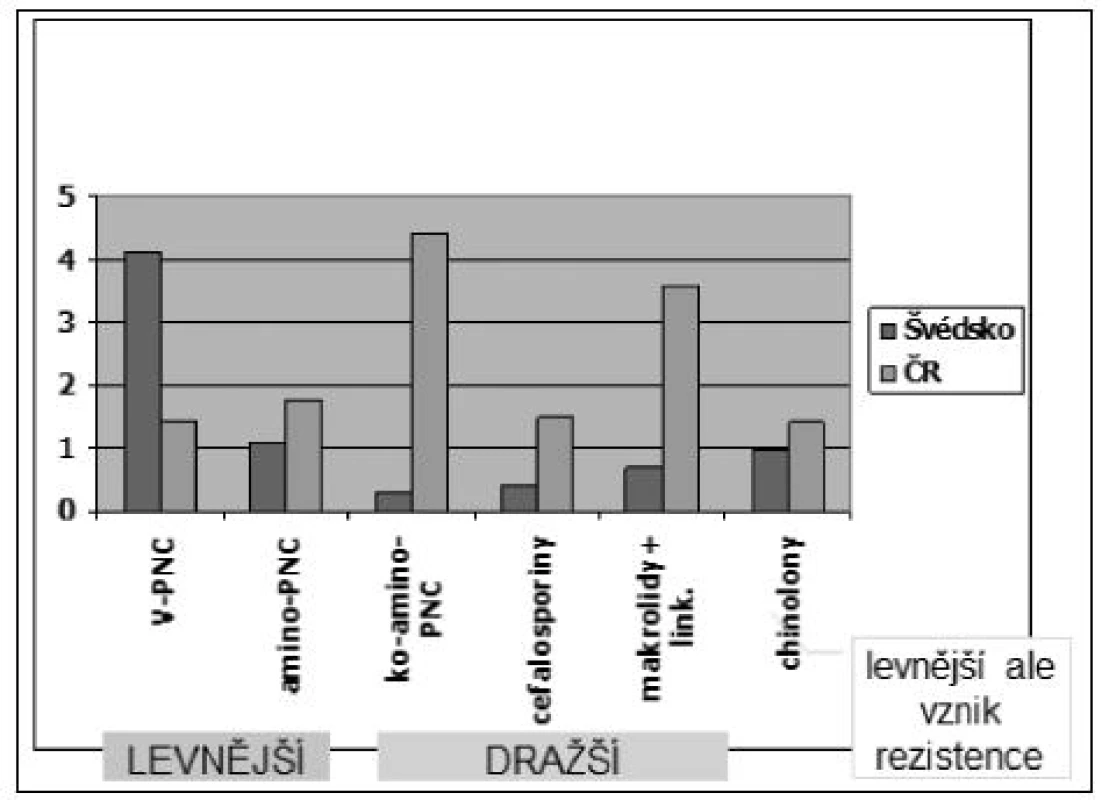
Existuje značné množství dalších lékových problémů, na které ve světě upozorňují: Příliš vysoká preskripce NSA, příliš nízké předepisování levných generických léků tam, kde by to bylo možné apod. Některé z nich níže zmiňujeme v oddíle Indikátory správné preskripce. Blíže se budeme věnovat problému polypragmazie, který z našich pojišťoven řeší v Zaměstnanecké pojišťovně Škoda (ZPŠ).
Polypragmazie
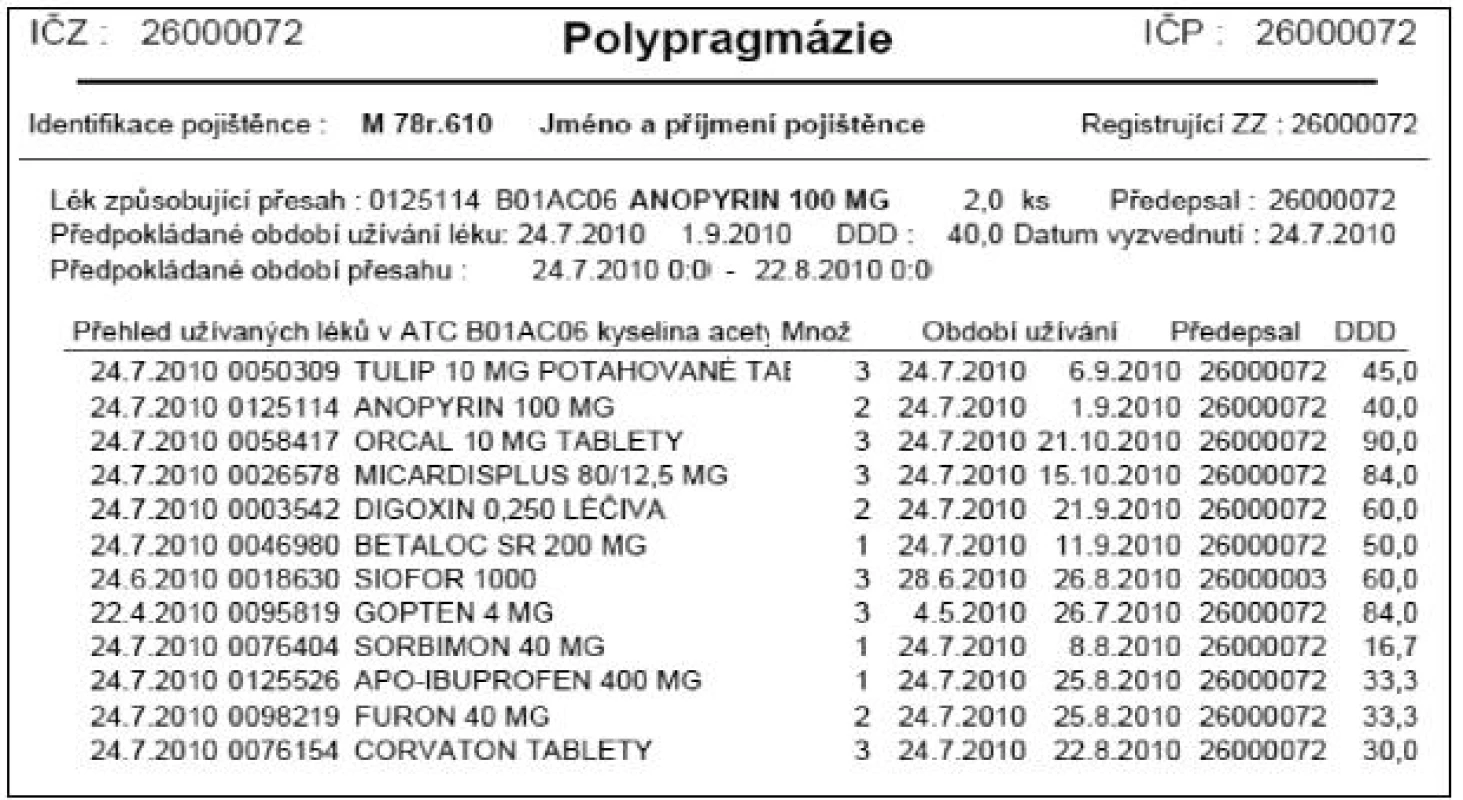
Polypragmazie je vyšší spotřeba více druhů léčivých přípravků. Již na lékařské fakultě jsme se učili, že polypragmazii se máme pokud možno bránit (nutno ovšem přiznat, že u některých nemocí je kombinační léčba výhodou, např. u hypertenze). Na obrázku 3 je soubor 12 léků, které byly předepsány jednomu 78letému muži, který se léčí pro diabetes mellitus a hypertenzi a zřejmě i pro srdeční selhání (furosemid). I když se předepsané léky většinou dobře doplňují, nalezneme zde několik speciálních lékových problémů.
Obr. 4. Lékové interakce zaznamenané v preskripci pacienta z obrázku 3 
Z obrázku 3 je patrné, že v této preskripci lze identifikovat několik potenciálních lékových interakcí, z nichž některé by mohly být u dotyčného pacienta klinicky závažné.
-
Byla předepsána trojice léků, která může způsobit renální selhání a které se v anglosaských zemích říká „tripple-whammy“ (což lze přeložit jako „trojitý nářez“): ACE-inhibitor nebo antagonista angiotensinu II (zde Gopten, respektive Micardisplus), furosemid (zde Furon) a nesteroidní antiflogistikum (NSA, zde přípravek APO-ibuprofen). K selhání ledvin častěji dochází u diabetiků, seniorů (obě tato kritéria pacient splňuje) a pacientů s již existující renální nedostatečností. Pravděpodobný mechanismus vzniku renálního selhání je následující:
a) NSA snižují glomerulární filtraci tím, že inhibují účinek prostaglandinů spočívající ve vazodilataci aferentní arterioly renálního glomerulu. Aferentní arteriola se působením NSA nedilatuje tak, jak by bylo třeba, čímž se sníží tlak v glomerulu.
b) Angiotensin II působí vazokonstrikci eferentní arterioly glomerulu, jeho inhibitory (přímé i nepřímé) působí vazodilataci eferentní arterioly a tímto sníží tlak v glomerulu.
c) K tomu přistupuje účinek furosemidu, který je do určité míry nefrotoxický a sám může vyvolat zvýšení kreatininu a močoviny. - Předepsaný ibuprofen jako každé NSA působí retenci vody a minerálů v organismu a může snížit účinnost antihypertenzní terapie. Není možné očekávat, že hypertonici nebudou nikdy užívat NSA, ale pacienty je třeba o riziku poučit a příslušným způsobem je sledovat.
- Za nezávažnou lze považovat interakci Anopyrinu v denní dávce 100 mg, který nijak významně nesníží účinek předepsaných antihypertenziv (Betaloc, Gopten, Orcal, Micardisplus), a ani nebude mít vliv na plazmatické koncentrace digoxinu.
- Ibuprofen, tak jako jiná NSA, byl obviňován, že by mohl snížit antiagregační účinky kyseliny acetylsalicylové. Příslušné studie však nepřinesly jednoznačný výsledek, nelze tedy potvrdit, že by k interakci docházelo. V jiných studiích kyselina acetylsalicylová v dávkách 2600 mg denně snížila plazmatické koncentrace ibuprofenu o 60 %. Nelze předpokládat, že by 100 mg denně mělo výrazný klinický účinek, lze však předpokládat zvýšené riziko gastropatie.
Kromě lékových interakcí by bylo možno položit následující otázky:
- Nebyly předepsány dva léky s podobným účinkem? Dne 22. 4. byl předepsán ACE-inhibitor Gopten (trandolapril) a dne 24. 7. antagonista angiotensinu II Micardisplus (telmisartan a hydrochlorothiazid). Pravděpodobně se jednalo o následnou, nikoliv současnou preskripci, kdy Micardisplus byl nasazen místo Goptenu, jinak by se jednalo o nedoporučovanou kombinaci.
- Byla předepsána dvě diuretika – FURON (furosemid) a Micardisplus (telmisartan a hydrochlorothiazid); skutečně u tohoto pacienta převažuje užitek této kombinace nad možnými riziky?
- Byl předepsán molsidomin (Corvaton) a izosorbitdinitrát (Sorbimon): Molsidomin zřejmě proto, že angina pectoris nebyla dobře kompenzována nitrátem; je však účelné pokračovat v podávání nitrátu, nebo by bylo možno jej vysadit?
- Hypertenze je léčena antagonistou angiotensinu II, hydrochlorothiazidem, beta-blokátorem (Betaloc) a blokátorem kalciového kanálu amlodipinem (Orcal): Nebylo by možné uvažovat o vysazení amlodipinu?
Z uvedeného je zřejmé, že samotné upozorňování na nejvýznamnější lékové interakce může opominout interakce obecně méně významné, které však také mohou určité rizikové pacienty poškodit. Lékař by proto měl být u pacientů užívajících více léků zvláště pečlivý a opatrný a měl by zvážit takový problém konzultovat buď se specialistou, a/nebo s lékárníkem (což je v zahraničí běžné).
Indikátory správné (nesprávné) preskripce
Indikátory správné preskripce podávají hrubou, avšak přehlednou informaci o preskripci léků v dané oblasti pro jednotlivé lékaře. Existují tři druhy indikátorů kvality preskripce:
- Lékově specifické indikátory – například jaké procento pacientů nad 65 let užívá dlouhodobé benzodiazepiny (čím méně, tím lépe).
- Indikátory specifických onemocnění – například poměr mezi krátkodobě účinnými betamimetiky a glukokortikoidy ukazuje, jak jsou pacienti s astmatem kompenzováni. Podobně lze sledovat, zda pacienti užívající dlouhodobě působící nitráty někdy užívají krátkodobé nitráty, jejichž preskripce ukazuje na anginu pectoris. Bez anginy pectoris totiž nemá smysl podávat dlouhodobě působící nitráty. Naopak lze objevovat pacienty užívající dlouhodobé nitráty, kteří neužívají ani beta-blokátor, ani blokátor kalciových kanálů, ačkoli by (zřejmě) u nich byly indikovány.
- Indikátory na úrovni pacienta – například sledování PLI nebo lékových duplicit, identifikace polypragmazie nebo naopak „lékových prázdnin“ u dlouhodobě užívaných léků apod.
Indikátory lze použít jednak pro snazší orientaci lékařů při podpoře správné preskripce a jednak pro revizní lékaře (lékárníky), aby rozpoznali atypicky předepisující lékaře a vytipovali správné subjekty pro důkladnější revizi.
Prezentace lékařům
Pokoušíme-li se provádět PÚF, musíme si uvědomit, že naše sdělení by především mělo u lékaře vzbudit zájem o danou problematiku. Je třeba respektovat, že čas lékaře je omezený a že léky nemusí být středem jeho zájmu. Informaci zpravidla předáváme v grafické podobě, a to srovnáním preskripce konkrétního lékaře s preskripcí ostatních lékařů téže odbornosti, zpravidla při osobním setkání na hromadné akci. Odborníci ve vyspělých zemích varují před prezentací příliš mnoha údajů při jedné akci (údajně prý stačí jeden nebo dva grafy, pak již posluchač ztrácí „nit“). U nás semináře zpravidla pořádají samy pojišťovny, doporučuji zvážit možnost prezentovat údaje na pravidelné schůzce okresních sdružení praktických lékařů.
Při prezentaci lékařům nabídneme i interpretaci zjištěných údajů, je ale vhodné, aby se o této věci diskutovalo (lékaři jsou tak vtaženi do děje a poskytnuté informace si pak lépe pamatují). Lékaři jsou rádi, mohou-li takto zvážit všechna pro a proti a sami dospět k určitému rozhodnutí. Při prezentaci dat o spotřebě antibiotik by lékaři rádi zohlednili věk pacientů a diagnózy, rádi by měli tabulky rezistencí mikroorganismů na antibiotika apod. Je proto vhodné, zúčastní-li se setkání příslušní odborníci. Některé naše pojišťovny poskytují rozbory preskripce po internetu, což je jistě pohodlnější pro obě strany, vždy je však třeba dbát na to, aby i prezentující lékař (lékárník) měl od posluchačů zpětnou vazbu, zda mluví srozumitelně, zda mají lékaři pocit, že jsou jim poskytovány objektivní a kvalitní údaje a zda není potřeba předložená data ještě doplnit o další položky.
Několik rad pro začátek
Chceme-li v rámci zdravotní pojišťovny začít ovlivňovat preskripci smluvních lékařů, musíme o smyslu této práce přesvědčit nejen smluvní lékaře, ale i vedení zdravotní pojišťovny, aby věnovalo této činnosti potřebný prostor. Nezřídka se setkáme s názorem, že podpora účelné farmakoterapie se nevyplácí, neboť lékaři své preskripční návyky nezmění. Kdyby to byla pravda, nevyplácelo by se ani lékovým firmám ovlivňovat lékaře, přitom firmy na tuto činnost utratí v ČR miliardy Kč ročně. Učebnicový příklad, kde lze pro pojišťovnu získat „snadné a rychlé peníze“ jsou antibiotika, neboť zde existují oficiální guidelines a preskripce průměrného lékaře se od těchto guidelines dosti výrazně liší (viz obr. 2). Problematice příliš vysoké preskripce antibiotik se věnuje i Evropská unie, díky níž i v ČR máme od roku 2009 svůj Národní antibiotický program [1]. Ovlivnění preskripce lékařů v této oblasti prokázal kromě jiného mezinárodní projekt Happy Audit [2].
Druhým partnerem v pořadí (po řediteli pojišťovny) je informatik, musíme však jasně vysvětlit, o co se jedná a proč to děláme. Musíme se proto naučit s ním komunikovat. První věc, o co jej požádat, je připojovat k sedmimístným kódům SÚKLu i kód ATC, aby bylo možno léková data smysluplně třídit:
- ATC kód na tři pozice pro hrubé třídění léků podle hlavních skupin, např. J01 antibiotika.
- ATC kód na pět pozic, abychom identifikovali více příbuzné léky, např. J01CA – širokospektré aminopeniciliny, J01CE peniciliny s úzkým spektrem (V-PNC), J01CR kombinace penicilinů apod.
- ATC kód na plných sedm pozic, který podává informaci o účinné látce, např. amoxicilin a enzymový inhibitor (jehož spotřeba je v ČR mnohonásobně vyšší, než je objektivně zapotřebí).
ATC kódy jsou k dispozici v Seznamu léčiv a PZLÚ, který je možno volně stáhnout na webu. Pak již nebude problém, aby informatik vytvořil seznam smluvních partnerů určité odbornosti s uvedením procent předepsaných balení kombinace penicilinů (J01CR) ze všech předepsaných antibiotik (J01), podobně procento makrolidů (J01FA) ze všech antibiotik atd., takže nakonec bude možno pro každého lékaře vytvořit tabulku a případně i graf, jak je znázorněn na obrázku 2. Podobné informace přinesl vybraným lékařům i program AKORD (VZP), ještě podrobnějším způsobem poskytuje informace i Zaměstnanecká pojišťovna Škoda.
K interpretaci zjištěných nálezů je třeba znát naše odborné směrnice a příslušné odborné články, které jsou dnes často volně dostupné na internetu. Pro ATB jsou směrnice dostupné na webu ČLS JEP, odkazy [3] a [4], neboť ATB jsou předepsána v ambulantní praxi nejčastěji pro respirační infekce a v druhém pořadí jsou uroinfekce. Důležité informace o spotřebě antibiotik v jiných zemích jsou uvedeny na webové stránce projektu ESAC [5] a informace o (narůstající) rezistenci mikrobů na antibiotika na webové stránce projektu EARS [6]. Indikátory kvalitní preskripce antibiotik se zabývá např. práce Coenena et al. [7]. Goosens et al. [8] srovnává preskripci ATB ve 27 evropských státech a USA. Rozborem preskripce penicilinových ATB ve 27 evropských státech se zabývá český odborník Matúš Ferech et al. [9], rozborem makrolidů a příbuzných ATB se zabývají Coenen et al. [10], rozborem chinolonů opět Matúš Ferech et al. [11]. Všechny zmíněné články jsou v plném znění volně dostupné na internetu. Při rozborech můžeme (ale nemusíme) zohlednit věk nemocných, informace jsou uvedeny v prezentaci [12]. Čistě matematicky můžeme odlišit lékaře (respektive IČP), kde je procento preskripce „kombinací antibiotik“ (J01CR) nadprůměrné a toto označit jako nežádoucí jev, respektive indikátor nesprávné preskripce antibiotik. Z odborného hlediska totiž i průměrně předepisující lékař preskribuje tato relativně drahá antibiotika příliš často. Podobně je tomu i s makrolidy (J01FA).
Využití statistických dat je možno dvojí:
- a) čistě pro informaci lékařů,
- b) jako jeden z indikátorů používaných při zvyšování kvality poskytované péče.
Nepochybně je účelnější postupovat ad b). Platí-li pojišťovna praktickým lékařům bonus za poskytování kvalitní péče založený na počtu preventivních prohlídek a podobných indikátorů, jistě by bylo možno poskytnutí takového bonusu podmínit faktem, že u lékaře nebude zjištěna nadměrná preskripce antibiotik skupin J01CR a J01FA.
Závěr
Hodnocením kvality preskripce se podrobnějí zabývá článek M. Prokeše [13], kde jsou uvedeny vzorové tabulky rozboru preskripce léků obecně a speciálně antibiotik. Podpora účelné farmakoterapie (PÚF) vyžaduje existenci terapeutických směrnic (guidelines), existenci systému vzdělávání a dat o preskripci léků. Zatímco první dvě podmínky jsou v rukou lékařů, informace o preskripci mají pouze zdravotní pojišťovny. Jak lékaři, tak i pojišťovny se jistě mohou o provádění PÚF snažit každý odděleně, racionální by však bylo, aby oba postupovali společně, neboť tak si uspoří zbytečnou námahu – lékaři se sběrem dat o preskripci (když tatáž data mohou dostat od zdravotních pojišťoven) a zdravotní pojišťovny by pro prezentaci dat mohly využít organizací lékařů a nemusely by se tolik zabývat organizací zvláštních odborných seminářů, když mohou dostat potřebných 15 minut na semináři pořádaném např. ČLK nebo SPL. V případě použití indikátorů správné preskripce antibiotik ušetří pojišťovna peníze vlastně třikrát: Jednak nevyplatí bonus lékařům, kteří předepisují špatně, dále ušetří na léky, které by jinak byly předepsány zbytečně, a dále ušetří peníze v případě vzniku rezistence, kdy bude třeba aplikovat vzácné (drahé) antibiotikum.
Adresa pro korespondenci:
MUDr. Michal Prokeš
INFOPHARM, a. s.
Hvožďanská 3
148 00 Praha 4
e-mail: prokes@drugagency.cz
Zdroje
1. Věstník MZ ČR 2009, částka 9, s. 5–9, dostupné na:
www.mzcr.cz.
2. http://www.happyaudit.org/files/pub/4398.pdf.
3. http://www.cls.cz/dokumenty/atb.doc.
4. http://www.cls.cz/dokumenty/dp_imc.doc.
5. http://app.esac.ua.ac.be/public/.
6. http://www.ecdc.europa.eu/en/activities/surveillance/EARS-Net/Pages/index.aspx.
7. Coenen. S., Ferech, M., Haaijer-Ruskamp, F. M. et al. European Surveillance of Antimicrobial Consumption (ESAC): quality indicators for outpatient antibiotic use in Europe. Qual. Saf. Health Care, 2007, 16, p. 440–445, dostupné na http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2653179/pdf/440.pdf.
8. Goosens, H., Ferech, M., Coenen, S. et al. Comparison of Outpatient Systemic Antibacterial Use in 2004 in the United States and 27 European Countries. Clin. Infect. Dis., 2007, 44, 8, p. 1091–1095, dostupné na
http://cid.oxfordjournals.org/content/44/8/1091.long.
9. Ferech, M., Coenen, S., Dvorakova, K. et al. European Surveillance of Antimicrobial Consumption (ESAC): outpatient penicillin use in Europe. J. Antimicrob. Chemother., 2006, 58, 2, p. 408–412, dostupné na:
http://jac.oxfordjournals.org/content/58/2/408.full.pdf+html.
10. Coenen, S., Ferech, M., Malhotra-Kumar, S. et al. European Surveillance of Antimicrobial Consumption (ESAC): outpatient macrolide, lincosamide and streptogramin (MLS) use in Europe. Journal of Antimicrobial Chemotherapy, 2006, 58, p. 418–422, dostupné na:
http://jac.oxfordjournals.org/content/58/2/418.full.pdf+html.
11. Coenen, S., Ferech, M., Malhotra-Kumar, S. et al. European Surveillance of Antimicrobial Consumption (ESAC): outpatient quinolone use in Europe. J. Antimicrob. Chemother., 2006, 58, 2, p. 423–427, dostupné na:
http://jac.oxfordjournals.org/content/58/2/423.full.pdf+html.
12. Prokeš, M. Němec, O.: Podpora účelného předepisování antibiotik: Je třeba zohlednit věk pacientů? Dostupné na:
http://www.drugagency.cz/prezentace.php?id=22.
13. Prokeš, M. Hodnocení kvality preskripce. Klin. Farmakol. Farm., 2008, 22, 3, p. 118–122, dostupné na:
http://www.solen.cz/pdfs/far/2008/03/08.pdf.
Štítky
Posudkové lékařství Pracovní lékařství
Článek Dětská mozková obrnaČlánek Co nového ve Věstníku MZ ČRČlánek Věcný rejstříkČlánek Autorský rejstřík
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2011 Číslo 4- Úhrada léčivých přípravků podle § 16: Jak přesně postupovat?
- Vedolizumab v klinické praxi: pro koho, kdy a jak
- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
-
Všechny články tohoto čísla
- Dětská mozková obrna
- Pracovní neschopnost pro nemoc a úraz 2007–2010
- Postižení zraku a jeho posudkový dopad v jednotlivých agendách lékařské posudkové činnosti
- Podpora účelné farmakoterapie a zdravotní pojišťovny – teorie a praxe
- Resuscitační a intenzivní péče o kojence, děti a dorost z pohledu revizního lékaře
- Sekundární prevence kolorektálního karcinomu v systému veřejného zdravotního pojištění ČR*
-
43. Dni posudkového lekárstva v Patinciach
12.–14. septembra 2011 - Co nového ve Věstníku MZ ČR
- Věcný rejstřík
- Autorský rejstřík
- Revizní a posudkové lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Postižení zraku a jeho posudkový dopad v jednotlivých agendách lékařské posudkové činnosti
- Dětská mozková obrna
- Podpora účelné farmakoterapie a zdravotní pojišťovny – teorie a praxe
- Resuscitační a intenzivní péče o kojence, děti a dorost z pohledu revizního lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání