-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaMarihuana: rizika a krátká intervence
Marijuana: risks and short intervention
Cannabis abuse is a common problem in the Czech Republic and represents great risk for physical and mental health of the general population. Emphasizing therapeutic potential of cannabis may create false hope in patients and cause the neglect other forms of treatment. Beside this, the risks of this drug may be even more underestimated by lay persons. Medical doctors should take the widespread cannabis abuse into account and use brief interventions, wherever appropriate. Effectiveness of brief interventions for marihuana abuse was demonstrated even in the Czech Republic.
Key words:
Marijuana, epidemiology, risk, short intervention
Autoři: K. Nešpor 1; L. Csémy 2
Působiště autorů: Oddělení léčby závislostí – muži, Psychiatrická léčebna Bohnice, Praha, Ředitel: MUDr. Martin Hollý 1; Psychiatrické centrum Praha, Ředitel: prof. MUDr. Cyril Höschl, DrSc., FRCPsych 2
Vyšlo v časopise: Prakt. Lék. 2012; 92(8): 455-459
Kategorie: Z různých oborů
Souhrn
Zneužívání konopných drog je v Česku značně rozšířené. To s sebou přináší velká rizika pro tělesné i duševní zdraví populace. Zdůrazňování léčebného potenciálu konopných drog může vzbuzovat v nemocných klamné naděje, vést je k zanedbávání jiných forem léčby a napomáhat podceňování rizik těchto drog. Na rozšířenost konopných drog by měli lékaři klinických oborů pamatovat a provádět krátkou intervenci všude tam, kde je to vhodné. Efektivita krátké intervence v této indikaci se prokázala i u naší populace.
Klíčová slova:
Marihuana, epidemiologie, rizika, krátká intervenceEpidemiologická situace v České republice
Česká republika patří k zemím s největším rozšířením marihuany. Je velmi nepříznivé, že se to týká také dospívajících (např. 7, 17). Dospívající totiž tvoří nejzranitelnější část populace. V letech 2003 a 2007 byla celoživotní prevalence zkušenosti s marihuanou mezi patnáctiletými 44 %, respektive 45 %. Tyto hodnoty řadí české dospívající na první místo v Evropě (18). Z hlediska mezinárodního srovnání jsou podobné i výsledky studií zaměřených na dospělou populaci. V tab. 1. jsou shrnuty údaje o prevalenci užívání za posledních 12 měsíců z vybraných evropských zemí od poloviny 90tých let pro obyvatele ve věku 15 až 34 let. Tato data ukazují, že i v populaci dospělých mladšího středního věku patří Česká republika spolu s Francií, Velkou Británií, Španělskem a Itálií mezi země s výrazně vysokou prevalencí kouření marihuany.
Tab. 1. Užívání konopných drog ve vybraných evropských zemích, dospělá populace ve věku 15 až 34 let (prevalence užití za posledních 12 měsíců). 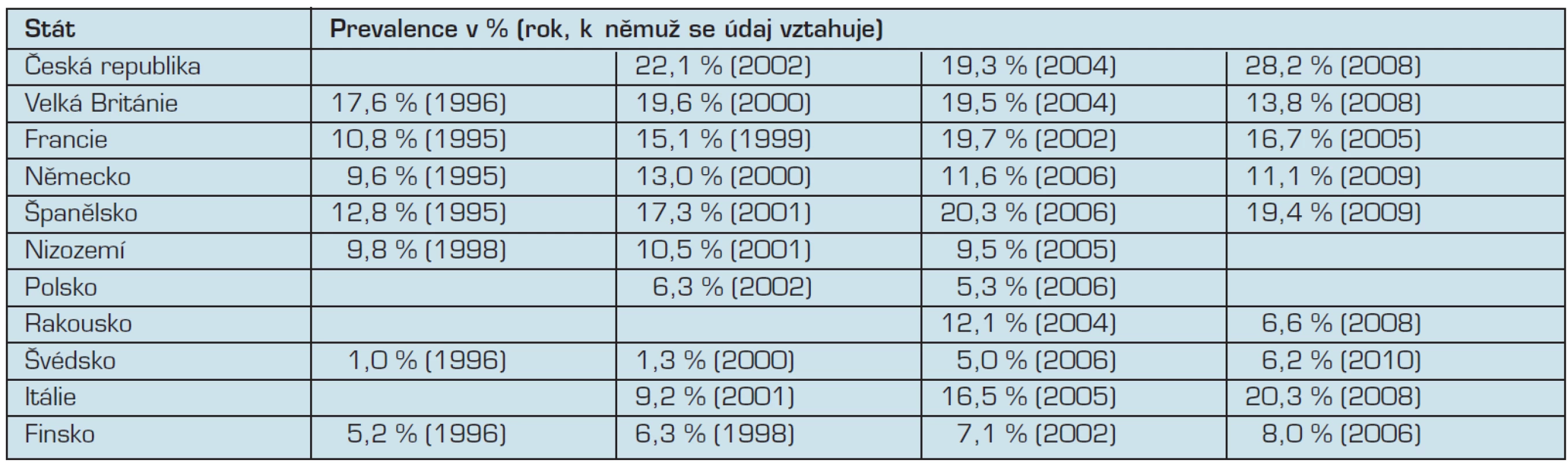
Zdroj: Evropské monitorovací centrum pro drogy a drogovou závislost. Výroční zpráva za rok 2010: Stav drogové problematiky v Evropě. Lucemburk, Úřad pro publikace Evropské unie, 2010.
Rizika marihuany
Úvodní poznámka
Zdravotní rizika konopí budou patrně podstatně závažnější, než se předpokládá (např. 32). Důvodem je okolnost, že laici si často neuvědomí spojitost určitých obtíží se zneužíváním drog. I ti, kdo si takovou souvislost uvědomí, nebudou o ní raději hovořit, jak se o tom ještě zmíníme v případě úrazů. Obsah THC (nejvýznamnější psychoaktivní látky v konopí), se za 30 let od roku 1970 zvýšil až 15x. Rizikovost drogy je proto podstatně vyšší, než uváděly starší výzkumy (1).
Závislost
Marihuana vyvolává závislost a velká část pacientů nebo klientů zařízení pro léčbu návykových nemocí vyhledá pomoc právě pro „čistou“ závislost na marihuaně nebo pro závislost na marihuaně a jiné droze. K recidivám závislých na pervitinu nebo heroinu dochází často poté, co opět začali kouřit marihuanu. Podle odhadů vyhledalo v USA a roce 1999 vyhledalo léčbu pro závislost 220 000 těch, kdo uvedli, že jejich primární drogou je marihuana (27).
Hovořit o tom, že marihuana vyvolává slabou psychickou závislost je velmi nepřesné. THC se při chronickém užívání ukládá v tukové tkáni a při abstinenci se odtud uvolňuje jen zvolna. Jestliže by se podal antagonista THC, objevil by se rychle silný odvykací stav s tělesnými projevy. To, jestli je závislost silná nebo slabá, pokud lze tyto výrazy použít, záleží na dávkách, délce podávání, věku a dalších faktorech. Například u dospívajícího, který zneužíval konopí řadu let, se může jednat o závislost mimořádně silnou a úpornou. Marihuana jasně vyvolává závislost i podle kritérií Mezinárodní klasifikace nemocí (MKN-10), podle níž je tělesný odvykací stav možným, ale rozhodně ne nutným znakem závislosti. Podle materiálů amerického National Institute on Drug Abuse (NIDA) se závislost vytváří u asi 17 % uživatelů, kteří se s touto drogou setkají v časném věku. U těch, kdo kouří marihuanu denně, je podle téhož pramene přítomna závislost u 25 až 50 % osob (35). Návykový potenciál drogy je dnes mimo pochybnost.
Zneužívání drog konopí se navíc pojí se zneužíváním jiných psychoaktivních látek, čímž ještě rostou zdravotní rizika. Kouření marihuany ztěžuje překonání závislosti na tabáku (11). Rey a spol. (38) poukazují na to, že zneužívání konopí často souvisí s depresí (viz dále), problémovým chováním, pitím alkoholu a užíváním jiných drog. Ať už se jedná o příčinnou souvislost nebo vliv společných rizikových faktorů, takový dospívající je podstatně více ohrožen.
Duševní zdraví a výkonnost
I nahodilá prostá intoxikace marihuanou může vyvolávat úzkost a panické stavy. Je známo, že zneužívání marihuany je spojeno se zvýšeným rizikem psychotických příznaků nebo zhoršováním již existující psychotické symptomatologie (22, 5). To se týká zejména těch, kdo prodělali psychotické onemocnění, nebo u nichž se duševní nemoc objevila v rodině. Nověji zjistili van Gastel a spol. (50), že se subklinické psychotické projevy objevují v celé populaci dospívajících a přetrvávají i po nejméně roční abstinenci od této drogy.
Marmorstein a Iacono (28) konstatují, že zneužívání konopí v dospívání zvyšuje trojnásobně možnost závažného depresivního onemocnění v pozdějších letech. Citovaní autoři zjistili, že to nelze vysvětlit pouze psychologickými a sociálními mechanismy (např. selhávání v životních rolích), ale že se uplatňují i mechanismy biologické.
Během intoxikace se zhoršuje pozornost, paměť a psychomotorický výkon. Chronická intoxikace vede k poškození pozornosti a paměti, které nemusí být zvratné při abstinenci. Bolla a spol. (3) zjistili u těžkých uživatelů zhoršené výsledky v testech paměti, psychomotorické rychlosti a manuální obratnosti až 28 dní po zahájení abstinence. Crean a spol. (6) uvádějí, že chronické zneužívání konopí oslabuje motorickou koordinaci a oslabuje složité exekutivní funkce, jako je plánování, organizování a rozhodování. To vyvolává komplikace v běžném životě a také znesnadňuje léčbu. Masivní a dlouhodobý abúzus konopí zhoršuje soustředění, oslabuje pružnost myšlení a znesnadňuje učení i podle jiných autorů (25).
Už literatura popisovala u závislých na konopí ztrátu o jiné hodnoty než o ty, které souvisejí s drogou. S tím by mohla souviset práce Pedersena (37). Citovaný autor zjistil, že zejména chroničtí uživatelé konopí (50 a více užití během posledních 12 měsíců) jsou statisticky vysoce významně častěji na sociální podpoře, že ji dostávají déle a s menší pravděpodobností by se bez ní obešli. Uvedené skutečnosti vysvětlují tito autoři postižením kognitivních funkcí a dalšími faktory, jako je selhávání ve škole nebo vazba na rizikové známé. Nejedná se sice o zjištění nová, ale tato studie je cenná tím, že se jednalo o 13 let trvající prospektivní projekt jehož rámci autoři brali v úvahu další proměnné, jako je zneužívání jiných látek nebo socioekonomický status. O tom, že zneužívání konopí souvisí s horším školním prospěchem svědčí řada prací, např. Lynskey a Hall (26). Uvažujte se také o tom, že dospívající, kteří tuto drogu zneužívají, obtížněji přejímají dospělé role (4) a o tom, že konopí narušuje psychosociální vývoj dospívajících (14).
Lorenzetti a spol. (24) vyvozují z výsledků vyšetření magnetické rezonance (MRI), že chronické zneužívání konopí může vést k morfologickým změnám mozku.
Úrazy a násilí
K závažným rizikům konopných drog patří dopravní nehody (např. 14). Domníváme se, že lidé které jsou pod vlivem THC by neměli motorová vozidla řídit, ani kdyby drogu užívali legálně. Mají zpomalený reakční čas, zhoršenou koordinaci a mohou se u nich objevit i poruchy vnímání. Před zhoršenou schopností řídit pod vlivem konopí varují materiály Světové zdravotnické organizace (WHO) s ohledem na vysoký počet zemřelých, kteří zavinili dopravní nehodu a byli pod vlivem drog z konopí. Nejednoznačné výsledky některých studií lze snadno vysvětlit tím, že zhoršená schopnost řídit se tolik neprojeví u zkušených řidičů v klidném provozu, ale v kritických situacích. Tehdy jsou rychlé a přesné reakce nejpotřebnější. Konopí více zhorší schopnost řídit u mladých nebo naopak velmi starých lidí a nezkušených řidičů. Schopnost řídit je zhoršena při kombinaci drog z konopí a alkoholu ještě více než po samotném alkoholu (40).
Zneužívání konopí je spojeno s vyšším rizikem úrazů, které vyžadují hospitalizaci (12). Riziko úrazů zvyšuje i kombinace drog z konopí a alkoholu (53). To je pochopitelné, jestliže uvážíme vliv marihuany na koordinaci a rovnováhu. Řada úrazů související se zneužíváním konopí nebývá rozpoznána, protože aplikaci této drogy pacienti často tají (39).
Zneužívání marihuany může souviset i s násilným chováním. Tak Fierro a spol. (10) zjistili, že řízení pod vlivem marihuany nebo alkoholu zvyšuje riziko násilného jednání v silniční dopravě („road rage“). Zneužívání marihuany bylo častěji spojeno s agresivním chováním u dospívajících ve studii autorů Sousa a spol. (44). Není jisté, nakolik se jedná o příčinnou souvislost a nakolik o vliv společných rizikových faktorů. I tak se ale jedná o závažné zjištění.
Dýchací systém
Kouření marihuany je spojeno se vznikem nebo zhoršováním řady problémů, které se týkají dýchacího ústrojí (např. 48). Patří sem chronický zánět průdušek, tuberkulóza (36) a změny, které mohou předcházet vzniku nádorů. Existuje i zvýšené riziko rakoviny v dutině ústní, hltanu a jícnu. Lze namítnout, že počet vykouřených marihuanových cigaret není tak vysoký, jako v případě kouření tabáku. To je sice pravda, ale marihuanový kouř obsahuje podstatně více škodlivin a roli hraje i odlišná technika kouření. Kancerogenní vliv kouření konopí potvrzuje řada prací. K důvodům patří přítomnost rakovinotvorných látek v marihuanovém kouři, nálezy premaligních změn při bronchiální biopsii u kuřáků marihuany a oslabení imunitních obranných mechanismů dýchacích cest. Taylor a Hall (49) uvádějí, že při kouření marihuany je tkáň vystavena vlivu kouře více než při kouření tabáku. S tím souvisí vysoký výskyt kašle s expektorací u kuřáků konopí. Při kouření konopí se ve srovnání s kouřením tabáku hladina karboxyhemoglobinu zvyšuje asi 5x a navíc se vdechuje 3x více dehtu. Vlivem marihuany se také zhoršují již existující respirační onemocnění, jako jsou záněty průdušek, rozedma plic nebo astma. Marihuana sice obvykle vede k bronchodilataci, ale někdy naopak paradoxně k bronchospasmu. To může být pro nemocného s astmatem osudné.
Kardiovaskulární rizika
Při intoxikaci konopím dochází k zvýšení tepové frekvence až na 160/m a rozšíření cév. To se projevuje např. nápadným zarudnutím spojivek. Proto se mohou objevovat závratě a mdloby. Po marihuaně byly také popsány smrtelné srdeční příhody a to i u mladších lidí. Uvádí se, že hodinu po vykouření marihuanové cigarety je riziko náhlé srdeční příhody zvýšeno téměř 5x (31). K dalším možným mechanismům srdečních příhod patří i spasmus věnčitých tepen (41). S tím je v souladu i práce autorů Bilbault a spol. (2), kteří popsali mimo jiné fibrilaci síní u muže ve věku 23 let hodinu po vykouření marihuanové cigarety. Citovaní autoři také nabízejí možná vysvětlení náhlých srdečních příhod i u zdravých mladých lidí. K nim patří aktivace sympatiku a vyšší tepová frekvence a krevní tlak při středních dávkách. Při vyšších dávkách se objevuje navíc aktivace parasympatiku, což vede ke zpomalení tepu a hypotenzi. Situaci navíc zhoršuje karboxyhemoglobin v krvi. To snižuje vazebnou kapacitu krve pro kyslík při vyšších nárocích na srdce. Hladiny karboxyhemoglobinu jsou vyšší než v případě kouření cigaret. Bilbault a spol. (2) proto vybízejí lékaře, aby bolestem na prsou u kuřáků marihuany věnovali náležitou pozornost.
Martin-Blondel (29) považují na základně svých pozorování marihuanu spolu tabákem za rizikové činitele při vzniku tromboangiitis obliterans.
Singh a spol. (43) popsali 17 případů ischemické cévní mozkové mrtvice, k nimž došlo v souvislosti s kouřením marihuany. Je zajímavé, že z této skupiny bylo 9 osob mladších 45 let, nejmladšímu bylo 15 let. U těchto pacientů nebyly přítomny jiné rizikové faktory a u části z nich došlo k exacerbaci symptomů poté, co znovu začali kouřit konopí.
Specifická rizika u dospívajících
Dospívající jsou závislostí na marihuaně, jinými duševními poruchami, selháváním v životních rolích a dalšími komplikacemi ohroženi více než dospělá populace. Riziko roste například u dospívajících se špatným školním prospěchem, s duševní poruchou a u těch, kteří se s drogou setkali již dříve.
Dospívající zneužívající marihuanu také častěji zneužívají jiné látky. Uvedenou skutečnost lze vysvětlovat různě, mimo jiné vlivem společných rizikových faktorů včetně problematičtější sítě vztahů. Příčinnou souvislost však vyloučit nelze (např. 15). Z praktického hlediska je důležité, aby pracovníci pomáhajících profesí, kteří přicházejí do styku s dospívajícími zneužívajícími marihuanu, pamatovali na zvýšené riziko zneužívání jiných drog.
Specifická rizika u žen
Ženy, které kouří konopí během těhotenství, riskují narození dítěte s nízkou porodní váhou. THC prochází placentou a působí na centrální nervový systém plodu během nitroděložního vývoje. Objevily se zprávy o poškození plodu, jestliže budoucí matka zneužívá drogy z konopí v těhotenství. U těchto dětí se objevují třesy, netypicky vysoký křik, který může znamenat neurologické poškození. Tyto děti mívají pak ve škole více problémů s chováním, pozorností i pamětí (Marijuana abuse, 2002). Děti, které byly během nitroděložního vývoje vystaveny konopí, jsou biologicky zranitelnější co se týče závislosti na psychoaktivních látkách v pozdějších letech (8) a mohou mít oslabenou imunitu (23).
Specifická rizika u seniorů
Řada seniorů trpí onemocněními a obtížemi, které konopí zhoršuje. To se týká např. zánětů průdušek, hypertenze, ischemické choroby srdeční, poruch paměti a pádů. Tito lidé jsou často léčeni různými léky, s nimiž látky v konopí vstupují do namnoze neprozkoumaných a nepředvídatelných interakcí.
Další rizika
Uvedený výčet rizik není zdaleka úplný, u chronických uživatelů konopí bylo například popsáno nadměrné zvracení (52), ačkoliv právě zvracení se někdy uvádí jako léčebná indikace konopí.
Otazníky týkající se využívání marihuany k mírnění obtíží
Farmakologický výzkum účinků konopí včetně možného využití této drogy je legitimní a měl by probíhat standardními postupy. Zároveň by se ale účinky konopí neměly přeceňovat a nevzbuzovat v nemocných nerealistická očekávání. Při využívání jakékoliv látky v léčbě je třeba vážit rizika. Ta jsou v případě marihuany větší, než by se zdálo.
Jaký vliv by mohlo mít uvažované uvolnění marihuany pro tzv. léčebné účely na celou populaci není jisté. Zlepšení však jistě nepřinese. Podle autorů Wall a spol. (51) je spotřeba marihuany vyšší v státech USA, které marihuanu k léčebnému používání uvolnily (v roce 2008 jich bylo 16 z 50). V těchto státech také dospívající vnímali marihuanu jako méně rizikovou.
Marihuana je většinou používána k mírnění symptomatických obtíží, nikoliv jako léčba příčiny onemocnění (přehled např. 7). Je otázka, zda dočasné zmírnění symptomu roztroušené sklerózy vyváží vyšší postižení kognitivních funkcí (paměť atd.), které bylo popsáno v případě podávání konopných drog těmto nemocným (19). Takto lze uvažovat o většině jiných uváděných indikací marihuany. Je např. velkou otázkou, zda lepší chuť k jídlu u nemocného s AIDS vyváží jeho zhoršené sebeovládání během intoxikace THC se všemi možnými důsledky, včetně rizika přenosu infekce na další osoby, možnost recidivy závislosti na jiné droze a vyšší riziko respiračních infekcí.
V případě glaukomu sice marihuana snižuje nitrooční tlak, ale tento efekt je příliš krátkodobý. Vzhledem k tomu a k vedlejším účinkům drogy American Glaucoma Society nedoporučuje marihuanu používat v této indikaci (20).
Ještě problematičtější je používat marihuanu u duševních onemocnění, protože naprostá většina duševních chorob zvyšuje riziko vzniku závislosti na psychoaktivních látkách. To se týká i depresí nebo úzkostných stavů. K dekompenzaci stavu duševně nemocných kromě samotného účinku drogy mohou přispět i nepředvídatelnost účinků marihuany. Ta, jak známo vyvolává i u duševně zdravých lidí někdy úzkosti, paniku, pocity pronásledování, poruchy vnímání a rozladu během kocovin. Duševní stav může navíc komplikovat selhávání v životních rolích v důsledku zneužívání drog. Neprokázalo se, že by konopné drogy léčily Alzheimerovu nemoc nebo mírnily její projevy (21).
Bolest má často signální funkci. Její odstranění nemusí pacientovi prospět. Může naopak zakrývat příznaky, které by ho jinak přiměly vyhledat například chirurgickou nebo jinou léčbu akutního onemocnění.
Někdy je ovšem mírnění bolesti žádoucí a lze namítnout, že vedlejší účinky mají i běžně používaná analgetika. To je pravda, ovšem existují i nefarmakologické metody mírnění bolesti, které jsou často z dlouhodobého hlediska mnohem efektivnější než symptomatická léčba. Máme na mysli například fyzioterapii, speciální cvičení, relaxační techniky nebo psychoterapii, např. u psychogenních bolestí.
Ještě dodáváme, že dosud jediná slepá kontrolovaná studie neprokázala u diabetické polyneuropatie vyšší efektivitu konopného extraktu Sativex oproti placebu (42).
Krátká intervence a léčba
Krátká intervence často postačuje u škodlivého užívání. U rozvinuté závislosti bývá vhodnější dlouhodobější léčba. O postupech používaných v krátké intervenci více jinde (33). Krátká intervence je zvláště důležitá u některých skupin, například těhotných žen (13). V poslední době se objevila řada metodologicky kvalitních prací týkajících se krátké intervence u osob, které zneužívaly marihuanu. Využívá se zejména motivační trénink (9, 46,47). Lze použít i telefonické kontakty, poskytnutí relevantních informací nebo prostou radu abstinovat (30).
Doporučuje se také modifikace životního stylu a krátká intervence na úrovni rodiny (45). Co se léčby rozvinuté závislost na konopí týče, můžeme odkázat na podrobnější materiál v češtině, který je dostupný i na internetu (34). Při léčbě lze používat podobné postupy jako při krátké intervenci, ale ve větší intenzitě a déle. U pokročilých forem závislostí přichází v úvahu i dlouhodobá léčba v terapeutické komunitě.
V České republice byl v letech 2006 až 2008 realizován americko-český výzkumný projekt využívající počítačový skrínink a krátkou intervenci pediatra zaměřenou na snížení iniciace a spotřeby konopných látek u dospívajících (Computerized Screening, Brief Intervention, and Referral to Treatment (cSBIRT) to Reduce Teen Substance Use). Výsledky této studie, finančně podpořené National Institute on Drug Abuse (USA), potvrdily, že krátká rada a motivační rozhovor dobře proškoleného pediatra vede ke statisticky významnému snížení iniciace (graf 1) a užívání alkoholu a konopných drog u dospívajících ve věku 12 až 18 let (16). Krátkou intervenci v praxi pediatra lze provádět jako součást preventivních prohlídek. Výhodou je, že k dispozici jsou jak validizovaný skríninkový dotazník CRAFFT, tak vodítka pro motivační rozhovor. Zájem samotných praktických lékařů pro děti a dorost naznačuje, že krátké intervence by se mohly stát účinnou formou prevence ve zdravotnickém zařízení.
Graf 1. Iniciace užívání marihuany u kontrol a intervenovaných tři měsíce po intervenci. Jde o jedince, kteří v době vstupního měření uvedli, že marihuanu nikdy neužili. 
Závěr
Zneužívání marihuany a související problémy jsou v České republice častější než ve většině srovnatelných zemí. To s sebou přináší rizika pro duševní a tělesné zdraví populace. Lékaři všech klinických oborů by měli mít tuto skutečnost na paměti a soustavně v této indikaci využívat krátkou intervenci.
Prim. MUDr. Karel Nešpor, CSc.
Psychiatrická léčebna Bohnice
Oddělení léčby závislostí – muži
181 02 Praha 8
E-mail: drnespor@gmail.com
www.drnespor.eu, www.youtube.com/drnespor
Zdroje
1. Ashton, C.H. Pharmacology and effects of cannabis: a brief review. The British Journal of Psychiatry, 2001, 178, p. 101–106.
2. Bilbault, P., Duja, C.M., Bornemann, J.Y., et al.: Chest pain in young people: Is cannabis a risk factor? J Emerg Trauma Shock, 2010; 3(3): p. 307.
3. Bolla, K.I., Brown, K., Eldreth, D., et al.: Dose-related neurocognitive effects of marijuana use. Neurology, 2002, 59, p. 1337–1343.
4. Brook, J.S., Richter, L., Whiteman, M., Cohen, P.: Consequences of adolescent marijuana use: incompatibility with the assumption of adult roles. Genet Soc Gen Psychol Monogr, 1999, 125, p. 193-207.
5. Casadioa P, Fernandes C, Murray RM, Di Forti M. Cannabis use in young people: The risk for schizophrenia. Neurosci Biobehav Rev 2011; 35: p. 1779–1787.
6. Crean, R.D., Crane, N.A., Mason, B.J.: An evidence based review of acute and long-term effects of cannabis use on executive cognitive functions. J Addict Med, 2011; 5(1): p. 1-8.
7. Csémy, L., Kabíček, P., Hamanová, A., Kellerová, P.: Účinky krátkodobého a dlouhodobého užíváíní kanabionoidů. Čes-slov. Pediat, 2007; 62(3): s. 158–170.
8. Dinieri, J.A., Wang, X., Szutorisz, H., et al.: Maternal cannabis use alters ventral striatal dopamine D2 gene regulation in the offspring. Biol Psychiatry, 2011 Aug 4. [Epub ahead of print].
9. Fernandes, S., Ferigolo, M., Benchaya, M.C., et al.: Brief motivational intervention and telemedicine: a new perspective of treatment to marijuana users. Addict Behav, 2010; 35(8): p. 750–755.
10. Sierro, I., Morales, C., Alvarez, F.J.: Alcohol use, illicit drug use, and road rage. J Stud Alcohol Drugs, 2011; 72(2): p. 185–193.
11. Ford, D.E., Vu, H.T., Anthony, J.C.: Marijuana use and cessation of tobacco smoking in adults from a community sample. Drug Alcohol Depend, 2002, 67, p. 243-248.
12. Geberlich, S.G., Sidney, S., Braun, B.L., et al.: Marijuana use and injury events resulting in hospitalization. Ann Epidemiol, 2003; 13: p. 230–237.
13. Gérardin, M., Victorri-Vigneau, C., Louvigné, C., et al.: Management of cannabis use during pregnancy: an assessment of healthcare professionals’ practices. Pharmacoepidemiol Drug Saf, 2011; 20(5): p. 464–473.
14. Hall, W., Degenhardt, L.: Adverse health effects of non-medical cannabis use. Lancet, 2009; 374(9698): p. 1383–1391.
15. Hall, W., Linskey, M.: Is cannabis a gateway drug? Testing hypotheses about the relationship between cannabis use and the use of other illicit drugs. Drug Alcohol Rev, 2005; 24: p. 39–48.
16. Hartus, S., Csemy, L., Sherritt, L., et al.: Computerized SBIRT for adolescent substance use: comparison of outcomes in two countries, USA and Czech Republic. J Adolesc Health, 2011; 48(2): S14.
17. Hassan, A., Csémy, L, Rappo, M.A., A Knight, J.R.: Adolescent substance abuse around the world: an international perspective. Adolesc Med 2009; 20: p. 915–929.
19. Hibell, B., Guttormsson, U., Ahlström, S., et al.: The 2007 ESPAD report. Substance use among students in 35 European countries. The Swedish Council for Information on Alcohol and Other Drugs (CAN), Stockholm, 2009.
18. Honarmand, K., Tierney, M.C., O’Connor, P., Einstein, A.: Effects of cannabis on cognitive function in patients with multiple sclerosis. Neurology, 2011; 76(13): p. 1153-1160.
20. Namlel, H.: American Glaucoma Society Position Statement: Marijuana and the treatment of glaucoma. J Glaucoma, 2010; 19(2): p. 75-76.
21. Krishnan, S., Cairns, R., Howard, R.: Cannabinoids for the treatment of dementia. Cochrane Database Syst Rev,. 2009;(2):CD007204.
22. Kuepper, R., van Os, J., Lieb, R., et al.: Continued cannabis use and risk of incidence and persistence of psychotic symptoms: 10 year follow-up cohort study. BMJ, 2011; 342: d738.
23. Lombard, C., Hegde, V.L., Nagarkatti, M., Nagarkatti, P.S.: Perinatal exposure to {Delta}9-tetrahydrocannabinol (THC) triggers profound defects in T cell differentiation and function in fetal and post-natal stages of life including decreased responsiveness to HIV antigens. J Pharmacol Exp Ther, 2011 Aug 11. [Epub ahead of print].
24. Lorenzetti, V., Luxman, D.I., Whittle, S., et al.: Structural MRI findings in long-term cannabis users: what do we know? Subst Use Misuse, 2010; 45(11): p. 1787-1808.
25. Lundqvist, T.: Cognitive consequences of cannabis use: comparison with abuse of stimulants and heroin with regard to attention, memory and executive functions. Pharmacol Biochem Behav, 2005; 81(2): p. 319–330.
26. Lynskey, M., Hall, W.: The effects of adolescent cannabis use on educational attainment: a review. Addiction, 95, 2000, p. 1621–1630.
27. Marijuana abuse. NIDA Research Report Series 2002; revised 2010 [on-line]. Dostupné na http://www.nida.nih.gov/ResearchReports/Marijuana/default.html.
28. Marmorstein, N.R., Iacono, W.G.: Explaining associations between cannabis use disorders in adolescence and later major depression: a test of the psychosocial failure model. Addict Behav, 2011; 36(7): p. 773–776.
29. Martin-Blondel, G., Koskas, F., Cacoub, P., Sène, D.: Is thromboangiitis obliterans presentation influenced by cannabis addiction? Ann Vasc Surg, 2011; 25(4): p. 469–473.
30. McCambridge, J., Slym, R.L., Strang, J.: Randomized controlled trial of motivational interviewing compared with drug information and advice for early intervention among young cannabis users. Addiction, 2008; 103(11): p. 1809–1818.
31. Mittleman, M.A., Lewis, R.A., Maclure, M., et al.: Triggering myocardial infarction by marijuana. Circulation, 2001; 103(23): p. 2805–2809.
32. Nešpor, K., Csémy, L., Zima, T.: Škodlivé účinky marihuany s odstupem několika let. Čas. Lék. čes. 2004; 143: s. 490–491.
33. Nešpor, K.: Krátká intervence a první pomoc pro lidi s návykovými nemocemi Prakt. Lék. 2011; 91(8): s. 483–486.
34. Nešpor, K.: Syndromy závislosti. In Raboch A. a spol. Psychiatrie:Doporučené postupy psychiatrické péče III. Česká psychiatrická společnost v nakladatelství Tribun EU, Brno 2010; s. 54-103. Dostupné na www.drnespor.eu.
35. NIDA: National Institute on Drug Abuse. NIDA InfoFacts: Marijuana, revised 2010 [on-line]. Dostupné na www.nida.nih.gov/PDF/InfoFacts/Marijuana.pdf.
36. Oeltmann, J.E., Oren, E., Haddad, M.B., et al.: Tuberculosis outbreak in marijuana users, Seattle, Washington, 2004. Emerg Infect Dis, 2006; 12(7): p. 1156–1159.
37. Pedersen W. Cannabis and social welfare assistance: a longitudinal study. Addiction, 2011; 106(9): p. 1636–1643.
38. Rey, J.M., Sawyer, M.G., Raphael, B., et al.: Mental health of teenagers who use cannabis. Results of an Australian survey. Br J Psychiatry, 2002, 180, p. 216–221.
39. Rockery, I.R., Putnam, S.L., Jia, H., Smith, G.S.: Declared and undeclared substance use among emergency department patients: a population-based study. Addiction, 2006; 101(5): p. 706–712.
40. Ronen, A., Chassidim, H.S., Gershon, P., et al.: The effect of alcohol, THC and their combination on perceived effects, willingness to drive and performance of driving and non-driving tasks. Accid Anal Prev, 2010; 42(6): p. 1855–1865.
41. Safra, A.M., Markham, R., Jayasinghe, R.: Marijuana-induced recurrent acute coronary syndrome with normal coronary angiograms. Drug Alcohol Rev, 2011. [Epub ahead of print].
42. Selvarajah, D., Sandhi, R., Emery, C.J., Tesfaye, S.: Randomized placebo-controlled double-blind clinical trial of cannabis-based medicinal product (Sativex) in painful diabetic neuropathy: depression is a major confounding factor. Diabetes Care, 2010; 33(1), p.128–30.
43. Singh, N.N., Pan, Y., Muengtaweeponsa, S., et al.: Cannabis-related stroke: case series and review of literature. J Stroke Cerebrovasc Dis, 2011 Mar 1. [Epub ahead of print].
44. Sousa S, Correia T, Ramos E, et al.: Violence in adolescents: social and behavioural factors. Gac Sanit, 2010; 24(1): p. 47–52.
45. Stanton, B., Cole, M., Galbraith, J., et al.: Randomized trial of a parent intervention: parents can make a difference in long-term adolescent risk behaviors, perceptions, and knowledge. Arch Pediatr Adolesc Med, 2004; 158(10): p. 947–955.
46. Stein, L.A., Lebedu, R., Colby, S.M., et al.: Motivational interviewing for incarcerated adolescents: effects of depressive symptoms on reducing alcohol and marijuana use after release. J Stud Alcohol Drugs, 2011; 72(3): p. 497–506.
47. Stein, M.D., Hagerty, C.E., Herman, D.S., et al.: A brief marijuana intervention for non-treatment-seeking young adult women. J Subst Abuse Treat, 2011; 40(2): p. 189–198.
48. Tashkin, D.P., Baldwin, G.C., Sarafian, T., et al.: Respiratory and immunologic consequences of marijuana smoking. J Clin Pharmacol, 2002, 42, p. 71S–81S.
49. Taylor, D.R., Hall, W.: Respiratory health effects of cannabis: Position statement of the Thoracic Society of Australia and New Zealand. Intern Med J, 2003, 33(7), p. 310-313.
50. van Gastel WA, Wigman JT, Monshouwer K, et al.: Cannabis use and subclinical positive psychotic experiences in early adolescence: findings from a Dutch survey. Addiction. 2011 Aug 18. [Epub ahead of print].
51. Wall MM, Poh E, Cerdá M, et al.: Adolescent marijuana use from 2002 to 2008: higher in states with medical marijuana laws, cause still unclear. Ann Epidemiol, 2011; 21(9): p. 714-716.
52. Wallace EA, Andrews SE, Garmany CL, Jelley MJ. Cannabinoid hyperemesis syndrome: literature review and proposed diagnosis and treatment algorithm. South Med J, 2011; 104(9): p. 659-664.
53. Woolard R, Nirenberg TD, Becker B, et al.: Marijuana use and prior injury among injured problem drinkers. Acad Emerg Med, 2003, 10: p. 43-51.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Jubilea
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2012 Číslo 8- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
-
Základy kognitivní, afektivní a sociální neurovědy
XXII. Freud 2012 - Přehled doporučení pro předpis pohybové aktivity v primární prevenci onemocnění
- Nanočástice a nanostruktury v biomedicínských aplikacích
- Sarkosin v moči pacientů se zhoubným nádorem prostaty
- K čemu slouží elektronické cigarety? Aktuální poznatky pro praxi
- Intersticiální plicní procesy a postižení bronchiolů
- Marihuana: rizika a krátká intervence
- Měření kvality života u seniorů s demencí
- Dlouhodobá prognóza pacientů hospitalizovaných pro akutní srdeční selhání
- Praktičtí lékaři jsou nepostradatelným článkem veřejného zdravotnictví
- Odběr, transport a zpracování biologických materiálů ke stanovení návykových látek
- XVI. medzinárodný kongres pre výživu a metabolizmus pri chorobách obličiek
- Lékař a spisovatel František Langer
- Syllaba Ladislav – profesor interny
- Jubilea
-
Základy kognitivní, afektivní a sociální neurovědy
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Marihuana: rizika a krátká intervence
- Intersticiální plicní procesy a postižení bronchiolů
- Přehled doporučení pro předpis pohybové aktivity v primární prevenci onemocnění
- Sarkosin v moči pacientů se zhoubným nádorem prostaty
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



