-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Letální abscedující pneumonie vyvolaná kmenem Staphylococcus aureus oxacilin rezistentním s produkcí Pantonova-Valentinova leukocidinu
Fatal abscessing pneumonia caused by oxacillin-resistant Staphylococcus aureus producing Panton-Valentine leukocidin
Toxinogenic strains of Staphylococcus aureus are implicated in a wide range of severe infections. Apart from toxic shock syndrome and toxic dermatitis (pemphigus neonatorum and staphylococcal scalded skin syndrome), infections caused by staphylococci producing Panton-Valentine leukocidin (PVL) have recently become a concern. These infections affect primarily the skin and subcutaneous tissue, often with a long clinical course and final necrosis. An even greater threat is posed by rapidly progressive hemorrhagic necrotizing pneumonia reported also in young immunocompetent persons. Necrotizing pneumonia is associated with high death rates. Here we report a case of fatal abscessing pneumonia in a healthy 22-year-old male. It was caused by a community oxacillin-resistant strain of Staphylococcus aureus producing Panton–Valentine leukocidin. The infection had a rapidly fatal outcome: the patient died within 6 days, i.e. 2 days after admission to hospital. As far as we know, such a case has not yet been reported in the Czech literature.
Key words:
Toxinogenic S. aureus, MRSA, Panton-Valentine leukocidin, abscessing pneumonia.
Autoři: P. Petráš 1; M. Rumlerová 2; I. Machová 1; P. Nekvinda 3; P. Beroušková 4
Působiště autorů: NRL pro stafylokoky SZÚ–CEM, Praha Vedoucí: RNDr. Petr Petráš, CSc. 1; Laboratoř lékařské mikrobiologie, ZÚ se sídlem v Kolíně pracoviště Kladno Vedoucí: RNDr. Karel Rébl 2; Anesteziologicko-resuscitační oddělení Primář: MUDr. Kamil Kodras 3; Oddělení patologické anatomie Primář: MUDr. Milan Janoušek Oblastní nemocnice Kladno Ředitel: MUDr. Otakar Mareš 4
Vyšlo v časopise: Prakt. Lék. 2008; 88(4): 236-239
Kategorie: Kazuistika
Souhrn
Toxinogenní kmeny Staphylococus aureus vyvolávají celou řadu závažných infekcí. Vedle syndromu toxického šoku, toxických dermatitid (puchýřnaté onemocnění novorozenců a syndrom opařené kůže) je v poslední době věnována pozornost případům, vyvolaným stafylokoky s produkcí Pantonova-Valentinova leukocidinu. Jedná se hlavně o infekce kůže a podkoží, často s dlouhodobým průběhem, včetně nekrózy. Ještě závažnější jsou rychle probíhající hemoragické, nekrotizující pneumonie, které se mohou vyskytnout i u imunokompetentních mladých lidí. U nekrotizujících pneumonií je v literatuře uváděna vysoká úmrtnost. V příspěvku informujeme o abscedující pneumonii, vyvolané komunitním oxacilin rezistentním kmenem S. aureus s produkcí Pantonova-Valentinova leukocidinu u zdravého 22letého muže. Po velice rychlém průběhu skončilo toto onemocnění po 6 dnech, z toho dvou dnech hospitalizace, exitem. Pokud se nám podařilo zjistit, nebyl v naší literatuře dosud tento průběh popsán.
Klíčová slova:
Toxinogenní S. aureus, MRSA, Pantonův-Valentinův leukocidin, absedující pneumonie.Úvod
Staphylococcus aureus patří k nejzávažnějším lidským patogenům. Způsobuje řadu infekcí, včetně sekundární pneumonie a bronchopneumonie, která nasedá na těžké poškození epitelu dolních cest dýchacích po infekci virem chřipky. Stafylokoková pneumonie probíhá pod klinickým obrazem těžké pneumonie až akutní sepse, vyžadující hospitalizaci a umělou plicní ventilaci. Pro klinický obraz pneumonie svědčí nález čerstvého infiltrátu na skiagramu hrudníku spolu s nejméně dvěma z dalších příznaků, jako jsou kašel, dušnost, bolest na hrudníku a poslechový nález. U stafylokokové pneumonie je nebezpečí rozvoje septického šoku, tvorby abscesů a vzniku empyému.
Podle RTG snímku pomýšlíme na tuto etiologii zejména při nálezu vícečetných abscesů, spíše v dolních lalocích plic (1). Tvorba ohraničených zánětlivých ložisek, abscesů, je charakteristickým rysem stafylokokových infekcí. Pro vznik těžké sepse svědčí nástup oligurie, hypotenze, zmatenosti, metabolické acidózy, jaterní dysfunkce, diseminované intravaskulární koagulace (DIC), která může progredovat v syndrom multiorgánové dysfunkce (MODS), septický šok a exitus.
Toxinogenní kmeny S. aureus vyvolávají závažná onemocnění. Patří sem např. syndrom toxického šoku (působí jej kmeny s produkcí toxinu toxického šokového syndromu = TSST-1 a enterotoxinů) a toxické dermatitidy – především u dětí nepříjemné puchýřnaté onemocnění novorozenců – a syndrom opařené kůže (vyvolavatelem jsou producenti exfoliatinů).
Syndrom toxického šoku (STŠ) je klinicky prezentován teplotou, hypotenzí, kožními projevy (petechiemi až exantémem) a následnou deskvamací. Kromě těchto základních příznaků mohou být dalšími projevy zvracení, průjmy, bolesti svalů, zmatenost, poškození jater, trombocytopenie a další. STŠ může vést k multi-orgánovému selhání do 48 hodin.
V poslední době se věnuje pozornost kmenům, které produkují Pantonův-Valentinův leukocidin (dále PVL, v literatuře se též používá zkratka Luk-PV). Toxin PVL se jmenuje podle P. N. Pantona a F. C. O. Valentina, kteří jej již v roce 1932 poprvé popsali v časopisu The Lancet. Toxin PVL vytváří póry (anglické označení „pore-forming”) v neutrofilech a makrofázích, což vede k lýze těchto bílých krvinek a ke ztrátě schopnosti pacienta účinně bojovat proti stafylokokové nákaze pomocí fagocytózy.
Původ meticilin rezistentních kmenů Staphylococcus aureus (MRSA) produkujících PVL je téměř výlučně komunitní, nemocniční kmeny produkují tento toxin velmi vzácně. Kmeny S. aureus s produkcí PVL se obvykle uplatňují při infekcích kůže, jako jsou furunkly, kožní abscesy a nekrotické kožní infekce, případně celulitidy a nekrózy tkání (8). Tyto kmeny vyvolávají i další infekce, jako jsou septické artritidy, bakteriémie, purpura fulminans (3). PVL pozitivní kmeny jsou především spojovány s rychle probíhajícími hemoragickými, nekrotizujícími pneumoniemi, které se mohou vyskytnout i u imunokompetentních mladých lidí. U těchto většinou komunitně získaných pneumonií je popisována vysoká úmrtnost, až 75 % (4, 2). Většina pacientů nemá v anamnéze kožní infekci, ale často mají v období předcházejícím dramatické pneumonii respirační virózu („flu-like illness“).
V Národní referenční laboratoří (NRL) pro stafylokoky se věnujeme těmto kmenům od r. 2004. Metodou polymerázové řetězové reakce PCR zjišťujeme přítomnost genů lukS-PV a lukF-PV, které jsou zodpovědné za produkci PVL. Dosud jsme vyšetřili 2 148 kmenů S. aureus, z těch bylo na PVL pozitivních 154 (tj. 7,2 %) (6, 7). Především se jednalo o izoláty z lézí, kožních abscesů, a stěry z ran. Do NRL bylo ke zjištění produkce toxinu PVL zaslány i izoláty z pneumonií. Z těch bylo pozitivních 7 kmenů, z toho ve třech případech došlo k úmrtí pacienta.
V této kazuistice bychom chtěli informovat celou zdravotnickou veřejnost o velice rychlém a dramatickém průběhu abscedující pneumonie u 22letého mladíka, která skončila po 6 dnech úmrtím. Jako agens byl potvrzen komunitní oxacilin rezistentní kmen S. aureus s produkcí Pantonova-Valentinova leukocidinu.
Vlastní pozorování
Pacient (* 1985) byl v lednu 2007 hospitalizován na urologii pro ledvinovou koliku. Jinak se s ničím neléčil. Dne 24. 12. 2007 byl hospitalizován na chirurgickém oddělení nemocnice Kladno pro 4 dny trvající bolesti na hrudi a v epigastriu se zvracením a teplotou 38–40°C. Měl zimnice, třesavku a kašel s expektorací růžového sputa. Byla vyloučena náhlá příhoda břišní, a pro zjištěnou oboustrannou pneumonii byl přeložen na interní oddělení, kde byla zahájena antibiotická léčba ampicilinem se sulbaktamem (Unasynem) 1,5 g/6 hod. Pro zhoršující se celkový stav byl dne 25. 12. přeložen na metabolickou JIP interního oddělení, kde došlo k rozvoji akutní respirační insuficience při septickém šoku. Téhož dne byl přeložen na resuscitační oddělení.
Dne 25. 12. byl vzhledem k hyperpyrexiím a zhoršujícímu se stavu telefonicky kontaktován konzultant ATB střediska. Mikrobiologem byla doporučena změna ATB terapie na klarithromycin (Klacid), v kombinaci s levofloxacinem (Tavanicem). Bylo vysloveno podezření na legionelovou etiologii pneumonie v souvislosti s gastrointestinálními příznaky v úvodu onemocnění. Současně bylo doporučeno vyšetření hemokultur a moči na přítomnost pneumokokového a legionelového antigenu. Hematologem byl doporučen hemopoetický růstový faktor. Vzhledem k hroutícímu se oběhu byly podány katecholaminy.
U pacienta došlo postupně k prerenál-nímu ledvinnému selhání, respiračnímu selhání a k metabolické acidóze s tkáňovou hypoxií. O den později, 26. 12. se objevila asystolie, která se nedala zvrátit ani kardiopulmonální resuscitací. V 11.45 hod. mladík zemřel.
Laboratorní vyšetření
Erytrocyty: 4,99 . 109/l, Hb: 154 g/l, Hematokrit: 0,43, Leukocyty: 0,7 až 2,7/109/l, Trombocyty: 84–47/109/l, Na: 135 mmol/l, K: 4,1–5,8 mmol/l, Cl: 99 mmol/l, urea: 14,5–21,4 mmol/l, kreatinin: 147–270 μmol/l, CRP: 326–360 g/l, ALT: 0,38 μkat/l, GMT: 0,17 μkat/l, ALP: 0,28 μkat/l, AST: 0,80 μkat/l, bilirubin: 8 μmol/l, celková bílkovina: 44 g/l, albumin: 23 g/l, Quick: 27,5 %, INR: 2,15, APTT: 70,5 s., D-dimery: 2 780 mg/ml, ATIII: 36 %, EGT: negativní.
Astrup venózní 25. 12. 12 : 21 – pH: 7,257, pCO2: 5,7 kPa, pO2: 8,64 kPa, HCO3 akt.: 19,0 mmol/l, HCO3 st.: 17,7 mmol/l, BE: 7,5 mmol/l.
Astrup arteriální 26. 12., 6 : 28 – pH: 7,202, pCO2: 7,03 kPa, pO2: 4,88 kPa, HCO3 akt.: 20,7 mmol/l, HCO3 st.: 15,6 mmol/l, BE: 6,7 mmol/l.
RTG P+S: rozsáhlé infiltráty oboustranně, obraz šokové plíce, rozlité výpotky bilaterálně
EKG:
sinusová tachykardie………..asystolie
Mikrobiologická vyšetření:
25. 12.: výtěr z krku: Streptococcus viridans, Neisseria sp.
výtěr z nosu: Staphylococcus aureus oxacilin rezistentní
Citlivost tohoto kmene k antibiotikům byla identická s kmenem z hemokultury, uvedenou níže.
25. 12.: hemokultura aerobní periferie:
mikroskopicky: grampozitivní koky v hloučcích,
kultivačně: Staphylococcus aureus oxacilin rezistentní (MRSA)
Podle kvantitativního stanovení citlivosti diluční mikrometodou byl kmen citlivý ke kotrimoxazolu (MIC 1mg/l), chloramfenikolu (MIC 8 mg/l), erytromycinu (MIC 0,063 mg/l), klindamycinu (MIC 0,063 mg/l), gentamicinu (MIC 0,25 mg/l), ciprofloxacinu (MIC 0,125 mg/l), vankomycinu (MIC 0,5 mg/l), teikoplaninu (MIC 0,5 mg/l); podle výsledků diskového testu byl dále citlivý k rifampicinu a k linezolidu.
Kmen byl necitlivý k oxacilinu (MIC 4 mg/l) a k tetracyklinu (MIC 4 mg/l).
Kmen z hemokultury byl zaslán dne 2. 1. 2008 do NRL pro stafylokoky na průkaz toxinů. Metodou polymerázové řetězové reakce byly u kmene prokázány mecA gen a nuc gen, a tak potvrzeno, že se jedná skutečně o MRSA. Dále byly zjištěny geny lukS-PV a lukF-PV, které jsou zodpovědné za produkci Pantonova-Valentinova leukocidinu. Kmen dále produkoval enterotoxin C. Na produkci ostatních typů enterotoxinů, TSST-1 i exfoliatinů A a B byl negativní. To bylo ověřeno i metodou pasivní latexové aglutinace. Podle výsledků vyšetření citlivosti i produkce enterotoxinu C a toxinu PVL byly kmeny izolované z nosu a z hemokultury (až na minimální rozdíly v kvantitativní citlivosti) identické.
25. 12.: hemokultura centrální žilní katétr:
mikroskopicky: grampozitivní koky v hloučcích,
kultivačně: Staphylococcus sp. koaguláza negativní. Tento kmen byl citlivý ke všem testovaným antibiotikům a zřejmě tento kmen neměl souvislost s onemocněním pacienta.
25. 12.: stanovení přítomnosti antigenů Streptococcus pneumonie a Legionella pneumophilla sérotyp 1 v moči imunochromatograficky bylo negativní.
Konsilia
Mikrobiologické: doporučen klaritromycin (Klacid) 500 mg/12 hod., spolu s levofloxacinem (Tavanic) 500 mg/12 hod .
Hematologické: doporučen Neupogen (pro zvýšení krvetvorby).
Závěr ošetřujícího lékaře
Syndrom multiorgánové dysfunkce (MODS).
Akutní respirační insuficience při oboustranné pneumonii.
Septický šok, syndrom systémové zánětové odpovědi organismu (SIRS).
Stav po renální kolice.
Exitus letalis 26. 12. 2007, 11 : 45.
Pitevní nález
Tracheobronchitis purulenta acuta. (Obr. 1)
Obr. 1. Detail části stěny akutního abscesu v plicích tvořeného hojnými polymorfonukleárními leukocyty a četnými kokovitými mikroorganizmy. Okolní tkáň je těžce překrvená až do obrazu apoplexie plicních sklípků. Autor: MUDr. Monika Tůmová–Bartošková 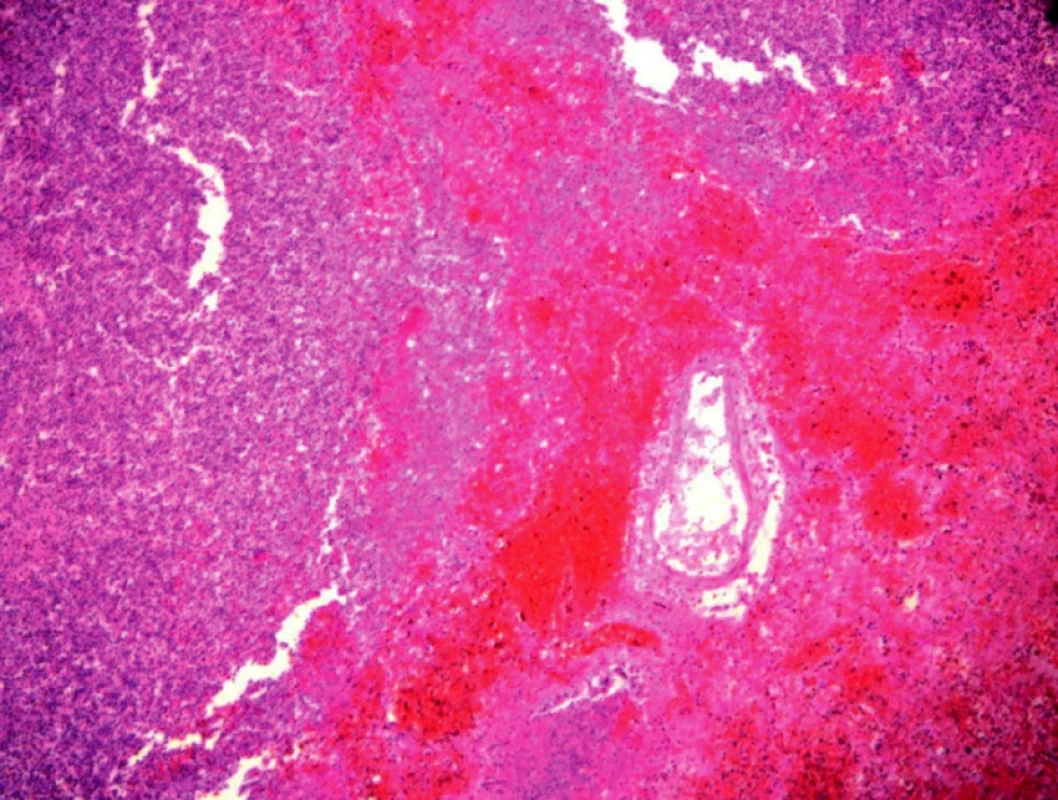
Bronchopneumonia purulenta confluens et abscedens pulmonum bilateralis.
Oedema pulmonum gravis.
Venostasis pulmonum.
Hydrothorax bilat. praecipue l. sin.
Oedema cerebri cum cono occipitali.
Activatio lienis septica.
Shock septicus.
Diskuse
Je pravděpodobné, že onemocnění u pacienta začalo nejdříve virovou pneumonií, která se sekundárně zkomplikovala stafylokokovou superinfekcí. Podle antibiogramu se jednalo spíše o komunitní kmen Staphylococcus aureus oxacilin rezistentní.
Empirická terapie pneumonie ampicilinem se sulbaktamem selhala, neboť původce infekce, MRSA, je kromě oxacilinu rezistentní ke všem beta-laktamovým antibiotikům. Tato rezistence je způsobena změnou cílového místa účinku beta-laktamů, nikoli produkcí beta-laktamázy. Proto se nemohl uplatnit ani účinek sulbaktamu, který patří spolu s klavulanovou kyselinou a tazobaktamem mezi inhibitory beta-laktamázy. Průběh onemocnění byl hyperakutní, došlo ke zhoršení stavu a k rozvoji septického šoku i navzdory dalším podaným antibiotikům (klaritromycin, levofloxacin), která podle stanovení citlivosti mohla být účinná. Původce infekce MRSA byl laboratoří potvrzen až po smrti pacienta. Pokud by bylo etiologické agens známé dříve, v terapii by byl podán linezolid, který je lékem volby u pneumonií způsobených MRSA.
Podle literárních údajů se právě produkce PVL významnou mírou podílí na úmrtnosti pacientů se stafylokokovou pneumonií. Lopez A. a kol. ve své studii z roku 2007 popisují statisticky významné rozdíly v procentech úmrtnosti na stafylokokovou pneumonii vyvolanou MRSA kmeny s pozitivní produkcí PVL (100 %) a kmeny s negativní produkcí PVL (47 %) (5).
Na webových stránkách anglického Ministerstva „Department of Health“ jsou na „Interim guidance“, pro diagnostiku stafylokokových infekcí spojených s toxinem PVL (9) uvedeny typické příznaky, které by mohly vést k úvaze k této diagnóze.
Obecně je to hemoptýza, hypotenze a těžký septický stav, který následoval po běžné respirační viróze („flu-like illness“). Tato situace by měla vést k okamžité hospitalizaci pacienta.
Příznaky, které vedou k podezření na nekrotizující pneumonii s PVL etiologií
- infiltrát na rentgenovém snímku plic, obvykle spojený s výpotkem, později i s vytvářením dutin;
- hemoptýza – vykašlávání krve z plic;
- hypotenze – snížení krevního tlaku;
- zřetelná leukopénie – snížení počtu bílých krvinek;
- velmi vysoká hladina C–reaktivního proteinu (CRP>250–300 g/l);
- přítomnost grampozitivních koků (stafylokoků) v přímém preparátu ze sputa;
- nespecifické nálezy „flu-like“ onemocnění (horečka vyšší než 39 oC, tachykardie>140/min., myalgie, zimnice). Zvracení a průjem mohou být následkem toxického šoku.
Závěr
Pneumonie vyvolaná kmenem S. aureus s produkcí Pantonova-Valentinova leukocidinu patří k závažným, život ohrožujícím infekcím. Je nutné jednat co nejrychleji a nejefektivněji.
Na webových stránkách anglického Ministerstva „Department of Health“ (9), se předpokládá okamžitý příjem na jednotku intenzivní péče a jsou doporučeny i způsoby léčby. Jako potvrzení laboratorní diagnózy pak slouží průkaz schopnosti kmene S. aureus produkovat toxin PVL. V NRL pro stafylokoky SZÚ jsme schopni zjistit tento důležitý faktor virulence v optimální situaci do 24 hodin.
Poděkování
Děkujeme primáři ARO Oblastní nemocnice Kladno, MUDr. Kamilu Kodrasovi, za poskytnutou dokumentaci a MUDr. Monice Tůmové–Bartoškové za fotografie.
Velký dík patří RNDr. Pavle Urbáškové, CSc. za přečtení rukopisu i cenné rady.
RNDr. Petr Petráš, CSc.
NRL pro stafylokoky SZÚ–CEM
Šrobárova 48
170 00 Praha 10
E-mail: petrasi@szu.cz
Zdroje
1. Beneš, J. Antibiotická léčba pneumonií na JIP z pohledu infektologa. Sborník abstrakt 11. pracovní setkání “Antibiotická politika” Soláň, 2007, 30, s. 1-63.
2. Gillet, Y., Issartel, B., Vanhems, P. et al. Association between Staphylococcus aureus strains carrying gene for Panton-Valentine leukocidin and highly lethal necrotising pneumonia in young immunocompetent patients. Lancet, 2002, 359, p. 753–759.
3. Kravitz, G.R., Dries, D.J., Peterson, M.L., Schlievert P.M. Purpura fulminans due to Staphylococcus aureus. Clin. Infect. Dis. 2005, 40, p. 941–947.
4. Lina, G., Piemont, Y., Godail-Gamot, F. et al. Involvement of Panton-Valentine Leukocidin–Producing Staphylococcus aureus in primary skin infections and pneumonia. Clin. Infect. Dis. 1999, 29, p. 1128–1132.
5. Lopez, A., Perez-Roth, E., Mendes-Alvaris, S. Association between the presence of Panton-Valentine Leukocidin-encoding gene and a lower rate of survival among hospitalized pulmonary patients with staphylococcal disease. J. Clin. Microbiol. 2007, 45 (1), p. 274–276.
6. Machová, I., Petráš, P. První potvrzení přítomnosti genů kódujících Pantonův-Valentinův leukocidin u českých kmenů Staphylococcus aureus. Zprávy CEM (SZÚ, Praha), 2004, 13, 9, s. 387–388.
7. Machová, I., Petráš, P., Blažková, E., Kňapová, L. Sledování genů kódujících Pantonův-Valentinův leukocidin u kmenů Staphylococcus aureus. Epidemiol. Mikrobiol. Imunol. 2007, 56, č.2, s. 88-93.
8. Reichert, B., Birrell, G. Severe non-pneumonic necrotising infections in children caused by Panton–Valentine Leukocidin producing Staphylococcus aureus strains. J. Infect. 2005, 50, p. 438-442.
9. Health Protection Agency PVL Working Group, Department of Health, UK:
Interim guidance on diagnosis and management of PVL–associated Staphylococcal infections in the UK [on line]. 2007-03-13 [cit. 2008-04-11]. Dostupný na WWW:
http://www.dh.gov.uk/en/Aboutus/MinistersandDepartmentLeaders/ChiefMedicalOfficer/Features/DH_4133761
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek „Jdeme dát krev“Článek Jak známo z pohádek...
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2008 Číslo 4- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Patnáctý Rytíř českého lékařského stavu
- Prevence a časný záchyt cévních komplikací diabetu
- Místní léčba revmatických chorob nesteroidními antirevmatiky
- Historie vývoje poznatků o potravinách a významu živin ve výživě člověka
- Sluchové poznávání a jeho poruchy
- Sarkoidóza – systémová nemoc. Co je nového?
- Fotoalergické kožní reakce po systémovém podávání léků
- Sezónní práce v zemědělství – riziko organofosfátů
- Kotníkové indexy a riziko kardiovaskulárních komplikací
- Třírovinná zlomenina distální tibie u dětí
- K článku autorů Špiroch P. a kol. Třírovinná zlomenina distální tibie u dětí
- Prenatální diagnostika a její úspěšnost v České republice
- Automutilace a poranění zevního genitálu u mužů
- Letální abscedující pneumonie vyvolaná kmenem Staphylococcus aureus oxacilin rezistentním s produkcí Pantonova-Valentinova leukocidinu
- „Jdeme dát krev“
- Mimostřevní projevy při celiakii
- Souhlas s výkonem u nezletilé a jeho problémy
- Každý pátý případ „diabetické nohy“ končí amputací!
- W.D. Miller – zakladatel ústní mikrobiologie
- Miniportréty slavných českých lékařů Profesor MUDr. Vladislav Otta Kruta Fyziolog, historik medicíny, vlastenec
- Jak známo z pohádek...
- Zemřel doc. MUDr. Ctibor Drbal, CSc.
- Odešla profesorka MUDr. Marie Pešková, DrSc.
- Právní poradna pro lékárníky a lékaře
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Mimostřevní projevy při celiakii
- Sarkoidóza – systémová nemoc. Co je nového?
- Třírovinná zlomenina distální tibie u dětí
- Letální abscedující pneumonie vyvolaná kmenem Staphylococcus aureus oxacilin rezistentním s produkcí Pantonova-Valentinova leukocidinu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



