-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaStudie CAROLINA a její dopad pro klinickou praxi
The CAROLINA study and its impact on clinical practice
The CAROLINA Study confirmed the long-term CV safety profile of linagliptin relative to glimepirid in patients with early T2DM at increased CV risk. To ensure optimal CV benefit for patients with T2DM and CV disease, contemporary guidelienes prefer that SGL2 inhibitors or GLP-1 analogs with proven CV benefit be added to metformin, or drugs with proved cardiovascular safety such as DPP-4 inhibitors.
Keywords:
CAROLINA study – linagliptin – cardiovascular safety
Autoři: Paclíková M.
Působiště autorů: III. interní klinika FN Hradec Králové
Vyšlo v časopise: Kardiol Rev Int Med 2019, 21(4): 194-198
Souhrn
Studie CAROLINA potvrdila kardiovaskulární bezpečnost linagliptinu ve vztahu ke glimepiridu u pacientů s relativně krátkou dobou trvání diabetu 2. typu. K zajištění optimálního kardiovaskulárního benefitu u pacientů s diabetem 2. typu jsou dle současných doporučení preferovány SGLT2 inhibitory nebo GLP-1 analoga s prokázaným kardiovaskulárním benefitem nebo léky s prokázanou kardiovaskulární bezpečností jako DPP-4 inhibitory.
Klíčová slova:
studie CAROLINA – linagliptin – kardiovaskulární bezpečnost
Úvod
Kardiovaskulární (KV) onemocnění postihuje asi 32 % diabetiků 2. typu a je hlavní příčinou mortality [1]. Od roku 2008 je požadováno, aby veškerá nová antidiabetika prokázala KV bezpečnost formou studií zaměřených na ovlivnění KV ukazatelů.
V publikovaných intervenčních studiích s DPP-4 inhibitory byla většinou doložena KV bezpečnost – studie Tecos se sitagliptinem, studie EXAMINE s alogliptinem, studie CAROLINA s linagliptinem. Jen studie SAVOR-TIMI 53 se saxagliptinem prokázala zvýšený počet hospitalizací pro srdeční selhání (SS) [1]. Další skupina antidiabetik, SGLT2 inhibitory (glifloziny), v randomizovaných studiích prokázala významnou KV protektivitu – studie EMPAREG-OUTCOMES s empagliflozinem [2], studie CANVAS s canagliflozinem [3] a studie DECLARE s dapagliflozinem [4].
V současnosti probíhají KV studie s GLP-1 analogy. Již publikovaná studie LEADER s liraglutidem, prokázala rovněž pozitivní KV efekt. Výsledky dalších studií s GLP-1 analogy očekáváme [5].
Tyto poznatky v posledních letech posunuly pohled na léčbu diabetes mellitus 2. typu (DM2), a tak doporučení odborných společností, více než kdy předtím, dávají poměrně konkrétní návod optimální léčby dle klinického obrazu pacienta.
Nová doporučení léčby DM2 vydané ADA/ EASD roku 2018 [6] jsou shrnuta do těchto bodů:
- Základem léčby zůstává metformin, změna životního stylu a redukce hmotnosti.
- Zhodnocení přítomnosti KV komplikací, chronické renální insuficience nebo SS:
- a) má-li pacient aterosklerotické komplikace, pak bychom měli jako druhou volbu po metforminu zvážit SGLT2 inhibitor nebo GLP-1 analog;
- b) má-li pacient onemocnění ledviny nebo SS měl by být zvážen primárně SGLT2 inhibitor.
- U pacienta bez KV onemocnění, chronické renální insuficience či SS zvažujeme tyto cíle:
- a) je-li cílem snížit hmotnost, pak jsou doporučena GLP-1 analoga nebo SGLT2 inhibitory;
- b) je-li cílem minimalizovat riziko hypoglykemie, tak zvažovat DPP-4 inhibitory, GLP-1 analoga, SGT2 inhibitory nebo thiazolidindiony;
- c) je-li problémem cena, tak pak zvážit deriváty sulfonylurey (SU).
Současná doporučení pro léčbu DM2 odsunula deriváty SU do vedlejších pozic, především pro nedostatečné důkazy o KV bezpečnosti. Přesto jsou tyto léky od roku 1956, kdy do klinické praxe nastoupila první generace derivátů SU (carbutamin, tolbutamin), široce užívaná antidiabetika (obr. 1). Mezi jejich benefity patří prokázaný efekt na snížení glykemie, dlouhá klinická zkušenost s těmito preparáty a především nízká cena. Nejzávažnějším nežádoucím účinkem derivátů SU je hypoglykemie, často protrahovaná a těžko zvladatelná, zvláště u starších nemocných s renální insuficiencí [7]. Hypoglykemie je rizikovým faktorem náhlé srdeční smrti u diabetiků. Jaký význam mají hypoglykemie a další prediktory náhlého srdečního úmrtí zatím nevíme [8]. Na našem území byly ze SU antidiabetik nedříve k dispozici chloropropamid, tolbutamid (Dirastan) a glibenclamid (Manninil®). Následně byl chlorpropamid stažen pro nežádoucí účinky. V polovině 80. let minulého století se objevuje gliclazid (Predian®), gliquidon (Glurenorm®) a glipizid (Minidiab®). V polovině 90. let 20. století přišel na trh glimepirid (Amaryl®,Oltar®) a gliclazid s řízeným uvolňování (Diaprel MR) [10].
Obr. 1. Pozice a indikace nových antidiabetik v léčbě DM2. DM2 – diabetes mellitus 2. typu; KV – kardiovaskulární; SS – srdeční selhání; CKD – chronické onemocnění ledvin; GLP-1 RA – agonista receptoru pro GLP-1; SGLT2i – inhibitory SGLT2 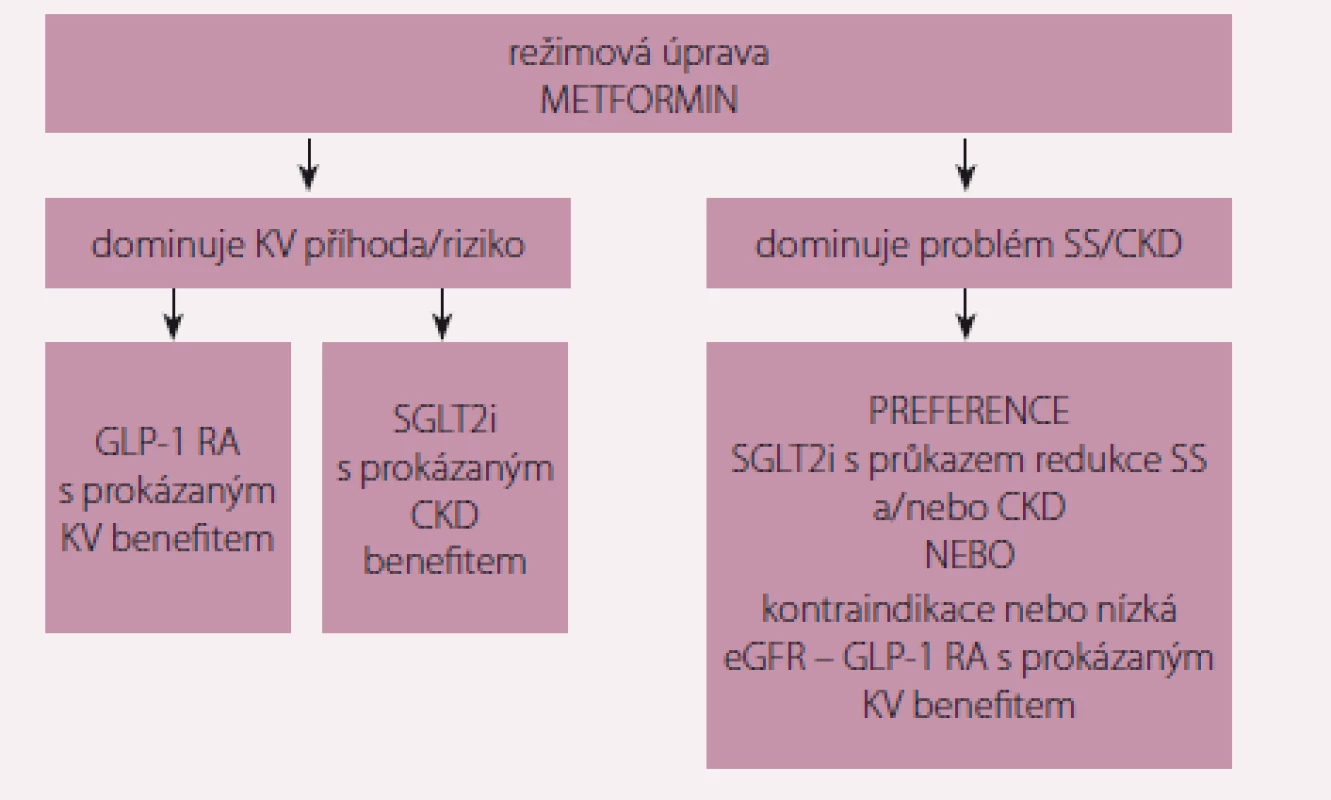
Studie UGDP z (University Group Diabetes Program) z konce 60. let 20. století poukázala na zvýšené riziko KV komplikací u osob léčených tolbutamidem. I když studie byla podrobena kritice, přesto americká FDA vyžaduje od výrobců derivátů SU upozornění, že užívání derivátů SU je spojeno se zvýšenou KV mortalitou [9].
Charakteristika antidiabetik ve studii CAROLINA
Linagliptin (Trajenta 5 mg®) patří do skupiny DPP-4 inhibitorů, které blokují činnost dipeptidylpeptidázy 4, a tím zvyšují koncentraci aktivních inkretinových hormonů. Gliptiny zvyšují sekreci inzulinu ve vazbě na příjem potravy, snižují sekreci glukagonu a zvyšují replikaci B buněk.
Jsou to léky s nízkým rizikem hypoglykemie a neovlivňují hmotnost. Většina ze zástupů gliptinů prokázala ve studiích KV bezpečnost, linagliptin ve studii CARMELINA.
Ze skupiny DPP-4 inhibitorů je linagliptin výjimečnou látkou pro jeho vysokou vazbu na proteiny a dlouhý biologický poločas (130 hod) a zejména minimální renální eliminací (5 %), což umožňuje lék podávat i u pacientů v pokročilých stadiích renální insuficience [10,11].
Glimepirid (Amaryl®, Oltar®) patří do skupiny derivátů SU – látky, které zlepšují vnímavost buněk vůči glukóze, a vazbou na SUR receptory ATP dependentnch kanálů pro draslík s následnou depolarizací membrány, která vede k otevření kalciových kanálů a vzestupu intracelulárního kalcia. V betabuňkách zvyšují sekreci inzulinu a jeho uvolnění z granul B buněk. Existuje několik typů SUR, které se vyskytují v různých tkáních, SUR-1 je charakteristiký pro B buňky pankreatu, SUR-2A jsou v myokardu a SUR-3 jsou v cévách. Otevření kalciových kanálů v myokardu může vést k poruchám elektrostability myokardu a zvýšenému riziku arytmií.
Glimepirid se selektivně váže na sulfonylureové receptory (SUR-1) B buněk pankreatu. Toto selektvní působení na kalciové kanály v B buňkách bez ovlivnění jiných tkání, zejména myokardu, by mohlo být z hlediska KV bezpečnosti žádoucí. Ovšem zatím není k dispozici studie, která by doložila snížení KV mortality při použití glimepiridu ve srovnání s ostatními deriváty SU [10].
Glimepirid řadíme mezi deriváty SU se středně rychlým nástupem účinku, trvání účinku je 10 – 15 hod, maximální denní dávka je 6 mg [10].
Studie CAROLINA
Studie CAROLINA (CARdiovasculr OutcomesTrial of LINAgliptin Versus Glimepird in Type 2 Diabetes) je dvojitě zaslepená, mezinárodní, kontrolovaná studie, která probíhala od roku 2012 do roku 2018. Účastnilo se jí 6 033 pacientů s DM2, s trváním onemocnění průměrně 6,3 roku, kteří měli diagnostikované KV onemocnění (42 %) nebo byli ve zvýšeném KV riziku. Na studii participovalo 607 zdravotnických zařízení ve 43 zemích světa.
Cílem studie bylo prokázat non-inferioritu linagliptinu (v dávce 5 mg denně) oproti aktivnímu komparátoru glimepiridu titrovaného na dávku 4 mg denně na výskyt KV příhod a KV a celkové mortality (graf 1). Primární end point byl vyjádřen výskytem úmrtí z KV příčin, nefatálního infarktu myokardu a nefatální mozkové příhody (3P-MACE).
Graf 1. Design studie CAROLINA. 
Sekundární KV cíle zahrnovaly individuální komponenty 3P a 4P-MACE (+ nestabilní angina pectoris) jako fatální mozková příhoda, fatální infarkt myokardu, hospitalizace pro nestabilní anginu pectoris, hospitalizace pro SS, hospitalizace pro koronární příhodu atd.
Sekundární a terciální (s diabetem spojené) cíle byly sledování změn laboratorních parametrů (HbA1c, lačná glykemie, celkový cholesterol, HDL a LDL cholesterol). Dále výskyt hypoglykemií a změna hmotnosti.
Randomizováni byli dospělí pacienti s DM2, glykovaným hemoglobinem (HA1C) od 6,5 do 8,5 % a zvýšeným KV rizikem [1]. KV riziko bylo definováno jako dokumentované aterosklerotické KV onemocnění, vícečetné KV rizikové faktory, věk > 70 let a prokázané mikrovaskulární komplikace – snížená glomerulární filtrace 30 – 59 ml/ min (1,73 m2), albumin/ kreatinin poměr (ACR) ≥ 30 mg/ mmol a proliferativní diabetická retinopatie. Pacienti buď dosud nebyli léčeni, nebo užívali 1 – 2 perorální antidiabetika (u 83 % pacientů metformin). Vyřazení byli pacienti léčeni DPP-4 inhibitory, GLP-1 agonisty a thiazolidindiony, stejně tak nemocní se SS stadia NYHA III-IV.
Výsledky studie
Průměrná doba medikace linagliptinu a glimepiridu až do folow-up studie byla v obou skupinách 6,3 roku. Ukončení studie dosáhlo 18 336 pacientů z linagliptinové větve a 18 212 pacientů z glimepiridové větve.
Primární end point (3 P-MACE) splnilo 356 z 3 023 pacientů (11,8 %) léčených linagliptinem (2,1 na 100 osob za rok) a 362 z 3 010 pacientů (12 %) léčených glimepiridem (2,1 na 100 osob za rok). Tato data splňují kritéria noniferiority (HR 0,98; 95,4% CI 0,84 – 1,14).
Sekundární 4P-MACE dosáhlo 398 z 3 023 pacientů (13,2 %) v linagliptinové skupině a 401 z 3 010 (13,3 %) v glimepiridové skupině (graf 2 a 3).
Graf 2. Stude CAROLINA – primární outcome pro primární end point (3P-MACE). Upraveno dle [12]. ![Stude CAROLINA – primární outcome pro primární end point (3P-MACE).
Upraveno dle [12].](https://pl-master.mdcdn.cz/media/image_pdf/4e6f4a99c7e1f0ee1ae836d6306a17e9.png?version=1577969514)
Graf 3. Primární a sekundární outcome – 3P-MACE a 4P-MACE. Upraveno dle [12]. ![Primární a sekundární outcome – 3P-MACE a 4P-MACE. Upraveno dle [12].](https://pl-master.mdcdn.cz/media/image_pdf/9cb9a525100ef8a73efc67d283d5bc83.png?version=1577969530)
KV – kardiovaskulární; IM – infarkt myokardu; CMP – cévní mozková příhoda; HUA – hospitalizace nestabilní angina pectoris Dalšími sekundárními a terciálními výstupy byla smrt z jakékoli příčiny. Zde nebyl signifikantní rozdíl mezi linagliptinem (308 z 3 010 – 10,2 %) a glimepiridem (336 z 3 010 – 11,2 %). Dále smrt z nekardiovaskulárních příčiny byla ve větvi s linagliptinem u 139 z 3 023 pacientů (4,6 %) a v glimepiridové věvi u 168 z 3 010 pacientů (5,6 %). Signifikantní rozdíl nebyl ani v počtu hospitalizací pro SS (graf 4) [12].
Graf 4. Studie CAROLINA – souhrn kardiovaskulárních cílů. Upraveno dle [12]. ![Studie CAROLINA – souhrn kardiovaskulárních cílů. Upraveno dle [12].](https://pl-master.mdcdn.cz/media/image_pdf/eece64be87c08f6ac99c1b7eddfd2db5.png?version=1577969542)
KV – kardiovaskulární; IM – infarkt myokardu; CMP – cévní mozková příhoda; HUA – hospitalizace pro nestabilní anginu pectoris; HHF - hospitalizace pro srdeční selhání
* 95,47 CISekundární cíle spojené s diabetem
Průměrná dávka glimepiridu během studie byla 2,9 mg/ den. Úvodem byl pozorován větší efekt glimepiridu na pokles glykovaného hemoglobinu, ale v průběhu studie již nadále nebyly mezi oběma skupinami signifikantní rozdíly. Při terapii linagliptinem se ve srovnání s glimepiridem snížila hmotnost o 1,54 kg. Lačná glykemie, hladiny lipidů a krevní tlak byly v obou skupinách srovnatelné.
Hypoglykemie
Výskyt hypoglykemií byl zaznamenán u 10,6 % pacientů ve větvi s linagiptinem a u 37,7 % ve větvi s glimepiridem. Reportovaných hypoglykemií bylo 2,3 na 100 pacientoroků v linagliptinové větvi a 11,1 na 100 pacientoroků v glimepiridové větvi, z toho závažných 0,07 na 100 pacientoroků u linagliptinu a 0,45 na 100 pacientoroků u glimepiridu. Linagliptin snížil relativní riziko výskytu hypoglykemií o 77 % (graf 5).
Incidence hypoglykemií ve studii CAROLINA. 
Závěr
Současná doporučení ADA/ EASD pro léčbu DM2 kladou po metforminu, v 2. a 3. linii léčby, důraz na KV a renální benefity antidiabetik, rovněž cílí na bezpečnost ve smyslu prevence hypoglykemie.
Studie CAROLINA prokázala srovnatelnou KV bezpečnost linagliptinu a glimepiridu, dle 3P-MACE i dle rozšíření o hospitalizace pro nestabilní anginu pectoris (4P-MACE). KV bezpečnostní profil se u obou látek potvrdil jako neutrální. KV neutralita linagliptinu byla potvrzena již studií CARMELINA, zatímco deriváty SU jsou od roku 1960 na základě studie UGDP (The Universiy Group Diabetes Program) spojována s rizikem úmrtí z KV příčin.
Další podstatný výstup studie byl výskyt hypoglykemií, který byl signifikantně vyšší u pacientů léčených glimepiridem. Závažná hypoglykemie je stav, který může vést k náhlému úmrtí (hypoglykemie se podílí na 4 % náhlých úmrtí u diabetiků), akutní cévní mozkové příhodě, akutnímu koronárnímu syndromu, arytmii, těžké hypokalemii [7]. Z tohoto hlediska se jeví jako výhodnější linagliptin, antidiabetikum bezpečné a srovnatelně účinné s glimepiridem. Linagliptin je rovněž výhodnější i co se týče poklesu hmotnosti, byť nevelkým rozdílem (1,54 kg).
Výsledky studie CAROLINA mohou pomoci v individuálním rozhodování o léčbě diabetika 2. typu v klinické praxi, kdy dle současných trendů je snaha volit léčbu účinnou, KV bezpečnou a s nízkým rizikem hypoglykemie. Svou praktickou a neodmyslitelnou roli v tomto algoritmu však hraje i cena léčby.
Doručeno do redakce: 8.12.2019
Přijato po recenzi: 11.12.2019
MU Dr. Markéta Paclíková
Zdroje
1. Einarson TR, Acs A, Ludwig C et al. Prevalence of cardiovascular disease in type 2 diabetes: a systematic literature review of scientific evidence from across the world in 2007 – 2017. Cardiovasc Diabetol 2018; 17(1): 83. doi: 10.1186/ s12933-018-0728-6.
2. Zinman B, Wanner C, Lachin JM et al. Empagliflozin, cardiovascular outcomes and mortality in type 2diabetes. N Engl J Med 2015; 373(22): 2117 – 2128. doi: 10.1056/ NEJMoa1504720.
3. Neal B, Perkovic V, Mahaffey KW et al. Canagliflozin, cardiovascular and renal events in type 2 diabetes. N Engl J Med 2017; 377(7): 644 – 657. doi: 10.1056/ NEJMoa1611925.
4. Wiviott S, Raz I, Bonaca MP et al. Dapagliflozin and cardiovacular outcomes in type 2 diabetes. N Engl J Med 2019; 380(4): 347 – 357. doi: 10.1056/ NEJMoa1812389.
5. Marso S, Daniels GH, Brown-Frandsen K et al. Liraglutid and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2016; 375(4): 311 – 322. doi: 10.1056/ NEJMoa1603827.
6. Davies MJ, D’Alessio DA, Fradkin J et al. Management of hyperglycemia for type 2 diabetes, 2018. A consensus report by ADA/ EASD. Diabetes Care 2018. doi: 10.2337/ dci18-0033. Available at: https:/ / care.diabetesjournals.org/ content/ early/ 2018/ 09/ 27/ dci18-0033.
7. Škrha J. Diabetologie. Praha: Galén 2009.
8. Rosolová H, Pelikánová T, Moťovská Z. Doporučené postupy ESC týkající se diabetu a prediabetu a kardiovaskulárních onemocnění ve spolupráci s EASD. Cor Vasa 2014; 56(2): e190 – e205. doi: 10.1016/ j.crvasa.2014.01.007.
9. Meinert CL, Knatterud GL, Prout TE et al. A study of the effects of hypoglycemic agents on vascular complications in patients with adult-onset diabetes. II. Mortality results. Diabetes 1970; 19 (Suppl): 789–830.10. Pelikánová T, Bartoš V a kol. Praktická diabetologie. 6. vyd. Praha: Maxdorf 2018.
11. Trajenta (lnagliptin). Summary of product characteristics (Boehringer-Ingelheim, August 2019). Available at: https:/ / www.medicines.org.uk/ emc/ product/ 4762/ smpc.
12. Rosenstock J, Kahn SE, Johansen O et al. Effect of linagliptin vs glimepirid on major adverse cardiovascular otcomes i patients with type 2 diabetes the CAROLINA randomized clinical trial. JAMA 2019; 322(12): 1155 – 1166. doi: 10.1001/ jaa.2019.13772.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek Novinky v léčbě dyslipidemieČlánek Propafenon
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2019 Číslo 4- INFOGRAFIKA: Algoritmus individualizované léčby obezity dle EASO 2025
- Gaucherova choroba – vzácné léčitelné onemocnění vyžadující vysokou suspekci pro včasný záchyt
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Lyzosomová střádavá onemocnění: Čím jsou způsobená a kdy na ně pomyslet?
-
Všechny články tohoto čísla
- Novinky v léčbě dyslipidemie
- Studie CAROLINA a její dopad pro klinickou praxi
- Management pacientů s asymptomatickými arytmiemi – zkrácený a komentovaný konsenzus Evropské asociace pro srdeční rytmus (EHRA)
- Indapamid není jen diuretikum
- Nitrendipin – moderní blokátor vápníkových kanálů
- Propafenon
- SGLT2 aneb když metformin nestačí – kazuistika
- Balónková kontrapulzace, ECMO a transplantace srdce v průběhu 24 hodin u pacienta v kardiogenním šoku
- Transplantovaní srdíčkáři v Beskydech
- Zemřel prof. MU Dr. Ivo Dvořák, DrSc.
- Vzpomínka na prof. MU Dr. Vladislava Krutu, DrSc. dlouholetého přednostu Fyziologického ústavu MU Brno
- ESC Congres 2019 Duální antiagregace – účinná volba u diabetiků se stabilní ICHS
- Antiagregace pacientů s fibrilací síní Triple nebo double – s NOAC a bez ASA?
- ESC Congres 2019 Duální antiagregace – účinná volba u diabetiků se stabilní ICHS
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Indapamid není jen diuretikum
- Propafenon
- Novinky v léčbě dyslipidemie
- Management pacientů s asymptomatickými arytmiemi – zkrácený a komentovaný konsenzus Evropské asociace pro srdeční rytmus (EHRA)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



