-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaKardiálna kachexia
Cardiac cachexia
Cardiac cachexia is a common manifestation of advanced to terminal phases of heart failure syndrome of any origin. Cachexia presents as a decrease of muscle, fat and bone tissue, and is associated with a significant decrease in exercise capacity. The pathogenesis of this condition consists of anabolic-catabolic imbalance in association with anorexia and malabsorption. The molecular basis of these processes is the subject of intensive research, intended particularly to detect targets for a potential pharmacological intervention and reversion of this adverse metabolic condition. Physical training is currently the most effective method of prevention and treatment of cardiac cachexia accepted in clinical practice. Nutritional strategies have a supportive effect. Specific pharmacological treatment is not yet available.
Keywords:
cardiac cachexia – definition – prognosis – physical training
Autoři: M. Valentová 1; E. Goncalvesová 2
Působiště autorů: Oddelenie kardiológie a pneumológie, Univerzitná klinika Göttingen, Nemecko 1; Oddelenie zlyhávania a transplantácie srdca, Národný ústav srdcových a cievnych chorôb, Bratislava, Slovensko 2
Vyšlo v časopise: Kardiol Rev Int Med 2016, 18(1): 28-30
Kategorie: Kardiologická revue
Souhrn
Kardiálna kachexia je pravidelným prejavom pokročilej až terminálnej fázy syndrómu srdcového zlyhávania akejkoľvek etiológie. Predstavuje úbytok svalového, tukového a kostného tkaniva a je spojená s významným poklesom záťažovej kapacity. Patogenéza kachexie spočíva v katabolicko-anabolickej nerovnováhe v spojení s anorexiou a malabsorbciou. Molekulárna podstata týchto dejov je predmetom intenzívneho výskumu, predovšetkým s cieľom odhaliť možnosti, ako farmakologicky ovplyvniť a zvrátiť tento nepriaznivý metabolický stav. V súčasnosti je najúčinnejšou a v klinickej praxi uznanou metódou prevencie a liečby kardiálnej kachexie telesný tréning. Podporný účinok majú nutričné stratégie. Špecifická farmakologická liečba zatiaľ nie je dostupná.
Klúčové slová:
kardiálna kachexia – definícia – prognóza – telesný tréning
Kardiálna kachexia (z gréckeho kakos „zlý“ a hexis „stav“) predstavuje závažnú komplikáciu chronického srdcového zlyhávania (CHSZ) definovanú ako úbytok svalového, tukového a kostného tkaniva spojený so zníženou toleranciou záťaže. Kachexia postihuje nielen pacientov s CHSZ („kardiálna kachexia“), ale aj pacientov s inými chronickými ochoreniami, akými sú napr. chronická obštrukčná choroba pľúc, nádorové ochorenia a chronické zápalové ochorenia. Typickým znakom kachexie, nezávisle od vyvolávajúceho ochorenia, je nemožnosť zvrátiť úbytok telesnej hmotnosti jednoduchým zvýšením kalorického príjmu.
Kachexia a obezita predstavujú protiľahlé póly výživového spektra s rozdielnym vplyvom na mortalitu pacientov. Zatiaľčo kachexia je nezávisle asociovaná so zvýšenou mortalitou u CHSZ [1], obezita je prediktorom lepšej prognózy (tzv. obesity paradox) [2].
Na základe konsenzu vypracovaného skupinou expertov sa diagnóza kachexie nezávisle od vyvolávajúceho chronického ochorenia opiera o prítomnosť jedného hlavného a minimálne troch vedľajších kritérií (obr. 1) [3]. Prevalencia kachexie u pacientov s CHSZ je približne 16 % [1]. Ročná incidencia kachexie je 11 % [4]. Riziko vzniku kachexie sa zvyšuje s progresiou CHSZ a zvyčajne sa spája s terminálnym štádiom ochorenia.
Obr. 1. Diagnostické kritériá kardiálnej kachexie. 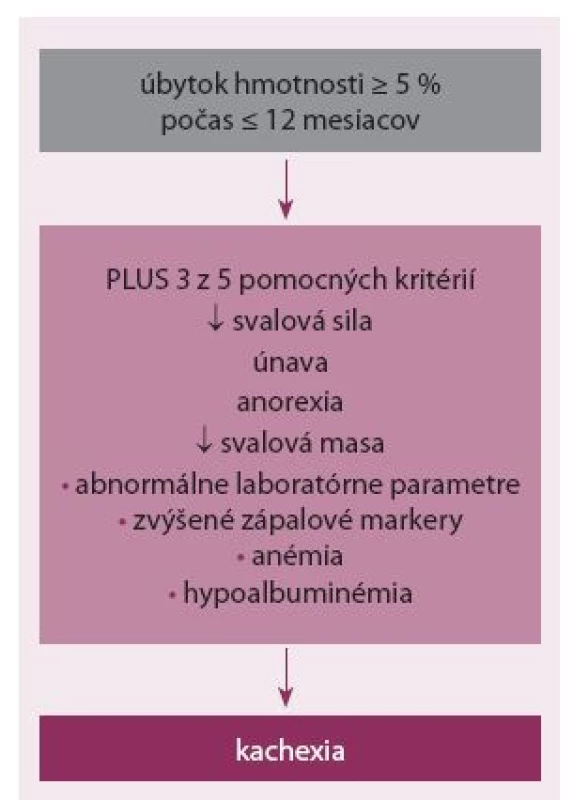
Diagnóza a prognóza
Hlavným kritériom diagnózy kachexie je nedobrovoľný úbytok hmotnosti ≥ 5 % (korigovaný na zmenu hmotnosti v dôsledku edémov) za menej ako 12 mesiacov [1,3,4]. Úbytok hmotnosti sa pri kardiálnej kachexii vyvíja väčšinou pozvoľna v priebehu 6 – 12 mesiacov. Rýchlejší úbytok hmotnosti je zriedkavo spôsobený kachexiou. V tomto prípade je nutné zohľadniť iné primárne ochorenia (hypertyreóza, nádorové ochorenie) alebo úbytok hmotnosti v dôsledku straty edémov. Z tohto dôvodu je dôležitá dokumentácia hmotnosti pacienta bez prítomnosti edémov, keďže edémy vedú k nárastu hmotnosti nezávisle od svalovej hmoty, tukovej hmoty a kostného tkaniva. Prítomnosť edémov môže teda maskovať úbytok ostatných tkanív a oneskoriť alebo úplne znemožniť stanovenie diagnózy kachexie.
V prípade, že presnú anamnézu hmotnosti pacienta nie je možné získať, kachexiu možno diagnostikovať, ak je index telesnej hmotnosti – body mass index (BMI) < 20,0 kg/ m2. Použitie BMI však môže výrazne oneskoriť stanovenie diagnózy najmä u pacientov s nadváhou a obezitou.
Okrem úbytku hmotnosti sa na stanovenie diagnózy kachexie odporúča vyšetrenie funkčného stavu pacienta, jeho záťažovej kapacity a sily. Diagnóza kachexie je pravdepodobná, ak sú u pacienta prítomné aspoň tri z uvedených piatich kritérií, ktoré sú asociované s redukovaným funkčným stavom:
- a) znížená svalová sila (v najnižšom tercile),
- b) patologická únava,
- c) znížená chuť do jedla,
- d) znížený podiel svalovej hmoty určený pomocou:
- obvodu ramena – mid-upper arm circumference (MUAC) < 10. percentil typický pre vek a pohlavie alebo < 24 cm u dospelého muža, < 20 cm u dospelej ženy,
- indexu kostrového svalstva horných a dolných končatín (appendicular skeletal muscle index) meraného röntgenovou absorbciometriou (DXA – dual-energy x-ray absorptiometry) < 7,25 kg/ m2 muži, < 5,45 kg/ m2 ženy,
- indexu svalstva trupu (lumbar skeletal muscle index) meraného počítačovou tomografiou (CT) < 52,4 cm2/ m2 u mužov; < 38,5 cm2/ m2 u žien (cm2 svalu prepočítané na m2 povrchu tela),
- e) biochemické vyšetrenie séra s uvedenými výsledkami
- zvýšená hladina zápalových parametrov (CRP > 5,0 mg/ l alebo IL-6 > 4,0 pg/ ml),
- anémia (hemoglobín < 12 g/ dl),
- hypoalbuminémia (albumín v sére < 3,2 g/ dl).
V rámci diferenciálnej diagnózy je dôležité odlíšiť kachexiu od malnutrície, malabsorbcie, úbytku svalovej hmoty spojeného s pokročilým vekom, primárnej depresie a hypertyreózy.
Kardiálna kachexia súvisí s postupnou stratou záťažovej kapacity vedúcej niekedy až k imobilizácii. Mortalita pacientov s kardiálnou kachexiou je vysoká. Približne 30 % pacientov zomiera v priebehu šiestich mesiacov a 50 % v priebehu 18 mesiacov od diagnózy [1].
Patofyziológia
Kachexia je komplexný metabolický syndróm charakterizovaný nerovnováhou medzi katabolickými a anabolickými procesmi, ktorý vedie k úbytku svalového, tukového a kostného tkaniva. Hlavnou príčinou rozvoja kachexie je prevaha katabolických procesov vyvolaných následkom chronickej aktivácie prozápalových cytokínov a nežiaducej neurohumorálnej aktivácie zahŕňujúcej sympatický a renín-angiotenzín-aldosterónový systém [5]. Katabolicko-anabolická nerovnováha je ďalej podporená zníženým kalorickým príjmom v dôsledku anorexie a malabsorbcie. Anorexia má však v patogenéze kachexie sekundárnu úlohu, keďže samotné zvýšenie príjmu potravy nie je schopné kachexiu zvrátiť. Príčinou môže byť práve malabsorpcia, ktorá vzniká následkom zníženého krvného prietoku a pasívnej venóznej stázy črevnej steny [6]. Chronickým následkom takto vzniknutej hypoxie je fibróza črevnej steny, ktorá malabsorpciu ďalej zhoršuje [7]. Edém črevnej steny sa navyše spolupodieľa na vzniku anorexie. Črevná dysfunkcia je tiež spojená so zníženou slizničnou bariérou a nadmernou translokáciou baktérií cez črevnú stenu do systémovej cirkulácie. Tento proces sa pravdepodobne spolupodieľa na aktivácii imunitného systému [6]. Z hľadiska hemodynamiky nachádzajú všetky vyššie uvedené mechanizmy spoločného menovateľa v pravostrannom srdcovom zlyhávaní. Pravostranné srdcové zlyhávanie, ktoré sprevádza zlyhávanie ľavej komory zvyčajne v pokročilom štádiu ochorenia, vedie v dôsledku pasívnej venóznej stázy k črevnej dysfunkcii a je spojené so zvýšenou zápalovou odpoveďou a anorexiou [8,9].
Molekulárne mechanizmy
Hlavnú úlohu pri degradácii svalového tkaniva zohrávajú prozápalové cytokíny, ktoré prostredníctvom špecifických receptorov na povrchu svalového vlákna aktivujú signálnu kaskádu vedúcu k nadmernej expresii nukleárneho faktoru-kappaB (NF-κB) vo vnútri bunky. NF-κB stimuluje transkripciu svalovo-špecifických E3 ubiquitínových ligáz (predovšetkým MAFbx – muscle atrophy F box a MuRF1 – muscle RING finger 1). Ubiquitínové ligázy označujú prostredníctvom selektívnej polyubiquitinácie proteíny určené na degradáciu a sú tak kľúčovými molekulami ubiquitín-proteazómového systému zodpovedného za proteolýzu. Okrem proteolýzy prispieva k úbytku svalovej hmoty aj zníženie proteosyntézy. Mechanizmy vedúce k úbytku tukového tkaniva sú menej známe. Významnú úlohu tu pravdepodobne zohráva natriuretický peptid typu B (BNP), ktorý spúšťa spontánnu lipolýzu [10].
Liečba kachexie
Špecifická liečba kardiálnej kachexie sa v súčasnosti nachádza vo fáze výskumu a poznatky sa opierajú o dôkazy z malých štúdií. Všeobecne platné klinické odporúčania pre liečbu CHSZ definujú kachexiu ako komorbiditu CHSZ a menujú potenciálne možnosti liečby s dôrazom na nedostatočnú evidenciu ich efektivity ako aj nežiaducich účinkov [11].
Základom liečby kachexie ostáva všeobecná liečba CHSZ, predovšetkým optimálna medikamentózna liečba. Spomedzi odporúčaných liekov majú z hľadiska prevencie vzniku kachexie popredné miesto betablokátory a ACE inhibítory, ktoré dokázateľne znižujú riziko vzniku kachexie [12].
V rámci vývoja špecifickej liečby kachexie sa klinické štúdie sústreďujú predovšetkým na skúmanie substancií s mechanizmom účinku na rôznych miestach signálových kaskád vedúcich k proteolýze a proteosyntéze. Okrem medikamentóznej liečby sa výskum venuje účinkom telesného cvičenia a nutričným stratégiám [12]. K spomínaným možnostiam liečby patria:
- a) medikamentózna liečba:
- látky stimulujúce apetít (megestrol acetát, medroxyprogesterón acetát, kanabinoidy),
- protizápalové látky (protilátky proti TNF alfa/ IL-6, COX-2 inhibítory, imuno-modulanciá),
- anaboliká (analógy steroidov, nesteroidálne selektívne modulátory androgénových receptorov – SARMs, analógy grelínu, substancia MT-102, ActRIIB – antagonista aktínového receptoru 2. typu).
Špecifické farmakologické prístupy sú zatiaľ v rozličných fázach klinického výskumu a nie sú odporúčané pre bežnú klinické prax.
- b) nemedikamentózna liečba:
- telesné cvičenie,
- nutričné stratégie.
Fyzický aeróbny tréning je zatiaľ nejpreskúmanejšou, najúčinnejšou a vlastne jedinou uznanou metódou na prevenciu a liečbu kardiálnej kachexie, čo potvrdzujú laboratórne aj klinické výskumy. Zistilo sa, že telesný tréning má protizápalové aj antioxidačné účinky, čo je detekovateľné už po štyroch týždňoch cvičenia. Na druhej strane telesný tréning podporuje proteosyntézu a anabolickú cestu predovšetkým prostredníctvom zvýšenej expresie IGF-1. Nástup tohto anabolického efektu však trvá niekoľko mesiacov [13].
Pre nutričnú liečbu sa zdá byť prínosná doplnková vysokokalorická výživa (600 kcal/ deň) prostredníctvom komerčne dostupného Nutridrinku. Táto viedla v malej randomizovanej zaslepenej štúdii počas šiestich týždňov k prírastku hmotnosti najmä v dôsledku prírastku tukového tkaniva [14]. Podobný vplyv na prírastok hmotnosti má aj podávanie doplnkových preparátov obsahujúcich esenciálne aminokyseliny (8 g/ deň). Pri tejto liečbe bolo navyše zaznamenané signifikantné zlepšenie tolerancie záťaže po štyroch mesiacoch liečby [15]. Ďalšou možnosťou je podávanie ω-3-nenasýtených mastných kyselín (8 g/ deň) [16]. Všetky spomínané preparáty mali v klinických štúdiách pozitívny vplyv na hladinu prozápalových cytokínov, ktoré zohrávajú dôležitú úlohu v patogenéze kachexie.
Liečba kachexie má v súčasnosti u väčšiny pacientov paliatívny charakter. Vymenované liečebné modality zlepšili v klinických štúdiách hmotnosť, svalovú hmotu alebo funkčnú kapacitu pacientov. Štúdie, ktoré by ukázali zníženie mortality pacientov s rozvinutou kardiálnou kachexiou, zatiaľ chýbajú.
doc. MU Dr. Eva Goncalvesová, CSc.
www.nusch.sk
eva.goncalvesova@nusch.sk
Doručeno do redakce: 10. 1. 2016
Přijato po recenzi: 24. 1. 2016
www.csnn.eu
Zdroje
1. Anker SD, Ponikowski P, Varney S et al. Wasting as independent risk factor for mortality in chronic heart failure. Lancet 1997; 349 : 1050 – 1053.
2. Oreopoulos A, Padwal R, Kalantar-Zadeh K et al.Body mass index and mortality in heart failure: a meta-analysis. Am Heart J 2008; 156 : 13 – 22. doi: 10.1016/ j.ahj.2008.02.014.
3. Evans WJ, Morley JE, Argilés J et al. Cachexia: a new definition. Clin Nutr 2008; 27 : 793 – 799. doi: 10.1016/ j.clnu.2008.06.013.
4. Anker SD, Negassa A, Coats AJ et al. Prognostic importance of weight loss in chronic heart failure and the effect of treatment with angiotensin-converting-enzyme inhibitors: an observational study. Lancet 2003; 361 : 1077 – 1083.
5. Anker SD, Ponikowski PP, Clark AL et al. Cytokines and neurohormones relating to body composition alterations in the wasting syndrome of chronic heart failure. Eur Heart J 1999; 20 : 683 – 693.
6. Sandek A, Bauditz J, Swidsinski A et al. Altered intestinal function in patients with chronic heart failure. J Am Coll Cardiol 2007; 50 : 1561 – 1569.
7. Arutyunov GP, Kostyukevich OI, Serov RA et al. Collagen accumulation and dysfunctional mucosal barrier of the small intestine in patients with chronic heart failure. Int J Cardiol 2008; 125 : 240 – 245. doi: 10.1016/ j.ijcard.2007.11.103.
8. Valentova M, von Haehling S, Krause C et al. Cardiac cachexia is associated with right ventricular failure and liver dysfunction. Int J Cardiol 2013; 169 : 219 – 224. doi: 10.1016/ j.ijcard.2013.08.134.
9. Melenovsky V, Kotrc M, Borlaug BA et al. Relationships between right ventricular function, body composition, and prognosis in advanced heart failure. J Am Coll Cardiol 2013; 62 : 1660 – 1670. doi: 10.1016/ j.jacc.2013.06.046.
10. Polak J, Kotrc M, Wedellova Z et al. Lipolytic effects of b-type natriuretic peptide1 – 32 in adipose tissue of heart failure patients compared with healthy controls. J Am Coll Cardiol 2011; 58 : 1119 – 1125. doi: 10.1016/ j.jacc.2011.05.042.
11. McMurray JJ, Adamopoulos S, Anker SD et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012. The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur J Heart Fail 2012; 14 : 803 – 869. doi: 10.1093/ eurjhf/ hfs105.
12. Martins T, Vitorino R, Moreira-Gonçalves D et al. Recent insights on the molecular mechanisms and therapeutic approaches for cardiac cachexia. Clin Biochem 2014; 47 : 8 – 15. doi: 10.1016/ j.clinbiochem.2013.10.025.
13. Bowen TS, Schuler G, Adams V. Skeletal muscle wasting in cachexia and sarcopenia: molecular pathophysiology and impact of exercise training: J Cachexia Sarcopenia Muscle 2015; 6 : 197 – 207. doi: 10.1002/ jcsm.12043.
14. Rozentryt P, von Haehling S, Lainscak M et al. The effects of a high-caloric protein-rich oral nutritional supplement in patients with chronic heart failure and cachexia on quality of life, body composition, and inflammation markers: a randomized, double-blind pilot study. J Cachexia Sarcopenia Muscle 2010; 1 : 35 – 42.
15. Aquilani R, Opasich C, Gualco A et al. Adequate energy-protein intake is not enough to improve nutritional and metabolic status in muscle-depleted patients with chronic heart failure. Eur J Heart Fail 2008; 10 : 1127 – 1135. doi: 10.1016/ j.ejheart.2008.09.002.
16. Mehra MR, Lavie CJ, Ventura HO et al. Fish oils produce anti-inflammatory effects and improve body weight in severe heart failure. J Heart Lung Transplant 2006; 25 : 834 – 838.
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2016 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- S MUDr. Štěpánem Budkou o rizicích obezity pro fertilitu ze všech úhlů pohledu
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Jak nejlépe blokovat renin-angiotenzinový systém u nemocných s hypertenzí a diabetes mellitus?
- Infekční komplikace u pacientů s akutním srdečním selháním – přehled
- Přidružená onemocnění a jejich význam pro prognózu akutního srdečního selhání – AHEAD score
- Kardiálna kachexia
- Tělesný trénink a rehabilitace u srdečního selhání
- Kvalita života pacientů s akutní dekompenzací chronického systolického srdečního selhání hodnocená pomocí standardizovaných dotazníků
- Hyperurikémia, kardiovaskulárne choroby a srdcové zlyhávanie
- Antikoagulace, antiagregace nebo obojí u pacientů s ischemickou chorobou srdeční a fibrilací síní
- Místo sitagliptinu v léčbě pacientů s diabetem 2. typu po studii TECOS
- Na jaké hodnoty snižovat systolický krevní tlak? Studie SPRINT
- prof. MUDr. Jiří Vítovec, CSc., FESC (*25. 2. 1951)
- Evropský konsenzus k otázkám aterogenní dyslipidemie a kombinační léčbě statinem a fibrátem
- Inhibitory protonové pumpy – nové molekuly, nové poznatky
- Nové pohledy na patofyziologii, diagnostiku a léčbu srdečního selhání se zachovanou ejekční frakcí
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Inhibitory protonové pumpy – nové molekuly, nové poznatky
- Antikoagulace, antiagregace nebo obojí u pacientů s ischemickou chorobou srdeční a fibrilací síní
- Kardiálna kachexia
- Hyperurikémia, kardiovaskulárne choroby a srdcové zlyhávanie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



