-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Betablokátory v léčbě hemangiomů dětského věku
Beta-blockers in the treatment of hemangiomas in childhood
Introduction:
Infantile hemangiomas (IH) – the most common benign tumors in infants affects 10% to 12% of infants, usually spontaneously involuting, 10–20% progressing IH can cause serious functional problems or cosmetic defect. IH is divided into three groups: superficial 50–60%, subcutaneous (deep) 15%, and mixed 25–35%. The size and number of deposits is highly variable. Leaute-Labréze published (2008) first experience with the use of beta-blocker propranolol as an effective treatment for IH. Propranolol causes vasoconstriction, blocks the effects of the factors supporting the formation of new blood vessels and promotes apoptosis of endothelial cells.Purpose of the study:
Verification of literary evidence of the effect of propranolol on its own group of children with IH.Methods, patients and results:
103 children, boys 20 (22%) , girls 83 (78%), med. age 4.6 months. Location of IH: chest 16 (15%), liver 4 (4%) , liver + skin 2 (2%) , limbs 11 (10%), multiple localization 13 (12%), head, face 63 (58%). The target dose of propranolol 2 mg/kg/day, duration of treatment: med. 6.4 months (3 months, 2.5 years), hemangiomas of the liver treated med. 9.7 months. In 9 pts (9%) IH after discontinuation of propranolol therapy should be resumed. Superficial hemangiomas responded best, disappeared without appreciable residue. Deep hemangiomas responded slowly. Mixed hemangiomas leaving residue in 5 cases, must be removed surgically, in 3 cases the residues are treated with laser therapy. Secondary symptoms: 3 low heart rate, 2 hypoglycemia (lowest level 2.8 mmol/l), 1 skin allergic reaction to a syrup, which resolved rapidly after discontinuation. The parents observation – colder acres.Conclusion:
Generally, this treatment appears to be a simple, efficient and safe, but some complications can be severe – bradycardia, hypoglycemia.Key words:
hemangioma, infantile hemangioma, beta-blockers, propranolol
Autoři: J. Mališ 1; V. Stará 2; S. Klovrzová 4; Lucie Nováková 1; Š. Čapková 3; K. Švojgr 1; V. Jeřábková 1; S. Cyprová 1; M. Cháňová 1; J. Kozák 5; B. Kocmichová 6; A. Sukop 7; Z. Hříbal 8; R. Pádr 8; K. Bláhová 2; M. Vaculík 5; J. Starý 1
Působiště autorů: Klinika dětské hematologie a onkologie UK 2. LF a FN Motol, Prahapřednosta prof. MUDr. J. Starý, DrSc. 1; Pediatrická klinika UK 2. LF a FN Motol, Prahapřednosta prof. MUDr. J. Lebl, CSc. 2; Poliklinika FN Motol – ambulance dětské dermatologie, Prahaprim. MUDr. Š. Čapková 3; Nemocniční lékárna FN Motol, Prahavedoucí PharmDr. P. Horák 4; Neurochirurgická klinika UK 2. LF a FN Motol, Prahapřednosta doc. MUDr. M. Tichý, CSc. 5; Klinika dětské chirurgie UK 2. LF a FN Motol, Prahapřednosta prof. MUDr. J. Šnajdauf, DrSc. 6; Klinika plastické chirurgie UK 3. LF a FN Královské Vinohrady, Prahapřednosta doc. MUDr. M. Tvrdek 7; Klinika zobrazovacích metod UK 2. LF a FN Motol, Prahapřednosta prof. MUDr. M. Roček, CSc. 8
Vyšlo v časopise: Čes-slov Pediat 2014; 69 (5): 274-282.
Kategorie: Původní práce
Souhrn
Úvod:
Infantilní hemangiomy (IH) – nejčastější benigní nádory kojenců – postihují 10 až 12 % kojenců, většinou spontánně involují, 10–20 % progredujících IH může působit závažné funkční obtíže nebo kosmetické vady. IH se dělí do tří skupin: povrchové (superficiální) 50–60 %, podkožní (hluboké) 15 % a smíšené 25–35 %. Velikost a počet ložisek je značně variabilní. Leauté-Labréze publikovala (2008) první zkušenost s použitím betablokátoru propranololu jako účinné léčby IH. Propranolol způsobuje vazokonstrikci, blokuje účinky faktorů podporujících novotvorbu cév a podporuje apoptózu endoteliálních buněk.Účel studie:
Ověření literárních dokladů o účinku propranololu na vlastním souboru dětí s IH.Metody, soubor nemocných a výsledky:
103 dětí, chlapci – 20 (22 %), dívky – 83 (78 %), medián věku 4,6 měsíců. Lokalizace IH: hrudník 16 (15 %), játra samostatně 4 (4 %), játra + kůže mnohočetně 2 (2 %), končetina11 (10 %), mnohočetné 13 (12 %), hlava, obličej 63 (58 %). Cílová dávka propranololu 2 mg/kg/den, délka léčby: medíán 6,4 měsíců (3 měs.; 2,5 roku); hemangiomy jater léčeny med. 9,7 měsíců. U 9 (9 %) IH po vysazení propranololu bylo nutné léčbu znovu nasadit. Superficiální hemangiomy reagovaly nejlépe, zmizely bez patrného rezidua. Hluboké hemangiomy reagovaly pomaleji. Smíšené hemangiomy zanechaly v 5 případech reziduum, které bylo nutné odstranit chirurgicky, ve 3 případech se rezidua ošetřovala laserem. Vedlejší projevy: 3x nízká tepová frekvence, 2x hypoglykemie (nejnižší 2,8 mmol/l), 1x kožní alergická reakce na sirup, která ustoupila rychle po vysazení. Z projevů uváděných rodiči – studenější akra.Závěr:
Obecně se tato léčba jeví jako jednoduchá, efektivní a bezpečná, některé komplikace však mohou být závažné – bradykardie, hypoglykemie.Klíčová slova:
hemangiom, infantilní hemangiom, betablokátory, propranololÚvod
Infantilní hemangiomy (IH) jsou nejčastější benigní nádory kojenců. Jsou přítomny u 4–5 % populace, postihují 10 až 12 % kojenců a jen v 1 až 2 % případů jsou patrné již při narození. Jejich vývoj začíná fází rychlé proliferace, která se později zpomaluje a pak následuje fáze involuce. V naprosté většině IH nevyžadují žádnou intervenci a v průběhu měsíců či let spontánně involují. Avšak 10 až 20 % progredujících IH může působit závažné funkční obtíže (např. obstrukce dýchacích cest, poruchy vizu) nebo významné kosmetické vady [1, 2]. Mezi další komplikace patří krvácení a ulcerace povrchu hemangiomu, který se záhy sekundárně infikuje a mění na nepříjemnou a často bolestivou lézi.
Podle klinického nálezu dělíme IH do tří skupin: povrchové (superficiální) (obr. 1) – je jich 50–60 %, podkožní (hluboké) (obr. 2) – 15 % a smíšené (obr. 3, 4) – kombinace obou předchozích forem se vyskytuje ve 25–35 %.
Obr. 1. Infantilní hemangiom superficiální. Fig. 1. Superficial infantile hemangioma. 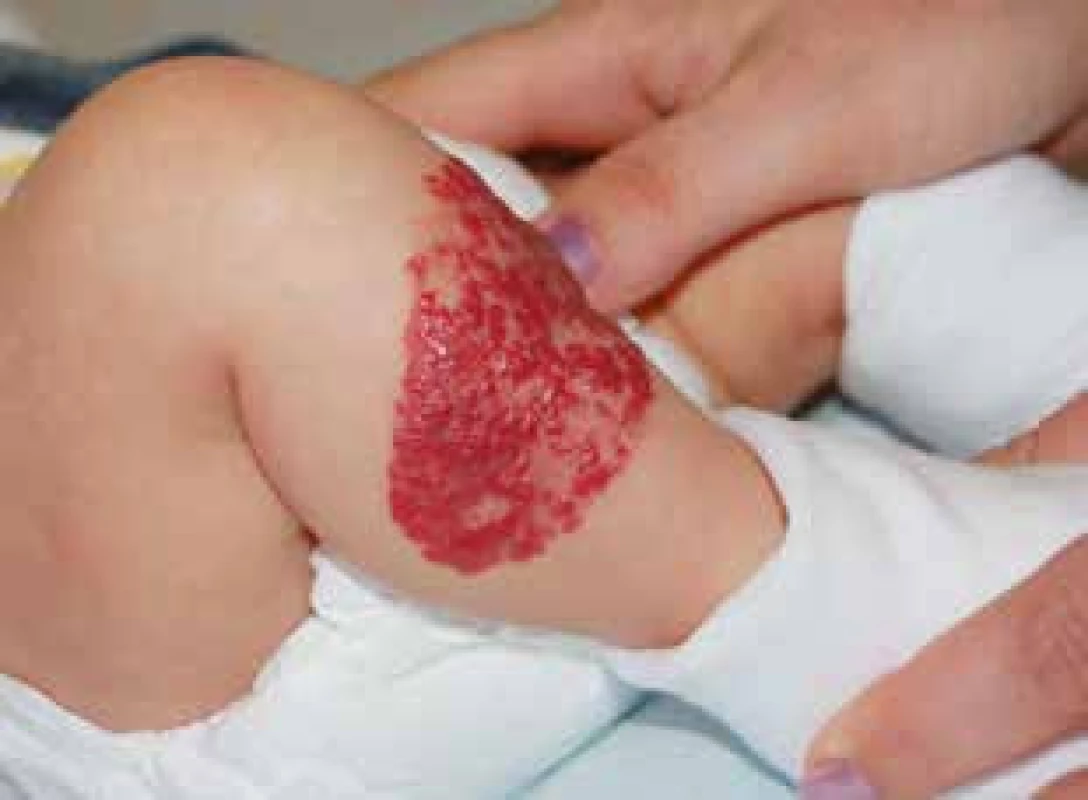
Obr. 2. Infantilní hemangiom hluboký (zcela překryt kůží). Fig. 2. Deep infantile hemangioma (completely covered by skin). 
Obr. 3. Smíšený infantilní hemangiom tváře. Fig. 3. Mixed infantile hemangioma on the cheek. 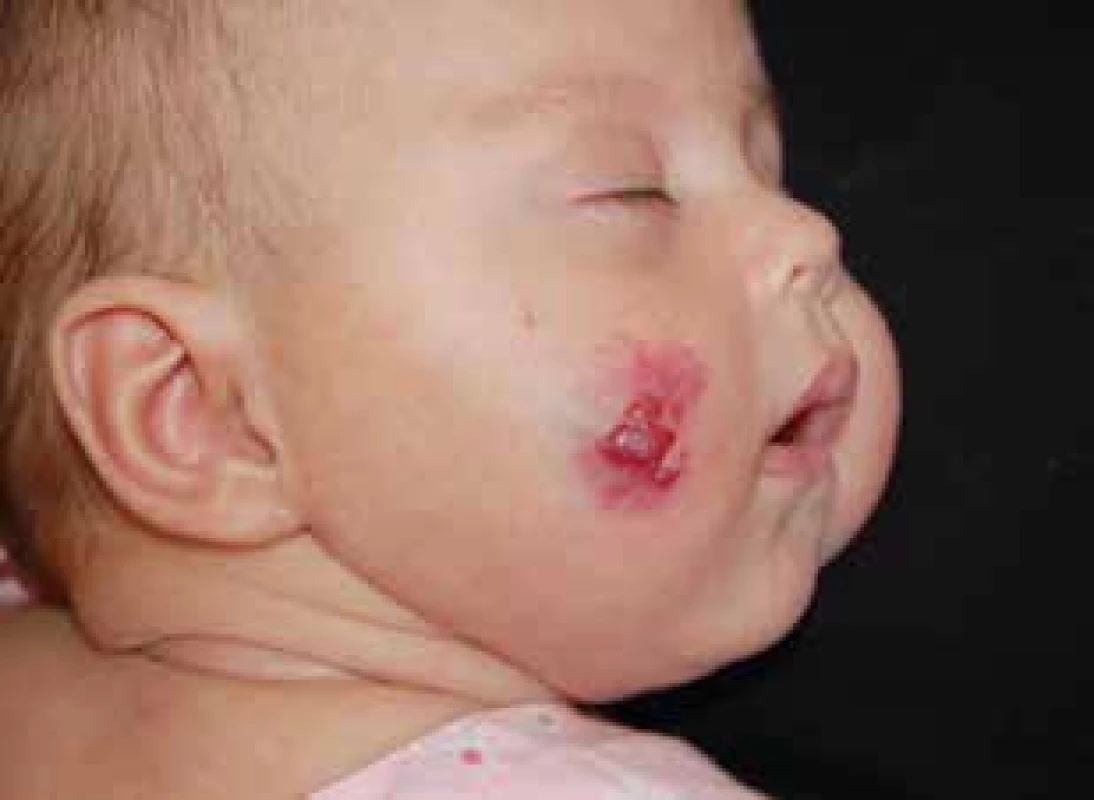
Obr. 4. Smíšený podčelistní infantilní hemangiom. Fig. 4. Mixed submandibular infantile hemangioma. 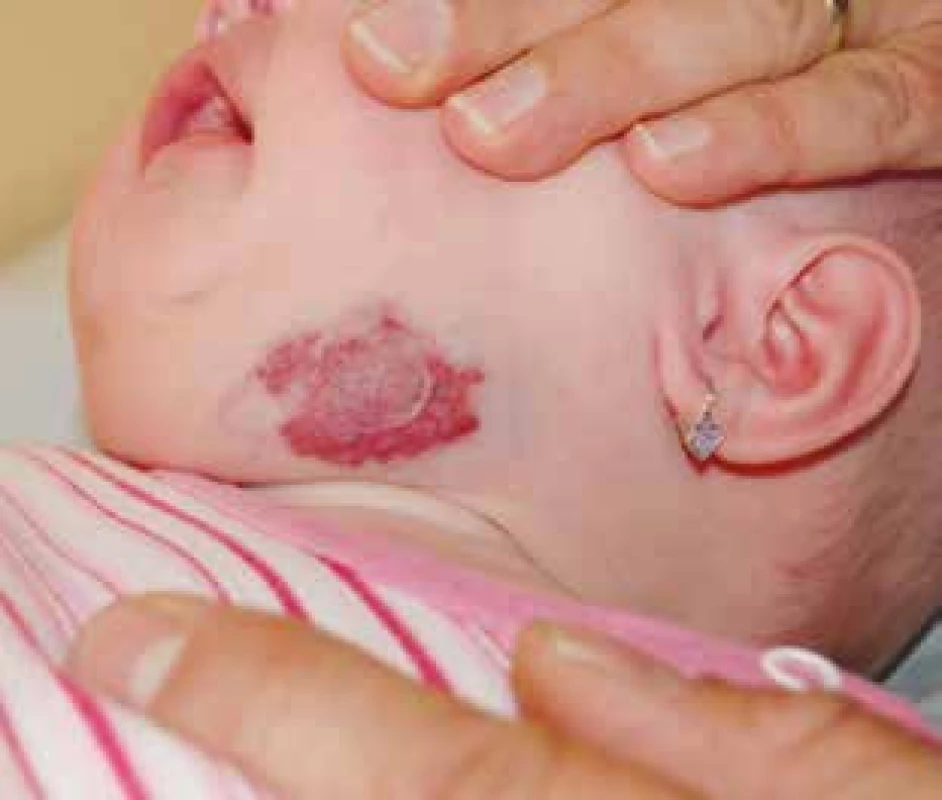
Velikost a počet ložisek IH je značně variabilní – od velikosti špendlíkové hlavičky až do rozsáhlých nebo mnohočetných lézí postihujících celé končetiny nebo významnou část trupu či obličeje. Většina (80 %) je však menších než 3 cm. Převažují lokalizované formy (65–70 %), ostatní jsou méně časté – segmentární nebo nedobře ohraničené, multilokulární formy tvoří max. 4 % [3].
Diferenciálně diagnosticky je třeba odlišit následující cévní léze:
Existuje několik afekcí, které se mohou podobat IH: kongenitální hemangiomy, nevus flammeus („oheň“, „skvrny barvy portského vína“), kaposiformní hemangioendoteliom, tufted angioma („klubkovitý, chomáčkovitý“ angiom) a pyogenní granulom.
- Kongenitální hemangiomy jsou vaskulární nádory, které dosáhnou svého růstového vrcholu při narození a dále již neprogredují. Lze je rozdělit na skupiny: RICH – rapidly involuting hemangioma (rychle involující hemangiomy) a NICH – non-rapidly involuting hemangioma (hemangiomy, které nikdy neinvolují).
- Nevus flammeus – oheň („skvrny barvy portského vína“) – postihuje asi 3/1000 novorozenců.
- Kaposiformní hemangioendoteliom může dosahovat obrovských rozměrů a často je asociován s Kasabachovým-Merrittové syndromem.
- Tufted angioma je vzácný nádor, který se často vyskytuje před 1. rokem věku. Obvykle se manifestuje jako růžová makula, která se vyvine do fialově zbarveného indurovaného uzlíku nebo skvrny, někdy může být na povrchu patrné ochlupení.
- Pyogenní granulom je jedním z nejčastějších cévních nádorů kojenců a dětí. Obvykle se projevuje jako malý solitární červený uzlík nebo papula, často s různými stupni začervenání a se sklonem ke krvácení [4].
Tab. 1. Vaskulární nádory a vaskulární malformace. 
Vaskulární malformace jsou představovány vrozenými změnami cév, které nevykazují žádnou endoteliální proliferaci nebo buněčnou transformaci, na rozdíl od IH vaskulární malformace jsou však patrné hned při narození a perzistují bez jakékoliv změny po celý život.
Přes relativně vysokou incidenci IH dosud neexistují jednoznačně přijatá a platná doporučení jak progredující, byť benigní nádory ošetřovat.
V léčbě hemangiomů se v minulosti nejčastěji používaly kortikoidy ve vysokých denních dávkách po dobu několika měsíců, v některých situacích i cytostatika (vinkristin), později interferon α. V roce 2008 publikovala Leauté-Labréze svou první zkušenost s použitím betablokátoru (BB) propranololu jako účinné léčby IH [5]. Od té doby bylo publikováno mnoho prací, které potvrdily a demonstrovaly efektivní vliv propranololu na rostoucí IH. Propranolol způsobuje a) vazokonstrikci, což se projevuje vyblednutím hemangiomu brzy po nasazení léčby, b) blokuje účinky faktorů, které podporují novotvorbu cév, c) podporují apoptózu endoteliálních buněk. Kromě mnoha retrospektivně hodnocených zkušeností jednotlivých pracovišť existují již doklady z randomizovaných studií, které jednoznačně dokládají významně lepší efekty propranololu v porovnání s podáváním placeba [6]. V naší práci referujeme zkušenosti s více než tříletým používáním propranololu u kojenců a batolat s funkčně nebo kosmeticky závažnými hemangiomy.
Materiál a metody
Děti s IH byly vyšetřeny na Klinice dětské hematologie a onkologie UK 2. LF a FN Motol. Po vstupním zhodnocení, fotodokumentaci, případném vyšetření zobrazovacími metodami (děti s vyšším počtem hemangiomů než 5, nebo pokud jsou v blízkosti důležitých orgánů, či středočárové IH na hlavě). Samotné zahájení aplikace propranololu probíhá při pětidenní hospitalizaci na Pediatrické klinice. Před zahájením léčby byly rodičům vysvětleny principy léčby a účinku betablokátorů, byli upozorněni na výskyt případných komplikací a získali jsme od nich podpis informovaného souhlasu. Hlavním důvodem hospitalizace je detailní vyšetření kardiovaskulárního systému (EKG, echokardiografie a monitorace tepové frekvence). Stanovení glykemie je prováděno u všech dětí vstupně, v dalším průběhu jen u jedinců se sklonem k hypoglykemii (novorozenecký věk a/nebo zaznamenaná poporodní hypoglykemie u matek diabetiček).
Propranolol se podával zpočátku ve formě kapslí vyrobených z originálního propranololu PROPRA (Ratiopharm). Kapsle obsahovaly 2 až 8 mg v rozdílech jednoho miligramu. Od května 2012 je v nemocniční lékárně připravován sirup, což umožňuje přesnější a pohodlnější podávání. Výhodou sirupové formy připravované v naší ústavní lékárně je, že jde o samotnou účinnost látky podávanou jako sirup s tříměsíční exspirací. Sirupová forma vyhověla příslušným stabilitním testům [7]. Cílová dávka u všech dětí byla 2 mg/kg hmotnosti, které bylo dosaženo v průběhu 5 dnů. Po dosažení cílové dávky byly děti léčeny ambulantně v řádu měsíců.
Vývoj IH byl fotograficky dokumentován, v případě viscerálních lézí zobrazovacími metodami (ultrazvuk, magnetická rezonance), kardiologické vyšetření bylo prováděno v tříměsíčních intervalech. Po dosažení požadovaného efektu léčby jsme propranolol postupně vysadili, obvykle v průběhu jednoho měsíce.
Soubor nemocných
Celkem jsme ošetřovali 109 dětí – 24 chlapců (22 %), 85 dívek (78 %), medián věku v době zahájení léčby byl 4,6 měsíců (3 dny; 22,4 měsíců). Lokalizace hemangiomů: hrudník – 16 (15 %), játra – 4 (4 %), játra + kůže – 2 (2 %), končetiny – 11 (10 %). Celková doba léčby trvala 6,4 měsíců (3 měs.; 2,5 roku).
Před nasazením betablokátorů bylo 8/109 dětí léčeno kortikoidy, u všech ostatních byly betablokátory iniciální léčbou.
Výsledky
Z celé skupiny 109 pacientů bylo možné hodnotit efekt léčby u 103 dětí (jedno dítě se odstěhovalo mimo republiku, rodiče 5 dětí nespolupracovali). Léčba trvala v mediánu 6,4 měsíců (3 měsíce; 2,5 roku), hemangiomy jater byly léčeny v mediánu 9,7 měsíců. Po úvodním rychlém vyblednutí IH (týdny) se involuční proces obvykle zpomalil a v další fázi (měsíce) probíhalo vyzrávání IH nepoměrně pomaleji. U 9 (9 %) dětí s kožními IH se po vysazení propranololu objevila znovu růstová aktivita hemangiomu (jednalo se většinou o smíšené IH) a bylo nutné propranolol znovu nasadit, obvykle na dobu 2 měsíců, druhé recidivy jsme nezaznamenali. Superficiální hemangiomy reagovaly na léčbu nejlépe a nejrychleji, zmizely obvykle bez patrného rezidua. Hluboké hemangiomy reagovaly pomaleji, jen jednou se objevila recidiva po vysazení, krytí neporušenou kůží umožnilo zhojení ad integrum. Smíšené hemangiomy zanechaly v 5 případech reziduum, které bylo nutné odstranit chirurgicky, ve 3 případech se rezidua ošetřovala laserem. Z vedlejších projevů jsme zaznamenali u tří dětí nízkou tepovou frekvenci a cílové dávky propranololu bylo dosaženo v intervalu delším než 5 dnů. U dvou dětí byla nižší hladina glykemie (nejnižší 2,8 mmol/l) a úpravou rytmu příjmu potravin se stav upravil a nebylo nutné redukovat cílovou dávku. Jen u jednoho dítěte se objevila kožní alergická reakce na sirup, která rychle ustoupila po jeho vysazení. Z projevů, které udávali rodiče, to byly studenější končetiny jednoduše řešitelné teplejším oblečením. Obecně se tato léčba jeví jako jednoduchá, efektivní a bezpečná.
Diskuse
Propranolol se primárně používá jako prostředek k prevenci srdečních arytmií, hypertenze a obstrukčních výtokových poruch u dětí s vrozenými srdečními vadami. Na léčebném efektu betablokátorů na IH se podílí a) vazokonstrikce, což způsobuje bezprostředně patrný efekt vyblednutí, b) snížení exprese VEGF (vasoactive endothelial growth factor) – vazoaktivní endoteliální růstový faktor), c) podpora apoptózy (přirozeného odumírání) endoteliálních buněk [8].
Léčebný efekt BB u IH dokládá řada prací od prvních kazuistik až po velké sestavy hodnotící desítky dětí. Medián věku v době zahájení léčby se pohyboval mezi 4,1 až 5 měsíci. Cílová dávka ve většině prací byla 2 mg/kg/den, jen ojediněle byly použity dávky až 3 mg/kg/den [9, 10]. Délka léčby se pohybovala v řádech měsíců, někteří autoři uvádějí vyšší tendenci k relapsům u menších dětí, jiní doporučují nevysazovat lék před dosažením jednoho roku věku pro předpokládanou vyšší tendenci k růstu u dětí mladších jednoho roku. Iniciální monitorace kardiálních funkcí probíhá u různých autorů odlišně. U nerizikových kojenců (donošení, bez dalších komplikujících onemocnění) se léčba zahajuje ambulantně nebo při jednodenní hospitalizaci. Nejjednodušší a nejpřesnější je sledování tepové frekvence, tu lze monitorovat jednoduše a přesně a poučení rodiče ji mohou provádět sami v průběhu další léčby. Měření krevního tlaku je obtížnější a je zatíženo vyšším rizikem nepřesných výsledků, vyžaduje také zkušenost vyšetřujícího a odpovídající přístroje. Výše systolického tlaku se také v průběhu vývoje kojenců mění a je třeba je konfrontovat s fyziologickými hodnotami odpovídajícími věku. Dlouhodobé monitorování srdeční činnosti Holterem se neosvědčilo, protože nepřineslo žádné významnější informace při průběhu léčby BB. Vrcholu hladiny po perorálním podání betablokátoru bylo dosaženo za 2 až 3 hodiny a po první aplikaci lze očekávat nejvýraznější reakci na podaný lék. První publikovaná práce o účinku léčby [5] nezmiňuje závažnější komplikace, další práce, které však referují o větších souborech pacientů, už začínají uvádět některé komplikace provázející léčbu IH propranololem – hypoglykemie, hyperkalemie, hypernatremie a některé kardiopulmonální komplikace – bradykardie, hypotenze, spastické dýchání. Popisovány jsou i některé méně závažné projevy – studenější končetiny, obstipace, únava, ospalost, nebo naopak neklidné spaní, děsivé sny apod. Vedle toho jsou publikovány práce, kde nejsou uváděny žádné komplikace [11, 12].
Velmi dobré účinky při léčbě IH a množství publikací referujících o jejich podávání vedly přirozeně k ustanovení obecných, sjednocujících kritérií pro indikaci použití propranololu, dávkování, vstupních vyšetření a monitoraci v průběhu terapie a při prevenci, případně léčbě komplikací. Většina autorů doporučuje a jeví se jako dostatečné vyšetření krevního tlaku a EKG. Echokardiografické vyšetření má význam jen při podezření na vrozenou vývojovou srdeční vadu. Dále základní biochemie včetně glykemie, v průběhu zvyšování dávky vyloučit opakovaným vyšetřením eventuální sklon k hypoglykemiím, jako jejich prevence je vhodné podávat současně s lékem také stravu [12–14]. Rychlost eskalace dávky se liší od krátkodobého, rychlého dosažení cílové dávky za 24 hodin až po bezpečnější pomalejší zvyšování v průběhu pěti dnů [15]. Obezřetnější a pomalejší zvyšování je potřeba u nedonošených a nezralých kojenců. Množství propranololu se u většiny autorů uvádí ve výši 2 mg/kg/den, rozdělených do tří dávek, někdy se lék podává jen ve 2 denních dávkách, bez patrného snížení celkového efektu. V Evropě v současné době probíhá multicentrická studie, která pracuje s dávkou 3 mg/kg podávanou v pěti odlišných aplikačních podobách, výsledky dosud nebyly publikovány. Liší se také celková délka léčby – od několikatýdenní aplikace až po dobu podávání delší než rok. Existuje stále velmi významná část dětí, které vykazují nový růst IH po vysazení propranololu, především se tak děje u hlubokých a smíšených hemangiomů – až ve 30 %. Proto někteří autoři doporučují pokračovat v léčbě po celou dobu potenciální přirozené růstové aktivity IH, a to až do dovršení jednoho roku věku. Obecně se uvádí, že betablokátory jsou vysazovány podle dosaženého klinického efektu.
Indikace k zahájení léčby IH betablokátory [16, 17]
Rozhodování, zda je nutné infantilní hemangiom léčit, ovlivňuje několik faktorů: velikost a lokalizace léze, věk dítěte, rychlost růstu a také předpoklad dalšího vývoje hemangiomu, event. jaké by mohlo po něm zůstat reziduum. Aktivní intervence v terapeutickém přístupu k hemangiomům by měla zabránit rozvoji život nebo funkci ohrožujících komplikací nebo již existující komplikace zvrátit [18].
Většina (asi 90 %) IH nevyžaduje žádný aktivní přístup a IH přirozeně přejdou do fáze involuce, tzv. aktivní neintervence. Opakovanou fotodokumentací je možné objektivizovat tendenci ke spontánní involuci, případně se včas rozhodnout o zahájení vhodné terapie, jakmile se objeví některý z prognosticky nepříznivých znaků hemangiomu. Již dávno před současně významně rozšířeným používáním propranololu v léčbě IH byly definovány klinické situace, které byly indikací k terapeutické intervenci [19]:
- Život a životní funkce ohrožující lokalizace (postižení vizu, dýchacích cest, jater nebo oběhové soustavy) (obr. 5)
- IH, které by zanechaly závažná kosmetická rezidua (jizvy nebo deformity), např. nos, rty, uši, víčka (obr. 6)
- Plošné hemangiomy postihující obličej (obr. 7)
- Malé, ale nepříznivě lokalizované hemangiomy, které by mohly být traumatizovány a mohly by vzniknout nepříznivé sekundární komplikace (obr. 8)
- Ulcerace na povrchu IH (obr. 9)
- Pedunkulující IH
Obr. 5. Infantilní hemangiom dolního víčka ohrožující vizus. Fig. 5. Infantile hemangioma of the lower eyelid threatening vision ability. 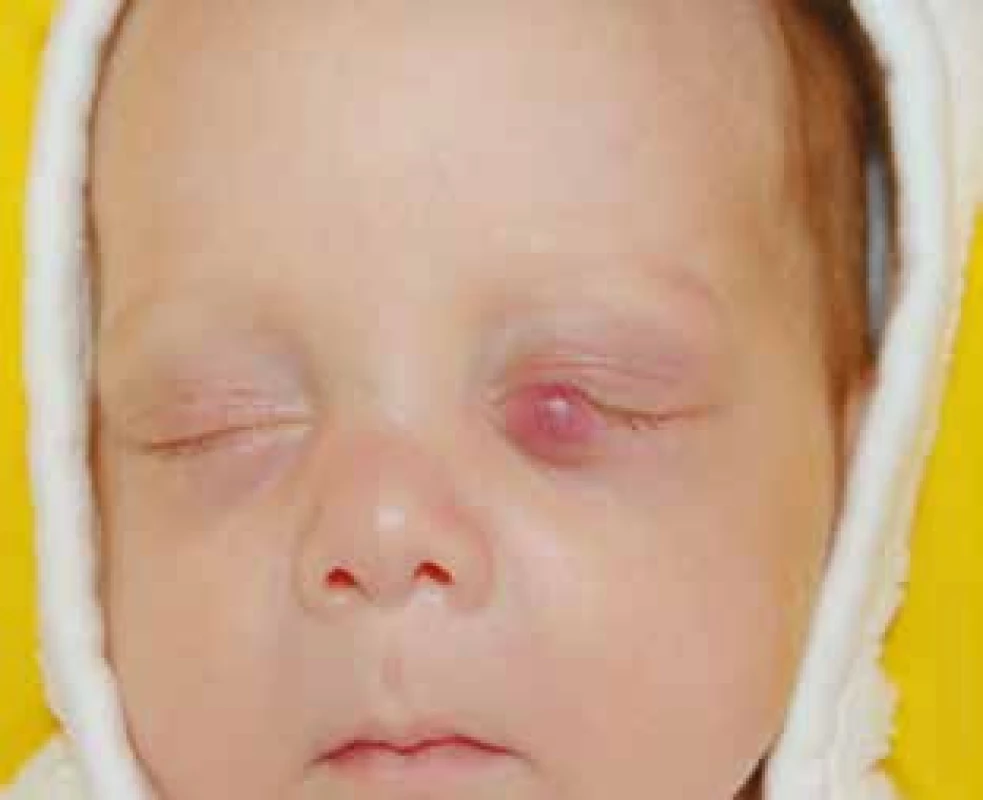
Obr. 6. Kosmeticky závažný infantilní hemangiom špičky nosu. Fig. 6. Severe infantile hemangioma on the tip of nose. 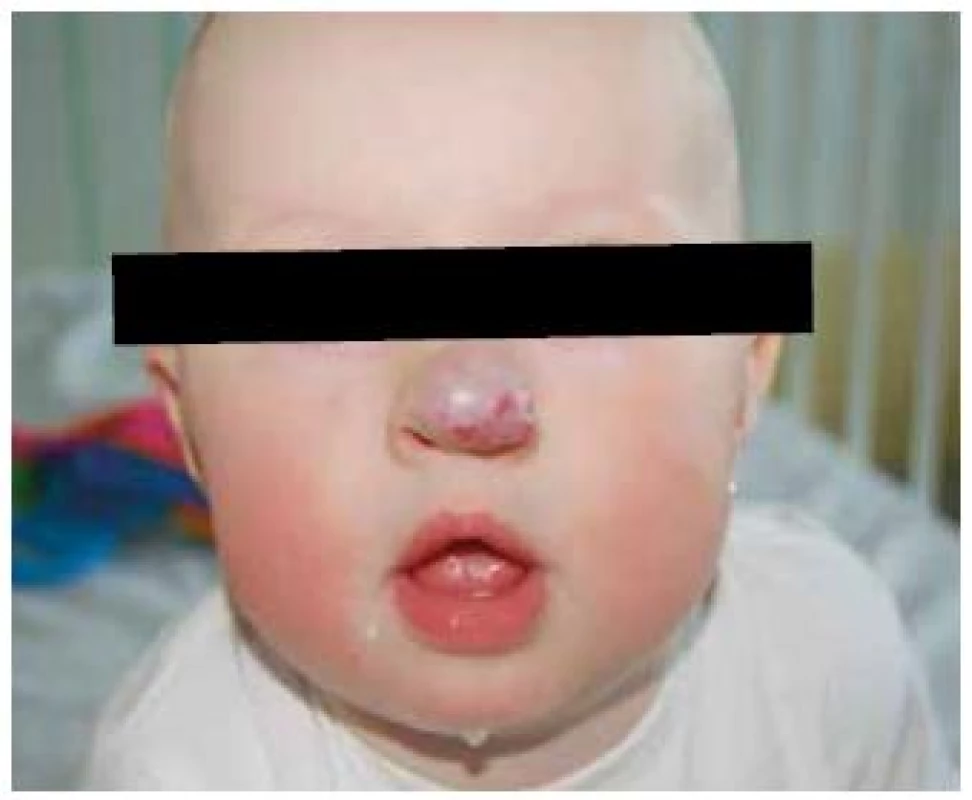
Obr. 7. Infantilní hemangiom temporální a frontální oblasti s rizikem deformujícího rezidua. Fig. 7. Infantile hemangioma of temporal and frontal area possibly evoluting towards disfiguring scar. 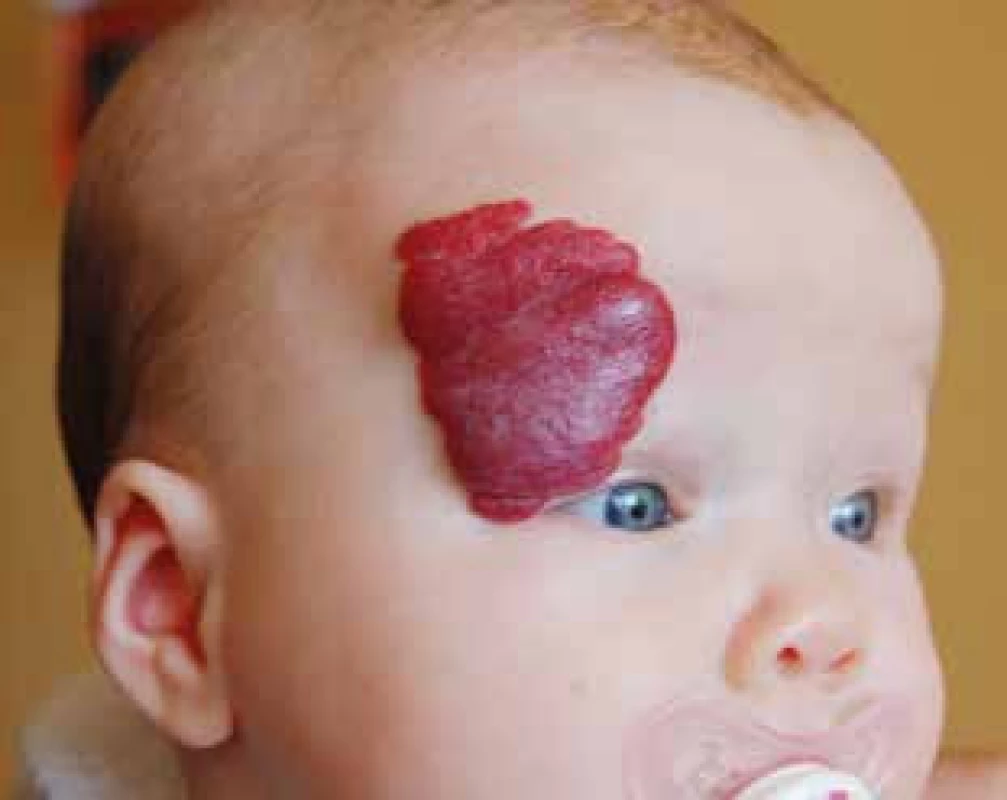
Obr. 8. Laločnatý infantilní hemangiom ruky s rizikem rezidua postihujícím funkci ruky. Fig. 8. Large segmental infantile hemangioma with the risk of impact of the extremity function. 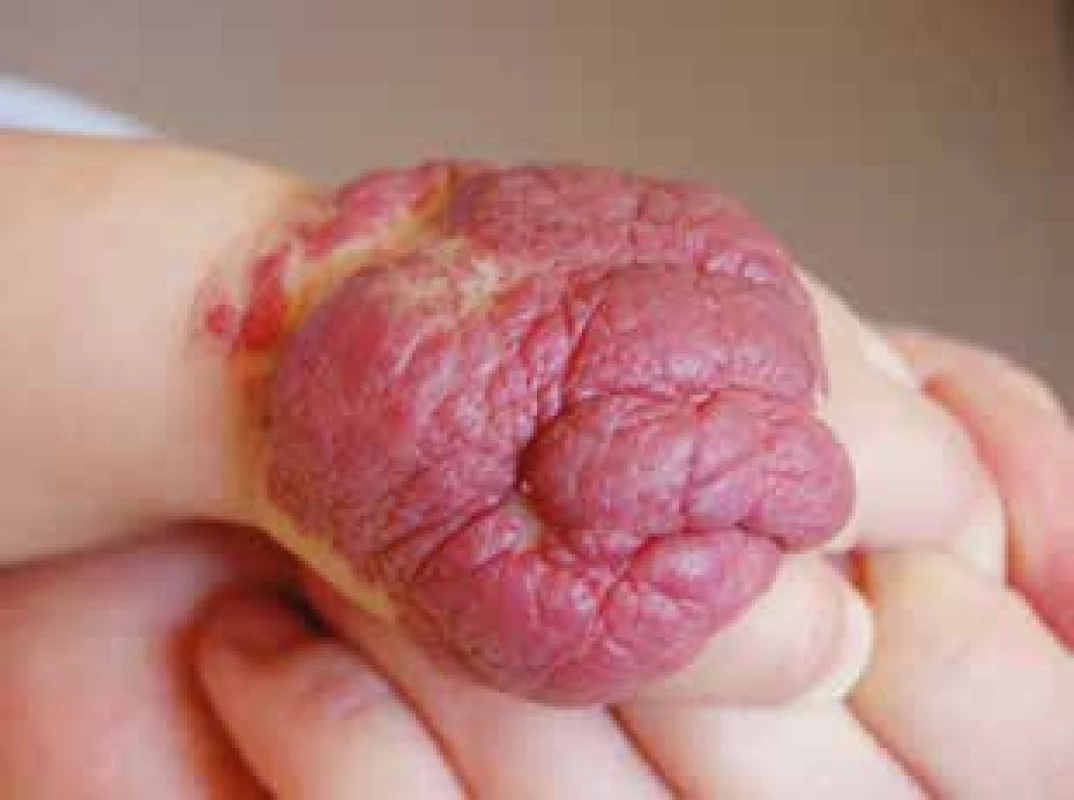
Obr. 9. Ulcerovaný infantilní hemangiom skrota. Fig. 9. Ulceration of scrotal infantile hemangioma. 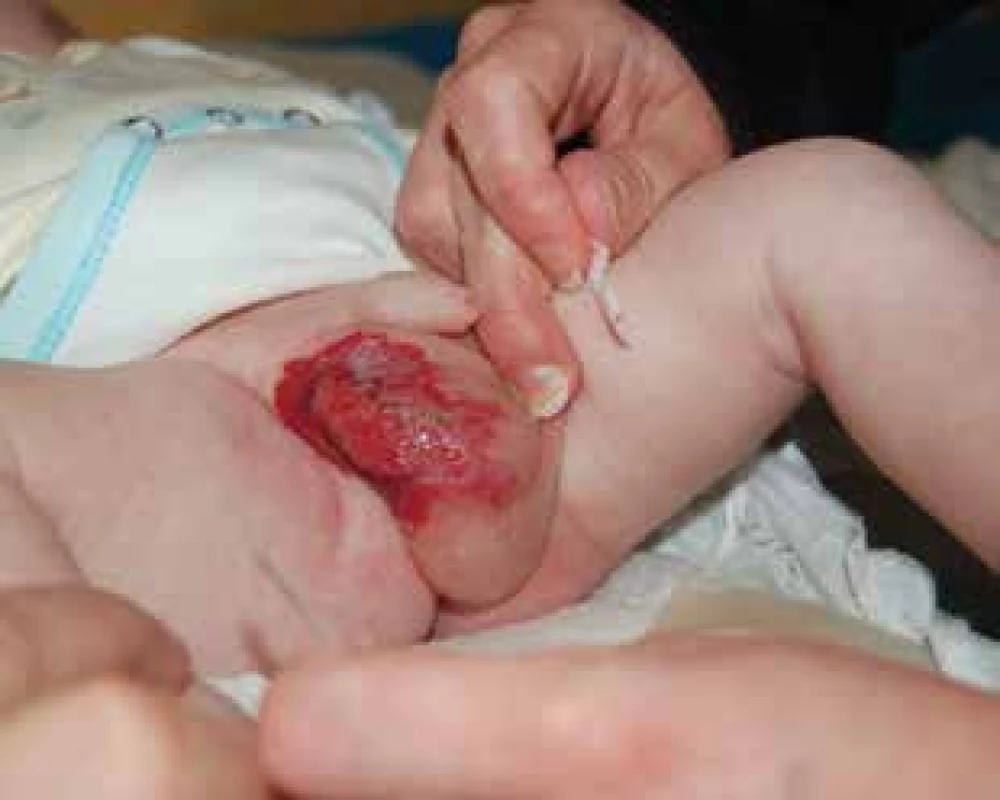
Absolutní kontraindikace:
- Kardiovaskulární choroby
- Astma
Relativní kontraindikace:
- Hypersenzitivita vůči propranololuv rodinné anamnéze
- Diabetes insipidus
- Chronická renální insuficience
- Cerebrovaskulární anomálie
Vyšetření a monitorace dětí léčených propranololem:
- Kardiologické vyšetření – krevní tlak, tepová frekvence a EKG k vyloučení případných vrozených srdečních vad, event. echokardiografické vyšetření
- U hlubokých a smíšených IH ultrazvukové vyšetření léze
- Laboratorní vyšetření – krevní obraz, jaterní enzymy, glykemie
Závěr
Propranolol představuje dramatické zlepšení léčby problematických IH, jeho téměř masové nasazení umožnilo stanovit dnes již poměrně jasná kritéria indikace léčby, monitorace a sledování eventuálních vedlejších projevů. Propranolol nelze použít ve všech fázích přirozeného vývoje IH, ale pokud je nasazen správně v době proliferace, je jeho efekt rychlý, velmi dobrý a trvalý. Jeho použití v léčbě IH však vyžaduje tým zkušených odborníků zahrnující kardiologa, onkologa, dermatologa, radiologa, chirurga či odborníka na terapii laserem.
Podpořeno projektem (Ministerstva zdravotnictví ČR) koncepčního rozvoje výzkumné organizace 00064203 (FN Motol).
Došlo: 29. 4. 2014
Přijato: 12. 6. 2014
MUDr. Josef Mališ
Klinika dětské hematologie a onkologie
UK 2. LF a FN Motol
V Úvalu 86
150 06 Praha 5
e-mail: josef.malis@fnmotol.cz
Zdroje
1. Bruckner AL, Frieden IJ. Hemangiomas of infancy. J Am Acad Dermatol 2003; 48 : 477–493; quiz 494–476.
2. Kilcline C, Frieden IJ. Infantile hemangiomas: how common are they? A systematic review of the medical literature. Pediatr Dermatol 2008; 25 : 168–173.
3. Haggstrom AN, Drolet BA, Baselga E, et al. Prospective study of infantile hemangiomas: clinical characteristics predicting complications and treatment. Pediatrics 2006; 118 : 882–887.
4. Mališ J. Hemangiomy kojenců. Česká dermatovenerologie 2014; 4 (1): 7–13.
5. Leaute-Labreze C, Dumas de la Roque E, Hubiche T, et al. Propranolol for severe hemangiomas of infancy. N Engl J Med 2008; 358 : 2649–2651.
6. Hogeling M, Adams S, Wargon O. A randomized controlled trial of propranolol for infantile hemangiomas. Pediatrics 2011; 128: e259–266.
7. Klovrzová S, Zahálka L, Matysová L, Horák P, Sklubalová Z. Pediatrické perorální roztoky s propranolol-hydrochloridem pro magistraliter přípravu: formulace a hodnocení stability. Ceska Slov Farm 2013; 62 : 35–39.
8. Chim H, Armijo BS, Miller E, et al. Propranolol induces regression of hemangioma cells through HIF-1alpha-mediated inhibition of VEGF-A. Ann Surg 2012; 256 : 146–156.
9. Sans V, de la Roque ED, Berge J, et al. Propranolol for severe infantile hemangiomas: follow-up report. Pediatrics 2009; 124: e423–431.
10. Schiestl C, Neuhaus K, Zoller S, et al. Efficacy and safety of propranolol as first-line treatment for infantile hemangiomas. Eur J Pediatr 2011; 170 : 493–501.
11. Lawley LP, Siegfried E, Todd JL. Propranolol treatment for hemangioma of infancy: risks and recommendations. Pediatr Dermatol 2009; 26 : 610–614.
12. Holland KE, Frieden IJ, Frommelt PC, et al. Hypoglycemia in children taking propranolol for the treatment of infantile hemangioma. Arch Dermatol 2010; 146 : 775–778.
13. Pavlakovic H, Kietz S, Lauerer P, et al. Hyperkalemia complicating propranolol treatment of an infantile hemangioma. Pediatrics 2010; 126: e1589–1593.
14. de Graaf M, Breur JM, Raphael MF, et al. Adverse effects of propranolol when used in the treatment of hemangiomas: a case series of 28 infants. J Am Acad Dermatol 2011; 65 : 320–327.
15. Betlloch-Mas I, Martinez-Miravete MT, Lucas-Costa A, et al. J. Outpatient treatment of infantile hemangiomas with propranolol: a prospective study. Actas Dermosifiliogr 2012; 103 : 806–815.
16. Drolet BA, Frommelt PC, Chamlin SL, et al. Initiation and use of propranolol for infantile hemangioma: report of a consensus conference. Pediatrics 2013; 131 : 128–140.
17. Marqueling AL, Oza V, Frieden IJ, Puttgen KB. Propranolol and infantile hemangiomas four years later: a systematic review. Pediatr Dermatol 2013; 30 : 182–191.
18. Čapková Š, Čadová J, Mališ J, Klovrzová S. Terapeutické možnosti u hemangiomů. Dermatol praxi 2013; 7 : 109–112.
19. Neri I, Balestri R, Patrizi A. Hemangiomas: new insight and medical treatment. Dermatol Ther 2012; 25 : 322–334.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek Průjem – náhle vzniklýČlánek Průjem – chronický
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2014 Číslo 5- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Syndrom Noonanové: etiologie, diagnostika a terapie
-
Všechny články tohoto čísla
- Využitie zobrazovacích metód pri diagnostike intestinálnych malrotácií
- Betablokátory v léčbě hemangiomů dětského věku
- Význam klasického cytogenetického vyšetření v pediatrické praxi: zhodnocení 384 indikací
- Závažné spontánní intrakraniální krvácení u 11měsíčního chlapce s vrozenou afibrinogenémií
- Alveolární kapilární dysplazie s vychýlením plicních žil jako příčina hypoxeamického respiračního selhání donošeného novorozence
- Úloha hepcidinu v regulaci metabolismu železa
- Průjem – náhle vzniklý
- Průjem – chronický
- Etické problémy péče o rizikové novorozence
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Betablokátory v léčbě hemangiomů dětského věku
- Průjem – chronický
- Etické problémy péče o rizikové novorozence
- Úloha hepcidinu v regulaci metabolismu železa
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



