-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Efektivita dočasné imobilizace po operaci syndromu karpálního tunelu
Effectiveness of the Temporary Splinting after Carpal Tunnel Release
Aim:
Correct post-operative care is an important part of recovery after carpal tunnel decompression. The aim of this prospective randomized study was to determine whether postoperative temporary splinting has a clinically significant effect, or whether it is unnecessary. The results of published data do not give clear, demonstrable and unambiguous recommendations.Material and methods:
A total of 72 patients with clinically and electrodiagnostically established diagnosis of carpal tunnel syndrome were randomized into two groups. The first group included patients with a dorsal splint, fixing the wrist in a neutral position for two weeks after surgery, whereas the second group included patients, in whom the splint was not used after surgery. Distal motor latency, grip strength and degree of subjective symptoms were assessed before and after surgery using specific questionnaires, namely the DASH questionnaire (Disabilities of Arm, Shoulder and Hand) and the Boston questionnaire (Boston Carpal Tunnel Questionnaire).Results:
After surgery, there was a reduction of distal motor latency and a moderate reduction of grip strength, but there were no statistically significant differences (p > 0.05) between the two groups. After surgery, the anticipated improvement of subjective symptoms was achieved, objectified by questionnaire coefficients. However, there was no statistically significant difference (p > 0.05) between the two groups either.Conclusion:
According to our findings, temporary splinting after open carpal tunnel decompression does not improve the results of surgical treatment compared to the non-splinted group. Using the splint in this indication seems to be redundant from the medical and economic point of view. On the other hand, temporary splinting after surgery does not cause worsening of the results of surgical treatment.Key words:
carpal tunnel syndrome – surgical decompression – immobilisation – splints – postoperative care – electromyography
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři: A. Fibír 1; R. Čáp 2,3; J. Vaněk 4
Působiště autorů: Oddělení plastické a estetické chirurgie, První privátní chirurgické centrum, s. r. o., SANUS, Hradec Králové 1; Katedra válečné chirurgie, Fakulta vojenského zdravotnictví UO, Hradec Králové 2; Oddělení plastické chirurgie a léčby popálenin, Chirurgická klinika LF UK a FN Hradec Králové 3; Katedra informatiky a kvantitativních metod, Fakulta informatiky a managementu UHK 4
Vyšlo v časopise: Cesk Slov Neurol N 2014; 77/110(6): 691-697
Kategorie: Původní práce
Souhrn
Cíl:
Správný pooperační režim je důležitou součástí rekonvalescence po dekompresi karpálního tunelu. Cílem této prospektivní randomizované studie je zjistit, zda pooperační dočasné dlahování má klinicky významný efekt, nebo zda není naopak zbytečné. Výsledky dosud publikovaných prací nedávají jasné, prokazatelné a jednoznačné doporučení.Soubor a metodika:
Do souboru bylo zařazeno celkem 72 pacientů s klinicky a elektromyograficky prokázaným syndromem karpálního tunelu, kteří byli randomizováni do dvou skupin. V první skupině byla pacientům po operaci na dva týdny přiložena dorzální dlaha fixující zápěstí v neutrální poloze a v druhé skupině dlaha použita nebyla. Před operací i po operaci byla hodnocena distální motorická latence, síla stisku a míra subjektivních obtíží pomocí specializovaných dotazníků DASH (Disabilities of Arm, Shoulder and Hand Questionnaire) a Bostonského dotazníku (Boston Carpal Tunnel Questionnaire).Výsledky:
Po operaci došlo ke zkrácení distální motorické latence a mírnému snížení síly stisku, ale mezi skupinami nebyly nalezeny statisticky významné rozdíly (p > 0,05). Po operaci došlo také k předpokládanému zmírnění subjektivních obtíží, objektivizovanému dotazníkovými koeficienty, ale mezi skupinami nebyl nalezen statisticky významný rozdíl (p > 0,05).Závěr:
Podle našich zjištění dočasné dlahování po otevřené dekompresi karpálního tunelu ve srovnání s nedlahovanou skupinou nezlepšuje výsledky chirurgické léčby. Používání dlahy v této indikaci se jeví jako nadbytečné jak z lékařského, tak z ekonomického pohledu. Na druhou stranu dočasné dlahování po operaci výsledky operační léčby nezhoršuje.Klíčová slova:
syndrom karpálního tunelu – otevřená dekomprese – imobilizace – dlahování – pooperační péče – elektromyografieÚvod
Syndrom karpálního tunelu (SKT) je definován jako lokalizované (fokální) poškození nervus medianus (C5 – Th1) způsobené kompresí v místě průchodu nervu karpálním tunelem. SKT je nejčastější kompresivní neuropatie horní končetiny a postihuje přibližně 1 % populace [1]. Je také nejčastěji hlášeným neurologickým profesionálním onemocněním v České republice v letech 1994 až 2009 [2].
Dominujícími příznaky bývají parestezie prstů ruky, akcentované při elevaci končetiny, při zátěži a hlavně v noci. Později se objevuje hypestezie až anestezie v inervační zóně nervu. Diagnózu lze stanovit na základě klinického obrazu a elektrofyziologického vyšetření. Elektromyograficky naměřené hodnoty však přímo nekorelují s mírou subjektivních obtíží [3].
Konzervativní terapie je efektivní jen v počátečních stadiích onemocnění a dočasně. Je doporučována farmakoterapie (nesteroidní antirevmatika, steroidy, pyridoxin), aplikace ultrazvuku, iontoforézy, dlahování, kineziotaping, změna ergonomie nebo aktivní cvičení zvyšující mobilitu nervu. Z těchto postupů je částečně efektivní pouze statické dlahování zápěstí v neutrální poloze a omezení fyzické námahy [4]. Dobrý, i když dočasný efekt má také lokální obstřik karpálního tunelu kortikoidy [5 – 7]. Povzbuzující výsledky jsou udávány u akupunkturních či elektroakupunkturních technik, jejich další ověření je však nutné [8]. Při neúspěchu konzervativní léčby nebo v pokročilejších stadiích onemocnění je primárně indikována chirurgická léčba [9]. Základní princip chirurgické léčby je protnutí ligamentum carpi transversum, které se provádí otevřeně nebo endoskopicky [10].
Pooperační průběh je relativně často provázen většími či menšími funkčními obtížemi. Ty jsou charakterizovány hlavně bolestí v místě jizvy, nemožností se opřít o dlaň, snížením síly svalového úchopu a hlavně tzv. pilířovou bolestí (pillar pain) [11,12]. Ta představuje bolesti v místě operační jizvy, které vyzařují směrem k palci nebo malíku či na přední plochu předloktí a které jsou způsobeny nedostatečnou stabilitou zápěstí po protětí příčného vazu. Tyto obtíže mohou nezřídka přetrvávat i 3–6 měsíců po operaci a znemožňují pacientům ruku po výkonu časně mechanicky zatížit. Zvláště pro manuálně pracující pacienty může mít dlouhodobá pracovní neschopnost podstatné ekonomické a sociální důsledky.
Běžnou součástí pooperační péče bývá dlahování zápěstí a ruky v neutrální poloze po dobu 1 – 4 týdnů. Pooperační dlahování nebývá použito vždy, záleží na názoru chirurga nebo zvyklostech pracoviště. Jasná a prokázaná doporučení, zda používat či nepoužívat dlahu, nejsou k dispozici. Někteří autoři pooperační dlahování doporučují jako prevenci vzniku tětivy flexorových šlach, prevenci jizevnatých srůstů n. medianus nebo jako opatření omezující pooperační bolest a snižující míru pilířových bolestí. Jiní autoři však publikují data nasvědčující tomu, že toto dlahování nemá klinický efekt [9] a v některých případech může dokonce prodlužovat dobu rekonvalescence [13]. Jsou k dispozici i přehledové práce zhodnocující všechny dosud publikované a relevantní studie na toto téma, které však také nejsou schopny artikulovat jasná a prokazatelná doporučení [14]. Hlavním problémem je totiž různá kvalita publikovaných prací na toto téma. Jejich hlavními nedostatky bývají nejčastěji nejasná vstupní kritéria, nedostatečná randomizace, krátké nebo nedostatečné sledování, používání nevalidovaných dotazníkových skóre, subjektivní hodnotící kritéria, chybějící referenční skupiny či nedostatečné statistické zpracování dat. Pooperační péče bez použití dlahy i pooperační dlahování jsou stále považovány za postup lege artis.
Cílem naší práce je ověřit, zda lze prokázat statisticky významný rozdíl mezi skupinou pacientů po operaci nedlahovaných a skupinou pacientů s dočasnou dlahou zápěstí. Výsledek práce by také mohl odpovědět na otázku, zda není dlahování zbytečné, nebo dokonce zda není s ohledem na výsledky léčby kontraproduktivní.
Materiál a metodika
Autoři prohlašují, že studie byla provedena v souladu s etickými standardy příslušné komise (institucionální a národní) odpovědné za provádění klinických studií a Helsinskou deklarací z roku 1975, revidovanou v roce 2000. S provedením studie vyslovily svůj souhlas etické komise všech pracovišť, na kterých byli účastníci studie ošetřováni. Autoři dále prohlašují, že nemají žádné finanční nebo jiné závazky, které by mohly vést ke konfliktu zájmů.
Do studie byli zařazeni pacienti s klinicky a elektromyograficky prokázaným SKT starší 18 let. Pacienti s akutním SKT do čtyř týdnů od potenciálního úrazu, pacienti s anamnézou předchozí operace SKT stejné strany a pacienti s vrozenou vývojovou vadou ruky nebyli do souboru zařazeni.
Před operací a s odstupem nejméně tři měsíce po operaci byly sledovány následující parametry: distální motorická latence n. medianus, síla stisku úchopu a stupeň subjektivních obtíží pacienta pomocí specializovaných dotazníků.
Pro SKT je charakteristickým znakem vedle snížení rychlosti vedení senzitivními vlákny hlavně prodloužení distální motorické latence (DML), tedy doby vedení vzruchu motorickými vlákny mezi zápěstím a svaly thenaru. Jedná se o časový údaj a bývá uváděn v milisekundách. Zkrácení DML po úspěšné dekompresi nervu je jeden z hlavních elektromyografických parametrů, kterými lze hodnotit efekt operačního výkonu. Proto byla sledována hodnota DML před operací a po ní.
Síla úchopu charakterizuje funkční schopnost ruky, jež je důležitá zvláště pro pacienty manuálně pracující. V naší studii byla měřena síla tzv. dlaňového úchopu (fist grip), která byla měřena Jamarovým dynamometrem.
Míru subjektivních obtíží a její změny v závislosti na terapii je možné měřit pomocí specializovaných dotazníků, které se zaměřují na schopnost či neschopnost pacienta provádět běžné denní aktivity. Tyto dotazníky jsou schopny kvantifikovat a srovnávat míru omezení kvality života v důsledku nemoci. Pro účely studie byly použity dotazníky dostatečně specifické vzhledem k základnímu onemocnění a současně dostatečně rozšířené a validované, aby umožnily srovnání s jinými studiemi. Vybrali jsme proto DASH dotazník (DASH, Disabilities of Arm, Shoulder and Hand Questionnaire) [15] a Bostonský dotazník (Boston Carpal Tunnel Questionnaire) [16 – 18]. První z nich je specifický pro onemocnění celé horní končetiny a druhý je sestaven cíleně pro syndrom karpálního tunelu [19]. Výstupem DASH dotazníku je skóre 0–100, kdy 0 znamená bez potíží a 100 znamená maximální obtíže. Výstupními údaji Bostonského dotazníku jsou hodnoty Symptom Severity Skóre (SSS) a Functional Status Skóre (FSS). Jedná se o indexy v rozmezí 1–5, kdy hodnota 1 znamená, že pacient nemá žádné obtíže, a hodnota 5 znamená, že má pacient maximální možné obtíže. Oba dotazníky byly již ověřeny jako nejvhodnější pro sledování pacientů se syndromem karpálního tunelu [20]. Tyto dotazníky byly přeloženy do českého jazyka včetně jejich transkulturální adaptace [21].
Pacienti byli randomizováni do dvou skupin obálkovou metodou. Do skupiny Abyli zařazeni pacienti, kterým byla ihned po provedení chirurgického výkonu přiložena dorzální sádrová dlaha od metakarpofalangeálních kloubů do poloviny předloktí (obr. 1), fixující zápěstí v neutrální poloze, tj. 0 – 10 stupňů extenze. Dlaha byla ponechána po dobu dvou týdnů. Do skupiny B byli zařazeni pacienti, kterým dlaha v pooperačním období aplikována nebyla.
Obr. 1. Dorzální dlaha zápěstí v neutrální poloze pro pacienty zařazené do skupiny A. 
Operace byla provedena standardní otevřenou technikou z podélné, cca 3 cm dlouhé incize nad transverzálním ligamentem, které bylo protnuto v celém rozsahu (obr. 2). Jedná se o nejobvyklejší a nejčastěji používaný postup při chirurgické léčbě SKT. Všichni účastníci studie byli operováni pouze dvěma chirurgy.
Obr. 2. Otevřený operační přístup při dekompresi n. medianus v karpálním tunelu. 
Pacientům bylo doporučeno po operaci udržovat končetinu ve zvýšené poloze, končetinu nezatěžovat a cca jednou za 1 – 2 hod procvičit pohyblivost prstů opakovaným sevřením prstů do plné pěsti a natažením do úplné extenze. Žádná další specializovaná rehabilitační péče nebyla pacientům poskytována. Stehy byly odstraněny přibližně 14. den po operaci. Kontrolní vyšetření včetně elektromyografie byla naplánována na dobu ne dříve než tři měsíce po operačním výkonu.
Všechny výsledky byly statisticky hodnoceny. Nejdříve byly testovány na normalitu pomocí Shapirova-Wilkova testu normality. Pokud byl potvrzen předpoklad normality, použili jsme pro další testování parametrické testy, tedy F-test pro testování shody rozptylu a párový a nepárový t-test. V případech, kdy jsme normalitu zamítli, jsme použili pro další testování neparametrické testy Wilcoxonův-Mannův-Whitneyho U test nebo Wilcoxonův znaménkový test (Wilcoxon signed rank test). Nulové hypotézy byly zamítány na hladině významnosti 5 %.
Výsledky
Do studie bylo v letech 2007 až 2010 zařazeno celkem 72 pacientů, kteří splnili vstupní kritéria a absolvovali předoperační vyšetření, operaci i pooperační vyšetření. Do skupiny A bylo zařazeno 38 pacientů a do skupiny B bylo zařazeno 34 pacientů. Z celkového počtu bylo 62 žen (86 %) a 10 mužů (14 %). Ve skupině A bylo 36 žen a dva muži a ve skupině B bylo 26 žen a osm mužů. Průměrný věk účastníka studie byl ve skupině A 50,6 roku a ve skupině B 53,2 roků. Průměrná doba sledování po operaci byla 117 dní (minimálně 74 a maximálně 286 dní).
DML byla ve skupině A předoperačně průměrně 6,45 ms, pooperačně průměrně 4,63 ms. Ve skupině B byla předoperační DML průměrně 6,04 ms, pooperační 4,30 ms (tab. 1).
Tab. 1. Průměrné hodnoty distální motorické latence (DML) (ms) a síly stisku (kg) před a po operaci. 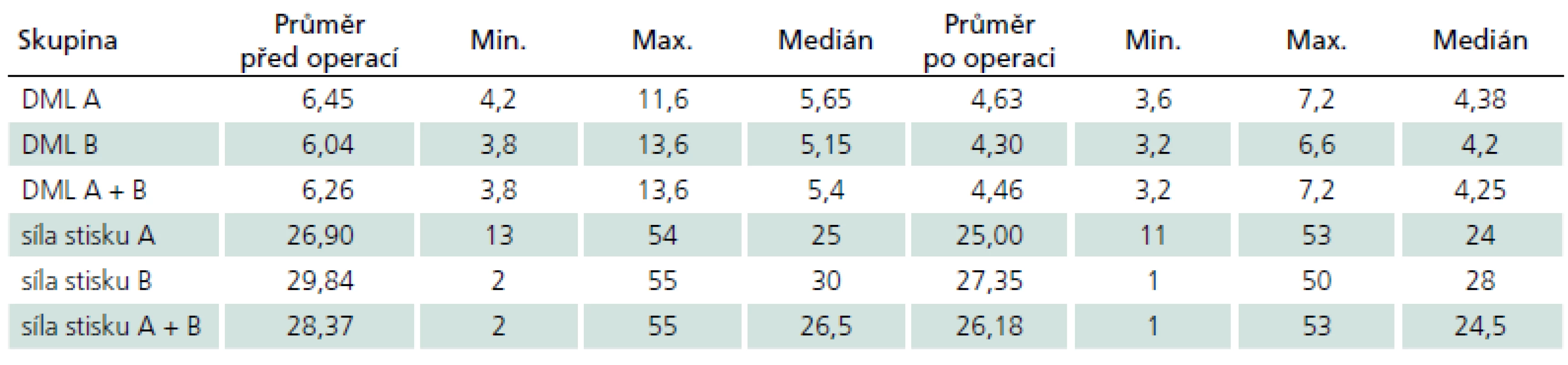
Po operaci došlo ke statisticky významnému poklesu hodnot DML ve skupině A (Wilcoxonův znaménkový test V = 53,5; p < 0,001) i B (Wilcoxonův znaménkový test V = 0; p < 0,001), což potvrzuje obecný předpoklad, že operační uvolnění nervu prokazatelně snižuje hodnotu DML. U předoperačních hodnot DML nebyl mezi skupinami A a B nalezen statisticky významný posun v rozložení (Wilcoxonův-Mannův-Whitneyho U test W = 774,5; p = 0,149), a obě skupiny lze tedy považovat za srovnatelné. U pooperačních hodnot DML nebyl nalezen statisticky významný rozdíl mezi skupinami A a B (Wilcoxonův-Mannův-Whitneyho U test W = 610; p = 0,190) (graf 1). Ani u rozdílových hodnot, tedy rozdílu mezi pooperační a předoperační hodnotou DML, nebyl nalezen statisticky významný rozdíl (Wilcoxonův-Mannův-Whitneyho U test W = 526; p = 0,856).
Graf 1. Srovnání rozložení hodnot DML po operaci mezi skupinami A a B. 
DML – distální motorická latence. Průměrná hodnota síly stisku byla ve skupině A předoperačně 26,9 kg a pooperačně 25,0 kg. Ve skupině B byla průměrná hodnota síly stisku předoperačně 29,84 kg a pooperačně 27,35 kg (tab. 1). Statisticky byly testovány nejen vlastní hodnoty síly stisku před operací a po ní, ale i jejich rozdílové hodnoty. Při porovnání předoperačních hodnot mezi skupinami A a B nebyl nalezen významný posun rozložení (Wilcoxonův-Mannův-Whitneyho U test W = 427; p = 0,258), a obě skupiny lze tedy považovat za srovnatelné. U pooperačních hodnot nebyl nalezen statisticky významný rozdíl mezi naměřenými daty skupiny A a B (Wilcoxonův-Mannův-Whitneyho U test W = 403; p = 0,203). Podobně při hodnocení rozdílových proměnných (graf 2) nebyl nalezen statisticky významný rozdíl (Wilcoxonův-Mannův-Whitneyho U test W = 557,5; p = 0,280).
Graf 2. Porovnání rozložení rozdílových hodnot síly stisku mezi skupinami A a B. 
DASH skóre ve skupině A bylo předoperačně průměrně 36,99 bodů, pooperačně průměrně 13,42 bodů. Ve skupině Bbyl předoperační průměr 38,37 bodů, pooperační 13,49 bodů (tab. 2).
Tab. 2. Naměřené hodnoty dotazníkových skóre (DASH dotazník, Bostonský dotazník) před a po operaci. 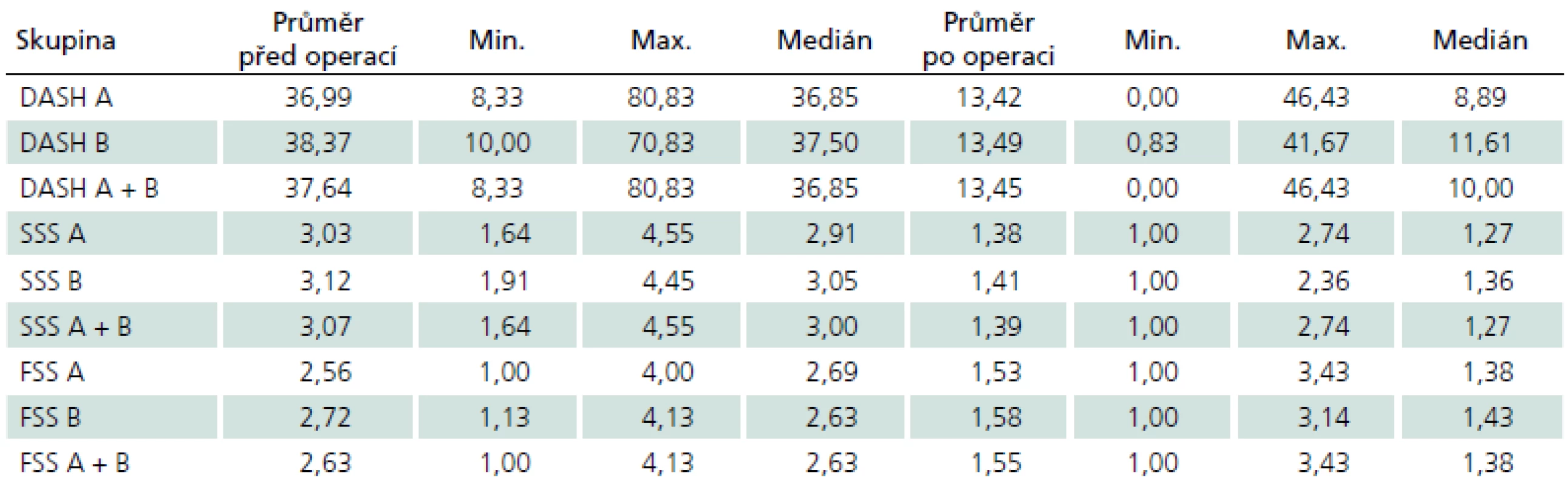
DASH – hodnoty DASH skóre (z dotazníku DASH), SSS – hodnoty Symptom Severity Skóre (z Bostonského dotazníku), FSS – hodnoty Functional Status Skóre (z Bostonského dotazníku). Pro předoperační hodnoty DASH skóre bylo zjištěno, že mezi skupinami nejsou významné rozdíly v rozptylech (F-test F = 1,1927; numerator df = 37; denominator df = 33; p = 0,611) a že rozložení nejsou mezi skupinami statisticky významně posunutá (t-test t = – 0,3331; df = 70; p = 0,740). Obě skupiny lze z hlediska hodnot předoperačního DASH skóre považovat za srovnatelné. U hodnot DASH skóre po operaci bylo zjištěno, že rozložení hodnot mezi skupinami A a B nejsou významně posunutá (Wilcoxonův-Mannův-Whitneyho U test W = 495,5; p = 0,566) (graf 3).
Graf 3. Rozložení rozdílových hodnot DASH skóre před a po operaci mezi skupinami A a B. 
U rozdílových hodnot, tedy rozdílu mezi pooperačním a předoperačním DASH skóre, můžeme předpokládat normální rozložení. Pro další hodnocení byly použity průměry z rozdílové proměnné DASH skóre, které ukazují celkový efekt léčby. Pro obě skupiny jsou rozdílové hodnoty v případě hodnocení DASH skóre téměř totožné (tab. 3).
Tab. 3. Rozdílové hodnoty dotazníkových skóre (DASH dotazník, Bostonský dotazník) po operaci. 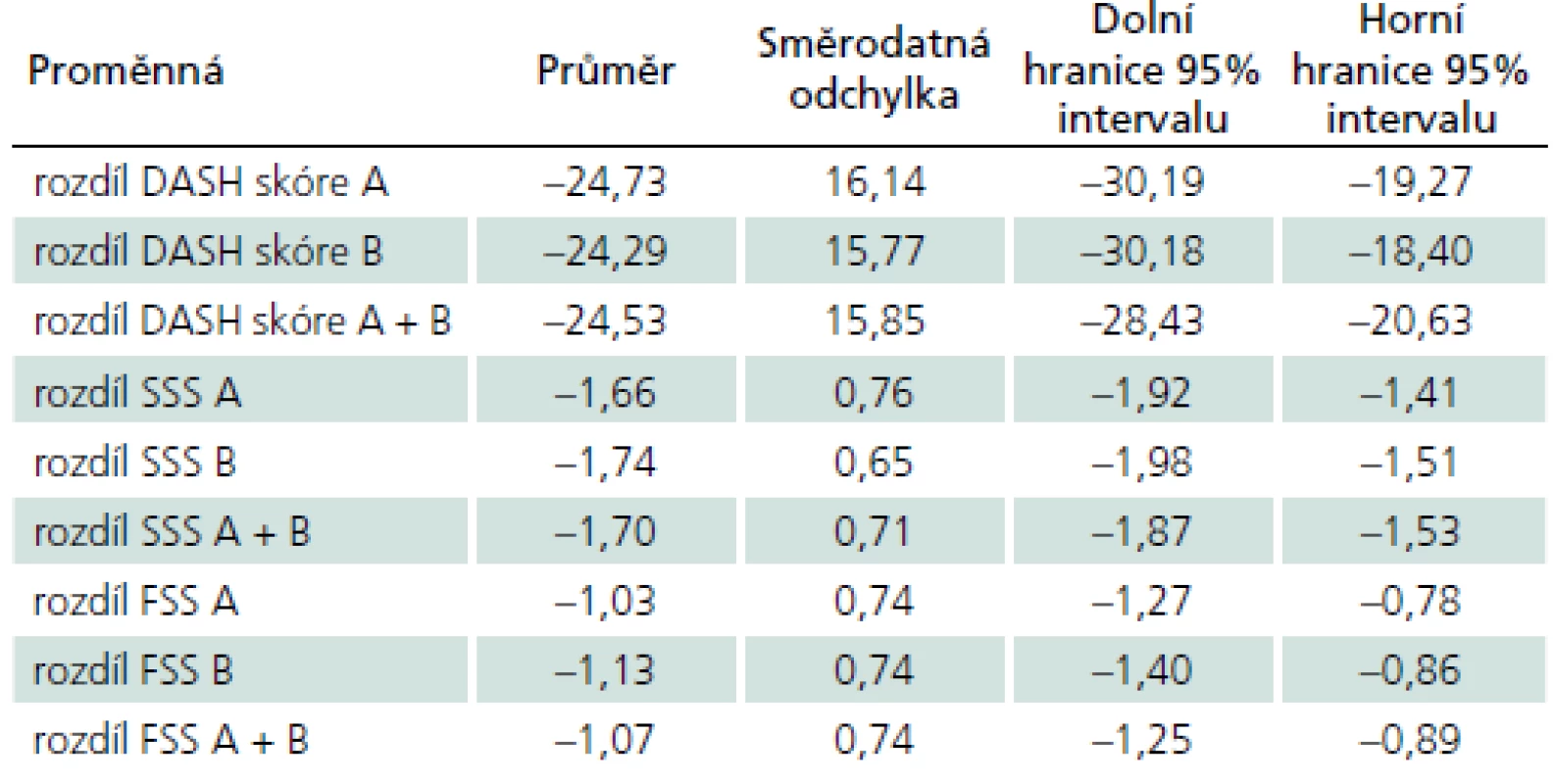
DASH – hodnoty DASH skóre (z dotazníku DASH), SSS – hodnoty Symptom Severity Skóre (z Bostonského dotazníku), FSS - hodnoty Functional Status Skóre (z Bostonského dotazníku). Rozdílové hodnoty DASH skóre byly testovány i na rozptyl a posun rozložení. Mezi skupinami nebyly nalezeny významné rozdíly v rozptylech (F-test F = 1,0473; numerator df = 35; denominator df = 29; p = 0,906) a ani rozložení nejsou mezi skupinami významně posunutá (t-test t = – 0,11; df = 64; p = 0,912).
Symptom Severity Skóre (SSS), první ze dvou hodnot získaných z Bostonského dotazníku, bylo ve skupině A předoperačně průměrně 3,03 bodu, pooperačně průměrně 1,38 bodu. Ve skupině B bylo předoperačně průměrně 3,12 bodu, pooperačně průměrně 1,41 bodu (tab. 2). Vedle naměřených hodnot SSS před operací a po ní byly hodnoceny i jejich rozdílové hodnoty. V souboru nebyly zjištěny významné rozdíly v rozptylech (F-test F = 1,632; numerator df = 37; denominator df = 33; p = 0,157) a taktéž rozložení hodnot SSS nejsou mezi skupinami významně posunutá (t-test t = – 0,5885; df = 70; p = 0,558). Obě skupiny tak lze považovat z hlediska předoperační hodnoty SSS za srovnatelné.
Statistickým hodnocením nebyl zjištěn významný posun rozložení pooperačních hodnot SSS mezi skupinami A a B (Wilcoxonův-Mannův-Whitneyho U test W = 529; p = 0,581). Průměry rozdílových hodnot jsou pro obě skupiny A a B velmi podobné (tab. 3). Rozdílové hodnoty SSS byly testovány i na rozptyl a posun rozložení. Mezi skupinami nebyly nalezeny statisticky významné rozdíly ani v rozptylech (F-test F = 1,3684; numerator df = 36; denominator df = 30; p = 0,382) a ani v rozložení (t-test t = 0,4521; df = 66; p = 0,653) (graf 4).
Graf 4. Rozdílové hodnoty symptom severity skóre po a před operací – rozdíly v rozložení mezi skupinami A a B. 
Functional Status Skóre (FSS), druhá z hodnot získaných z Bostonského dotazníku, byla ve skupině A předoperačně průměrně 2,56 bodu, pooperačně průměrně 1,53 bodu. Ve skupině B bylo předoperačně průměrně 2,72 bodu, pooperačně průměrně 1,58 bodu (tab. 2). Mezi skupinami A a B nebyly u předoperačních hodnot FSS zjištěny významné rozdíly v rozptylech (F-test F = 1,1845; numerator df = 37; denominator df = 33; p = 0,625) a ani rozložení předoperačních hodnot FSS nejsou mezi skupinami významně posunutá (Welchův t-test t = – 0,8796; df = 70; p = 0,382). Obě skupiny lze z hlediska předoperačního FSS považovat za srovnatelné.
U pooperačních hodnot FSS mezi skupinami A a B nejsou rozložení statisticky významně posunutá (Wilcoxonův-Mannův-Whitneyho U test W = 530; p = 0,590). U rozdílových hodnot FSS (tab. 3) nebyly mezi skupinami nalezeny statisticky významné rozdíly v rozptylech (F-test F = 0,9961; numerator df = 36; denominator df = 30; p = 0,983) a ani rozložení nejsou mezi skupinami významně posunutá (t-test t = 0,5709; df = 66; p = 0,570) (graf 5).
Graf 5. Rozdílové hodnoty functional status skóre před a po operaci – rozdíly v rozložení mezi skupinami A a B. 
V souboru se nevyskytla žádná z vážných komplikací (poranění n. medianus nebo jeho palmární kožní senzitivní větve, poranění motorické větve pro thenar, poranění šlach nebo větších cév, komplexní bolestivý regionální syndrom apod.).
Diskuze
Po operaci dochází v obou skupinách ke statisticky významnému poklesu hodnot DML (p < 0,001). Pokles hodnoty DML se dá brát jako indikátor úspěšné dekomprese nervu. Rozdíly mezi skupinami A a B nejsou statisticky významné. Rozdílný pooperační režim nemá na hodnotu DML statisticky významný vliv.
Po operaci došlo v obou skupinách k poklesu síly stisku v průměru o 2,19 kg (pseudomedián rozdílů – 2,5 kg), mezi skupinami A a B nebyl nalezen statisticky významný rozdíl v rozložení. Lze tak dovodit, že otevřená dekomprese n. medianus sice převážně oslabuje svalovou sílu dlaňového úchopu, měřenou 3 – 4 měsíce po operaci, ale na oslabení síly úchopu rozdílný pooperační režim nemá statisticky významný vliv. Síla stisku byla v naší studii měřena Jamarovým dynamometrem. Konstrukčně měří tento typ dynamometru sílu stisku při úchopu dynamometru do dlaně. Při pooperačním měření, které bylo prováděno tři měsíce po operaci, tak docházelo k tlaku dynamometru na pooperační jizvu. Některým pacientům mohl být tlak na čerstvou jizvu nepříjemný nebo až bolestivý, což mohlo snížit hodnotu naměřenou po operaci. Pro eliminaci tohoto faktoru by bylo vhodnější použít dynamometr, který měří sílu úchopu mezi palcem a ostatními prsty (pinch grip). Dá se také předpokládat, že by se hodnoty při měření s větším časovým odstupem mohly měnit směrem k vyšším hodnotám spolu s tím, jak se bude zvyšovat mechanická odolnost jizvy po operaci. Schopnost silového úchopu je důležitá zvláště pro ty pacienty, kteří vykonávají manuálně namáhavou práci. Dočasné pooperační dlahování zápěstí nepřináší žádný statisticky významný benefit z hlediska síly úchopu. Na druhou stranu ale dočasné dlahování sílu stisku po výkonu ani nezhoršuje.
Abychom byli schopni měřit i subjektivní efekt léčby vnímaný pacientem, použili jsme standardizované dotazníkové systémy (DASH dotazník a Bostonský dotazník). Zjištěné koeficienty jsou schopny kvantifikovat míru subjektivních obtíží a lze je hodnotit jako metrické proměnné i přesto, že jsou spočítány na základě ordinálních proměnných, číslujících předdefinované odpovědi v dotaznících. Pro předoperační hodnoty všech skóre a pro rozdílové hodnoty všech skóre jsme také mohli použít statisticky o něco citlivější parametrické testy.
U všech sledovaných skóre došlo po operaci k poklesu jejich hodnot směrem k nule (jedné), což ukazuje, že operace má jasný a prokazatelný efekt a snižuje míru subjektivních obtíží pacienta. To však nebylo předmětem této studie. Naší snahou bylo pomocí dotazníkových skóre zjistit, zda má různý pooperační režim vliv na výsledek léčby z pohledu pacienta. V našem souboru se nám nepodařilo prokázat, že by jeden z pooperačních režimů měl na subjektivní obtíže statisticky významnější vliv než ten druhý. Z tohoto poznatku vyvozujeme, že dlahování po operaci nemá významný vliv na subjektivní obtíže pacienta.
Výše popsané závěry považujeme za dostatečně relevantní vzhledem k měřeným parametrům, které zahrnují jak parametry objektivní (distální motorické latence, síla stisku), tak příznaky subjektivní, jejichž míra je objektivizována použitím standardních, pro SKT běžně používaných, a tudíž mezinárodně srovnatelných dotazníků.
Dlahování po operaci karpálního tunelu je užíváno spíše na základě empirických zkušeností a tento postup přebírá část nastupující generace specialistů, aniž ověřují, zda má dočasné pooperační dlahování opravdu prokazatelný pozitivní efekt [22]. Podle našich zjištění pooperační režim bez použití dlahy vede ke stejným výsledkům jako při jejím použití, a proto se používání dlahy v této indikaci jeví jako zbytečné. Silnější a přesvědčivější důkaz o nadbytečnosti dlahování by mohla přinést už jen prospektivní randomizovaná multicentrická studie. Na druhou stranu nelze říci, že by dočasné dlahování po dekompresi karpálního tunelu byl chybou z pohledu pacienta. Z ekonomického pohledu však dlahování po operaci karpálního tunelu neefektivní je. Dá se předpokládat, že pokud by pooperační režim s použitím dlahování byl plošně opuštěn, mohlo by dojít k úspoře zdrojů jak materiálních, tak finančních.
MUDr. Aleš Fibír
Oddělení plastické a estetické chirurgie
První privátní chirurgické centrum s.r.o., SANUS
Labská kotlina 1220
500 02 Hradec Králové
e-mail: fibir@seznam.cz
Přijato k recenzi: 9. 6. 2014
Přijato do tisku: 11. 8. 2014
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Zdroje
1. Tuzuner S, Özakaynak S, Acikbas C, Yildirim A. Median nerve excursion during endoscopic carpal tunnel release. Neurosurgery 2004; 54(5): 1155 – 1160.
2. Fenclová Z, Urban P, Pelclová D, Navrátil T. Neurologická profesionální onemocnění v České republice v letech 1994 – 2009. Cesk Slov Neurol N 2012; 75/ 108(1): 70 – 74.
3. de Campos CC, Manzano GM, Leopoldino JF, Nóbrega JA, Saňudo A, de Araujo Peres C et al. The relationship between symptoms and electrophysiological detected compression of the median nerve at the wrist. Acta Neurol Scand 2004; 110(6): 398 – 402.
4. Walker WC, Metzler M, Cifu DX, Swartz Z. Neutral wrist splinting in carpal tunnel syndrome: a comparison of night-only versus full-time wear instructions. Arch Phys Med Rehabil 2000; 81(4): 424 – 429.
5. Osterman AL, Whitman M, Porta LD. Nonoperative carpal tunnel syndrome treatement. Hand Clin 2002; 18(2): 279 – 289.
6. Gooch CL, Mitten DJ. Treatement of carpal tunnel syndrome, is there a role for local corticosteroid injection? Neurology 2005; 64(12): 2006 – 2007.
7. Atroshi I, Flondell M, Hofer M, Ranstam J. Methylprednisolone injections for the carpal tunnel syndrome: a randomized, placebo-controlled trial. Ann Intern Med 2013; 159(5): 309 – 317. doi: 10.7326/ 0003-4819-159-5-201309030-00004.
8. Sim H, Shin BC, Lee MS, Jung A, Lee H, Ernst E. Acupuncture for carpal tunnel syndrome: a systematic review of randomized controlled trials. J Pain 2011; 12(3): 307 – 314. doi: 10.1016/ j.jpain.2010.08.006.
9. Kanta M, Ehler E, Laštovička D, Daňková C, Adamkov J, Řehák S. Možnosti chirurgické léčby syndromu karpálního tunelu. Neurol Prax 2006; 3 : 153 – 157.
10. Lalonde DH. Evidence-based medicine: carpal tunnel syndrome. Plast Reconstr Surg 2014; 133(5): 1234 – 1240. doi: 10.1097/ PRS.0000000000000092.
11. Akelman E. Carpal tunnel syndrome. In: Berger PA, Weiss A-PC (eds). Hand surgery. Philadelphia: Lippincott Williams & Wilkins 2004; 1 : 867 – 885.
12. Vaverka M. Karpální tunel a neurochirurg – zkušenosti po 2 200 operacích. Cesk Slov Neurol N 2012; 75/ 108(1): 44 – 50.
13. Cook AC, Szabo RM, Birkholz SW, King EF. Early mobilization following carpal tunnel release. A prospective randomized study. J Hand Surg Br 1995; 20(2): 228 – 230.
14. Isaac SM, Okoro T, Danial I, Wildin C. Does wrist immobilization following open carpal tunnel release improve functional outcome? A literature review. Curr Rev Musculoskelet Med 2010; 3(1 – 4): 11 – 17. doi: 10.1007/ s12178-010-9060-9.
15. Beaton DE, Katz JN, Fossel AH, Wright JG, Tarasuk V, Bombardier C. Measuring the whole or the parts? Validity, reliability, and responsiveness of the disabilities of the arm, shoulder and hand outcome measure in different regions of the upper extremity. J Hand Ther 2001; 14(2): 128 – 146.
16. Heybeli N, Kutluhan S, Demirci S, Kerman M, Mumcu EF. Assesment of outcome of carpal tunnel syndrome: a comparison of electrophysiological findings and a self-administered Boston questionnaire. J Hand Surg Br 2002; 27(3): 259 – 264.
17. Leite JC, Jerosch-Herold C, Song F. A systematic review of the psychometric properties of the Boston Carpal Tunnel Questionnaire. BMC Musculoscelet Disord 2006; 7 : 78.
18. Levine DW, Simmons BP, Koris MJ, Daltroy LH, Hohl GG, Fossel AH et al. A self-administered questionnaire for the assessment of severity of symptoms and functional status in carpal tunnel syndrome. J Bone Joint Surg Am 1993; 75(11): 1585 – 1592.
19. Szabo RM. Outcomes assessment in hand surgery: when are they meaningful? J Hand Surg Am 2001; 26(6): 993 – 1002.
20. Gay RE, Amadio PC, Johnson JC. Comparative responsiveness of the disabilities of the arm, shoulder and hand, the carpal tunnel questionnaire and the SF-36 to clinical change after carpal tunnel release. J Hand Surg Am 2003; 28(2): 250 – 254.
21. Guillemin F, Bombardier C, Beaton D. Cross-cultural adaptation of health-related quality of life measures: literature review and proposed guidelines. J Clin Epidemiol 1993; 46(12): 1417 – 1432.
22. Henry SL, Hubbard BA, Concannon MJ. Splint_ing after carpal tunnel release: current practice, scientific evidence, and trends. Plast Reconstr Surg 2008; 122(4): 1095 – 1099. doi: 10.1097/ PRS.0b013e31818459f4.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2014 Číslo 6- Magnosolv a jeho využití v neurologii
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Adultní forma Pompeho nemoci
- Rehabilitace kognitivních funkcí u pacientů s roztroušenou sklerózou
- Je elektrofyziologické vyšetření přínosné v diferenciální diagnostice lumbální spinální stenózy a diabetické polyneuropatie?
- Efektivita dočasné imobilizace po operaci syndromu karpálního tunelu
- Kombinace sluchových a somatosenzorických evokovaných potenciálů zvyšuje senzitivitu průkazu smrti mozku
- Test neverbální fluence – Five Point Test: normativní data pro dospělé
- Epidemiologická studie neurodegenerativního parkinsonizmu na „Horňácku“, specifickém regionu jihovýchodní Moravy, Česká republika
- Projekt ncRNAPain
- Molekulárna diagnostika NF1 na Slovensku s využitím analýzy cDNA a MLPA
- Vliv neoptimálního chirurgického ošetření páteře na průběh míšního poranění
- Využití elektromagnetické navigace při léčbě hydrocefalu a arachnoidálních cyst u dětí do jednoho roku věku
- Zkrácení door-to-needle intervalu, zkušenosti z Iktového centra Kladno
- WHO Grade II ependymomy IV. komory u dospělých – zkušenosti s léčbou
- Diazepam i. m. – nejčastěji užívaný, ale nevhodný lék ke zvládání akutní úzkosti, agitovanosti a agresivity
- Raritní použití dekompresivní hemikraniektomie u nemocného s abscesem mozku – kazuistika
- Komentář k článku autorů Mork et al Raritní použití dekompresivní hemikraniektomie u nemocného s abscesem mozku – kazuistika
- Střelné poranění hlavy replikou historické zbraně – patofyziologie a popis kazuistiky
- Odešel prof. MU Dr. Robert Kuba, Ph.D.
- O vyšetřování čití v ambulantní neurologické praxi – dopis redakci a komentář
- Komentář ke komentáři k článku Krahulík et al Výsledky operační léčby adenomů hypofýzy na Neurochirurgické klinice FN Olomouc
- Webové okénko
- MS Boston 2014: Joint ACTRIMS-ECTRIMS Meeting Jak z pacienta učinit partnera při rozhodování o léčbě
- Recenze knihy Michael T. Lawton. Seven AVMs. Tenets and Techniques for Resection.
- Analýza dat v neurologii
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diazepam i. m. – nejčastěji užívaný, ale nevhodný lék ke zvládání akutní úzkosti, agitovanosti a agresivity
- Střelné poranění hlavy replikou historické zbraně – patofyziologie a popis kazuistiky
- Test neverbální fluence – Five Point Test: normativní data pro dospělé
- Adultní forma Pompeho nemoci
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



