-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaPrvních 1 000 transplantací jater v IKEM
The first 1,000 liver transplantations in IKEM
One thousand orthotopic liver transplantations (LTx) were performed in the Transplant Centre of the Institute of Clinical and Experimental Medicine in Prague in 950 transplant recipients, 559 men and 391 females, aged 0.4–74 years during the period between April 2, 1995 and August 13, 2013. At the beginning of the programme, the average age of the recipients was 41, and 48.8 in 2012 (including child recipients). At the beginning, the average MELD/PELD score was 18.5, and this decreased to 16.3 in 2012. During the same period the mean waiting time of the listed patients increased from 42.3 to 164.9 days. Out of the total, 28 LTx were performed simultaneously with a kidney transplantation, and two with a pancreatic islets transplantation. The most frequent chronic liver disease in the patients listed for the first LTx was alcoholic liver cirrhosis in 25.4% recipients, hepatitis C cirrhosis in 13.5%, and primary sclerosing cholangitis in 11% of patients. An acute form of Wilson’s disease in 37% and a fulminant course of hepatitis B in 18.5% of patients were the most prevalent indications among the urgently listed patients. Initial immunosuppression was provided based on various combinations; the main medicine being calcineurine inhibitors (99.5%) of which Cyclosporin A was used in 266 and Tacrolimus in 729 recipients. One-year survival of recipients (Kaplan-Meier method) was 89.8%, five-year 83.1%, 10-year 75.5%, and 15-year 65.2%, and the graft survival was 86.6%, 79.4%, 71.0%, and 60.2 % respectively. The best patient and graft survival rate was achieved in patients transplanted for biliary cirrhosis and was significantly better than in any other indication group (p < 0.027). The main cause of mortality among transplant recipients during the first post-transplant year (89 cases) was sepsis (20 patients) and de novo tumours in the following years (104 cases). Liver transplantation is a very effective life-saving method with a remarkable long-term survival probability which returns many liver transplant recipients to full activity in their physical and social lives.
Key words:
immunosuppression – indication – survival – liver transplantation
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.Submitted:
9. 9. 2013Accepted:
7. 10. 2013
Autoři: P. Trunečka 1; J. Froněk 2; L. Janoušek 2; M. Oliverius 2; M. Kučera 2; E. Kieslichová 3
; M. Ročeň 3; J. Špičák 3; J. Šperl 3
; H. Gottfriedová 3; S. Fraňková 3
; P. Drastich 3
; I. Hejlová 3; E. Pokorná 4; E. Honsová 5; J. Peregrin 6; V. Lánská 7; D. Hačkajlo 7; L. Janečková 3; A. Herman 8
Působiště autorů: Transplantcentrum, IKEM, Praha 1; Klinika transplantační chirurgie, IKEM, Praha 2; Klinika anesteziologie, resuscitace a intenzivní péče, IKEM, Praha 3; Klinika hepatogastroenterologie, IKEM, Praha 4; Pracoviště klinické a transplantační patologie, IKEM, Praha 5; Oddělení odběrů orgánů a transplantačních databází, IKEM, Praha 6; Základna diagnostické a intervenční radiologie, IKEM, Praha 7; Oddělení lékařské statistiky, IKEM, Praha 8
Vyšlo v časopise: Gastroent Hepatol 2013; 67(5): 399-406
Kategorie: Hepatologie: původní práce
Souhrn
V období od 2. dubna 1995 do 13. srpna 2013 bylo v Transplantcentru IKEM provedeno 1 000 ortotopických transplantací jater u 950 příjemců, 559 mužů a 391 žen, ve věku 0,4–74 let. Průměrné stáří pacientů v době zahájení programu bylo 41 let, v roce 2012 (včetně dětských příjemců) 48,8 let. Průměrné MELD/PELD skóre v době zahájení programu činilo 18,5; v roce 2012 16,3. Průměrná čekací doba na listině se ve sledovaném období zvýšila ze 42,3 dnů na 164,9 dnů. Z uvedeného počtu bylo kombinovaných transplantací játra s ledvinou 28 případů, játra společně s ostrůvky pankreatu dva případy. Vedoucí indikací k první transplantaci jater pro chronická onemocnění byla alkoholická jaterní cirhóza ve 25,4 %, chronická hepatitida C ve 13,5 % a primární sklerozující cholangitida v 11,0 %. Nejčastější indikací k urgentní transplantaci byla akutní forma Wilsonovy choroby jater ve 37 % a fulminantní průběh virové hepatitidy B v 18,5 %. Iniciální imunosuprese byla zajištěna různými kombinacemi, kdy základním lékem byl kalcineurinový inhibitor (99,5 %), z toho cyklosporin A u 266 příjemců, takrolimus u 729 příjemců. Za celé období trvání programu přežívá jeden rok po transplantaci 89,8 %, pět let 83,1 %, 10 let 75,5 % a 15 let 65,2 % příjemců, resp. 86,6 %, 79,4 %, 71,0 % a 60,2 % štěpů (Kaplan-Meierova metoda). Nejlepší přežívání pacientů i štěpů bylo dosaženo u pacientů s biliárními cirhózami, významně lepší oproti ostatním skupinám (p < 0,027). Hlavní příčinou úmrtí v prvním roce po transplantaci (celkem 89 pacientů) byla sepse (20 případů), v následujících letech (104 případů) nádory de novo po transplantaci (19 příjemců). Transplantace jater je velmi účinnou léčebnou metodou, která pacientům s život ohrožujícím jaterním onemocněním zásadním způsobem prodlouží život včetně možnosti plného životního zapojení.
Klíčová slova:
imunosuprese – indikace – přežívání – transplantace jaterTransplantace jater je léčebná metoda určená pro pacienty s život ohrožujícím jaterním onemocněním. Do klinické praxe byla zavedena v roce 1967, první transplantaci v ČR provedl prof. Vladimír Kořístek se spolupracovníky v CKTCH Brno v roce 1983. Program transplantace jater v IKEM byl zahájen v dubnu 1995 s pomocí německých kolegů. Další rozvoj byl realizován především na základě zkušeností z amerických transplantačních center. Poměrně rychle došlo ke zvyšování počtu transplantací a vylepšená spolupráce s doporučujícími centry vedla ke standardizaci indikačního procesu, který vyústil v sestavení doporučeného postupu ČHS z roku 2005. V posledním desetiletí se počet transplantací prováděných v ČR ustálil na počtu okolo 100 výkonů ročně, v současnosti dochází k dalšímu nárůstu.
Od počátku transplantačního programu v IKEM byly prováděny transplantace jater též u dětských příjemců, nejprve u větších dětí, postupně pak i u dětí s váhou pod 10 kg. Při hledání nejvhodnějšího modelu pediatrického jaterně-transplantačního programu v ČR zvítězila koncepce jednoho chirurgického a anesteziologického týmu pro dospělé i pro děti a dětský program byl dále rozvíjen v IKEM současně s programem pro dospělé. Na základě výsledku výběrového řízení vypsaného MZ ČR se IKEM stal jediným centrem pro transplantace jater u dětí v ČR.
Obr. 1. MUDr. Pavel Trunečka, CSc., přednosta Transplantcentra IKEM. Fig. 1. Pavel Trunečka, MD, PhD., Head of the Transplantation Centre IKEM. 
Chirurgická praxe při zahájení a časném vývoji programu transplantace jater v IKEM vycházela z postupů obvyklých v té době v berlínském transplantačním centru prof. P. Neuhause (Transplantationschirurgie der Charité – Campus Virchow – Klinikum Berlin), který též provedl první transplantaci jater v IKEM. Stejně tak první protokol imunosuprese vycházel z berlínských zvyklostí. Postupem času však poznatky z transplantačních programů v USA vedly k zásadním změnám, především k opuštění venovenózního bypassu, biliární anastomózy stranou ke straně podle Neuhause ve prospěch obvyklejšího spojení konec ke konci a posléze i změna intraabdominálního přístupu ve prospěch zvyklostí denverského centra. Rovněž protokol imunosuprese doznal podstatné změny.
Program transplantace jater býval hodnocen jako jeden z nejkomplexnějších medicínských projektů. Tomu odpovídalo i konstituování rozsáhlého multidisciplinárního týmu a rozdělení programu na část předtransplantační, vlastní transplantaci a bezprostřední pooperační péči a na dlouhodobou ambulantní péči s periodickými kontrolami včetně bioptického ověření stavu jaterního štěpu. Způsob vedení čekací listiny a nezbytnost udržet návaznost činností si vyžádaly ustavení pozice klinické koordinátorky, která převzala rovněž oblast edukace pacientů. Celkové organizační uspořádání programu transplantace jater v IKEM tak odpovídalo severoamerickým vzorům již krátce od počátku.
Transplantace jater se v západním světě překotně vyvíjela od poloviny 80. let, kdy se z experimentální metody stala standardní léčba selhání jater při chronických a akutních stavech, metabolických vadách, onemocnění žlučových cest a při léčbě některých nádorů jater. Prudké zvyšování počtu transplantací brzy narazilo na omezení počtem kadaverózních dárců. To vedlo na jedné straně k zavedení programu transplantace jater od žijícího dárce (LDLT) a k zavedení dělení jater mezi dva příjemce, a to i přes to, že obě tyto metody představují nesrovnatelně větší chirurgický problém než přenos celého štěpu a v případě LDLT i nezanedbatelné ohrožení života dárce [1]. Na straně druhé došlo ke snahám o úpravu alokačních mechanizmů, které vyústily v konstituování MELD skóre [2]. Další rozšiřování kadaverózního poolu dárců umožnilo větší využívání ECD (zemřelých dárců indikovaných podle rozšířených kritérií).
Program transplantace jater v IKEM byl až do nedávné doby těmto trendům ušetřen. Jednou z hlavních příčin byl malý tlak na čekací listinu daný omezeným zájmem odborné veřejnosti či pacientů samotných o tuto léčebnou metodu, a to i přes to, že dlouhodobé přežívání pacientů dosahované v IKEM (a podobně i v CKTCH Brno) je lepší než průměr evropského transplantačního registru [3]. V posledních dvou letech došlo v IKEM k zásadním změnám v oblasti využívání pokročilých chirurgických technik, což vedlo ke zkrácení čekací doby v některých skupinách pacientů.
Soubor a metodika
Demografická data
Soubor tvoří 950 příjemců (559 mužů a 391 žen), u kterých bylo v období od 2. dubna 1995 do 13. srpna 2013 provedeno v Transplantcentru IKEM 1 000 ortotopických transplantací jater. Počty transplantací a retransplantací v jednotlivých letech trvání programu jsou uvedeny v grafu 1. Průměrný věk příjemců v době transplantace činil 47,0 let (0,4–74,1 let). Z 50 pacientů, u kterých byla provedena 1. nebo 2. retransplantace, bylo 21 žen a 39 mužů. Z celkového počtu příjemců bylo 12,9 % příjemců zařazeno ve funkční třídě Child-Pugh A, 42,5 % B a 44,5 % ve funkční třídě C. Průměrný MELD//PELD v době zařazení činil 16,21 bodu. Vývoj skóre v průběhu let je uveden v grafu 2.
Graf 1. Transplantace a retransplantace jater v IKEM 1995–13. 8. 2013. Graph 1. Liver transplantations and retransplantations in IKEM, 1995–Aug 13, 2013. 
Graf 2. Průměrné MEL D/PEL D skóre v programu transplantace jater v IKEM 1995–13. 8. 2013. Graph 2. Average MELD/PELD score of liver transplant recipients in IKEM, 1995–Aug 13, 2013. 
Předtrasplantační vyšetření
Vyšetření probíhalo standardně dle protokolu, ve většině případů za hospitalizace. Multidisciplinární tým se skládal minimálně z hepatologa, transplantačního chirurga a anesteziologa. S výjimkou urgentně zařazovaných byl každý vyšetřen psychologem a absolvoval pohovor s transplantační koordinátorkou. U většiny pacientů byla prováděna další konziliární vyšetření, nejčastěji ORL, stomatologické, kardiologické, gynekologické a pneumologické. Pro nemocné indikované k transplantaci pro alkoholickou cirhózu bylo podmínkou doporučení z místa bydliště, šestiměsíční dokumentovaná abstinence od alkoholu a pozitivní závěr psychiatrického a psychologické vyšetření v IKEM. Pediatričtí příjemci byli před zařazením vyšetřeni dle protokolu vždy fakultní pediatrickou klinikou. Pacienti s hepatocelulárním karcinomem byli zařazováni na základě splnění tzv. milánských kritérií (jedno ložisko nádoru do 5 cm nebo maximálně tři ložiska do 3 cm, absence angioinvaze na zobrazovacích metodách a absence vzdálených metastáz) [4]. Od roku 2009 byly používány rovněž kritéria UCSF [5], a to pro nemocné s biopticky potvrzeným dobře nebo středně diferencovaným nádorem. Část pacientů podstoupila chemoembolizaci nebo radiofrekvenční ablaci.
Indikace
Všichni nemocní byli na čekací listinu zařazeni na základě konsenzuálního rozhodnutí multidisciplinární indikační skupiny. V případě akutních selhání jater na základě konsenzu transplantačních chirurga, hepatologa a anesteziologa. Indikace k první transplantaci jsou uvedeny společně pro dospělé i dětské příjemce (tab. 1). Tab. 2 ukazuje jen indikace k transplantacím příjemců zařazených v urgentním pořadí. Indikace k retransplantacím uvádí tab. 3.
Tab. 1. Indikace k transplantaci jater pro chronická jaterní onemocnění. IKEM 1995–13. 8. 2013, n = 894. Tab. 1. Chronic liver diseases leading to 894 liver transplantations in IKEM, 1995–Aug 13, 2013. 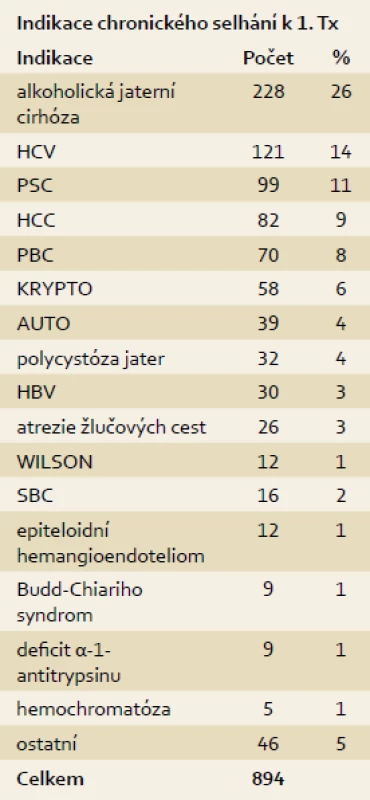
Tab. 2. Indikace k 1. transplantaci jater pro akutní selhání jater. IKEM 1995–13. 8. 2013, n = 54. Tab. 2. Causes of acute liver failure leading to transplantation of the first graft. IKEM, 1995–Aug 13, 2013, n =54. 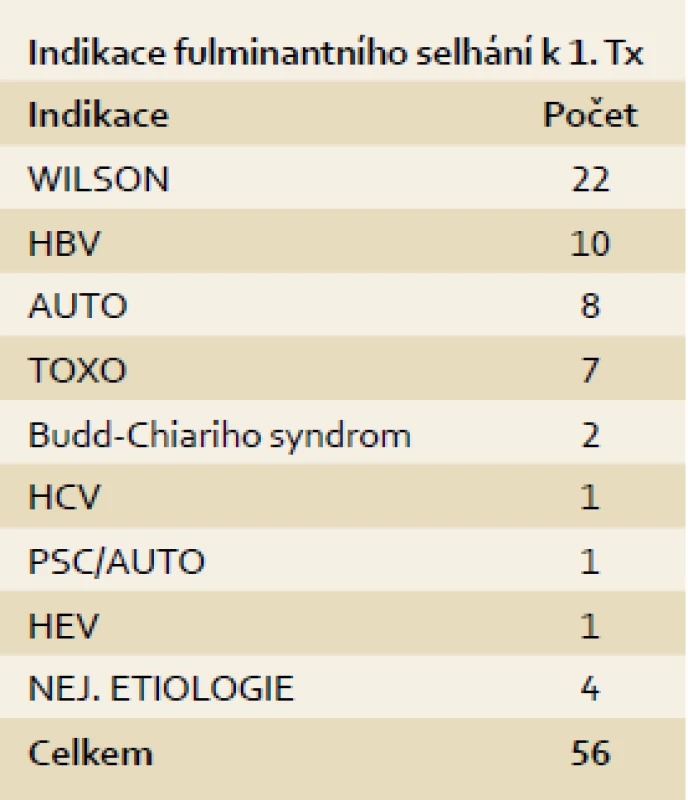
Tab. 3. Indikace k retransplantaci jater v programu transplantace jater IKEM 1995–13. 8. 2013, n = 50. Tab. 3. Indications for 50 liver re-transplantations in IKEM, 1995–Aug 13, 2013, n = 50. 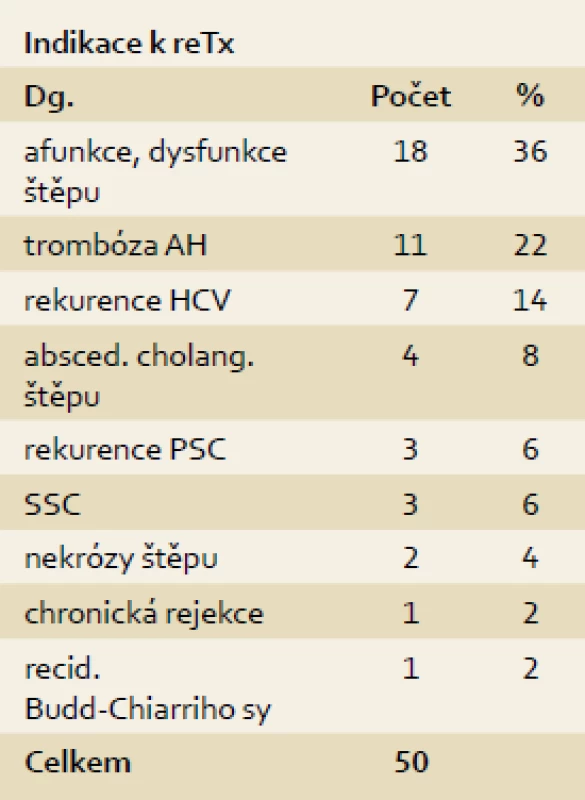
Chirurgický výkon
Ve všech případech se jednalo o ortotopickou transplantaci jater. S výjimkou dvou případů byl použit štěp od zemřelého dárce. Z celkového počtu 1 000 transplantací se v 950 případech jednalo o první transplantaci, v 50 případech o retransplantaci, z čehož 45× šlo o první retransplantaci a 5× o druhou retransplantaci. Technika s přerušením dolní duté žíly byla použita u 476 operací (47,6 %). U 38 pacientů (3,8 % celkového souboru, 7,9 % pacientů s přerušením VCI) byl použit venovenózní bypass. U 474 (47,4 %) příjemců byla použita technika piggy-back. U 998 transplantací byl použit kadaverózní štěp, ve dvou případech (0,2 %) byl pro dětského příjemce použit štěp od žijícího dárce (v obou případech otec dítěte). Redukovaný štěp byl implantován ve 31 případech (3,1 %), 14 transplantací bylo provedeno metodou split liver. V jednom případě byla použita explantovaná játra pacienta z čekací listiny k transplantaci dalšího příjemce (tzv. domino transplantace). Biliární rekonstrukce byly prováděny jako choledochocholedochoanastomóza (828 transplantací) a jako hepatikojejunoanastomóza (169 transplantací). Atypická rekonstrukce byla provedena ve třech případech. Zajištění T-drenem bylo použito zcela výjimečně, nesystematicky byly využívány různé formy vnitřních stentů.
Imunosuprese
Imunosuprese probíhala standardně dle dobově platného protokolu, v řadě případů se jednalo o protokol experimentální [6–8]. Základem imunosuprese byl s výjimkou pěti (0,5 %) pacientů kalcineurinový inhibitor, u 266 (26,6 %) cyklosporin A, u zbylých takrolimus (72,9 %), a to ve formě se standardním uvolňováním (Prograf) u 525 nemocných a s modifikovaným uvolňováním (Advagraf) u 204 případů.
Pacienti dostávali steroidy ve formě jednorázově podané vysoké dávky intraoperačně a dále v chronickém podávání po různě dlouhou dobu od transplantace. U 19 pacientů byly steroidy použity pouze jako jednorázový bolus.
Dvojkombinace byla použita u 133 případů, trojkombinace u 581 a čtyřkombinace u 281 příjemců jaterního štěpu. Ve třech případech byly podány jen steroidy. Nejčastější součástí troj - a čtyřkombinací byl Mycophenolat mofetil (574 transplantací) nebo Azatioprin (180 transplantací).
Antilymfocytární protilátka byla použita ve 29,3 % případů, z toho ATG Fresenius u 217 příjemců, daclizumab u 50 a basiliximab u 26 pacientů.
Sledování
Sledování příjemců probíhalo systematicky dle protokolu zahrnujícího klinické, laboratorní a zobrazovací vyšetření včetně sonografie a ročního RTG plic. Systematicky probíhal rovněž onkologický screening zahrnující každoroční gynekologické vyšetření, mamografii žen nad 40 let věku, vyšetření dermatologem a ORL vyšetření. Od propuštění s výjimkami chirurgických komplikací probíhalo sledování na ambulanci KH IKEM v týdenních, postupně se prodlužujících intervalech. Typicky tyto intervaly činily počínaje druhým rokem od transplantace tři měsíce. V 1., 2., 3., 5., 7., 10., 15. roce od transplantace byla prováděna podrobnější kontrola včetně necílené jaterní biopsie. Pro pacienty s hepatitidou C byla doporučena biopsie šest měsíců od transplantace.
Statistické hodnocení
Statistické hodnocení přežívání pacientů a štěpů bylo provedeno standardně metodou Kaplan-Meier. Porovnání křivek přežívání pak Log-rank testem a Wilcoxonovým testem. Za významnou byla považována hodnota < 0,05.
Výsledky
V uvedeném období bylo provedeno 1 000 transplantací jater. V tomto počtu je zahrnuto 50 prvních i druhých retransplantací. Průměrná čekací doba na transplantaci jater v roce 1995 činila 42,3 dnů, v roce 2012 127,8 dnů. Maximální průměrná čekací doba činila 165,8 dnů v roce 2004.
Přežívání příjemců a štěpů ukazují grafy 3 a 4. Z Kaplan-Meierovy analýzy je patrno, že jeden rok po transplantaci přežívá 89,8 %, 5 let 83,1 %, 10 let 75,5 % a 15 let přežívá ještě 65,2 % příjemců, resp. 86,6 %, 79,4 %, 71,0 % a 60,2 % štěpů. Porovnání přežívání příjemců a štěpů podle hlavních indikačních skupin ukazují grafy 3 a 4. Statisticky významný byl rozdíl v přežívání pacientů s biliárními cirhózami (PBC, PSC a sekundární biliární cirhóza) a kteroukoli z ostatních skupin (p < 0,027), dále mezi skupinami fulminantního selhání a etylickou cirhózou (p < 0,001), resp. HCC (p < 0,041), etylickou cirhózou a HCV (p < 0,045). Přežívání štěpů bylo významně vyšší ve skupině biliárních cirhóz proti kterékoli z ostatních skupin (p < 0,009), mezi ostatními skupinami statisticky významný rozdíl nalezen nebyl.
Graf 3. Přežívání příjemců podle hlavních indikačních skupin v programu transplantace jater IKEM, 1995–13. 8. 2013, n = 1 000, metoda Kaplan-Meier. Graph 3. Patient survival in main diagnostic groups in liver transplant program in IKEM, 1995–Aug 13, 2013, n = 1 000, Kaplan-Meier method. 
Graf 4. Přežívání štěpů podle hlavních indikačních skupin v programu transplantace jater IKEM, 1995–13. 8. 2013, n = 1 000, metoda Kaplan-Meier. Graph 4. Graft survival in main diagnostic groups in liver transplant program in IKEM, 1995–Aug 13, 2013, n = 1 000, Kaplan-Meier method. 
Kombinované transplantace
V první tisícovce transplantací byly i kombinované transplantace jater společně s ledvinou. Těchto transplantací bylo provedeno 28, z toho 13 pro polycystózu jater a ledvin, šest u pacientů s virovou hepatitidou C, B nebo kombinací C a B. Ve čtyřech případech se jednalo o alkoholickou jaterní cirhózu, 2× kryptogenní cirhózu provázenou renálním selháním, 3× vrozené onemocnění (z toho jednou pro hyperoxalurii).
Ve dvou případech byla provedena transplantace jater a současná transplantace Langerhansových ostrůvků pankreatu. V obou případech se jednalo o pacienta s PSC a diabetes mellitus 1. typu. Independence na inzulinu nebyla dosažena.
Transplantace AB0 inkompatibilního štěpu
Transplantace AB0 inkompatibilního štěpu byla provedena 6×, z toho v pěti případech se jednalo o příjemce s akutním selháním jater, v jednom případě pro velmi pokročilé selhání u nemocné s PBC. Specifickému imunosupresivnímu protoku předcházely plazmaferézy ke snížení titru hemaglutininů. Dva pacienti zemřeli v krátkém potransplantačním období.
Retransplantace
V případě 50 transplantací se jednalo o retransplantaci. Důvodem retransplantací bylo selhání štěpu v časném potransplantačním období (primární afunkce nebo těžká iniciální dysfunkce štěpu) u 18 případů, trombóza jaterní tepny u 11 případů, rekurence hepatitidy C u 7 případů, abscedující cholangitida štěpu u 4 případů, rekurence PSC ve třech případech, sekundární sklerozující cholangitis štěpu ve třech případech, nekróza štěpu ve dvou případech, rekurence Budd-Chiariho syndromu a chronická rejekce po jednom případu.
Úmrtí
Z uvedených 950 příjemců jater zemřelo 193 pacientů. Hlavní příčinou úmrtí příjemců do jednoho roku od transplantace (89 pacientů) byla sepse (20), krvácení (13), selhání štěpu (13), oběhové selhání (10), aspergilóza (4), rekurence cholangiocelulárního karcinomu (4), rekurence hepatocelulárního karcinomu (3), ostatní různé zjištěné příčiny (7) a nezjištěné příčiny (15). U příjemců jater, kteří zemřeli po prvním roce od provedené transplantace (104), byly na prvním místě nádory de novo (19), kardiorespirační selhání (12), selhání štěpu (7), sepse (6), rekurence HCC (6), rekurence etylizmu (3), cévní mozková příhoda (3), maligní lymfom (3), ostatní zjištěné příčiny (8). Ve 37 případech nebyla příčina úmrtí známá.
Diskuze
Není pochyb o tom, že zahájení programu transplantace jater v IKEM v roce 1995 podstatným způsobem zlepšilo vyhlídky nemocných s život ohrožujícím jaterním onemocněním v ČR, neboť v krátké době se IKEM stal dominantním centrem pro transplantace jater co do počtu i spektra indikací k transplantaci jater včetně transplantací nejmenších dětí. Nepochybně zvolený postup iniciální spolupráce s blízkým, velkým a zkušeným centrem a následně korekce postupů k ve světě více obvyklým, přinesl hladký začátek i potřebný rozvoj. V neposlední řadě se na úspěšném zahájení podílely domácí zkušenosti velkého transplantačního centra s desetiletími zkušeností s transplantacemi ostatních orgánů, zajištěný kadaverózní dárcovský program i pozornost, kterou vedení instituce novému transplantačnímu programu věnovalo a nadále věnuje. Rovněž výsledky přežívání – jednoroční 90 % a desetileté téměř 75 % – byly od prvopočátku plně srovnatelné se světovými trendy. Při srovnání dlouhodobého přežívání jsou výsledky IKEM významně lepší, než udává ELTR [3].
Tisíc transplantací jater není počet, který by umožňoval činit obecnější závěry o jednotlivých podskupinách pacientů. Naše zjištění korespondují s poznatky z velkých registrů ve všech hodnocených indikačních skupinách. Tradičně nejlepší přežívání je dosahováno ve skupině nemocných indikovaných pro biliární cirhózy a rozdíl oproti ostatním indikačním skupinám zde byl i statisticky významný. Postupný a výrazný nárůst mortality je patrný u pacientů s hepatitidou C a pacientů s etylickou cirhózou. Pacienti s akutním selháním jater mají vysoké riziko úmrtí v časném potransplantačním období, z dlouhodobého pohledu však dojde k vyrovnání křivek. To je způsobeno též velkým věkovým rozdílem pacientů uvedených skupin, kdy mezi příjemci s akutním selháním jater je převaha mladých. Tyto trendy však statistickou významnost nedosáhly v oblasti přežívání štěpů.
V rozvinutých transplantačních programech velká většina pacientů nezemře na selhání jaterního štěpu, ale na přidružená onemocnění, která jsou částečně potencovaná imunosupresivní léčbou, a to jak přímým imunosupresivním účinkem léku (nádory a infekce), tak i vedlejšími účinky imunosupresiv, především blokátorů kalcineurinu a steroidů (kardiovaskulární onemocnění). Selhání štěpu z důvodů rejekce je v současnosti velmi vzácné. Rekurence základní choroby je sice běžná [9], ale v průběhu až sedmnáctiletého sledování jsme zaznamenali jen velmi málo úmrtí na rekurenci hepatitidy C, nejspíše proto, že část úmrtí byla bezprostředně způsobena infekčním onemocněním nebo multiorgánovým selháním. Alkoholická cirhóza je velmi významnou indikací, a to též proto, že laická, případně i odborná veřejnost má trvalou tendenci zpochybňovat legimitu této indikace k tak komplexní a nákladné léčbě. Naše výsledky (rekurence jen v minimálním procentu případů) však ukazují, že správně vybraní příjemci mají přibližně stejnou naději na dlouhodobé přežití jako pacienti indikovaní pro ostatní příčiny selhání a vlastní rekurence škodlivého pití je velkou výjimkou [10]. Ve skutečnosti je vyšší mortalita v této subpopulaci způsobena větší polymorbiditou a vyšším výskytem nádorů.
Zajímavé je rovněž, že po dobu existence programu je krátkodobé i dlouhodobé přežívání pacientů velmi stabilní. Vysvětlením je, že v samotných počátcích programu byly postupy korigovány spoluprací s berlínským centrem včetně konzultací jednotlivých pacientů a histologického hodnocení jaterních biopsií. Postupné zvyšování erudice našeho centra nevedlo k zlepšování přežívání pacientů, ale k rozšiřování indikačních kritérií, zvyšování věku indikovaných pacientů, akceptaci méně ideálních dárců jater, tedy k rozšiřování transplantační léčby na širší okruh příjemců při zachování vysokého procenta přežívání.
Ačkoli byl program transplantace jater v IKEM zahájen dříve, než bylo MELD skóre popsáno, je z retrospektivního hodnocení patrno, že od počátku byla zvolena hodnota, která odpovídá obvyklým doporučením načasování transplantace jater [11]. Postupné snižování průměrného MELD skóre, ke kterému docházelo v průběhu let, bylo způsobeno především zvyšujícím se podílem pacientů zařazovaných z indikace HCC bez ohledu na stupeň jaterního selhání. Vzhledem k tomu, že v programu transplantace jater není MELD skóre používáno k prioritizaci pacientů na čekací listině, je ve všech případech uváděno pouze přímé kalkulované skóre bez dodatečné úpravy dle diagnózy.
V průběhu vývoje programu se významně změnil věkový průměr příjemců. V prvním roce byl průměrný věk necelých 41 let, v roce 2013 dosahuje 48,8 let, v roce 2010 činil dokonce 59,3. K nárůstu průměrného věku až o jednu dekádu došlo i přes to, že se podíl dětských příjemců v posledních letech významně zvýšil. Až střednědobé výsledky přežívání u pozorně vybraných nemocných vyšších věkových skupin mohou být plně srovnatelné s průměrem, v dalším se ale uplatní mortalita na přidružená onemocnění [12].
V průběhu vývoje programu zřetelně narůstala čekací doba. Zejména pro nemocné malé postavy a nemocné s krevní skupinou B. Toto zřetelné znevýhodnění dětských příjemců si vyžádalo jak změny alokačního mechanizmu, tak i změny technické, vyšší frekvenci splitování jater, která umožňuje využití větších štěpů pro dvojici, optimálně dítě – dospělý. Tyto pokročilé chirurgické techniky ale kladou podstatně vyšší nároky na chirurgický tým, přinášejí rovněž větší riziko komplikací a vyšší náklady. Přes uvedené nevýhody není možné v současnosti provozovat rozsáhlejší program transplantace jater bez jejich systematického využívání [13–15].
Kombinované transplantaci jater a ledvin byla věnována velká pozornost též proto, že selhání ledvin je velmi významným nezávislým prediktorem špatného výsledku transplantace jater [16]. Současná transplantace jater a ledviny může toto riziko odstranit, což by mělo vést ke zlepšení výsledků. Dále se předpokládá, že kombinovaná transplantace játra a ledvina od stejného dárce povede k prodloužení přežívání ledviny z imunologických důvodů. Nicméně pacient po právě proběhlé transplantaci jater není ideálním příjemcem ledviny a u významného procenta příjemců jsme nezaznamenali okamžitý nástup funkce ledviny. Je tedy otázka, zda předpokládané imunologické zvýhodnění vyplývající ze společného dárce vyváží rizika dlouhé operace a přinese lepší dlouhodobou funkci než transplantace ledviny provedená až následně u pacienta ve stabilizovaném stavu. Tento problém není jednoznačně vyřešen.
Příčiny úmrtí v našem souboru odpovídají literárním údajům. V časném období dominují infekce, především následkem operačního traumatu a těžkého stavu příjemce před transplantací. Početně významné jsou i případy krvácení a selhání oběhu z různých příčin, především kardiálních. Selhání štěpu bylo jak výsledkem špatné kvality transplantovaných jater, tak i časnou těžkou rekurencí hepatitidy C již v prvém roce po transplantaci. Tyto případy často vyústily v celkově špatný stav s infekční komplikací a multiorgánovým selháním a přesné určení příčiny úmrtí není vždy snadné. Ve čtyřech případech jsme zaznamenali úmrtí na aspergilovou infekci CNS. Tato úmrtí se týkala pacientů indikovaných pro akutní selhání jater a sekčně byla často prokázána plicní lokalizace aspergilózy s angioinvazí. Většina těchto případů zemřela přes léčbu ampotericinem. Rychlý fatální průběh měly i všechny případy před transplantací nerozpoznaného cholangiocelulárního karcinomu, který je v současnosti v našem programu kontraindikací transplantace jater. Ve všech těchto případech došlo k úmrtí již v průběhu prvního roku od transplantace. Rovněž zemřeli tři pacienti s časnou rekurencí hepatocelulárního karcinomu jater.
V dalších letech od transplantace dochází k úmrtím především na nádorová onemocnění, a to především na nádory vzniklé de novo. Častá a časná jsou lymfoproliferativní onemocnění, z nichž nadpoloviční většinu se daří úspěšně vyřešit včasnou onkologickou léčbou. Naproti tomu karcinomy bývají fatální, a to bez ohledu na prováděnou terapii. Zastoupení jednotlivých typů nádorů odpovídá zkušenostem větších sestav [17]. Kardiovaskulární onemocnění bývají (po infekcích) nejčastější příčinou úmrtí. To se v našem souboru neprojevilo. Možná z důvodů systematického kardiologického vyšetřování s korekcí významných zjištěných uzávěrů koronárního řečiště ještě v předtransplantační době. Náš příznivý nález ale do značné míry limituje velký počet nevysvětlených úmrtí v pozdějším období po transplantaci.
Závěr
Od roku 1995 do poloviny srpna 2013 bylo v IKEM provedeno 1 000 ortotopických transplantací jater a program transplantace jater v IKEM se stal dominantním programem pro nemocné s konečným stadiem jaterních nemocí v ČR, a to jak objemem, tak spektrem výkonů včetně transplantací jater u malých dětí. Transplantace jater v IKEM přináší velmi vysoké dlouhodobé přežívání příjemců, které leží nad průměrem ELTR. Hlavními problémy současnosti jsou nárůst indikací pro HCC, pozdní mortalita na nádorová onemocnění de novo a narůstající čekací doba na transplantaci nutící k systematickému využívání pokročilých chirurgických technik a všech dárců orgánů.
Poděkování
Zvláštní díky náleží kolegům, kteří se v průběhu existence programu významným způsobem podíleli na jeho zahájení a rozvoji: Chirurgové: prof. MUDr. Miloš Adamec, CSc., doc. MUDr. František Bělina, CSc., prof. MUDr. Miroslav Ryska, CSc. Hepatologové: MUDr. Karel Filip, CSc., MUDr. Tomáš Hucl, Ph.D., MUDr. Radana Kotálová, CSc., doc. MUDr. Jan Malý, CSc., MUDr. Petr Štirand, MUDr. Pavel Taimr. Anesteziologové: MUDr. Roman Danč, MUDr. Olga Hyánková, CSc., MUDr. Pavel Vychodil, MUDr. Petr Píza. Radiologové: MUDr. Monika Drastichová, MUDr. Helena Filipová, MUDr. Dana Kautznerová, CSc. Patologové: MUDr. Petr Kolník, MUDr. Luděk Voska, MUDr. Eva Sticová. Nefrolog: MUDr. Štefan Vítko, CSc.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 9. 9. 2013
Přijato: 7. 10. 2013
MUDr. Pavel Trunečka, CSc.
Transplantcentrum, IKEM
Vídeňská 1958/9, 140 21 Praha 4
pavel.trunecka@ikem.cz
Zdroje
1. Brown RS Jr. Live donors in liver transplantation. Gastroenterology 2008; 134(6): 1802–1813.
2. Kamath PS, Wiesner RH, Malinchoc M et al. A model to predict survival in patients with end-stage liver disease. Hepatology 2001; 33(2): 464–470.
3. Adam R, Karam V, Delvart V et al. Evolution of indications and results of liver transplantation in Europe. A report from the European Liver Transplant Registry (ELTR). J Hepatol 2012; 57(3): 675–688.
4. Mazzaferro V, Regalia E, Doci R et al. Liver transplantation for the treatment of small hepatocellular carcinomas in patients with cirrhosis. N Engl J Med 1996; 334(11): 693–699.
5. Yao FY, Ferrell L, Bass NM et al. Liver transplantation for hepatocellular carcinoma: expansion of the tumor size limits does not adversely impact survival. Hepatology 2001; 33(6): 1394–1403.
6. Trunečka P, Boillot O, Seehofer D et al. Once-daily prolonged-release tacrolimus (ADVAGRAF) versus twice-daily tacrolimus (PROGRAF) in liver transplantation. Am J Transplant 2010; 10(10): 2313–2323.
7. Boillot O, Mayer DA, Boudjema K et al. Corticosteroid-free immunosuppression with tacrolimus following induction with daclizumab: a large randomized clinical study. Liver Transpl 2005; 11(1): 61–67.
8. Neumann U, Samuel D, Trunečka P et al. A randomized multicenter study comparing a tacrolimus-based protocol with and without steroids in HCV-positive liver allograft recipients. J Transplant 2012; doi: 10.1155/2012/894215.
9. Rowe IA, Webb K, Gunson BK et al. The impact of disease recurrence on graft survival following liver transplantation: a single centre experience. Transpl Int 2008; 21(5): 459–465.
10. Gedaly R, McHugh PP, Johnston TD et al. Predictors of relapse to alcohol and illicit drugs after liver transplantation for alcoholic liver disease. Transplantation 2008; 86(8): 1090–1095.
11. Olthoff KM, Brown RS Jr, Delmonico FL et al. Summary report of a national conference: Evolving concepts in liver allocation in the MELD and PELD era. December 8, 2003, Washington, DC, USA. Liver Transpl 2004; 10 (10 Suppl 2): A6–A22.
12. Wai H, Stepanova M, Saab S et al. Inpatient economic and mortality assessment for liver transplantation: a nationwide study of the United States data from 2005 to 2009. Transplantation 2013. [In press].
13. Renz JF, Yersiz H, Reichert PR et al. Split-liver transplantation: a review. Am J Transplant 2003; 3(11): 1323–1335.
14. Shimada M, Fujii M, Morine Y et al. Living-donor liver transplantation: present status and future perspective. J Med Invest 2005; 52(1–2): 22–32.
15. Mehrabi A, Fonouni H, Müller SA et al. Current concepts in transplant surgery: liver transplantation today. Langenbecks Arch Surg 2008; 393(3): 245–260.
16. Davis CL. Kidney failure in liver transplantation: it is time for action. Am J Transplant 2006; 6(11): 2533–2534.
17. McCaughan GW, Vajdic CM. De novo malignant disease after liver transplantation? Risk and surveillance strategies. Liver Transpl 2013; doi: 10.1002/lt.23738.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2013 Číslo 5- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Gaucherova choroba – vzácné léčitelné onemocnění vyžadující vysokou suspekci pro včasný záchyt
- Lyzosomová střádavá onemocnění: Čím jsou způsobená a kdy na ně pomyslet?
-
Všechny články tohoto čísla
- Gastrointestinální onkologie
- Kvíz – postižení jater s normálními jaterními testy
- Metodika adresného zvaní občanů do českého programu screeningu nádorů tlustého střeva a konečníku
- Vliv klinických a molekulárních faktorů na odhad rekurence kolorektálních adenomů u dlouhodobě sledovaných pacientů
- Postavenie neoadjuvantnej terapie v multimodálnej liečbe karcinómu rekta – klinické výsledky
- Hereditárny difúzny karcinóm žalúdka
- Cílená léčba karcinomu pankreatu – minulost či budoucnost?
- Lymfomy tenkého střeva
- Stav onkochirurgické péče a vzdělávání v onkochirurgii v České republice
- Multidisciplinární přístup v diagnostice a léčbě karcinomu žaludku
- 1 000 transplantací jater v IKEM
- Prvních 1 000 transplantací jater v IKEM
- Transplantace jater pro chronickou hepatitidu C, význam protivirové léčby
- Transplantace jater pro primární sklerozující cholangitidu
- Méně časté indikace k ortotopické transplantaci jater
- Vývoj postupů v léčbě akutního selhání jater
- Endosonograficky navigovaná tenkoihlová aspiračná biopsia zo solídnych pankreatických más – presnosť a impakt na liečbu u 358 pacientov
- Správná odpověď na kvíz
- Příprava tlustého střeva u pacientů s idiopatickými střevními záněty před endoskopickými nebo kolografickými (CT/MR) vyšetřeními – stanovisko IBD pracovní skupiny
-
XXII. jarní setkání Loket 2013 – Neoplazie žaludku
3. postgraduální kurz společnosti pro gastrointestinální onkologii - Životní jubileum prof. Miroslava Zavorala
- Picoprep – očistný prostředek s dvojím účinkem
- Autodidaktický test: gastrointestinální onkologie
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Picoprep – očistný prostředek s dvojím účinkem
- Lymfomy tenkého střeva
- Transplantace jater pro primární sklerozující cholangitidu
- Hereditárny difúzny karcinóm žalúdka
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



