-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Vertebroplastika a epiduroskopie očima intervenčního radiologa
Vertebroplasty and epiduroscopy as seen by interventional radiologist
Two minimally-invasive techniques in the spinal region are introduced: vertebroplasty and epiduroscopy.
Vertebroplasty is mostly used in the treatment of osteoporotic vertebral body fractures, as well as in the palliative treatment of spinal metastases or symptomatic hemangiomas. It is usually performed under fluoroscopic, and often also CT control under analgesic sedation. If correctly indicated an analgesic effect occurs in roughly 90 % of patients.
Epiduroscopy is a new technique, which is promising especially in patients with failed back surgery syndrome; patients with clinically-symptomatic fibrous adhesions, generally after repeated surgery. If correctly indicated a positive effect occurs in roughly one third to one half of patients.
Keywords:
vertebroplasty, kyphoplasty, epiduroscopy, CT, MRI, minimally invasive technique, osteoporosis
Autoři: Josef Vymazal; Radko Kříž
Působiště autorů: Radiologické oddělení Nemocnice Na Homolce
Vyšlo v časopise: Čas. Lék. čes. 2018; 157: 203-207
Kategorie: Přehledový článek
Souhrn
V článku jsou představeny dvě minimálně invazivní léčebné metody v oblasti páteře – vertebroplastika a epiduroskopie.
Vertebroplastika se hojně využívá v terapii převážně osteoporotických fraktur obratlů, lze ji rovněž využít při paliativní léčbě metastáz do obratlových těl a u symptomatických hemangiomů. Je prováděna pod skiaskopickou a často i CT kontrolou většinou v analgosedaci. U cca 90 % pacientů vede při správné indikaci k významnému analgetickému efektu i zpevnění obratlového těla.
Epiduroskopie je novou technikou, která si teprve hledá své pevné místo. Jeví se jako slibná zvláště u pacientů s tzv. failed back surgery syndrome, tedy u nemocných s klinicky symptomatickými fibrózními srůsty po většinou opakovaných neurochirurgických operacích. Při správné indikaci mívá v současné době pozitivní efekt u cca třetiny až poloviny pacientů.
Klíčová slova:
vertebroplastika, kyfoplastika, epiduroskopie. CT, MR, minimálně invazivní výkon, osteoporóza
ÚVOD
Moderní medicína směřuje ve všech svých oborech ke stále méně invazivním výkonům, jž mají srovnatelný, případně i vyšší efekt a kromě toho významně zvyšují komfort pacienta, a to jak z hlediska výkonu samotného, tak v rekonvalescenci. Tyto výkony v mnoha případech vyžadují použití zobrazovací techniky – výpočetní tomografie (CT), skiaskopie, angiografie (AG), případně i magnetické rezonance (MR). Řadu těchto výkonů provádí intervenční radiolog, v některých případech se na nich podílejí i lékaři dalších oborů.
VERTEBROPLASTIKA
Jedním z minimálně invazivních výkonů, který je prováděn jak intervenčními radiology, tak neurochirurgy a ortopedy, je perkutánní vertebroplastika. Tato metoda byla poprvé provedena ve Francii v roce 1984 Galibertem (1), a to pří léčbě agresivního hemangiomu obratle C2. Jak tomu často u nových technik bývá, své pevné místo si později našla v jiných oblastech, především v hrudní a bederní páteři, a to na prvním místě při léčbě fraktur obratlových těl, nejčastěji – ale ne výlučně – osteoporotické etiologie. V krční oblasti se vertebroplastika užívá v současné době minimálně a léčba hemangiomů touto metodou je rovněž poměrně vzácná, nicméně při správné indikaci u klinicky symptomatických hemangiomů velmi efektivní (2). Pro léčbu kompresivních fraktur obratlových těl byla tato technika upravena Dusquenelem a referována Laprasem (3) v roce 1989.
Incidence kompresivních fraktur obratlových těl narůstá s věkem. Mezi 50. a 79. rokem života činí roční incidence cca 1 % u žen a 0,6 % u mužů, mezi 75. a 79. rokem života dosahuje tato roční incidence již 2,9 % u žen a 1,4 % u mužů (4).
Osteoporotické fraktury však nejsou jediným onemocněním, pro které je uvedená metoda vhodná. Vertebroplastika se rovněž provádí jako paliativní léčba u metastáz do obratlových těl, kde je výsledkem výkonu jak zpevnění obratle, tak analgetický efekt (5). V omezených indikacích jde rovněž o augmentaci porotického obratle před zavedením fixačních vrutů.
Diagnostika před výkonem
V ideálním případě se diagnostika fraktury obratlového těla neomezuje jen na prostý snímek, případně CT. Vzhledem ke skutečnosti, že osteoporotické fraktury jsou často vícečetné, je třeba rozlišit čerstvou zlomeninu od zlomeniny staré. Pokud nemáme k dispozici předchozí snímky, je často velmi obtížné z prostého snímku, ale i z CT rozhodnout, která fraktura je recentní.
V takových případech je zcela elegantní metodou MR, kdy sekvence s potlačením signálu tuku (většinou pořízená technikou tzv. inverzního vyrovnání – STIR) v T2 vážení spolehlivě zobrazí kostní edém, který doprovází čerstvé fraktury (obr. 1). Je přinejmenším s podivem, že ačkoliv je sekvence STIR nedílnou součástí doporučených MR protokolů, stále existují pracoviště, která tyto sekvence rutinně neprovádějí. Doba přetrvávání edému na sekvenci STIR v T2 vážení se zhruba kryje s dobou, kdy je vhodné vertebroplastiku provést, i když přetrvávající bolest je ještě důležitějším faktorem.
U osteolytických ložisek je rovněž vhodné provedení MR ve standardních sekvencích, případně s aplikací kontrastní látky, a to k posouzení postižení měkkých tkání, případně k lepšímu zobrazení samotného metastatického ložiska. V nedávné době bylo publikováno i použití kvantifikačních hodnot difuze protonu při diferenciaci benigní a maligní fraktury na MR (6).
Obr. 1. a) MR sekvence rychlého echa (TSE) v T2 vážení prokazuje vícečetné fraktury obratlových těl.
b) MR STIR sekvence v T2 vážení s potlačením signálu tuku jednoznačně prokazuje edém v méně komprimovaném těle L1. Fraktura Th11 je tedy staršího charakteru. Minimální edém v horní krycí destičce těla Th10 je spíše degenerativního charakteru.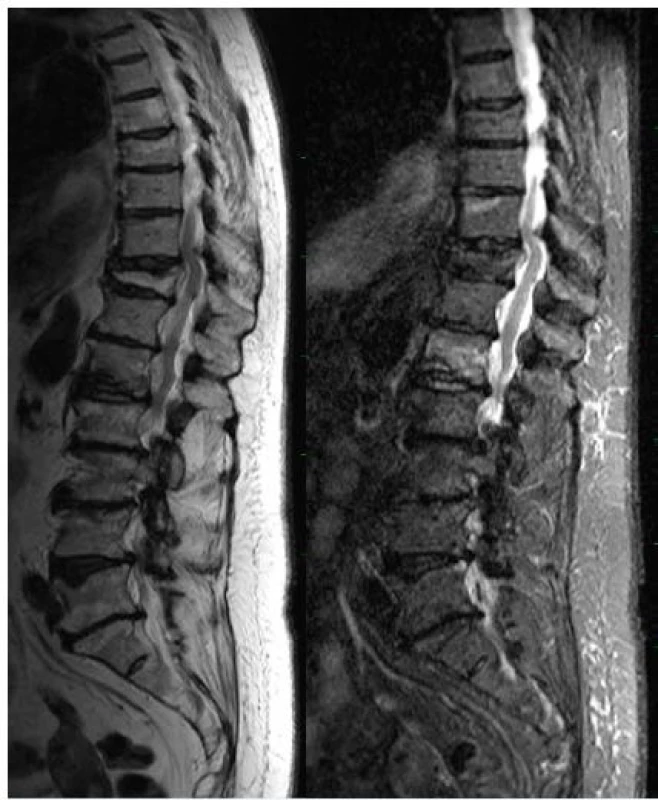
Technika výkonu
Vertebroplastiku provádíme většinou v analgosedaci s podáním opiátu a sedativa. Lokálně je aplikováno anestetikum. Ačkoliv lze vertebroplastiku provádět jen za pomoci skiaskopie ve dvou projekcích, preferujeme kombinaci skiaskopie a CT, jež poskytne detailnější pohled, a to zvláště při průniku vertebroplastické jehly v blízkosti páteřního kanálu.
V zásadě existují dva základní přístupy do obratlového těla – transpedikulární a extrapedikulární (7). Obvykle volíme transpedikulární přístup, a to zvláště u bederních a dolních hrudních obratlů. Extrapedikulární přístup bývá volen u horních a středních hrudních obratlů. Po naplánování trajektorie na CT označíme místo vpichu na kůži. Po dezinfekci operačního pole a aplikaci lokálního anestetika a po iniciální incizi kůže pronikáme vertebroplastickou jehlou pod skia kontrolou k obratlovému tělu (obr. 2). Jehlu se snažíme směřovat co nejblíže k místu fraktury a zároveň co nejdále od páteřního kanálu a doprostřed obratlového těla. Poté za skiaskopické kontroly aplikujeme kostní cement a jeho finální depozici ověříme pomocí CT (obr. 3).
Pacient při nekomplikovaném průběhu může být po 3 hodinách vertikalizován a hospitalizace většinou nepřesáhne 1–2 dny. Analgetický efekt bývá při správné indikaci přítomen ve více než 90 % případů prakticky okamžitě. Na našem pracovišti provádíme v současné době cca 250 těchto výkonů ročně.
Obr. 2. Průnik vertebroplastické jehly transpedikulárně do obratlového těla. 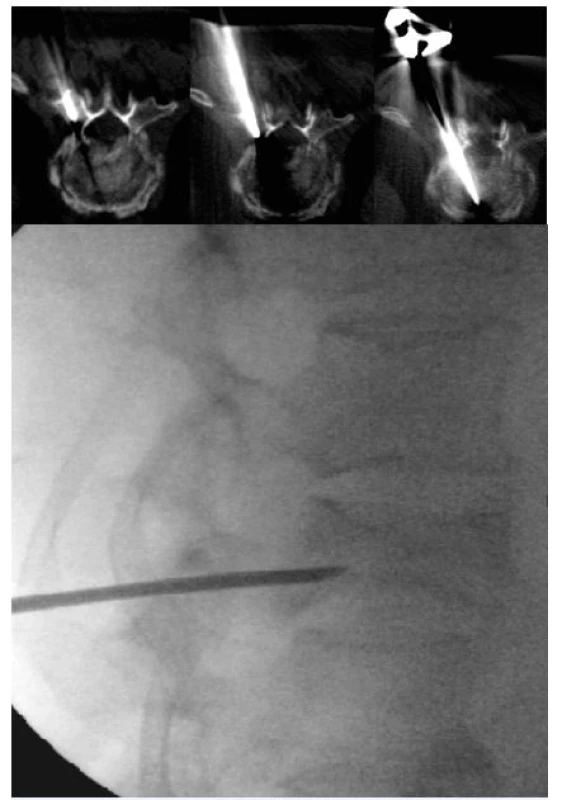
a) Kontrola pomocí CT.
b) Skiaskopická kontrola.Obr. 3. Kontrola aplikace cementu do obratlového těla. 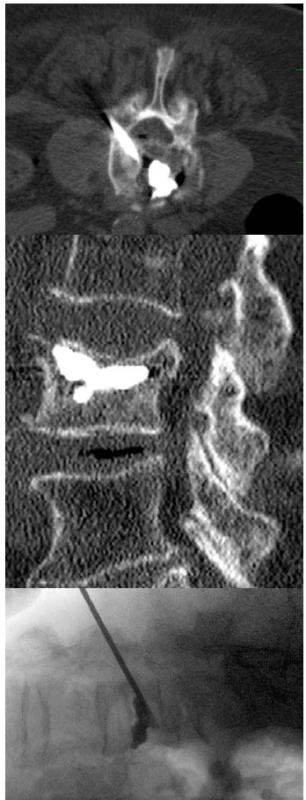
a) CT se stále zavedenou vertebroplastickou jehlou.
b) CT – sagitální rekonstrukce.
c) Skiaskopická kontrola.Komplikace
Komplikace vertebroplastiky jsou při správném provedení zkušeným týmem poměrně vzácné. K nejzávažnějším komplikacím patří únik cementu do páteřního kanálu a plicní embolie cementu. Průnik cementu do meziobratlové ploténky, který je poměrně častý, nelze považovat za komplikaci, může mít i pozitivní účinek. Teorie, že tímto průnikem dochází k snazší fraktuře sousedního obratle, nebyla statisticky jednoznačně prokázána (8).
Alternativy výkonu
Alternativami výkonu jsou konzervativní léčba, operační řešení, případně využití jiné minimálně invazivní techniky, například kyfoplastiky.
Konzervativní léčba se provádí analgetiky, klidem na lůžku a eventuálně podáním kalcitoninu či parathormonu (9). Dlouhodobější imobilizace, zvláště u starších pacientů, je však spojena s rizikem tromboembolické příhody, případně pneumonie.
Operační léčba není u většiny starších pacientů indikována, a to vzhledem k spolu prakticky vždy přítomné osteoporóze, vícečetným frakturám a rovněž z hlediska neúměrných operačních rizik spojených s výkonem v delší celkové anestezii.
Alternativně použitelná perkutánní kyfoplastika stojí v indikačním spektru mezi otevřenou operační technikou a vertebroplastikou. U většiny pacientů lze dosáhnout srovnatelného léčebného výsledku ve variantě nákladově významně levnější a výkonově méně invazivní vertebroplastika (10). I z tohoto důvodu na našem pracovišti kyfoplastiku provádíme jen výjimečně.
EPIDUROSKOPIE
Epiduroskopie neboli spinální endoskopie je minimálně invazivní zákrok uvedený do klinické praxe v 90. letech 20. století, nicméně její rutinní využití je stále omezeno na vysoce specializovaná centra. Epiduroskopie je jak diagnostický, tak léčebný výkon, který je indikován především u pacientů s radikulárním syndromem v oblasti bederní páteře, a to zvláště u tzv. failed back surgery syndrome (FBSS) (11).
FBSS je klinická jednotka, do níž jsou zahrnuti pacienti, u kterých po provedené operaci páteře (často i opakovaných operacích) přetrvává kořenové dráždění obtížně reagující na léčbu. Zdrojem tohoto kořenového dráždění bývají většinou fibrózní srůsty, do nichž je zahrnut postižený nervový kořen (12). Léčba tohoto syndromu je obecně velmi svízelná.
Diagnostika před výkonem
Před výkonem musí vždy proběhnout MR vyšetření, většinou s aplikací kontrastní látky, k přesnějšímu určení fibrózních srůstů (obr. 4) a k provedení korelace mezi klinickým a grafickým nálezem. Čím méně kořenů je klinicky i graficky postiženo a čím lepší je korelace mezi klinickým a grafickým obrazem, tím vyšší je i pravděpodobnost úspěchu výkonu. Ta se zatím – při správné indikací – pohybuje okolo 30–50 % (11).
Obr. 4. MR sekvence rychlého echa v T1 vážení s potlačením signálu tuku po aplikaci kontrastní látky. 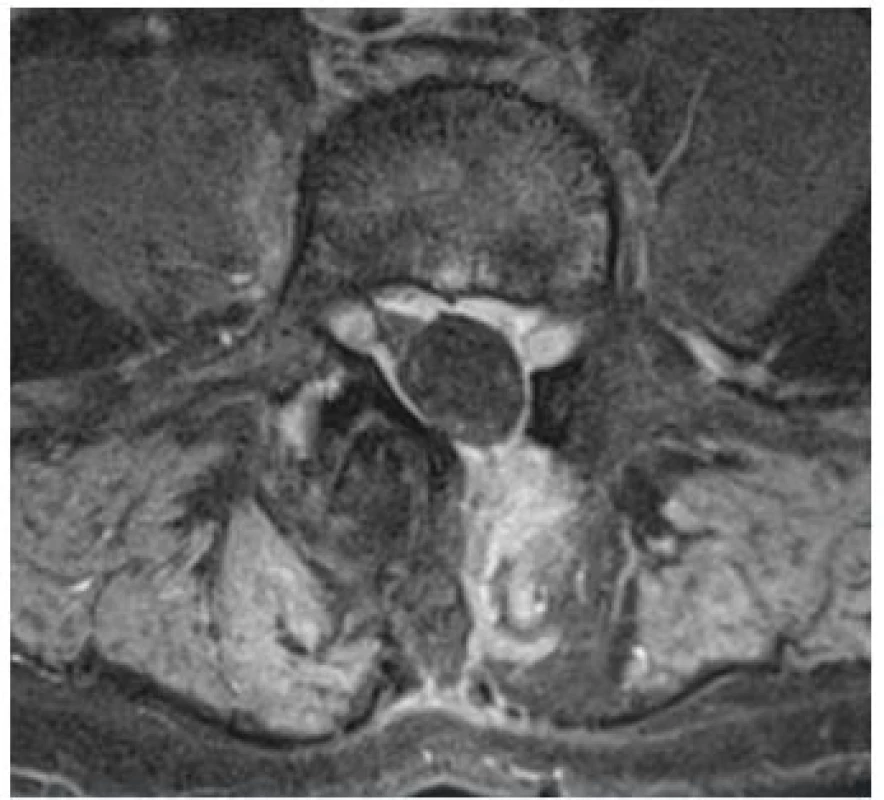
Je patrná deformita durálního vaku v epidurální srůsty, do kterých jsou zavzaty odstupující nervové kořeny. Technika výkonu
Flexibilní sonda s optickým vláknem je zavedena axiálně skrz ochranné pouzdro podobné pouzdru standardně používanému při katetrizačním angiografickém vyšetření. Vlastní stranově řiditelný vodící katétr optiky sondy je konfigurován k současnému použití pomocného instrumentária speciálních léčebných modulů, například deliberačních balónkových katétrů, bioptických klíštěk, neuromodulačních či laserových katétrů. Pomocí endoskopu je možná vizualizace v reálném čase (obr. 5), navíc sondu endoskopu i pomocného instrumentária lze kontrolovat pomocí CT vyšetření a skiaskopie (obr. 6).
Přístupovou cestou epiduroskopu je dolní sakrální hiatus (vstup je identicky s přístupem známým při aplikaci tzv. kaudálních či sakrálních bloků) nebo je možný přímý intraforaminální perkutánní vstup navigovaný pod skiaskopickou, případně CT kontrolou. Vlastní cílovou vyšetřovanou a léčenou patologickou strukturou je fibrózní tkáň v oblasti páteřního kanálu generovaná reaktivní sterilní zánětlivou reakcí v terénu pooperačních změn i degenerativní diskopatie. Dle konkrétní anatomické situace v cílovém prostoru lze z bočních portů endoskopu vysunout a použít některý z výše uvedených modulů. V některých případech lze například roztažením balónku srůsty mechanicky rozrušit či oddělit od příslušného odstupujícího kořene (obr. 7). Případně lze za pomoci neuromodulace ovlivnit vlákna vedoucí bolest a tím dosáhnout analgetického efektu (13). Na závěr výkonu lze přímo endoskopem do pracovního prostoru aplikovat adjuvantně anestetikum s kortikoidem.
Výkon je prováděn standardně v režimu lokální anestezie a analgosedace, optimálně v týmové spolupráci s algeziologem. Tato varianta řízené lehké anestezie pacienta umožňuje občasný verbální kontakt nutný k ověření obvyklé kořenové iradiace, resp. topiky, léze v oblasti zavedeného endoskopu a je zvláště důležitý při neuromodulaci.
Epiduroskopie doposud není hrazena z veřejného zdravotního pojištění. Na našem pracovišti ji provádíme v rámci grantové institucionální podpory Ministerstva zdravotnictví ČR.
Obr. 5. Pohled endoskopem při epiduroskopii 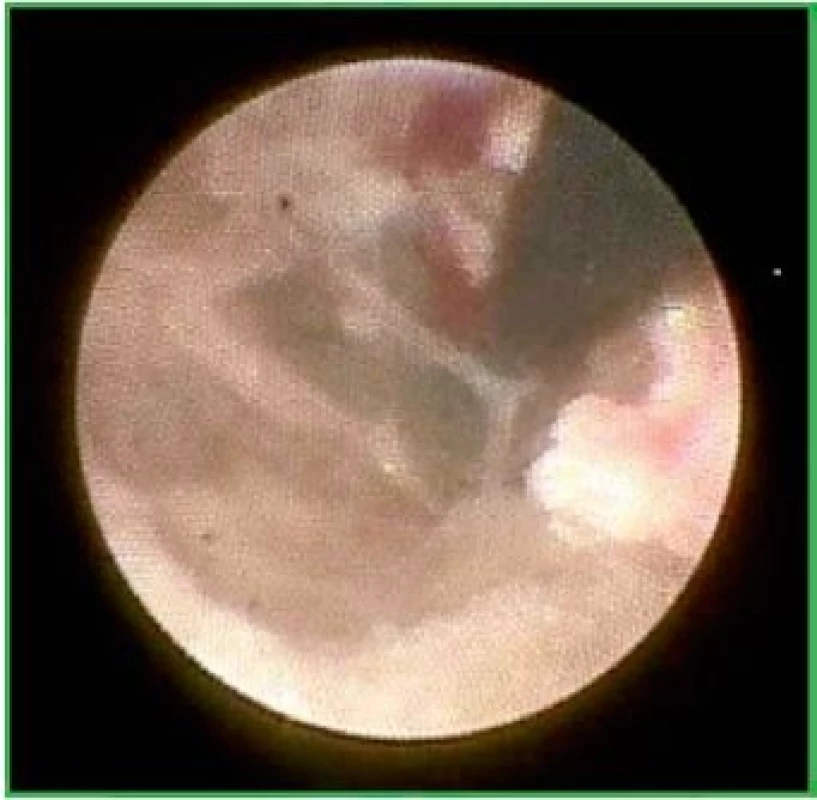
Obr. 6. Skiaskopická (a) a CT (b) kontrola polohy epiduroskopu 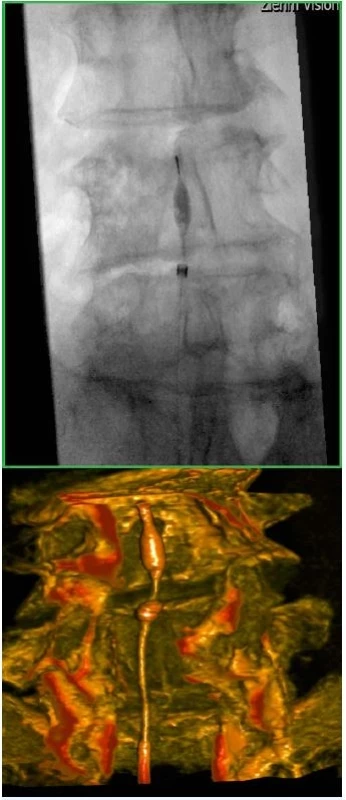
Obr. 7. CT – roztažení balónku (modré barvy) přídatného modulu s cílem rozrušit fibrózní srůsty a oddálit je od nervového kořene 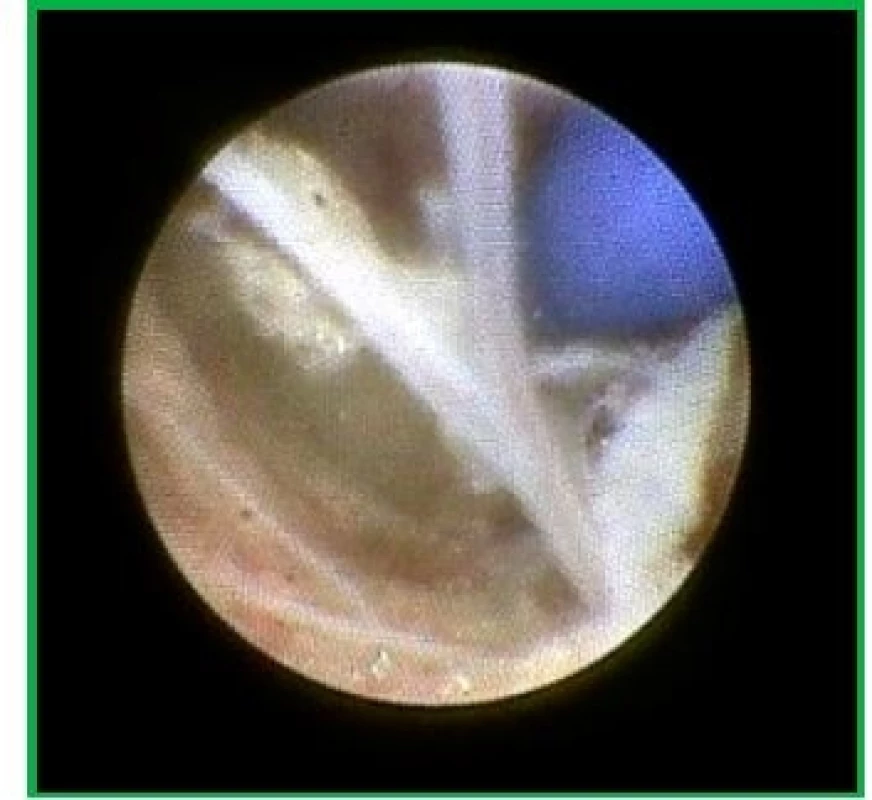
Alternativy výkonu
Alternativou výkonu je konzervativní léčba, případně implantace pumpy s postoupnou aplikací anestetika, eventuálně obstřik příslušného kořene pod CT kontrolou. Další možnou alternativou je reoperace, nicméně ta často vede k tvorbě nových fibrózních srůstů. Rehabilitační léčba doprovází všechny zmíněné možnosti léčby FBSS.
Komplikace
Komplikace výkonu jsou poměrně vzácné, nejčastěji se jedná o průnik do intradurálního prostoru.
Poděkování
Podpořeno v rámci Institucionální podpory Ministerstva zdravotnictví ČR IG154302.
Čestné prohlášení
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Seznam zkratek
AG angiografie
CT výpočetní tomografie
FBSS failed back surgery syndrome
MR magnetická rezonance
STIR short tau (inversion time) inversion recovery
TSE MR sekvence rychlého spinového echa
Adresa pro korespondenci:
prof. MUDr. Josef Vymazal, D.Sc.
Radiodiagnostické oddělení
Nemocnice Na Homolce
Roentgenova 2, 150 30 Praha 5
Tel.: 257 273 200
e-mail: Josef.Vymazal@homolka.cz
Zdroje
1. Galibert P, Deramond H, Rosat P, Le Gars D. Preliminary note on the treatment of vertebral angioma by percutaneous acrylic vertebroplasty. Neurochirurgie 1987; 33(2): 166–168.
2. Hao J, Hu Z. Percutaneous cement vertebroplasty in the treatment of symptomatic vertebral hemangiomas. Pain Physician 2012; 15(1): 43–49.
3. Lapras C, Mottolese C, Deruty R et al. Percutaneous injection of methyl-metacrylate in osteoporosis and severe vertebral osteolysis (Galibert's technic). Ann Chir 1989; 43(5): 371–376.
4. Montagu A, Speirs A, Baldock J et al. A review of vertebroplasty for osteoporotic and malignant vertebral compression fractures. Age Ageing 2012; 41(4): 450–455.
5. Zhao W, Wang H, Hu JH et al. Palliative pain relief and safety of percutaneous radiofrequency ablation combined with cement injection for bone metastasis. Jpn J Clin Oncol 2018; 48(8): 753–759.
6. Chan JH, Peh WC, Tsui EY et al. Acute vertebral body compression fractures: discrimination between benign and malignant causes using apparent diffusion coefficients. Br J Radiol 2002; 75(891): 207–214.
7. Han KR, Kim C, Eun JS, Chung YS. Extrapedicular approach of percutaneous vertebroplasty in the treatment of upper and mid-thoracic vertebral compression fracture. Acta Radiol 2005; 46(3): 280–287.
8. Tian J, Xiang L, Zhou D et al. The clinical efficacy of vertebroplasty on osteoporotic vertebral compression fracture: a meta-analysis. Int J Surg 2014; 12(12): 1249–1253.
9. Park JH, Kang KC, Shin DE et al. Preventive effects of conservative treatment with short-term teriparatide on the progression of vertebral body collapse after osteoporotic vertebral compression fracture. Osteoporos Int 2014; 25(2): 613–618.
10. Wang H, Sribastav SS, Ye F et al. Comparison of percutaneous vertebroplasty and balloon kyphoplasty for the treatment of single level vertebral compression fractures: a meta-analysis of the literature. Pain Physician 2015; 18(3): 209–222.
11. Kallewaard JW, Vanelderen P, Richardson J et al. Epiduroscopy for patients with lumbosacral radicular pain. Pain Pract 2014; 14(4): 365–377.
12. Baber Z, Erdek MA. Failed back surgery syndrome: current perspectives. J Pain Res 2016; 9 : 979–987.
13. Masini M. Epidural injections: past, present and future. Acta Neurochir Suppl. 2011; 108 : 39–40.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Psilocybin je v Česku od 1. ledna 2026 schválený. Co to znamená v praxi?
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Úvodem
- Zobrazovací metody 21. století
- Hybridní zobrazení PET/MR u karcinomu prostaty
- Ultrazvukové vyšetření s kontrastní látkou
- CT angiografie koronárních tepen – současné možnosti a budoucí perspektivy v diagnostice ischemické choroby srdeční
- Klinická kardiologie
- Endovaskulární rekanalizace a zrychlení diagnostiky vede ke zlepšení výsledků léčby ischemických cévních mozkových příhod
- Terapie nádorů postihujících játra metodami intervenční radiologie
- Vertebroplastika a epiduroskopie očima intervenčního radiologa
- Importovaná kožná parazitóza
- Standardizovaný pacient a sestavování kurikula – inspirace z konference AMEE 2017
- ISBER 2017 – mezinárodní konference o biobankách
- Biobanky – diskuse o terminologii
-
Slavnostní řeč profesora Pavla Pafka při převzetí Ceny J. E. Purkyně
(20. června 2018, zámek Libochovice) - Vzpomínka na prof. Vladimíra Pacovského
- 75 let prof. MUDr. Jana Kvasničky, DrSc.
- Zemřel prof. MUDr. Václav Zamrazil, DrSc.
- Zemřel prof. MUDr. Jaroslav Rybka, DrSc.
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Hybridní zobrazení PET/MR u karcinomu prostaty
- CT angiografie koronárních tepen – současné možnosti a budoucí perspektivy v diagnostice ischemické choroby srdeční
- Ultrazvukové vyšetření s kontrastní látkou
- Terapie nádorů postihujících játra metodami intervenční radiologie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



